Опухоль спинного мозга доброкачественная реабилитация
Период реабилитации после операции на спинном мозге (например, при удалении опухоли) начинается с момента перемещения больного в реанимацию и заканчивается после нормализации обычного образа жизни.
Комплексное восстановление необходимо для того, чтобы пациенту вернулись:
- двигательная активность и навыки самообслуживания;
- чувствительность конечностей и работа костно-мышечной системы;
- психоэмоциональный и физический комфорт.
Восстановительные программы разрабатываются опытными врачами-реабилитологами с учетом самочувствия пациента, особенностей и масштаба хирургических манипуляций. Восстанавливаться после операций на спинном мозге лучше не дома, а в специальных санаториях и лечебно-реабилитационных центрах.
Периоды реабилитации: цели, терапия, длительность
На каждом этапе реабилитации используются разные лечебно-оздоровительные методики с разными сроками:
Ранний период составляет 1-2 недели. Основные цели — снять отечность и болевые ощущения, предупредить возникновение осложнений, ускорить заживление раны. Первые дни необходимо соблюдать постельный режим, принимать антибиотики и нейрометаболические препараты, обрабатывать операционный шов. Обязательные действия: ношение корсета, дыхательная гимнастика, щадящая ЛФК.
- консультация нейрохирурга
- лечение грыжи позвоночника
- операции на головном мозге
- операции на позвоночнике
Поздний период реабилитации длится до 2,5 месяцев. За это время укрепляется связочно-мышечный аппарат, восстанавливаются функции позвоночника, пациент постепенно возвращается к обычной жизни. Медикаментозное лечение назначается только при необходимости, показана лечебная гимнастика, физиотерапия, специальные занятия в бассейне. При активных действиях возможно ношение корсета.
Отсроченный период может продолжаться до 9 месяцев (сроки определяются индивидуально). Особое внимание уделяется укреплению организма, полному возобновлению жизнедеятельности, профилактике рецидивов. План мероприятий состоит из ЛФК, аквагимнастики, мануальной терапии, минеральных ванн и грязелечения.
Реабилитация дополняется санаторно-курортным лечением, которое желательно проходить раз в год. Если процесс восстановления по каким-то причинам пошел не так, как планировалось, и не дал ожидаемых результатов, больной направляется на медицинскую экспертизу. Имея на руках данные обследования и анализы, специалист принимает решение о схеме дальнейших действий.
Почему правильная реабилитация — это важно?
Спинной мозг выполняет 2 функции: проводниковую и рефлекторную. В первом случае речь идет о движении нервных импульсов к головному мозгу и передаче команд от головного мозга к рабочим органам. Рефлекторная же функция позволяет выполнять простейшие двигательные рефлексы.
При непрофессиональном хирургическом вмешательстве, нарушении правил реабилитации, получении травм перечисленные функции не выполняются или выполняются не на 100%. Последствия могут быть двух типов:
физиологические (нарушение двигательных функций, изменений функций органов таза, возможен даже паралич нижних или верхних конечностей);
психосоциальные (дискомфорт, утрата интереса к жизни, депрессия, медленная адаптация к новым условиям жизни, ощущение бесполезности для окружающих).
Трудно сказать, какое из последствий более опасное для человека, но этап восстановления после операции обязательно должен сопровождаться психологической реабилитацией. Помощь квалифицированного психолога позволят сохранить оптимизм, более стойко перенести болезненные ощущения, усилить вовлеченность пациента в реабилитационный процесс, подстроиться под условия жизни с необратимыми физиологическими изменениями.
Где лучше пройти реабилитацию?

Перед тем, как начнется операция на спинном мозге, больному или родственникам нужно сразу определиться с местом реабилитации. Все это можно обсудить со своим нейрохирургом. Это может быть санаторий, специализированный центр или дневной стационар в больнице. Каждый вариант имеет свои преимущества и недостатки:
- часто санатории имеют большой штат специалистов разного профиля, предоставляют комфортабельные палаты, не только базовые, но и дополнительные процедуры в виде грязелечения, использования минеральных вод и пр.; главный минус — сравнительно высокая цена проживания и лечения;
- реабилитационные отделения в поликлинике оказывают услуги или бесплатно, или по низкой цене, есть возможность в свободное время от процедур находиться дома; существенный недостаток — отсутствие современного оборудования и тренажеров для процедур узкого направления, не всегда предлагаются комфортные условия проживания;
- специализированные центры восстановительной медицины, сотрудники которых индивидуально подбирают программу восстановления; есть как государственные, так и частные учреждения с бюджетными местами.
Немаловажным фактором быстрого восстановления является также правильная диета. В санатории, больнице или медицинском центре должен быть специалист, который разработает специально для вас принципы питания. В некоторых случаях придерживаться диеты необходимо и после окончания реабилитационного периода. Все это обязательно должны учитывать и рассказывать вам специалисты, которые будут с вами в этот важный период.
Спинальные опухоли – новообразования, локализующиеся в области спинного мозга. Чаще всего диагностируется у лиц 30-50 лет, у детей встречаются в единичных случаях. Точные причины развития опухолей спинного мозга до конца не изучены. Основным фактором риска считается генетическая предрасположенность и негативное воздействие на организм канцерогенных веществ.
Классификация
Опухоли спинного мозга разделяют на доброкачественные и злокачественные. Доброкачественные встречаются в большинстве случаев, характеризуются четкими границами, не распространяются на соседние органы и тканы. Наиболее часто представлены следующими новообразованиями: остеома, менингиома, остеобластома. Несмотря на то, что доброкачественные опухоли не выделяют метастазы, они в любом случае подлежат удалению. Любая растущая опухоль оказывает давление на позвоночник, что грозит серьезными последствиями. Злокачественные опухоли – это чаще всего остеосаркомы и хондросаркомы, стремительно прогрессирующие и распространяющиеся на соседние органы.
По типу происхождения опухоли спинного мозга бывают первичные и вторичные – метастатические. Последние могут спровоцировать развитие рака желудка, пищевода, легких, молочной и щитовидной железы, простаты, почек. По отношению к спинному мозгу опухоли подразделяются на два вида – экстрамедуллярные и интрамедуллярные.
Экстрамедуллярные опухоли
Экстрамедуллярные – встречаются в 80 % случ аев, развиваются из тканей, окружающих спинной мозг. В качестве таких новообразований могут выступать липомы, невриномы, миеломы, нейробластомы, нейрофибромы, невриномы, холестеатомы, остеосаркомы, хондросаркомы.
Экстрамедуллярные опухоли делятся на три вида:
- Субдуральные – располагаются между твердой мозговой оболочкой и веществом мозга.
- Эпидуральные – находятся между твердой мозговой оболочкой и позвоночным столбом.
- Субэпидуральные – прорастают в обе стороны относительно твердой мозговой оболочки.
Интрамедуллярные опухоли
Интрамедуллярные – встречаются в 20 % случаев, растут из вещества спинного мозга, имеют более доброкачественное течение. Новообразования представлены преимущественно глиомами.
При опухолях позвоночника больного беспокоят следующие симптомы:
- Боли в спине, преимущественно в нижней или средней части – основной признак всех злокачественных и доброкачественных опухолей позвоночника.
- Неуклюжесть, затруднение движений.
- Снижение чувствительности к боли, теплу или холоду.
- Нарушение чувствительности в спине, верхних и нижних конечностях.
- Сбои в работе кишечника и мочевого пузыря.
В зависимости от стадии, у больного может возникать полный или частичный паралич части позвоночника, в которой локализуется опухоль. Большие по размеру опухоли могут привести к сколиозу и другим деформациям позвоночника.
Локализация опухолей спинного мозга
Симптомы заболевания во многом зависят от места расположения злокачественных или доброкачественных новообразований. По месту локализации опухоли спинного мозга бывают грудные, шейные, пояснично-крестцовые, краниоспинальные. Около 65 % новообразований поражает грудной отдел.
Опухоли краниоспинальной области
Одна из самых опасных групп новообразований с риском поражения черепных нервов. Опухоли проявляются интенсивными болями в затылочной области, атрофией мышц верхних конечностей, повышением внутричерепного давления. Также больного часто беспокоят сильные головные боли, сопровождающиеся головокружением и рвотой.
Опухоли шейного отдела
Опухоли, локализующиеся в шейном отделе позвоночника, нередко вызывают икоту, сильный кашель или чихание, затрудненное дыхание, одышку. Имеются нарушения и со стороны верхних конечностей – может появляться чувство онемения, нарушение двигательной активности и чувствительности.
Опухоли грудного отдела
В этой части тела опухоли позвоночника встречаются чаще всего. Из-за обширной симптоматики на ранних стадиях возможно постановка ошибочных диагнозов (наиболее часто – холецистит и панкреатит).
Опухоли пояснично-крестцового отдела
При развитии новообразований в области поясницы отмечаются боли в спине, постепенно распространяющиеся на область нижних конечностей. Возможна атрофия мышц передней поверхности бедра, выпадение коленных рефлексов.
Опухоли конского хвоста
Новообразования в данной области сопровождаются смещением нервных корешков, развиваются медленно и могут достигать больших размеров. Сопровождаются сильными болями в области копчика, ягодиц и нижних конечностей. Дискомфорт усиливается при кашле или чихании, резких движениях, пребывании в лежачем положении.
Клиническая картина
Опухоли позвоночника, имеющие доброкачественную природу, растут медленно и часто дают о себе знать лишь спустя несколько лет. Чем больше становится новообразование, тем сильнее оно оказывает давление на спинной мозг и нервные корешки, может прорастать в кости и кровеносные сосуды. Злокачественные опухоли развиваются стремительно, достигают огромных размеров всего за несколько месяцев.
В клинике экстрамедуллярных спинномозговых новообразований есть три синдрома:
- Корешковый – характеризуется сильной болью, усиливающейся во время кашля, чихания, физических нагрузках. Особенно часто неприятные ощущения дают о себе знать во время нахождения в горизонтальном положении. По мере прогрессирования поражения нервных корешков боль может переходить от позвоночника к нижним конечностям.
- Броун-Секаровский (сегментарный) – в данном случае поперечник спинного мозга поражен наполовину. На стороне опухоли снижается мышечная чувствительность, на противоположной стороне болевое и температурное восприятие.
- Полное поперечное поражение – сопровождается нарушением двигательной активности позвоночника. Может сопровождаться нарушением тазовых функций и появлением пролежней.
Клиническая картина интрамедуллярных опухолей имеет немного другую последовательность развития и состоит из следующих стадий: сегментарная , полного поперечного поражения спинного мозга, корешковая.
Диагностика
Симптомы спинальных опухолей часто похожи на другие патологии, что затрудняет первичную диагностику. Поэтому важно, чтобы врач качественно собрал анамнез и провел все необходимые обследования.
В первую очередь специалист проводит неврологическое исследование, заключающееся в проверке основных рефлексов. Для определения окончательного диагноза пациенту назначают следующие виды исследований:
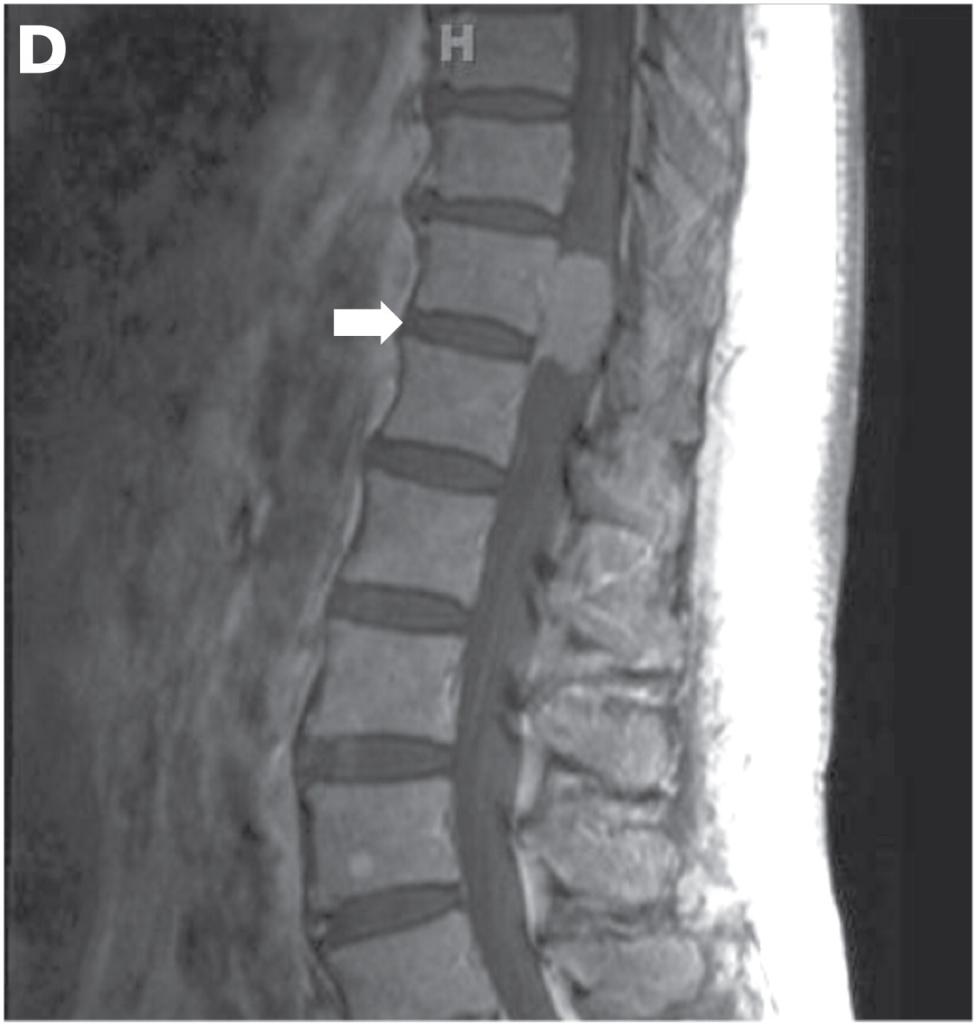
- МРТ позвоночника – наиболее информативный и безопасный метод диагностики, позволяющий не только определить точное расположение опухоли, но и ее размеры.
- Рентгенография – назначается только в случае, когда спинальная опухоль приводит к разрушению или смещению костных структур.
- Компьютерная томография – заключается в послойной рентгенографии. Во время исследования аппарат выполняет серию снимков, которые обрабатываются на компьютере и на выходе получается детальная картина состояния позвоночника.
- Миелография – контрастное рентгенологическое исследование, позволяющее определить уровень и тип поражения. Процедура достаточно сложная, проводится под местной анестезией, назначается только при невозможности провести более безопасные исследования.
- Радионуклидная диагностика – метод, основанный на введение в организм радиофармпрепаратов, которые имеют различную степень накапливания в здоровых и пораженных онкологией тканях.
Основной метод лечения спинальных опухолей – хирургическое вмешательство. Чем меньше размер новообразования, тем больше шансов на благоприятный исход.
Радикально удалить можно только доброкачественную опухоль правильных размеров. Если новообразование распространяется на значительное расстояние вдоль спинного мозга, произвести безопасное удаление практически невозможно. Врач проводит иссечение максимального количества патологической ткани, стараясь не повредить мозг и позвоночник.
Если сложно получить доступ к опухоли, приходится проводить ламинэктомию – частичное удаление остистых отростков и дуг позвоночника. После оперативного вмешательства с целью стабилизации позвоночника производится установка металлических пластин.
При злокачественных опухолях недостаточно их радикального удаления. Дополнительно больному назначается лучевая или рентгенотерапия. Данные методики позволяют снизить количество невропатических симптомов и замедлить рост опухоли.
Сегодня активно применяется радиохирургический метод удаления опухолей, позволяющий быстро и безболезненно всего за несколько сеансов удалить опасное новообразование. Но микронейрохирургическую операцию возможно провести только при опухолях небольших размерах, в остальных случаях показан комбинированный метод.
После операции больного ожидает длительное восстановление. В период реабилитации больному показан массаж, лечебная физкультура, профилактика пролежней.
Медикаментозная терапия
Медикаментозная терапия может лишь облегчить состояние больного и временно устранить болевой синдром, вызванный ростом опухоли. Ремиссия, как правило, непродолжительная и заболевание продолжает прогрессировать.
Если опухоль позвоночника вызвала неврологические поражения, пациенту назначаю курс кортикостероидов. Особенно терапия необходима в случаях, когда новообразование сдавливает спинной мозг. Как и при любых патологиях опорно-двигательного аппарата, дополнительно назначается курс витаминов В.
Эффективность лечения зависит т расположения, структуры и вида новообразования. При удалении доброкачественных экстрамедуллярных опухолей в 70 % случаев наблюдается полное выздоровление. Этот процесс у каждого больного протекает по-разному – от нескольких месяцев до двух лет.
Благоприятный исход во многом зависит от своевременной диагностики, поэтому при появлении первых неприятных симптомов следует немедленно обращаться за квалифицированной медицинской помощью, а не заниматься самолечением.
Основной метод диагностики – МРТ исследование с контрастом.
Хирургическое лечение может быть радикальным – удаление, так и полиативным – биопсия открытая, или стереотаксическая.
Периодическая боль в спине – это распространенная проблема. Большинство случаев возникновения боли является результатом обычных нагрузок и растяжений или дегенеративных изменений, появляющихся с возрастом. Но иногда причиной боли может стать спинальная опухоль – злокачественное или доброкачественное новообразование, развивающееся в спинном мозге, его оболочках или в костях позвоночника.
В большинстве органов доброкачественные опухоли не представляют большой опасности. Но в отношении спинного мозга все может происходить по-другому. Спинальная опухоль или любая разновидность новообразования может поражать нервы, что приводит к появлению боли, неврологическим нарушениям, а иногда и к параличу.
Спинальная опухоль, злокачественная или доброкачественная, может угрожать жизни и вызывать инвалидность. Однако достижения в лечении спинальных опухолей предлагают варианты лечения, ранее не доступные для пациентов с таким заболеванием.
Боль в спине, является самым распространенным симптомом как доброкачественной, так и злокачественной спинальной опухоли. Боль часто может усиливаться по ночам или при пробуждении. Она также может распространяться через позвоночник к бедрам, ногам, ступням или рукам и может усиливаться со временем, несмотря на лечение.
В зависимости от локализации и типа опухоли могут развиваться другие признаки и симптомы, особенно в процессе роста и воздействия злокачественной опухоли на спинной мозг или на нервные корешки, на кровеносные сосуды или кости позвоночника.
Спинальные опухоли прогрессируют с различной скоростью. В целом, злокачественные опухоли растут быстро, в то время как доброкачественные опухоли могут развиваться медленно, иногда существуя по нескольку лет до появления проблем.
Большинство опухолей, поражающих позвонки, распространяются (распространяют метастазы) на позвоночник из другого места организма, часто из простаты, молочной железы, легкого или почек. Хотя первичный рак обычно диагностируется до развития значительных проблем, связанных со спиной, боль в спине может быть первым симптомом заболевания у пациентов с метастазирующими спинальными опухолями.
Раковые опухоли, берущие начало в костях позвоночника – менее распространенное явление. К ним относятся остеосаркомы (остеогенные саркомы), самый распространенный тип рака кости у детей и саркома Юинга, особенно агрессивная опухоль, поражающая молодых людей. Множественная миелома – это раковое заболевание костного мозга – пористой внутренней части кости, которая продуцирует кровяные клетки – наиболее часто развивающееся у взрослых пациентов.
Доброкачественные опухоли, такие как остеоид-остеомы, остеобластомы и гемангиомы также могут развиваться в костях позвоночника, вызывая продолжительную боль, искривление позвоночника (сколиоз) и неврологические нарушения.
Эти опухоли развиваются в твердой мозговой оболочке спинного мозга (менингиомы), в нервных корешках, выходящих из спинного мозга (шванномы и нейрофибромы) или у основания спинного мозга (эпендимомы). Менингиомы чаще всего развиваются у женщин в возрасте от 40 лет и старше. Они практически всегда бывают доброкачественными, их несложно удалить, но иногда они могут рецидивировать. Опухоли корешков нервов являются обычно доброкачественными, хотя нейрофибромы, при длительном росте и больших размерах опухоли, могут перерасти в злокачественные. Эпендимомы, расположенные в конце спинного мозга, часто имеют большой размер, их лечение может быть осложнено сращением опухоли с корешками конского хвоста, расположенного в этой области.
Эти опухоли берут начало внутри спинного мозга. Большинство из них является астроцитомами ( чаще всего они развиваются у детей и подростков) или эпендимомами, самым распространенным типом опухолей спинного мозга у взрослых. Часто интрамедуллярными опухолями являются сосудистые гемангиобластомы спинного мозга. Интрамедуллярные опухоли могут быть либо доброкачественными, либо злокачественными и, в зависимости от их расположения, они могут вызывать онемение, потерю чувствительности или изменения в работе кишечника или мочевого пузыря. В редких случаях опухоли из других частей тела могут метастазировать в спинной мозг.
Чаще боли в спине не связаны со спинальной опухолью. Но поскольку ранняя постановка диагноза и лечение являются важными аспектами проблем, связанных со спиной, обращайтесь к врачу, если у вас возникла постоянная боль в спине, не имеющая отношение к вашей активности, усиливающаяся по ночам и не уменьшающаяся при приеме болеутоляющих средств. Такие признаки и симптомы, как прогрессирующая мышечная слабость или онемение в ногах, изменения в работе кишечника или мочевого пузыря, требуют немедленного оказания медицинской помощи.
Спинальные опухоли иногда можно не диагностировать, поскольку они являются редким явлением и их симптомы напоминают симптомы более распространенных заболеваний. По этой причине особенно важно, чтобы врач собрал полный анамнез и провел физикальное и неврологическое обследование. При подозрении на спинальную опухоль врач может назначить проведение одного или нескольких указанных ниже исследований, чтобы подтвердить диагноз и выявить расположение опухоли:
Магнитно-резонансная томография (МРТ). Вместо радиационного излучения в МРТ используются мощные магнитные и радиоволны для получения изображения поперечного сечения позвоночника. МРТ четко отображает спинной мозг и нервы, обеспечивает лучшее изображение опухолей костей, чем компьютерная томография (КТ). Вам могут ввести в вену кисти или предплечья контрастное вещество, которое помогает выявить некоторые опухоли. Кроме этого, используют сканеры с высокой интенсивностью сигнала для выявления небольших опухолей, которые можно не заметить.
Компьютерная томография (КТ). Это исследование использует узкие рентгеновские лучи для получения подробного изображения поперечного сечения позвоночника. Иногда при этом вводят контрастное вещество для более отчетливого выявления патологических изменений в позвоночном канале или спинном мозге. Хотя исследование не является инвазивным, оно подвергает пациента большему воздействию радиации, чем обычный рентген.
Миелография. При проведении миелографии пациенту в позвоночный канал вводят контрастное вещество. Затем контрастное вещество проходит через спинной мозг и спинальные нервы, оно выглядит белым на рентгеновских снимках и изображениях КТ. Поскольку этот тест предполагает больше рисков, чем МРТ или традиционная КТ, миелография обычно не является первым выбором для постановки диагноза, но ее могут использовать для выявления сдавленных нервов.
Биопсия. Единственный способ определить, является ли опухоль доброкачественной или злокачественной – это исследовать небольшой образец ткани (биопсия) под микроскопом. Способ получения образца зависит от состояния здоровья пациента и расположения опухоли. Врач может использовать тонкую иглу, чтобы взять немного ткани или образец может быть получен во время операции.
В идеале цель лечения спинальной опухоли – это полное ее удаление, но эта цель осложнена риском необратимого поражения окружающих нервов. Врачи должны учитывать возраст пациента, общее состояние здоровья, разновидность опухоли, является ли она первичной или распространилась в позвоночник из других органов (метастазировала).
Варианты лечения для большинства спинальных опухолей включают:
Часто это первый шаг в лечении опухоли, которую можно удалить с приемлемым риском поражения нервов.
Новые методы и инструменты позволяют нейрохирургам находить доступ к опухолям, которые ранее были недоступны. Мощные микроскопы, используемые в микрохирургии, делают возможной дифференциацию между опухолью и здоровой тканью. Врачи могут исследовать различные нервы во время операции с помощью электродов, что уменьшает возможность неврологического поражения. В некоторых случаях врачи могут использовать ультразвуковой аспиратор — прибор, который ультразвуком разрушает опухоль и удаляет оставшиеся фрагменты.
Даже учитывая современные достижения в лечении опухолей, не все они могут быть удалены полностью. Хирургическое удаление – это лучший вариант для многих интрамедуллярных и субдуральных опухолей, но крупные эпендимомы, расположенные в конечном отделе позвоночника, бывает невозможно удалить из-за большого количества нервов, находящихся в этой области. И хотя доброкачественные опухоли в позвонках обычно можно удалить полностью, метастазирующие опухоли обычно не являются операбельными.
Восстановление после операции на позвоночнике может занять недели или месяцы, в зависимости от операции. У вас может быть временная потеря чувствительности или другие осложнения, включая кровотечение и поражение нервной ткани.
Эта терапия используется после операции для уничтожения остатков тканей, удаление которых невозможно, или для лечения неоперабельных опухолей. Обычно этот метод лечения является терапией первого ряда для метастазирующих опухолей. Облучение также может применяться для облегчения боли или если операция несет в себе слишком большой риск.
Стандартный метод лечения для многих видов рака - химиотерапия не доказала своих преимуществ для лечения многих спинальных опухолей. Однако могут быть исключения. Врач определит, поможет ли вам одна химиотерапия или химиотерапия в комбинации с лучевой терапией.
Доброкачественные или злокачественные новообразования в области спинного мозга встречаются достаточно редко - всего в 10 % случаев всех патологий органа. Они могут быть первичными или вторичными (метастазы рака соседних органов). Симптомы опухоли спинного мозга могут не проявляться длительное время, особенно если она имеет доброкачественный характер. Рост новообразования ухудшает ситуацию. У мужчин и женщин заболевание развивается с одинаковой частотой. Редко опухоль появляется у людей преклонного возраста и детей.
Причины появления
Прежде чем рассмотреть симптомы опухоли спинного мозга, нужно узнать, почему она появляется. Причины бывают двух типов.
- Генетические изменения на этапе внутриутробного развития.
- Метастазы новообразований других органов.
- Ранее перенесенные онкологические болезни.
- Частые стрессовые ситуации, эмоциональные всплески.
- Нейрофиброматоз.
- Нарушения функциональности иммунитета.
- Воспалительные патологии.
- Церебротинальный ангиоматоз.
- Травма позвоночного столба.
- Сложная экологическая обстановка.
- Проживание в непосредственной близости с высоковольтными линиями.
- Влияние радиации.
- Воздействие химикатов, токсических средств.
Доброкачественная опухоль спинного мозга, если она не растет, может не проявляться длительное время и обнаруживается совершенно случайно.
Классификация болезни
Классификация опухолей спинного мозга такова:
- По происхождению: первичные, вторичные.
- По уровню доброкачественности: гистологические (клеточный рак: ангиома, липома, саркома), топографические.
Также недуг классифицируется месту расположения:
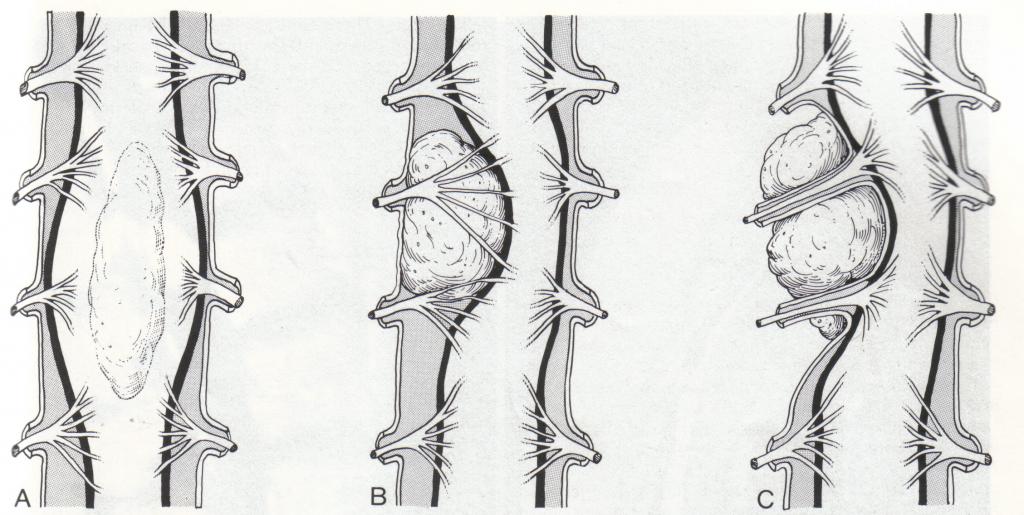
- Интрамедуллярная опухоль спинного мозга. Она разрастается внутри позвоночника и способна поражать вещество головного мозга. Главная опасность таких образований заключается в травмировании позвоночного столба. Образование таких опухолей связано с нарушением в структуре спинномозговой жидкости в случае передавливания яремной вены. У человека нарушается подвижность, а также ухудшается чувствительность.
- Экстрамедуллярная опухоль спинного мозга. Такие виды новообразований считаются самыми коварными. Они начинают расти на внешней оболочке спинного или головного мозга. Их опасность заключается в том, что они дают метастазы. Такие образования характеризуются четкой неврологической симптоматикой. Для их удаления используются малоинвазивные методы, чтобы избежать повреждения спинного мозга.
- Интрадуральные опухоли. Они растут в оболочке спинного мозга и давят на него, вызывая различную тяжелую симптоматику. Такие образования могут обнаруживаться и на нервных отростках. Чаще всего они являются первичными, однако имеют благоприятный исход. Хирургическое вмешательство тут необходимо только в случае быстрого увеличения размеров опухоли.
- Экстрадуральные. Такие опухоли развиваются реже всего. Они бывают истинными и ложными. В первом случае новообразование формируется внутри спинномозгового канала. Опухоль включает нервные корешки, наружный слой твердой оболочки, жировые клетки и кровеносные сосуды.
Также можно выделить такую классификацию новообразований:
- Невринома. Чаще всего она развивается на месте высокодифферинцированных клеток. В большинстве случаев она доброкачественная и не представляет угрозы для жизни.
- Липома. Это образование состоит из жировых клеток. Оно не склонно к перерождению, однако способно быстро расти и разрушать позвоночник, поэтому его функциональность нарушается.
- Эпендимома. Она может быть доброкачественной или злокачественной. Развивается она в нервных проводящих тканях. Опасна тем, что способна давать метастазы в спинном мозге. Пораженные клетки распространяются посредством ликвора.
- Ангиома. Ее особенностью является присутствие кровеносных и лимфатических сосудов. Если вовремя не вмешаются врачи, то есть риск возникновения внутреннего кровотечения.
- Саркома. Такое образование является злокачественным. Оно может развиваться из любой соединительной ткани. Обнаруживается опухоль у пациентов старше 25 лет.
Опухоли головного и спинного мозга опасны осложнениями, поэтому при малейших признаках поражения органа нужно обследоваться.
Симптоматика патологии
В большинстве случаев симптомы опухоли спинного мозга неспецифичны, поэтому сразу заподозрить патологию получается далеко не всегда. Общие проявления болезни таковы:
- Болевой синдром в области спины, имеющий свойство распространяться на весь позвоночник.
- Атрофия мышечной ткани.
- Нарушение чувствительности в руках или ногах (в зависимости от локализации опухолевого процесса) или полный паралич.
- Проблемы с походкой: человек может спотыкаться и падать.
- Снижение тактильной чувствительности.
- Парезы и параличи.
- Нарушение кишечной моторики, работы выделительной системы.
- Сонливость, быстрая утомляемость, общая слабость.
- Проблемы с глотанием: трудности при разговоре.
- Патологии сердечной системы.
- Вегетативные дисфункции. При значительном развитии опухолевого процесса нарушается работа выделительной системы. На последних стадиях развития патологии наблюдается недержание кала, самопроизвольное выделение мочи.

Также некоторые симптомы опухоли спинного мозга можно объединить в синдромы: корешковый, проводниковый.
Проявления болезни в зависимости от локализации
Симптомы опухоли спинного мозга (прогноз недуга зависит от степени поражения) определяются также местом расположения новообразования. Причем проявления несколько отличаются:
- Опухоли шейного отдела спинного мозга. У пациента появляется боль в этой области, причем она распространяется на другие части позвоночника. Мышцы постепенно атрофируются, чувствительность и подвижность рук ограничивается. Патология распространяется на диафрагму, поэтому у человека нередко развивается дыхательная недостаточность.
- Опухоль в грудной части. Тут болевой синдром имеет опоясывающий характер. Чувствительность может исчезать и в руках, и в ногах. Двигательные функции тоже нарушаются.
- Опухоль в поясничном отделе. Болевой синдром распространяется на нижнюю часть спины и живота. Происходит нарушение кровообращения внутренних органов. Мышцы бедра атрофируются. Если подвижность и чувствительность ног ухудшается, то руки при этом не страдают.
- Опухоль в крестцовой части. Пациент ощущает боль, которая распространяется на ноги и поясницу. Она часто усиливается в ночное время и при движении.
Несмотря на локализацию новообразования, необходимо постараться определить симптомы опухоли спинного мозга на ранних стадиях развития. В этом случае увеличивается шанс на благоприятный исход.
Стадии развития
Нужно помнить, что любое повреждение спинного мозга отличается коварностью, ведь симптомы не всегда специфичны. Можно выделить несколько стадий развития патологии:
- Неврологическая. Тут наблюдается потеря чувствительности в легкой степени. В области спины обнаруживается болевой синдром, но его интенсивность незначительна. На такой стадии пациент может находиться годами, не подозревая о проблеме. Таким течением часто характеризуются доброкачественные опухоли с медленным ростом. На протяжении 10-15 лет человек не обращается к доктору, так как и не подозревает о всей серьезности ситуации.
- Браун-Сакаровская. После того как новообразование разрастется, оно начинает давить на спинной мозг и может смещать его. Тут симптоматика усиливается.
- Парапарез. На этом этапе происходит нарушение функциональности вегетативной системы, органов тазовой области. Сенсомоторные расстройства становятся более выраженными. У человека появляется паралич конечностей, причем он может быть как временным, так и постоянным. В области над новообразованием кожа становится красной. Если опухоль злокачественная, то паралич наступает в течение 3-4 месяцев. Длительность жизни тут составляет полгода-год.
Если появились симптомы опухоли спинного мозга, прогноз определяется степенью развития и злокачественности патологического процесса, эффективностью и своевременностью терапии.
Диагностика болезни
Симптомы опухоли шейного отдела спинного мозга во многом схожи с поражением других его частей, но тактика лечения всегда подбирается индивидуально. Для этого следует пройти обследование, которое предполагает такие исследования:
- Сбор анамнеза. Специалист должен выяснить, когда появились первые симптомы, чем характеризуется клиническая картина.
- Исследование структуры хромосом. При онкологическом поражении клеток изменяется их ДНК.
- Рентгенография. Делается она в двух проекциях. Благодаря такому исследованию можно обнаружить расширение позвонковых дужек, разрушение костной ткани, ее смещение.
- Миелография. Представленное исследование предусматривает использование водорастворимого контраста.
- Анализ крови на онкомаркеры.
- Ангиография - контрастное определение состояния кровеносных сосудов спинного мозга.
- Неврологическое исследование. Тут проверяется чувствительность частей тела, рефлексы, уровень мышечного тонуса, сенсорная сила.
- КТ или МРТ. Указанные методики дают полную и точную информацию относительно типа и локализации образования, степени поражения позвоночника и спинного мозга.
- Спинномозговая пункция. В ликворе может присутствовать слишком большое количество белка.
- Сцинтиграфия. Она применяется при подозрении на наличие онкологической опухоли. Исследование способно обнаружить ее на ранних стадиях развития.
Диагностика обязательно должна быть дифференциальной. Важно отличить опухоль от межпозвоночной грыжи, врожденных аномалий строения позвоночника, атрофического склероза (не менее опасное заболевание), спинномозгового инсульта.
Лечение болезни
По МКБ опухоли спинного мозга присвоены такие коды: С.72 (злокачественное новообразование), D.33.3 (доброкачественные новообразования). В любом случае заболевание необходимо лечить, чтобы не возникло осложнений. Существуют разные методы терапии.
| Название метода | Особенности |
| Терапевтический | Он используется на любом этапе лечения, но самым эффективным будет только на ранних стадиях развития патологии, когда иммунитет еще может самостоятельно бороться с опухолью. Лекарства помогают при небольшом объеме пораженных тканей и отсутствии метастазов, если новообразование не растет слишком быстро |
| Хирургический | Удаление опухоли спинного мозга - основной способ лечения, который в некоторых случаях помогает полностью избавиться от проблемы. Успех вмешательства зависит от общего состояния пациента, степени распространения патологического процесса и поражения спинного мозга, уровня его злокачественности. Интрамедуллярная опухоль спинного мозга трудно поддается лечению, так как развивается внутри позвоночника и может повреждать его |
| Ультразвуковая аспирация | Это малоинвазивный способ борьбы с болезнью, который заключается в удалении образования путем ультразвукового луча. Он наводится прямо на опухоль, причем с высокой точностью. Побочных эффектов такая операция практически не вызывает |
| Лучевая терапия | При опухоли спинного мозга операция является единственным способом устранить проблему. Но она требует дополнительного лечения и реабилитации. Лучевая терапия применяется в том случае, если небольшую часть поврежденных клеток не получилось удалить. Ее используют, если опухоль неоперабельна или присутствуют метастазы. Существенным недостатком такого метода терапии является огромное количество побочных эффектов, ведь повреждаются здоровые ткани. Чтобы восстановиться после такого лечения, требуется длительное время |
| Химиотерапия | Ее назначение зависит от распространенности патологического процесса. Тут очень важно правильно подобрать препараты. Вводятся они преимущественно внутривенно, хотя в редких случаях инъекции делаются в мышцу |
| Радиотерапия | На опухоль специалисты воздействуют потоком гамма-лучей. Он способен полностью уничтожить ДНК пораженных клеток. Назначается такое лечение чаще при больших новообразованиях |
Что касается использования народных средств, то они должны быть разрешены врачом. При этом стоит помнить, что отвары не являются панацеей и не могут избавить от новообразования. Но уменьшить его размеры, приостановить рост, укрепить иммунитет народные рецепты могут.
Особенности терапевтической схемы
Общие принципы лечения в этом случае таковы:
- Следует принимать такие отвары трав, которые восстанавливают иммунитет, нормализуют функциональность внутренних органов, очищают организм от токсинов.
- Стараться проходить назначенные курсы терапии, чтобы исключить развитие метастазов.
- Соблюдать диету.
- Стараться сохранять эмоциональное, психологическое равновесие. Нестабильность нервной системы только усугубит положение.
После оперативного вмешательства пациенту требуется длительный период реабилитации. Он предусматривает применение массажа, лечебной гимнастики, а также физиотерапевтических процедур. Их целью является быстрое восстановление поврежденных тканей и подвижности позвоночника, улучшение чувствительности конечностей. Регулярное выполнение упражнений предотвратить мышечную атрофию, улучшит кровообращение и микроциркуляцию, нормализует питание тканей.
Прогноз и осложнения заболевания
Тут все зависит от величины опухоли, степени повреждения спинного мозга, разрушения позвоночника. Своевременное удаление экстрамедуллярной опухоли дает шанс на полное выздоровление. Внутренние новообразования имеют более неблагоприятный прогноз. Даже операция не всегда может помочь, так как спинной мозг может быть слишком сильно поврежден.
Инвалидность вызывают первичные опухоли. При ранней диагностике и корректной терапии прогноз благоприятен. Если же лечение будет неправильным или запоздалым, то возникают такие осложнения:
- Систематические боли в области спины, которые не получается снять даже сильными препаратами.
- Нарушение подвижности и, как следствие, инвалидность.
- Недержание кала, мочи.
- Проблемы с чувствительностью определенных частей тела.
Своевременная терапия поможет избежать таких проблем. Однако пациенту необходимо обратиться к опытному специалисту. Самолечение в таком случае смертельно опасно.
Профилактика патологии
Специфических советов, которые могли бы на 100 % помочь избежать патологии, нет. Однако необходимо соблюдать общие рекомендации специалистов:
- Вести активный образ жизни, отказаться от вредных привычек и продуктов, рационально питаться.
- Своевременно обращаться к врачам при появлении непонятных симптомов, а также периодически проходить профилактические медицинские осмотры.
- Укреплять иммунитет. Тут необходимо употреблять поливитамины, закалять организм.
- Избегать вирусных и инфекционных патологий. Во время эпидемий не контактировать с зараженными людьми.
- Избегать эмоциональных всплесков, стрессовых ситуаций.
- Не допускать травм позвоночника.
Внимательное отношение к собственному здоровью поможет избежать появления патологии или же обнаружить ее на ранних стадиях, когда побороть ее будет проще. Опухоли спинного мозга могут оставить человека инвалидом или вообще убить, поэтому при появлении первых же симптомов необходимо обследоваться.
Читайте также:

