Снижение смертности от злокачественных новообразований
Смертность от онкологических заболеваний в России снижается год от года, констатируют ученые. Этот тренд связан со снижением заболеваемости раком легкого и раком желудка. О том, почему это происходит, и о наиболее эффективных способах профилактики в интервью рассказал член-корреспондент РАН, профессор Давид Заридзе. Профессор Заридзе является руководителем отдела эпидемиологии и профилактики Национального медицинского исследовательского центра онкологии им. Н.Н. Блохина, президентом Противоракового общества России, приглашенным профессором Оксфордского университета.
— В майском указе 2018 года среди приоритетов здравоохранения президент РФ указал борьбу с раком. Почему именно сейчас к онкологии такое внимание?
— Неинфекционные хронические заболевания — сердечно-сосудистые, злокачественные опухоли, диабет, легочные — являются сегодня главными убийцами в мире, и в России в том числе. На них приходится около 75% смертей. В России смертность от злокачественных опухолей на втором месте после сердечно-сосудистых заболеваний. Внимание к этой проблеме очевидно, тем более что сегодня есть механизмы для снижения смертности.
— Растет ли число россиян, умерших от злокачественных новообразований?
— В России в 2017 году от злокачественных опухолей умерли 155,7 тыс. мужчин и 134,9 тыс. женщин. В целом смертность от злокачественных опухолей в России снижается с середины 90-х годов. С 1993 по 2017 год стандартизованный показатель смертности мужчин от всех видов злокачественных новообразований на 100 тыс. населения снизился с 220 до 150, то есть на 35%, женщин — со 100 до 80, то есть на 20%. В то же время увеличивается абсолютное число случаев рака и грубый показатель смертности. Этот показатель будет расти, потому что население России увеличивается, меняется его структура — становится больше пожилых людей, а мы знаем, что злокачественные образования — это болезнь среднего и пожилого возраста. Вопрос в том, как мы можем повысить темпы снижения смертности от рака.
— Как эта российская статистика соотносится с мировыми трендами?
— За счет чего снижается смертность?
— В основном за счет снижения заболеваемости, а заодно и смертности от рака легкого и рака желудка. Заболеваемость раком желудка начала снижаться лет 50–60 назад, и это связано с улучшением условий жизни людей во всем мире, изменением образа питания. Люди стали есть более качественную пищу, в рационе появилось больше овощей и фруктов, снизилась скученность населения и уменьшилась инфицированность бактерией Helicobacter pylori, которая является основной причиной развития рака желудка.
Что касается заболеваний раком легкого, то снижение началось в первую очередь в Великобритании, где была открыта связь между курением и развитием рака легкого. В этой стране впервые были применены меры по контролю за курением. В России распространенность курения среди мужчин и женщин начала снижаться около 5-6 лет назад, ранее этот показатель только рос. Снижение смертности от рака легкого в России связано с уменьшением в табачных изделиях смол и канцерогенных веществ. Это достижение моей команды. Мы первыми в 1984 году провели анализ состава табачного дыма в советских сигаретах, который показал, что более чем в половине из них концентрация смолы достигает 25–30 мг на сигарету и выше. В Европе и США концентрация смолы на сигарету составляет около 12–15 мг. На этом основании мы рекомендовали Минздраву и Санэпиднадзору ввести показатели предельно допустимого содержания смолы в сигаретах. Это сработало: производители уменьшили концентрацию смол в сигаретах, и это стало единственной причиной снижения заболеваний раком легкого в России. Мы сохранили сотни тысяч жизней. Вряд ли этого удалось бы достичь, если бы мы ждали результатов кампании по снижению распространения курения, которая началась лишь 7-8 лет назад.
— Табачные компании сегодня делают ставку на разработку инновационных никотиносодержащих продуктов. Частичное замещение ими традиционных сигарет окажет влияние на снижение числа заболеваний раком легкого?
— Полный отказ от курения — это лучшее решение проблемы. Но, будем объективны, достичь этого невозможно. Никотиновая зависимость — дело серьезное. Переход курящих людей, которые не могут бросить курить, на электронные сигареты и системы нагревания табака считаю положительной тенденцией. Это особенно актуально для курящих онкологических больных, которым значительно труднее бросить курить.
А от этого в значительной степени зависит исход заболевания, его прогноз. В настоящее время имеются убедительные научные данные, что прогноз заболевания и эффективность лечения значительно хуже у курящих онкологических больных по сравнению с некурящими. Такого мнения придерживаюсь не только я. 72 ученых из разных стран обратились к генеральному директору Всемирной организации здравоохранения с рекомендацией воздержаться от мер, которые будут противодействовать внедрению электронных систем доставки никотина. Для многих чиновников эти имена ничего не значат, а для меня это выдающиеся ученые, которые внесли колоссальный вклад в профилактику рака и других неинфекционных заболеваний, многих из них я знаю лично.
— Как оцениваете инициативу Минздрава приравнять электронные сигареты и системы нагревания табака к обычным?
— Закон об ограничении курения работает — снижение числа курящих в России наблюдается последние 5-6 лет. Но я против приравнивания электронных систем доставки никотина к сигаретам — это будет мешать доступности продуктов, альтернативных традиционным табачным изделиям. Электронные сигареты и системы нагревания табака имитируют курение, и поэтому переход на них для заядлого курильщика предпочтительнее — он продолжает как бы курить, но не получает те дозы вредных веществ, которые есть в обычных сигаретах. Канцерогенов и токсических веществ в таких системах доставки никотина на 90% меньше, чем в дыме обычных сигарет.
Табак в сигаретах во время затяжки горит при очень высоких температурах (800–900 градусов по Цельсию и выше). Происходит пиролиз, и образуется огромное количество токсических и канцерогенных веществ. В то же время в содержащих табак электронных сигаретах и системах нагревания табака он нагревается до относительно низких температур. В результате в них значительно меньше или даже полностью отсутствуют канцерогенные вещества.
Никотинозаместительные препараты нужно покупать в аптеках, и, к слову, они недешевые. Разумеется, электронные системы доставки никотина небезопасны. Противники распространения таких альтернативных продуктов указывают, что никотин — токсическое вещество. Это так, но он есть и в лекарственных веществах, которые применяются для лечения табачной зависимости, причем почти в той же концентрации, что в сигаретах. Ко всем решениям относительно антитабачных мер нужно подходить с учетом имеющихся научных данных. То, что в таких вопросах к мнению ученых не прислушиваются, — нехорошо, мы понимаем в этом деле лучше, чем депутаты в Госдуме или чиновники в Минздраве. Я — единственный в России ученый, посвятивший вопросам эпидемиологии и профилактики хронических неинфекционных заболеваний почти 40 лет, с уникальным опытом исследований и научных публикаций, как отечественных, так и международных, в том числе в области табачного канцерогенеза и табакозависимых опухолей.
— Поможет ли в решении проблемы выявления онкологических заболеваний обязательная диспансеризация населения?
— Какие меры профилактики онкозаболеваний вы считаете наиболее эффективными?
— Самый эффективный метод — контроль курения. Курение является причиной 15 форм рака: полости рта, гортани, желудка, пищевода, легкого и т.д. Отказ от курения предотвращает одну треть развития всех злокачественных опухолей. Что касается инфекционных онкогенных вирусов, например вируса папилломы человека, который является причиной почти всех случаев рака шейки матки, то сегодня мы имеем 100-процентную возможность избавиться от этого вида рака. Через 20–25 лет он может полностью исчезнуть из нашей жизни благодаря вакцинации подростков в возрасте 11–13 лет.
В Австралии, где уже есть длительный опыт вакцинации, значительно снизилась заболеваемость раком шейки матки. А мы почему-то тянем с внедрением этого уникального по эффективности метода профилактики. Еще один метод профилактики связан с контролем за весом тела. Риск развития рака молочной железы, тела матки, толстой кишки и других форм выше у людей с избыточной массой тела и с недостатком физической активности.
Курение и избыточный вес — факторы риска не только для рака, но и для сердечно-сосудистых заболеваний, диабета, хронических легочных заболеваний. Если мы, онкологи, сможем достичь успеха в контроле за этими факторами риска злокачественных опухолей, то добьемся снижения целого ряда других заболеваний.
МОСКВА, 3 июня. /ТАСС/. Только один показатель - удельный вес пациентов со злокачественными новообразованиями, состоящих на учете пять и более лет, федерального проекта "Борьба с онкологическими заболеваниями" нацпроекта "Здравоохранение" был достигнут в РФ в 2019 году, а показателя "Снижение смертности от новообразований" не достигли более 50 регионов России, сообщила в среду директор департамента организации медпомощи и санаторно-курортного дела Минздрава РФ Екатерина Каракулина.
"Показатели 2019 года достаточно малоутешительны. Единственный показатель был достигнут - это удельный вес больных со злокачественными новообразованиями, состоящих на учете пять лет и более. Все остальные показатели у нас хотя и имеют тенденцию к снижению, но, к сожалению, по плановым показателям за 2019 год были не достигнуты", - сказала она на заседании экспертного совета комитета Госдумы по охране здоровья по вопросам обращения лекарственных средств, развития фармацевтической и медицинской промышленности.
Каракулина также отметила, что целевых показателей по снижению смертности от новообразований, в том числе злокачественных, на 100 тыс. населения не достигли 53 региона, по доле злокачественных новообразований, выявленных на ранних стадиях, - 28 регионов, по удельному весу пациентов со злокачественными новообразованиями, состоящих на учете более пяти лет - 29 регионов, по одногодичной летальности пациентов со злокачественными новообразованиями - 26 регионов. При этом она отметила, что есть 10 регионов с "наибольшим отставанием" по плановым показателям, среди которых Кемеровская, Новосибирская, а также Астраханская области.
"Почти 14% региональных планов мероприятий не были реализованы. В целом более 7 тыс. мероприятий было запланировано и только 6 тыс. было реализовано на самом деле. Самое худшее, низкий процент выполнения реализации - [по] реабилитации онкологических пациентов, 80% [от плана] в субъектах только смогли реализовать данные направление, - сообщила директор департамента Минздрава. - Самый хороший процент выполнения мероприятий был в разделе противодействия факторов развития онкозаболеваний - 92%".
При этом хорошим показателем является перевыполнение плана по включению медорганизаций в реализацию федерального проекта. Так, в 2019 году к проекту подключились 175 медорганизаций, оказывающих онкологическую помощь, при 90 запланированных. Кроме того, в регионах РФ был открыт 141 центр амбулаторно-онкологической помощи при плановом показателе в 100 учреждений.
"В соответствии с клиническими рекомендациями [на] оказание медицинской помощи , в том числе [на] проведение химиотерапии, было использовано 92% средств, направленных на данные мероприятия. По сравнению с 2018 годом у нас в четыре раза увеличилась кратность применения химиотерапии, на 48% увеличилось применение схем лекарственной химиотерапии в дневном стационаре. Это достаточно важное достижение", - добавила Каракулина. Она также отметила прирост числа специалистов-онкологов в медучреждениях в прошлом году, в частности радиотерапевтов на 26%.

В 2017 году смертность от рака в России снизилась впервые за три года. Это произошло в том числе благодаря массовым скрининговым исследованиям пациентов, считают в Минздраве. По словам экспертов, нужно усилить выявление онкологических заболеваний на ранних стадиях — сейчас этот показатель составляет около 56%.

Снижение смертности от онкологических заболеваний зафиксировали впервые за три года. В 2015–2016-м наблюдался рост.
По данным официальной статистики, количество больных раком россиян ежегодно растет. Совокупный показатель распространенности злокачественных новообразований в 2016 году составил 2403 случая на 100 тыс. населения (данных за 2017 год еще нет), что выше уровня 2006 года на 38,8%. По словам специалистов, увеличение связано с улучшением диагностики.
— Благодаря активному онкопоиску в 2017 году на ранних стадиях (первой и второй) было выявлено около 56% злокачественных новообразований, а при ряде локализаций рака — до 85%, — пояснили в ведомстве.
В Минздраве отметили, что объем высокотехнологичной медицинской помощи пациентам с онкологическими заболеваниями за пять лет увеличился в 2,5 раза. Если в 2012 году ее получили 68 тыс. человек, то в 2017-м — 172,2 тыс.
В ведомстве добавили, что в прошлом году была сформирована единая система управления качеством медицинской помощи, включая онкологическое направление.
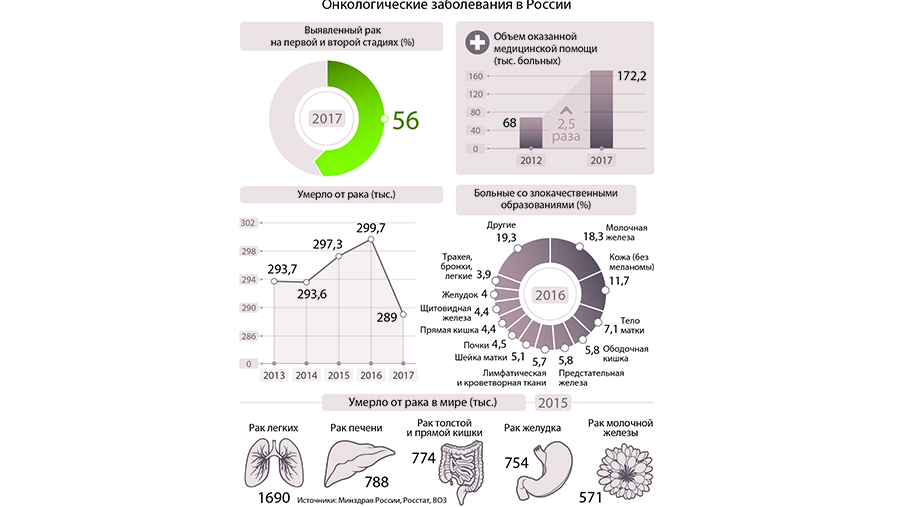
По данным Росстата, новообразования — вторая по распространенности причина смерти в стране, на первом месте — сердечно-сосудистые заболевания.
Для дальнейшего снижения показателей смертности нужно увеличивать долю диагнозов, поставленных на ранних стадиях, отметил главный внештатный онколог Минздрава Михаил Давыдов.

— Чем раньше пациенту диагностируют рак, тем больше шансов полностью вылечить его, — пояснил эксперт.
Для этого нужно 1–2 раза в год проводить скрининговые исследования, особенно часто в группе риска — в возрасте 50-75 лет, добавил Михаил Давыдов.
Пока не существует универсального теста или набора тестов для раннего выявления всех опухолей, пояснил член правления Российского общества клинической онкологии Николай Жуков.
Эффективный скрининг есть лишь для пяти видов рака: шейки матки, молочной железы, толстой кишки, предстательной железы и легкого. Скрининговые тесты для их выявления включены в программу диспансеризации.
— Меры, которые принимаются государством, имеют долгоиграющий эффект, и положительные изменения могут произойти только через несколько лет. Например, программа отказа от курения, инициированная Минздравом, может в разы снизить заболеваемость раком легких, но на это уйдет около 20 лет, — рассказал эксперт.
Изучение этиологии злокачественных новообразований занимает важное место в онкологической науке. Знания об этиологических факторах (факторах риска) опухолей человека – необходимая предпосылка для их профилактики. Эффективная профилактика может быть осуществлена лишь на основании научно обоснованных данных.
В результате многочисленных эпидемиологических и лабораторных исследований получены убедительные данные об этиологических факторах опухолей человека. К ним относятся: курение и другие формы потребления табака, чрезмерная масса тела и низкая физическая активность, питание, богатое обработанными мясными продуктами и мясом и бедное овощами и фруктами, потребление алкогольных напитков, некоторые типы вирусной и бактериальной инфекции, чрезмерное воздействие солнечных лучей, канцерогенные вещества на рабочем месте и в атмосферном воздухе, ионизирующая радиация, экзогенные гормоны.
Смертность от злокачественных новообразований в большинстве развитых стран мира снижается, в основном, за счет снижения заболеваемости и, соответственно, смертности от рака легкого и других форм рака, причиной которых является курение. Снижение заболеваемости этими формами рака можно объяснить уменьшением распространенности курения, а также снижением в табачном дыме сигарет содержания смолы и, соответственно, канцерогенных веществ.
В России на снижение смертности от злокачественных новообразований значительное влияние оказывает и снижение заболеваемости и смертности от рака желудка. Этот благоприятный тренд в заболеваемости раком желудка обусловлен значительным уменьшением распространенности инфекции Helicobacter pylori и улучшением структуры питания, ростом потребления овощей и фруктов, в связи с их круглогодичной доступностью. Таким образом, регистрируемое в большинстве развитых стран, в том числе и в России, снижение смертности от рака является в значительной степени результатом первичной профилактики.
Научно обоснованная профилактика – наиболее эффективное направление противораковой борьбы.
Ключевые слова: профилактика, эпидемиология, факторы риска, этиология, заболеваемость, смертность
Скрининг злокачественных новообразований (ЗН) подразумевает выявление опухолей у бессимптомного населения и направлен на борьбу как с самими онкологическими заболеваниями, так и с их нежелательными последствиями. Обоснованные доказательства влияния скрининга на показатели смертности крайне важны при планировании противораковой борьбы. Для понимания этих эффектов необходимо использовать однородную терминологию и четкие определения в отношении как применяемых методов, так и результатов исследований в области скрининга. При сопоставлении преимуществ и недостатков скрининга используются теоретические знания о естественной истории развития опухоли, определяются сильные стороны и ограничения исследований, а также учитываются систематические ошибки. К настоящему времени существуют достаточные и четко интерпретируемые доказательства эффективности скрининга рака шейки матки (РШМ), колоректального рака (КРР) и рака молочной железы (РМЖ). Проведены исследования эффективности скрининга рака предстательной железы (РПЖ) и рака легкого (РЛ), однако, для адекватного перевода их результатов в практическую плоскость необходима дополнительная работа. К сожалению, доказательств эффективности скрининга ЗН других локализаций либо недостаточно, либо же их однозначная интерпретация невозможна.
Ключевые слова: скрининг рака, смертность, дизайн исследования, рандомизированное исследование, систематическая ошибка, рак молочной железы, маммография, рак легкого, компьютерная томография, рак шейки матки, цитология, вирус папилломы человека, рак предстательной железы, простатический специфический антиген
Несмотря на значительное количество научных открытий в сфере онкологии, снижение показателей смертности от злокачественных новообразований по разным данным составило всего 10–20%. Очень ограниченное количество заболеваний имеет доказанный суммарный выигрыш от использования про- филактической химиотерапии и в меньшей степени от паллиативной противоопухолевой лекарственной терапии. Вклад этих методов лечения в снижение смертности от всех злокачественных новообразований теряется и не имеет точного цифрового выражения. Основная проблема отсутствия четких данных заключается в невозможности автоматически экстраполировать конечные статистические точки в клинических исследованиях на общую популяцию и приравнять некоторые из них к эпидемиологическому показателю смертности.
С позиции доказательной медицины наиболее убедительно выглядит значение адъювантной и паллиативной лекарственной терапии для снижения смертности от рака молочной железы и колоректального рака. Уменьшение смертности от злокачественных новообразований представляет собой результат совокупного вклада экономических ресурсов систем здравоохранения, наличия скрининга и программ, направленных на устранение факторов риска развития ЗНО, а также определенной инфраструктуры и средств для правильного проведения всех видов лечения ЗНО (в том числе реабилитационных мероприятий), уровня образования онкологов и их приверженности современным рекомендациям.
Ключевые слова: смертность от злокачественных новообразований, адъювантная терапия, паллиативная терапия, снижение смертности
Представлена краткая история психоонкологии. Обзор места психоонкологии среди других методов лечения на протяжении всего периода развития злокачественного новообразования. Известно существенное негативное влияние онкологического заболевания на особенности личности, но особенности течения болезни у пациентов с учетом их индивидуальных характеристик практически не изучались. В последние годы выдвинута гипотеза о существовании психогенного рака, развитие которого происходит в условиях хронического психоэмоционального стресса. Особый интерес представляет изучение особенностей течения опухолевой прогрессии и отдаленных результатов лечения онкологических больных в зависимости от уровня образования. Уровень образования конкретного пациента представляет собой удобный и универсальный показатель для характеристики всей совокупности факторов социально-экономической сферы, влияющей на больного, а также во многом характеризует его психоэмоциональное и ментальное состояние. В России, в условиях отечественного здравоохранения, подобных крупных исследований не проводилось. Понимание механизмов опухолевой прогрессии является резервом для улучшения результатов лечения и открывает новые ориентиры в поиске средств и методов борьбы с онкологическими заболеваниями.
Ключевые слова: психоонкология, уровень образования, результаты лечения
В работе приведены сведения об известных к настоящему времени наследственных опухолевых синдромах, представляющих из себя наиболее частую разновидность медико-генетической патологии. Проанализирован вклад наследственных опухолевых синдромов в общую онкологическую заболеваемость и смертность. Обсуждено влияние программ ранней диагностики опухолей у носителей патогенных мутаций на снижение смертности от наследственных злокачественных опухолей. Рассмотрена роль профилактических операций на снижение заболеваемости различными наследственными опухолями. Сделан вывод о том, что в настоящее время наблюдается значительный прогресс в деле оказания медицинской помощи пациентам с наследственными опухолевыми синдромами. Хотя диагностика наследственных раков существует не более четверти века, можно полагать, что прогресс в данной области здравоохранения уже позволил спасти десятки тысяч жизней.
Ключевые слова: наследственные злокачественные опухоли, гены наследственного рака, BRCA1, BRCA2, CHEK2, PALB2, NBS1, BLM, профилактические операции в онкологии
Этот раздел сайта содержит профессиональную специализированную информацию.
Вы являетесь дипломированным медицинским специалистом?
Любое тиражирование и опубликование в СМИ без согласия правообладателя запрещено.
Установление объективных критериев оценки деятельности онкологической службы имеет важное значение для ее прогрессивного развития. За почти полувековой период существования в нашей стране государственной системы онкологической помощи населению были разработаны не только принципы ее функционирования, но и ряд показателей, по которым пытались оценивать ее состояние.
Уровень выявляемости онкологических заболеваний, удельный вес ранних или, напротив, запущенных форм рака, неучтенной смертности, одногодичной летальности — вот далеко не полный перечень таких показателей. Все они в совокупности, ни тем более каждый из них в отдельности не давали целостного представления о состоянии онкологической помощи населению.
Ведущей целью деятельности онкологической службы всех уровней является достижение главного ее конечного результата — снижения смертности от злокачественных новообразований, т. е. сохранение или продление жизни больным. Только этот критерий и может свидетельствовать об эффективности онкологической помощи населению.
Рассматривая смертность как показатель, наиболее объективно отражающий деятельность онкологической службы, необходимо учитывать, что он является слагаемым конечных результатов функционирования ряда подсистем единой целостной системы. Речь идет о триединстве таких подсистем как первичная, вторичная и третичная профилактика рака.
Совокупный показатель смертности от рака определяется прежде всего уровнем заболеваемости и возможностью воздействия на него путем управления процессом канцерогенеза, в естественных условиях жизни населения, т. е. первичной профилактикой рака.
Это наиболее сложный и долговременный процесс, который зависит, как минимум, от трех условий:
- 1. От знания роли различных факторов окружающей среды в этиопатогенезе злокачественных новообразований (причинная детерминированность управления);
- 2. От степени влияния этих факторов на заболеваемость (вероятная эффективность управления);
- 3. От реальных возможностей управления различными элементами системы на современном уровне наших знаний, научно- технических достижений и социально-экономического состояния общества (реальность управления).
Первичная профилактика рака носит региональный характер и решение ее задач зависит от конкретных знаний канцерогенной ситуации, сложившейся на определенной географической территории.
О реальной возможности снижения заболеваемости (а следовательно, и смертности) от рака свидетельствует опыт ряда стран. Активная перестройка исторически сложившихся традиций приготовления пищи в Японии, внедрение в быт холодильников, позволило отказаться от обычая консервировать пищевые продукты, сохранять их в натуральном виде и добиться существенного снижения заболеваемости раком желудка. Активная компания по борьбе с курением, начатая в США в 70-е годы способствовала значительному снижению числа курящих мужчин (с 55 до 36%) и приостановке роста заболеваемости рамком легкого к середине 80-х годов.
Решение задач вторичной профилактики, т. е. выявления и оздоровления лиц, страдающих хроническими предраковыми заболеваниями, неотделимо от раннего выявления рака и практически должно осуществляться одними и теми же силами и средствами. На современном этапе развития здравоохранения наиболее эффективным методом решения этих задач является разработка и внедрение различных форм и методов скрининга.
Можно выделить, как минимум, пять взаимодополняющих друг друга форм скрининга, обеспечивающих его комплектность:
- 1) анкетно-опросный;
- 2) гинеко-цитологический;
- 3) флюорографический;
- 4) лабораторный;
- 5) эндоскопический.
Основной принцип функционирования скрининга — этапность. На первом этапе осуществляется отбор лиц, предъявляющих различные жалобы со стороны наружных и внутренних органов или с патологическими изменениями, обнаруживаемыми различными объективными методами исследования, безотносительно того, имеются или нет подозрения на наличие онкологических заболеваний. Главными действующими лицами первого этапа являются средние медработники (фельдшера, акушерки, медсестры) фельдшерских и фельдшерско-акушерских пунктов, здравпунктов, смотровых кабинетов, терапевтических и цеховых участков.
На втором (врачебном) этапе осуществляются необходмые дообследования с целью уточнения диагноза. Этот этап может иметь ряд вариантов, связанных как с особенностями выявленной патологии, так и с состоянием лабораторно-технической базы массового обследования. Решающее значение для успешного осуществления этого этапа имеет создание на базе крупных городских и всех центральных районных больниц скрининг-диагностических отделений (центров), оснащенных современным диагностическим оборудованием и аппаратурой.
Завершающим этапом скрининга онкопатологии является онкологический диспансер. На этом этапе окончательно решаются вопросы диагностики, определяется лечебная тактика, обеспечивается лечение.
Реальность вторичной профилактики рака отчетливо прослеживается на примере рака шейки матки, а также рака желудка. По данным японских исследователей, наблюдавшееся в стране снижение смертности от рака желудка на 53,9% произошло вследствие снижения заболеваемости, а на 46,1% за счет усовершенствования диагностики, роста выявления ранних форм рака желудка как основной гарантии радикального лечения.
Третичная профилактика рака по сути и есть заключительный этап вторичной. Она призвана обеспечить качество диагностики и лечения онкологического больного, их динамическое наблюдение и реабилитацию. Важным элементом, обеспечивающим эффективность третичной профилактики, является диспансеризация онкологических больных.
В связи с ростом заболеваемости злокачественными новообразованиями и значительным увеличением численности контингентов больных, находящихся на учете в онкологических учреждениях, назрела необходимость перехода на автоматизированную систему учета и диспансеризации онкологических больных. Создание современной лечебно-диагностической базы онкологической службы, развитие специализированных ее подразделений, подготовка кадров врачей — онкологов различных специальностей — все это является неотъемлемой частью третичной профилактики рака.
Разработка и реализация для каждой территории комплексных программ профилактики рака должны послужить достижению благоприятного конечного результата — снижению смертности от рака различных органов.


Андрей Дмитриевич, какие новые задачи поставлены перед онкологической службой на ближайшие годы?
Андрей Каприн: Государство поставило задачи перед всем здравоохранением: к 2024 году снизить смертность от новообразований до 185 случаев на 100 тысяч человек, увеличить охват населения профилактическими медосмотрами с 40 до 70 процентов. Удельный вес злокачественных новообразований (ЗНО), выявленных на ранних стадиях, довести до 63 процентов, а долю онкобольных, состоящих на учете 5 и более лет, до 60 процентов. Одновременно мы должны уменьшить одногодичную летальность от ЗНО до 17,3 процента. Все это возможно только при повышении доступности онкопомощи и ее качества. Для этого, кроме нашей программы, разработано еще несколько федеральных проектов: по обеспечению медучреждений квалифицированными кадрами, развитию исследовательских центров, внедрению инновационных технологий, по созданию единого цифрового контура в медицине, который, как нам обещали в правительстве, начнут выстраивать именно с онкологии. Должна измениться сама модель помощи, ее сформулировала министр здравоохранения Вероника Игоревна Скворцова: в центре этой модели - индивидуальный подход к каждому пациенту. А главным отличием от традиционного подхода является доклиническое выявление заболеваний и комплекс профилактических мер.


В рамках Национального проекта "Здравоохранение" до 2024 года предусмотрены меры по поддержке научной деятельности федеральных исследовательских центров, активизации доклинических и клинических испытаний, значительное увеличение бюджета на лекарственное обеспечение всей онкологической помощи, в т.ч. по таким современным направлениям, как иммунотерапия, таргетная терапия, лечение редких заболеваний. Поэтапно прописан механизм выстраивания трехуровневой системы онкопомощи, покрывающей всю страну, создание таких новых структур, как референсные центры, проведение необходимых скрининг-программ. Эта информация должна содержаться в паспортах программ, которые разработали субъекты Федерации в соответствии со спецификой и потребностями своих регионов. Важно и взаимодействие со многими смежными отраслями, которые помогут сети онкологической помощи перейти на современные технологии и переоснастить свой парк отечественным оборудованием.
Какие направления и разделы онкологической помощи будут приоритетными в текущем и будущем годах?
Андрей Каприн: Если говорить о приоритетных методах диагностики и лечения - это оснащение медицинских организаций, оказывающих онкологическую помощь, достаточным количеством современной техники для глубоких исследований и лечения во всех регионах страны. А также использование техники, которая есть в не онкологических подразделениях крупных клиник, возможностей телемедицины для проведения консультаций, консилиумов и различных обучающих семинаров и школ.
Мы должны научить коллег в регионах таким современным способам, как брахитерапия, рентгенохирургия, малоинвазивная хирургия разных локализаций, реконструктивная хирургия, которая позволяет не только излечить больного от рака, но и вернуть его к нормальному образу жизни, активной социальной деятельности. Все это мы умеем, вопрос только в расширении охвата, передаче опыта коллегам из регионов и оснащении необходимым оборудованием.
Как будет совершенствоваться онкологическая помощь жителям отдаленных регионов и сельской местности?


Андрей Каприн: В паспорте федерального проекта до 2024 года определены необходимые меры на каждый год.
В его рамках создаются 85 региональных программ по борьбе с онкозаболеваниями с учетом специфики каждого субъекта РФ. Например, на 2019 год в федеральном проекте заложена организация центров амбулаторной онкопомощи не менее чем в 20 регионах. Также не менее 20 субъектов РФ будут участвовать в переоснащении сети региональных медицинских организаций. За год будет создано не менее 9 референс-центров, в которых можно будет выполнить высокоточные исследования. И так по каждому году вплоть до 2024-го.
Важным направлением является повышение онконастороженности врачей первичного звена. Какие меры запланированы для этого?
Андрей Каприн: Специальное обучение пройдут не только все участковые врачи, но и узкие специалисты, работающие в амбулаторных учреждениях. Разработана специальная информационная дистанционная программа, которая позволяет врачу пройти первичное тестирование и повысить уровень своей квалификации по усвоению этого материала. 80 процентов участковых терапевтов уже прошли эту программу и получили соответствующий сертификат. Теперь нужно подключить к ней участковых педиатров, узких специалистов, врачей общей практики, семейных врачей. С помощью проекта по цифровизации онкологии мы планируем внедрить также программы, которые в автоматическом режиме будут подсказывать врачам, куда направлять пациентов разного возраста на необходимые диагностические исследования.
В онкологии сохраняется серьезный дефицит кадров. Как решить эту проблему?
Андрей Каприн: В рамках федерального проекта, который курирует Минобрнауки России совместно с нашим министерством, создаются новые учебные программы, будет расширена система повышения квалификации, использованы IT-технологии для распространения передового опыта и внедрения новых образовательных технологий в онкологии. Здравоохранение будет работать в едином информационном контуре, что позволит видеть всю картину и вовремя ее корректировать.
Известно, какую роль играет в профилактике рака здоровый образ жизни. Какие задачи в этой связи перед медиками?
Андрей Каприн: Мы не устаем повторять: любая профилактика эффективней, чем само лечение. Научить людей правильно питаться, не валяться часами на солнце, бросить курить и не злоупотреблять алкоголем проще, чем вылечить ту же меланому - рак кожи, очень агрессивное и опасное заболевание, которое очень трудно поддается лечению. Другой пример: курящие люди в 30 раз чаще страдают от рака, чем некурящие. И здесь просветительская роль и медиков, и всех средств массовой информации неоценима.
Большие надежды возлагаются на развитие радиологии. Каковы потребности онкологической службы в модернизации этого оборудования, строительстве новых учреждений этого профиля?
_t_310x206.jpg)
_t_310x206.jpg)
Андрей Каприн: Мы планируем значительно нарастить собственное производство тяжелой техники для ядерной медицины, тиражирование протонных ускорителей отечественного образца, создание собственного ускорителя МЛТ-6, под который в Обнинске уже заложен каньон. Потребность в перевооружении этого направления очень велика, и главное - чтобы это было наше оборудование, поскольку на импортном оборудовании мы не можем проводить какие-то дополнительные исследования, выстраивать новые области применения - только то, что записано в договоре о покупке данного прибора.
Мы продолжим развитие производства собственных радиофармпрепаратов, которые используются сегодня в ядерной медицине. Из них пока создан один российский аналог - на базе йода 125, который мы будем использовать для лечения не только рака предстательной железы, но и злокачественных новообразований молочной железы и шейки матки. Есть еще целый список отечественных изотопов, которые пока отправляют как сырье на переработку за границу, и лишь потом возвращают к нам в виде готового препарата с добавленной стоимостью. Здесь есть очень большие возможности развития собственной базы производства радиофармпрепаратов, и мы будем их использовать совместно с предприятиями и организациями минпромторга и "Росатома".
Улучшится ли обеспечение онкобольных современными инновационными лекарствами?
Андрей Каприн: Сейчас во многих научных центрах идет с использованием генных технологий разработка новых препаратов, действующих на новые внутриклеточные мишени. Несомненно, многие из них могут стать прорывными в борьбе с раком. В Московском онкологическом институте им. Герцена идут испытания новых костных имплантатов, полученных с помощью 3D печати. Одновременно с удалением пораженной части кости на ее место вживляется полимерная вставка, "заряженная" нужными препаратами и выполненная индивидуально для пациента. Там же разработан оригинальный аппарат, получивший название "гомункулус", или "человек-на-чипе". Это - микробиореактор, позволяющий на частице раковой ткани реального пациента, помещенной в специальный чип, выбрать эффективный метод химиотерапии, подобрать эффективное лекарство. В дальнейшем мы рассчитываем этим методом подбирать и лучевую нагрузку. Внедрение подобных разработок, без сомнения, поможет врачам сделать процесс лечения более персонифицированным.
Реальны ли цели по снижению онкологической смертности, поставленные перед онкологической службой до 2024 года?
Андрей Каприн: Задача сверхсложная и амбициозная. Финансирование национальных проектов имеет приоритетный характер, на нацпроект "Здравоохранение" предусмотрено 1,3 триллиона рублей. Более того, разрешено выделять средства из дополнительных доходов федерального бюджета. Государство по сути дает нам карт-бланш. И успех зависит от слаженной работы всех звеньев: исполнительной власти, науки, медицины, смежных отраслей. И, кстати, от участия СМИ, от поддержки общества в целом. Думаю, мы должны и можем доказать, что такие задачи нам по плечу.
Читайте также:

