Опухоли орбиты и слезной железы


Содержание:
- 1 Смешанные опухоли слезной железы
- 2 Цилиндромы
- 3 При аденокарциномах
- 4 Саркома
- 5 Аденомы и онкоцитомы слезной железы.
Слезная железа является одним из излюбленных мест развития так называемых смешанных опухолей (рис. 95).

Обычно паренхима новообразования состоит из морфологически и генетически однотипных клеток. Бывают, однако, случаи, когда в состав перенхимы входят клеточные элементы различных тканей, причем ткани эти являются либо производными (дериватами) только одного зародышевого листка, либо двух зародышевых листков, либо даже всех трех зародышевых листков. В таких случаях в опухоли будет как бы несколько паренхим, генетически однородных или совершенно различных. Кроме того, в таких опухолях часть паренхимы или вся паренхима может быть даже гетеротопичной, т. е. чуждой для нормальных тканей соответствующего отдела организма. Все эти разновидности новообразований называются смешанными опухолями и подразделяются на группы унидермом, бидермом и тридермом.
К первой группе относятся смешанные опухоли, паренхима которых состоит из нескольких тканей, производных одного зародышевого листка. Ко второй группе относят смешанные опухоли, с паренхимой, построенной из дериватов двух зародышевых листков, и, наконец, в группу тридермом включают смешанные опухоли, в паренхиме которых имеются элементы всех трех зародышевых листков.
Различают еще среди смешанных опухолей зрелые и незрелые.
В зрелых формах паренхима складывается из дифференцированных клеточных элементов, в незрелых наряду с дифференцированными встречаются и атипически растущие, соответствующие различным стадиям эмбрионального развития недифференцированные клеточные элементы.
До недавнего времени опухоли слезных желез трактовались различно разными исследователями. Отсюда изобилие терминологии: миксосаркомы, миксохондросаркомы, ангиосаркомы, карципоматозные саркомы, тубулярные эпителиомы, коллонарные эпителиомы, аденомы, миксоадепомы, цилиндромы и т. д. Позже все чаще стали склоняться к мнению о принадлежности опухолей слезных желез к разновидности смешанных опухолей, сходной с опухолями слюнных и околоушных желез.
Смешанные опухоли слезных желез, как и вообще смешанные опухоли, возникают, несомненно, из аномальных клеточных элементов, отщепившихся на различных этапах формирования зародыша. Процессы формирования тканей и органов в области верхне-наружного орбитального угла протекают таким образом, что здесь именно для различных аномальных отщеплений клеточных групп представляются большие возможности.
Развиваются смешанные опухоли слезной железы, почти как правило, у лиц преклонного возраста: больные в возрасте 50 —70лет составляют больше половины всех пациентов с такими опухолями. На другие возрастные группы больных приходится на каждое десятилетие приблизительно 14%.
Клинические явления смешанных опухолей слезной железы развиваются чрезвычайно медленно, иногда десятки лет. От впервые замеченных симптомов заболевания до первого посещения врача проходит обычно 3,5—5 лет (А. Бирх-Гпршфельд, И. И. Меркулов). Есть, однако, немало случаев быстрого роста опухолей в несколько месяцев, год — два.
Среди первых симптомов заболевания нередки неврологические боли. Визуальные расстройства, наоборот, представляют сравнительную редкость. Также редка и диплопия.
При смешанных опухолях слезной железы главным симптомом является экзофтальм. Соответственно почти постоянной локализации опухоли в верхнем наружном углу глазницы экзофтальм при смешанных опухолях никогда не бывает особенно большим. Обычно степень выстояния глаза равняется 3—5—7мм. Изменения глазного дна наблюдаются довольно часто. Среди них отмечают застойный сосок, неврит, атрофию зрительного нерва и т, д. В переднем отделе глаза изменений почти не бывает.
Хотя морфологически истинные смешанные опухоли имеют плотную капсулу, не разрушают подлежащих костей, клинически какое-то их количество имеет, несомненно, и злокачественные черты— наклонность к рецидивам и метастазированию.
В трактовке цилиндром было много путаницы, и последнее слово по поводу этого рода новообразований далеко еще не сказано.
Правда, в 20-х — 30-х годах утвердилось представление, что как с клинической точки зрения, так и с точки зрения гистологической цилиндромы совершенно аналогичны смешанным опухолям слезной железы и что их необходимо включить в эту группу бластоматозных процессов (Бирх-Гиршфельд, И. Меркулов). В самое последнее время Ризе также объединяет цилиндромы в группу смешанных опухолей, обладающих такими особенностями опухолевого роста, как инфильтративный рост, что говорит об определенной злокачественности этого новообразования. Ризе подчеркивает и значительную резистентность цилиндромы в отношении лучевой терапии.
Клиника цилиндром или аденокистозных опухолей, в общем, повторяет клинику смешанных опухолей слезной железы, но с менее благоприятным прогнозом (смертность составляет приблизительно 23%).
Смешанные опухоли слезной железы и цилиндромы, или аденокистозные опухоли, составляют главную массу новообразовательных процессов, поражающих слезную железу. Не менее 40% случаев (по Ризу) приходится на истинные смешанные опухоли и 40%— на цилиндромы.
Вместе со смешанными опухолями в слезной железе могут развиваться и такие злокачественные новообразования, как карциномы и саркомы, причем подавляющее большинство их составляют карциномы и именно аденокарциномы.
глазной статус представляет собой более или менее точную копию глазного статуса, наблюдаемого при смешанных опухолях слезной железы. Правда, смертность при аденокарциномах несколько выше (приблизительно 30%), и растут они несколько быстрее, чем смешанные опухоли.
слезной железы встречается очень редко, по преимуществу, в детские и юношеские годы. Разновидности саркомы бывают самые разнообразные — и круглоклсточные, и веретенообразные, и полиморфнокдеточные формы. Как при всех такого рода новообразованиях, и при саркомах слезной железы, несмотря на всяческие лечебные мероприятия, процесс очень быстро прогрессирует, дает обширные метастазы и довольно быстро заканчивается гибелью больных.
В качестве очень большой редкости описаны несколько случаев развития аденомы слезной железы. К 1933 г. таких случаев в литературе французы Вилляр и Дежен насчитывали 20, причем достоверных только пять. Эти аденомы по всей морфологической картине были очень похожи на эпидермоидные кисты. Единственным отличием истинных аденом от эиидермоидных кист является, по утверждению указанных авторов, увеличение, набухание опухолевого узла при истинных аденомах во время плача.
В самое последнее время доказана возможность развития в слезной железе и особого вида новообразования — так называемых онколитом.
В литературе имеются также единичные описания развития кистозных онкоцитом на слезном мясце из добавочных слезных желез (Г. Клейн, 1965) и аденом-онкоцитом в слезном мешке (Остахович и Мейер, 1963).

Опухоли слезных желез – группа новообразований слезной железы, преимущественно эпителиального происхождения. Локализуются в наружной части верхнего века, безболезненны. Доброкачественные опухоли слезной железы развиваются в течение многих лет, в процессе роста могут вызывать экзофтальм и истончение стенки глазницы. Злокачественные новообразования быстро прогрессируют, нарушают подвижность глазного яблока, провоцируют боли и повышение внутриглазного давления. Возможно прорастание окружающих тканей и отдаленное метастазирование. Диагноз выставляется на основании офтальмологического осмотра и данных инструментальных исследований. Лечение оперативное.
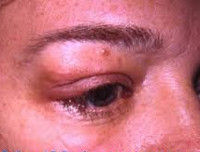
- Доброкачественные опухоли слезных желез
- Злокачественные опухоли слезных желез
- Цены на лечение
Общие сведения

Доброкачественные опухоли слезных желез
Плеоморфная аденома – смешанная эпителиальная опухоль слезной железы. Составляет 50% от общего количества новообразований данного органа. Женщины страдают чаще мужчин. Возраст пациентов на момент постановки диагноза может колебаться от 17 до 70 лет, наибольшее количество случаев заболевания (более 70%) приходится на 20-30 лет. Возникает из клеток эпителиальных протоков. Некоторые специалисты предполагают, что источником новообразования являются аномальные эмбриональные клетки.
Представляет собой узел дольчатого строения, покрытый капсулой. Ткань опухоли слезной железы на разрезе – розовая с сероватым оттенком. Состоит из двух тканевых компонентов: эпителиального и мезенхимального. Эпителиальные клетки формируют хондро- и слизеподобные очаги, располагающиеся в неоднородной строме. На начальных стадиях характерно очень медленное прогрессирование, период времени с момента появления опухоли слезной железы до первого обращения к врачу может колебаться от 10 до 20 и более лет. Средний временной промежуток между возникновением первых симптомов и обращением за медицинской помощью составляет около 7 лет.
Какое-то время опухоль слезной железы существует, не доставляя особых неудобств пациенту, затем ее рост ускоряется. В области века появляется воспалительный отек. Из-за давления растущего узла развивается экзофтальм и смещение глаза кнутри и книзу. Верхненаружная часть орбиты истончается. Подвижность глаза ограничивается. В отдельных случаях опухоль слезной железы может достигать гигантских размеров и разрушать стенку глазницы. При пальпации верхнего века определяется неподвижный, безболезненный, плотный гладкий узел.
На обзорной рентгенографии орбиты выявляется увеличение размеров глазницы, обусловленное смещением и истончением ее верхненаружней части. УЗИ глаза свидетельствует о наличии плотного узла, окруженного капсулой. КТ глаза позволяет более четко визуализировать границы новообразования, оценить непрерывность капсулы и состояние костных структур орбиты. Лечение оперативное – иссечение опухоли слезной железы вместе с капсулой. Прогноз обычно благоприятный, но больные в течение всей жизни должны оставаться под диспансерным наблюдением. Рецидивы могут возникать даже спустя несколько десятилетий после удаления первичного узла. Более чем у половины пациентов признаки малигнизации выявляются уже при первом рецидиве. Чем меньше срок ремиссии – тем больше вероятность озлокачествления рецидивной опухоли.
Злокачественные опухоли слезных желез
Аденокарцинома – смешанное эпителиальное новообразование, имеющее несколько морфологических вариантов с идентичным клиническим течением. Практически равномерно распределяется в разных возрастных группах. Характеризуется более быстрым ростом по сравнению с доброкачественными опухолями слезной железы. Обычно пациенты обращаются к офтальмологу через несколько месяцев или через 1-2 года после появления симптомов. Первым проявлением болезни часто становятся боли неврологического характера в области лба, обусловленные воздействием новообразования на ветви тройничного нерва.
Типичный признаком этой опухоли слезной железы является рано возникающий и быстро усиливающийся экзофтальм. Глаз смещается кнутри и книзу, его движения ограничиваются. Развивается астигматизм, отмечается повышение внутриглазного давления. В области глазного дна появляется складчатость. Отмечаются явления застойного диска. В верхненаружном углу глазницы определяется быстро растущее образование. Опухоль слезной железы прорастает близлежащие ткани, распространяется вглубь орбиты, внедряется в полость черепа, дает метастазы в регионарные лимфоузлы и отдаленные органы.
Лечение – экзентерация глазницы или органосохраняющие операции в сочетании с послеоперационной лучевой терапией. При прорастании костей глазницы хирургическое вмешательство неэффективно. Прогноз неблагоприятный из-за высокой склонности к рецидивированию и отдаленному метастазированию. Опухоль слезных желез обычно дает метастазы в спинной мозг и в легкие. Временной период между появлением первичной опухоли и возникновением отдаленных метастазов может составлять от 1-2 до 20 лет. Большинству пациентов не удается преодолеть пятилетний порог выживаемости.
Цилиндрома (аденокистозный рак) – злокачественная опухоль слезных желез аденоматозно-альвеолярного строения. Клинические проявления аналогичны симптомам аденокарциномы. Отмечается менее агрессивный местный рост, более выраженная склонность к гематогенному метастазированию, возможность продолжительного существования метастазов и медленное увеличение размера вторичных опухолей. Чаще всего поражается спинной мозг, второе место по распространенности занимают метастазы в легкие. Тактика лечения аденокистозной опухоли слезной железы – как при аденокарциноме. Прогноз в большинстве случаев неблагоприятный. Около 50% больных погибают в течение 3-5 лет после постановки диагноза. Причиной летального исхода становятся отдаленные метастазы или прорастание новообразования в полость черепа.
Наиболее распространенными новообразованиями в области офтальмологии считаются опухоли слезной железы. Они бывают доброкачественного и злокачественного характера. Опасность вторых в том, что они способны перерождаться в более агрессивные формы. На первых стадиях онкология слезных желез никак себя не проявляет и протекает абсолютно безболезненно. Диагностируется патология инструментальными методами, но наиболее информативной является биопсия. Независимо от вида, заболевание предусматривает постоянное наблюдение и лечение.
Злокачественные опухоли века
В общей статистике новообразований глаза, рак века имеет лидирующие позиции, составляя 45-88% всех выявляемых случаев. Пик заболеваемости отмечается у людей возрастной категории 50-75 лет, причем 60-85% опухолей встречается у женщин. Для злокачественных новообразований века характерны общие для всех опухолей глаз причины возникновения и развития:
- Внешние факторы: загрязненные промышленными отходами воздух и вода.
- Фактор наследственности
- Чрезмерное воздействие УФ-излучения.
- Канцерогенное действие солей тяжелых металлов и прочих химических раздражителей (к примеру, в декоративной косметике).
- ВИЧ.
Также существует классификация опухолей века и по морфологическому признаку. Меланома века в ней, рассматривается как опухоль кожи. Основными формами, возникающих в эпителиаль-ных клетках века раковых опухолей, являются: базальноклеточная (65-95%), плоскоклеточная (5-25%) карциномы, прочие опухолевые разновидности встречаются гораздо реже – это аденокарцинома сальной железы, карцинома Меркеля, саркома, меланома.
Аденокарциномы сальных желез, обычно располагаются в толще века. При этом, на коже форми-руется утолщение слегка желтого цвета, по виду напоминающее халязион. По мере роста опухо-ли, веко начинает втягиваться в сторону конъюнктивы, появляются папилломатозные разраста-ния на конъюнктиве грязно-розового цвета. Такая опухоль быстро прогрессирует с появлением метастаз. На поздних этапах болезни образуется язва, которая разрушает веко.
Фибросаркома — опухоль детского возраста. Она локализуется на верхнем веке и выглядит как синюшный подкожный узел с выраженными сосудами. При росте новообразования развивается птоз — опущение века, происходит смещение глаза.
Если распространенность опухоли ограничивается пределами века (Т1-Т3 стадии), применяется криодеструкция либо хирургическое удаление новообразования с последующей пластикой века. Иногда может применяться короткофокусная рентгенотерапия или, успешно практикующаяся в последнее время, брахитерапия. В случае перехода опухоли на рядом лежащие ткани, проводится экзентерация орбиты с удалением глазного яблока и иссечением близлежащих тканей.
1.1. Врожденная гипофункция
Клинически он проявляется постепенно нарастающей болезненной припухлостью в области железы. Всегда удается найти другие признаки туберкулеза: увеличение лимфатических шейных и бронхиальных желез, рентгеноскопические изменения в легких. Для правильной диагностики большое значение имеют общие исследования, положительные реакции Пирке и Манту.
Важную роль может играть обнаружение очагов обызвествления в слезной железе при рентгенографии (Балтин М.М. 1951), характерных для туберкулезного поражения железы. В сомнительных случаях прибегают к биопсии. В биоптате находят типичные туберкулезные узлы, состоящие из эпителиоидных и гигантских клеток с казеозным перерождением в центре. Во многих случаях удается обнаружить бациллы Коха.
Местно — различные тепловые процедуры, УВЧ-терапия. В глаз — инстилляции
Прогноз благоприятный. Лечение специфическое, проводится венерологами.
Трахоматозный дакриоаденит. Тесная анатомическая связь слезной железы с конъюнктивальной полостью не исключает возможности перехода трахоматозного процесса со слизистой оболочки на ткань железы.
Болезнь Микулича — это хронический лимфоматоз слезных и слюнных желез, раздающийся на почве лейкемии или лейкемоидных реакций с поражением кроветворной системы. В отдельных случаях болезнь связывают с туберкулезом и другими инфекциями.
Клиническая картина. Заболевание характеризуется медленно прогрессирующим двусторонним симметрическим увеличением слезных и слюнных желез. Из после- дних в процесс обычно вовлекаются подчелюстные, однако могут поражаться около- и подъязычные железы. Слезные железы увеличиваются до такой степени, что
смещают глазные яблоки книзу и кнутри. Возможен некоторый экзофтальм. Глазные щели сужены и деформированы нависающими веками, особенно их наружной частью.
Увеличенные железы на ощупь плотные, совершенно безболезненны, подвижны. Больные отмечают сухость во рту, резь в глазах, скудное вязкое отделение, выраженный зубной кариес. Болезнь тянется годами.
Прогноз в отношении жизни больного обычно благоприятный, в отношении же возможностей излечения сомнительный.
Диагноз ставят на основании исследований крови, пунктатов костного мозга и гистоморфологических исследований ткани желез, на препаратах которых выявляется лимфоидная гиперплазия.
Саркоидоз слезной железы. До последнего времени в медицинской литературе саркоидоз называют “болезнь Бенье-Бека-Шаумана”. Это системное заболевание из группы грануломатозов, этиология которого до настоящего времени остается невыясненной. Он проявляется образованием множественных узелков в коже, лимфатической системе, внутренних органах, в которых никогда не обнаруживают казеозного распада. Гранулемы однотипны, округлы (“штампованы”), четко отграничены от окружающей ткани.
Поражение слезной железы обычно протекает на фоне общих проявлений болезни, но может быть и изолированным, без вовлечения в процесс других органов и систем.
Заболевание начинается незаметно, протекает длительно и безболезненно. При этом наблюдается увеличение слезной железы, чаще равномерное, без четкой дифференциации саркоидозного узла. При пальпации прощупывается совершенно безболезненная уплотненная ткань железы. Саркоидозный дакриоаденит иногда осложняется сухим кератоконъюнктивитом. Диагноз всегда вызывает затруднения.
Лечение саркоидоза слезной железы хирургическое, однако из-за риска возможного системного поражения предлагают патогенетическую терапию глюкокортикоидами.
Лечение. Назначают мощную противовоспалительную терапию кортикостероидами, метиндолом, иммунодепрессантами.
Рак конъюнктивы
Это злокачественное поражение лимба глаза и слизистой оболочки. Подобный рак встречается редко и, как правило, на фоне предраковых состояний (предраковый меланоз, пигментная ксеро-дерма, эпителиома Боуэна) у лиц старше 50 лет. Основная морфологическая ее вариация – пло-скоклеточная. На начальных этапах развития, течение опухоли не отличается от течения заболе-вания-предшественника:
Эпителиома Боуэна имеет вид полупрозрачной беловатой бляшки на конъюнктиве.
Признаком предракового меланоза является односторонняя пигментация значительного размера, которая озлокачествляется в 30-80% случаев.
Пигментная ксеродерма – заболевание наследственное, со злокачественным течением, прогрессирующим в детском возрасте. До 2/3 больных пигментной ксеродермой погибают до пятнадцатилетнего возраста. Поражение конъюнктивы является лишь одним из множественных проявлений заболевания. Его внешние признаки – выраженный сосудистый рисунок и пигментация.
При переходе в злокачественную форму происходит стремительный рост новообразования, который может происходить в двух клинических формах – папилломатозной и птеригоидной. При папилломатозной форме проявляются выросты и узелки разной величины, а при птеригоидной, формируется белесая плотная пленка, имеющая четкий сосудистый рисунок.
Небольших размеров опухоли удаляются хирургически или посредством диатермокоагуляции — глаз сохраняется. При распространении процесса назначают лучевую, а также химиотерапию. В случае поражения глазного яблока обязательна экзентерация.
Этиология
Точной этиологической картины относительно развития такого типа патологических процессов, на данный момент не установлено. Можно выделить лишь некоторые предрасполагающие факторы:
- наличие онкологических заболеваний в личном или семейном анамнезе;
- частые рецидивы хронических офтальмологических заболеваний;
- врожденные патологии органов зрения;
- ослабленная иммунная система.
Следует отметить, что воспаление слезных желез встречается очень редко, по статистике только у 12 из 10 000 пациентов.
Опухоли слезной железы и орбиты
Львиная доля всех опухолей орбитальной области приходится на саркомы. Обычно, они развива-ются в детстве к 4-11 годам. Самая распространенная морфологическая их форма – рабдомиосаркома. Частота рака слезной железы — 15% всех опухолей орбиты, женщин болезнь поражает в 2 раза чаще, чем мужчин, и может возникать в любом возрасте. Морфологическими типами рака слезной железы, являются:
- Аденокарцинома;
- Аденокистозный рак;
- Смешанный тип
Рак слезной железы характеризуется ускоренным нарастанием симптоматики, заболевание раз-вивается до тяжелых стадий за несколько месяцев. В случае сарком орбиты и рака слезной желе-зы происходит поражение глазницы со следующими симптомами: дискомфорт и боль в области орбиты, ощущение инородного тела, отек век, слезотечение. Постепенно возникает птоз и проис-ходит смещение глазного яблока в противоположную от опухоли сторону. Ограничивается по-движность глаза, зрение нарушается в сторону близорукости и астигматизма.
Для постановки предварительного диагноза достаточно клинических симптомов, а также результатов инструментальных исследований. Установление окончательного диагноза происходит после гистологического исследования содержимого опухоли. Назначается рентгенография, томография, эхография, а также прочие методы, позволяющие определить размеры и распространенность опухоли, степень разрушения окружающих тканей.
Лечение только хирургическое — частичная либо полная орбитотомия, которую сочетают с лучевой и/или химиотерапией.
Лечение недуга
Независимо от характера опухоли, применяется только хирургический метод. Доброкачественное образование иссекается вместе с капсулой. На этом лечение заканчивается. Если вовремя не вырезать опухоль, возникает вероятность перерождения ее в злокачественную, а такая форма более опасна для жизни. На первых стадиях хирургическим методом удаляется опухоль, затем для устранения всех очагов рака назначается лучевая терапия. Запущенные стадии, на которых наблюдаются обширные метастазы, не поддаются лечению. Пациенту назначают химиотерапию для прекращения роста онкологических клеток. Такой способ продлевает жизнь человеку на несколько месяцев.
Опухоли сосудистой оболочки
Злокачественные опухоли сосудистой оболочки глаза относят к внутриглазным опухолям. Как правило, они располагаются в радужке (до 6%), цилиарном теле (до 14%), сосудистой оболочке – хориоидее (более 85%). Первичной опухолью сосудистой оболочки глаза, является меланома. Вторичные опухоли встречаются гораздо реже и возникают из-за метастазирования рака молоч-ной железы, легких, бронхов. Меланомы глаза и рак века — это самые распространенные опухоли глаз у взрослых. Наиболее часто, они встречаются у лиц после 50 лет.
Внутриглазная меланома может развиться под влиянием следующих негативных факторов:
Продолжительное воздействие на глаза солнечного либо искусственного УФ-излучения;
I или II фототип кожи (легко обгорающая, белая кожа, голубые и зеленые глаза, русые либо ры-жие волосы);
Врожденные пигментные пятна (невусы) на оболочках глаза.
В своем развитии, меланомы сосудистой оболочки проходят 4 стадии:
Развитие осложнений. Когда опухолевый процесс проникает в стекловидное тело, захваты-вает склеру. Возникает болевой синдром, повышается внутриглазное давление, развивает-ся отслойка сетчатки.
Распространение опухоли за пределы глазного яблока, с формированием экстрабульбарного узла. На этой стадии боли прекращаются, внутриглазное давление падает и глаз теряет подвижность. Развивается экзофтальм.
Метастазирование опухоли. При наличии признаков 2 и 3 стадий, отдаленные метастазы выявляются в печени, костях, легких.
Стоит упомянуть, что в ряде случаев меланома сосудистой оболочки протекает бессимптомно, в этом случае, на развитие опухоли у пациента, может указывать постепенное снижение зрения.
Для диагностирования меланомы применяют офтальмоскопию, биомикроскопию, визометрию, периметрию, флуоресцентную ангиографию и пр.
В случае начала лечения меланомы на ранних стадиях применяют органосохранное оперативное вмешательство с удалением лишь пораженного опухолью участка. Более развитой процесс, по показаниям, может потребовать энуклеации или экзентерации орбиты. Хирургические методы, при этом, сочетаются с химио- и лучевой терапией.
Профилактика
К сожалению, ввиду того, что определенной этиологической картины нет, специфические профилактические мероприятия также не разработаны. Поэтому целесообразно придерживаться общих рекомендаций:
- правильно питаться, а именно включать в рацион продукты, которые дают все необходимые витамины и минералы;
- отказаться от курения и чрезмерного употребления алкоголя;
- своевременно и правильно лечить все заболевания, дабы не допустить их хронизации;
- если в семейном анамнезе есть случаи онкологических заболеваний, следует систематически посещать онколога для профилактического осмотра;
- при плохом самочувствии не заниматься самолечением.
Данные рекомендации не гарантируют исключения возникновения патологии такого рода, однако, дают возможность снизить риск ее развития или своевременно диагностировать заболевание.
Рак сетчатой оболочки. Ретинобластома
Ретинобластома – один из видов внутриглазных опухолей. Встречается она достаточно редко и поражает, как правило, детей раннего возраста – до двух лет. Заболевание может иметь генно-наследственную (40%) либо спорадическую (60%) форму. Генно-наследственная форма обуслов-лена хромосомными нарушениями, при ней в процесс вовлечены, как правило, оба глаза (билате-ральное течение). Спорадическая форма ретинобластомы развивается спустя некоторое время после рождения, захватывая всегда только один глаз.
Ранним симптомом заболевания, на который обычно обращают внимание родители, является свечение зрачка, которое особенно заметно на фотоснимках. Кроме того, развивается косогла-зие, возникают боли и отслойка сетчатки, из-за которой ребенок теряет зрение.
Диагноз устанавливается на основании ультразвукового исследования, компьютерной, а также магнитно-резонансной томографии глаза.
Лечение ретинобластомы такое же, как и при раковых опухолях сосудистой оболочки. При свое-временно начатом лечении, прогноз благоприятный.
В медицинском все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника консультирует детей от 4 лет. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Молчанова Анна Александровна
Диагностика
В данном случае нужно обращаться за консультацией к офтальмологу, однако, обязательно потребуется и консультация онколога. В первую очередь проводится физикальный осмотр больного, в ходе которого врач должен установить следующее:
- как давно начали проявляться первые симптомы, их интенсивность.
- были в личном или семейном анамнезе случаи онкологических заболеваний (не только что касается локализации зрительного аппарата).
Кроме этого, для точной постановки диагноза используют такие лабораторно-инструментальные методы диагностики:
- забор крови для общего и биохимического анализа;
- тест на онкомаркеры;
- КТ;
- рентгенологическое исследование органа зрения;
- биопсия новообразования для цитологического и гистологического исследования;
- контрастная дакриоцистография;
- неврологические исследования.
Следует отметить, что гистологический анализ опухоли проводится обязательно и является основным методом диагностики, так как только по его результатам можно определить природу новообразования.
По итогам диагностических мероприятий врач устанавливает тип и форму патологии и, принимая во внимание данные, которые были собраны в ходе первичного осмотра, определяет дальнейшие терапевтические мероприятия.
Инфильтративная эмбриональная карцинома
Опухоль эндодермального синуса — злокачественная опухоль яичек. Встречается и в других органах, в том числе и в орбите. Заболевают дети первых 4 лет жизни.
Характерен быстрый рост опухоли. Глаз резко экзофтальмирован, глазная щель практически не смыкается. На глазном дне — выраженный застойный диск зрительного нерва. У детей старшего возраста возможна констатация резкого ухудшения зрительных функций.
Ультразвуковое сканирование позволяет выявить тень диффузного распространения опухолевого процесса в мягких тканях орбиты и деформацию глаза. Злокачественный характер роста устанавливают при компьютерной томографии, термографии и цитологическом исследовании. Точный диагноз возможен только при гистологическом исследовании.
Сходность клинической картины требует дифференциации опухоли от целлюлита, абсцесса орбиты и саркоматозных опухолей.
Лечение комбинированное: поднадкостничная экзентерация орбиты, наружное облучение орбиты и химиотерапия.
Читайте также:

