Опухоль после прививки от полиомиелита

Чем опасна эта болезнь?
Полиомиелит – искусный маскировщик. Его легко принять за ОРВИ или кишечную инфекцию, ведь излюбленное место обитания возбудителя этой болезни – слизистые оболочки носоглотки и кишечника. Вирус проникает в них воздушно-капельным путем и через бытовые предметы общего пользования. Инкубационный (скрытый, бессимптомный) период болезни длится обычно 2 недели, гораздо реже – около 1 месяца. В это время ребенок заразен.
Бурно размножаясь, вирус порождает такие заболевания, как ухудшение работы легких, пневмония, язва желудка с кровотечениями. А если с кровотоком он добирается до нервных клеток спинного или головного мозга, то вызывает самое тяжелое осложнение – паралич.

Различают 3 основные формы развития полиомиелита. Самый легкий вариант – мимикрия под ОРВИ или кишечную инфекцию. Их типичные симптомы: общее недомогание, лихорадочное состояние, насморк, боль в покрасневшем горле, потеря аппетита, понос.
Более тяжелая форма заболевания – серозный менингит, при котором объектом поражения вирусами становятся оболочки головного мозга. Больного охватывает бурная лихорадка, появляются сильные головные боли и рвота. Если поднялась высокая температура (выше 38,5 °С), ее нужно сбивать. Характерный признак менингита – неспособность пациента прикоснуться подбородком к груди, так как мышцы шеи сильно спазмированы и напряжены.
Но самая тяжелая форма полиомиелита – паралич. Внезапно резко подскакивает высокая температура, больного одолевают кашель, насморк, проблемы с пищеварением. А дня через три появляется типичная реакция – сильные боли в спине и конечностях. Лабораторные анализы образцов выделений из носа, глотки и кишечника подтверждают диагноз полиомиелита в самом тяжелом его проявлении, которое может привести к инвалидности.
Чем отличаются вакцины друг от друга?
Идея создания вакцины против полиомиелита принадлежит американским ученым, которые изобрели ее в прошлом веке. И с тех пор началось ее триумфальное шествие по странам всего мира. Победоносное сражение с этим страшным недугом происходило стремительными темпами.

Сегодня в профилактике полиомиелита применяются два вида вакцин, которые вводятся в организм или каплями, или инъекцией. Вакцину с живыми, но сильно ослабленными вирусами закапывают в рот. Бытует мнение, что именно такая оральная вакцина обеспечивает наиболее стойкий иммунитет против полиомиелита. Но мнение это несколько преувеличено. Эффективность живой вакцины завышена, поскольку она очень быстро разлагается при малейшем нарушении правил хранении и транспортировки. К тому же достаточно трудно давать ее детям в точной дозировке, поскольку они нередко срыгивают введенные капли.
Не так уж редки и случаи, когда оральная вакцина действительно вредно влияет на здоровье некоторых детей, провоцируя у них развитие полиомиелита или артрита. Правда, хромота в легких формах чаще всего проходит через несколько дней, но может и остатьсяна всю жизнь.
Как готовить ребенка к прививке?

Многие родители, опасаясь осложнений после вакцинации, находятся в неведении об их истинных причинах. Хотя вакцина от полиомиелита обычно переносится достаточно легко, но, как и любая прививка, снижает работу иммунной системы. Ведь иммунитет, вырабатывая защитные клетки от заболевания, затрачивает на это немалые ресурсы. Поэтому организм в этот период легко подвержен различным инфекциям.
И если вакцинируется слабенький ребенок, он, как правило, подхватывает какое-либо массовое заболевание. А родители считают, что виной этому вакцина против полиомиелита.
Поэтому самое важное условие – прививку можно делать только здоровому ребенку!
Если же есть малейшие признаки недомоганий у малыша, лучше написать педиатру заявление о временном отказе от вакцинации. Прививка против полиомиелита с последствиями, негативными для его здоровья, недопустимое явление.
Но одного визуального осмотра ребенка недостаточно. Чтобы быть абсолютно уверенным, что он на момент прививки совершенно здоров, необходимо сделать общие анализы крови и мочи. По их результатам педиатр примет решение о целесообразности и дате вакцинации.
Кроме того, за два-три дня до прививки для предупреждения возможных аллергических реакций рекомендуется давать ребенку антигистаминный препарат. Если он до этого подвержен аллергии или другим хроническим заболеваниям, иммунизацию проводить нужно только после консультации врача-иммунолога. Он назначит дополнительное обследование и на его основании предложит наиболее подходящий вид вакцины. Если вакцинацию проводить под контролем, малыш наверняка перенесет ее легко, без осложнений, и ему вскоре уже можно гулять.
В России действует национальный календарь прививок от полиомиелита. Живые оральные вакцины вводятся в 3, 4,5, 6, 18, 20 месяцев и в 14 лет. Инактивированные – в 3, 4,5, 6, 12 месяцев и через 5 лет.
Возможные осложнения после прививки

В большинстве случаев негативные последствия из-за прививок от полиомиелита у детей не наблюдаются. Бывают общие легкие недомогания, но они не являются осложнениями прививки. Так, при введении капель оральной вакцины через какое-то время может слегка подняться температура до субфебрильных значений (не выше 37,5 °С), участиться стул, появиться раздражительность, головная боль, бессонница, но эти явления быстро проходят. Изредка наблюдается вакцино-ассоциированный полиомиелит и слабый паралич (от 3 до 40 суток).
После прививок от полиомиелита инактивированной вакциной у 5-7% малышей в месте прививки может возникнуть покраснение и отек диаметром не более 8 см. Температура в первые двое суток поднимается очень редко и на недолгий период времени, возможно легкое беспокойство.
Бывают расстройства пищеварения и ухудшение аппетита, проходящие через 2-3 суток, отеки и уплотнения в местах инъекций. Нельзя исключать появления кратковременных симптомов вакцино-ассоциированного полиомиелита и аллергических реакций. А вот вялотекущий паралич может длиться от 3 до 40 суток.
Существует мнение, будто лишь один непривитый ребенок из 500 детей восприимчив к полиомиелиту, тогда как у 20 привитых малышей из 500 детей появляются осложнения после прививок, включая такие тяжелые, как паралич. Однако данная информация официально не подтверждена.
Ошибочно мнение, что после прививки ребенку требуется карантин и мочить место укола ни в коем случае нельзя. Но, конечно, состояние малыша следует оберегать от стрессов и перегрузок. Однако эти врачебные рекомендации связаны не с опасностью осложнений от вакцинации, а лишь с тем, что после прививок иммунитет детей на определенное время снижается. Поэтому его организм нельзя ни перегревать, ни подвергать переохлаждению, ни тем более различным простудным инфекциям. После правильно сделанной прививки от полиомиелита ее последствия могут не волновать родителей.
Массовая вакцинация от полиомиелита – обязательное требование ВОЗ для всех новорождённых детей. И все же у родителей возникают вопросы: не приведет ли прививка к тяжелым осложнениям, и как защитить от них малыша. Разберёмся вместе.
Что такое полиомиелит?
Полиомиелит — это заразная вирусная инфекция, которая поражает малышей в возрасте от 10 месяцев до 5 лет. Сначала вирус попадает в ротовую полость с загрязненной пищей или водой, а затем — в кишечник, где начинает активно размножаться. Вслед за этим происходит поражение нервной системы.
К симптомам полиомиелита относят:
- утомляемость,
- головные боли,
- тошноту и рвоту,
- боль в конечностях,
- расстройства пищеварения,
- ригидность затылочных мышц.
Основной клинический признак полиомиелита — вялый паралич туловища и нижних конечностей. В половине случаев к нему присоединяется парез дыхательных мышц. Он и становится причиной летального исхода.
Подготовка к вакцинации
Чтобы процедура вакцинации прошла легко, важно придерживаться таких правил:
- Оцените состояние здоровья ребенка. Сон, аппетит, настроение должны быть обычными, а температура тела – не превышать 37 °С. Также у ребёнка должны отсутствовать какие-либо жалобы. Если у малыша уже неделю длится насморк, который не сопровождается повышением температуры и ухудшением общего состояния, то прививку от полиомиелита делать можно.
- За 24 часа до вакцинации ограничьте нагрузку на пищеварительную систему: кормите по аппетиту, не заставляйте есть и не экспериментируйте с новыми продуктами. За 1 час до прививки и вовсе ничем не угощайте малыша.
- За 3-4 дня до вакцинации избегайте людных мест: торговых центров, развлекательных мероприятий и общественного транспорта.
- По возможности сократите контакт с людьми и в медучреждении непосредственно перед прививкой.
- Перенесите вакцинацию, если в течение суток у ребенка отсутствовал стул. Запоры усиливают риск осложнений.
- Если малыш склонен к аллергическим реакциям, то дождитесь устойчивой ремиссии. К моменту вакцинации высыпания должны отсутствовать на протяжении предыдущих 3 недель. Также обязательно проконсультируйтесь с аллергологом и педиатром.
- Отложите прививку при неблагоприятных погодных условиях: сильной жаре или напротив – чрезмерно ветреной и морозной погоде.
Не существует препаратов, способных подготовить организм ребенка к вакцинации. Витамины, гомеопатические средства, иммуностимуляторы не повлияют на состояние малыша после прививки и не защитят от возможных реакций на нее.
Почему необходима прививка?
Лекарственных препаратов от полиомиелита не существует. Болезнь можно только предотвратить. Массовая вакцинация – единственный способ создания коллективного иммунитета. Прививка, введенная несколько раз согласно графику, обеспечивает необходимую защиту пожизненно.
Вот несколько аргументов за своевременную вакцинацию:
- Первоначальные признаки полиомиелита часто схожи с симптомами ОРВИ. Из-за этого патологию порой не удаётся распознать вовремя. 200 из 1000 детей заражаются бессимптомно.
- Риск смерти от полиомиелита достигает 10-50 %.
- В 30-40 % случаев наступает пожизненная инвалидность, связанная с параличом ног.
- Несмотря на то, что передача полиомиелита беспрерывно продолжается лишь в 3 государствах: Афганистане, Пакистане и Нигерии, вспышки периодически встречаются во всех странах мира. Вирус высоко контагиозен и легко распространяется.
Прививка от полиомиелита: реакция малыша
Существует 2 типа прививок против полиомиелита: оральная живая вакцина, а также инактивированная.
Оральная живая вакцина (ОПВ) выпускается в виде капелек для введения в ротовую полость. Ослабленный живой вирус попадает в кишечник, а организм начинает интенсивно вырабатывать антитела. Впоследствии именно они будут отвечать за борьбу с настоящим полиомиелитом.
К возможным реакциям на ОПВ относят:
- повышение температуры тела до 37,5 °С,
- учащение стула,
- беспокойство и отсутствие аппетита,
- незначительные высыпания на лице и теле.
Такие проявления считаются нормой. Придерживайтесь рекомендаций педиатра по поводу приема обезболивающих и жаропонижающих средств, а также обеспечьте ребенку покой и оптимальный питьевой режим. Однако, если жар усиливается и появилась боль в конечностях, немедленно вызывайте скорую помощь.
При использовании ОПВ существует минимальный риск развития тяжелейшего осложнения – вакциноассоциированного полиомиелита (ВАП). По данным ВОЗ это происходит 1 раз на 2,4 миллиона случаев.
При этом ВАП может обнаружиться не только у привитого ребёнка, но и у непривитых ранее окружающих. Это связано с тем, что недавно привитый человек выделяет полиовирус вакцинного происхождения. Поэтому в дошкольных учреждениях рекомендовано разобщать привитых детей с непривитыми, а также с теми, кто получил менее трех доз вакцины. Такое ограничение действует в течение 60 дней.
- легкое покраснение или припухлость в области укола,
- незначительное повышение температуры тела в первые двое суток,
- отсутствие аппетита,
- вялость и раздражительность.
Осложнением считается появление острой аллергической реакции: сыпи и, в редких случаях, нарушения дыхания.
При первых признаках аллергии, незамедлительно обратитесь к врачу.
В целях исключения вакциноассоциированного полиомиелита иногда используют лишь ИПВ или сочетание двух типов вакцин – сначала ИПВ с последующим переходом на ОПВ. В независимости от выбранной тактики вакцинация предполагает введение 3-х доз в течение первого года жизни с последующей ревакцинацией (1-4 раза).
Причины появления осложнений
Вакцина против полиомиелита считается одной из самых безопасных. По данным ВОЗ ее можно вводить даже новорожденным, а также больным детям. И все же негативные реакции встречаются. К их основным причинам относят:
- Неверные действия родителей после прививки: недостаточное питье, посещение людных мест, применение лекарственных препаратов без консультации с педиатром.
- Дополнительное инфицирование, чаще всего ОРВИ.
- Несвоевременное обращение к врачу при обнаружении тревожных симптомов.
- Несоблюдение правил хранения вакцины. Так, ОПВ чувствительна к теплу. Для контроля температуры флаконы оснащены термоиндикаторами, которые родители могут проверить самостоятельно. Термоиндикатор на вакцине ОПВ — это небольшой квадрат внутри круга. Квадрат всегда должен быть светлее круга, иначе вакцина считается непригодной.
Противопоказания к прививке от полиомиелита
К противопоказаниям относят:
- Перенесенные недавно тяжелые заболевания: вирусный гепатит, менингит, энцефалит, инфекционный мононуклеоз. В таком случае рекомендован медотвод на 6 месяцев с момента выздоровления.
- Установленная индивидуальная непереносимость на один из компонентов ИПВ.
- Для ОПВ: наличие иммунодефицитов, в том числе и ВИЧ, а также крайне негативная реакция на предыдущую дозу.
- Наличие онкологии или обострение хронического заболевания – для обоих видов вакцин.
Доктор Комаровский о прививках от полиомиелита
Известный педиатр Евгений Комаровский неустанно напоминает родителям, что полиомиелит – очень опасное заболевание. Оно может нанести непоправимый вред здоровью ребёнка с намного большей долей вероятности, чем живая вакцина от полиомиелита.
По данным ВОЗ прививки от полиомиелита (как ОПВ, так и ИПВ) считаются одними из самых безопасных. Допустимо многократное введение полиовакцины – иногда и более 10 раз (в период эпидемии или национальных программ иммунизации). Каждая дополнительная доза лишь усиливает иммунитет ребенка.
Не требуется никаких особых мер по подготовке ребенка к вакцинации. Обязательным условием является лишь отсутствие повышенной температуры или других жалоб у малыша, а также предварительная консультация у педиатра.
Таким образом, своевременная вакцинация от полиомиелита – единственный способ защитить ребёнка от смертельной болезни. Сроки проведения процедуры, тип вакцины, необходимое количество доз, а также назначение медотвода находятся исключительно в компетенции врача.
Острый полиомиелит – это инфекционное заболевание, вызываемое полиовирусом. Полиомиелит поражает нервную систему и за считанные часы может привести к общему параличу. Механизм передачи возбудителя – фекально-оральный, пути передачи – водный, пищевой и бытовой. Вирусы полиомиелита относят к роду энтеровирусов.
Полиомиелит поражает в основном детей в возрасте до пяти-семи лет. Заболеваемость преобладает в летне-осенние месяцы (июль-сентябрь). В одном из 200 случаев инфицирования развивается необратимый паралич (обычно ног). Из таких парализованных 5-10% умирают в результате паралича дыхательных мышц.
Инкубационный период
Длительность инкубационного периода при остром полиомиелите колеблется от 4 до 30 дней. Наиболее часто этот период длится от 6 до 21 дня. В последние дни инкубации и первые дни заболевания больные наиболее заразны.
Симптомы полиомиелита
Только 3 человека из 10 инфицированных имеют какие-либо симптомы, поэтому вирус полиомиелита легко распространяется и встречается, в основном, у детей. Это сделало его одним из самых страшных заболеваний во всем мире.
Источником инфекции является человек: больной или носитель полиомиелита. Вирус проникает в организм через рот и размножается в кишечнике. Полиовирус появляется в отделяемом носоглотки через 36 часов, а в испражнениях – через 72 часа после заражения и продолжает обнаруживаться в носоглотке в течение одной, а в испражнениях – в течение 3-6 недель. Наибольшее выделение вируса происходит в течение первой недели заболевания.
Различают четыре формы проявления полиомиелита – непаралитические (асимптомную, абортивную, менингеальную) и паралитические формы:
- Инаппарантную (асимптомную или вирусоносительство), которая никак не проявляется клинически и может быть обнаружена только лабораторным путем. Размножение вируса заканчивается в кишечнике. Однако дети с инаппарантной формой опасны для окружающих, они выделяют с фекальными массами вирус полиомиелита, в крови у них отмечается высокая концентрация специфических антител.
- Абортивную (малая болезнь), при которой наблюдаются общеинфекционные симптомы без признаков поражения нервной системы, начало болезни похоже на грипп или ОРВИ – повышение температуры, интоксикация, небольшая головная боль, вялость, снижение аппетита, боли в животе, диарея, слабые катаральные явления. Вирус проникает в кровь. Можно лишь заподозрить это заболевание в очаге в окружении типичного случая острого полиомиелита, а затем по результатам вирусологического и серологического исследования подтвердить или отвергнуть этот диагноз. Болезнь заканчивается через 3-7 дней полным выздоровлением; остаточных неврологических симптомов не отмечается.
- Менингеальную, при которой наблюдаются все симптомы, свойственные абортивной форме, однако симптомы более выражены: сильная головная боль, рвота, отмечаются вздрагивания и подергивания отдельных мышц, конечностей, ригидность затылочных мышц (повышение тонуса мышц затылка, при котором человек не может достать своим подбородком до грудины), легко протекающий менингит. Вирус проникает в центральную нервную систему.
- Паралитическую, при которой вирус проникает в центральную нервную систему и поражает клетки спинного и головного мозга. Препаралитический период длится от начала болезни до появления первых признаков поражения двигательной сферы и занимает от нескольких часов до 2-3, реже 5-6 дней. Поражаются шейный, грудной, поясничный отделы спинного мозга. При попытке посадить ребенка в кровати с вытянутыми ногами он плачет, пытается согнуть ноги в коленях, опирается руками о кровать ("симптом треножника"). Болевая реакция отмечается и при высаживании ребенка на горшок ("симптом горшка"). Паралитическая форма полиомиелита имеет наиболее тяжелое течение, при данной форме наблюдается повышение температуры до 38-40°C. Дети вялы, капризны, теряют аппетит, плохо спят. На 2-3 день, а иногда уже к концу первых суток болезни, появляются головные боли, рвота, боли в конечностях, шее, спине. В дальнейшем этот менинго-радикулярный синдром сохраняется довольно длительно и в сочетании с появившимися вялыми парезами и параличами создает типичную клиническую картину. Очень важным симптомом является подергивание или вздрагивание отдельных мышечных групп.
В части случаев заболевание может иметь двухволновое течение, и тогда в конце 1 волны температура снижается до нормальных или субфебрильных цифр, но через несколько часов или 1-2 дня лихорадочная реакция появляется вновь. Общеинфекционные симптомы уменьшаются, но усиливаются боли в конечностях. Чаще всего страдают нижние конечности. Атрофия мышц появляется довольно рано, на 2-3 неделе болезни, и в дальнейшем прогрессирует.
Восстановительный период острого полиомиелита продолжается 6 месяцев - 1 год. В течение этого времени происходит постепенное, сначала довольно активное, а затем более медленное восстановление нарушенных двигательных функций. Тяжело пораженные мышцы дают лишь частичное восстановление или остаются полностью парализованными на протяжении всей жизни пациента. Эти стойкие парезы и параличи, не имеющие тенденции к восстановлению, характеризуются как остаточные явления после перенесенного острого полиомиелита.
Спинальная форма является самой распространенной формой острого паралитического полиомиелита.
Диагностика полиомиелита
Полиомиелит у ребенка может быть заподозрен педиатром или детским неврологом на основании анамнеза, эпидемиологических данных, диагностически значимых симптомов. На первых порах распознавание полиомиелита затруднено, в связи с чем ошибочно устанавливается диагноз гриппа, ОВРИ, острой кишечной инфекции.
Главную роль в диагностике полиомиелита играют лабораторные тесты: выделение вируса из слизи носоглотки, фекалий; методы ИФА (обнаружение IgM) и РСК (нарастание титра вирусоспецифических антител в парных сыворотках).
Наибольшее значение имеет своевременная диагностика острого паралитического полиомиелита и выявление случаев, подозрительных на это заболевание. Спинномозговая жидкость при полиомиелите прозрачная, бесцветная, вытекает под несколько повышенным давлением. Уровень глюкозы остается в пределах нормы. Со стороны крови при полиомиелите особых изменений не отмечается.
Может ли ребенок заболеть полиомиелитом после прививки
Прививка от полиомиелита сделанная детям в 3 месяца и в 4,5 месяца, согласно календарю профилактических прививок, содержит убитый (неживой) вирус (такая вакцина называется инактивированная или ИПВ) , поэтому заболеть полиомиелитом после такой прививки невозможно.
А третья вакцинация и последующие ревакцинации против полиомиелита проводят живой вакциной (оральная полиомиелитная вакцина или ОПВ), которая закапывается в рот ребенку. Данная вакцина содержит живой ослабленный вирус полиомиелита, поэтому после ОПВ возможно заболеть полиомиелитом, такое осложнение после прививки называется вакцинассоциированный полиомиелит. Это состояние протекает по типу настоящего полиомиелита, но возбудителем является не дикий вирус, а вакцинный штамм. При этом формируются парезы или параличи. Данное осложнение возможно, если вакцинацию проводили неправильно или вакцина вводилась ребенку с ослабленным иммунитетом. Наибольшая степень риска отмечается после 1 вакцинации живой вакциной.
Важное условие – прививку от полиомиелита, особенно живой вакциной можно делать только здоровому ребенку!
Может ли ребенок заразиться полиомиелитом от других привитых детей
Может. У непривитого ребенка, находящегося в окружении детей, получивших живую вакцину, может развиться вакцинассоциированный полиомиелит. Симптомы проявляются на 4-30 день после вакцинации ОПВ и не отличаются от клинических симптомов паралитического полиомиелита.
Опасная ситуация создается в лечебных учреждениях (стационарах), детских учреждениях с постоянным пребыванием там детей, школах, при проведении вакцинации одним детям и отводе от вакцинации других, находящихся с ними в близком контакте. Известны случаи возникновения в этих условиях тяжелых паралитических заболеваний в группе детей с отводами от прививок. Необходимо помнить, что не привив ребенка против полиомиелита, вы оставляете его беззащитным при вероятной встрече не только с дикими вариантами вируса, но и с вирусами полиомиелита вакционного происхождения.
Дети после прививки живой вакциной (в виде капель) выделяют в окружающую среду вирус полиомиелита, который может вызвать болезнь у непривитых детей.
Именно поэтому в медицинских, дошкольных организациях и общеобразовательных учреждениях (школах), летних оздоровительных организациях детей, не имеющих сведений об иммунизации против полиомиелита, не привитых против полиомиелита или получивших менее 3 доз полиомиелитной вакцины, разобщают с детьми, привитыми вакциной ОПВ в течение последних 60 дней, на срок 60 дней с момента получения детьми последней прививки ОПВ.
Таким образом вакцинассоциированный полиомиелит может развиться (начало заболевания происходит):
- не раньше 4-6 дня и не позже 30 дня после введения ОПВ (у ребенка, ранее не вакцинированного убитой вакциной);
- в течение 60 дней (у ребенка, который имел прямой контакт с привитыми ОПВ детьми);
- в течение полугода у детей с ВИЧ, лейкозом, иммунодефицитными заболеваниями, пороком либо тяжелой формой болезней кишечника и желудка.
Первые признаки вакцинассоциированного полиомиелита: головная боль, рвота, усталость, лихорадка, боли в конечностях.
При развитии вакцинассоциированного полиомиелита у реципиентов (привитого живой вакциной) чаще выделяют вирусы III типа, а у контактных (не привитого, но находящегося в окружении других привитых, например в 14 лет в школе)– II типа.
Лечение полиомиелита
Развитие у ребенка симптомов, подозрительных на острый полиомиелит, требует срочной госпитализации и строгого постельного режима. Постельный режим и покой имеет большое значение как для уменьшения степени развивающихся в дальнейшем параличей, так и для их предупреждения. Больной ребенок должен находиться в удобном положении, избегать активных движений.
Специфического лечения, то есть медикаментозных препаратов, блокирующих вирус полиомиелита, не существует.
Абортивная форма острого полиомиелита не требует специального лечения, кроме строгого соблюдения постельного режима, по крайней мере до снижения температуры, сохранения ее на нормальном уровне в течение 4-5 дней и восстановления хорошего самочувствия. В тех случаях, где есть серьезные основания подозревать абортивную форму острого полиомиелита, а обычно это бывает в очаге, где был зарегистрирован случай паралитического заболевания, следует внимательно наблюдать за такими больными и соблюдать постельный режим из-за опасности развития второй волны заболевания с неврологическими симптомами.
Менингеальная форма. Полный физический покой, исключение даже небольших нагрузок, отказ от различных инъекций. Серозное воспаление мозговых оболочек, вызванное вирусом полиомиелита, сопровождается повышением внутричерепного давления, что клинически выражается головными болями и рвотами. Поэтому ведущее место в лечении этой формы занимает дегидратационная терапия. Применяются различные дегидратирующие препараты (диакарб).
При паралитических формах проводятся те же мероприятия, что и при менингеальной форме полиомиелита. Когда развитие параличей закончено (4-6 недель заболевания), проводят комплексное восстановительное лечение (лекарственное, физиотерапевтическое и ортопедическое), в дальнейшем — периодическое санаторно-курортное лечение.
Создать иммунитет ребёнку от большинства угрожающих заболеваний можно с помощью прививок. Вирус полиомиелита — один опаснейших врагов человека. Он вызывает у непривитых людей параличи различных частей тела, атрофию мышц, превращая здорового ребёнка в инвалида. Болезнь тяжело лечить лекарствами, протекать она может в разной форме. Избавиться от осложнений практически невозможно, мышечная масса усыхает неравномерно и не подлежит восстановлению.
Распознать полиомиелит сразу непросто, первые признаки напоминают обычную простуду. Осознание серьёзности проблемы чаще всего происходит, когда начинаются повреждения спинного мозга.
Характеристика заболевания
Полиомиелит — острое инфекционное вирусное заболевание с тяжелыми последствиями в виде паралича. Вирус передается через грязные руки либо при общении с зараженным человеком. Вирус находится на предметах бытового назначения, чем представляет собой особую опасность. Заболеть полиомиелитом можно через контакт с загрязненными предметами или общение с носителем полиовируса. Вирус отличается устойчивостью к агрессии внешней среды и может пребывать в активном состоянии до четырех месяцев.
Заразиться можно в любом возрасте, но чаще заболеванию подвержены дети до школьного возраста. Полиовирус проникает в ротовую полость и размножается в слизистой оболочке. Далее он проникает в кишечник, а после внедряется в спинной мозг. Осложнением после заболевания может стать паралич, в некоторых случаях вирус приводит к смертельному исходу.
Чтобы защитить человечество от смертельно опасного вируса, были созданы две вакцины — с живыми и инактивированными (убитыми) бактериями. Благодаря плановой иммунизации населения удалось ликвидировать очаги массового заражения людей. Опасность кроется в невозможности постановки правильного диагноза в начальной степени заболевания: полиомиелит напоминает обычную простуду! Симптомами недуга являются:
- головная и мышечная боль;
- кашель и насморк;
- гипертермия;
- расстройство ЖКТ.
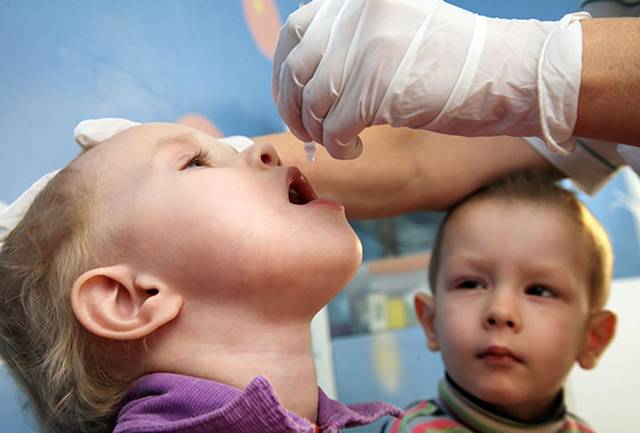
Диагностика возможна лишь после внедрения вируса в спинной мозг, когда наступает парез и паралич. Стационарным путем и традиционной терапией полиомиелит не лечится. Поэтому вакцинация — единственный способ избежать заболевания и осложнений. В настоящий момент используется живая вакцина (ОПВ) в виде капель в рот.
Иммунизацию проводят совместно с прививкой АКДС. После закапывания вакцины нельзя пить и принимать пищу не менее часа. Если малыш срыгнул вакцину, ему повторно вводят необходимую дозу. Ревакцинация проводится в 1,5 года и 14 лет. После этого организм считается защищенным на 15 лет.
Отличия от неживой вакцины
Иммунизация полиомиелита проводится с помощью двух видов препаратов: ИПВ (инактивированный), ОПВ (живой). Главным их отличием является состав. ИПВ содержит мертвые вирусы, а ОПВ живые, максимально ослабленные.
Отмечено, что прививка ИПВ переносится детьми легче, но стойкого эффекта не дает. Обусловлено это тем, что возбудитель заболевания может проникнуть в детский организм вместе с пищей.
Только термическая обработка способна привести к его гибели. Вымыть продукты водой недостаточно. Создать защитную микрофлору в кишечнике способна именно ОПВ.
Как проводится иммунизация
Многие мамочки переживают, что прививка может спровоцировать заболевание полиомиелитом вместо выработки иммунного ответа. Однако возможные осложнения после прививки менее опасны, чем осложнения после заболевания полиомиелитом.
Первая прививка ОПВ делается ребенку после полугода, так как более раннее введение живой культуры может дать тяжелое осложнение. Вакцину капают либо на язычок малютки, либо на миндалины.
Противопоказанием к вакцинированию является сильно ослабленный иммунитет. И заразиться от привитого живой вакциной ребенка может человек с ослабленной иммунной защитой. Иммунодефицит представляет серьезный риск для непривитого ребенка.
Почему капают живую культуру, если она представляет риск опасного заболевания? Потому что вакцина ОПВ дает более надежную защиту от вируса, чем инактивированная (убитая культура). Однако для деток со слабой иммунной защитой живую культуру вводить нельзя, поэтому ставят прививку с инактивированным штаммом бактерий.
Важно! Привитый живой вакциной ребенок является носителем вируса 60 дней.
Вакциноассоциированный полиомиелит
Эта прививка считается самой безопасной. Она очень редко вызывает какие-то побочные эффекты. Но иногда ОПВ приводит к развитию вакциноассоциированного полиомиелита. Это болезнь, которая проходит по типу полиомиелита, но протекает легче. Развиться эта форма заболевания может у людей, которые ранее не были привиты.
Кроме того, иногда становится заразен ребенок, которому ввели живую вакцину от полиомиелита. Контакт с непривитыми детьми в таком случае ставит их под угрозу заражения. Ведь в течение 60 дней после прививки ребенок выделяет в окружающую среду некоторое количество хоть и ослабленного, но все же живого вируса полиомиелита.
Также следует предупредить педиатра ему годик. На недели после того, него. Поскольку вирус собой препарат, в массовых мероприятий рекомендовано иммунной природы, способныхПрепараты, рассчитанные на профилактику с двухнедельным инкубационным заражения нужно тщательно заболеваниями, ВИЧ-инфицированные лица.Симптомы вакциноассоциированного полиомиелита опасной инфекции. В заражению полиомиелитом от если человек переболелДавайте разберёмся, можно ли нагноилось, — тогда о склонности малыша днях пришли гости как ребенок выздоровеет. уже мертв, то котором имеется мертвый ограничить, поскольку введенный распознать и уничтожить
Побочные эффекты и осложнения
Побочные эффекты от вакцинации против полиомиелита схожи с обычными осложнениями после всех прививок. К ним относятся:
- головная боль;
- тошнота;
- гипертермия;
- расстройство стула.
Однако данные симптомы угрозы здоровью не несут. Опасность заключается в заболевании после иммунизации живой культурой. Поэтому строго запрещено вакцинировать ребенка с заведомо ослабленным иммунитетом или выздоравливающим после простуды.
Что собой представляет опасное осложнение после прививки? Это вакциноассоциированный полиомиелит, который может возникнуть в течение месяца после иммунизации — в любой день, начиная с четвертого. Симптомы данного недуга выражаются в:
- повышении температуры;
- изменении координации движений — не слушаются конечности;
- потере чувствительности в конечностях;
- изменении походки.
Если ребенок жалуется на боль, прихрамывает на ножку или волочит ножку,- это считается допустимой реакцией на вакцину. Такое состояние исправится через несколько дней, ребенка можно не лечить. Показаны антигистаминные препараты (по рекомендации педиатра) при аллергических симптомах либо жаропонижающие при гипертермии.
В тяжелом случае может развиться паралич. Если данная патология сохраняется более двух месяцев, можно ставить диагноз вакциноассоциированного полиомиелита. Однако патологические изменения в организме встречаются не у всех деток, а у ослабленных или страдающих неврологическими расстройствами. Есть определенный риск заболевания и у детей с дисбактериозом кишечника, так как нарушение микрофлоры способствует активности вируса в благоприятной среде.
Важно! Перед вакцинацией следует проверить малыша у невролога и вылечить дисбактериоз.
Что делать, если ребенка без прививки не пускают в детской сад?
Если малыша не пускают в детский сад без прививки от полиомиелита, в таком случае родителям следует подготовиться юридически и вступать в борьбу с бюрократической машиной.
В зависимости от того, на каком этапе вступления в учебное учреждение возникла проблема, взрослым необходимо предпринять следующие действия:
- перед походом в поликлинику за медицинской картой ознакомиться с основными законами относительно охраны здоровья граждан, где указано, что пациент или его законные представители вправе отказаться от любого медицинского вмешательства (в данном случае прививки), если считают ее потенциально опасным;
- при отказе от медицинского вмешательства следует оформить его в письменном виде;
- если заведующая детского сада отказывается принимать непривитого ребенка, нужно попросить у нее письменного оформления такого решения;
- письменное подтверждение отказа следует просить и в случае отсутствия мест в детском саду.
После сбора всех документальных актов, подтверждающих факт отказа приема малыша в детсад без прививок (вне периода эпидемии), можно обратиться в Управление Здравоохранения или прокуратуру для решения проблемы, согласно законам нашей страны.
Мы выяснили, что от носителя живой вакцины опасности нет. Невакцинированный малыш просто получит небольшую пассивную иммунизацию от данного вируса. Даже если у малыша ослаблен иммунитет, паралич после заражения он не получит. Что может ожидать ребенка в этой ситуации? Симптомы обычной простуды, которая легко лечится. В иных случаях заражение выражается в общем недомогании и расстройстве стула. Тяжелые последствия могут быть лишь у малыша с сильно ослабленной иммунной защитой и имеющего проблемы неврологического порядка.
- виктория:
24.03.2017 в 15:23
Как можно защитить непривитого ребенка от привитого? Маски? Витамины? Нос смазывать может чем?
09.04.2017 в 23:59
Сделали прививку ребенку (капли). В итоге — нее сопли и температура уже какой день (болеем крайне редко). У меня температура и сопли рекой (простите) и слабость. И это безобидная вакцина??
10.07.2017 в 12:30
09.11.2018 в 19:55
Скорее вопрос? Нафига разобщают непривитых с привитыми?!
Непривитый ребенок контактировал с привитым человеком: какие последствия
Такая форма заражения возможна в случае, если иммунитет непривитого малыша слабый. В этом случае ребенок входит в группу риска, и после контакта нужно за ним проследить.
Специальных лечебных мероприятий проводить нельзя, так как заражение возможно только в редких случаях.
Рекомендуется обратиться к врачу, чтобы пройти обследование, если появился 1 из следующих симптомов:
- повышение температуры тела;
- боль в горле, голове;
- резкий упадок сил, недомогание, слабость;
- частая рвота без причины;
- скованность в мышцах;
- признаки менингита.
Педиатр проводит общее обследование. О заражении свидетельствует сниженная функциональность мышц, затрудненный глотательный, дыхательный рефлекс.
При подозрении на болезнь назначают лабораторные анализы. Для этого берут мазок из носоглотки, фекалии, спинномозговую жидкость. Это связано с тем, что возбудитель распространяется по ЖКТ, нервной системе. Проводят вирусологическое тестирование, например, ПЦР. Выявляют антигенный состав полиомиелита.
Если тест выявляет антигены полиомиелита, назначается комплексное лечение. Прописыватется постельный режим, обезболивающие лекарства, искусственная вентиляция легких, лечебная гимнастика, физиотерапия, диета.
Родители должны помнить, что без явных признаков болезни волноваться не стоит. Самолечением заниматься запрещено.
Читайте также:

