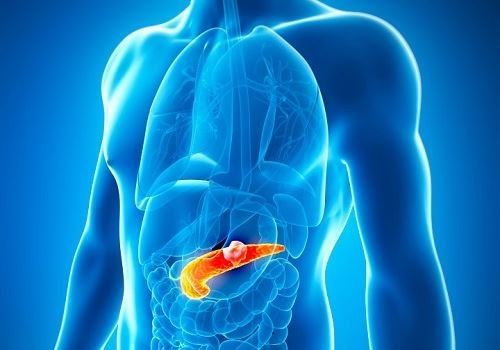
Дренирование ложных кист поджелудочной железы
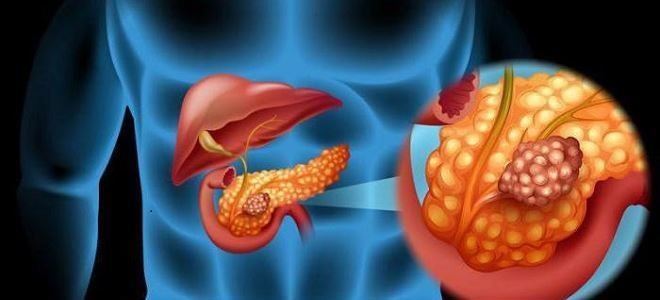
Дренаж на поджелудочной железе — это система мягких трубок из силикона, посредством которых происходит выделение патологической жидкости и гноя из послеоперационной зоны. Дренаж находится одним концом в ране, вторым – в емкости для сбора отходов.
Дренирование — это хирургический метод лечения, поэтому назначается и проводится строго по показаниям. Установление дренажа после операции на поджелудочной железе является обязательным условием успешного послеоперационного периода. Благодаря ему уменьшается скопление жидких выделений в месте операции. Длительные сроки поддержания дренирования требуют регулярного промывания дренажа антисептиками. Благодаря такой манипуляции можно избежать развития инфицирования из-за длительного контакта через трубки внутренней среды с воздухом.
Показания к дренированию поджелудочной железы
Поскольку дренирование, как и все инвазивные способы, не является полностью безопасным, существуют определенные показания к этой процедуре. Результатом прямого хирургического вмешательства на ПЖ является развитие послеоперационных осложнений, которые более чем в 50% случаев приводят к летальному исходу.
Если своевременно не удалось наладить процесс дренирования, в пищеварительном тракте образуются свищи, а вследствие неполного оттока жидкости, содержащей большое количество ферментов, в местах после операций развиваются кровотечения.
Показания к дренированию:
- послеоперационная рана,
- абсцессы различной локализации: в сальниковой сумке и под диафрагмой, иногда — в других отделах брюшной полости,
- кисты.
Эти патологические состояния подлежат дренированию в следующих случаях:
- при неэффективности консервативной терапии, в частности, антибиотиками,
- при выраженном болевом синдроме,
- при высоком риске осложнений,
- при малигнизации.
Своевременное дренирование — это профилактика смертельных осложнений: оно способствует раскрытию патологических очагов с гнойными затеками и их очищению.
Для чего нужен дренаж?
Основная функция дренажа – удаление из раны гноя и экссудата.
Во время операции происходит повреждение тканей, а впоследствии – их асептическое воспаление (механизм его развития связан с разрушением клеток). Сам воспалительный процесс сопровождается экссудацией – жидкая составная часть крови протекает в зону посттравматических нарушений. При панкреонекрозе развивается нагноение раневой поверхности. Это вызывает еще большее накопление жидкости и образование гноя – из-за их наличия инфекция может распространяться в организме. 
Второе важное предназначение дренажа — контроль над процессом в раневой области:
- по количеству выделяемого гнойного содержимого определяется степень воспаления или присоединение инфекции, на основании чего врач меняет схему антибактериальной терапии,
- по уровню амилазы в содержимом определяется стадия заживления,
- в случае кровотечения из дренажа проводится повторная операция.
Дренирование кист поджелудочной железы
Киста — это отграниченное жидкостное образование, развивающееся в тканях любого паренхиматозного органа, включая поджелудочную железу. Она заполнена панкреатическим отделяемым и тканевым дендритом (разрушенной тканью), способными вызвать нагноение.
Выделяют истинные кисты (в основном, врожденные), и приобретенные в течение жизни — псевдокисты. Наиболее частой и распространенной причиной их образования являются травмы живота и воспалительный процесс – панкреатит (острый и хронический).
После ушиба киста возникает в 30—40%. При остром панкреатите осложнение в виде кисты развивается в 5—19% случаев, при хроническом — в 20—40%.
Даже после нескольких лет после оперативного вмешательства возможно возникновение кист в поджелудочной железе. Это псевдокисты, которые иногда называются ложными. Такое название связано со строением: внутренняя стенка образования не имеет слизистой оболочки. Ложная киста не имеет клинической значимости. В случае если появились какие-то жалобы (боли в животе, тошнота, рвота), ее удаляют.
Еще один метод лечения кисты — дренирование. Если наладить отток содержимого, через какое-то время киста спадается, а со временем — происходит регресс.
Если киста расположена благоприятно, то из нее отводится трубка, по которой жидкое содержимое кисты поступает в желудок. Манипуляция осуществляется путем проведения гастроскопии, брюшная полость не вскрывается. Длительность дренирования составляет 4—16 недель. За это время киста излечивается. Конкретные сроки, сколько будет стоять и когда можно снимать дренаж, устанавливает врач.
В случае расположения кисты вдали от желудка, или же если в нее поступает жидкость из одного общего протока поджелудочной, необходимо наладить постоянный процесс дренирования.
Наличие кисты в тканях поджелудочной железы является показанием для проведения оперативного лечения. Эта манипуляция производится:
- при имеющейся кисте, которая сопровождается выраженными симптомами органной дисфункции,
- если имеются осложнения, связанные с прогрессивным увеличением кисты,
- при огромных размерах патологического образования, даже если оно протекает бессимптомно.
Симптомы, сопровождающие кисту ПЖ:
- подташнивание, иногда рвота без облегчения состояния,
- болезненность в животе,
- кровотечения из верхних отделов пищеварительного тракта.
Осложнения, возникшие из-за быстрого прогрессивного роста кисты:
- сдавливание сосудов,
- стеноз (сужение) луковицы ДПК,
- инфицирование кисты,
- кровоизлияние в полость образования,
- формирование свища в тканях железы.
Кисты большого размера, нуждающиеся в дренировании:
- превышающие 5 см, со стабильным отсутствием роста в течение последних 6 недель,
- больше 4 см при поверхностном (на поверхности железы) расположении кисты у алкоголиков,
- при высокой вероятности малигнизации,
- если есть травматизация в виде сдавления кистой крупных сосудов.
Послеоперационный дренаж
В зависимости от целей, для которых устанавливается дренаж, места его локализации могут быть разными. Широко применяется слепое дренирование для оттока из сальниковой сумки. Для этих целей трубки устанавливают через разрезы в левом и правом подреберьях. Иногда используется другая разновидность: дренаж проводится через область поясницы.
Чтобы не пропустить осложнения, осуществляется контроль за отделяемым с помощью установленного дренажа. При усилившемся выделении гноя меняется доза или сам антибиотик. Полости, куда подведен дренаж также промываются через дренажную систему растворами антибиотиков или анестетиков.
Дренирование не проводится при наличии:
- опухолей, развившихся в кисте ПЖ,
- большого секвестра внутри кисты,
- изменений, указывающих на рак железы.
![]()
Подготовкой к проведению дренирования является всестороннее тщательное обследование больного:
- лабораторное, включающее анализы крови (общеклинический, биохимические, коагулограмма, на гепатиты и ВИЧ),
- функциональные методы – УЗИ ОБП и ЗП, КТ или МРТ.
За 8 часов до проведения процедуры необходим полный отказ от еды.
Процедура установления дренажей проводится поэтапно.
Чтобы предотвратить дислокацию катетера, проводится введение его на 2—3 см в полость образования. Для безопасности выполняемую процедуру проводят под УЗИ-контролем.
Для установки дренажа используются несколько методов:
Дренирования железы часто осложняется. К наиболее опасным осложнениям этого процесса относятся:
- ушиваются поврежденные ткани,
- трубки устанавливаются и укрепляются.
При некоторой патологии, например, псевдокистах, дренирование является единственным эффективным методом лечения, поскольку эти образования практически не поддаются консервативной терапии. Дренирование дает результат в 80% случаев, но длительность лечения составляет от 1 до 5 месяцев. Этот метод обладает выраженным терапевтическим эффектом и предупреждает развитие тяжелых осложнений.
Версия: Справочник заболеваний MedElement
Общая информация
Образуется спустя 1-4 недель после начала острого панкреатита.


Классификация
Общепринятая классификация отсутствует.
При описании используются следующие параметры:
1. Локализация:
- в головке пожелудочной железы (15%);
- в теле и хвосте (85%).
2. Число:
- единичная;
- множественные.
3. Размер:
- малые;
- большие ;
- гигантские.
4. Осложнения (см. соответствующем разделе).
Этиология и патогенез
Клиническая картина
Следует предполагать наличие псевдокист при наличии следующих проявлений:
Диагностика
1. Факт наличия диагноза панкреатита.
3. Компьютерная топография более чувствительна по сравнению с УЗИ. КТ позволяет проводить дифференциальную диагностику псевдокист. Кроме этого возможна пункция и дренирование псевдокист под контролем КТ.
4. Магнитно-резонансная томография. Данных о применении МРТ в диагностике псевдокист мало, но они позволяют отнести метод к необходимым в ряде случаев острого панкреатита. Преимущество МРТ по сравнению с МДКТ (мультидетекторной компьютерной томографией) при оценке перипанкреатических жидкостных скоплений является то, что твердые включения могут быть более легко оценены именно с помощью МРТ. Это может помочь отличить вызванные панкреатитом накопления жидкости от других кистозных поражений, а также выбрать методы дренирования, которые будет использоваться. Еще одним преимуществом МРТ является то, что при этой методике не используется ионизирующее излучение.
При контрастировании использование Т2-взвешенных последовательностей может быть очень полезным в оценке поджелудочной железы, а также при наличии жидкости внутри паренхимы поджелудочной железы (данный факт позволяет предположить некроз).
Таким образом, МРТ предлагает диагностические возможности похожие на МдКТ, но с лучшим изображением камней и системы поджелудочных и желчных протоков.
К недостаткам МРТ можно отнести ее недоступность.
Лабораторная диагностика
1. Определение активности амилазы в динамике.
Обычно активность амилазы повышается через 2-12 часов после развития клинических проявлений и постепенно снижается спустя 3-5 суток. Стойкое повышение ее активности при разрешении острого панкреатита свидетельствует о наличии псевдокисты.
Повышение амилазы также может быть обусловлено другими поражениями. Например, заболеваниями слюнных желез, легких, фаллопиевых труб, желчного пузыря, тонкого кишечника, некоторых кист яичников; при опухолях легких, толстой кишки, яичников.
Повышение амилазы и липазы может развиваться в отсутствие клинических признаков острого панкреатита. К примеру, при всех заболеваниях, сопровождающихся повреждением стенки тонкой кишки (перфорация, инфаркт, непроходимость) или нарушением выведения ферментов с мочой (почечная недостаточность).
Макроамилаземия отмечается в случае соединения амилазы с IgA. Такие комплексы имеют крупный размер и не фильтруются почками, накапливаясь в крови. Таким образом, активность амилазы в крови остается высокой, а в моче - низкой. Также низким остается показатель клиренса амилазы относительно клиренса креатинина.
2. Лабораторной диагностике также подвергается жидкость, полученная при пункции псевдокисты. Определяются содержание белка, клеточных элементов (в т.ч. атипичных), проводится бакпосев.
Дифференциальный диагноз
Осложнения
1. Вторичные инфекции -10%. Визуализируются КТ по наличию пузырьков газа в полости псевдокисты в 30-40% случаев.
2. Разрыв -3 %. Имеет различные клинические проявления. Может протекать с клиникой острого живота. Встречаются также случаи безсимптомного вначале асцита или плеврального выпота.
3. Панкреатический асцит. Источник жидкости псевокиста в 70%, проток поджелудочной железы в 10-20%. Прилабораторном исследовании асцитической жидкости в ней обнаруживается большое количество амилазы и белка.
4. Свищи в основном являются следствием черезкожного дренирования псевдокисты. Как правило закрываются самостоятельно. При значительном отделяемом может понадобиться хирургическое вмешательство.
5. Обьструкция псевдокистой различных отделов ЖКТ, нижней полой вены, мочевых путей. Требуется экстренная операция.
6. Желтуха - 10%. Обусловлена обструкцией внепеченочных желчных путей, стенозом общего желчного протока, желчекаменной болезнью.
7. Псевдоаневризма -10%. Развивается вследствие кровоизлияния в псевдокисту, если она эррозирует сосуды собственной капсулы или прилежащие сосуды. Визуально псевдокиста резко увеличивается в размерах, появляются или усиливаются боли, появляются кровопотёдки на коже в области локализации псевдокисты, появляются клинические и лабораторные признаки кровотечения. Если псевдокиста соединяется с протоком поджелудочной железы, то кровотечение в него приводит к массивному желудочно-кишечному кровотечению с кровавой рвотой и/или меленой. При разрыве псевдоаневризмы развивается кровотечение в брюшную полость.
Лечение
Медикаментозное
1. Назначение окреотида при образовании свища (вопрос остается дискутабельным).
2. Восполнение объема циркулирующей крови и внутрисосудистой жидкости при кровотечениях.
Хирургическое
1. Чрескожное дренирование через катетер.
Показания:
- пациенты низкой группы риска (шкалы APACHE, GLSGO);
- незрелость псевдокисты;
- инфицирование псевдокисты;
- предшествующая четкая визуализация анатомических особенностей протоков с применением эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) или магнитно-резонансной холангиопанкреатографии (МРХПГ).
2. Эндоскопическое дренирование.
Показания:
- псевдокисты небольшого размера;
- локализация псевдокисты в головке поджелудочной железы.
3. Хирургичекое дренирование.
Показания:
- неэффективность чрескожного и эндоскопического дренирования;
- множественные псевдокисты;
- гигантские псевдокисты;
- другие осложнения острого панкреатита;
- подозрение на опухоль.
Показания: при панкреатическом асците .
Дренирование жидкостных образований, не оформившихся в кисту, обязательно не всегда. Подобные жидкостные скопления образуются более чем в половине случаев острого панкреатита с тяжестью выше средней. В большинстве случаев (65%) выпот рассасывается в течение 6 недель. Выпот, как правило, не связан с протоками поджелудочной железы, поэтому концентрация ферментов в нем относительно низкая.
Если образование (неоформленная псевдокиста) сохраняется более 6 недель и вызывает клинические проявления (боль, желтуху, температуру и прочие) следует подумать об осложнениях (обструкция, инфицирование) и выбирать тактику как при сформировавшейся псевдокисте.
Ложная киста поджелудочной железы (псевдокиста) – полость в паренхиме поджелудочной железы, лишенная эпителиальной выстилки и содержащая панкреатический секрет и тканевой детрит. Причиной развития патологии наиболее часто являются панкреатиты (острые и хронические), реже – травмы брюшной полости. Основной признак заболевания - боль, интенсивность которой максимально выражена на первом этапе формирования полости. Также характерны диспепсические жалобы. Диагностическая программа включает рентгенографию органов брюшной полости, УЗИ и КТ поджелудочной железы, РХПГ. Лечение комплексное: фармакотерапия, эндоскопические и хирургические вмешательства (дренирующие или удаление кисты).
МКБ-10

- Причины ложной кисты поджелудочной железы
- Классификация ложных кист поджелудочной железы
- Симптомы ложной кисты поджелудочной железы
- Диагностика ложной кисты поджелудочной железы
- Лечение ложной кисты поджелудочной железы
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Ложная киста поджелудочной железы относится к опухолеподобным процессам. Данная патология представляет серьезную проблему в гастроэнтерологии, тесно связанную с увеличением заболеваемости населения острыми и хроническими панкреатитами, которые являются основной причиной формирования псевдокист. При алкогольном панкреатите ложные кисты поджелудочной железы образуются у 34-50% пациентов.
Причины ложной кисты поджелудочной железы
Наиболее часто формированию панкреатических псевдокист предшествует острый и хронический панкреатит, при этом острая форма сопровождается формированием полости в паренхиме железы в половине, а хроническая – в 80% случаев. В зоне повреждения паренхимы органа происходят деструктивные изменения, отграничение воспалительной массы с ее уплотнением и последующим разрастанием в строме соединительной ткани. Тканевой детрит постепенно уничтожается иммунными клетками, и на его месте остается полость без эпителиальной выстилки.
Реже причиной образования ложных кист поджелудочной железы выступает травма органа. Посттравматические псевдокисты - это гематомы с большим количеством панкреатических ферментов. Они обладают склонностью к быстрому нагноению, в связи с чем требуют неотложного хирургического вмешательства. Отдельным вариантом посттравматических псевдокист являются ятрогенные ложные кисты, которые формируются после оперативных вмешательств. Такие псевдокисты представляют собой затеки желчи (это осложнение характерно для лапароскопической холецистэктомии) или панкреатического сока (развиваются после резекции поджелудочной железы). После обширных хирургических вмешательств в поджелудочной железе может скапливаться осумкованная перитонеальная жидкость.
Иногда псевдокисты образуются при ограничении воспалительного процесса вследствие применения высоких дозировок ингибиторов панкреатических ферментов. Такие ложные кисты протекают на фоне хронического панкреатита. Редкой причиной формирования ложных кист поджелудочной железы является атеросклероз сосудов данного органа.
Классификация ложных кист поджелудочной железы
Панкреатические псевдокисты классифицируют по этиологии: возникающие после деструктивного панкреатита, посттравматические и другие. В зависимости от локализации различают псевдокисты головки, тела и хвоста панкреас.
Отдельно выделяют 4 стадии псевдокист, образующихся на месте очага деструкции паренхимы органа:
В практической гастроэнтерологии чаще используется следующая классификация псевдокист:
- острые (до 2-3 месяцев)
- подострые (до полугода)
- хронические (более полугода).
Симптомы ложной кисты поджелудочной железы
Локализация болевых ощущений зависит от расположения псевдокисты: при образовании в области головки панкреас боли возникают в правом подреберье, тела и хвоста – в эпигастрии и левом подреберье. Некоторых пациентов беспокоят постоянные боли, что может быть связано с давлением псевдокисты на солнечное сплетение. В таких случаях ощущения усиливаются при смене положения тела, физических нагрузках, давлении поясом одежды. Характерны также диспепсические жалобы: тошнота, рвота, ухудшение аппетита.
Диагностика ложной кисты поджелудочной железы
Результаты лабораторных исследований обычно малоинформативны, поскольку выявляют изменения, причиной которых является первичное заболевание - панкреатит (лейкоцитоз, повышение СОЭ, возможно повышение билирубина и активности щелочной фосфатазы). Характерно изменение уровня панкреатических ферментов: на первой стадии формирования псевдокисты после купирования болевого синдрома определяется гиперферментемия, на более поздних стадиях – гипоферментемия.
При проведении рентгенографии органов брюшной полости возможно обнаружение тени псевдокисты, а также смещения двенадцатиперстной кишки или желудка. Более информативна ультразвуковая диагностика. УЗИ поджелудочной железы позволяет визуализировать ложную кисту, оценить ее локализацию и размеры, в некоторой степени – связь с протоковой системой, а также наличие или отсутствие осложнений (нагноения, кровоизлияния в полость). В случае сдавления холедоха выявляется расширение желчных протоков, при портальной гипертензии – селезеночной и воротной вен. При малигнизации псевдокисты визуализируются неровные контуры ее стенки.
Эзофагогастродуоденоскопия проводится с целью выявления косвенных признаков воспалительного процесса в поджелудочной железе, сдавления желудка и двенадцатиперстной кишки: над участками сдавления определяются эрозии слизистой оболочки, может быть обнаружено варикозное расширение вен пищевода.
Важным методом диагностики панкреатических псевдокист является эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Данный метод исследования позволяет оценить связь полости псевдокисты с протоковой системой, что играет определяющую роль в выборе лечебной тактики. Однако в связи с тем, что существует высокий риск инфицирования полости в ходе исследования, ЭРХПГ проводится исключительно перед хирургическим вмешательством для выбора метода лечения.
Для окончательной верификации диагноза, детальной оценки состояния ложной кисты поджелудочной железы и ее содержимого выполняются такие диагностические исследования, как МРТ поджелудочной железы, цитологическое исследование содержимого кисты. Дифференциальная диагностика проводится с ретенционными кистами, доброкачественными кистомами, злокачественными опухолями поджелудочной железы.

Лечение ложной кисты поджелудочной железы
На данном этапе фармакотерапия комбинируется с ранним чрескожным пунктированием с установкой катетера. Катетер может находиться в полости псевдокисты до нескольких месяцев, что дает возможность выполнять промывание антисептическими растворами, аспирацию содержимого, а также пломбирование полости силиконовыми быстротвердеющими композициями. До формирования фиброзной капсулы псевдокисты применяется выжидательная тактика, которая обоснована и при бессимптомных ложных кистах поджелудочной железы. При этом активные методы применяются только при появлении клинических симптомов (сдавление соседних органов, боль).
Во втором и последующих периодах формирования псевдокисты ведущим методом лечения является дренирование. В настоящее время в клинической практике более часто применяются эндоскопические малоинвазивные методы, включающие цистогастростомию и цистодуоденостомию. В ходе данных вмешательств выполняется пункция стенки желудка или двенадцатиперстной кишки в области сдавления псевдокистой и установка стента, который может находиться в анастомозе несколько недель. Однако данные методы лечения имеют определенные недостатки: существует риск инфицирования псевдокисты с попаданием химуса в ее полость, раздражения слизистой пищеварительной трубки, кровотечения, а также рубцевания соустья, что приводит к рецидивам.
Хирургическое лечение показано при больших размерах ложных кист поджелудочной железы (более 6-7 сантиметров в диаметре), быстром их увеличении, длительно существующих полостях, большом количестве детрита в полости, а также при травматической этиологии. Также операция проводится при нагноении, перфорации, кровотечении, формировании свищей, неэффективности других методов лечения. Для лечения панкреатических псевдокист выполняется наружное дренирование (вскрытие псевдокисты с вшиванием в рану передней брюшной стенки), внутреннее дренирование (вскрытие кисты, ее ушивание и наложение анастомоза с желудком, двенадцатиперстной или тощей кишкой), удаление кисты (цистэктомия или резекция части панкреас с псевдокистой).
Прогноз и профилактика
Прогноз при ложных кистах поджелудочной железы зависит от причины их развития и выбора оптимального метода лечения в каждом конкретном случае. Послеоперационная летальность при данной патологии очень высокая – около 50%. В то же время рецидивы после различных видов лечения, в том числе эндоскопических, развиваются в 30% случаев. Существует высокий риск таких осложнений, как кровотечение, нагноение, перфорация псевдокисты, формирование свищей, малигнизация. Профилактика панкреатических псевдокист сводится к предупреждению панкреатитов (отказу от употребления алкоголя, рациональному питанию), травм брюшной полости.
Киста поджелудочной железы – полость, которая окружена капсулой и заполнена жидкостью. Самой распространённой морфологической формой кистозных поражений поджелудочной железы являются постнекротические кисты. В Юсуповской больнице врачи выявляют кисты в поджелудочной железе благодаря применению современных инструментальных методов диагностики: ультразвукового исследования (УЗИ), ретроградной холангиопанкреатографии, магнитно-резонансной томографии (МРТ), компьютерной томографии (КТ). Обследование пациентов проводят с помощью новейшей диагностической аппаратуры ведущих мировых производителей.
Увеличению количества пациентов с кистозными поражениями поджелудочной железы способствует неукротимый рост заболеваемости острым и хроническим панкреатитом, возрастание числа деструктивных и осложнённых форм заболеваний. Частота постнекротических кист поджелудочной железы увеличивается благодаря внедрению эффективных методик консервативной терапии острого и хронического панкреатита.
На фоне проведения интенсивной терапии терапевтам Юсуповской больницы всё чаще удаётся остановить процесс деструкции, снизить частоту гнойно-септических осложнений. Хирурги применяют инновационные методики лечения кист поджелудочной железы. Тяжёлые случаи заболевания обсуждаются на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Ведущие хирурги коллегиально принимают решение о тактике ведения пациентов.

Врождённые (дизонтогенетические) кисты поджелудочной железы образуются в результате пороков развития ткани органа и его протоковой системы. Приобретенные кисты поджелудочной железы бывают следующими:
Ретенционными – развиваются в результате сужения выводных протоков железы, стойкой закупорки их просвета новообразованиями, камнями;
Дегенерационными – образуются вследствие повреждения ткани железы при панкреонекрозе, опухолевом процессе, кровоизлияниях;
Пролиферационными – полостные новообразования, к которым относятся цистаденомы и цистаденокарциномы;
Паразитарными – эхинококковыми, цистицеркозными.
В зависимости от причины заболевания выделяют кисты поджелудочной железы алкогольной природы и развивающиеся вследствие желчекаменной болезни. С увеличением количества участившихся террористических актов, дорожно-транспортных происшествий, природных и техногенных катастроф значение приобретает образование ложных кист поджелудочной железы при тяжёлых абдоминальных травмах. В зависимости от локализации кистозного образования различают кисту головки, тела или хвоста поджелудочной железы.
Истинные кисты составляют 20% кистозных образований поджелудочной железы. К истинным кистам относят:
Врождённые дизонтогенетические кисты железы;
Приобретенные ретенционные кисты;
Цистаденомы и цистаденокарциномы.
Отличительная особенность истинной кисты – наличие эпителиальной выстилки на внутренней её поверхности. Истинные кисты в отличие от ложных образований обычно не достигают больших размеров и нередко являются случайными находками во время операции.
Ложная киста наблюдается в 80% всех кист поджелудочной железы. Она образуется после травмы поджелудочной железы или острого деструктивного панкреатита, которые сопровождались очаговым некрозом ткани, разрушением стенок протоков, кровоизлияниями и выходом панкреатического сока за пределы железы. Стенки ложной кисты представляют собой уплотнённую брюшину и фиброзную ткань, изнутри не имеют эпителиальной выстилки, а представлены грануляционной тканью. Полость ложной кисты обычно заполнена некротическими тканями и жидкостью. Её содержимое – серозный или гнойный экссудат, который содержит большую примесь сгустков изменённой крови и излившегося панкреатического сока. Ложная киста может располагаться в головке, теле и хвосте поджелудочной железы и достигать больших размеров. В ней выявляют 1-2 литра содержимого.
Среди кистозных образований поджелудочной железы хирурги выделяют следующие основные разновидности, которые отличаются механизмами и причинами образования, особенностями клинической картины и морфологии, необходимой в применении хирургической тактикой:
Экстрапанкреатические ложные кисты возникают на почве панкреонекроза или травмы поджелудочной железы. Они могут занимать всю сальниковую сумку, левое и правое подреберья, иногда располагаются в других отделах грудной и брюшной полостей, забрюшинном пространстве;
Интрапанкреатические ложные кисты обычно являются осложнением рецидивирующего очагового панкреонекроза. Они имеют меньшие размеры, чаще располагаются в головке поджелудочной железы и нередко сообщаются с её протоковой системой;
Кистозное расширение панкреатических протоков по типу их водянки наиболее часто встречается при алкогольном калькулёзном панкреатите;
Ретенционные кисты чаще исходят из дистальных отделов поджелудочной железы, имеют тонкие стенки и не сращены с окружающими тканями;
Множественные тонкостенные кисты неизмененной в остальных отделах поджелудочной железы.
Стадии
Процесс формирования постекротической кисты поджелудочной железы проходит 4 стадии. На первой стадии возникновения кисты в сальниковой сумке образуется полость, заполненная экссудатом вследствие перенесенного острого панкреатита. Эта стадия продолжается 1,5-2 месяца. Вторая стадия – начало формирования капсулы. В окружности несформировавшейся псевдокисты появляется рыхлая капсула. На внутренней поверхности сохраняются некротические ткани с полинуклеарной инфильтрацией. Продолжительность второй стадии 2-3 месяца с момента возникновения.
На третьей стадии завершается формирование фиброзной капсулы псевдокисты, прочно сращенной с окружающими тканями. Интенсивно протекает воспалительный процесс. Он носит продуктивный характер. За счёт фагоцитоза завершается освобождение кисты от некротических тканей и продуктов распада. Продолжительность этой стадии варьируется от 6 до 12 месяцев.
Четвёртая стадия – обособление кисты. Только спустя год начинаются процессы разрушения сращений между стенкой псевдокисты и окружающими тканями. Этому способствует постоянное перистальтическое движение органов, которые сращены с неподвижной кистой, и длительное воздействие протеолитических ферментов на рубцовые сращения. Киста становится подвижной, легко выделяется из окружающей ткани.

Симптомы и диагностика
Клинические признаки кисты поджелудочной железы обусловлены основным заболеванием, на фоне которого она возникла, наличием самой кисты и возникшими осложнениями. Киста небольших размеров может протекать бессимптомно. При остром и хроническом панкреатите во время очередного рецидива болезни врачи Юсуповской больницы определяют в зоне проекции поджелудочной железы малоболезненное округлое образование, которое может навести на мысль о кисте железы. Наиболее часто бессимптомно протекают кисты врожденного характера, ретенционные кисты и цистаденомы небольших размеров.
Боли в зависимости от величины кисты и степени давления ее на соседние органы и нервные образования, на солнечное сплетение и нервные узлы по ходу крупных сосудов могут быть следующего характера:
Приступообразными, в виде колики;
При выраженном болевом синдроме пациент иногда принимает вынужденное коленно-локтевое положение, ложится на правый или левый бок, стоит, наклонившись вперёд. Боли, вызываемые кистой, часто оцениваются больными как чувство тяжести или давления в подложечной области, которые усиливаются после еды.
Более резкие боли сопровождают острую форму кисты в начальной фазе её формирования. Они – следствие панкреатита травматического или воспалительного происхождения и прогрессирующего протеолитического распада тканей железы. Опухолевидное образование, которое прощупывается в подложечной области, является наиболее достоверным признаком кисты поджелудочной железы. Иногда оно возникает и вновь исчезает. Это связано с периодическим опорожнением полости кисты в панкреатический проток.
К более редким признакам кисты поджелудочной железы относятся следующие симптомы:
Читайте также: