Что такое овоидная форма опухоли

Отличие доброкачественной опухоли от злокачественной, в основном, связано с их влиянием на организм. Также доброкачественная опухоль отличается от злокачественной способами лечения.
Как образуются доброкачественные и злокачественные опухоли
Первая фаза называется G1 (пресинтетический период). На этом этапе клетка имеет двойной набор хромосом и только начинает подготовительный процесс к копированию. В фазе G1 клетка растет и увеличивается в размерах при помощи клеточных белков. Для подготовки к синтезу ДНК и митозу клетка начинает синтезировать мРНК. После того, как клетка достигает определенных размеров и накапливает необходимые белки, она переходит в следующую фазу.
Вторая фаза называется S (период синтеза ДНК). В этот период происходит репликация ДНК: синтез дочерней молекулы дезоксирибонуклеиновой кислоты из родительской молекулы ДНК. В процессе деления материнской клетки все дочерние клетки получают одну копию молекулы ДНК. Эта молекула является идентичной ДНК первоначальной материнской клетки. С помощью репликации ДНК обеспечивается точная передача генетической информации от поколения к поколению. Репликация ДНК осуществляется сложным ферментным комплексом из 15-20 различных белков. Кроме репликации, в этой фазе клеточного цикла совершается удвоение центриолей клеточного центра. Центриоль материнской клетки задействована в сборке микротрубочек.
Третья фаза называется G2 (постсинтетический период). В этом периоде клетка находится на последнем подготовительном этапе перед митозом. В фазе G2 осуществляется интенсивное деление митохондрий и концентрация энергетических запасов, накапливается АТФ, удваиваются центриоли, синтезируются белки ахроматинового веретена. Перед делением окончательно проверяются размеры клетки, целостность и полнота репликации ДНК.
Четвертая фаза клеточного цикла: митоз. Митоз сам по себе состоит из трех фаз: метафаза, анафаза, телофаза. В метафазе (фаза скопления хромосом) к центромерам хромосом присоединяются нити веретена деления, а также двухроматидные хромосомы скапливаются на экваторе клетки. В анафазе (фаза расхождения хромосом) делятся центромеры, а однохроматидные хромосомы нитями веретена деления растягиваются к полюсам клетки. В телофазе (фаза окончания деления) сформировывается ядрышко, однохроматидные хромосомы деспирализуются, восстанавливается ядерная оболочка, перегородка между клетками начинает закладываться на экваторе клетки, растворяются нити веретена деления. После окончания деления из одной материнской клетки появляются две дочерние с идентичным набором хромосом.
Между каждым периодом клетка проходит контрольные точки, в которых проверяются правильность осуществления процессов фазы. В норме прохождение контрольных точек возможно лишь при качественном завершении предыдущих фаз и отсутствии поломок. При обнаружении повреждений в развитии клетки клеточный цикл останавливается до исправления повреждений. При необратимых повреждениях запускается апоптоз – контролируемый процесс гибели клетки. В контрольных точках работают защитные механизмы – противоонкогены (белки р53, pRb, Ras и Myc), которые не допускают к митозу мутантные клетки. Возникновение опухолевых клеток обусловлено инактивацией защитных механизмов, вследствие чего клетка с поврежденной ДНК вступает в фазу митоза. В результате образуются мутантные клетки. В большей части они нежизнеспособны, однако некоторые формируют доброкачественные и злокачественные опухоли.
Отличие доброкачественной опухоли от злокачественной
Доброкачественные опухоли медленно растут, они не способны к метастазированию и рецидивам, не прорастают в соседние органы и ткани. Доброкачественные опухоли имеют благоприятный прогноз и не имеют сильного влияния на состояние организма. Нередки случаи, когда доброкачественные опухоли останавливались в росте и претерпевали обратное развитие.
Злокачественная опухоль отличается от доброкачественной строением и развитием составляющих тканей. Злокачественные опухоли, в отличие от доброкачественных, имеют неконтролируемую способность к делению клеток. Для деления клеток злокачественной опухоли требуется меньше факторов роста. Клетки злокачественной опухоли способны делиться многократно, при этом не снижается митотический потенциал. Еще одно отличие злокачественной опухоли от доброкачественной – это способность прорастать в другие ткани, стимулируя рост капилляров для питания. Также злокачественная опухоль отличается тем, что ее клетки способны к метастазированию и рецидивам.
Тем не менее, считать доброкачественную опухоль безвредной не следует. Например, доброкачественная опухоль щитовидной железы может вызывать серьезные нарушения в работе организма из-за сбоев в гормональном балансе. Доброкачественная опухоль больших размеров может сдавливать соседние органы и нарушать их работу, причиняя при этом пациенту значительный дискомфорт. Доброкачественная опухоль матки может вызывать бесплодие, препятствуя оплодотворенной клетке имплантироваться в полость матки.
Доброкачественная опухоль способна трансформироваться в злокачественную. Доброкачественная опухоль переходит в злокачественную при воздействии на неё неблагоприятных факторов, а также при отсутствии своевременного лечения. В доброкачественной опухоли продолжается мутация генов, клетки начинают более активно размножаться. Когда клетки опухоли начинают распространяться по организму, процесс приобретает злокачественную форму.
Какие бывают доброкачественные опухоли
Доброкачественная опухоль может произрастать из любой ткани. В результате изменения клеточной структуры ткани появляются патологические новообразования, которые несвойственны для нормального состояния организма.
Доброкачественные опухоли бывают следующих видов:
Фиброма. Опухоль из волокнистой соединительной ткани. Различают мягкие и плотные формы фибромы. Данная опухоль в основном безболезненна. Чаще возникает на слизистых оболочках, коже, в сухожилиях, в матке и молочной железе.
Миома. Представляет собой множественные или одиночные капсулированные новообразования в мышечной ткани, которые имеют плотную основу. Наиболее часто развивается в органах с гладкой мускулатурой, в основном, в матке. Миома матки может сопровождаться нарушениями менструального цикла, маточными кровотечениями, может быть причиной бесплодия.
Аденома. Доброкачественная опухоль, состоящая из железистого эпителия различных желез организма (предстательной, щитовидной и т.д.). Аденома обычно повторяет форму того органа, на котором образуется; развивается бессимптомно. Аденома предстательной железы может появиться у мужчин после 45 лет. При этом появляются проблемы с мочеиспусканием, снижаются сексуальные функции, возникают болевые ощущения. Аденома редко перерождается в злокачественную опухоль, однако значительно ухудшает качество жизни.
Нейрофиброматоз (болезнь Реклингаузена). Представляет собой сочетание опухоли из соединительной ткани с образованием светло-коричневых пятен на коже. Также происходит воспаление нервов. Нейрофиброматоз обладает ярко выраженной симптоматикой. Это – наследственное заболевание.
Папиллома. Это доброкачественные эпителиомы. Опухоли имеют вид мягких наростов на коже, состоящих из мягких ветвящихся сосочков. В центре папиллом расположен кровеносный сосуд. Папилломы вызывает вирус папилломы человека. Опухоли могут появляться на коже и слизистой оболочке.
Киста. Патологическое образование, состоящее из полости в тканях и органах, которая имеет стенку и содержимое. Эти доброкачественные опухоли нередко наполнены жидкостью. Опухоли редко развиваются бессимптомно. Их появление опасно для здоровья и жизни человека, поскольку разрыв кисты может привести к заражению крови. Опухоли могут образовываться в половых органах, в брюшной полости, в головном мозге и костной ткани.
Ангиома. Доброкачественная опухоль, которая образуется из кровеносных сосудов. Данное заболевание относится к врожденным. Чаще всего развивается на губах, лбу, щеках, слизистой полости рта. Ангиома имеет вид расширенных извилистых кровеносных сосудов плоской формы и слегка припухлых. Другими словами, ангиома – это родимое пятно. Оно образуется под кожей, но его хорошо видно. Данные опухоли не требуют лечения, однако следует их регулярно наблюдать у специалиста. Под действием негативных факторов внешней среды опухоли могут перерождаться в злокачественные.
Лимфангиома. Доброкачественная опухоль, которая образуется из лимфатических сосудов. Также относится к врожденным заболеваниям. Опухоли чаще образуются в местах скопления лимфатических узлов. Лимфангиома склонна к развитию в раннем детстве, с возрастом останавливается в росте. Опухоль в большинстве случаев не представляет опасности для здоровья.
Какие бывают злокачественные опухоли
Злокачественные опухоли крайне опасны для жизни человека. Они различаются по типу клеток, из которых они состоят. Выделяют следующие виды:
Карцинома. Опухоль состоит из эпителиальных клеток различных органов. Плоскоклеточная карцинома формируется в плоском эпителии (кожа, прямая кишка, пищевод). Развитие опухоли в эпителии желез называют аденокарциномой. Данный вид опухоли может развиваться в молочной железе, предстательной железе, в бронхах. Карцинома у женщин чаще всего развивается в груди, шейке матки, желудке и кишечнике. У мужчин – в простате, печени, легких, пищеводе, кишечнике.
Меланома. Опухоль развивается из меланоцитов – пигментных клеток кожи, которые производят меланин. Меланома преимущественно локализуется на коже, иногда на сетчатке глаз, слизистой оболочке (прямая кишка, влагалище, полость рта). Данный вид опухоли является одним из наиболее опасных. Меланома подвержена метастазированию во многие органы.
Саркома. Злокачественное новообразование развивается из соединительной, костной, хрящевой и мышечной ткани, а также стенок кровеносных и лимфатических сосудов. Локализация саркомы не имеет строгих правил. Она может возникнуть в любом участке тела. Саркома может развиваться в молодом возрасте. Кроме того, этот вид опухолевых заболеваний имеет высокий уровень летальных исходов. Именно поэтому саркома относится к наиболее опасным видам опухолей. Саркома может вырастать до больших размеров. Склонна к метастазированию и рецидивам. Наиболее часто саркома поражает кости конечностей и мягкие ткани.
Лимфома. Является онкологическим заболеванием лимфатической ткани. При лимфоме происходит аномальный рост количества лимфоцитов, что ведет к увеличению лимфатических узлов. Для лимфомы характерно значительное накопление в различных органах лифоцитов с опухолевыми клетками. Это приводит к нарушению работы органов. Кроме того, лимфоцит является главной компонентной структурой иммунной системы. Соответственно, при лимфоме нарушается работа иммунитета.
Тератома. Опухоль развивается из зародышевых клеток. Внутри опухоли могут находиться ткани, нетипичные для органа, где она развивается. Содержимое опухоли могут составлять волосы, зубы, соединительная, костная, нервная, эпителиальная и другие ткани, а также органы. Чем позднее зарождается опухоль, тем более однородной будет ее содержимое. Наиболее часто тератома обнаруживается в половых железах. У детей тератома чаще формируется в крестцово-поясничном отделе – копчиковая тератома. В любом случае показано удаление тератомы.
Глиома. Опухоль головного мозга. Глиома формируется из глиальных клеток, которые входят в состав головного мозга. Глиома может образовываться в любой части головного и спинного мозга. Для глиомы характерны постоянные головные боли, тошнота, эпилептические припадки, ухудшение зрения и памяти, нарушение речевого аппарата. Сложность лечения глиомы будет зависеть от степени ее злокачественности.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Доброкачественные опухоли яичников - это в первую очередь функциональные кисты и опухоли; большинство имеет бессимптомное течение.
Функциональные кисты развиваются из граафовых фолликулов (фолликулярные кисты) или из желтого тела (кисты желтого тела). Большинство функциональных кист имеют размеры в диаметре менее 1,5 см; немногие превышают 8 см, очень редко достигают размеров 15 см. Функциональные кисты обычно рассасываются спонтанно от нескольких дней до недель. В кисты желтого тела могут происходить кровоизлияния, которые, растягивая капсулу яичника, могут приводить к разрывам яичника.
Доброкачественные опухоли яичников обычно растут медленно и редко малигнизируются. Наиболее частые доброкачественные опухоли яичников — это доброкачественные тератомы. Эти опухоли также называются дермоидными кистами, потому что они происходят из всех трех слоев зародышевых листков и состоят, главным образом, из эктодермальной ткани. Фибромы, наиболее распространенные солидные доброкачественные опухоли яичников, характеризуются медленным ростом и размерами менее 7 см в диаметре. Цистаденомы могут быть серозными или муцинозными.

[1], [2], [3], [4], [5], [6], [7], [8]
Симптомы доброкачественных опухолей яичника
Большинство функциональных кист и доброкачественных опухолей имеют бессимптомное течение. Геморрагические кисты желтого тела могут вызывать боль или признаки перитонита. Иногда встречается очень сильная боль в животе при перекруте придатков матки или кист яичников размерами более 4 см. Опухоли часто обнаруживаются случайно, но их можно заподозрить также и при наличии симптомов. Необходимо выполнить тест на беременность, чтобы исключить эктопическую беременность.
Виды доброкачественных опухолей яичника
Наиболее часто встречаются эпителиальные опухоли, дермоидные кисты (зрелые тератомы), фибромы яичников. Доброкачественные опухоли яичников (кроме гормонопродуцирующих) независимо от строения в своих клинических проявлениях имеют много общего. В ранних стадиях заболевание, как правило, протекает бессимптомно.
Эти опухоли составляют 75% от всех новообразований яичников. Цилиоэпителиальные и псевдомуцинозные цистаденомы яичников развиваются из мюллеровского эпителия.

[9], [10], [11], [12], [13], [14]
Выделяют два вида серозных цистаденом: гладкостенные и папиллярные. Внутренняя поверхность гладкостенных серозных опухолей выстлана мерцательным эпителием. Данная цистаденома представляет собой тонкостенное образование шаровидной или овоидной формы с гладкой блестящей поверхностью, многокамерное или чаще однокамерное. Опухоль редко достигает очень больших размеров, содержит светлую прозрачную жидкость.
Особенности клинического течения папиллярных цистаденом: двустороннее поражение яичников, интралигаментарное расположение опухолей, асцит, разрастание сосочков по поверхности опухоли и брюшины, спаечный процесс в брюшной полости, часто встречаются нарушение менструальной и снижение репродуктивной функции. Заболевание протекает более тяжело при наличии эвертирующей формы и двустороннего процесса. В этих опухолях значительно чаще, чем в других, происходит злокачественное превращение.

[15], [16], [17], [18], [19], [20], [21], [22], [23], [24]
Опухоль имеет овоидную или шаровидную форму, часто с неровной дольчатой (за счет выбухающих отдельных камер) наружной поверхностью. Капсула опухоли гладкая, блестящая, серебристо-белого или голубоватого цвета. В зависимости от характера содержимого (примесь крови, холестерина и др.) и толщины стенок опухоль может иметь разнообразную окраску – от зеленовато-желтой до коричневой. В большинстве случаев опухоль достигает значительных размеров. Гладкостенные муцинозные кистомы редко поражают оба яичника, имеют хорошо выраженную ножку. Межсвязочное расположение опухоли отмечается редко. Сращения с соседними органами необширные. Перекрут ножки гладкостенной муцинозной цистаденомы встречается в 20% случаев. Асцит при доброкачественных муцинозных опухолях отмечается у 10% больных.
Папиллярные муцинозные опухоли яичников, в отличие от папиллярных серозных, всегда имеют хорошо выраженную ножку. Этим цистаденомам часто сопутствует асцит, также их отличает выраженная склонность к пролиферации.
- Гранулезоклеточные опухоли – развиваются из клеток гранулезы атрезирующихся фолликулов. Частота их состаапяет 2-3% от числа доброкачественных опухолей. Около 30% гранулезоклеточных опухолей не обладают гормональной активностью, в 10% опухолей возможно злокачественное превращение. Чаще возникают в постменопаузе, менее чем 5% опухолей выявляется в детском возрасте.
Гистологически выделяют микро-, макрофолликулярные, трабекулярные и саркоматозные типы гранулезоклеточных опухолей, последние являются злокачественными.
- Тека-клеточные опухоли – образуются из тека-клеток яичников, частота их составляет около 1% среди всех опухолей. Опухоли обнаруживают чаще в возрасте постменопаузы. Имеют небольшие размеры. Опухоли солидного строения, плотные, на разрезе ярко-желтого цвета. К озлокачествлению не склонны.
Особенности клинического проявления феминизирующих опухолей яичников:
- в детском возрасте симптомы преждевременного полового созревания;
- в репродуктивном возрасте – нарушение менструальной функции по типу ациклических маточных кровотечений, бесплодие;
- в периоде менопаузы – исчезновение явлений возрастной атрофии наружных и внутренних гениталий, маточные кровотечения, повышенное содержание в крови эстрогенных гормонов.
Феминизирующие опухоли отличаются медленным ростом.
- Андробластома – встречается чаще у женщин 20–40 лет; ее частота составляет 0,2% среди всех опухолей. Опухоль образуется из мужской части гонады и состоит из клеток Лейдига и Сертоли.
- Арренобластома – опухоль из дистопированной ткани коры надпочечников; ее частота составляет 1,5–2%. Злокачественный рост отмечается в 20–25% случаев. Опухоль встречается чаще у молодых женщин – до 30 лет; имеет плотную капсулу, небольшие размеры, нередко повторяет форму яичника.
- Липоидоклеточная – состоит из липоидсодержащих клеток, при надлежащих к клеточным типам коры надпочечников, и клеток, напоминающих клетки Лейдига. Опухоль встречается наиболее редко среди вирилизирующих новообразований и, в основном, в климакте рическом периоде и постменопаузе.
Симптомы вирилизирующих опухолей:
С появлением вирилизирующей опухоли у женщины вначале происходит дефеминизация (аменорея, атрофия молочных желез, понижение либидо), а затем – маскулинизация (рост усов и бороды, облысение, снижение тембра голоса).
Частота этих опухолей среди всех опухолей яичников – 2,5%.
Фиброма яичника относится к опухолям стромы полового тяжа, к группе теком-фибром. Возникает из соединительной ткани. Опухоль имеет округлую или овоидную форму, часто повторяет форму яичника. Консистенция плотная. Встречается преимущественно в пожилом возрасте, растет медленно.
Клинически характерна триада Мейгса:
- опухоль яичника;
- асцит;
- гидроторакс.
Опухоль Бреннера – редко встречающееся образование. Состоит из эпителиальных элементов, располагающихся в виде включений различной формы среди соединительной ткани яичника.
Из доброкачественных опухолей этой группы (10%) чаще встречается зрелая тератома (дермоид), которая имеет эктодермальное происхождение, высокодифференцированная. Опухоль может быть различного размера, имеет плотную гладкую капсулу, содержимое в виде жира, волос, зубов и т. д.
Другие опухоли этой группы (тератобластома и дисгерминома) относятся к злокачественным опухолям.
Лечение доброкачественных опухолей яичника
Большинство кист яичников размерами менее 8 см рассасываются без лечения; при этом необходима серия ультрасонографических исследований для подтверждения рассасывания кист.
Удаление кисты (овариальная цистэктомия) выполняется при наличии кист размерами более 8 см, которые сохраняются в течение более трех менструальных циклов. Выполняется удаление геморрагических кист желтого тела при наличии перитонита. Цистэктомия может быть выполнена путем лапароскопии или лапаротомии. При кистозных тератомах необходима цистэктомия. Такие доброкачественные опухоли яичников, как: фиброма, кистозная аденома, кистозная тератома размерами более 10 см и кисты, которые не могут быть хирургически удалены отдельно от яичника - показания к удалению яичника.
В эту группу опухолей, обозначаемых также как опухоли мезенхимы полового тяжа, включены все новообразования, состоящие из клеток, которые возникли из полового тяжа или мезенхимы эмбриональных гонад. Гистогенез их сложен. Среди опухолей этой группы выделяют гранулезостромальноклеточные, андробластомы, гинандробластому и неклассифицируемые опухоли. Рассматриваемые новообразования в основном относятся к гормонопродуцирующим.
Гранулезоклеточная опухоль может встречаться в любом возрасте, чаще в 40—60 лет, преимущественно односторонняя. Немаловажное значение для распознавания этих опухолей имеют результаты их макроскопического анализа. Солидные участки опухолей (последние могут быть солидными, солидно-кистозными и кистозными) нередко имеют выраженную дольчатость и желтый цвет, очаговые кровоизлияния и некрозы. Они могут быть плотными, плотноэластической и мягковатой консистенции. Опухоли солидного строения чаще бывают небольшого размера. Кистозный тип гранулезоклеточной опухоли встречается очень редко. Содержимое полостных образований—серозное, слизистое, геморрагическое. Величина новообразований—от 3—4 мм до величины головы взрослого человека, округлой, овоидной, почковидной формы.
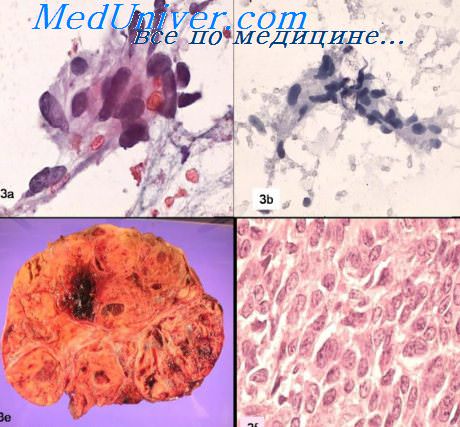
При микрофолликулярном варианте в толще эпителиальных пластов, имеющих вид альвеол и островков (альвеолярный и инсулярный варианты), четко отграниченных большим или меньшим количеством волокнистой соединительной ткани, наблюдают микроскопической величины полости. Окружающие их клетки цилиндрической формы, с удлиненными ядрами, располагаются радиально (палисадообразно) по отношению к полости. Последняя может содержать белковый секрет, характеризующийся эозинофилией, и пикнотичные ядра или их фрагменты. Описанная картина напоминает тельца Калл—Экскера, встречающиеся в гранулезе больших зреющих фолликулов. При редко встречающемся макрофолликулярном варианте наблюдают структуры, имеющие сходство со зрелыми фолликулами. При трабекулярном варианте клеточные структуры представлены узкими, нередко анастомозирующими тяжами, проходящими в строме опухоли в одном или в разных направлениях.
Тяжи состоят из одного, двух или более рядов эпителия. Тяжи либо четко отграничены от окружающей их соединительной ткани при большом количестве ее, либо разделяются едва заметной прослойкой стромы.
Строма опухоли нередко волокнистого строения, иногда подвергается мукоидным изменениям или гиалиновой дистрофии. В опухоли встречают также небольшое количество текаклеток. Аргирофильные волокна обнаруживают в небольшом количестве среди гранулезных клеток, местами окружая группы их; в строме опухоли их больше.
В солидно-кистозиых и кистозных гранулезоклеточных опухолях стенки полостных образований выстланы толстым или тонким слоем гранулезы.
Митотическая активность в гранулезоклеточных опухолях обычно невысокая. При диффузном варианте митозы иногда обнаруживают в большом количестве. Липиды содержатся в опухоли в виде мельчайших капелек или пылевидных скоплений обычно в небольшом количестве, больше их выявляют в текаклетках. В лютеинизироваиной гранулезе липидов накапливается больше, клетки становятся крупными, а цитоплазма—светлой. Лютеинизации могут подвергаться и текаклетки.
Текаклеточиая опухоль (текома) встречается в любом возрасте, но наиболее часто (у 65% больных) в постменопаузе. Текома обычно бывает односторонняя. Форма опухоли округлая или овоидная, размеры ее—от 1x2 мм до величины головы взрослого человека; поверхность гладкая, при дольчатом строении неровная (реже). По внешнему виду и плотности текому можно принять за фиброму. Капсула у текомы обычно отсутствует, хотя некоторые опухоли имеют псевдокапсулу, представляющую собой овариальную ткань, подвергнувшуюся компрессии. На разрезе н с поверхности (при отсутствии псевдокапсулы) текомы желтоватого цвета с волокнистыми прослойками серо-белого цвета. Некоторые из них, особенно небольшие, характеризуются диффузной желтой и яркой оранжево-желтой окраской. Иногда встречаются очаговые кровоизлияния, кисты преимущественно мелкие вследствие дистрофических изменений в опухолях.
Текома — соединительнотканное новообразование с развитой аргирофильной сетью, волокна которой оплетают каждую из клеток. Последние имеют овальную или веретенообразную форму, располагаются пучками. В некоторых текомах клетки имеют относительно большое количество бледной цитоплазмы и ядро овоидной формы. В ядрах различаются ядрышки. В отдельных участках обнаруживают разной толщины гиалинизированную ткань. Для текомы характерно наличие большого количества липидов, располагающихся в цитоплазме клеток и межклеточно в виде пылевидной зернистости или мельчайших капелек. Обычно опухоль хорошо васкуляризирована. Особенно большое количество капилляров наблюдают в отделах опухоли, богатых клетками и с признаками их лютеинизации. В текоме без признаков морфологической малигнизации патологические митозы не обнаруживают. В противоположном, не пораженном опухолью яичнике и в сохранившейся овариальной ткани, из которой возникла текома, нередко обнаруживается стромальная гиперплазия и/или текоматоз.
Статьи
Особенности кистозно-солидных образований
- Солидное образование (рак) – это самое опасное состояние, при котором шансы излечиться от недуга минимальны; оно имеет твердую оболочку и заполнено тканью.
- В отличие от него, кистозное новообразование легко поддается лечению, оно мягкое, может расти и уменьшаться.
- Кистозно-солидное образование является промежуточным звеном между ними. Оно может появиться в любом органе, меняться в размерах или оставаться неизменным, а также содержать в себе как ткань, так и жидкую субстанцию.
Классификация солидных образований
Любое солидное образование (онкология) относится к одной из следующих категорий: доброкачественное или злокачественное.
Медленно растет, может самостоятельно уменьшаться без дополнительного вмешательства. Отсутствуют метастазы.
Основная проблема, которую несет данное солидное образование (рак) – это сдавливание собой соседних органов или тканей.
Состоит из неустанно делящихся клеток, изменивших свой вид и структуру, может дорасти до немалых размеров.
Явление проявляет себя крайне агрессивным образом, распространяет метастазы даже на самых ранних стадиях недуга.
Основные причины возникновения солидных образований при раке
Солидное образование – это рак, который может появиться практически в любой системе организма. Однако существует ряд причин, которые, по заявлениям специалистов, являются своеобразными провокаторами и стимулируют появление и распространение метастазов.
Солидное образование (рак) может возникнуть вследствие следующих явлений:
- неблагоприятная экологическая обстановка, в особенности, в густонаселенных мегаполисах и городах с крупными заводами и фабриками;
- обилие стрессов и чрезмерная психологическая нагрузка;
- алкоголизм и табакокурение;
- плохая наследственность;
- слабая иммунная система;
- частые переломы и иные травмы.
Порядок диагностики солидных образований
Диагностируется любое солидное образование (рак) посредством нескольких методов. Они могут быть задействованы как в комплексе, так и по отдельности.
- УЗИ внутренних органов – дает возможность определить точную локализацию, размеру, структуру и форму образования. Сообщает о разновидности опухоли, что позволяет подбирать схему лечения.
- Биопсия – осуществляется с помощью тонкой иглы, вводимой в область образования и использующей его частички. Определяет степень злокачественности и уровень агрессии опухоли.
- Общий анализ и биохимия крови – рассказывают о наличии воспалительных процессов, сбоев в работе гормонов и патологий в организме.
- Компьютерная томография – самый востребованный вид диагностики. Солидное образование – это рак, лечение которого подбирается индивидуально, в зависимости от ряда показателей. КТ дает возможность выявить точное расположение опухоли и сообщить предельно точные данные о ней.
Лечение солидного онкологического заболевания
Солидное образование – это рак, крайне серьезный недуг, требующий основательного подхода и высочайшего уровня квалификации. Только действительно опытные специалисты в состоянии осуществить точную диагностику и подобрать наиболее подходящее лечение, которое зависит от локализации, размеров и иных особенностей конкретной опухоли.
Серозные и муцинозные опухоли
Наибольшую группу доброкачественных эпителиальных опухолей яичников представляют цистаденомы. Прежний термин "кистома" заменен синонимом "цистаденома". В зависимости от строения эпителиальной выстилки и внутреннего содержимого цистаденомы подразделяют на серозные и муцинозные. Среди эпителиальных новообразований яичников, которые составляют 90% всех опухолей яичников, серозные опухоли встречаются у 70% больных.
а). Простая серозная цистаденома. Простая серозная цистаденома (гладкостенная цилиоэпителиальная цистаденома, серозная киста) - истинная доброкачественная опухоль яичника. Серозная цистаденома покрыта низким кубическим эпителием, под которым располагается соединительнотканная строма. Внутренняя поверхность выстлана реснитчатым эпителием, напоминающим трубный, способным к пролиферации.
Микроскопически определяется хорошо дифференцированный эпителий трубного типа, который может становиться индифферентным, уплощенно-кубическим в растянутых содержимым образованиях. Эпителий на отдельных участках может терять реснички, а местами даже отсутствовать, иногда эпителий подвергается атрофии и слущиванию. В подобных ситуациях морфологически гладкостенные серозные цистаденомы трудно отличить от функциональных кист. По внешнему виду такая цистаденома напоминает кисту и называется серозной.
Макроскопически поверхность опухоли гладкая, опухоль располагается сбоку от матки или в заднем своде. Чаще опухоль односторонняя, однокамерная, овоидной формы, тугоэластической консистенции.
Цистаденома не достигает больших размеров, подвижная, безболезненная. Обычно содержимое опухоли представлено прозрачной серозной жидкостью соломенного цвета. Цистаденома переходит в рак крайне редко.
При двуручном влагалищно-абдоминальном исследовании у пациенток с простой серозной цистаденомой в области придатков матки определяется объемное образование кзади или сбоку от матки, округлой, чаще овоидной формы, тугоэластической консистенции, с гладкой поверхностью, диаметром от 5 до 15 см, безболезненное, подвижное при пальпации.
Эхографически гладкостенная серозная цистаденома имеет диаметр 6-8 см, округлую форму, толщина капсулы обычно 0,1-0,2 см. Внутренняя поверхность стенки опухоли гладкая, содержимое цистаденом однородное и анэхогенное, могут визуализироваться перегородки, чаще единичные. Иногда определяется мелкодисперсная взвесь, легко смещаемая при перкуссии образования. Опухоль располагается обычно кзади и сбоку от матки.
Эндоскопическая картина простой серозной цистаденомы отражает объемное образование округлой или овоидной формы с гладкой блестящей поверхностью белесоватого цвета диаметром от 5 до 10 см. Простая серозная цистаденома нередко напоминает фолликулярную кисту, но в отличие от ретенционного образования имеет цвет от белесовато-серого до голубоватого, что, по-видимому, обусловлено неравномерной толщиной капсулы. На поверхности капсулы определяется сосудистый рисунок. Содержимое серозной цистаденомы прозрачное, с желтоватым оттенком.
б). Папиллярная серозная цистаденома - морфологическая разновидность доброкачественных серозных цистаденом, наблюдается реже гладкостенных серозных цистаденом. Составляет 7-8% всех опухолей яичников и 35% всех цистаденом. Это одно - или многокамерное кистозное новообразование, на внутренней поверхности имеются единичные или многочисленные плотные сосочковые вегетации на широком основании, белесоватого цвета.
Структурную основу сосочков составляет мелкоклеточная фиброзная ткань с малым количеством эпителиальных клеток, нередко с признаками гиалиноза. Покровный эпителий сходен с эпителием гладкостенных цилиоэпителиальных цистаденом. Грубые сосочки являются важным диагностическим признаком, так как подобные структуры встречаются в серозных цистаденомах и никогда не отмечаются в неопухолевых кистах яичников.
Грубососочковые папиллярные разрастания с большой долей вероятности позволяют исключить возможность злокачественного опухолевого роста уже при внешнем осмотре операционного материала. Дегенеративные изменения стенки могут сочетаться с появлением слоистых петрификатов (псаммозных телец).
Папиллярная серозная цистаденома имеет наибольшее клиническое значение в связи с выраженным злокачественным потенциалом и высокой частотой развития рака. Частота малигнизации может достигать 50%. В отличие от грубососочковой, папиллярная серозная цистаденома включает в себя сосочки мягкой консистенции, нередко сливающиеся между собой и располагающиеся неравномерно на стенках отдельных камер. Сосочки могут формировать крупные узлы, инвертирующие опухоли. Множественные сосочки могут заполнить всю капсулу опухоли, иногда прорастают через капсулу на наружную поверхность. Опухоль приобретает вид "цветной капусты", вызывая подозрение на злокачественный рост.
Папиллярные цистаденомы могут распространяться на большом протяжении, диссеминировать по брюшине, приводить к асциту, чаще при двусторонней локализации опухоли. Возникновение асцита связано с разрастанием сосочков по поверхности опухоли и по брюшине и вследствие нарушения резорбтивной способности брюшины маточно-прямокишечного пространства.
Эвертирующие папиллярные цистаденомы, гораздо чаще бывают двусторонними и течение заболевания более тяжелое. При этой форме в 2 раза чаще встречается асцит. Все это позволяет считать эвертирующую папиллярную опухоль в клиническом отношении более тяжелой, чем инвертирующую.
Самым серьезным осложнением папиллярной цистаденомы становится ее малигнизация - переход в рак. Папиллярные цистаденомы часто двусторонние, с интралигаментарным расположением. Опухоль ограниченно подвижна, имеет короткую ножку или растет внутрисвязочно. При папиллярных серозных цистаденомах боли возникают раньше, чем при других формах опухолей яичников. По-видимому, это обусловлено анатомическими особенностями папиллярных опухолей яичника (интралигаментарное расположение, двусторонний процесс, папиллярные разрастания и спаечный процесс в малом тазу).
Папиллярные серозные цистаденомы имеют неравномерно расположенные на внутренней поверхности капсулы сосочковые разрастания в виде пристеночных структур различной величины и повышенной эхогенности. Множественные очень мелкие папиллы придают стенке шероховатость или губчатость. Иногда в сосочках откладывается известь, которая имеет повышенную эхогенность на сканограммах. В некоторых опухолях папиллярные разрастания выполняют всю полость, создавая видимость солидного участка. Папиллы могут прорастать на наружную поверхность опухоли. Толщина капсулы папиллярной серозной цистаденомы составляет 0,2-0,3 см.
Папиллярные серозные цистаденомы определяются как двусторонние округлые, реже овальные образования диаметром 7-12 см, однокамерные и/или двухкамерные. Они располагаются сбоку или кзади от матки, иногда визуализируются тонкие линейные перегородки.
Папиллярная цистаденома на операции определяется как опухоль овоидной или округлой формы с плотной непрозрачной белесоватой капсулой. На наружной поверхности папиллярной цистаденомы есть сосочковые разрастания. Сосочки могут быть единичными в виде "бляшек", выступающих над поверхностью, или в виде скоплений и располагаться в различных отделах яичника. При выраженной диссеминации сосочковых разрастаний опухоль напоминает "цветную капусту". В связи с этим необходимо осматривать всю капсулу. Папиллярная цистаденома может быть двусторонней, в запущенных случаях сопровождается асцитом. Возможны интралигаментарное расположение и распространение сосочков по брюшине. Содержимое папиллярной цистаденомы бывает прозрачным, иногда приобретает бурый или грязновато-желтый цвет.
Папиллярная цистаденома вследствие выраженности пролиферативных процессов требует более радикальной операции. При поражении одного яичника, если папиллярные разрастания располагаются лишь на внутренней поверхности капсулы, у молодой женщины допустимы удаление придатков пораженной стороны и биопсия другого яичника. При поражении обоих яичников производят надвлагалищную ампутацию матки с обоими придатками. Если папиллярные разрастания обнаруживаются на поверхности капсулы, в любом возрасте осуществляется надвлагалищная ампутация матки с придатками или экстирпация матки и удаление сальника.
в). Поверхностная серозная папиллома. Поверхностная серозная папиллома (папилломатоз) - редкая разновидность серозных опухолей с сосочковыми разрастаниями на поверхности яичника. Новообразование часто двустороннее и развивается из покровного эпителия. Поверхностная папиллома не распространяется за пределы яичников и имеет истинные сосочковые разрастания. Одним из вариантов папилломатоза является гроздевидный папилломатоз (опухоль Клейна), когда яичник напоминает гроздь винограда. Пограничная папиллярная цистаденома имеет более обильные сосочковые разрастания с формированием обширных полей.
Микроскопически определяются ядерный атипизм и повышенная митотическая активность. Основной диагностический критерий - отсутствие инвазии в строму, но могут определяться глубокие инвагинаты без прорастания базальной мембраны и без выраженных признаков атипизма и пролиферации. При папиллярных цистаденомах, чаще двусторонних, возможен асцит. Возникновение асцита связано с разрастанием сосочков по поверхности опухоли и по брюшине и вследствие нарушения резорбтивной способности брюшины маточно-прямокишечного пространства. При эвертирующих папиллярных серозных цистаденомах (расположение сосочков по наружной поверхности капсулы) течение заболевания более тяжелое, гораздо чаще встречается двустороннее поражение яичников. При этой форме в 2 раза чаще развивается асцит. Все это позволяет считать эвертирующую папиллярную опухоль в клиническом отношении более тяжелой, чем инвертирующую (расположение сосочков по внутренней поверхности капсулы). Самым серьезным осложнением папиллярной цистаденомы остается малигнизация.
г). Муцинозная цистаденома (псевдомуцинозная цистаденома) занимает по частоте второе место после цилиоэпителиальных опухолей и составляет 1/3 доброкачественных новообразований яичника. Это доброкачественная эпителиальная опухоль яичника. Прежний термин "псевдомуцинозная опухоль" заменен синонимом "муцинозная цистаденома". Опухоль выявляется во все периоды жизни, чаще в постменопаузальном периоде. Опухоль покрыта низким кубическим эпителием. Подлежащая строма в стенке муцинозных цистаденом образована фиброзной тканью различной клеточной плотности, внутренняя поверхность выстлана высоким призматическим эпителием со светлой цитоплазмой, что в целом очень сходно с эпителием цервикальных желез.
Муцинозные цистаденомы почти всегда многокамерные. Камеры выполнены желеобразным содержимым, представляющим собой муцин в виде мелких капелек, слизь содержит гликопротеиды и гетерогликаны. Истинным муцинозным цистаденомам не свойственны папиллярные структуры. Размеры муцинозной цистаденомы обычно значительные, встречаются и гигантские, диаметром 30-50 см. Наружная и внутренняя поверхности стенок гладкие. Стенки большой опухоли истончены и даже могут просвечивать от значительного растяжения. Содержимое камер слизистое или желеобразное, желтоватого, реже бурого цвета, геморрагическое.
При больших опухолях чаще (муцинозных) возникает чувство тяжести внизу живота, он увеличивается, нарушается функция соседних органов в виде запоров и дизурических явлений. Неспецифические симптомы - слабость, повышенная утомляемость, одышка встречаются реже. Большинство больных имеют различные экстрагенитальные заболевания, которые могут вызывать неспецифические симптомы. Репродуктивная функция нарушена у каждой 5-й обследуемой (первичное или вторичное бесплодие).
Второй по частоте жалобой является нарушение менструального цикла. Нарушение менструальной функции возможно с момента менархе или возникает позднее.
При двуручном гинекологическом исследовании муцинозная цистаденома определяется кзади от матки, имеет бугристую поверхность, неравномерную, чаще тугоэластическую консистенцию, округлую форму, ограниченную подвижность, диаметр от 9 до 20 см и более, чувствительна при пальпации. Муцинозная опухоль нередко большая (гигантская цистаденома - 30 см и более), выполняет весь малый таз и брюшную полость. Гинекологическое исследование при этом затруднено, тело матки и коллатеральные придатки дифференцировать сложно.
Лечение муцинозной цистаденомы оперативное: удаление придатков пораженного яичника у пациенток репродуктивного возраста. В пре - и постменопаузальном периоде необходимо удаление придатков с обеих сторон вместе с маткой.
Небольшие муцинозные цистаденомы можно удалять с помощью хирургической лапароскопии с применением эвакуирующего мешочка. При больших опухолях необходимо предварительно эвакуировать содержимое электроотсосом через небольшое отверстие.
Независимо от морфологической принадлежности опухоли до окончания операции необходимо ее разрезать и осмотреть внутреннюю поверхность опухоли.
Показаны также ревизия органов брюшной полости (червеобразного отростка, желудка, кишечника, печени), осмотр и пальпация сальника, парааортальных лимфатических узлов, как и при опухолях всех видов.
Д). Пограничная муцинозная цистаденома потенциально злокачественная. Муцинозные опухоли этого типа имеют форму кист и по внешнему виду не имеют существенных отличий от простых цистаденом. Пограничные муцинозные цистаденомы представляют собой большие многокамерные образования с гладкой внутренней поверхностью и очагово-ушющенной капсулой. Эпителий, выстилающий пограничные цистаденомы, характеризуется полиморфизмом и гиперхроматозом, а также повышенной митотической активностью ядер. Пограничная муцинозная цистаденома отличается от муцинозного рака отсутствием инвазии опухолевого эпителия.
Муцинозная цистаденома имеет множественные перегородки толщиной 2-3 мм, часто на отдельных участках кистозных полостей. Взвесь визуализируется только в относительно больших образованиях. Муцинозная цистаденома чаще большая, диаметром до 30 см, почти всегда многокамерная, располагается в основном сбоку и сзади от матки, округлой или овоидной формы. В полости мелкодисперсная несмещаемая взвесь средней или высокой эхогенности. Содержимое некоторых камер может быть однородным.
Серозная аденофиброма (цистаденофиброма) встречается относительно редко, часто односторонняя, округлой или овоидной формы, диаметром до 10 см, плотной консистенции. На разрезе ткань узла серовато-белого цвета, плотная, волокнистого строения с мелкими полостями. Возможны грубососочковые разрастания. При микроскопическом исследовании эпителиальная выстилка железистых структур практически не отличается от выстилки других цилиоэпителиальных новообразований.
Серозная опухоль потенциально злокачественная.
Пограничная серозная опухоль имеет более адекватное название - серозная опухоль потенциально злокачественная. Морфологические разновидности серозных опухолей включают все вышеперечисленные формы серозных опухолей, так как возникают, как правило, из доброкачественных.
Муцинозные аденофибромы и цистаденофибромы - очень редкие разновидности муцинозных опухолей. Их структура сходна с серозными аденофибромами яичника, они отличаются только муцинозным эпителием.
Псевдомиксома яичника и брюшины.
Это редкая разновидность муцинозной опухоли, происходящая из муцинозных цистаденом, цистаденокарцином, а также из дивертикулов червеобразного отростка. Развитие псевдомиксомы связано либо с разрывом стенки муцинозной опухоли яичника, либо с прорастанием и пропитыванием всей толщи стенки камеры опухоли без видимого разрыва. В большинстве случаев заболевание наблюдается у женщин старше 50 лет. Характерных симптомов нет, до операции заболевание почти не диагностируется. По сути говорить о злокачественном или доброкачественном варианте псевдомиксом не следует, так как они всегда вторичны (инфильтративного или имплантационного генеза).
Распознавание псевдомиксомы до операции крайне затруднительно. Характерных клинических признаков, на основании которых можно было бы поставить диагноз, нет. Основная жалоба больных - боль внизу живота, чаще тупая, реже приступообразная.
Заболевание нередко начинается постепенно под видом хронического, рецидивирующего аппендицита или опухоли брюшной полости неопределенной локализации. Часто больные обращаются к врачу в связи с быстрым увеличением живота. Живот округлый, шарообразный, его форма не меняется при изменении положения тела больной. При перкуссии отмечается притупление перкуторного звука по всему животу, пальпаторно определяются тестоватость, характерный "коллоидный" треск или "хруст", поскольку коллоидные массы при псевдомиксоме не переливаются, как при асците. Разлитой реактивный перитонит формирует обширный спаечный процесс, нередко нарушая функции органов брюшной полости. Больные жалуются на потерю аппетита, метеоризм, диспепсические явления. Возможны формирование кишечных свищей, появление отеков, развитие кахексии, повышение температуры тела, изменение формулы крови. Смерть наступает вследствие нарастающей интоксикации и сердечно-сосудистой недостаточности.
При псевдомиксоме показана немедленная радикальная операция - резекция сальника и пристеночной брюшины с имплантантами, а также освобождение брюшной полости от студенистых масс. Объем хирургического вмешательства определяется состоянием больной и вовлечением в процесс органов брюшной полости. Несмотря на то, что практически полностью не удается освободить брюшную полость от студенистых масс, после операции иногда может наступить выздоровление. Даже в запущенных случаях заболевания следует попытаться оперировать, поскольку без оперативного вмешательства больные обречены.
Прогноз при псевдомиксоме неблагоприятный. Возможны частые рецидивы, при которых показано повторное оперативное вмешательство. Несмотря на морфологическую доброкачественность опухоли, больные умирают от прогрессирующего истощения, поскольку полностью освободить брюшную полость от излившихся студенистых масс не удается.
Читайте также:

