Живот после удаления опухоли
Удаление желудка или гастрэктомия — травматичное вмешательство, трудно дающееся больному и оставляющее пожизненные осложнения, но рак желудка не имеет шансов на излечение, если операцию не делать.
- Показания для операции удаления желудка при раке
- Как удаляют желудок при раке?
- Какой оперативный доступ при удалении лучше
- Этапы удаления желудка
- Восстановление после операции
- Осложнения после операции при раке
- Реабилитация после удаления желудка при раке
- Прогноз после удаления желудка
До операции онкологический больной редко думает, как жить после удаления желудка, ему важно быстро избавиться от опухоли, чтобы выжить. После хирургического лечения приходит понимание, что отсутствующий орган не заменят искусственным, и проблем со здоровьем уже не избежать.
Показания для операции удаления желудка при раке
Современная онкология стремится свести к минимуму объем удаляемых тканей, чтобы минимизировать осложнения после операции и последующие страдания пациента, тем не менее полное удаление желудка одна из самых частых операций при раке.
Гастрэктомия выполняется при опухоли, как 1, так и 3 стадии, абсолютное противопоказание для хирургического вмешательства — наличие отдалённых метастазов рака.
Гастрэктомию проводят, когда операция меньшего объёма невыполнима или не гарантирует отсутствие рецидива. Гастрэктомия — это последняя возможность для спасения, иным способом карциному излечить не удается.
Только в одном случае при 4 стадии желудочной карциномы существует относительное противопоказание к хирургии — метастазирование в яичник. Относительное оттого, что при возможности удаления первичной опухоли и пораженного метастазами яичника, одномоментно выполняется сразу две операции: гастрэктомия и овариэктомия, иногда и вместе с маткой. Но если что-то удалить невозможно, хирургический этап лечения заменяется на химиотерапию.

Как удаляют желудок при раке?
Подход к желудку через брюшную стенку — оперативный доступ - зависит от состояния пациента и протяженности опухолевого процесса в пищеводе. Во время операции пищевод пересекается на 5–7 сантиметров выше опухоли, полностью удаляется желудок и сальниковые сумки с лимфатическими узлами. В брюшной полости не должно остаться ни единого опухолевого очага.
Типичные разрезы кожи и мягких тканей живота:
- Классический разрез проходит по средней линии живота — это срединная лапаротомия.
- В некоторых случаях прибегают к продлению разреза с живота на грудную стенку — это тораколапоротомия.
- При необходимости удаления значительного участка пораженного пищевода дополнительно к срединной лапаротомии делают разрез между ребрами.
- К пораженному раком пищеводу можно подобраться и изнутри — через диафрагму, что возможно и при классическом доступе.
Какой оперативный доступ при удалении лучше
Не существует стандартов, определяющих где и сколько надо разрезать брюшной стенки и как далеко продвинуться в грудной полости, всё базируется на индивидуальных особенностях конкретного пациента и опухолевого поражения.
Хирург-онколог самостоятельно выбирает хирургический доступ, при максимальном обзоре поля деятельности позволяющий минимальное повреждение здоровых тканей и оптимальную технику операции, снижающую возможность осложнений после удаления желудка.
Сегодня при раннем раке открытые операции успешно заменяются эндоскопическими технологиями, лапароскопическая гастрэктомия, несомненно, технически сложнее, но для пациента выгоднее, поскольку не увеличивает осложнения после операции, восстановление пациента проходит быстрее.
Этапы удаления желудка
Ход операции удаления всего или только части органа (резекции) протекает по одному плану, но с разным объёмом удаляемых тканей.
- Сначала проводится мобилизация — отсечение органа от фиксирующих его внутренних связок, перевязка питающих артерий и вен. Одновременно проводится тщательный осмотр органов брюшной полости и на основе увиденного в план операции вносятся коррективы.
- Второй этап — собственно удаление, с отсечением желудка от пищевода и двенадцатиперстной кишки. При вовлечении в опухолевый конгломерат близлежащих органов брюшной полости, в том числе диафрагмы или печени, поджелудочной железы или толстого кишечника, если технически возможно, выполняются сложные и объемные комбинированные операции, то есть гастрэктомия и, например, резекция поджелудочной железы или печени.
- Третий этап — восстановление пищеварительного тракта, то есть соединение пищевода с кишечником, что обеспечит в дальнейшем передвижение пищи.
Восстановление после операции
Рак желудка приводит к серьёзным внутриклеточным изменениям, нарушаются все биохимические процессы, поскольку организм не получает необходимых ему веществ из-за нарушения всасывания в желудочно-кишечном тракте. Ещё несколько десятилетий назад после гастрэктомии погибал каждый четвёртый пациент, сегодня осложнения и смертность сведены к минимальным показателям.
Главное для больного — не торопиться после удаления желудка побыстрее покинуть клинику, так как незавершенность лечебных мероприятий впоследствии откликнется проблемами со здоровьем, которые могут основательно испортить жизнь.
Осложнения после операции при раке
Ранние осложнения немногочисленны, но при несвоевременном выявлении могут быть фатальными для пациента.
Нарушение оттока панкреатических секретов из-за отечности поджелудочной железы может привести к развитию острого панкреатита. На частоте панкреатита сказывается хирургическая техника, но определяющую роль играет объем удаленных тканей и исходное состояние органов желудочно-кишечного тракта. Главное — вовремя диагностировать осложнение и проводить адекватную медикаментозную профилактику.

Несостоятельность швов и панкреатит способны инициировать воспалительные процессы внутри брюшной полости, в частности, абсцесс или перитонит, кишечную непроходимость или локальное скопление жидкости.
Процент перечисленных патологических послеоперационных состояний небольшой, а в нашей клинике значительно ниже средних статистических величин, потому что на результате отражается талант и опыт хирурга-онколога в сочетании с отличными диагностическими возможностями.
Реабилитация после удаления желудка при раке
Рана зарастёт, но восстановление нормального питательного нутритивного статуса в измененном пищеварительном тракте проходит сложно — просто протертая и на пару приготовленная еда проблему не решает. А проблема сцеплена с недостаточностью иммунитета и отсутствием полноценного всасывания необходимых для организма питательных элементов.
Для скорейшего восстановления и продолжения противоопухолевого лечения требуется индивидуальная программа реабилитационных мероприятий.
Прогноз после удаления желудка
Онкологическая статистика знает, сколько живут больные карциномой желудка в зависимости от стадии. Нет литературных данных, сокращает ли жизнь удаление важнейшей части пищеварительного тракта, но точно известно, что продолжительность жизни больного зависит от распространенности первичной карциномы и биологических характеристик раковых клеток — дифференцировки, их чувствительности к химиотерапии и сопутствующих заболеваний.
Онкологическая наука очень точна, она знает, какой алгоритм диагностических исследований необходим при заболевании, сколько процентов больных разными стадиями и сколько лет в среднем живут, может предложить целый комплекс лечебных мероприятий при определенных морфологических характеристиках карциномы.
Одного не может онкология — дать конкретному пациенту рецепт оптимального лечения с точным расписанием необходимых ему манипуляций и процедур. Но это могут сделать и делают опытные онкологи Европейской клиники.
Онкология
По статистике появляется только в 10 % случаев онкологии органов брюшного отдела. Чаще появляется при:
- Рак ободочной и прямой кишки.
- Карцинома поджелудочной железы.
- Новообразование яичников. Встречается довольно часто в 50% случаев.
- Рак молочных желез.
- Злокачественная опухоль в печени.
- Новообразование в желудке.
Большое количество жидкости начинает давить на каждый орган, диафрагма смещается. Влияет на функции всех органов, сдавливая их. Сложнее становится дышать, сердце получает огромную нагрузку, повышается сосудистое давление. Если не устранить развитие патологии, то можно и вовсе от нее умереть.
Профилактика
Для того, чтобы не возникало скопление транссудата в животе, необходимо заниматься профилактикой заболеваний, его провоцирующих: цирроза, онкологии яичников, заболеваний желудочно-кишечного тракта.
Своевременное лечение сердечно-сосудистых патологий снижает риск заболевания. Для нормального обмена веществ нужны здоровые секреторные органы: печень, поджелудочная железа, селезенка. Почки отвечают за выведение токсинов из организма.
К профилактическим мерам можно отнести:
- регулярную лучевую диагностику (флюорография);
- осмотры у гинеколога;
- диспансеризацию;
- профилактические осмотры;
- соблюдение здорового образа жизни;
- правильное питание.
Причины
Сама жидкость нужна для того, чтобы органы напрямую не соприкасались друг с другом, а складки кишечника свободна двигались и не перетирались между собой. В здоровом организме всегда находится нужное количество эссудата, который по мере необходимости выделяется и впитывается.
Рак вызывает ряд осложнений в результате, которых барьерная, секреторная и резорбтивная функция листков брюшной полости нарушается. В итоге в зависимости от нарушения самой жидкости становится либо очень много, либо она просто не утилизируется.
При поражении брюшины — висцерального и париетального брюшного листка раковыми клетками, лимфатическая система перестает выполнять свою функцию и жидкости становится слишком много. Если опухоль врастает или метастазирует на брюшную полость, развивается канцероматоз брюшной полости — это очень неприятное осложнение.
Из-за чего происходит
- Пораженный орган слишком близко находится к брюшине.
- При метастазах по лимфатической и кровеносной системе, которая рано или поздно приведет в брюшную полость.
- После удаления опухоли, остатка раковых клеток могут попасть в эту локализацию.
- Когда опухоль прорастает в саму брюшину.
Есть еще один вид Асцита, когда рак поражает печень, его венозная система сжимается и перекрывает отток к кишечнику. При этом само осложнение быстро развивается и живот растет.
Профилактические рекомендации и прогноз
При подобных осложнениях злокачественных новообразований люди живут недолго, если они выявлены поздно и не пролечены. Если же вовремя установлен диагноз и назначена правильная медикаментозная схема, прогноз улучшается. С целью профилактики злокачественного образования и его осложнений следует рекомендовать пациенту правильную диету, умеренную физическую активность, отказ от вредных привычек. Необходимо исключить из рациона все продукты, содержащие синтетические компоненты. К таковым относятся красители, стабилизаторы и консерванты. Следует также свести до минимума любые психологические стрессы.
Симптомы
Для людей с массивным животом гораздо труднее увидеть осложнение, так как они привыкли к данной ноше. Сам асцит развивается достаточно долго от нескольких недель, до 2-3 месяцев. Позже уже появляются другие признаки:
- Асцит при раке желудка имеет постоянную тошноту и рвоту.
- Чувство наполненного живота, кажется, что будто его сейчас разорвет.
- Кожа начинает натягиваться, и пациент это чувствует.
- Отрыжка с неприятным запахом, сильная изжога.
- Постоянная боль в животе.
- Асцит при раке печени характеризуется желтушной кожей и склер глаз, а также увеличением пораженного органа.
- Стало сложнее дышать, участилось ЧСС и поднялось давление.
- Пупок выпячивается, хотя раньше такого не было.
- На растянутом животе видны кровеносные сосуды.
- Стало сложнее наклониться, при завязывании обуви дышать почти невозможно.
- Асцит при раке поджелудочной железы имеет ярко выраженное покалывание.
ПРИМЕЧАНИЕ! Самой большой проблемой при онкологии асцита брюшной полости, то что симптоматика первичного очага опухолевого образования перебивает признаки асцита, из-за чего его диагностируют уже при большом скоплении.
Самым опасным асцитом является осложнение при раке яичника, так как смертность наступает в 55% случаев. Когда жидкости становится много, она нагоняется в опухоль и увеличивает ее в размерах. Из-за чего новообразование может в любой момент лопнуть, и пациентка умрет. Симптомы
- Отек гениталий.
- Скопление жидкости в брюшной полости вызывает вздутие живота.
- Отечность нижних конечностей.
- Сильная боль в животе как при аппендиците.
Стадии
Асцит вне зависимости от того, что является причиной его возникновения, разделяют на три стадии:
- Транзиторная. Легкая степень, которая проявляется незначительным вздутием живота. Объем экссудата составляет не более 400 мл.
- Умеренная. Количество жидкости увеличивается, но не более чем до 5 литров. Отмечается возникновение признаков заболевания. Отсутствие терапии приводит к развитию осложнений. Лечение осуществляется с помощью мочегонных средств.
- Напряженная. Объем экссудата достигает 20 литров. Устанавливается резистентный (устойчивый) асцит. Терапия не проводится с помощью лекарственных препаратов, так как они не эффективны. Устанавливается тяжелое состояние, наблюдается нарушение работы сердца, дыхательной системы.
Они используются для постановки более точного диагноза и у пациентов с выявленным раком.
Осложнения
- Гепаторенальный синдром — нарушение работы почек, обычно идет из-за опухоли в печень.
- Бактериальный перитонит ухудшающий общую интоксикацию организма и воспаления от рака.
- Из-за давления жидкости прямая кишка выпадает назад или вперед.
- Давление идет также и на легкие из-за чего труднее дышать.
- Пупочная грыжа.
- Гидроторакс — скопление жидкости в легких.
- Непроходимость кишечного прохода, из-за чего кал застаивается, а токсины всасываются и увеличивается интоксикация.
ПРИМЕЧАНИЕ! Асцит — это опасное осложнение, которое может привести к смерти пациента.
Почему возникает патология?
Причины накопления жидкости:
- онкология (злокачественное образование);
- цирроз печени (встречается у 75 % людей);
- сердечная недостаточность;
- различные болезни почек;
- туберкулез;
- повышение давления в печени;
- гинекологические заболевания (у женщин);
- панкреатит.
Одним из самых сложных случаев является наличие онкологии. Больному, имеющему неутешительный прогноз и обостренные симптомы, могут назначить операцию.
Новорожденные также могут страдать асцитом. Обычно его причиной становятся нарушения развития в ЖКТ у ребенка, различные врожденные отеки.
Конечно, в таком случае основные причины патологии – это различные заболевания или вредные привычки матери, которая вынашивала ребенка.
Излишек жидкости может вызвать недостаток белка в пище ребенка. Иногда прогноз протекания асцита для новорожденных является неутешительным
Чтобы точно понять, почему в организме начала скапливаться лишняя жидкость, необходимо посетить специалиста и пройти аппаратную диагностику.
Лечение
При диагностировании этого осложнения необходимо сразу же приступить к откачиванию жидкости с помощью лапароцентеза. Также больной сразу же садиться на определенную диету и ему даются мочегонные препараты.
ПРИМЕЧАНИЕ! Иногда химиотерапия эффективное средство, если метастазы расположились в брюшной полости. С помощью реагентов можно постараться уничтожить мелкие очаги. При раке яичников, желудка и шейки матки, данный способ бесполезен.
Лечение асцита на последних стадиях происходит только этим методом. Внизу живота делается небольшой прокол, и вода откачивается. При проведении лапароцентеза часть экссудата берется в качестве анализа на исследование атипичных клеток, микрофлоры и т.д.
- Чтобы убрать асцит процедура происходит в положении сидя.
- Врач обрабатывает спиртом место прокола.
- Вводят местную анестезию.
- На отступе от пупка на 2-3 см делается разрез.
- Троакаром прокалывается стенки брюшной полости.
- Жидкость будет стекать медленно, чтобы давление понижалось не резко, так как это может сильно повлиять на внутренние органы больного.
- Периодически живот сдавливают полотенцем или простыней, чтобы скорость снижения давления была еще ниже.
- Пациенту вводят альбумины или другие лекарства, чтобы снизить риск возникновения почечной недостаточности. Также назначается прием диуретиков.
Сразу можно откачать до 10 литров. Для улучшения самочувствия больному ставят катетер в живот, чтобы жидкость стекала еще медленнее. Правда при этом может сильно упасть артериальное давление. При нормальном самочувствии пациента после процедуры отправляют домой.
Противопоказания
Лапароцентез не делают при:
- После операции над вентральной грыжей.
- Когда между органами брюшной полости образуется спайка в виде соединительной ткани.
- Сильный метеоризм.
- Фуросемид
- Верошпирон
- Диакарб
Вместе с препаратами больной пьет калий, для того, чтобы не нарушить водно-электролитный обмен в организме. Сам эффект будет не сразу, так что необходимо будет подождать.
ПРИМЕЧАНИЕ! Сами лекарства можно применять только с разрешением врача.
Диагностика
- УЗИ. Позволяет выявить накопление жидкости в объеме от 200 мл. Параллельно удается контролировать эффективность выполняемого лечения.
- Обзорная рентгенография, томография. Информативный метод диагностики, требующий специальной подготовки к выполнению процедуры.
- Лапароцентез. Выполняется прокол брюшной стенки с последующей откачкой скопившейся воды для выполнения ее исследования. Процедура позволяет убрать жидкость и определить ее состав, количество.
Диагностика асцита может осуществляться без применения специального оборудования и сложных процедур. Опытный врач способен определить накопление жидкости в животе при помощи перкуссии и пальпации. Таким методом удается выявить асцит, если количество воды превышает 1,5-2 л.
Питание
Питание и правильная диета помогут уменьшить накапливаемую жидкость при асците. Давайте разберем несколько правил:
- Употребляйте поменьше жидкости.
- Полностью откажитесь от соли.
- Овсяная крупа.
- Шпинат.
- Спаржа.
- Морковь.
- Грейпфрут.
- Чернослив.
- Картошка.
- Изюм.
- Свежий горох.
- Курага.
Старайтесь также придерживаться диете основного заболевания. Употреблять продукты растительного происхождения богатых витаминами, минералами и микроэлементами.
Прогноз
Асцит при онкологии сильно ухудшает ход лечения и прогноз к выживаемости. Дело в том, что метастазы при этом никуда не уходят, а способы лечения асцита не эффективны при злокачественном заболевании. Плюс к осложнениям прибавляется почечная недостаточность, гидроторакс и интоксикация онкологического процесса.
Если больной пожилого возраста и имеет сопутствующие заболевания, связанные с сердцем и кровяной системой, то прогноз не утешительный. По статистике при осложнении асцита живут до 50 % пациентов в течение 2 последующих лет. При благоприятной операции по удалению метастаз больной проживает гораздо дольше.
Выживаемость при раке с асцитом
Асцит при онкологическом заболевании в разы ухудшает общее самочувствие больного. Как правило, такое осложнение возникает на поздних стадиях онкологии, при которых прогноз выживаемости зависит от характера самой опухоли и ее распространенности по организму.
Развитие асцита может предотвратить опытный врач, наблюдающий пациента. Врачи Юсуповской больницы имеют огромный опыт борьбы с различного рода онкологическими заболеваниями. Квалификация медицинского персонала и новейшее оборудование позволяют провести точную диагностику и качественное, эффективное лечение согласно европейским стандартам.
Записаться на прием можно, позвонив по телефону.
Относитесь внимательно к своему здоровью и в случае подозрения на асцит обращайтесь за консультацией в Юсуповскую больницу.
Наталья Александровна Вязникова
Средства народной медицины
ПРИМЕЧАНИЕ! Все средства необходимо применять только с разрешением врача-онколога.
- Приготовьте ванную с умеренно теплой водой.
- 50 г сухих листьев залейте кипятком и оставьте на 15 минут.
- Как только отвар настоится вылейте его в теплую ванну и ложитесь в нее на 30 минут.
Средняя продолжительность жизни при карциноматозе брюшины без лечения – от 1,5 до 6 месяцев. Лечить же таких больных еще совсем недавно было нечем. Ни хирургия, ни химиотерапия не справлялись. Пациентов признавали инкурабельными (неизлечимыми). Показатель 5-летней выживаемости в начале 90-х был практически равен 0.
Но последние 20 лет активно развивается методика лечения перитонеального канцероматоза с применением HIPEC (англ. hyperthermic intraperitoneal chemotherapy) – гипертермической интраперитонеальной (внутрибрюшинной) химиотерапии. Методика дает отличные результаты: увеличивает 5-летнюю выживаемость до 40-50%, а иногда дает полное излечение.
Самое плохое – даже многие врачи не знают, что при канцероматозе существует способ продлить жизнь. Поэтому сегодня мы расскажем про HIPEC подробно: кому это поможет, какие дает результаты и сколько стоит.
Цель – уничтожить максимум опухолевых клеток, которые неизбежно останутся даже после самого тщательного хирургического удаления очагов и спровоцируют рецидив.
Свойства, которые делают HIPEC действительно уникальной методикой, мы разъясним чуть ниже, а сначала определимся, при каких диагнозах она может помочь и почему она иногда оказывается единственным способом продлить жизнь человеку на последних стадиях рака.
При каких опухолях образуется канцероматоз брюшины, и почему он так опасен
В брюшную полость распространяются многие из часто встречающихся видов рака.
- рак яичников – в 60-70% случаев приводит к канцероматозу;
- рак желудка – канцероматоз в 40-50% случаев;
- рак поджелудочной железы – в 30-40% случаев;
- рак толстой и прямой кишки (колоректальный рак) – в 10-15% случаев;
- рак печени;
- рак шейки матки;
- рак червеобразного отростка (аппендикса);
- редкие первичные опухоли брюшины (мезотелиома и псевдомиксома).
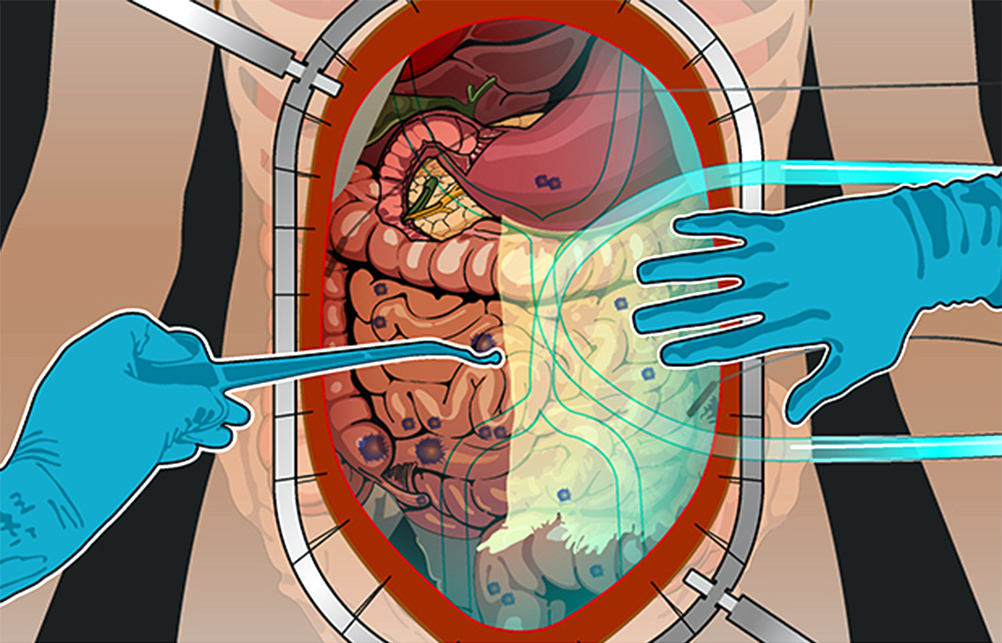
Все эти злокачественные новообразования распространяют раковые клетки либо когда первичная опухоль физически прорастает в брюшную полость, либо вместе с током крови и лимфы – иногда это происходит во время хирургических операций по поводу первичных опухолей.
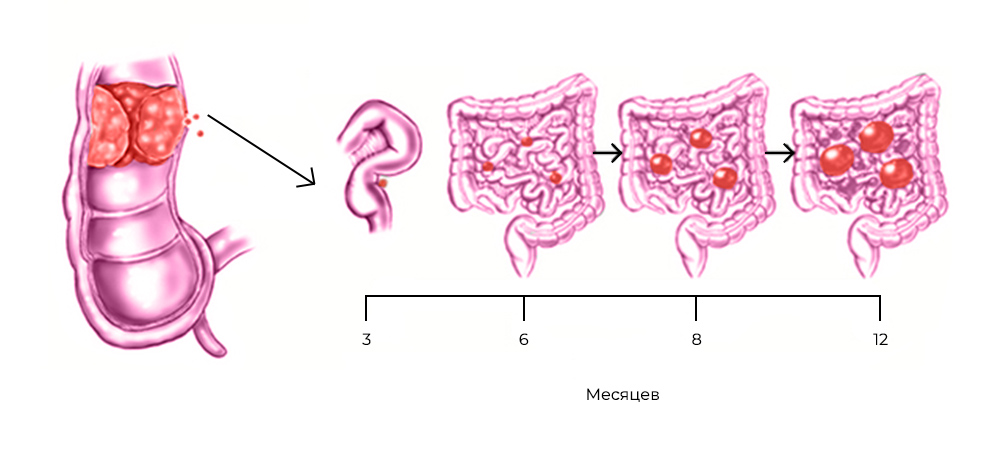
Развитие канцероматоза при колоректальном раке: из прямой кишки в брюшную полость
Стоит раковым клеткам попасть в полость, ограниченную брюшиной – они, скорее всего, дадут начало вторичным опухолям, метастазам. Перитонеальная ткань – богатый источник факторов роста и комфортная среда для их развития. Микроскопические метастазы распространяются по поверхности брюшины, поражают внутренние органы.
Метастазы нарушают кровоток и лимфоток, лишают внутренние органы питания и пространства, зачастую становятся причиной непроходимостей (например, кишечной, или сдавливают мочеточники). Кроме того, это провоцирует асцит – выпот и скопление жидкости в брюшной полости – наиболее распространенный симптом при канцероматозе.
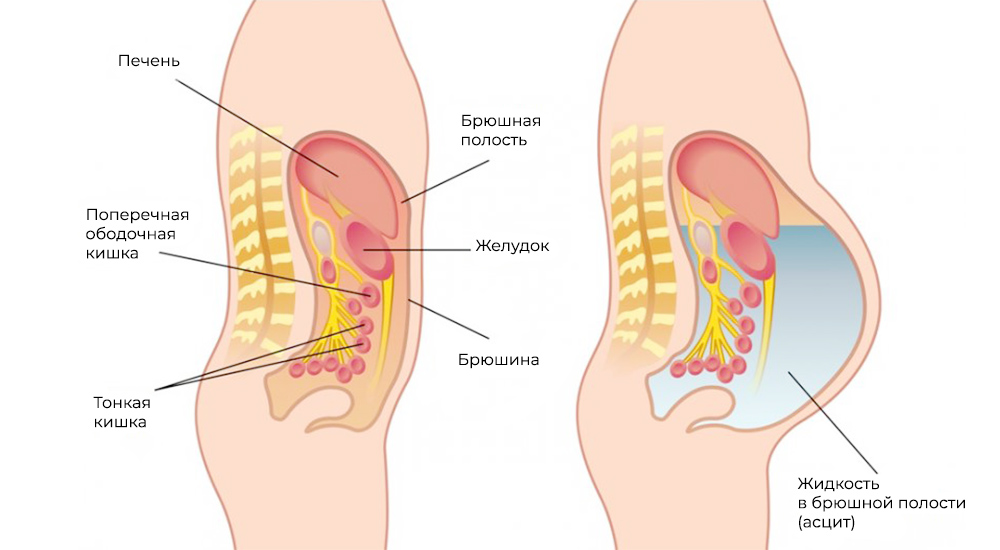
Асцит – скопление жидкости в брюшной полости
Застой крови и лимфы, интоксикация, сдавление внутренних органов метастазами и/или скопившейся жидкостью при асците – это причины, почему пациенты с канцероматозом без лечения не проживают и года.
На протяжении почти всей истории онкологии считалось, что перитонеальный карциноматоз и опухоли брюшины не поддаются никакому из существующих видов лечения.
Лучевая терапия в лечении канцероматоза не применяется, поскольку высокие дозы облучения такой обширной области живота опасны для пациента еще более серьезными осложнениями.
Хирургическое лечение малоэффективно, т.к. метастазы на поверхности брюшины могут быть микроскопического размера, либо расположены в недоступных местах, и врач не видит их во время операции. А для быстрого рецидива канцероматоза достаточно и единичных раковых клеток, оставшихся в полости брюшины.
Системная химиотерапия почти не дает чувствительного воздействия на опухоли брюшины –опухолевые очаги размером до 3 мм (таких при канцероматозе большинство) практически не развивают систему собственных кровеносных сосудов – и поэтому слабо доступны для системной внутривенной химиотерапии.
Вводить химиотерапию в более высоких дозах, чтобы повысить концентрацию препаратов в перитонеальной области – невозможно, т.к. это может необратимо навредить остальным органам и тканям, до которых доберется перенасыщенный химиопрепаратом кровоток.
Во второй половине 20 века появились первые работы, рассказывающие о возможностях применения внутрибрюшинной химиотерапии. Последние 20 лет это направление активно развивается, а создал его еще в 80-х годах XX века американский хирург-онколог Пол Шугабейкер – он первым придумал совместить циторедуктивную операцию с горячей химиотерапией, вводимой непосредственно в брюшную полость. И это дало результат
Гипертермия – это повышение температуры.
- Высокая температура сама по себе способна вызывать повреждение и гибель опухолевых клеток. К тому же, делает их более уязвимыми для действия химиопрепаратов: усиливает проницаемость клеточных мембран.
- Причем чувствительность увеличивается избирательно – опухолевые клетки начинают гибнуть при температуре 40 °C, а здоровые – сохраняются до 44°C. В условиях гипертермии особенности опухолевых тканей (иное кровоснабжение, степень оксигенации, особенности репарации ДНК) становятся для них не преимуществом, а слабым местом.
- Кроме того, повышение температуры обычно вызывает иммунную реакцию: растет количество лимфоцитов – клеток иммунитета, способных уничтожать опухолевые клетки. В плазме крове увеличивается уровень интерлейкинов, интерферонов, факторов некроза опухоли и т.д. Все они имеют собственную противоопухолевую активность, и дополнительно способны усиливать эффект некоторых химиопрепаратов.
- Еще один важный плюс гипертермии – она способствует более активному проникновению препарата в ткани – на глубину до 3 мм – этого хватит, чтобы охватить большинство микро-метастазов, которые останутся после хирургической операции.
Внутри брюшины – химиотерапия работает лучше. Для HIPEC используются стандартные химиопрепараты, но их локальное применение при перитонеальном карциноматозе – куда эффективнее.
Процедура HIPEC – это, строго говоря, вторая половина целого комплекса мероприятий. Без циторедуктивной хирургической операции HIPEC может проводиться в считанном количестве случаев по особым показаниям. Обычно процедура – продолжение хирургической операции, которое дает серьезное улучшение прогноза выживаемости.
Вместе с удалением опухолевых очагов, все вмешательство занимает от 6 до 18 часов. Процесс можно разделить на 4 этапа.
1) Ревизия брюшной полости. Проводится она для того, чтобы понять, показано ли лечение с помощью HIPEC для этого пациента, принесет ли оно увеличение продолжительности жизни и улучшение ее качества. Во время ревизии хирург внимательно осматривает брюшную полость и определяет перитонеальный индекс рака (peritoneal cancer index – PCI).
Чтобы его рассчитать, брюшную полость и тонкую кишку условно делят на 13 областей-квадрантов, в каждом из них оценивают самый крупный опухолевый очаг по шкале от 0 до 3:
- очагов не обнаружено — 0 баллов;
- очаги размером менее 0,5 см — 1 балл;
- очаги размером менее 0,5–5 см — 2 балла;
- очаг более 5 см или несколько узлов меньшего размера— 3 балла.
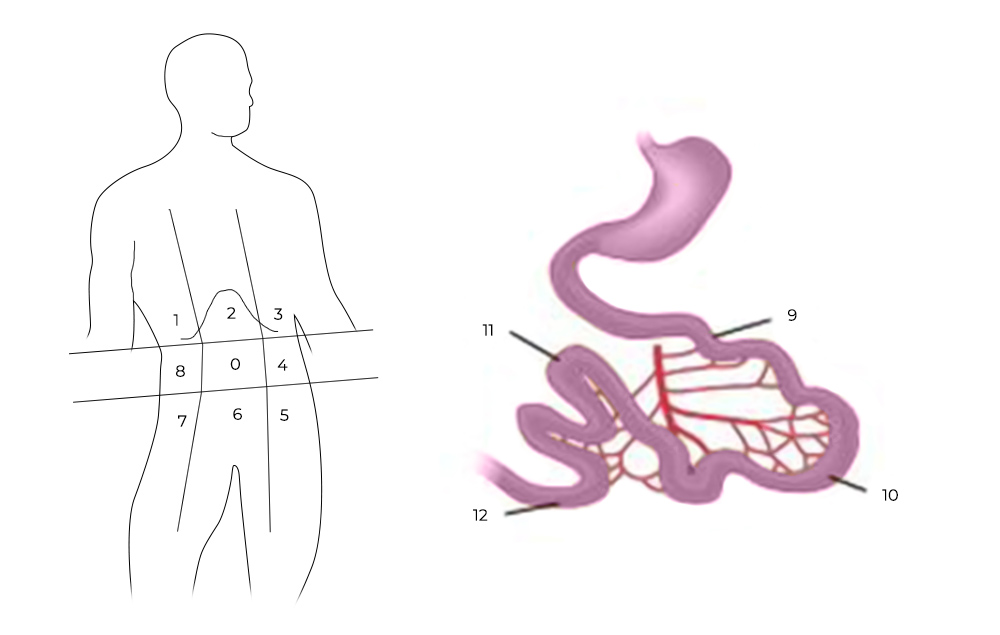
Разделение брюшной полости на участки для определения PCI
Баллы суммируются по всем квадрантам – это и есть значение PCI. Чем больше баллов – тем хуже прогноз. Если PCI выше критического (принимая во внимание тип опухоли и состояние пациента) – то и операцию, и процедуру HIPEC могут признать нецелесообразными.
Проводят ревизию интраоперационно – т.е. непосредственно перед проведением основной операции. В некоторых случаях ее можно провести в виде отдельной диагностической лапароскопической операции – малотравматичной, через небольшие проколы в стенке живота.
2) Циторедуктивная операция. Если по результатам ревизии PCI оценен как удовлетворительный, то хирург приступает к удалению всех видимых и пальпируемых (те, что чувствуются наощупь) опухолевых узлов.
Удаляют отдельные участки брюшины, орган, в котором находится первичная опухоль, соседние внутренние органы или их части, если они тоже поражены метастазами. Часто это участки кишечника, селезенка, желчный пузырь.
3) Гипертермическая интраперитонеальная химиотерапия. Собственно, HIPEC. В брюшную полость вводят катетеры и температурные датчики, соединенные со специальным аппаратом и емкостью с раствором химиопрепарата. Эта перфузионная система (под контролем врачей, конечно) поддерживает заданную температуру и давление циркулирующей жидкости. Раствор химиопрепарата в течение 60–90 минут циркулирует в брюшной полости пациента.
После процедуры препарат удаляют из брюшной полости, промывают ее физраствором, удаляют датчики и катетеры.
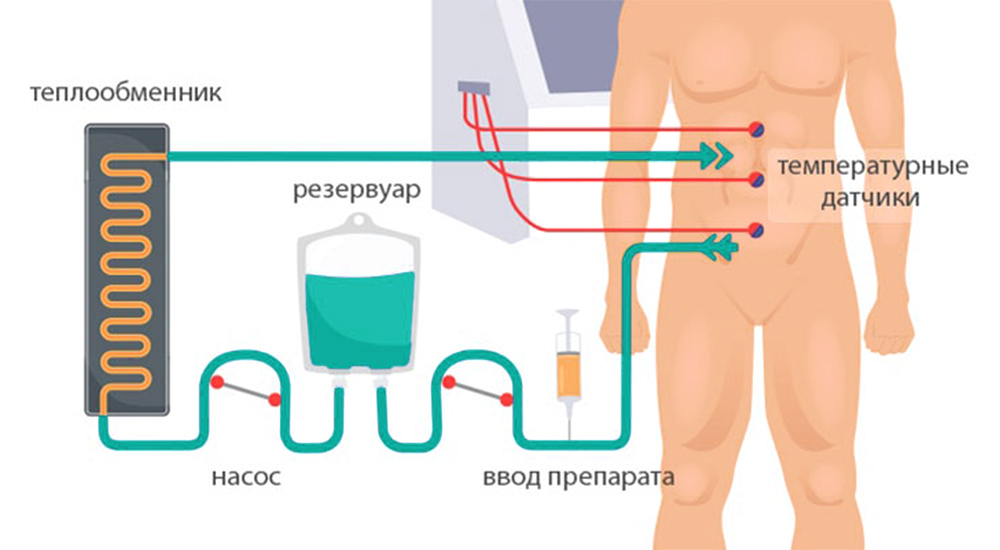
Схема проведения HIPEC
4) Реконструктивная операция. Если удалены части кишечника, хирург восстанавливает непрерывность кишки – формирует анастомоз, выводит верхний конец толстой/тонкой/слепой кишки на поверхность живота для отхождения каловых масс.
В среднем, в клинике пациент проводит 2-4 недели. Через 2-3 недели после операции проводится контрольное обследование. Его необходимо повторять через 3 месяца, и постепенно частоту проверок снижают до 1 раза в год.
В этом видео наши коллеги проводят процедуру HIPEC пациентке с раком яичников.
Как любое лечение, HIPEC имеет риски и противопоказания
Послеоперационный период стоит отдельным этапом, но он не менее важен. Мы всегда понимаем, насколько сложным для наших пациентов (а многие попадают к нам в крайне тяжелом состоянии) может быть период восстановления после такого длительного и достаточно агрессивного вмешательства, как циторедуктивная операция + HIPEC. Поэтому сразу после операции мы переводим пациента в отделение интенсивной терапии, под круглосуточное наблюдение.
Осложнения могут быть те же, что и после любого хирургического вмешательства на брюшной полости, поэтому за пациентом внимательно следят на случай появления признаков кровотечения или воспаления послеоперационной раны – и готовы в любую минуту оказать помощь.
Побочные действия от химиотерапевтического препарата при внутрибрюшной гипертермической химиотерапии даже менее выражены, чем при внутривенном введении – при том, что дозировки, а значит, и противоопухолевое действие, при HIPEC в десятки раз выше.
К сожалению, при всем нашем желании и мастерстве наших хирургов, есть пациенты, для которых полезный эффект вмешательства не оправдает сложностей послеоперационного восстановления.
Чтобы циторедуктивная операция с последующей процедурой HIPEC была эффективной, нужно соблюдение нескольких условий:
- Пациент должен быть в состоянии перенести и хирургическую операцию, и химиотерапию одновременно. Возраст или показатели здоровья не должны этому препятствовать – например, не должно быть почечной или печеночной недостаточности. Перед процедурой мы обязательно всесторонне обследуем пациента.
- Процесс распространения метастазов должен быть ограничен только брюшной полостью. Если есть метастазы в других органах, которые нельзя удалить – они будут распространяться дальше, и сведут эффект HIPEC на нет.
- Метастазы размером более 2,5 мм не должны покрывать всю поверхность брюшины – удалить их все будет невозможно.
Мы провели ей циторедуктивную операцию и процедуру HIPEC, и после этого она уже 10 месяцев живет без прогрессирования заболевания.
В некоторых случаях HIPEC приводит к устойчивому излечению. Например, коллеги из США сообщали о женщине с мезотелиомой брюшины. С помощью HIPEC она преодолела болезнь, уже 3 года живет без признаков рака и смогла родить ребенка.

Jessica Blackford-Cleeton, которой HIPEC позволила выжить и стать мамой.
К сожалению, HIPEC пока применяется в считанном количестве клиник. Причин этому несколько, и они характерны для всех новых технологичных способов лечения.
- Методика все еще считается инновационной, не все врачи имеют нужный опыт работы. К тому же, для проведения процедуры нужен не 1 и не 2, а целая бригада медиков самой высокой квалификации – это длительная, сложная и напряженная операция.
- Оборудование дорогое, не все страны и не все клиники могут потратиться на перфузионную систему и расходные материалы.
- Врачи бывают довольно консервативны. Кто-то считает, что процедура требует более подробного изучения. А кто-то из них не любит участвовать в проведении гипертермической химиотерапией, потому что опасается за собственное здоровье – испарения химиопрепаратов во время HIPEC могут быть вредными для медиков, которые при этом присутствуют. Хотя, в целом, испарения из закрытого контура минимальны, негативные последствия, даже если есть – не являются необратимыми, врачу нужно лишь более внимательно следить за состоянием почек и печени.
Однако более 70 ведущих хирургов-онкологов из 55 онкоцентров в 14 странах мира, включая США (где и родилась эта процедура), Канаду, Францию и Великобританию, пришли к выводу о том, что HIPEC может существенно повысить ожидаемую продолжительность жизни у пациентов, страдающих канцероматозом, особенно при колоректальном раке.
Клинические исследования из разных стран показывали результаты, когда пациенты после лечения канцероматоза брюшины с применением HIPEC жили 7 лет при опухолях аппендикса, более 5 лет при мезотелиоме брюшины, 5 лет при колоректальном раке, 2 года при раке яичников – тогда как при стандартном лечении их выживаемость колебалась от 2 до 14 месяцев.
Мы в свою очередь убедились в эффективности HIPEC на собственном обширном клиническом опыте. Мы надеемся, что через несколько лет HIPEC будет внедряться в стандарты лечения по ОМС и станет доступна по всей стране. А пока – мы даем пациентам возможность не искать подобную помощь за рубежом, а получить ее в Москве.
Читайте также:

