Удаление грыжи при онкологии
Своевременное лечение грыж передней брюшной стенки, включая паховые, бедренные, пупочные, белой линии живота, позволяет избежать развития таких серьезных осложнений как острая кишечная непроходимость, повысить качество жизни пациентов.
Грыжи передней брюшной стенки, особенно грыжи белой линии живота, у онкологических больных встречаются как последствия ранее выполненных операций на органах брюшной полости, в результате длительно существующего асцита, а также при слабости соединительной ткани, как и у любых других пациентов, не страдающих раком.
- Грыжа передней брюшной стенки как заболевание
- Как развиваются грыжи
- Почему необходима операция пластики грыжи
- Обследования для подтверждения диагноза
- Всегда ли обязательна операция?
- Противопоказания к операции
- Ход операции грыжесечения
В Европейской клинике работают высококвалифицированные хирурги c большим опытом реконструктивной и эстетической медицины. Использование в нашей клинике современных методик и материалов для пластики грыжи, своевременность проведенного хирургического вмешательства позволяет минимизировать количество осложнений, свести к минимуму рецидивы и обеспечить для пациента комфортный послеоперационный период. При помощи современного эндовидеохирургического оборудования хирургическое лечение проводится в соответствии с принципами эстетической и косметической хирургии. Новые методики позволяют проводить сочетанные (симультанные) операции для индивидуального пациента.

Грыжа передней брюшной стенки как заболевание
Реже встречаются бедренные, пупочные грыжи, грыжи белой линии живота.
Кроме того, выделяют следующие типы грыж - врожденные и приобретенные, травматические, послеоперационные; полные и неполные, вправимые и невправимые, осложненные и неосложненные.
Как развиваются грыжи
Факторами, способствующими клиническому проявлению грыжи, являются уменьшение (гипотрофия) мышц передней брюшной стенки, повышение внутрибрюшного давления при асците, ожирении, беременности, дискинезии кишечника. Возникновению пупочной грыжи у женщин способствуют многократные беременности и тяжелые роды. Отверстия и щели между мышцами брюшной стенки могут увеличиваться при резком похудании.
Послеоперационные грыжи возникают на месте дефекта ткани, истончения послеоперационного рубца чаще после различных осложнений в области послеоперационного шва (нагноение, инфильтрация и т.п.). У пациентов с онкологическими заболеваниями послеоперационные грыжи могут развиваться на поздних стадиях по факту резкого снижения массы тела, в том числе при развитии раковой кахексии.
Почему необходима операция пластики грыжи
Клинически ущемление грыжи сопровождается существенным увеличением грыжевого выпячивания, его невправлением, напряжением и резкой болезненностью. Боли могут локализоваться только в области грыжи или распространяться над всей поверхностью передней брюшной стенки. Поднимается температура, иногда до высокой – 38-39’C. У некоторых пациентов резко снижается артериальное давление с уменьшением систоло-диастолического интервала, например, до 80/60 мм рт.ст. У некоторых пациентов может быть рвота с примесью желчи и даже кала. Развивается острая кишечная непроходимость.
Обследования для подтверждения диагноза
В неосложнённых случаях грыжи обычно достаточно стандартного предоперационного обследования. Диагноз ставится при обычном клиническом осмотре врачом-хирургом. В сомнительных случаях хирург пробует ввести палец в предполагаемый грыжевой канал и просит пациента натужиться или покашлять. При этом ощущается толчок, свидетельствующий о наличии грыжи. Проведение ультразвукового исследования у пациента в вертикальном положении позволяет обнаружить истончение тканей передней брюшной стенки в области грыжевых ворот.
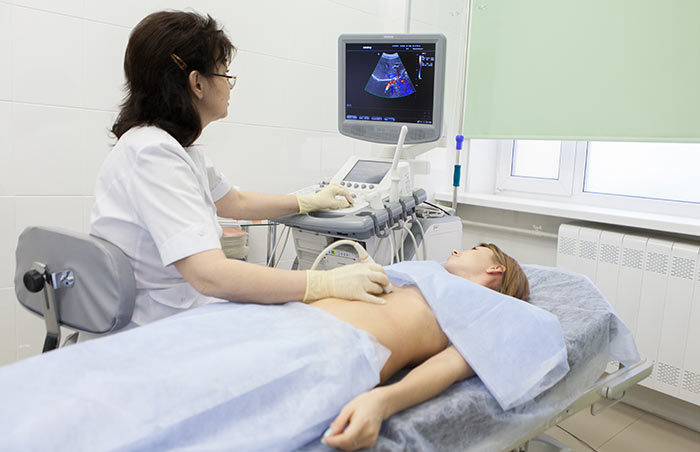
В осложненных случаях в грыжевом мешке при проведении УЗИ можно обнаружить соответствующие органы – кишечник, мочевой пузырь и прочие.
При наличии тошноты, рвоты, болей и отсутствия ущемления органов в грыжевых воротах приходится исключать другие заболевания с подобной симптоматикой. Бывает, что грыжи белой линии живота сопутствуют язвенной болезни, раку желудка, холециститу и др.
Всегда ли обязательна операция?
Да, всегда. Имеющийся при клинически явной грыже дефект брюшной стенки никакими консервативными мерами или заговорами излечить нельзя. В случае наличия противопоказаний к операции из-за наличия тяжёлых сопутствующих заболеваний пациентам рекомендуется ношение специального бандажа, который несколько замедляет развитие грыжи и препятствует попаданию в грыжевой мешок внутренних органов.
Противопоказания к операции
Острые инфекции, беременность на поздних сроках, дерматит и экзема в области грыжи.
Поскольку операция грыжесечения выполняется при общей анестезии, то наличие декомпенсации тяжелых заболеваний внутренних органов, в том числе, ишемической болезни сердца, инсультов, сахарного диабета, является противопоказанием к операции из-за высокой степени анестезиологического риска.
У онкологических больных грыжа передней брюшной стенки лечится по тем же принципам, что и у остальных пациентов.
Ход операции грыжесечения
Оперативное вмешательство, производимое по поводу грыжи называется грыжесечение или герниопластика. Оно заключается в удалении грыжевого мешка, вправлении внутренностей в брюшную полость и укреплении слабого участка брюшной стенки в области грыжевых ворот.
К настоящему времени существует огромное количество модификаций и усовершенствований традиционной герниопластики, поскольку во все времена при этой патологии была велика частота рецидивов — 10% при простых, 30% и более — при сложных видах грыж.
С середины 80-х годов прошлого века предпочтение отдается "ненатяжной" пластике или пластике грыжевого мешка с минимальным использованием собственных тканей. При ненатяжной пластике для закрытия грыжевого дефекта не производится сшивание с натяжением разнородных тканей, а используются синтетические имплантаты. Рецидивов при ненатяжной пластике несравнимо меньше, меньше выражен болевой синдром в послеоперационном периоде, пациент получает возможность выписаться из стационара спустя 2-3 дня после проведенной операции.
При операции герниопластики, проводимой из обычного (открытого) грыжевого доступа, дно грыжевого канала формируется c помощью синтетической сетки. Эта операция технически гораздо проще, чем эндоскопическая, позволяет быстро вернуться к нормальной жизни, обеспечивает значительно менее болезненный и менее продолжительный, чем традиционные операции послеоперационный период. Всего срок послеоперационной реабилитации – 4-5 суток.
Лапароскопическая трансабдоминальная преперитонеальная герниопластика на сегодняшний день признана наиболее обоснованным и малотравматичным вмешательством при паховых и бедренных грыжах.
- Выполняется из лапароскопического доступа без рассечения покровных тканей.
- Через 3 небольших прокола (диаметром 10 мм и меньше) при помощи специальной аппаратуры в месте формирования грыжи фиксируется синтетическая (чаще полипропиленовая или тефлоновая) сетка.
- Этот способ сложнее технически и дороже, но он предпочтителен при лечении рецидивных, двухсторонних грыж, а также в тех случаях, когда необходимо достичь хорошего косметического эффекта.
- Активизация больного начинается непосредственно после операции.
- При использовании лапароскопического метода обеспечивается кратчайший и практически безболезненный послеоперационный период, раннее восстановление трудоспособности.
Хирурги Европейской клиники проводят герниопластику с использованием сетчатых имплантатов по поводу паховых, бедренных, пупочных, послеоперационных вентральных грыж. Согласно европейской статистике методики хирургического лечения грыж передней брюшной стенки, применяемые в нашей клинике, позволяют сократить число рецидивов грыжи до 1-2%.
Простая и вместе с тем эффективная методика герниопластики с использованием синтетических материалов обеспечивает пациенту отсутствие болей в послеоперационном периоде, быстрое возвращение к активной жизни, хороший косметический эффект и высокое ее качество в отдаленном послеоперационном периоде.
Лечение, диагностика и профилактика онкологических заболеваний, как правило, невозможны без применения хирургии. В зависимости от диагноза и выбранной тактики она может быть основным, единственным методом или частью комбинированной терапии.
Один из основных принципов работы нашей клиники — коллегиальность. Для каждого пациента разрабатывается индивидуальный план лечения. В его составлении принимают участие не только хирурги, но и специалисты лучевой, химио- терапии, гастроэнтерологи, пульмонологи, гинекологи и врачи других специальностей.

Отзывы наших пациентов
Все специалисты, выполняющие операции по поводу онкологических заболеваний в нашей клинике, имеют не только исключительно высокую квалификацию, но и большой опыт их поведения.
В нашей клинике вы можете пройти все виды необходимых обследований перед проведением операции, включая УЗИ, МРТ, КТ, ЭКГ, рентгенографию, флюорографию, общий и биохимический анализ крови, коагулограмму и другие обследования и анализы.
Мощная диагностическая база, современный комфортабельный стационар обеспечивают проведение всех предварительных и послеоперационных мероприятий, подготовки к операции, с госпитализацией или без нее (если операция выполняется в условиях дневного стационара или амбулаторно).
Оставьте свой номер телефона
Лечебная хирургия
Хирургическое удаление опухоли называется радикальной операцией. Опухоль может быть удалена полностью или частично. В соответствии с требованием абластики, удаление выполняется в границах здоровых тканей, чтобы исключить оставление раковых клеток и их распространение.
Это значит, что вместе с опухолью удаляется часть органа — это называется резекцией. В особо серьезных случаях пораженный орган удаляется полностью, вместе с регионарными лимфоузлами.
Удаление лимфоузлов нередко выполняется и при резекции органа, если есть подозрение на проникновение в них раковых клеток. Удаленные лимфоузлы направляются на морфологическое исследование.
После проведения радикальной операции выполняется антибластика — местное промывание специальными растворами и/или воздействие лазером, обычно с последующей адъювантной химиотерапией. Это делается, чтобы гарантировать полное уничтожение раковых клеток.

В зависимости от размеров опухоли, площади и объемов поражения органа, тканей, принимается решение об открытой или малоинвазивной операции.
В случае полостных, открытых операций доступ к опухоли создается через обширный разрез на теле (брюшной стенки, грудной стенки, др.).
Если новообразование (доброкачественное или злокачественное) имеет небольшие размеры, бывает возможность обойтись без большого разреза. В этом случае хирургические инструменты вместе с миниатюрной видеокамерой вводятся в тело через проколы (лапароскопия) или естественные каналы доступа (эндоскопия).
Изображение с видеокамеры передается на монитор, что дает возможность хирургу видеть оперируемый орган и свои действия так же, как и при открытой операции.
Паллиативные операции
Если радикальное лечение невозможно, задача хирурга состоит в том, чтобы продлить жизнь человека, максимально облегчить симптомы, поддержать жизненно важные процессы, сохранить качество жизни. В ряде случаев удается замедлить развитие процесса и даже приостановить развитие онкологического заболевания.
Чаще всего паллиативные операции выполняются при непроходимости протоков, полых органов (анастомирование, стомирование, стентирование), скоплении жидкостей (пункция, дренаж), внутренних кровотечениях (клипирование, эмболяция, коагуляция сосудов), сдавлении спинного или головного мозга, внутренних органов, нервов, сосудов, острой интоксикации распада опухоли.
Если есть риск этих и других серьезных осложнений, паллиативная операция помогает их предотвратить.
Циторедуктивные операции
Частичное удаление опухоли практикуется как в лечебной, так и в паллиативной хирургии. В первом случае оставшаяся часть раковых клеток уничтожается с помощью химиопрепаратов, лучевой, таргетной, медикаментозной терапии.
Во втором случае эти методы также могут быть использованы. Разница состоит в целях операции — лечение или облегчение состояния и предупреждение осложнений.
Циторедуктивные операции в паллиативной хирургии выполняются, чтобы уменьшить интоксикацию организма, предупредить разрушение, распад опухоли (с усилением интоксикации), ее прорастание в стенку органа и его перфорацию.
Клиника абдоминальной хирургии создана в 2015 году и располагается на базе отделения хирургии. В настоящее время Клиника является одним из ведущих специализированных подразделений ФГБУ ФНКЦ ФМБА России, которое отличается от других отделений хирургического стационара своей многопрофильностью. Руководителем Клиники абдоминальной хирургии является доктор медицинских наук, профессор, врач хирург высшей квалификационной категории, Заслуженный врач РФ Иванов Юрий Викторович.
Клиника специализируется на выполнении реконструктивно-восстановительных операций на желудочно-кишечном тракте и желчных протоках, хирургическом лечении грыж передней брюшной стенки.
В Клинике абдоминальной хирургии проводится плановая диагностика и лечение следующих заболеваний:
- Все виды грыж передней брюшной стенки, диастаз прямых мышц;
- Грыжи пищеводного отверстия диафрагмы;
- Доброкачественные и злокачественные новообразования печени;
- Хирургические заболевания тонкой кишки (дивертикул Меккеля, спаечная болезнь брюшной полости, тонкокишечные свищи, доброкачественные и злокачественные опухоли, патологические соустья вследствии ранее перенесенных операций и др.);
- Доброкачественные и злокачественные новообразования забрюшинного пространства, малого таза;
- Заболевания селезенки (кисты, абсцессы, гиперспленизм и др.);
- Все заболевания кожи и подкожной клетчатки (невус, папиллома, липома, атерома и др.);
- Доброкачественные и злокачественные новообразования поджелудочной железы (киста, опухоль, камни панкреатического протока и др.).
- В клинике также выполняются различные виды бариатрических операций – вмешательств, направленных на лечение морбидного ожирения.
Клиника абдоминальной хирургии оказывает неотложную (ургентную) хирургическую помощь при следующих состояния:
- ущемленная грыжа передней брюшной стенки;
- желудочно-кишечное кровотечение, перфоративная язва желудка или двенадцатиперстной кишки, стеноз выходного отдела желудка;
- тупая травма живота;
- ножевые, огнестрельные и др. ранения брюшной стенки и внутренних органов;
Диагностика хирургических заболеваний органов брюшной полости осуществляется с помощью следующих методов:
- Весь комплекс лабораторной диагностики (анализы крови, мочи, экссудата, онкомаркеры и др.);
- Рентгенологические методы диагностики (обзорная рентгенография грудной клетки, брюшной полости, рентгенологическое исследование верхних отделов желудочно-кишечного тракта с пассажем бария, фистулография);
- Эндоскопические методы диагностики (эзофагогастродуоденоскопия, ретроградная эндоскопическая панкреатохолангиография, энтероскопия, биопсия новообразований пищевода, желудка, тонкой кишки). С 2014 г. применяется новый метод эндоскопической диагностики заболеваний желудочно-кишечного тракта и желчных протоков - конфокальная лазерная эндомикроскопия;
- Ультразвуковые методы диагностики (УЗИ, ЭндоУЗИ, УЗИ с допплеровским исследованием сосудов и др.);
- Пункции новообразований брюшной полости, малого таза и забрюшинного пространства под контролем УЗИ, КТ, рентгенологическим контролем;
Удаление грыжи живота – это операция, направленная на устранение мышечного дефекта передней стенки брюшной полости и восстановление анатомического положения внутренних органов. Хирургическое вмешательство рекомендуется проводить при появлении первых признаков грыжевого выпячивания, чтобы не дожидаться присоединения осложнений.

Волнянкина Татьяна Владимировна
Ведущий хирург высшей квалификации, член ОПРЭХ, ОСЭМ. Работает по таким направлениям: маммопластика, липосакция, абдоминопластика, блефаропластика, контурная и объемная пластика.

Самарцев Виктор Иванович
Ведущий хирург, врач высшей квалификации. Член общества Пластических, Реконструктивных и Эстетических хирургов России (ОПРЭХ). Работает по таким направлениям: маммопластика (увеличение груди), редукционная маммопластика (уменьшение груди), лечение (удаление) гинекомастии, блефаропластика (пластика век), отопластика (пластика ушей), абдоминопластика (пластика живота), липосакция (живота, бедер).

Варванович Маргарита Сергеевна
Челюстно-лицевой хирург. Стаж 20 лет.

Широкопояс Александр Сергеевич
Ведущий специалист в области эндоскопии, врач-эндоскопист первой категории, врач - гастроэнтеролог, колопроктолог, хирург первой категории, терапевт, кандидат медицинских наук.

Ракинцев Владислав Сергеевич
Северцев Алексей Николаевич

Чудаев Дмитрий Борисович
Онколог, врач-хирург отделения хирургии, ведущий хирург
Что способствует формированию грыжи?
Грыжа возникает из-за естественного или искусственного дефекта в передней вентральной стенке при расхождении слоев мышц. Она представляет собой выпячивание брюшины под кожу, в которое со временем перемещаются подвижные внутренние органы. Это могут быть кишечник, сальник, желудок, доля печени.
Дефекты образуются из-за врожденной слабости мышц, аномалии соединительной ткани. Иногда выпячивание формируется под раной после операции, а также в естественных отверстиях. Существуют следующие типы грыж:
- пупочная – образуется в пупочном кольце, часто возникает у тучных людей, беременных женщин
- паховая – через паховый канал, чаще появляется у мужчин
- грыжа белой линии – из-за расхождения мышечного апоневроза, формируются по центру над или под пупком, бывают множественными
- диафрагмальная – образуется в слабых участках диафрагмы, отделяющей грудную клетку от брюшной полости
- после операции – возникает на любом участке, где был хирургический разрез
Способствует грыжевому выпячиванию повышение внутрибрюшного давления, которое вызывает хронический кашель, запоры, метеоризм, беременность. При тяжелом физическом труде натуживание также способствует смещению внутренних органов.
Если вы заметили у себя на пупке, по срединной линии или в паху эластичное выпячивание под кожей, обратитесь к хирургу. Грыжа увеличивается при кашле, натуживании. Опасно ущемление, которое приводит к некрозу и требует экстренного лечения.
Методы удаления грыжи
Операция по удалению грыжи живота проводится в плановом или экстренном порядке. При появлении симптомов заболевания, мы рекомендуем обратиться за консультацией к хирургу, чтобы провести лечение на ранних этапах. Удаление маленькой грыжи проходит легче, так как внутренние органы еще не заняли стойкого смещенного положения и легко вправляются.
Хирургическое вмешательство может проводиться несколькими способами, один из которых подберут индивидуально вам. Разработаны следующие методики:
- удаление с натяжением тканей – после вправления органов дефект апоневроза или мышц хирург закроет рядом расположенными тканями, формируя складку. Их края натягиваются, что может стать причиной осложнений. Поэтому данный метод используется только при маленьких грыжах или у детей
- пластика с применением синтетической сетки – современная операция по удалению грыжи брюшной стенки. Мы используем трансплантат , который не растягивается и хорошо закрывает дефект
Экстренная операция по удалению брюшной грыжи необходима, если у вас развилось ущемление. Срочно обратитесь к врачу, если почувствовали острую нестерпимую боль в области грыжевого выпячивания, ощущаете запор, вздутие кишечника и изменение окраски кожи над очагом. К опасным симптомам относится появление крови в каловых массах.
Людям преклонного возраста, когда удаление провести невозможно из-за высоких рисков, мы рекомендуем носить специальный бандаж. Его нужно надевать после пробуждения не вставая с постели. Бандаж поддержит ваши внутренние органы и не позволит им выходить в грыжевые ворота наружу.
Кому не рекомендуется удаление грыжевого дефекта?
Удаление грыжи брюшной полости мы проводим при появлении первых симптомов заболевания. Врачи нашей клиники рекомендуют провести операцию на ранней стадии, пока выпячивание хорошо вправляется. Вам перенесут удаление или выберут консервативный метод, если имеются следующие состояния:
- пожилой возраст
- организм ослаблен и истощен
- вы беременны
- есть болезни сердечно-сосудистой системы в тяжелой форме
- при выраженном ожирении
- при обострении хронических болезней
- при онкологических заболеваниях
Преимущества методов лечения грыжи
Вам могут провести удаление путем лапароскопии . В этом случае не потребуется разрез, манипуляция проходит через несколько небольших отверстий. Но этот способ вам подойдет, если у вас неосложненная грыжа. При ущемлении врачу необходимо провести лапаротомию, чтобы оценить состояние ущемленных органов, предотвратить развитие перитонита.
Удаление вентральной грыжи живота вам могут провести мод местной анестезией. При использовании медицинской сетки снижается риск рецидива. Восстановление происходит быстро, вы не будете испытывать дискомфорт после операции. Недостаток вмешательства – необходимость накладывать большую сетку при крупных грыжах, что может привести к повреждению нервов.
Нельзя прибегать к пластике грыжевых ворот у людей моложе 20 лет из-за натяжения тканей в растущем организме. Риск рецидива при использовании сетки 3-5%.
Подготовка к удалению вентральной грыжи
Для подготовки проведут тщательную диагностику. Перед хирургической манипуляцией назначат общие анализы крови и мочи, обследование на ВИЧ, сифилис, гепатиты, коагулограмму. Проведут УЗИ брюшной полости и ЭКГ , иногда необходима обзорная рентгенография или исследование пассажа бария.
Чтобы удалить грыжу живота, вам рекомендуют в течение нескольких дней соблюдать диету. Из рациона исключите бобовые, сдобную выпечку и жирную пищу, алкоголь и острые блюда. Вечером перед операцией разрешен легкий ужин. Утром перед удалением вам выполнят очистительную клизму, а сама манипуляция проходит строго натощак. Операция длится 30-60 минут. Она зависит от размера грыжи, общего состояния пациента и осложнений.
| Описание | Цена, руб. |
|---|---|
| Грыжа белой линии живота I категории сложности | 20000 рублей |
| Грыжа белой линии живота II категории сложности | 30000 рублей |
| Грыжа белой линии живота III категории сложности | 40000 рублей |
| Лапароскопическое удаление грыжи живота | 70000 рублей |
| Хирургическое удаление грыжи живота | 50000 рублей |
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Восстановление и профилактика после операции
После операции вас переведут в комфортную палату под наблюдение медперсонала. По показаниям назначат антибиотики для профилактики инфекционных осложнений. Для коррекции общего состояния могут потребоваться внутривенные инфузии. Через 2-3 часа вам помогут встать с постели, предварительно надев бандаж.
Покинуть клинику можно через 3-5 дней после операции при хорошем самочувствии. Вам назначат диету для профилактики запоров и метеоризма. Чтобы снизить риск рецидива, необходимо заниматься лечебной физкультурой для укрепления мышечного корсета, регулярно опорожнять кишечник, отказаться от курения и алкоголя.
- Виды и причины появления
- Способы удаления
- Как проводится операция — удаление грыжи живота?
- Послеоперационное восстановление
- Возможные осложнения
Одна из основных операций в хирургическом стационаре – удаление грыжи живота. Она проводится как экстренно, так и в плановом порядке.
Методика операции по удалению грыжи живота зависит от давности заболевания. От наличия ущемления и того, насколько своевременно пациент обратился за медицинской помощью.
Операция представляет собой выпячивание органов брюшной полости через несуществующие в норме отверстия. Например, в околопупочной области белой линии живота.
Виды и причины появления
- склонность к запорам;
- детский или пожилой возраст;
- нарушение анатомической целостности передней брюшной стенки, из-за ранее перенесенных операций;
- тяжелый физический труд;
- мужской пол;
- склонность к повышенной массе тела;
- сильный кашель или крик;
- повторные сложные естественные роды;
- травмы.
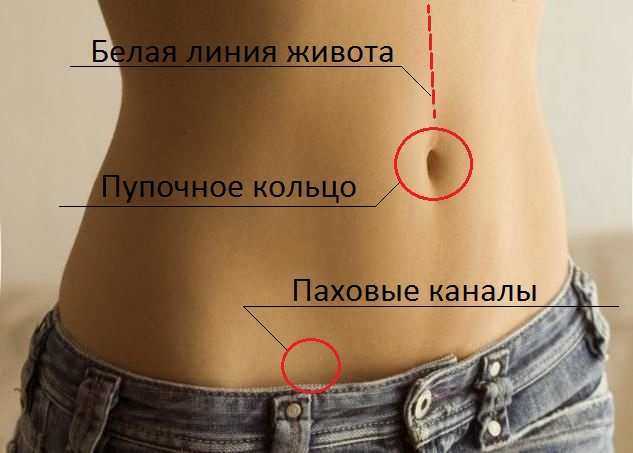
Грыжи белой линии живота бывают врождённые и приобретённые. Они редко достигают диаметра более 10 см. Чаще они расположены над пупком и крайне редко ущемляются.
Клиническая картина проявляется болью в том органе, который попадает в грыжевой мешок. Это может быть сальник, петли тонкой кишки, мочевой пузырь.
В случае попадания в грыжевые ворота петель кишечника возникают неприятные ощущения. Это может быть жжение в петлях кишки в верхней половине живота. В детском возрасте грыжи белой линии практически не встречаются.
Способы удаления
Операция – герниопластика может проводиться следующими способами:
- ушивание дефекта в белой линии кисетным, П-образным, узловыми и другими видами швов;
- пластика собственными тканями;
- лапароскопическая операция.
Операцию лучше проводить в плановом порядке не дожидаясь осложнений. По поводу которых придётся выполнять экстренное оперативное вмешательство. Лучше всего операцию проводить в специализированных клиниках по удалению грыжи.
Подготовка к операции включает в себя следующие анализы:
- клинический анализ крови; общий анализ мочи;
- биохимический анализ крови;
- коагулограмма – анализ на свёртываемость крови и длительность кровотечения;
- определение группы крови и резус фактора;
- кровь на реакцию Вассермана, ВИЧ, гепатиты;
- рентгенография органов грудной клетки;
- ультразвуковая допплерография сосудов нижних конечностей;
- при наличии сахарного диабета показана консультация эндокринологом;
Если у больного имеется язвенная болезнь желудка или двенадцатиперстной кишки, то необходимо выполнить ФГДС.
Как проводится операция — удаление грыжи живота?
Если содержимым грыжевого мешка является предбрюшинный жир, то операция включает в себя наложение П-образных швов. Предварительно надо убедиться, что внутри грыжевых ворот находится только брюшной жир и отсутствуют петли кишечника.
При больших выпячиваниях, производится удаление грыжи белой линии живота. Операция выполняется лапароскопически и включает в себя установку сетки в область расхождения листков апоневроза.
Сетка имплантируется в том случае, когда своих местных тканей не хватает для выполнения пластики. Также, если соединительная ткань очень мягкая, рыхлая, существует опасность рецидива грыжи.
Имеются следующие преимущества использования сетки во время операции:
- Практически исключаются рецидивы грыж.
- Легче протекает послеоперационный период, меньше болей в послеоперационной ране, т. к. меньше натяжение местных тканей в зоне оперативного вмешательства.
- Возможность раньше активизировать больного, восстановление качества жизни.
- Этот способ существенно снижает длительность оперативного вмешательства.
- Значительно меньшее количество шовного материала используется в процессе операции, и, следовательно, снижается риск возникновения лигатурных свищей.
- Сетка быстро прорастает фиброзной тканью и капиллярами, не отторгается, не требуется её удаления в дальнейшем.
При расхождении прямых мышц живота сбоку от белой линии используется лапароскопия. Она позволяет сделать оперативное вмешательство менее травматичным и послеоперационный период более гладким.
Удаление грыжи живота с применением лапароскопической методики позволяет:
- выполнять эту операцию у пожилых пациентов
- или больных, страдающих тяжёлой сопутствующей соматической патологией.
Лапароскопия желательна, когда есть подозрение, что содержимое грыжевого мешка заполнено петлями кишечника и ревизию грыжи надо проводить со стороны брюшной полости.
Особенностями хирургического лечения послеоперационных грыж является необходимость выделения грыжевого мешка из спаек, образовавшихся с момента предыдущей операции.
В этой ситуации также хороший эффект даёт лапароскопия, т. к. она позволяет значительно снизить риск развития интраоперационных осложнений. Чем аккуратнее выполнена операция, меньше травматизация тканей, кровотечение. Тем меньше риск развития нагноения и возникновения рецидива грыжи.
Послеоперационное восстановление
В послеоперационном периоде необходима ранняя активизация в бандаже. Это необходимо для профилактики развития такого опасного вида осложнений как гипостатическая пневмония.
Особенности послеоперационного периода зависят от того на каком этапе заболевания выполнялась операция. Предшествовало ли оперативному вмешательству ущемление петель кишечника, а также какие имеются сопутствующие соматические заболевания.
Ношение бандажа является строго обязательным.
При неосложнённом течении послеоперационного периода, пребывание в стационаре составляет 1 сутки после операции.
Целью использования послеоперационного бандажа является:
- уменьшение болевого синдрома;
- снижение вероятности развития рецидивных грыж после операции;
- бандаж предохраняет от инфекций, раздражения кожи, способствует быстрейшему восстановлению двигательной активности.
После восстановления перистальтики кишечника постепенно расширяется диета, разрешается употребление пищи. Особенности питания подразумевают употребление здоровой пищи. Пищи богатой клетчаткой, с целью профилактики запора, заболеваний других органов желудочно-кишечного тракта.
Реабилитация после удаления грыжи протекает легче, если оперативное вмешательство выполнялось лапароскопически. При этой методике отсутствуют большие травмирующие разрезы и болевой синдром после операции менее выражен.
Процесс реабилитации включает в себя контроль над следующими основными параметрами:
- Изменение температуры 2 раза вдень утром и вечером.
- Перевязки до снятия швов и контроль за послеоперационной раной. Швы снимаются на 7-10 день после операции.
- Отказ от вождения машины в ближайшие 2 суток после операции, т. к. анестетики, которыми проводился наркоз, снижают внимание, способность управлять транспортным средством.
- Если человек занимается умственным трудом, то возвращение на работу возможно через несколько дней после операции.
- При физической работе нужна будет реабилитация в течение нескольких недель после операции, которая будет включать ЛФК, массаж.
Возможные осложнения
В послеоперационном периоде могут развиться следующие осложнения:
- нагноения;
- кровотечения;
- рецидивы грыжи;
В случае своевременно выполненной операции, выполнения назначений врача, соблюдения режима питания и двигательной активности, то вероятность развития осложнений будет минимальной.
При появлении жалоб на неприятные ощущения и дискомфорт в области средней линии живота, необходимо:
- обратиться к врачу;
- сдать анализы крови;
- выполнить УЗИ органов брюшной полости.
Своевременная диагностика и лечения позволят вовремя выполнить операцию, исключить возможность осложнений и рецидивов.
Еще некоторые подробности об этой операции, вы можете увидеть из передачи Елены Малышевой.
Читайте также:






