Мастит после операции рака молочной железы
Мастит может возникать у кормящих и некормящих женщин. У кормящих воспаление в груди называется лактационный мастит. У некормящих - нелактационный.
Причины мастита
Воспаление в молочной железе чаще всего возникает из-за застоя молока. Иногда это происходит после прикусывания соска ребёнком: развивается отёк протока в области соска (в месте травмы) и нарушается отток молока по нему. В последнем случае (в самом начале) приём таблетки детского парацетомола (соответственно возрасту Вашего ребёнка) убирает отёк и восстанавливает отток молока.
Профилактика мастита у кормящих
 | " Пустая" грудь - лучший способ профилактики мастита. Для профилактики мастита кормящей женщине нужно сцеживать оставшееся в груди молоко после каждого кормления грудью (если ребёнок всё не высосал). А при появлении даже незначительных проблем - начинать кормление ребёнка с "проблемной" груди: пока он голодный - он лучше и активнее сосёт. Оставшееся же молоко - обязательно сцеживать при помощи вакумного аспиратора, руками, мужем - не принципиально. |
Симптомы мастита
Когда в груди остаётся молоко - оно "перегорает": в ткани молочной железы развивается асептическое (без микробов) воспаление, а в центральную нервную систему идёт сигнал, что молока столько не нужно. В результате долька молочной железы (где произошёл застой) прекращается синтез молока, + угнетается синтез молока в других долях железы - общее количество молока уменьшается.
Застой молока проявляется температурной реакцией до 38 градусов. Из-за застоя молока долька молочной железы становится напряжённой - руками, а по УЗИ можно найти болезненное уплотнение в виде треугольника с вершиной к соску. Со временем появляется краснота кожи над этим местом. Также по УЗИ можно обнаружить расширенные протоки и "ячеистость" железы из-за переполнения её молоком.
Застой молока и отёк за счёт воспаления приводят к передавливанию сосудов молочной железы. Нарушение питания железистой ткани приводит к её гибели - некрозу. Погибшая ткань - сгнивает. Проявляется это усилением болей в месте уплотнения и красноты, температурной реакцией до 38 и больше, местной повышенной температурой груди.
УЗИ мастита
На УЗИ при мастите могут обнаружить полости с нечётким неровным контуром на фоне отёкших тканей с гноем без кровотока, могут быть увеличенные лимфатические узлы со стороны воспаления.
Гной - очень вязкий. Он не даёт дорзального усиления по УЗИ и только опытный специалист может "увидеть" его.
Мы рекомендуем обследоваться у проверенных специалистов:
УЗИ признаки мастита очень напоминают рак молочной железы. Но при раке всегда ширина "образования" равна его высоте. Тогда как при мастите - ширина всё равно будет больше. Кроме "вертикальной ориентации" - при мастите всегда будет боль и краснота над этим местом, тогда как при раке эти признаки бывают редко.
Лечение мастита
Чем быстрее пациентка обратилась за помощью (на ранней стадии) тем успешнее, легче и быстрее будет лечение.
Серозный мастит
На стадии инфильтрации (пока воспаление без некроза и нагноения) не требуются антибиотики. Достаточно регулярно сцеживать молоко, а при температуре - принимать детский парацетамол (согласно возрасту ребёнка).
Гнойный мастит
При сохранении температурной реакции более 38 градусов в продолжении 3 дней и более, отсутствии признаков облегчения ситуации (уменьшения болей, исчезновении уплотнения в груди), обнаружении полости гнойника в груди по УЗИ - показано удаление гноя и назначение антибиотиков.
Удаление гноя может быть выполнено классически - через разрез (вскрытие мастита) и путём серии проколов-пункций. В первом случае - рана заживает грубым шрамом. Во втором - шрама нет, но проколы выполняются несколько дней подряд, пока вместо погибшей ткани молочной железы не образуется полость (киста) с молоком без гноя.
Решение о кормлении грудью решается индивидуально: либо на время лечения (приёма лекарств) молоко сцеживается, либо лактация угнетается препаратом Достинекс.
Нелактационный мастит
Он возникает чаще у курящих женщин. Если они не бросают курить - нередко он возникает у них повторно и неоднократно. Также нелактационный мастит бывает у больных сахарным диабетом.
Возникает он из-за снижения иммунитета (чаще во время месячных - из-за гормональных изменений), когда на этом фоне активируется та микрофлора, которая в норме живёт в протоках и при сильном иммунитете сдерживается Вашей иммунной системой.
При пирсинге сосков мастит бывает чаще.
Проявляется болями, краснотой и локальной повышенной температурой в зоне покраснения. Общая лихорадка до 38 и более - бывает при выраженном воспалении. Признаки по УЗИ - аналогичные, только расширенных протоков с молоком не находят.
Иногда гнойник сам прорывается в протоки и тогда гной вытекает через сосок. Если это не происходит - необходимо или делать разрез, или прокол - для удаления гноя.
Принцип разреза для удаления гноя был предложен в эру отсутствия антибиотиков.
Сегодня (под прикрытием антибиотиков, противовоспалительных и антигистаминных препаратов) можно удалять гной через проколы. При первой пункции удаляется гной, в который превратились погибшие ткани молочной железы. Но при этом удаляется только то, что погибло и сгнило. То, что не сгнило но погибло - осталось на стенках полости. Оно превратится в гной и будет удалено при следующей пункции (следующих пункциях). Когда полость очистится - при пункции мы получим скудное сукровичное отделяемое (светлое, прозрачное).
Признаки мастита
У некоторых пациенток после лучевой терапии в зоне операции возникает некроз жировых долек. Это проявление отсроченной лучевой реакции из-за склероза сосудов. Нарушение кровоснабжения приводит к гибели жировой дольки или дольки молочной железы. Это может возникнуть через несколько месяцев после завершения лучевой терапии и бывает на очень ограниченном участке, без общей температурной реакции и, как правило, без выраженных болей.
По УЗИ в таких случаях не очень опытные врачи могут "заподозрить" рецидив опухоли.
 | Без лечения гнойник сам прорывается через кожу и вытекает. Ускоряет процесс - прокол и удаление погибших и лизированных (сгнивших) тканей. |
Острый нелактационный мастит возникает часто на фоне ослабленного иммунитета (гораздо чаще у курящих пациенток, с избыточным весом или больных диабетом). Для профилактики повторных воспалений - бросте курить скорректируйте свой диабет, а после выздоровления - съездите к морю и солнцу, посетите солярий или пройдите УФО крови.
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
Молочная железа выполняет свою прямую функцию по выработке грудного молока всего несколько раз в жизни (после рождения ребенка). Но её функционирование напрямую зависит от циклических процессов, регулярно происходящих в организме женщины на протяжении всего фертильного (детородного) периода. Каждый месяц после созревания очередной яйцеклетки в яичнике запускается сложная череда гормональных процессов во многих органах и системах, затрагивающих и молочную железу.
Каждый менструальный цикл её железистая ткань нагрубает в ожидании наступления беременности, а через одну-две недели снова возвращается в исходное состояние. Такая чувствительность молочной железы к физиологическим процессам, протекающим в организме женщины, объясняет её подверженность многочисленным патологиям, лечение которых нередко проводит к необходимости оперативного вмешательства.
Причины заболеваний грудной железы
· еще в подростковом периоде вместе с началом гормональной перестройки;
· в течение беременности.
Любой эндокринный сбой вызывает разрастание и дисфункцию железистой ткани грудной железы. Например, доброкачественная опухоль молочной железы поражает женщин в возрасте 16-25 лет.
Кроме влияния гормонов, на состоянии грудной железы сказываются и другие распространённые отрицательные факторы:
1. Аборты, вызывающие резкое нарушение гормональной перестройки организма, направленной на вынашивание плода.
2. Отказ от грудного вскармливания ребёнка для сохранения красивой формы груди или по другим причинам.
3. Поздняя беременность.
4. Приём гормональных оральных контрацептивов.
5. Инфекционные заболевания половых органов.
9. Травматическое повреждение молочной железы (ушибы, колото-резаные, укушенные, огнестрельные раны).

Хирургические вмешательства на грудной железе
Все операции, проводимые в этой области, делятся на 3 класса:
Связанные с воспалительными заболеваниями ―
1. Мастит острый и хронический
2. Гангрена молочной железы
Связанные с новообразованиями ―
· Лимфаденоэктомия (удаление лимфоузлов)
· Редукционная маммопластика (уменьшение размеров)
· Мастопексия (подтяжка молочной железы повыше)
· Реконструкция (изменение формы) молочной железы
При любом виде вмешательства на молочной железе в послеоперационном периоде в обязательном порядке присутствует отёк молочной железы после операции, выраженный в разной степени. Его наличие объясняется особенностью лимфатической системы органа, а также наносимой травмой.

Таким образом, отек молочной железы после операции на ней является нормальным состоянием. Однако в некоторых случаях он может осложняться различными патологическими процессами. Поэтому надо очень бдительно относиться к послеоперационной ране и при развитии малейших подозрительных признаков обращаться к врачу.
Лимфатическая система грудной железы
Лимфа ― это тканевая жидкость, обеспечивающая связь между отдельными клетками, собирающая все продукты жизнедеятельности клеток и направляющая их по системе лимфатических сосудов к выделительным органам. В таком железистом органе, как молочная железа, сконцентрировано огромное количество мелких и крупных лимфатических сосудов, образующих глубокую и поверхностную сети.
Молочная железа в период лактации требует огромного внимания, т.к. молоко ― хорошая питательная среда для бактерий и других микроорганизмов. Содержащиеся в лимфе защитные клетки лимфоциты обеспечивают стерильность молока, уничтожая клеточные формы инфекции, а сама жидкость нейтрализует токсины. Излишки выработанного молока рассасываются, благодаря наличию выводящих лимфатических сосудов.

· подмышечной впадины (80% всей лимфы);
· грудной клетки (20%).
Это означает, что при развитии патологического процесса в этих лимфоузлах возможно развитие отечности молочной железы, в т.ч. и после проведенного оперативного вмешательства. Длительно сохраняющийся отек груди требует обязательного исключения метастатического поражения регионарных (подмышечных и грудных) лимфоузлов. Для этого может потребоваться их биопсия.

Движение жидкости по лимфатическим сосудам грудной железы происходит только за счёт мышечных сокращений. Грудные (большая и малая) мышцы при движениях рукой, наклонах и поворотах туловища сокращаются и стимулируют этим движение лимфы. Особенность лимфотока ― небольшая его скорость, он делает всего шесть оборотов внутри организма за сутки (для сравнения ― крови достаточно 25 секунд, чтобы пройти через всё тело). При любом повреждении лимфатических сосудов возникает лимфостаз ― застой, нарушение оттока лимфы.
Операции на грудной железе обязательно сопровождаются прямым или косвенным повреждением малой и большой грудных мышц, что ещё больше усугубляет лимфостаз. Это и становится одной из причин отёка молочной железы после операции. Чем радикальнее выполняемое оперативное вмешательство, тем дольше сохраняется отёчность.
В некоторых случаях травматическая вовлеченность лимфатических сосудов при хирургическом вмешательстве на грудной железе может быть особенно выражена. Это приводит к развитию стойкого лимфостаза, когда нормальная отечность тканей перерастает в патологическую по типу слоновости. То есть лимфа продолжается образовываться, однако отток ее нарушен. В итоге она скапливается в тканях (жировой и подкожно-жировой клетчатке), значительно деформируя кожу.
Виды отека молочной железы
Учитывая особенности лимфатической системы молочной железы (пути оттока и регионарные лимфоузлы), отек в послеоперационном периоде может быть 2 видов:
· воспалительный (связан с развитием воспалительного процесса в ране);
· невоспалительным (обусловлен блокированием путей оттока лимфы).
Также отек может быть и венозной природы, когда кровь не может оттекать от тканей груди из-за блокирования отводящих венозных сосудов. Плазма начинает «пропотевать; через сосуды, приводя к отечности. Венозные нарушения возникают при:
· сдавлении сосуда извне кистой или опухолью и т.д.
С учетом сроков появления отечности на груди они бывают:
· ранними (как правило, непосредственно связаны с проведенным оперативным вмешательством);
· отделанными (обычно обусловлены хроническими процессами, поэтому развиваются постепенно).
Признаки отёка молочной железы после операции
Основные проявления отека следующие:
· Жидкость, скапливаясь в мягких тканях, вызывает увеличение их объёма и натяжение кожных покровов. Если надавить пальцем на отёчный участок, то на коже долго сохраняется углубление.
· Кожный покров бледный и холодный, потому что скопление жидкости сдавливает кровеносные сосуды, вызывая нарушение кровообращения. Такое нарушение трофики ещё больше ухудшает ситуацию, затрудняя выздоровление.
При удалении доброкачественной фиброаденомы, обычно имеющей небольшие размеры, отёк незначительный и проходит в течение полутора-двух недель.
Поздний мастэктомический отёк развивается из-за недостаточности венозной и лимфатической системы. С ним надо бороться. Чем раньше начато лечение лимфостаза, тем больше гарантии того, что он не перейдёт в более сложную стадию с формированием трофических язв и присоединением рожистого воспаления.
Лечение
Женщине предстоит длительная комплексная противоотёчная терапия:
1. Регулярный лимфодренаж до полного спадения отёка.
2. Ручной массаж для улучшения циркуляции жидкости.
3. Лазерная терапия.
6. Гирудотерапия (применение медицинских пиявок).
7. Ношение специального компрессионного трикотажного белья ― в первые 10-12 дней бюстгальтер надо носить круглосуточно, чтобы молочная железа для улучшения оттока жидкости из неё располагалась высоко, не обвисала.
При водных процедурах под душем молочная железа тоже должна быть приподнята повыше.
8. Использование специальных противоотёчных кремов (например, геля Контрактубекс), назначенных врачом.
9. Выполнение специального комплекса физических упражнений.
10. Витаминотерапия (витамины С, В2, В6).
11. Приём достаточного количества жидкости с одновременным употреблением диуретиков (например, гипотиазида) ― в течение недели для восстановления тканевого обмена. Стоит учесть, что приём гипотиазида разрешен не всем. Этот препарат имеет противопоказания ― подагра, сахарный диабет, почечная недостаточность и др..
Схему медикаментозного лечения отёка молочной железы после операции назначает врач. Он же следит за выполнением предписаний.
Профилактика
Для увеличения срока послеоперационной ремиссии и предупреждения позднего лимфостаза надо соблюдать требования:
1. На первом году после операции ―
· не поднимать тяжесть больше 1 кг;
· на протяжении следующих 4 лет ― не более 2 кг;
· в дальнейшем ― не более 4 кг.
2. Стараться избегать низких наклонов тела и продолжительной работы со спущенными руками.
3. Не допускать перегрева оперированного участка.
4. Не допускать попадания прямых солнечных лучей.
5. Следить за положением во время сна ― избегать долгого нахождения лёжа на оперированной стороне.
6. Инъекции любого препарата проводить только в здоровую руку.
7. Избегать инфицирования участка кожи, где наблюдался лимфостаз.
8. Носить свободную одежду из натуральных тканей, не допуская сдавления или трения на оперированном участке грудной клетки.
9. Систематически проводить рекомендованный врачом комплекс гимнастических упражнений, направленных на ликвидацию застойных явлений в поражённой области.
10. Соблюдать диету с ограничением углеводов и жиров, не допуская появления излишнего веса.
После операции нельзя:
1. Проходить физиопроцедуры на послеоперационную область без консультации с врачом.
2. Употреблять фолиевую кислоту и витамин В12.
3. Принимать гормональные препараты и биостимуляторы Мабюстен .
4. В течение 2 лет выезжать из своей климатической зоны в более жаркие географические пояса.
Воспалительный отек
Воспалительный отек молочной железы после операции связан с проникновением микроорганизмов в операционную рану. Его признаками являются:
· локальное (в области послеоперационной раны) повышение температуры тела;
· появление гнойных выделений, которые иногда могут иметь неприятный запах;
· болезненность, нередко характеризующаяся сильной интенсивностью.
Основное лечение воспалительного отека – это:
· назначение системных антибиотиков;
· местная обработка раны антисептическими растворами.
При развитии гнойного воспаления требуется хирургическое вскрытие раны для создания оттока патологическому экссудату. В противном случае он будет скапливаться в тканях, что в конечном счете приведет к его прорыву в средостение и другие образования.
Заключение

Отёк молочной железы может напомнить о себе даже несколько лет спустя после перенесённой операции, поэтому женщина всегда должна внимательно относиться к малейшим признакам лимфостаза, без промедления обращаясь к врачу.
Рак молочной железы - довольно частая патология у женщин, однако распространенность разных форм данного заболевания совершенно разная. Так, если протоковый или дольковый рак встречаются в 70-90% случаев, то воспалительный рак молочной железы встречаются намного реже и составляет всего несколько процентов. Несмотря на низкую частоту встречаемости, последняя форма рака молочной железы приобретает особую актуальность, так как ее клиническая картина очень напоминает мастит, в то время как лечение совершенно разное.
Мастит и рак молочной железы
Мастит - воспалительный процесс, возникающий в молочной железе. Основная причина мастита - внедрение в молочную железу патогенных микроорганизмов, которые на фоне застойных явлений (плохое опорожнение груди у кормящих) или при снижении иммунитета (беременность, плохая гигиена) активно размножаются и вызывают воспалительную реакцию.
Рак молочной железы - злокачественная опухоль, основная причина которой не известна.
Мастит и рак молочной железы: осложнения
Казалось бы, два абсолютно разных заболевания, однако их клиническая картина очень похожа, что требует внимательного подхода к их диагностике. Повышенный интерес обусловлен тем, что лечение этих патологий (мастита и воспалительного рака молочной железы) абсолютно разное. И если не начать своевременное и правильное лечение, то возникают не менее серьезные осложнения.
Для мастита - прогрессирование воспалительного процесса, возникновение ограниченных абсцессов (гнойник в молочной железе), в совсем запущенных случаях - распространение гнойного процесса по всей железе с переходом на кожу. Для воспалительного рака молочной железы - прорастание опухоли в крупные сосуды и нервы, переход на грудную стенку, появление отдаленных метастазов, что значительно сокращает продолжительность жизни.
Мастит и рак молочной железы
К сожалению, симптомы и мастита, и рака молочной железы - практически одинаковы, отличить их сможет только квалифицированный специалист. При обоих заболеваниях клиническая картина может развиваться быстро, за несколько дней или даже часов. Появляется покраснение кожи груди, молочная железа увеличивается в объеме и становится плотной в результате нарастания отека, за счет этого кожа приобретает вид лимонной корки. Безусловно, все это сопровождается болью, повышением температуры.
При мастите, как правило, повышается температура всего тела, может появиться озноб, лихорадка, слабость, головные боли. В случае рака - температура повышается местно, только у больной молочной железы. Однако, эти различия чаще не достоверны.
Если симптомы заболевания сомнительны, обратитесь к онкологу на профилактический осмотр или запишитесь на Дифференциальная диагностика мастита
Для того чтобы правильно определить патологию, существует несколько приемов. Самый простой, который лишь позволяет заподозрить заболевание, это возраст. Мастит чаще встречается у молодых женщин, во время беременности или при кормлении. Рак более характерен для женщин в возрасте. Второй, более достоверный, но не окончательный вариант - назначение антибиотиков. Если после приема этих средств женщина идет на поправку, значит, скорее всего, мастит. В противном случае, необходимо выполнить последний, самый достоверный метод диагностики - биопсию молочной железы.
На основании биопсии начинают лечение. Если раковых клеток нет, то продолжают введение антибиотиков, назначается весь спектр противовоспалительной терапии.
В случае обнаружения злокачественных клеток, применяется комплекс противоопухолевого лечения. На первом этапе, чтобы подготовить пациентку к операции, назначают химиотерапию, которая снимет отек, ограничит процесс, уменьшит воспаление. На втором этапе - удаление молочной железы (мастэктомия). Третий этап: облучение на область удаленной груди и ближайших лимфоузлов. На последнем, четвертом этапе, снова назначается химиотерапия, цель которой - предотвращение рецидива опухоли.
Для того, чтобы получить максимальный эффект от лечения, необходимо как можно раньше его начать.
[vsw source="youtube" width="425" height="344" autoplay="no"]
Добрый день! После того, как я начала кормить дочку у меня образовался лактостаз, который наши врачи, пытались усмирить капустным листом и ручными выкачиваниями (этим отличились 60-летние терапевты, пытаясь из моей груди вручную выгнать молоко с гноем!) Правда это мало мне помогло, и дело дошло до двойного мастита на одной груди, который мне оперативно вскрыли в больнице. По этому поводу мне выписали рецепт на таблетки, подавляющие лактацию.
Моя дочь выросла на искусственных смесях. А вопросов у меня просто целая куча по этому поводу.
Подскажите, пожалуйста, была ли возможность кормить ребенка одной здоровой грудью, тем более, что я в больнице пользовалась молокоотсосом и поддерживала лактацию одной груди до приема выписанных таблеток? Какие признаки надвигающегося мастита можно почувствовать самой? Как часто нужно проходить маммолога после таких процедур, как операция на груди и есть ли риск в будущем заболеть раком молочных желез из-за полученной операции? Благодарю за ответы.
К огромному сожалению, посетители нашего ресурса так и продолжают путать понятия лактостаз и мастит. Напомним, что лактостаз – это не более, чем застой грудного молока, с которым, действительно, можно и правильно бороться при помощи сцеживания (ручного, механического, вакуумного или любого иного), при помощи некоторого размягчения тканей молочной железы (спазмолитиками, тёплым душем, капустным листом и пр.).

А это означает, что при развитии застоя грудного молока, ни о каком наличии гноя в груди не может быть и речи. При застое грудного молока главным спасением женщины от скорого, вполне возможного развития мастита зачастую оказывается активное сосание малыша, от которого отказываться категорически недопустимо.
Иное дело мастит – воспаление молочной железы (гнойное или не гнойное), когда при наличии гнойного содержимого в протоках любые манипуляции (согревание, массаж, сцеживание) с молочной железой могут вести к осложнениям. Более того нужно сказать, и кормление малыша гнойным содержимым груди не считается полезным для ребенка.
При возникновении лактостаза сохранять лактацию можно и нужно, а вот при гнойном мастите это практически никому не удается. К сожалению, при наличии мастита, молоко, вырабатываемое женской грудью, может провоцировать дальнейшее развитие гнойных процессов, что в итоге, может привести к более опасным проблемам, нежели искусственное вскармливание малыша.

Как результат, выставляя диагноз мастит, большинство медиков настоятельно рекомендуют прекращение лактации – это, можно сказать, один из принципов правильного лечения гнойных форм мастита.
Однако, после лечения мастита (в особенности, если речь идет о не гнойных, серозных его формах) восстановить лактацию вполне возможно, особенно при сильном желании самой женщины.
Относительно второго вопроса нашей читательницы, заметим, что мастит – это действительно то неприятное заболевание, которое значительно легче предотвратить, чем затем вполне успешно излечивать. Основным признаком приближающегося мастита можно считать состояние первичного лактостаза или застоя грудного молока. И вот о профилактике лактостаза, очень важно задумываться каждой кормящей женщине.
Чтобы не допустить развития первичного лактостаза, а, затем, и вторично возникающего мастита важно соблюдать все принципы правильного грудного вскармливания, о котором желательно разузнать еще на этапе вынашивания.
Обычно относительно правильного грудного вскармливания в женских консультациях проводятся множество специализированных курсов и обучающих методик.
Распознать приближающийся лактостаз также не представляет особого труда – по его первым симптомам:
- Чувству болезненной переполненности груди.
- Наличию небольших болезненных уплотнений в молочной железе по ходу протоков.
- Закупорке одного из ранее открытых протоков, что обычно прекрасно заметно при обычном сцеживании.
- Чувству общей слабости и разбитости.
А, вот, если у кормящей женщины при вышеописанных симптомах, еще и покраснеет грудь, повысится температура тела – это будет означать, что с лактостазом она уже гарантированно знакома и ей следует задуматься о том, как в этой ситуации избежать гнойного мастита. Считается, что при дополнении указанных ранее симптомов повышением температуры тела, пациентке следует срочно обращаться к врачу, можно даже к бригаде скорой помощи.

Что касается правильного поведения женщин, перенесших мастит , действительно, такие пациентки попадают в группу риска самых различных заболеваний молочной железы, в том числе и рака. И все потому, что оперативные действия при лечении мастита, несомненно, травмируют также ранее здоровые ткани груди.
А это означает, что после такой операции женщине рекомендуется пожизненное регулярное наблюдение у гинеколога, с посещением такового не реже чем раз в полгода, а при его рекомендациях – наблюдение у маммолога с такой же частотой.
Восстановительная хирургия после лечения рака молочной железы: сложный случай

Рано Азимова кандидат медицинских наук, пластический хирург-онколог-маммолог
Удаление груди при лечении рака – все еще очень частое явление, и далеко не всегда реконструкция молочной железы бывает возможна сразу. В этой истории – счастливый конец: пластическому хирургу удалось исправить ошибки коллег, реконструировать грудь и даже сделать обе молочные железы женщины одного размера и формы.

Я начинала свою работу реконструктивным хирургом, но на восьмом году работы целенаправленно пошла в онкологический научный центр Блохина и далеко не сразу, но зато навсегда и всем сердцем полюбила новое для меня направление - онкологию.
Отчасти потому, что случаи, судьбы и такие сильные люди, как мои пациенты из онкологического центра, не встречались мне больше нигде.
Когда женщина узнает о своем заболевании сначала наступает шок. Все время вопрос: неужели это случилось именно со мной? Потом наступает стадия отрицания: это невозможно, наверное, это ошибка. Для сильных наступает следующий этап - осознания.
Бывает, что пройден тяжелейший путь: химиотерапия, потом лучевая терапия, опять операция и вот, когда уже появляется надежда, что все позади, а впереди все будет хорошо, вдруг что-то идет не так.
Ткани, пострадавшие от операции и лучевой терапии, не хотят заживать, инфицируются, на коже появляется ранка, под которой виден имплант. Кажется, что выше человеческих сил опять собраться и идти дальше.
И все-таки проблему можно решить и выйти из нее победителем, если позволяют знания и хирургический опыт. Об одной из них я расскажу - не для того, чтобы испугать вас, а для того, чтобы вы узнали больше об этой проблеме и ценили нашу такую обычную и бесценную жизнь здоровых людей.
История болезни: набор веса за химиотерапию и неудачная операция
Она обратилась ко мне, когда ей было 34 года. За полтора года до этого она перенесла удаление груди и лимфоузлов (радикальную мастэктомию) по поводу рака, затем в течение 4 месяцев получала химиотерапию. Во время лечения набрала около 15 кг. Дело в том, что во время химиотерапии, чтобы переносить ее лучше, вводят дексаметазон, а этот препарат определенным образом меняет обмен веществ.
После этого пациентка обратилась в клинику пластической хирургии, где ей предложили выполнить восстановление молочной железы с помощью собственных тканей - кожи и жира нижней части живота. Но, к сожалению, во время операции что-то пошло не так, и вместо желанной красивой груди у пациентки появился рубец на животе. В таком состоянии через 3 месяца после неудачной операции она обратилась ко мне.
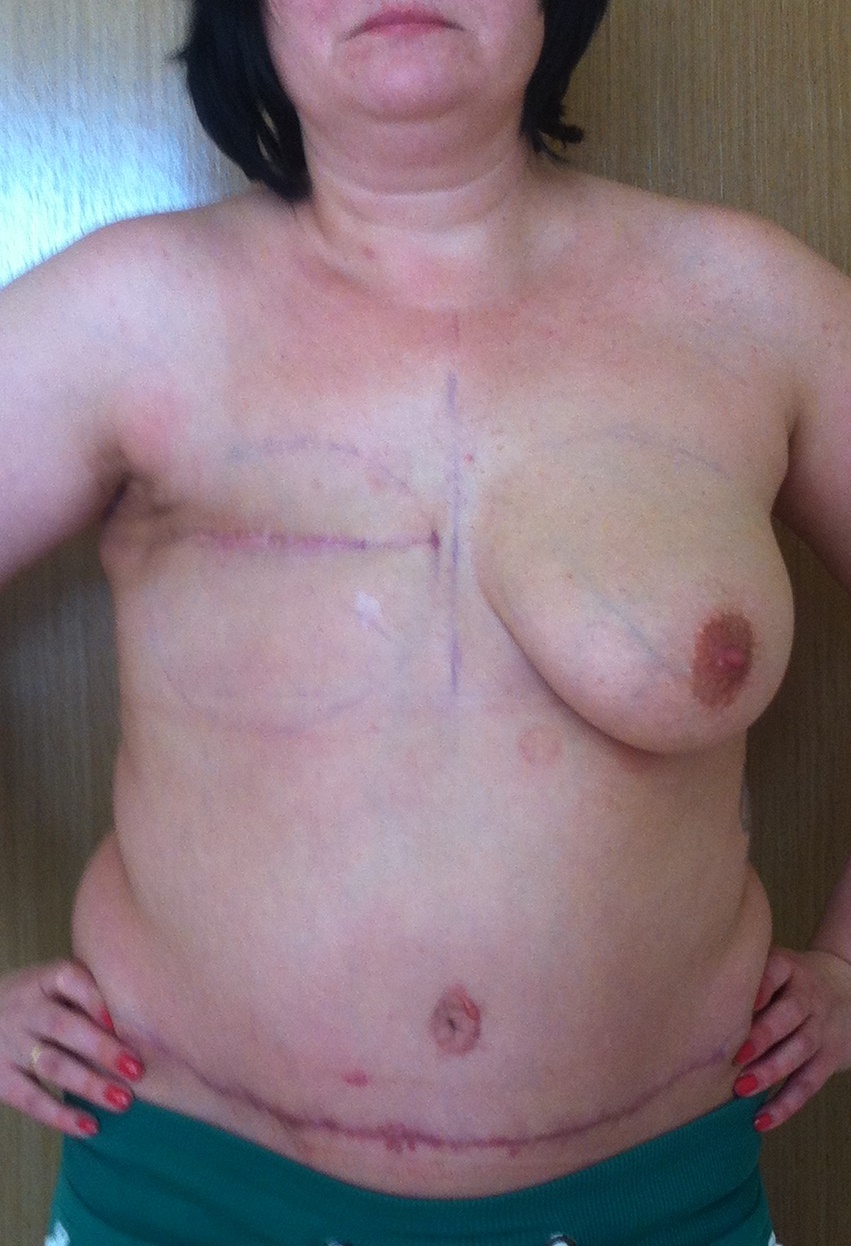
Фото после мастэктомии и до реконструкции груди
Я - реконструктивный хирург и владею разными методиками восстановительной хирургии молочной железы. В данном случае нужно было выбрать надежный метод, так как пациентка намучилась с предыдущими операциями. Я решила переместить пациентке мышечный лоскут с фрагментом кожи со спины и установить имплант. Чтобы обе груди стали одинаковыми, необходимо было выполнить подтяжку груди на импланте.
Как проходила операция по восстановлению молочной железы
Раньше у всех пациенток, страдающих раком молочной железы, удаляли лимфатические узлы в подмышечной области. В редких случаях бывало, что онколог повреждал нужный мне сосуд, и тогда лоскут нельзя было использовать и нужно было придумывать другой вариант. Но у этой пациентки сосуды были хорошего диаметра, и все шло по плану.
Через разрез на спине мы выделили мышцу. После этого я сделала подкожный тоннель в сторону подмышечной области и переместила лоскут через этот тоннель. После обработки кожи я переместила мышцу с кожей в область груди, зафиксировав ее отдельными рассасывающимися швами по краям, и установила имплант под этот мышечный карман. Важно, что имплант должен находиться под мышцей в четко выбранном хирургом пространстве, чтобы в последующем он никуда не смещался и не уходил вбок при перемене положения тела.
Далее мы приступили к заключительной процедуре - симметризирующей операции на левой груди. Это стандартная эстетическая операция, но цель в данном случае - подогнать форму и размер здоровой груди под правую восстановленную грудь.
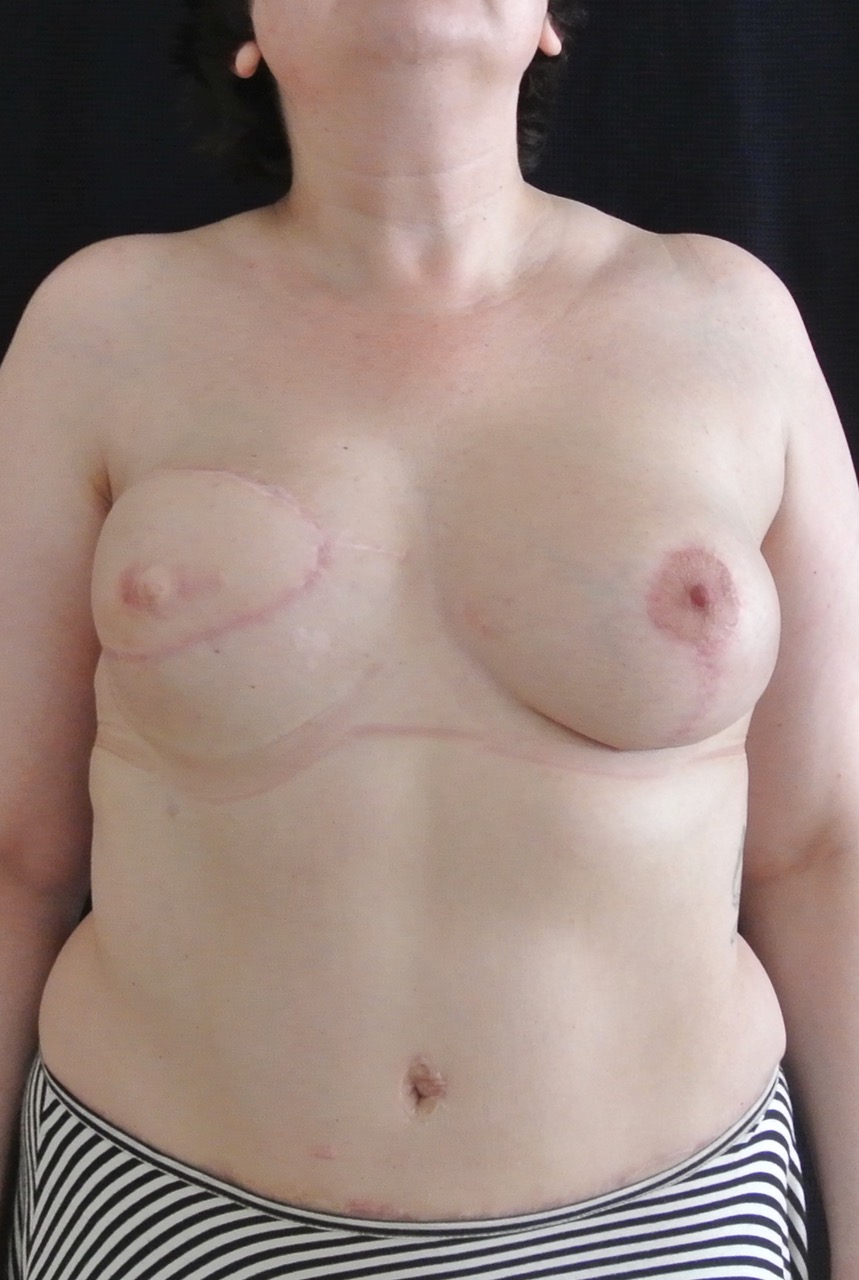
Фото через месяц после реконструкции молочной железы
При подтяжке с имплантом на здоровой груди я всегда использую имплант другой формы и размера - в зависимости от исходной ситуации. Реконструктивная хирургия требует от хирурга гораздо больше знаний, опыта и фантазии, чтобы из двух совершенно разных исходных ситуаций сформировать две красивые и одинаковые молочные железы, так как люди ненавидят асимметрию.
Как быстро можно вернуться к обычной жизни после реконструкции молочной железы
Восстановительный период после такой операции длится около двух недель. В клинике пациентка находится 2-3 дня после операции, а затем я отпускаю ее домой, но прошу приходить на осмотры раз в 2-3 дня.
На 14-й день удаляю некоторые швы. Некоторые швы саморассасывающиеся, и еще сейчас мы стали использовать тканевой клей, который позволяет пациенткам купаться на 3-4-е сутки после операции, чему они бывают очень рады.
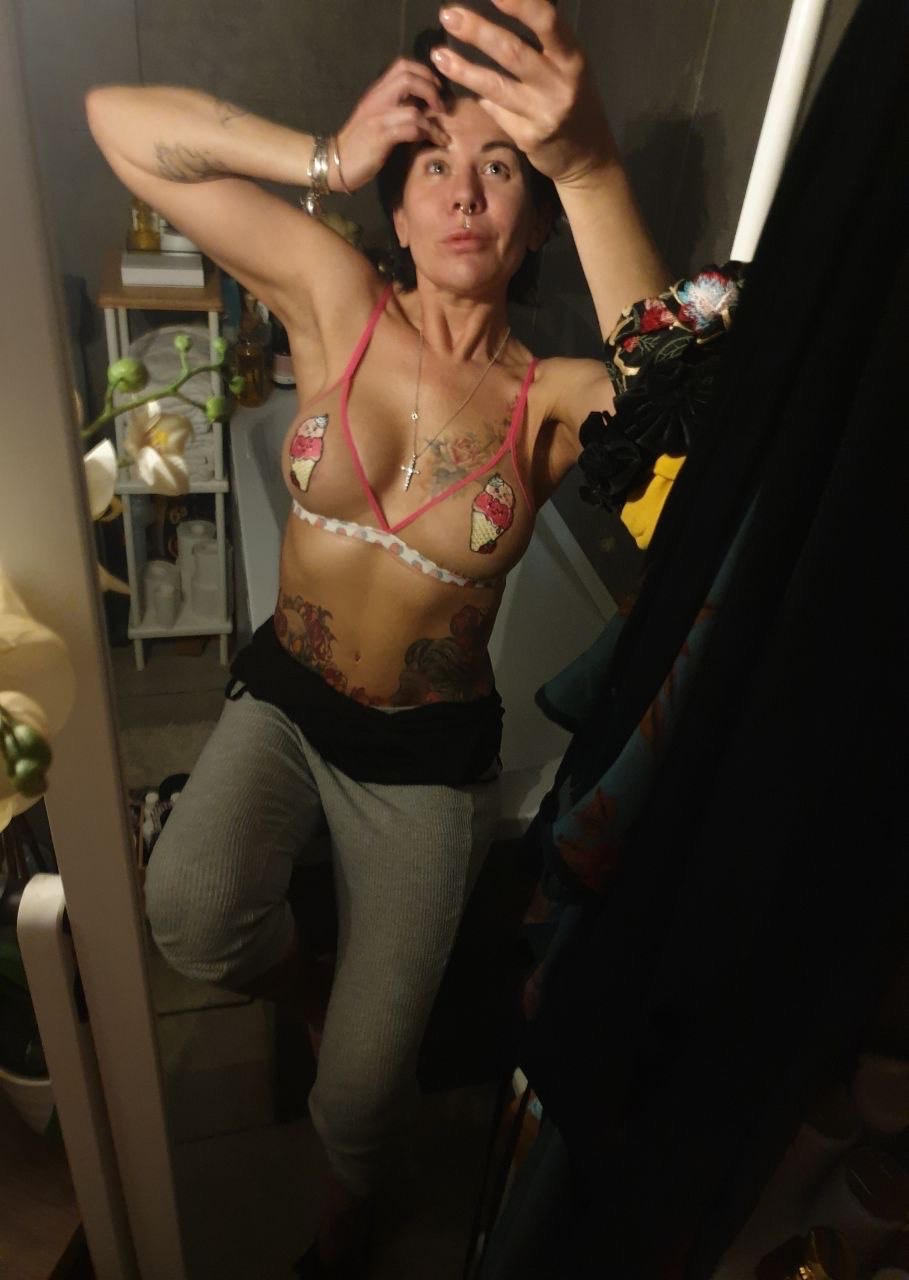
Фото через 6 лет после операции по восстановлению груди
В течение месяца нужно носить компрессионное белье на спине и груди, 5 дней принимать антибиотики, противовоспалительные средства и препараты, способствующие рассасыванию синяков и отеков. Ограничить физические нагрузки. Через месяц можно потихоньку возвращаться к занятиям спортом и обычной жизни.
Когда пациентка шла со мной по коридору в перевязочную для очередного осмотра, у нее упал пояс халата, и она пошутила, что теперь, мол, и не стыдно, что распахнулся халат, когда такая красивая грудь.
Сейчас прошло 6 лет. Женщина буквально расцвела: благодаря силе воли и работе над собой она похудела на 20 кг, выглядит и чувствует себя отлично. У нее прекрасная взрослая дочь, с которой, как видно, полное взаимопонимание.

Результат реконструкции груди: пациентка сегодня
Читайте также:

