Клиника и лечение опухолей
Рак мягких тканей и костей: общие сведения
Говоря о раке мягких тканей, прежде всего, подразумевают саркому – раковую опухоль, которая возникает из клеток соединительной ткани. При этом саркома также может поражать и костные ткани (рак костей).
Согласно статистическим данным, саркома мягких тканей встречается менее, чем у 1% онкобольных. При этом рак костей встречается еще реже – лишь у 0,2% пациентов со злокачественными опухолями.
Примечательно, что вероятность развития рака мягких тканей и рака костей зависит от возраста. Так, если саркома мягких тканей чаще всего возникает у лиц возрастной группы 50+, то рак костей чаще всего встречается у молодых людей.








Обратите внимание на другие 8 клиник России, которые работают и помогают пациентам по направлению Радиология, Лучевая терапия
Малоинвазивная органосохраняющая хирургия и эффективная консервативная противораковая терапия – стандарт лечения злокачественных опухолей мягких тканей и костей за границей. В лучших клиниках Германии, США и Израиля для лечения данной онкопатологии также применяются такие инновационные методики как иммунотерапия, благодаря которой можно достичь продолжительной стабильной ремиссии на продвинутых стадиях заболевания.
Диагностика
Диагностические мероприятия при раке мягких тканей или раке костей проводятся в течение 3-4 рабочих дней. За это время врачи выполняют все необходимые исследования, устанавливают диагноз и назначают лечение.
Диагностика может включать в себя следующие виды обследований:
- Консультация у лечащего врача-онколога.
- Лабораторные исследования крови и мочи.
- Рентгенографические исследования с использованием контрастных веществ.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Позитронно-эмиссионная компьютерная томография.
- Биопсия и гистологические исследования.
- Другие виды обследований.
После проведения всех исследований собирается экспертная группа врачей, которая внимательно изучает полученную информацию и устанавливает диагноз.
Методы лечения
В настоящее время основным методом лечения как рака мягких тканей, так и рака костей является хирургия. Как правило, хирургическое лечение дополняется методами консервативной терапии, такими как химиотерапия и лучевая терапия. Кроме того, в развитых странах мира активно применяют в медицинской практике и инновационные методы лечения рака, такие как иммунотерапия и таргетная терапия. Рассмотрим подробнее существующие методики:
- Хирургия. Это основной метод лечения. Если речь идет о раке мягких тканей, то иссечение новообразования осуществляется с солидным запасом и здоровых тканей. Удаленный материал в дальнейшем подлежит детальному гистологическому исследованию. Идеальный вариант, если в границах здоровых тканей не обнаружится злокачественных клеток. В таком случае можно говорить об успешном удалении опухоли и относительно невысоких рисках рецидива заболевания.
- Химиотерапия. Как правило, удаление опухолей мягких тканей за рубежом сочетается с химиотерапевтическим лечением. При этом химиотерапия может проводиться как до, так и после операции. Если опухоль мягких тканей или кости слишком большая, то предварительно проводится курс химиотерапии, целью которого является уменьшение размеров новообразования. После хирургии химиотерапия выполняется для уничтожения оставшихся злокачественных клеток, чтобы предотвратить рецидив заболевания. В настоящее время за границей используются препараты последнего поколения, отличающиеся высоким профилем безопасности и эффективности, что позволяет бороться с раковой опухолью с минимальными рисками для здоровья пациента.
- Лучевая терапия. И рак костей, и рак мягких тканей поддается лечению с помощью лучевой терапии. Как и в случае с химиотерапией, радиотерапия может применяться как до, так и после операции. Для проведения лучевой терапии используются линейные ускорители последнего поколения, направляющие ионизирующее излучение строго на раковую опухоль, не задевая при этом здоровых тканей и клеток. Примечательно, что лечение опухолей мягких тканей за рубежом возможно и контактной радиотерапией (брахитерапия). Такое лечение предусматривает имплантацию в опухоль радиоактивных зерен, которые облучают опухоль изнутри. Спустя несколько дней опухолевые клетки погибают, после чего зерна извлекают.
- Таргетная терапия. Это новаторский метод консервативной терапии рака, суть которого состоит в использовании препаратов, которые связываются со специфическими белковыми компонентами раковых клеток, например, клеточными рецепторами. Препараты таргетной терапии, как правило, применяют для комбинированного лечения рака мягких тканей или костей. В некоторых случаях возможно их самостоятельное применение.
- Иммунотерапия. Еще один инновационный метод лечения рака, за который в 2018 году двум ученым вручили Нобелевскую премию по медицине и физиологии. Иммунотерапия – метод лечения, при котором проходит стимуляция собственных иммунных клеток, которые начинают замечать и атаковать злокачественные клетки.
Современные хирургические операции в большинстве случаев являются малоинвазивными. Вмешательство осуществляется через небольшой разрез или прокол, куда вводятся инструменты для хирургических манипуляций. Такие операции малотравматичны и не приводят к обильным кровопотерям, благодаря чему пациент после них восстанавливается в считанные дни.
Что касается рака костей, то объем оперативного вмешательства зависит от локализации и стадии развития опухоли. Если это небольшая опухоль, располагающаяся на поверхности кости, то ее соскабливают. При небольших новообразованиях лечение опухолей костей за рубежом осуществляется с применением органосохраняющих операций. Если же речь идет об опухолях, располагающихся в толще кости, то, как правило, прибегают к резекции опухоли с частью костного элемента, который впоследствии меняют на аутотрансплантат (костный элемент пациента, взятый с другой кости пациента) или искусственный протез. Примечательно, что в большинстве случаев удаление опухолей костей за границей осуществляется посредством органосохраняющих операций. Иностранные специалисты используют все современные достижения медицины и науки, чтобы сохранить пациенту конечность при такой патологии.
Стоимость лечения опухолей мягких тканей за границей зависит от ряда факторов, среди которых:
- Размеры и локализация опухоли. Многое зависит от степени тяжести заболевания. Опухоли на продвинутых стадиях, когда имеются метастазы, сложнее поддаются лечению, и в таких случаях необходимо применение сразу нескольких видов терапии.
- Длительность лечения. Чем дольше пациент пребывает в клинике, тем дороже обходится лечение.
- Выбор страны. Многое зависит от выбора страны, где пациент планирует проводить лечение. В частности, дороже всего лечение обходится в США. В европейских странах медицинские услуги более чем на 50% ниже, чем в США, а в Израиле лечение на 30% дешевле, чем в Европе. В этом смысле Земля обетованная предлагает наиболее выгодное соотношение цены и качества. Также следует учитывать и затраты на перелет и пребывание в выбранной вами стране.
- Выбор клиники. В большинстве стран существуют как государственные, так и частные клиники. Лечение в государственных больницах дешевле, однако частные клиники предлагают более комфортные условия пребывания.
Цены на лечение рака костей за рубежом колеблются в пределах 20-60 тысяч долларов США в зависимости от объема лечения и иных вышеизложенных факторов.
Преимущества
К преимуществам лечения рака мягких тканей и костей за границей можно отнести следующие аспекты:
- Лечение у высококвалифицированных иностранных врачей.
- Точная диагностика. Вероятность ошибки при постановке диагноза за границей сводится к минимуму.
- Индивидуальная схема лечения, составленная с учетом всех факторов, выявленных в ходе диагностики больного.
- Современные методы лечения и применения новейших медицинских технологий в хирургии и консервативной терапии рака мягких тканей и костей.
- Комфортное пребывание в клинике.
- Качественная реабилитация, в том числе и психологическая.
С какими заболеваниями можно госпитализироваться в Европейскую онкологическую клинику? Какую медицинскую помощь могут оказать в стационарных условиях? Можно ли лечь в онкологический центр быстро и без очередей? На какие результаты можно рассчитывать? Сколько стоит госпитализация? Могут ли родственники больного оплатить лечение? Можно ли получить компенсацию за лечение? — Отвечаем на эти и другие вопросы.

Отделения онкологического центра
В онкологическом центре ведут прием врачи:
- Онколог-гепатолог — специалист по злокачественным опухолям печени;
- Онколог-дерматолог — специалист по злокачественным опухолям кожи;
- Онколог-маммолог — специалист по злокачественным опухолям молочных желез;
- Онколог-гинеколог — специалист по злокачественным опухолям женской репродуктивной системы;
- Онколог-хирург — врач, специализирующийся на хирургическом лечении онкологических заболеваний.
Отделение химиотерапии
В Европейской онкологической клинике применяются наиболее современные, оригинальные химиопрепараты. У нас есть возможность проанализировать молекулярно-генетический профиль опухоли и подобрать наиболее эффективную для каждого конкретного случая комбинацию препаратов. Такой персонализированный подход к лечению рака помогает улучшить прогноз. Некоторым пациентам могут быть назначены таргетные препараты (моноклональные антитела). Они прицельно уничтожают раковые клетки или активируют иммунную систему, помогая ей распознать и атаковать опухолевую ткань. Основные показания к назначению таргетной терапии:
- отсутствие эффекта от стандартных препаратов;
- метастатический инкурабельный рак;
- наличие у опухолевых клеток определенных молекулярно-генетических свойств.
Врачи нашего онкологического центра берутся за подготовку и проведение химиотерапии у инкурабельных пациентов, которых выписали домой под наблюдение районного онколога. На счету клиники уже десятки и сотни случаев, когда наши врачи готовили таких пациентов к химиотерапии, проводили несколько курсов и добивались существенного уменьшения размеров метастазов и первичного очага.
Отделение хирургии
В Европейской онкологической клинике проводятся как лапаротомические, так и лапароскопические хирургические вмешательства. Наши врачи проводят операции при злокачественных опухолях кишечника и желудка, почек, мочевого пузыря, простаты, матки и яичников, молочной железы, кожи, печени, лимфатических узлов, поджелудочной железы. В то время как радикальные операции направлены на борьбу с опухолью, паллиативные помогают улучшить состояние больного, продлить жизнь, избавить от мучительных симптомов. Хирургическое отделение нашего онкологического центра оснащено системой лигирования сосудов ЛигаШур, гармоническим скальпелем Ультрасижн для бескровной хирургии, лапароскопическим оборудованием с многофункциональными системами Карл Шторц. Это дает нашим врачам возможность проводить сложные хирургические вмешательства, браться за лечение пациентов, которые находятся в тяжелом состоянии.

Отделение паллиативной помощи
Наша задача — максимально продлить жизнь пациента и обеспечить ее достойное качество путем коррекции осложнений (в том числе хирургическими и интервенционными методами), эффективного обезболивания, психологической помощи. В некоторых случаях активная тактика ведения инкурабельных пациентов помогает продлить жизнь на месяцы, иногда — на годы. При этом качество жизни сохраняется на достойном уровне — без физических и психологических страданий. Мы уверены, что жизнь любого человека бесценна, и её сохранение — наше основное призвание. Зачастую после курса паллиативной помощи пациенты, ранее признанные неизлечимыми, могут возобновить лечение по поводу основного заболевания. Наша задача — не только симптоматическая терапия, но и борьба с осложнениями, нормализация показателей жизнедеятельности, устранение противопоказаний, которые мешают проводить химиотерапию, хирургическое, интервенционное лечение. В Европейской онкологической клинике онкологический пациент может получить все виды паллиативной помощи:
- Экстренная помощь: наложение стом, переливание крови и её компонентов, стентирование, плазмаферез, устранение асцита и плеврита;
- Паллиативная химиотерапия;
- Паллиативная хирургия;
- Помощь психоонколога, работа с родственниками больного.
Отделение интервенционной онкологии и эндоваскулярной хирургии
Распространенная проблема при первичных опухолях и метастазах в полых органах — развитие непроходимости. Справиться с ней помогает процедура эндоскопического стентирования, которая направлена на восстановление просвета органа. В просвет органа устанавливают стент — металлический каркас с сетчатой стенкой. Подобные вмешательства требуют от врача большой точности, аккуратности и мастерства. Показанием для стентирования может быть сужение просвета пищевода, желчевыводящих протоков, трахеи, кровеносных сосудов. Обычно после эндоскопического стентирования и восстановления проходимости органа быстро улучшается состояние пациента, повышается качество жизни.
В отделении интервенционной онкологии и эндоваскулярной хирургии Европейской онкологической клиники выполняются сложные малоинвазивные и эндоваскулярные хирургические вмешательства, такие как химиоэмболизация и радиоэмболизация, радиочастотная аблация опухолей печени, стентирование и дренирование желчных протоков при механической желтухе, установка венозных порт-систем при длительном проведении химиотерапии, нефростомия при нарушении оттока мочи злокачественными опухолями мочеполовой системы, внутриартериальное и регионарное введение химиопрепаратов, стентирование верхней полой вены при её сужении опухолевым процессом и другими причинами, установка кава-фильтров в нижнюю полую вену для профилактики тромбоэмболии. Эндоваскулярные вмешательства применяются для лечения не только онкологических, но и других заболеваний. Врачи Европейской онкологической клиники выполняют эмболизацию артерий при миоме матки и аденоме простаты, варикоцеле, стентирование и ангиопластику при атеросклеротическом поражении сосудов.

Реанимационное отделение
Тяжелое, нестабильное состояние онкологического больного требует лечения в условиях палаты интенсивной терапии. Обычно это бывает связано с нарушениями работы сердца, легких, патологиями в обменных процессах. Речь идет о спасении жизни, и в таких случаях у врача под рукой должны быть все необходимые препараты и оборудование. В состав реанимационного отделения нашего онкологического центра входит реанимационный блок, в котором могут одновременно находиться 4-6 больных, а также 4 индивидуальные палаты. Здесь могут быть оказаны любые виды интенсивной терапии и реанимационные мероприятия.
С какими заболеваниями можно госпитализироваться в онкологический центр Европейской онкологической клиники?
Онкологический центр занимается лечением пациентов со злокачественными опухолями: органов пищеварительной системы, кожи (в том числе меланома), женской и мужской мочеполовой системы, головы и шеи, костей, молочной железы, легких, органов эндокринной системы, саркомой. Также к нам обращаются в следующих случаях:
Мы принимаем пациентов в плановом и в экстренном порядке. Для того чтобы уточнить наличие свободных мест и обсудить условия размещения, позвоните нам. Дежурный администратор предложит размещение в одноместной, двухместной палате или палате повышенной комфортности. Если вы ждете родственника из другого города, возможность госпитализации можно обсудить с лечащим врачом во время заочной консультации.
Можно ли лечь в онкологический центр сразу после того, как установлен диагноз, без долгих ожиданий и очередей?
Лечение онкологического заболевания нужно начинать сразу, как только установлен диагноз. От этого во многом зависит прогноз. Но ситуация в современных российских государственных клиниках пока оставляет желать лучшего. Зачастую на одно место претендуют несколько больных. Многим приходится ждать своей очереди, тем временем болезнь прогрессирует. Квот на высокотехнологичное лечение хватает не всем, а ОМС эти расходы зачастую покрыть не может. В государственных клиниках нередко невозможно получить эффективное обезболивание, лечение современными препаратами, можно пройти не все процедуры. Для того чтобы госпитализироваться в онкологический центр Европейской онкологической клиники, не нужно ждать очереди и выбивать квоты. Все вопросы решаются максимально оперативно. У нас для пациентов доступны все современные виды лечения, оригинальные препараты.

Могут ли результаты исследования быть ошибочными?
На вопрос отвечает главный врач Европейской онкологической клиники, к.м.н. Андрей Львович Пылёв:

Сколько дней будет продолжаться лечение?
Сколько будет стоить госпитализация в онкологический центр Европейской онкологической клиники?
Европейская онкологическая клиника придерживается западных подходов к ценообразованию: вы оплачиваете только те процедуры и препараты, которые нужны в вашем случае. В стоимость лечения не входит ничего лишнего. Европейская онкологическая клиника — одна из первых специализированных частных платных онкологических клиник в России, и мы очень дорожим своей репутацией. Наши расценки не только сравнимы с центрально-европейским (Восточная Германия, Австрия, Чехия), но и в ряде случаев ниже, чем на платные медицинские услуги в муниципальных и федеральных бюджетных клиниках.
Могут ли за лечение заплатить родственники или работодатель?
Мы можем заключить тройственный договор, в котором родственник пациента выступает в качестве плательщика или соплательщика. Чаще всего такие ситуации бывают, когда пациент имеет инвалидность или находится в преклонном возрасте. Иногда лечение полностью или частично оплачивает организация-работодатель. В таком случае мы подготовим весь пакет документов, который необходим для бухгалтерии. Европейская клиника имеет все необходимые разрешения и лицензии на медицинскую деятельность. По факту выписки вы сможете предъявить платежные документы работодателю и негосударственной страховой компании, получить возмещение или материальную помощь.
Оформление социального налогового вычета за лечение
Если ваш родственник или вы лично оплатили лечение онкологического заболевания, наши специалисты подготовят все необходимые документы для получения социального вычета в налоговой инспекции.
Стационар Европейской онкологической клиники также предоставляет услуги комфортной медицинской гостиницы, включающей комплексный уход за пациентом и превосходный уровень сервиса. Мы можем принимать пациентов с различной (не только онкологической) патологией, которым необходим профессиональный уход и сервис.
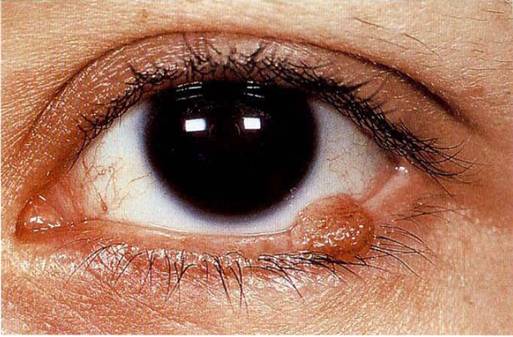
Доброкачественные опухоли в мужской мочеполовой системе представляют собой образования неэпителиального либо эпителиального происхождения. С возрастом в мужской мочеполовой системе могут возникнуть различные доброкачественные опухоли. Часто встречающимся заболеванием является аденома простаты. Вероятность развития данной доброкачественной опухоли повышается при достижении сорокалетнего возраста. Именно поэтому мужчинам рекомендуется ежегодно посещать клинику для профилактического осмотра. Наиболее часто такая доброкачественная опухоль, как аденома простаты, обнаруживается у пациентов, возраст которых превышает 60 лет. Сегодня данную разновидность заболевания принято именовать доброкачественная гиперплазия простаты. Данное заболевание является медленно прогрессирующим.
Причиной появления таких доброкачественных опухолей, как аденома, являются процессы старения и нормальное функционирование почек. Данная доброкачественная опухоль – это часто встречающаяся болезнь стареющего здорового мужского организма. Проблема обусловлена возрастными изменениями уровня выработки гормонов. Существует несколько стадий, которые проходит такая опухоль, как аденома простаты:
- стадия компенсации, т. е. первая стадия развития опухолей, которая сопровождается расстройствами мочеиспускания, при этом изменений в почках и мочеточниках не происходит, мочевой пузырь полностью опорожняется;
- стадия субкомпенсации – вторая ступень развития доброкачественных опухолей, при которой при нарушении процесса мочеиспускания в пузыре остается часть мочи, полного опорожнения не происходит, в мочеточниках и почках специалисты отмечают изменения;
- стадия декомпенсации – третий этап развития доброкачественных опухолей, при которой наблюдается расширение лоханок и мочеточников, существуют нарушения работы почек.
Такая доброкачественная опухоль, как аденома простаты, развивается волнообразно. У пациентов происходит то ухудшение, то улучшение самочувствия. Признаки таких доброкачественных опухолей увеличиваются на протяжении нескольких лет. Клиническая диагностика данной доброкачественной опухоли основана на установлении специалистом следующего:
- признаков увеличения размеров простаты,
- симптомов обструкции, т. е. сужения мочевыводящего канала,
- дисфункций мочевого пузыря.
Симптоматика доброкачественных образований
Основными симптомами такой доброкачественной опухоли, как аденома простаты, являются:
- прерывистое испускание мочи,
- вялая струя,
- слишком частые позывы при уменьшении порций мочи,
- неполное опустошение пузыря,
- частые позывы ночью,
- недержание и пр.
Доброкачественная опухоль: диагностика
Диагностирование клинической картины доброкачественной опухоли осуществляется при помощи такой процедуры, как урофлоуметрия. На основании формулы, получаемой в ходе обследования, производят дифференциальное диагностическое исследование доброкачественной опухоли.
Более информативный метод – уродинамическое обследование комбинированное. Признаки увеличения простаты, свидетельствующие о наличии доброкачественной опухоли, опытный специалист способен определить на приеме при помощи пальпации. Доброкачественные опухоли максимально точно диагностируются при помощи современного оборудования для визуализации клинической картины. Также доброкачественные опухоли диагностируют с использованием:
- лабораторных исследований мочи и крови,
- эндоскопических методов,
- биопсии и пр.
Лечение доброкачественных опухолей
В зависимости от локализации и месторасположения, доброкачественные опухоли лечатся следующими способами:
- хирургически,
- медикаментозно.
Наша клиника в Москве определяет доброкачественную опухоль при помощи всех видов инновационного оборудования и наиболее современных методик. Лечение специалисты подбирают для каждого пациента индивидуально, в соответствии с:
- размерами, которых достигла опухоль,
- стадией, в которой пребывает опухоль,
- дискомфортом, который доставляет опухоль.
Для лечения медикаментами специальная схема подбирается по результатам диагностики. Высокую эффективность лечения гарантируют опыт специалистов и высокий уровень их подготовки.
Сейчас мы переходим к более "жизненным" проблемам: будем знакомиться с тем, как проявляется опухоль в организме и как ее можно заподозрить. Надеюcь, вы прочитали три предыдущие части цикла. Если же нет, то хотя бы посмотрите отличия доброкачественных и злокачественных опухолей.
Диагностика доброкачественных опухолей строится исключительно на местных симптомах. Больные обращают внимание на появление какого-то образования обычно сами. Доброкачественные опухоли медленно увеличиваются в размерах, не причиняют болей, имеют округлую форму, четкую границу с окружающими тканями, гладкую поверхность. Беспокоит только наличие самого образования.
Изредка появляются признаки нарушения функции органа:
- полип кишки приводит к обтурационной кишечной непроходимости (обтурация = закупорка);
- доброкачественная опухоль головного мозга, сдавливая окружающие отделы, приводит к появлению неврологической симптоматики;
- аденома надпочечников за счет выброса в кровь гормонов приводит к артериальной гипертензии.
Итак, диагностика доброкачественных опухолей особых трудностей не представляет. Сами по себе они не могут угрожать жизни. При некоторых локализациях опухолей нарушается функция органов, но это позволяет довольно быстро обнаружить новообразование.
Диагностика злокачественных опухолей более сложная. Выделяют 4 основных синдрома:
- синдром "плюс-ткань"
- синдром патологических выделений
- синдром нарушения функции органа
- синдром малых признаков.
Теперь подробнее о каждом из них.
-
Cиндром "плюс-ткань".
Опухоль может обнаруживаться непосредственно в зоне расположения как новая, дополнительная ткань — плюс-ткань. Ее легко выявить при поверхностной локализации опухоли (в коже, мышцах), иногда удается прощупать опухоль в брюшной полости.
Плюс-ткань можно определить с помощью специальных методов исследования: эндоскопии, УЗИ, рентгенографии и т.д. При этом можно увидеть саму опухоль или характерные для плюс-ткани симптомы (дефект наполнения при рентгеновском исследовании желудка с контрастированием сульфатом бария и др.)

Дефект наполнения в кишечнике.

Дефект наполнения в желудке.

Как формируется дефект наполнения на рентгеновских снимках?
Желудок заполняют рентгеноконтрастной массой (BaSO4),
зона опухоли остается незаполненной.
Cиндром патологических выделений.
Если вы внимательно читали отличия доброкачественных и злокачественных опухолей, то знаете, что злокачественные опухоли имеют инфильтрирующий рост (то есть прорастают в окружающие ткани). Разрушая кровеносные сосуды, такая опухоль может вызвать:
- желудочное кровотечение при раке желудка,
- мажущие кровянистые выделения или маточное кровотечение (опухоль матки),
- геморрагическое (кровянистое) отделяемое из соска (рак молочной железы),
- кровохарканье (рак легких),
- геморрагический выпот в плевральной полости (прорастание опухолью плевры, которая выстилает грудную полость изнутри),
- гематурию (кровь в моче) при раке почки.
Если вокруг опухоли возникает воспаление или обнаруживается слизеобразующая форма рака, появляются слизистые или слизисто-гнойные выделения (например, при раке ободочной кишки).
Перечисленные симптомы получили общее название синдром патологических выделений. Эти признаки помогают отличать опухоли: если при новообразовании молочной железы есть кровянистые выделения — это злокачественная опухоль. Cиндром нарушения функции органа.
Проявления этого синдрома разнообразны и зависят от местонахождения опухоли и функции органа:
- кишечная непроходимость
- диспептические расстройства (тошнота, изжога, рвота) при раке желудка
- дисфагия (нарушение глотания) при раке пищевода.
Все эти симптомы неспецифичны, но часто встречаются у онкобольных. Cиндром малых признаков.
Больные со злокачественными новообразованиями часто предъявляют, казалось бы, не совсем объяснимые жалобы:
- слабость
- утомляемость
- необъяснимое увеличение температуры тела
- похудание
- плохой аппетит (характерно отвращение к мясной пище, особенно при раке желудка)
- анемия
- повышение СОЭ (скорость оседания эритроцитов в общем анализе крови).
Иногда этот синдром появляется рано, являясь единственным проявлением злокачественной опухоли. Иногда же он обнаруживается позже в виде раковой интоксикации. Такие больные имеют характерный "онкологический" вид: пониженного питания (то есть худые), тургор тканей снижен, кожа бледная с иктеричным (желтушным) оттенком, ввалившиеся глаза. Подобный внешний вид больного свидетельствует о наличии запущенного онкологического процесса.

Так выглядит кахексия.
На рисунке представлены отличия обычной родинки от злокачественной опухоли — меланомы.

Учитывая выраженную зависимость результатов лечения злокачественных опухолей от стадии заболевания (график вы уже могли видеть раньше), высокий риск рецидивов, в диагностике руководствуются следующими принципами:
- ранняя диагностика
- онкологическая настороженность
- гипердиагностика.
- Ранняя диагностика
В онкологии существует понятие о своевременности диагностики. Итак:
ранняя диагностика:
диагноз злокачественного новобразования установлен на стадии рак in situ или в I клинической стадии заболевания (о стадиях я уже писал). Адекватное лечение должно привести к выздоровлению.своевременная диагностика:
диагноз выставлен на II и в некоторых случаях на III стадии процесса. Лечение позволяет полностью излечить пациента от онкологического заболевания, но добиться этого удается только у части больных.поздняя диагностика:
установление диагноза на поздних стадиях — III и IV, когда излечить пациента принципиально невозможно.Ясно, что нужно стараться диагностировать злокачественную опухоль как можно быстрее, так как ранняя диагностика позволяет добиться значительно лучших результатов лечения. Лечение должно быть начато не позднее 2 недель после установления диагноза. Онкологическая преднастороженность
При обследовании любого пациента и выяснении любых клинических симптомов каждый врач должен задавать себе вопрос: а не могут ли эти симптомы быть проявлением злокачественной опухоли? После этого надо предпринять все усилия, чтобы подтвердить или исключить возникшие подозрения.
По моему мнению, такие же вопросы должны задавать себе и пациенты, не пытаясь при этом отложить визит к доктору. Надо помнить: смертность от онкологических заболеваний вышла на второе место. Принцип гипердиагностики
При диагностике злокачественных новообразований во всех сомнительных случаях принято выставлять более грозный диагноз и предпринимать более радикальные методы лечения. Например, если в слизистой желудка выявлен небольшой язвенный дефект, и применение всех доступных методов не позволяет точно решить, обычная ли это язва или же язвенная форма рака, считают, что у больного рак, и лечат его как онкобольного.
Кстати, обнаружение в биоптате (кусочке ткани, взятой у пациента) злокачественных клеток достоверно подтверждает диагноз, в то же время отрицательный ответ не позволяет его снять: бывает, что по ошибке была взята здоровая ткань. В таких случаях ориентируются на клинические данные и результаты других исследований, а также обычно повторяют биопсию (это процесс получения кусочка ткани для исследования из организма пациента).
Для ранней диагностики злокачественных заболеваний (in situ и в I стадии) нужно проводить профилактическое обследование, поскольку на этих стадиях поставить диагноз рака по клинической картине крайне затруднительно.
Обследованию подлежат люди из групп риска:
- люди, по роду деятельности связанные с воздействием канцерогенных факторов (о факторах я уже писал в 1-й части): асбест, ионизирующее излучение и др.
- лица с предраковыми заболеваниями.
Предраковыми называются хронические заболевания, на фоне которых возрастает частота развития опухолей. Например:
- дисгормональная мастопатия (для молочной железы)
- хроническая язва, полипы, хронический атрофический гастрит (для желудка)
- эрозия и лейкоплакия шейки матки.
Все предраковые заболевания (предраки) делятся на облигатные (злокачественная опухоль обязательно возникнет рано или поздно) и факультативные (может развиться, а может и нет). Например, для рака кожи облигатными считаются пигментная ксеродерма, болезнь Педжета, болезнь Боуэна и эритроплазия Кейра. Факультативным предраком являются хронические дерматиты, длительно незаживающие раны и язвы, хронические дистрофические и воспалительные процессы.
Пациенты с предраком подлежат ежегодному осмотру онколога с проведением специальных исследований.
В следующий раз читайте последнюю, пятую, часть цикла, посвященную лечению опухолей.
Читайте также:
- Успехи в лечении меланомы
- Рецепты лечения с помощью мака онкологии
- 2 лечение импотенции рака
- Кто и чем вылечил рак кишечника с метастазами в печень
- Доктор говалло лечение рака

