Что такое паллиативное лечение при раке молочной железы

В нашей стране рак молочной железы является лидирует среди злокачественных новообразований у женщин, и к сожалению, одной из основных причин смерти у женщин в возрасте от 35 до 55 лет. Критически важно для сохранения населения нашей страны внедрение активных методов профилактики и ранней диагностики рака, поскольку за период рыночных реформ общая заболеваемость раком молочной железы возрасла на 64%. Множество существующих факторов риска, к сожалению, не позволяют в настоящее время рассчитывать на снижение заболеваемости.
Основные факторы, определяющие способ лечения и прогноз рака молочной железы, включают:
- Стадия заболевания на момент диагностики и в период проведения активного лечения
- Темпы роста опухоли, ее гистологическая структура
- Чувствительность тканей опухоли к препаратах таргетной и химиотерапии
- Состояние окружающих тканей
- Гормональный фон
- Наличие периферических метастазов
- Сопутствующие заболевания и степень декомпенсации жизненно-важных функций.
Способы лечения рака груди:
В современной онкологии различают три вида лечения злокачественных образований
- радикальное - излечивающее или дающее шанс добиться излечения онкологического заболевания;
- паллиативное – при проведении операций ими являются преимущественно циторедуктивные вмешательства и операции по удалению отдельных метастатических очагов; при проведении химиотерапии – химиотерапия со сниженными дозами;
- симптоматическое – не содержит компонентов или методов, влияющих на активность опухоли, но улучшающее функционирование отдельных систем и органов пациента с раком;
Паллиативное лечение рака молочной железы показано при распространенной форме рака, когда не существует возможности провести радикальное лечение или же шансы на полное выздоровление минимальны, а все основные врачебные мероприятия направлены на увеличение общего ресурса здоровья – за счет снятия опухолевой интоксикации, и, как следствие, увеличение продолжительности жизни и улучшение ее качества. Своевременно начатое паллиативное лечение позволяет продлить жизнь на несколько лет. Выраженный положительный эффект паллиативной терапии наблюдается обычно у 60-80%, при этом у 25-30% наблюдается существенный прогресс в общем состоянии и самочувствии.
Основные методики паллиативного лечения рака молочной железы:
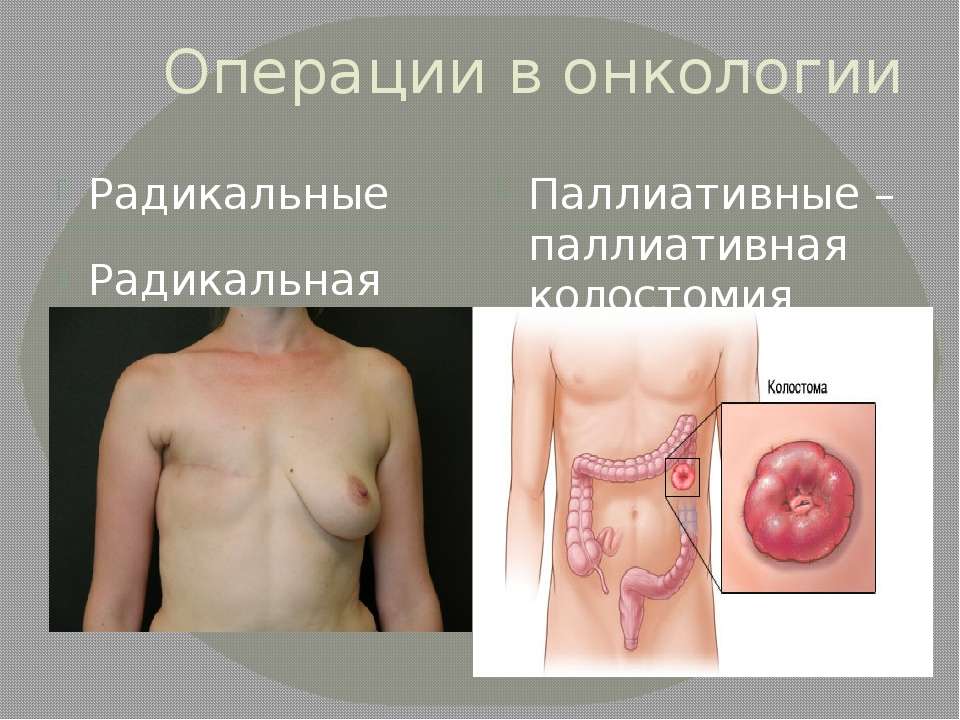
- Хирургическое лечение – радикальная или санационная мастэктомия (удаление молочной железы), некрэктомия (удаление омертвевших тканей кокруг опухолевой язвы у ранее оперированных больных) ,
- Химиотерапия – терапия со сниженными дозами (супрессивная химиотерапия)
- Радиотерапия – лучевая терапия
- Гормональная и таргетная терапия обычно используются совместно с химиотерапией.
- Обезболивающее лечение – купирование болевого синдрома
Паллиативное хирургическое лечение рака молочной железы:
Хирургические вмешательства проводятся у 30-40% всех больных с раком молочной железы на поздних стадиях. В связи с распространением опухолевого процесса с поражением окружающих тканей, регионарных лимфоузлов, при проведении мастэктомии проводится полное или частичное удаление молочной железы, а также окружающих тканей – фасций большой и малой грудных мышц, соединительной ткани, кожи. Крове того, производится резекция подмышечных лимфатических узлов, и при вовлеченнии в процесс – и других регионарных лимфоузлов. В последующем при хорошей динамике состояния пациента возможно эндопротезирование молочной железы для восстановления психологического статуса пациентки.
Выполнение паллиативных хирургических вмешательств избавляет пациенток от распада опухоли, с формированием опухолевой язвы и массивного кровотечения, септико-токсической интоксикации, и септического шока.
Органосохраняющие операции при паллиативном лечении не проводятся.
Химиотерапия при паллиативном лечении рака груди:
Системная химиотерапия при раке груди позволяет остановить в короткие сроки процесс размножения клеток опухоли и уничтожить уже имеющиеся. Как правило, она используется в комплексе с хирургическим лечением.
Уменьшение размеров новообразования, приглушение симптомов заболевания если и не приводит к полному выздоровлению, то хотя бы способствует продлению жизни пациента и облегчению его страданий. Зачастую химиотерапия применяется в сочетании с другими способами.
Радиотерапия
Лучевая терапия – разрушение активно делящихся опухолевых клеток с помощью место применяемого ионизирующего излучения. Паллиативная лучевая терапия проводится при поражении 4-х и более регионарных лимфатических узлов, а также при местно-распространной форме рака молочной железы. В ряде случаев лучевая терапия применяется при поражении лимфатических узлов.. Ее активное применение при широком распространеии позволяет провести конверсию неоперабельной опухоли в операбильную форму.
Лучевая терапия также используется при поражении метастазами рака молочной железы губчатых костей – позвоночника, костей таза. Правильно проведенная лучевая терапия позволяет снизить остроту болевого синдрома при костных метастазах.
Умеренные побочные эффекты лучевой терапии встречаются практически у всех пациентов. Однако, примерно у 5% пациентов наблюдается развитие последствий лучевой болезни, например, поражение плечевого сплетения, возрастает риск некроза тканей и костей, развития фиброзов и др. Следует тщательно выбирать между облегчением тяжелых симптомов и потенциальными осложнениями.
Паллиативная гормонотерапия при раке груди
Гормонотерапия направлена на подавление действия собственных половых гормонов пациентки с раком груди (эстрогенов и прогестерона), которые стимулируют рост рака груди. Основным показанием к назначению препаратов гормонотерапии является высокая чувствительность к ним клеток опухоли. Чаще всего препараты гормонотерапии применяются при значительном распространении опухоли или наличии отдаленных метастазов рака груди.
Самые распространенные препараты включают блокаторы рецепторов к гормонам на поверхности опухолевой клетки - тамоксифен и торемифен, а также блокаторы синтеза эстрогенов - летрозол (фемара), анастрозол (аримидекс) и ряд других.
Применение препаратов гормональной терапии совместно с лучевой терапией и химиотерапией может приводить к снижению эффективности каждого из методов, что обусловлено различием механизмов их действия. Поскольку препараты гормонотерапии приводят к снижению скорости роста клеток, но химиопрепараты и лучевая терапия воздействуют именно на растущие и активно делящие клетки. Поэтому современные схемы комплексного лечения предполагает последовательное назначение всех компонентов лечения.
Как правило, гормональная терапия назначается после применения других методов лечения рака и продолжается от 5-6 месяцев до 5-7 лет, обеспечивая ремиссию рака груди.
При невысокой степени распространенности рака груди гормональные препараты могут назначаться на 2-3 месяца с целью отграничить опухолевые и здоровые ткани перед проведением циторедуктивной операции.
При агрессивном течении опухоли гормональные препараты могуть быть назначены сразу после проведения первичной химиотерапии и совсмещаться с курсами лучевой терапии.
Прогноз результатов паллиативного лечения рака молочной железы
Прогноз при раке молочной железы один из самых благоприятных, в связи с большой изученностью и хорошо развитым лечением данного рака.
Результаты лечения обычно оцениваются по выживаемости пациентов в течение пяти лет. Конечно, длительность жизни зависит от стадии болезни, при которой было начато лечение. Сегодня, благодаря современным методам лечения, можно добиться пятилетней выживаемости на III стадии рака у 67-87% больных.
Альтернативным показателем является средняя продолжительность жизни после проведенного лечения. Так, после проведения комплексной полихимиотерапии, гормональной и лучевой терапии у пациентов четвертой IVБ стадии, средняя продолжительность составляет в нашей стране 0,5-1,5 года без проведения паллиативных операций и 2-3 года после проведения паллиативных операций. За рубежом альтернативные показатели могут составлять, соответственно, 2-3 года и 4-6 лет.
Помощь на всех этапах.
Служба платной госпитализации оказывает комплексную помощь в диагностике и лечении рака молочной железы. Своевременное обращение в нашу Службу поможет достичь лучших результатов лечения и получить максимальную медицинскую помощь при онкологическом заболевании, что обеспечит оптимальный прогноз заболевания и сохранение качества жизни.
За подробной информацией обращайтесь по тел. +7 (495) 181-06-08
В онкологии все способы лечения принято делить на радикальные, что представляют собой различного рода хирургические операции по удалению опухолей и метастаз, симптоматические, что используются для достижения ремиссии при помощи лучевой терапии. Также сюда относится паллиативная химиотерапия, которая имеет временный характер и нацелена на снижение скорости роста новообразования с целью продления жизни человека или улучшения его качества. При развитии рака четвертой степени не все пациенты подлежат симптоматическому лечению, некоторые из них требуют специфической паллиативной помощи. Она не дает гарантии остановки прогрессирования рака, но имеет возможность продлить жизнь, улучшить состояние и качество жизни больного.
- Паллиативное лечение, что это такое в онкологии?
- Оказание паллиативной помощи
- Хосписы в онкологии
- Виды паллиативной терапии
- Эффективность паллиативного лечения
- Паллиативная химиотерапия
- Онкологические заболевания при паллиативной терапии
Паллиативное лечение, что это такое в онкологии?
Паллиативная медицина представляет собой метод, направленный на повышение качества жизни больного онкологическим заболеванием человека и его родственников, целью которого выступает облегчение его страданий путем купирования болевого синдрома, решения проблем психологического, физического и духовного характера.
Паллиативная терапия в онкологии является областью медицины, которая предполагает объединение врачей, медицинских и социальных работников, психологов, волонтеров и духовных наставников, фармацевтов и сотрудников хосписов.
Обратите внимание! Данный подход в медицине направлен на облегчение страданий пациентов с момента обнаружения неизлечимой болезни и до последних дней их жизни. Особенно актуально это для больных раком четвертой стадии и людей с болезнью Паркинсона.
Паллиативное лечение рака направлено на решение следующих основных проблем:
- Физических. Направлено на устранение симптоматики заболевания.
- Психологические. Помощь направлена на устранение страхов, гнева и эмоционального напряжения.
- Социальные. Решение проблем с потребностями семьи больного, его работой, домом, взаимоотношениями и так далее.
- Духовные, при которых удовлетворяется потребность в спокойствии.
При решении всех этих проблем онкобольного, важно руководствоваться моральными принципами, уважительно относиться к жизни неизлечимо больного человека, его самостоятельности и достоинству.
Оказание паллиативной помощи
В онкологии данный метод лечения необходим в случае нецелесообразности проведения терапии. Паллиативная химиотерапия используется для того, чтобы сохранить пораженный орган, улучшив качество жизни пациента, так как при проведении оперативных вмешательств могут возникнуть осложнения, а само хирургическое лечение не даст положительных результатов. Химиотерапия обеспечивает уменьшение проявлений симптоматики патологии, останавливает скорость развития злокачественных опухолей, но не дает возможности избавиться от заболевания. В этом случае медики назначают новые химические препараты, что имеют небольшое количество побочных эффектов, но сильно угнетают рост опухоли.
Цель курса паллиативной медицины в онкологии – применение методов, которые больной человек может использовать дома. Медики консультируют пациента на дому, проводят психологическую подготовку после выписки из стационара, осуществляют регулярное наблюдение за больным, оказывая тем самым поддержку и внимание. Для улучшения психоэмоционального состояния человека специалисты мотивируют его периодически обращаться за консультацией. Все это приводит к повышению качества жизни пациента, улучшает его психологическое и эмоциональное состояние.

Хосписы в онкологии
Нередко больные онкологическими патологиями получают хороший уход в хосписах – медицинских учреждениях для неизлечимых больных, при которых осуществляется должный уход за умирающими. Здесь люди имеют возможность получать питание, лечение, обезболивающие препараты, общение с родственниками и друзьями и прочее. Сотрудниками центров, высококвалифицированными анестезиологами и врачами-онкологами, используется паллиативная химиотерапия на всех стадиях онкологического заболевания. Они также регулярно проводят консультации, дают рекомендации по лечению и так далее.
Обратите внимание! Паллиативная помощь не заменяет радикальное лечение при операбельных формах рака, а только выступает дополнением к основному методу терапии.
Целью нахождения в хосписе является смягчение последних дней жизни человека, облегчая его страдания. Помощь медиков включает следующие моменты:
- Противоболевая терапия, в ходе которой оценивается степень выраженности и тип болевых ощущений, подбираются обезболивающие препараты, анальгетики, расписывается схема их употребления.
- Симптоматическая медикаментозная терапия, при которой проводится лечение расстройств ЖКТ, респираторных заболеваний, кожных нарушений, консультации касаемо особенностей питания, оказание помощи по хирургическому лечению различных осложнений рака.
- Связь с хосписами. В этом случае медики проводят беседу с пациентом и членами его семьи о возможности оказания паллиативной помощи по месту их проживания, о процессе назначения обезболивающих наркотических препаратов.
- Ксенонотерапия для нормализации эмоционального состояния пациента. Этот метод терапии предполагает использование специального инертного газа для лечения стрессовых и депрессивных состояний пациента, головных болей, сердечно-сосудистой системы.
Виды паллиативной терапии
Паллиативная помощь в онкологии основана на следующих принципах:
- Устранение болевого синдрома. Врач оценивает степень болевого синдрома у конкретного пациента, выписывает ему эффективные препараты, которые оказывают быстрое действие.
- Устранение расстройств ЖКТ. Данный вид терапии направлен на снижение проявлений главной симптоматики онкологического заболевания и устранения побочных эффектов лучевой и химиотерапии.
- Составление рациона питания. Питание должно способствовать поддержанию постоянной массы тела больного, улучшать его самочувствие.
- Психологическая поддержка пациентов и их семей. Такая помощь очень важна для неизлечимо больного человека. Врач нередко выписывает успокоительные препараты и антидепрессанты.
Эффективность паллиативного лечения
Паллиативное лечение рака назначается в том случае, когда все другие виды лечения не приносят положительных результатов, человек начинает задумываться о смерти, так как его жизненно важные органы постепенно отказывают. Эффективность такой терапии зависит от нескольких факторов и всегда используется в хосписном паллиативном лечении:
- возможности создать комфортные условия для больного;
- создание условий для ощущения пациентом независимости;
- устранение болевого синдрома;
- создание активной и творческой жизни, несмотря на предстоящую ее потерю;
- оказание психологической и социальной помощи.
Обратите внимание! Родственники и члены семьи должны принимать участие в лечении близкого человека. Для облегчения эмоционального состояния больного ему нужно дать возможность выразить свои чувства в полной мере, даже если они будут негативными.
Родственники должны проявить стойкость, выдержку, чуткость и внимание.

Паллиативная химиотерапия
Данный вид лечения проводится при наличии распространенных по организму неоперабельных раковых опухолей с целью улучшения самочувствия пациента.
Полихимиотерапия (ПХТ) в онкологии предполагает использование лекарственных препаратов для торможения роста новообразований и метастаз при компрессии жизненно важных органов, поражений костей. Такой подход нередко может продлить жизнь пациенту на месяцы или годы и применяется, когда возможности специализированного лечения ограничены. В 50% случаев химиотерапии проводится паллиативное лечение.
Медицинская статистика говорит о том, что повышение качества жизни при помощи паллиативного лечения наблюдалось, когда проводилась химиотерапия при раке желудка, легких, яичников и метастатическом злокачественном новообразовании молочной железы (РМЖ).
Онкологические заболевания при паллиативной терапии
При лечении онкологических заболеваний операции не проводят в том случае, когда развился процесс метастазирования, поражена большая часть организма, заболевание находится на последних стадиях развития и считается неизлечимым. Паллиативная терапия применяется в том случае, когда у пациента наблюдаются следующие формы патологий:
- Рак легких, который является на последних стадиях неизлечимым и убивает ежегодно более одного миллиона людей. У 20% пациентов при использовании различных методов диагностики устанавливается рак третьей и четвертой степени, который не предполагает хирургического лечения из-за его неэффективности. В этом случае прибегают к использованию химиотерапии, после чего больные могут прожить еще около года.
- Рак молочной железы (РМЖ). Данное заболевание при распространении метастаз считается неизлечимым и приводит к летальному исходу. Продолжительность жизни после паллиативной терапии составляет около двух лет.
- Рак яичников в 70% обнаруживается на третьей или четвертой стадии развития. Пятилетняя выживаемость составляет только 5%.
- Рак толстой кишки ежегодно убивает около шестисот тысяч людей. Паллиативная терапия предполагает диагностику и лечение на поздних стадиях патологии, повышая продолжительность жизни пациентов до двух лет.
Все эти данные говорят о незаменимой роли паллиативного лечения наиболее частых метастатических видов рака.
Обратите внимание! Недооценивать роль медикаментозной терапии при распространении метастаз нельзя, но статистика говорит о преимуществе химиотерапии перед симптоматическим лечением в лучах отсутствия возможности полного выздоровления.
Продолжительность химиотерапии зависит от прогрессирования патологии, от эффективности препаратов и их переносимости пациентами. Иногда медики в ходе лечения используют раствор этилового спирта. Его вводят в опухоль через тонкую иглу под контролем УЗИ или КТ. Этот препарат оказывает разрушительное действие на новообразование, так как способствует выводу из него воды (дегидратация), в результате чего повреждается структуры белков аномальных клеток. В современной онкологии доказано, что паллиативное лечение увеличивает выживаемость пациентов, повышая качество их жизни. Поэтому сегодня такое лечение используется во всем мире.

В настоящее время, в онкологии выделяют три базовых вида лечения опухоли в молочной железе:
- радикальное — при котором достигается полное удаление опухоли;
- паллиативное – проводимое, когда радикально избавиться от патологии невозможно, но практическое воздействие на опухоль (хирургическое, лучевое, химиотерапия) существует.
- симптоматическое – нацеленное на максимальное устранение симптомов и улучшение самочувствия больного.
Лечение рака груди наиболее перспективно на ранних стадиях заболевания, при которых вполне обоснованно можно ожидать полного выздоровления.
К основным направлениям лечения рака молочной железы относятся:
- Хирургическое вмешательство в форме резекции (частичного удаления), либо полного удаления тканей железы (мастэктомия).
- Системная терапия, воздействующая на весь организм в целом. В схему включают: химиотерапию, гормонотерапию, таргетную (целенаправленную) терапию. В последние годы появились новые методы, разработанные на основе достижений иммунологии и генетики – иммунотерапия и генотерапия.
- Лучевая терапия.
До выбора метода лечения определяется стадия болезни.
Лучевая терапия или радиотерапия
Это компонент лечения направленный на уменьшение количества рецидивов опухоли (после операции), уменьшение объёма опухолевой массы (до операции) и подавления потенциального развития раковых клеток.

При обработке больного участка (ложа опухоли) рентгенологическим облучением или гамма-лучами оставшиеся после операции атипичные клетки уничтожаются полностью. Лечение проводят курсами с перерывами, чтобы за это время здоровые клетки могли восстановиться после воздействия облучения.
На практике применяют 2 вида радиотерапии:
- Контактная, при которой на ткань воздействует внешний источник (линейный ускоритель ионного излучения).
- Дистанционная (брахитерапия), предусматривающее поступление радиоактивного вещества прямо внутрь ткани. При этом его количество рассчитывают отдельно для каждой пациентки в точных дозах.
- в составе комплексной терапии после органосохраняющей операции;
- риск повторного развития опухоли после мастэктомии (большие размеры, вовлечение в процесс лимфоузлов);
- множественные раковые очаги;
- инвазия (внедрение) атипичных клеток в микроскопические кровеносные и лимфатические сосуды;
- разрастание опухли за границы лимфатических узлов;
- распространение атипичных клеток в область соска, ареолы, кожи, большой грудинной мышцы;
- некроз тканей, интенсивные костные боли на любой стадии в рамках паллиативного лечения с целью снятия болевого синдрома.
Более подробно про лучевую терапию при раке молочной железы можно прочитать, перейдя по ссылке.
Химиотерапия
Суть метода состоит в назначение специальных препаратов (цитостатиков, противораковых антибиотиков и других средств), тормозящих агрессию опухоли и разрушающих атипичные клетки. Применяют как отдельный метод и в комплексе с другими, до и после хирургического лечения.
Выделяют 2 формы:
- Неоадъювантная химиотерапия, которая проводится до операции. Увеличение опухоли останавливается, что позволяет максимально точно удалить образование, не травмируя здоровые ткани.
- Адъювантная химиотерапия проводится после операции, с целью разрушения оставшихся раковых клеток, в частности, если метастатический процесс уже начался.
- III стадия онкопатологии;
- отсутствие клеточных рецепторов, чувствительных к эстрогенам и прогестерону (новообразование не реагирует на лечение гормонами);
- высокая скорость деления раковых клеток (низкодифференцированный рак);
- первично нерезектабельные опухоли, при которых возможность проведения хирургического вмешательства отсутствует.
Распространенные препараты этой группы, используемые чаще, в комбинациях для взаимного усиления терапевтического действия:
Циклофосфан, Метотрексад, Фторурацил, Адрибластин, Доцетаксел, Паклитаксел, Доксорубицин, Эпирубицин (значительно меньше воздействует на миокард), Винорельбин, Гемзер (из новых).
Схемы лечения врач подбирает индивидуально. В некоторых случаях препараты сочетают с таргетными (прицельными) средствами (Бевацизумаб).
В результате грамотного применения схем химиотерапии улучшение наблюдаются у 50 – 70 пациенток из 100.
Беременность, грудное вскармливание;
- Индивидуальная непереносимость препаратов с развитием острых аллергических реакций;
- Интоксикация;
- Высокий билирубин крови.
Гормонотерапия
Гормональные средства используют при лечении гормонозависимого рака молочной железы.
- Антиэстрогены: Тамоксифен (Нолвадекс). Назначается до менопаузы, и в основном — на ранней стадии рака.
- Ингибиторы ароматазы, включая Анастразол (Аримидекс), Экземестан (Аромазин), Летрозол (Фемара), Аминоглутетимид (при метастазирующем раке груди, устойчивом к другим гормональным средствам), применяемые у пациенток после менопаузы.
- Аналоги гонадолиберина: Лейпрорелин, Гозорелин (Золадекс) у женщин в пременопаузе. Причем их сочетание с Тамоксифеном более эффективно, чем у каждого из них в отдельности.
Гормональное лечение рака молочной железы показано при развитии гормонозависимых опухолей для снижения риска рецидивов, обычно после химиотерапии и удаления злокачественного очага.
Таргетная терапия
Показания: рак груди с активным белком HER2 на II — IV стадии.
Средства, подавляющие активность особого онкопротеина HER2, который влияет на рост карциномы: Трастузумаб (Герцептин), Ритуксимаб, Нератиниб, Лапатиниб (Тайкерб)
Другие препараты: Фазлодекс (антиэстроген), Иресса, ингибитор белка PARP Инипариб и Олапариб проходят испытания.
Хирургическое лечение
Хирургическое удаление массива пораженной раком ткани — основной метод избавления от раковой опухоли в груди.

Большинство пациенток подвергается щадящей органосохраняющей операции, когда иссекается только опухоль с окружающей тканью, но грудная железа сохраняется (лампэктомия).
При метастазах или крупной опухоли требуется выполнение мастэктомии (полное удаление железы).
- Прорастание опухоли в грудную стенку.
- Тяжелая недостаточность миокарда и сосудистой системы.
- Серьезные нарушения кровоснабжения мозга.
- Сахарный диабет в стадии декомпенсации, недостаточность почек, печени в тяжелой форме.
Лечебная тактика определяется стадией развития карциномы:
- Лечение рака молочной железы 1 стадии предусматривает резекцию органа, плюс радиотерапию коротким курсом для предупреждения рецидивов, и при необходимости — назначения гормонов и химиопрепаратов.
- Лечение рака молочной железы 2 стадии предполагает мастэктомию (при больших опухолях) или резекцию железы и адъювантную терапию. Сегодня онкологи чаще проводят резекцию.
- На III стадии проводят химиотерапию с последующей мастэктомией и облучением.
- На IV стадии лечение считается симптоматическим, когда основной задачей считают не ликвидацию ракового процесса, а устранение симптомов и продление жизни.
Лечение первично нерезектабельных опухолей
При первично нерезектабельной карциноме программа лечения включает:
Полихимиотерапию, которая проводится с целью:
- уменьшения объема первичного очага;
- снижения агрессивности злокачественных клеток;
- уменьшение величины пораженных лимфоузлов;
- создания условий для возможности выполнения облучения и оперативного вмешательства;
- снижения вероятности рецидивов и метастазирования.
Лучевое воздействие с целью максимального разрушения опухолевых тканей.
Комбинированная химиолучевая терапия усиливает местное воздействие на опухоль, почти в 70 % обеспечивая возможность проведения хирургического вмешательства
Паллиативное лечение
Целью паллиативной помощи является повышение качества жизни пациента при малой вероятности излечения рака в распространенной форме, на поздних стадиях, когда не имеется возможности использовать радикальный метод. Такое лечение уменьшает страдания больного, и позволяет продлить жизнь.
Паллиативное лечение включает:
Паллиативную хирургию
Под паллиативной операцией в онкологии понимают такое вмешательство, при удаляются не все опухолевые массы, а те, которые возможно удалить. Целью такой операции является устранение не болезни, а последствий опухолевого процесса. Необходимость в таких операциях возникает почти у 40% женщин на III — IV стадиях.
При этом предполагается удаление первичной опухоли, но при этом остаются раковые очаги, например, для рака молочной железы — метастазы в костной ткани.
Также может проводиться мастэктомия, резекция смежных тканей, пораженных лимфоузлов, иссечение нежизнеспособных тканей вокруг опухолевой язвы (некрэктомия).
Такие операции создают благоприятные условия для последующей противоопухолевой лекарственной терапии, эффективность которой зависят от объема оставшейся опухоли.
Химиотерапию
Вливание химиопрепаратов в сниженных дозах (супрессивная химиотерапия) дает возможность за короткий срок остановить активное деление аномальных клеток и разрушить уже существующие. Чаще используется в сочетании с хирургией.
Радиотерапию
Лучевая терапия в паллиативном режиме проводится:
- если поражены 4 и более лимфоузлов;
- при широком распространении рака, что иногда позволяет преобразовать нерезектабельную опухоль в форму, при которой возможна операция.
Используется для снижения интенсивности болей при распространении метастазов в кости позвоночника и таза.
Гормональную терапию
Подавляет активность половых гормонов, способных ускорять рост карциномы. Базовое показание для назначения гормональных средств — повышенная чувствительность к эстрогену клеток раковой опухоли. Как правило, гормонотерапия назначается уже после лучевой или химиотерапии, кроме случаев агрессивного развития рака.
Своевременное проведение паллиативного лечения нередко продлевает жизнь на несколько лет. Выраженную положительную реакцию на паллиативные виды терапии наблюдают у 60 — 80% пациентов, при этом почти 30% больных отмечают серьезное улучшение общего состояния.
Симптоматическое лечение
Направлено на устранение или смягчение симптоматики от развития ракового процесса и применения лучевой и химической терапии.
Симптоматическое лечение при раке груди необходимо:
- на терминальной стадии, либо, когда пациенту по каким-то причинам отказали в радикальном и паллиативном лечении, и он не способен пережить операцию и введение наркоза из-за истощения (кахексия), сопутствующей патологии;
- при распространении метастатического процесса с целью снятия болей.
- медикаменты для борьбы с болью, тошнотой, лихорадкой, одышкой;
- радиационное облучение, проводимое для устранения болевого синдрома, сдавления нервных узлов;
- симптоматические операции, которые выполняют для устранения нарушений, вызванных распространением метастазов.
В рамках медикаментозной помощи больному назначаются следующие группы препаратов:
- Обезболивающие нестеройдной группы.
- Наркотические анальгетики.
- Психотропные средства, транквилизаторы, антидепрессанты, необходимые при лечении невралгий, тика, болей при низком пороге чувствительности и усиленных эмоциональным компонентом, чрезмерном возбуждении.
- Препараты от тошноты и рвоты, которые чаще используют в сочетании, чтобы усилить их действие.
- Жаропонижающие при опухолевой лихорадке, которые помогают избежать резких изменений температуры и быстрого истощения пациента. Терапию начинают с максимальных разовых доз, подбирая оптимальные.
Читайте также:

