Субхондральные кисты медиального мыщелка бедренной кости
В результате порочного формирования тканей образуются субхондральные кисты суставов. Сразу уточняем, что это доброкачественные образования, не склонные к перерождению. Размер полой оболочки, насыщенной жидкостью или видоизмененными клетками, варьируется от нескольких миллиметров до 8 см. Киста соединяется своим устьем с полостью сустава, либо организовывается в отдельную камеру.
Очаг локализации патологических отклонений – суставная сумка или связки подвижных сочленений. Преобладающие варианты расположения – задняя стенка коленного, тазобедренного, плечевого сустава. Полость не спаивается с жировой клетчаткой и кожей. Своеобразные капсулы отличаются лабильностью (меняют размер, самоустраняются) и формированием (одиночные, множественные). При значительном увеличение киста лопается, извергая содержимое в межклеточное пространство.

Причинно-следственная связь
Аномальные отклонения в первую очередь связывают с осложнениями, вызванными перенесенными патологиями:

Клинически подтверждены механические факторы воздействия:
-
травматические поражения суставов – переломы, вывихи, подвывихи, повреждение менисков; чрезмерные физические нагрузки; частые переохлаждения.
В некоторых случаях определить точные причины зарождения субхондральных кист в суставах не удается.
Симптоматика
От старта заболевания до вхождения в активную фазу проходит несколько месяцев. Независимо от локализации, на начальном этапе патологический процесс характеризуется бессимптомным течением. Наружная часть кожного покрова над капсулой не подвергается изменениям.
Прогрессируя и увеличиваясь в размерах кистозные образования обнаруживаются в виде овальной или округлой грыжи. При пальпации определяются четкие границы опухоли и ее твердо-эластичная консистенция, при этом болезненных ощущений не возникает.
Выраженность симптоматических проявлений усиливается, если рост кисты провоцирует сдавливание нервных волокон, кровеносных сосудов, мышечных тканей.
Поэтапно это выглядит таким образом:
-
отечность в области пораженного сустава; дискомфорт, постепенно переходящий в острый болевой синдром при двигательной активности; ограничение подвижности сустава, в тяжелых случаях – ступор.
При кисте Бейкера коленного сустава к симптомам добавляются парестезии и онемение в подошве.

Методы диагностики
Определение причины и степени развития новообразования осуществляется по результатам физических, лабораторных и аппаратных методов исследования.
С этой целью выполняют:
-
сбор полного анамнеза; пальпацию патологической области; забор крови для общего и биохимического анализа; забор содержимого кисты для цитологического и гистологического изучения (пункция); рентгенографию; артрографию; УЗИ; МРТ или КТ.
Самый информативный метод – артроскопия, показана в тяжелых случаях для диагностики, лечения и планирования радикального вмешательства.

Методы лечения
Медикаментозная терапия при кистозных образованиях несостоятельна. К ней прибегают в острой стадии для уменьшения выраженности симптоматических проявлений. Купировать болевой синдром, уменьшить отек позволяют нестероидные противовоспалительные препараты и анальгетики. Средства используются для перорального, парентерального и местного применения.
Лечебная пункция – удаление содержимого кисты через введенную в полость толстую иглу с последующим введением глюкокортикоидных средств или антисептических растворов.
Склерозирование осуществляют при кистозных образованиях не более 1 см в диаметре. Для этого в дренированную полость вводят склерозирующую смесь, которая склеивает ее стенки. Минус процедуры – высокий процент рецидивов. Часто на месте старого патологического очага образуются новые множественные капсулы.
После манипуляций сустав иммобилизуется, чтобы снизить уровень вырабатываемой синовиальной жидкости.
Длительное существование, значительный размер, ущемление нервных окончаний и кровеносных сосудов, отсутствие положительных результатов консервативной терапии дает основание прибегнуть к радикальному методу – иссечению субхондральной кисты.
Хирургическую операцию проводят под местной или спинномозговой анестезией, в зависимости от размеров образования и его расположения. Над кистой производят надрез, выделяют аномальную полость. Прошивают и перевязывают устье, соединяющее синовиальную сумку с суставом, капсулу удаляют.

Большинство ортопедических клиник выполняют все манипуляции с помощью артроскопа. Метод позволяет существенно снизить травматичность хирургических вмешательств и уменьшить период времени, необходимый для восстановления. Обычно недельной реабилитации в условиях стационара бывает достаточно. Иссечение кисты с большой вероятностью устраняет риски осложнений и рецидивов.
Если образование субхондральных кист не сопровождается развитием воспаления, а также в качестве реабилитационных мероприятий прибегают к физиотерапевтическим методам лечения:
-
лазеротерапии; магнитотерапии; электропунктуре; ударной волновой терапии.
Процедуры обладают анальгезирующим и гипосенсибилизирующим потенциалом. Активно стимулируют кровоток в близлежащих к суставу тканях, помогают вернуть двигательную активность в полном объеме.
Последствия
Не совсем понятны советы народных целителей: помассировать кисту, прогреть в бане, сауне, разработать с помощью активных упражнений. Все действия, связанные с усилением кровотока и значительной нагрузкой, могут спровоцировать разрыв полостной оболочки и протекание серозной жидкости в межклеточное пространство. Что чревато развитием острого воспалительного процесса со всеми вытекающими последствиями: боль, озноб, температура, общая интоксикация организма, утрата двигательных функций.

Из-за несвоевременного лечения длительное давление кисты на нервные волокна, мышечные ткани, кровеносные сосуды обуславливается нарушением обмена веществ. Он же в свою очередь провоцирует развитие некроза и трофических язв.
Компрессия венозных сосудов грозит развитием тромбофлебита. Кровяные сгустки, отделенные от просвета воспаленной вены, свободно перемещаются по кровотоку. При их попадании в легкие происходит мгновенная закупорка легочной артерии.
Бедренная кость (лат. femur, osfemoris) — самая крупная трубчатая кость человеческого скелета. Имеет форму цилиндра, слегка изогнута спереди. Для прикрепления мышц по задней ее поверхности проходит lineaaspera, шероховатая линия. В нижней части корпус кости слегка расширен и заканчивается 2 шишковидными утолщениями – мыщелки бедренной кости.
Структура до мыщелков – кортикальная, то есть это трубка с толстыми стенками. Нижний конец бедра 2 своими мыщелками переходит в верхнюю часть коленного сустава – внутренний медиальный мыщелок бедренной кости и наружный латеральный. Нижняя часть сустава колена образует большеберцовая кость, также имеющая 2 мыщелка.
Передняя часть коленного сустава образована надколенником. На мыщелках бедренной кости находятся суставные поверхности необходимые для сочленения с надколенником и берцовой костью. Снаружи они покрыты хрящом, который обеспечивает гладкость скольжения бедра при сгибании и разгибании колена.
По своему строению мыщелки бедренной кости имеют губчатую структуру и полукруглую форму. За счет этого они хрупкие. Еще минус губчатости заключается в том, что при переломах возможно сминание кости и возникновение вдавленного, или импрессионного перелома.
Какие еще местные патологии могут быть в мыщелках бедренной кости? Самые частые - это, конечно, травмы, остеоартрозы, остеохондриты, остеомаляция, болезнь Кенига, остеонекрозы, костная киста, врожденные деформации и прочие патологии общего характера.
Остеонекроз мыщелков бедра
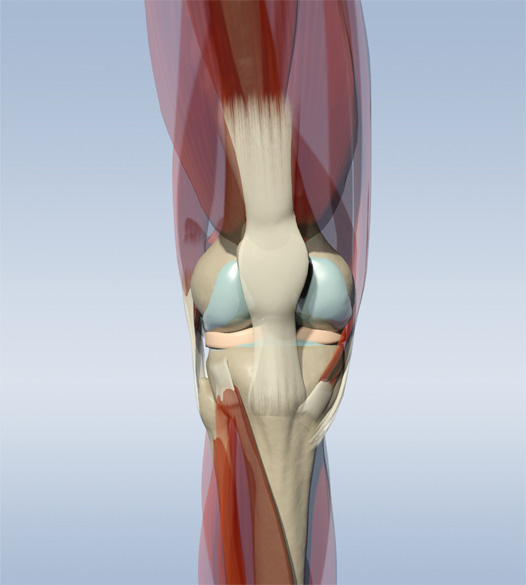
Остеонекроз – это гибель костных клеток (остеоцитов) и тканей костного мозга в результате нарушения кровоснабжения кости. Его другое название - ишемический остеонекроз (ОС). 70% больных – пожилые женщины старше 60 лет.
В этом случае в 96% случаев поражаются мыщелки, и только в 6% случаев – надколенник. Частота - 20% всех случаев дисфункции коленного сустава. Патология занимает третье место среди остеонекрозов костей. Функциональность коленного сустава при этом снижается и возникает боль. При отсутствии лечения сустав полностью обездвиживается, и тогда бывает нужно протезирование. В коленном суставе остеонекроз больше встречается у женщин.
- Симптомы отсутствуют.
- Возникают склеротические изменения и кисты.
- Сустав принимает форму полумесяца.
- Сустав деформируется.
Причины патологии
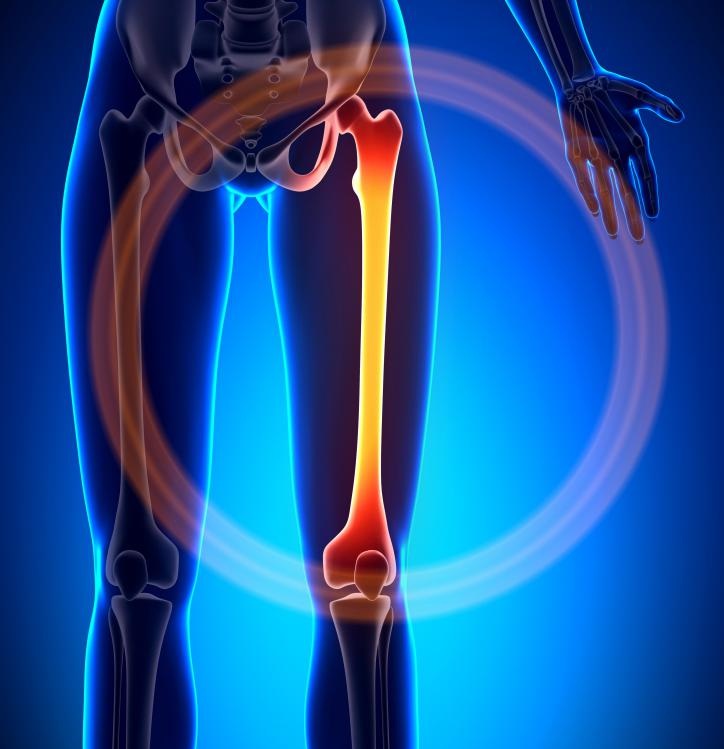
Причины дегенерации делятся на травматические и нетравматические. При травматической этиологии (переломы) страдает конкретный сустав; при нетравматической - суставы поражаются симметрично в местах максимальной нагрузки. Нетравматические факторы – это чрезмерное поступление в кровоток химических составляющих различных лекарств (гормональные препараты, НПВС, кортикостероиды), а также интоксикация организма, воспалительные процессы, внутрисуставные инъекции.
- алкоголизация;
- курение;
- наркотики;
- химио- и лучевая терапия;
- анемия;
- кессонная болезнь;
- аутоиммунные процессы в соединительных тканях;
- гиперхолестеринемия;
- опухолевые процессы;
- подагра.
Симптоматические проявления
На начальном этапе в течение нескольких месяцев симптомы отсутствуют. Процесс продолжает прогрессировать, и с ухудшением состояния тканей сустава возникает, а затем и нарастает внезапная резкая боль. Сначала она появляется при движениях в суставе, затем остается и в состоянии покоя. С прогрессированием процесса она нарастает. Сустав сначала ограничен в движениях, позже – не работает вовсе.
Лечение
В числе первых мер рекомендуется максимальная разгрузка сустава. Если дефект невелик, этого оказывается достаточно, чтобы кость восстановилась самостоятельно. При остеонекрозе латерального мыщелка бедренной кости, если есть возможность ходить без опоры на больную ногу, пользуются ортопедическими приспособлениями (костыли, ортезы и др.).
Для снятия боли используют анальгетики. Лечение сначала консервативное, и только при его неэффективности возможно оперативное:
- Декомпрессия – для снижения давления в суставе в нем создают отверстия. Выздоровление наступает в 65% случаев.
- Трансплантация, аутотрансплантация и остеотомия – применяются редко.
- Эндопротезирование – замененный коленный сустав выполняет свою двигательную функцию полностью. Срок его службы составляет 15 лет.
Хондромаляция
Хондромаляция суставных поверхностей головок костей – это размягчение хряща в коленном суставе; частая проблема при ожирении. Также в группу риска входят любители экстрима с очень активным образом жизни, с преобладанием травматичных видов спорта для поддержания тонуса.
- наследственные нарушения на уровне генов;
- гипокинезия, плоскостопие и косолапость, при которых отмечается неправильная постановка стоп, ведущая к смещению мыщелков в коленном суставе;
- травмы;
- бурситы и синовиты;
- заболевания сосудов (атеросклероз, облитерирующий эндартериит, варикоз);
- неправильный выбор обуви; ревматизм;
- болезнь Бехтерева;
- костные мозоли в местах переломов и трещин и пр.
В большинстве случаев поражается одна головка составляющих сустав костей. Это происходит из-за неравномерности распределения нагрузок при движении суставов.
Ранние стадии патологии хряща протекают без каких-либо симптомов. Это зачастую становится в дальнейшем причиной необходимости оперативного лечения. В начальной стадии при грамотном лечении целостность хряща может восстановиться полностью.
Причины хондромаляции
Хондромаляция – это изменения в мыщелках бедренной кости в виде дегенеративного процесса, который начинается с нарушения кровоснабжения мышечного волокна, окружающего коленный сустав. Сама хрящевая ткань не имеет своей сети капилляров. Питание она может получать только путем диффузного обмена из расположенных рядом мышечных волокон.
Под суставным хрящом расположена всегда замыкательная пластина – это конец эпифиза кости, богато иннервируемый и кровоснабжаемый. При повышенном весе она также испытывает усиленное давление. Происходит и сдавливание мышечных волокон. Нарушается питание гиалиновых хрящей. На первой стадии хрящ начинает размягчаться и отекать. Синовиальная оболочка по мере прогрессирования процесса постепенно обезвоживается, она уже не может моментально и быстро расправляться при физических нагрузках, а при необходимости - сжиматься.
На начальной стадии хондромаляция мыщелка бедренной кости может проявляться в виде несильной болезненности в области над коленом после непривычной физической нагрузки. Так продолжается несколько лет. Как следствие, уменьшается объем синовиальной жидкости.
В результате этого головки костей теряют свою стабильность положения в суставной капсуле и начинают двигаться хаотично. Это еще больше повышает давление в суставе. Хрящ начинает распадаться и истончаться, делится на части и растрескивается. Это уже вторая стадия хондромаляции. Среди ее проявлений:
- частая боль в колене, трудности подъема и спуска по лестнице;
- хруст при движениях;
- частые периоды воспаления и отечности в колене;
- хромота.
Хондромаляция 3 степени мыщелка бедренной кости характеризуется полным или частичным оголением головок костей, когда хрящ на их поверхности начинает замещаться грубыми костными наростами. Хрящ делится на волокна в нескольких слоях. Походка становится утиной. Завершается все деформирующим остеоартрозом коленного сустава.
На четвертой стадии разрушение хряща достигает кости. Из-за деформации хряща на 1-2 см происходит укорочение ноги на пораженной стороне. Самостоятельное передвижение становится невозможным. Появляется необходимость в эндопротезировании сустава.
Хондромаляция медиального мыщелка бедренной кости может приводить к развитию косолапости, плоскостопия и деформации голени.
Причины переломов
По силе травмы выделяют низко- и высокоэнергетические переломы. Первый тип возникает при падениях с высоты своего роста. Присущ пожилым, потому что кости у них зачастую уже страдают от остеопороза.
Высокоэнергетические связываются, например, с врезанием бампера в область коленного сустава, падением с большой высоты с неправильной постановкой ног, спортивными травмами. Чаще встречаются оскольчатые переломы, и они возникают обычно у молодых. Также они могут быть частичными, неполными (трещина) и полными.
Травмы бывают прямые и непрямые. Прямая травма колена - это результат, например, удара по колену сбоку, спереди, удара о приборную панель автомобиля при аварии, падения на колено; непрямая - падения с высоты.
Чаще всего страдает наружный латеральный мыщелок бедренной кости. На втором месте - перелом обоих мыщелков. И совсем редко страдает медиальный.
Y-образный перелом, возникающий при травме, когда имеется повреждение мыщелков бедренной кости, появляется при падении с большой высоты, когда ноги распрямлены и стопы сталкиваются с поверхностью первыми; при ударе по коленям при ДТП. Костная поверхность дробится на множество фрагментов.
Латеральный мыщелок бедренной кости ломается при сильном боковом ударе, при падении на колено. Любой перелом всегда сопровождается сильнейшей болью в момент удара. Она будет присутствовать в покое и при движении. Кроме нее присутствует скопление крови над коленом в губчатой части мыщелков. Даже прикасание к этой области сразу вызывает боль.
При смещении мыщелков голень будет вывернута в сторону. При повреждении медиального мыщелка бедренной кости она отклоняется внутрь (варусная деформация), латерального – наоборот (наружная, или вальгусная деформация).
При переломе обоих мыщелков нога укорачивается. Коленный сустав становится опухшим и покрасневшим, развивается отек, часто и кровоизлияние в нем. Движения практические невозможны из-за боли. Появляется патологическая подвижность сустава вбок.
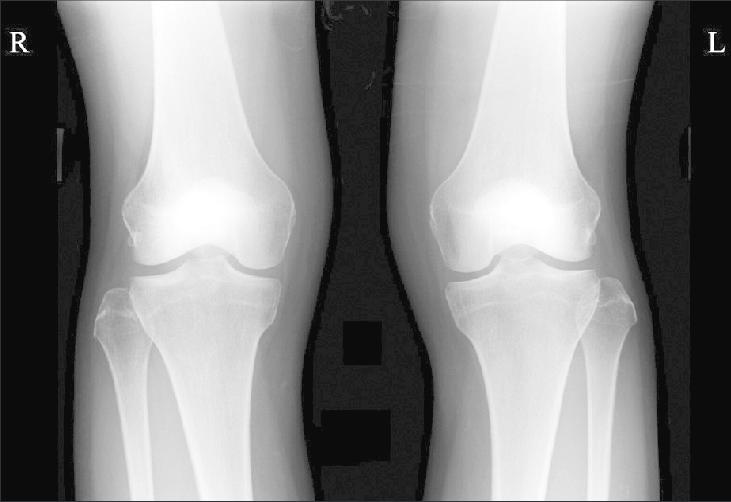
Для диагностики перелома мыщелков бедренной кости используется рентгенографическое исследование в 3 проекциях: переднезадней, боковой, косой.
Для уточнения применяется КТ. Главное правило при любом переломе – иммобилизация ноги и обездвиживание ее. Далее нужно вызвать скорую. Доставлять пострадавшего в больницу самим нельзя, потому что вы не сможете обеспечить правильное положение ноги.
При невыносимой боли можно дать анальгин. Полезно бывает отвлечь пострадавшего от боли каким-нибудь посторонним разговором.
Консервативное лечение
При консервативном лечении первым условием является удаление крови из полости сустава (гемартроз) специальным шприцом с толстой иглой после предварительной анестезии. Затем сустав обезболивают путем введения новокаина.
После этого на сустав накладывают гипс с окном на случай необходимости повторной пункции. В гипсе пациент будет находиться до 1-1,5 месяцев. Затем делают повторно рентген, чтобы проконтролировать срастание костей. Только после этого возможно проведение реабилитационных мероприятий.
Передвижение во всем этом периоде допускается исключительно на костылях. Через 3 месяца или даже позже будет разрешена нагрузка на сустав.
Постоянное вытяжение
При переломе без смещения может поражаться медиальный мыщелок бедренной кости или латеральный – принципиального различия нет. В тканях мыщелка возникает дефект в виде трещины. Поврежденную ногу слегка сгибают в колене и помещают ее на шину Белера. Она применяется для лечения переломов ноги методом скелетного вытяжения, которое осуществляется проведением через пяточную кость спицы, после чего на нее же подвешивается груз весом 4-6 кг. В таком положении пациент находится также 4-6 недель. Гипсовая повязка накладывается тоже на несколько недель. Нагрузка на место поражения разрешена не раньше чем через 4 месяца.
Оперативное лечение
Хирургическое вмешательство применяют при переломе со смещением (чаще ломается наружный мыщелок бедренной кости). Проводится под общим наркозом через 3-7 суток после травмы.
Делается разрез на колене и через него удаляются все ненужные последствия перелома в виде крови, жидкости, осколков, не подлежащих репозиции.
Внутрисуставные переломы со смещением – разряд тяжелых травм, при которых очень важным становится максимально точно восстановить суставную поверхность, устранив смещение отломков. Это необходимо потому, что после таких переломов легко развивается остеоартроз – тяжелейшее осложнение.
Если есть откол, захватывают внутренний мыщелок бедренной кости и крепят к кости длинным винтом, устанавливая на место. Применяют открытую репозицию с внутренней фиксацией. Оскольчатый перелом часто сопровождается внутренними кровотечениями.
Делают рентген, чтобы выявить перемещение осколков. Далее пациент находится на скелетном вытяжении. Гипсовая повязка – 1,5 месяца. Функциональность сустава восстановится не раньше 4 месяцев после перелома.
Удаление металлических элементов происходит через год, после предварительного повторного рентгена.
Если произошел импрессионный перелом мыщелка бедренной кости, при котором его губчатая ткань сминается, проводят операцию чрескостного остеосинтеза. Винты здесь бесполезны. Смещенный и вдавленный мыщелок ручным способом репозируют и фиксируют с вытяжением. Иногда становится возможным использование штифта - внутрикостного стержня с винтами.
Реабилитация и прогноз
Реабилитация начинается только после снятия гипса – это массаж, ЛФК, физиотерапия. Возможные осложнения переломов мыщелков - хондромаляции и рассекающий остеохондрит, остеоартроз.
Хондромаляции – это поражение хрящевой ткани с ее истончением и разрушением. При рассекающем остеохондрите (болезнь Кенига) происходит сначала размягчение хряща на каком-то участке, а затем он и вовсе отслаивается от кости, образуя суставную мышь. Патология достаточно редко встречается.
Посттравматический остеоартроз может развиться не только при внутрисуставном переломе, но и в дистальном отделе самой бедренной кости при условии нарушения ее биомеханической оси. Ось важна потому, что она обеспечивает правильное распределение нагрузки в коленном суставе. Тем не менее внутрисуставные переломы латерального мыщелка бедренной кости или медиального очень часто приводят к посттравматическому остеоартрозу. Он не протекает так уж безобидно и, в свою очередь, сопровождается болью, ограничением движений и нестабильностью сустава.
Кисты кости
Киста — полостное образование, наполненное жидкостью. Считается доброкачественным новообразованием. Типичное место формирования — длинные трубчатые кости.
В 60% она возникает в плечевом поясе, и только в 25% случаев бывает киста мыщелка бедренной кости, ключицы, грудины, таза, челюсти и черепа (по мере убывания). Согласно статистическим данным, кисты кости возникают у детей в возрасте от 10 до 15 лет. У взрослых это бывает редко, в основном у молодых мужчин до 30 лет.
Причины и группы риска
Причины появления кист не установлены и сегодня. Существуют только концепции, предполагающие причинным фактором недостаток питательных веществ и кислорода.
Основными причинными факторами в таких случаях считают:
- остеомиелит, артрит;
- патологию эмбриогенеза;
- дегенеративный процесс:
- остеоартроз;
- перелом, ушиб.
Современные взгляды на развитие костных кист состоят в том, что дефицит питания и гипоксия приводят к активации лизосомальных ферментов, которые ведут себя аутоагрессивно. Это приводит к скоплению жидкости и росту полости.
Виды патологии
В зависимости от своего содержимого, киста кости может быть:
- Солитарная – наполнена жидкостью, возникает у детей. В 3 раза чаще страдают мальчики. Поражаются крупные трубчатые кости.
- Аневризматическая – наполнена кровью, страдают в основном девочки и девушки в возрасте от 10 до 20 лет, чаще других поражается позвоночник.
Симптоматика патологии
Костная киста очень долгое время существует без всяких симптомов – до нескольких лет. Такое происходит потому, что она очень медленно растет.
Первыми признаками становятся сильные приступообразные боли, зависимые от движений и нагрузок. В покое болей нет.
- пальпаторная болезненность мягких тканей над областью кисты и отечность;
- нарушается работа и соседних суставов;
- пораженная кость увеличивается в размерах;
- если кость близко расположена к поверхности кожи, видна пальпаторная деформация кисты.
Для диагностики делается рентген, КТ или МРТ. Для выявления содержимого кисты проводят ее пункцию, от этого зависит и лечение ее. Выбор лечения зависит и от возраста пациента. Ребенку проводится только консервативное лечение.
Операции нежелательны, поскольку идет рост скелета. Дети после костной кисты восстанавливаются очень быстро, и в 90% случаев наступает излечение. Рецидивы у них редки. Профилактики кист не существует, поскольку причины их появления не выявлены.
Киста — опухолеобразное образование, представляющее собой полость с жидкостью. Имеет признаки доброкачественности. Её появление в тазобедренной области не редкость. Заболеванию свойственно располагаться в длинных трубчатых костях. Для подтверждения диагноза прибегают к рентгенологическому исследованию и другим современным видам диагностики. Чтобы предотвратить разрастание кисты, необходимо сразу приступать к лечению под контролем врача. Самостоятельное применение препаратов или народных средств чревато осложнениями, так как образование находится глубоко в кости и не поддается воздействию мазей, примочек.
Причины возникновения у взрослых и детей
По статистике киста в кости чаще всего диагностируется у детей и подростков в возрасте 5-15 лет. У взрослых проблема встречается реже. Вероятность, что образование трансформируется в злокачественное 1-2%. Если выполнять все рекомендации доктора, риски и вовсе сводятся к нулю.
Основные причины возникновения кисты на бедренной кости:
- воспалительный процесс: остеомиелит, артрит;
- патология эмбриогенеза;
- дегенеративный процесс: остеоартроз;
- травма: перелом, ушиб.
Факторами развития для перечисленных патологий являются нарушение кровообращения, кислородное голодание, недостаток питательных веществ и снижение прочности костной ткани. В результате кость бедра разрушается и в ней образуется полость — киста.
Виды образований
Кисты в области бедра классифицируют по нескольким критериям. В зависимости от места расположения они бывают:
- на бедренной кости;
- на шейке бедренной кости;
- на головке бедренной кости.
Также патология может поражать коленный или голеностопный суставы. В нижней части срадают большеберцовая и таранная кости.
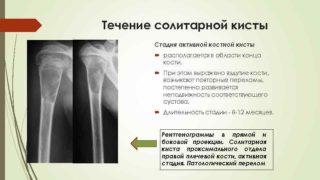
По типу жидкости, которой наполнены кисты, их подразделяют на два вида:
- Солитарные. Внутри прозрачная жидкость. Поражают крупные трубчастые кости. Чаще диагностируются у мужчин в возрасте 20-30 лет.
- Аневризматические. Внутри содержится кровь. Поражают костные структуры любых размеров, включая позвоночник.
Симптомы и этиология у кист разного вида отличаются. Именно поэтому перед назначением схемы лечения врач назначает комплексной обследование, чтобы установить точный размер и локализацию новообразования.
Симптомы патологии
Клиническая картина заболевания долгое время может протекать бессимптомно. Особенно в случае солитарной кисты бедренной кости или тазобедренного сустава. Часто патология обнаруживается случайно при переломах. Возможные признаки:
- небольшой отек;
- редкие и краткосрочные боли;
- хромота.
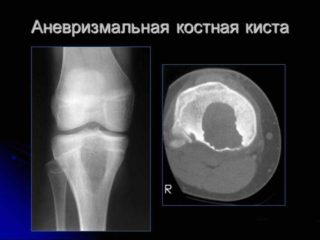
Аневризматическая киста имеет более яркую и выраженную симптоматику. Основные характеристики:
- повышение температуры тела;
- гиперемия кожи;
- сильная боль в области бедра;
- увеличивающийся отек;
- хромота;
- расширение подкожных вен;
- нарушение двигательных функций сустава.
Во время физических нагрузок боль становится нестерпимой и мешает выполнять привычные действия.
Диагностические мероприятия
От правильности диагноза зависит успех последующего лечения. Прогноз врача обязательно должен быть подтвержден современными методами диагностики. Наиболее точные из них:
В дальнейшем с помощью рентгена проводится контроль за эффективностью терапии.
Лечение кисты

Диагностированная киста подлежит удалению. Тип операции выбирается врачом в зависимости от продолжительности развития болезни, симптоматики и возраста пациента.
Патологический перелом шейки бедра у детей — парадоксальный способ уменьшения кистозной полости и постепенного восстановления костной ткани. У взрослых пациентов киста кости диагностируется крайне редко. В большинстве случаев бывает аневризмальной. При этом больные способны более адекватно перенести хирургическое лечение.
Киста бедренной кости у ребенка лечится следующим образом:
- При образовании размером более 2 см проводится декомпрессия: прокалывание стенки и промывание полости.
- Большие солитарные кисти пунктируются несколько раз в течение года, через каждые 1-2 месяца.
- Аневризмальные кисты прокалываются каждые 7-10 дней в течение 7-8 месяцев.
- Промытая полость заполняется антипротеолитическими препаратами.
- Для стабилизации лизосомных мембран и восстановления коллагеноза назначают кортикостероиды.
Для взрослых безоперационная схема лечения малоэффективна, а иногда — опасна возникновением рецидивов. Для восстановления костной системы обязательно хирургическое вмешательство.
Поражение аневризмальной кистой головки бедренной кости в 80% случаев отмечается у девочек. Тактики лечения:
- Консервативная.
- Иммобилизация тазобедренного сустава.
- Операция.
Последний вариант применяется только в том случае, если внутрикостные кисты в головке бедренной кости прогрессируют и полость увеличивается в размерах.

Заболевание шейки бедренной кости встречается редко, преимущественно у детей. Симптоматика одинаковая как для солитарного, так и для аневризматического образования. Варианты лечения:
- Консервативное, если отсутствует перелом.
- Операция — экскохлеация кистозной полости. Дополнительно проводится пластика удаленной части или заполнение дефекта.
Для восстановления опорно-двигательной функции прибегают к костной аллопластике или трансплантантам. Полное ремоделирование кости занимает около 1,5-2 лет.
Осложнения и прогноз
Неправильное или несвоевременное лечение кисты чревато осложнениями. Опасные среди них:
- сдавливание нервно-сосудистого пучка;
- тромбофлебит;
- появление контрактур;
- деформация конечности.
У пациентов до 17 лет прогноз в 87-90% случаев благоприятный. Это объясняется высокой способностью к регенерации в юном возрасте. Статистика положительного исхода лечения у взрослых — 65-70%. Не исключены рецидивы, период восстановления занимает более долгий период.
Профилактические меры
Самый результативный метод профилактики кист — регулярное посещение врача. Особенно это касается детей с предрасположенностью к заболеванию. Другие способы поддержания здоровья опорно-двигательной системы:
- полноценный и сбалансированный рацион;
- умеренные физические нагрузки;
- оберегание себя от переломов, ушибов.
Следует прислушиваться к своему организму в утренние и вечерние часы. В это время могут появляться первые симптомы — приглушенная боль, дискомфорт, онемение конечностей, проблемы с координацией движений.
Читайте также:

