Сравнительная характеристика доброкачественной и злокачественной опухолей таблица
Злокачественные опухоли отличают от доброкачественных не только по названиям. Именно деление опухолей на зло- и доброкачественные определяет прогноз и тактику лечения заболевания. Основные принципиальные различия доброкачественных и злокачественных опухолей представлены в табл. 16-1.
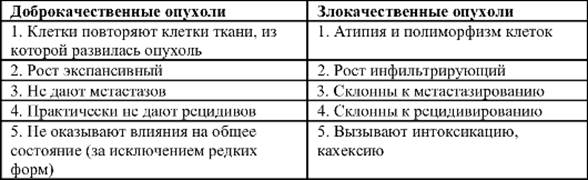
Таблица 16-1. Различия доброкачественных и злокачественных опухолей
Атипия и полиморфизм
Атипия и полиморфизм свойственны злокачественным опухолям. При доброкачественных опухолях клетки точно повторяют структуру клеток тканей, из которой произошли, или имеют минимальные отличия. Клетки злокачественных опухолей существенно отличны по строению и функции от своих предшественников. При этом изменения могут быть настолько серьёзными, что морфологически трудно, или даже невозможно определить из какой ткани, какого органа возникло новообразование (так называемые недифференцированные опухоли).
Характер роста
Доброкачественные опухоли характеризуются экспансивным ростом: опухоль растёт как бы сама по себе, увеличивается и раздвигает окружающие органы и ткани. При злокачественных опухолях рост носит инфильтрирующий характер: опухоль как клешнями рака захватывает, пронизывает, инфильтрирует окружающие ткани, прорастая при этом кровеносные сосуды, нервы и т.д. Темп роста значительный, в опухоли наблюдают высокую митотическую активность.
Метастазирование
В результате роста опухоли отдельные её клетки могут отрываться, попадать в другие органы и ткани и вызывать там рост вторичной, дочерней опухоли. Такой процесс называют метастазированием, а дочернюю опухоль - метастазом. К метастазированию склонны только злокачественные новообразования. При этом по своей структуре метастазы обычно не отличаются от первичной опухоли. Очень редко они имеют ещё более низкую дифференцировку, а потому более злокачественны. Существует три основных пути метастазирования: лимфогенный, гематогенный, имплантационный.
• Лимфогенный путь метастазирования - наиболее частый. В зависимости от отношения метастазов к пути лимфооттока выделяют антеградные и ретроградные лимфогенные метастазы. Наиболее яркий пример антеградного лимфогенного метастаза - метастаз в лимфатические узлы левой надключичной области при раке желудка (метастаз Вирхова).
• Гематогенный путь метастазирования связан с попаданием опухолевых клеток в кровеносные капилляры и вены. При саркомах костей часто возникают гематогенные метастазы в лёгких, при раке кишечника - в печени и т.д.
• Имплантационный путь метастазирования связан обычно с попаданием злокачественных клеток в серозную полость (при прорастании всех слоёв стенки органа) и уже оттуда - на соседние органы. Например, имплантационный метастаз при раке желудка в пространство Дугласа - самую низкую область брюшной полости.
Судьба злокачественной клетки, попавшей в кровеносную или лимфатическую систему, а также в серозную полость не предопределена окончательно: она может дать рост дочерней опухоли, а может быть уничтожена макрофагами.
Рецидивирование
Под рецидивом понимают повторное развитие опухоли в той же зоне после хирургического удаления или уничтожения с помощью лучевой терапии и/или химиотерапии. Возможность развития рецидивов - характерная черта злокачественных новообразований. Даже после кажущегося макроскопически полного удаления опухоли в области операции можно обнаружить отдельные злокачественные клетки, способные дать повторный рост новообразования. После полного удаления доброкачественных опухолей рецидивы не наблюдают. Исключение составляют межмышечные липомы и доброкачественные образования забрюшинного пространства. Это связано с наличием у таких опухолей своеобразной ножки. При удалении новообразования ножку выделяют, перевязывают и отсекают, но из её остатков возможен повторный рост. Рост опухоли после неполного удаления рецидивом не считают - это проявление прогрессирования патологического процесса.
Влияние на общее состояние больного
• Опухоли эндокринных органов. Их развитие повышает уровень выработки соответствующего гормона, что вызывает характерные общие симптомы. Феохромоцитома, например, выбрасывая в кровь большое количество катехоламинов, вызывает артериальную гипертензию, тахикардию, вегетативные реакции.
• Опухоли жизненно важных органов существенно нарушают состояние организма вследствие расстройства их функций. Например, доброкачественная опухоль головного мозга при росте сдавливает зоны мозга с жизненно важными центрами, что несёт угрозу для жизни больного. Злокачественная опухоль приводит к целому ряду изменений в общем состоянии организма, получивших название раковая интоксикация, вплоть до развития раковой кахексии (истощения). Это связано с быстрым ростом опухоли, расходом ею большого количества питательных веществ, энергетических запасов, пластического материала, что естественно обедняет снабжение других органов и систем. Кроме того, быстрый рост образования часто сопровождает некроз в его центре (масса ткани увеличивается быстрее, чем количество сосудов). Происходит всасывание продуктов распада клеток, возникает перифокальное воспаление.
ОТЛИЧИЯ ДОБРОКАЧЕСТВЕННЫХ И ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
И ДИАГНОСТИКА
КЛИНИКА
В основе классификации всех опухолей лежит их деление на доброкачественныеи злокачественные.
При названии всех доброкачественных опухолей к характеристике ткани, из которой они произошли, добавляют суффикс -ома: липома, фиброма, миома, хондрома, остеома, аденома, ангиома, невринома и т. д. Если в новообразовании имеется сочетание клеток разных тканей, соответственно звучат и их названия: липофиброма, нейрофиброма и пр.
Все злокачественные новообразования разделяют на две группы опухоли эпителиального происхождения — раки опухоли соединительнотканного происхождения — саркома.
Злокачественные опухоли отличаются от доброкачественных не только по названиям. Именно деление опухолей на зло- и доброкачественные определяет прогноз и тактику лечения заболевания.
Основные принципиальные отличия доброкачественных и злокачественных опухолей редставлены в таблице 16.1.
Таблица 16.1
| Доброкачественные опухоли | Злокачественные опухоли |
| 1, Клетки повторяют клетки ткани, из которой развилась опухоль | 1. Атипия и полиморфизм клеток |
| 2. Рост экспансивный | 2. Рост инфильтрирующий |
| 3. Не дают метастазов | 3. Склонны к метастазированию |
| 4. Практически не дают рецидивов | 4. Склоииы к рецидивироваиию |
| 5. Не оказывают влияния на общее состояние (за исключением редких форм) | 5. Вызывают интоксикацию, кахексию |
(1) АТИПИЯ И ПОЛИМОРФИЗМ
Атипия и полиморфизм более свойственны злокачественным опухолям. При доброкачественных опухолях их клетки точно повторяют структуру клеток тканей, из которой произошли, или имеют минимальные отличия. Клетки злокачественных опухолей существенно отличаются по строению Ифункции от своих предшественников. При этом изменения могут быть настолько серьезными, что морфологически трудно, а порой и невозможно определить, из какой ткани, какого органа развилось новообразование (так называемые недифференцированные опухоли).
(2) ХАРАКТЕР РОСТА
Доброкачественные опухоли характеризуются экспансивным ростом:опухоль растет как бы сама в себе, увеличивается и раздвигает собой окружающие органы и ткани.
При злокачественных опухолях рост носит инфильтрирующий характер:опухоль как клешнями рака захватывает, пронизывает, инфильтрирует окружающие ткани, прорастая при этом кровеносные сосуды, нервы и т. д. При этом темп роста высокий, в опухоли наблюдается высокая митотическая активность.
(3) МЕТАСТАЗИРОВАНИЕ
В результате роста опухоли отдельные ее клетки могут отрываться, попадать в другие органы и ткани и вызывать там рост вторичной, дочерней опухоли. Такой процесс получил название метастазирование, а дочернюю опухоль называют метастазом.
К метастазированию склонны только злокачественные новообразования. При этом по своей структуре метастазы обычно не отличаются от первичной опухоли. Очень редко они имеют еще более низкую дифферен-цировку, а потому более злокачественны.
Существует три основных пути метастазирования:
а) Лимфогенный путь метастазирования
Лимфогенный путь метастазирования является наиболее частым. В зависимости от отношения метастазов к пути лимфооттока выделяют ан-теградные и ретроградные лимфогенные метастазы. Наиболее яркий пример антеградного лимфогенного метастаза — метастаз в лимфатические узлы левой надключичной области при раке желудка (метастаз Вирхова).
б) Гематогенный путь метастазирования
Гематогенный путь метастазирования связан с попаданием опухолевых клеток в кровеносные капилляры и вены. При саркомах костей часто наблюдаются гематогенные метастазы в легких, при раке кишечника — в печени и т. д.
в) Имплантационный путь метастазирования
Имплантационный путь метастазирования связан обычно с попаданием злокачественных клетокв серозную полость (при прорастании всех слоев стенки органа) и уже оттуда — на соседние органы. Например, имплантационный метастаз при ракежелудка в пространство Дугласа — самую низкую область брюшной полости. Судьба злокачественной клетки, попавшей в кровеносную или лимфатическую систему, а также в серозную полость не предопределена окончательно: она может дать рост дочерней опухоли, а может быть уничтожена макрофагами.
(4) РЕЦИДИВИРОВАНИЕ
Под рецидивом понимают повторное развитие опухоли в той же зоне после хирургического удаления или уничтожения с помощью лучевой или химиотерапии. Возможность развития рецидивов — характерная черта злокачественных новообразований. Даже после казалось бы макроскопически полного удаления опухоли в области операции остаются отдельные злокачественные клетки, способные дать повторный рост новообразования. После полного удаления доброкачественных опухолей рецидивы не наблюдаются. Исключение составляют межмышечные липомы и доброкачественные образования забрюшинного пространства. Это связано с наличием у таких опухолей своеобразной ножки. При удалении новообразования опухоли ножку выделяют, перевязывают и отсекают, но из ее остатков возможен повторный рост.
Рост опухоли после неполного ее удаления рецидивом не считается, а является проявлением прогрессирования патологического процесса.
(5) ВЛИЯНИЕ НА ОБЩЕЕ СОСТОЯНИЕ БОЛЬНОГО
Опухоли эндокринных органов. Их развитие повышает уровень выработки соответствующего гормона, что вызывает характерные общие симптомы. Феохромоцитома, например, выбрасывая в кровь большое количество катехоламинов, вызывает артериальную гипертензию, тахикардию, вегетативные реакции.
Опухоли жизненно важных органов существенно нарушают состояние организма вследствие нарушения их функции. Например, доброкачественная опухоль головного мозга при росте сдавливает зоны мозга с жизненно важными центрами, что несет в себе угрозу для жизни больного.
Злокачественной опухоли приводит к целому ряду изменений в общем состоянии организма, получивших название раковая интоксикация, вплоть до развития раковой кахексии (истощения). Это связано с быстрым ростом опухоли, расходом ею большого количества питательных веществ, энергетических запасов, пластического материала, что естественно обедняет снабжение других органов и систем. Кроме того, быстрый рост образования часто сопровождается некрозом в его центре (масса ткани увеличивается быстрее, чем успевает образоваться сосудов), что ведет к всасыванию продуктов распада клеток, развитию перифокального воспаления.
2. КЛАССИФИКАЦИЯ ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
Классификация доброкачественных опухолей проста. Они разделяются на виды в зависимости от ткани, из которой произошли.
Фиброма — опухоль соединительной ткани* Липома — опухоль жировой ткани. Миома — опухоль мышечной ткани (рабдомиома — поперечно-полосатой, лейомиома — гладкой) и так далее. Если в опухоли представлены два и более видов тканей, они носят соответствующие названия: фибролипома, фиброаденома, фибромиома и пр.
3. КЛАССИФИКАЦИЯ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
Классификация злокачественных новообразований, также как и доброкачественных, связана прежде всего с видом ткани, из которой произошла опухоль.
Эпителиальные опухоли получили название рак (карцинома, канцер).В зависимости от происхождения при высокодифференцированных новообразованиях это название уточняется; плоскоклеточный ороговеваю-щий рак, аденокарцинома, фолликулярный и папиллярный рак и пр. При низкодифференцированных опухолях возможна конкретизация опухоли по форме клеток: мелкоклеточный рак, перстневидно-клеточный рак ит. д.
Опухоли из соединительной ткани называют саркомами.При относительно высокой дифференцировке наименование опухоли повторяет название ткани, из которой она развилась: липосаркома, миосарко-ма и т. д.
Большое значение в прогнозе при злокачественных новообразованиях имеет степень дифференцировки опухоли — чем она ниже, тем быстрее ее рост, больше частота метастазов и рецидивов.
В настоящее время общепринятыми считаются международная классификация TNM и клиническая классификация злокачественных опухолей.
(1) КЛАССИФИКАЦИЯ TNM
Классификация TNM является общепринятой во всем мире. В соответствии с ней при злокачественной опухоли дается отдельная характеристика следующих параметров:
Т(tumor) — величина и местное распространение опухоли,
N (nodes) — наличие и характеристика метастазов в регионарных
лимфатических узлах, М (metastasis) — наличие отдаленных метастазов.
В дополнение к своему первоначальному виду классификация
была позднее расширена еще двумя характеристиками: G (gradus) — степень злокачественности
Р (penetration) — степень прорастания стенки полого органа (только для опухолей желудочно-кишечного тракта).
а) Т(tumor)
Характеризует размеры образования, распространенность на отделы пораженного органа, прорастание окружающих тканей.
Для каждого органа существуют свои конкретные критерии градации указанных признаков. Для рака толстой кишки, например, возможны следующие варианты:
Т0— признаки первичной опухоли отсутствуют Tis(in situ) — внутриэпителиальная опухоль Тх— опухоль занимает незначительную часть стенки кишки Т2— опухоль занимает половину окружности кишки Т3— опухоль занимает более 2/3 или всю окружность кишки, суживая просвет
Т4— опухоль занимает весь просвет кишки, вызывая кишечную непроходимость и (или) прорастает в соседние органы.
Для опухоли молочной железы градация осуществляется по размерам опухоли (в см), для рака желудка по степени прорастания стенки и распространения на его отделы (кардия, тело, выходной отдел) и т. д.
Особой оговоренности требует стадия рак tin situ* (рак на месте). При этой стадии опухоль расположена только в эпителии (внутриэпи-телиальный рак), не прорастает базальную мембрану, а значит, не прорастает кровеносные и лимфатические сосуды. Таким образом на этой стадии злокачественная опухоль лишена еще инфильтрирующего характера роста и принципиально не может дать гематогенного или лим-фогенного метастазирования.
Перечисленные особенности рака in situ обусловливают значительно более благоприятные результаты лечения подобных злокачественных новообразований.
Характеризует изменения в регионарных лимфатических узлах. Для рака желудка, например, приняты следующие типы обозначений:
Nx — о наличии (отсутствии) метастазов в регионарных лимфатических узлах нет данных (больной недообследован, не оперирован);
N0— в регионарных лимфатических узлах метастазов нет;
Nx — имеются метастазы в лимфатические узлы по большой и малой кривизне желудка (коллектор 1 порядка);
N2 — имеются метастазы в препилорические, паракардиальные лимфатические узлы, в узлы большого сальника— удали-мые при операции (коллектор 2 порядка);
N3 — метастазами поражаются парааортальные лимфатические узлы — неудалимые при операции (коллектор 3порядка). Градации N0 и Nx — общие практически для всех локализаций опухоли. Характеристики N, — N3 — различны (так могут обозначать поражение разных групп лимфатических узлов, величину и характер метастазов, одиночный или множественный их характер).
в) М (metastasis)
Обозначает наличие или отсутствие отдаленных метастазов: М0 — отдаленных метастазов нет Мх — отдаленные метастазы есть (хотя бы один).
г) G (gradus)
Характеризует степень злокачественности.
При этом определяющим фактором является гистологический показатель — степень дифференцировки клеток. Выделяют три группы новообразований:
Gx — опухоли низкой степени злокачественности (высокодиффе-
ренцированные); G2— опухоли средней степени злокачественности (низкодиффе-
G3 — опухоли высокой степени злокачественности (недифференцированные).
д) Р(penetration)
Параметр вводится только для опухолей полых органов и показывает степень прорастания их стенки:
Pj— опухоль в пределах слизистой оболочки Р2— опухоль прорастает в подслизистую оболочку Р3— опухоль прорастает мышечный слой (до серозного) Р4— опухоль прорастает серозную оболочку и выходит за пределы органа.
В соответствии с представленной классификацией диагноз может звучать, например, так: рак слепой кишки T2NlM0GlP2. Классификация очень удобна, так как детально характеризует все стороны злокачественного процесса.
В то же время она не дает обобщенных данных о тяжести процесса, возможности излечения от заболевания. Для этого применяется клиническая классификация опухолей.
(2) КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ
При клинической классификации все основные параметры злокачественного новообразования (размер первичной опухоли, прорастание в окружающие органы, наличие регионарных и отдаленных метастазов) рассматриваются в совокупности.
Выделяют четыре стадии заболевания:
/ стадия — опухоль локализована, занимает ограниченный участок, не прорастает стенку органа, метастазы отсутствуют. 77стадия — опухоль больших размеров, не распространяется за пределы органа, возможны одиночные метастазы в регионарные лимфатические узлы.
стадия — опухоль больших размеров, с распадом, прорастает всю стенку органа или опухоль меньших размеров со множественными метастазами в регионарные лимфатические узлы.
стадия — прорастание опухоли в окружающие органы, в том числе неудалимые (аорта, полая вена и т. д.), или любая опухоль с отдаленными метастазами.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Доброкачественные опухоли растут медленно, не способны к инвазии окружающих тканей и метастазированию, морфологически идентичны или похожи на нормальные клетки-предшественники и формируют характерные для данной ткани высокодифференцированные структуры.
| Критерий | Доброкачественные опухоли |
| Поверхность | гладкая, бывает капсула |
| Размер | чаще небольшие, но могут достигать огромных размеров |
| Скорость роста | меньше |
| Прогноз | благоприятный, даже без лечения |
| Характер роста | экспансивный (раздвигающий), экзофитный |
| Степень дифференцировки | выше, нет катаплазии, клетки мономорфны |
| Митотический индекс | соответствует нормальной ткани |
| Кровеносные сосуды | нормальные |
| Дегенеративные изменения | минимальны |
| Метастазирование | нет |
| Генетический аппарат | нормальный кариотип и содержание ДНК |
2… Гемангиома.
Это доброкачественная опухоль, развивающаяся из кровеносных сосудов, являются самыми распространенными сосудистыми образованиями грудного и раннего детского возраста. По своему происхождению гемангиомы могут быть отнесены как к истинным опухолям, так и к новообразованиям дизонтогенетической природы гамартомам.
Гемангиомы могут быть врожденными (подавляющее большинство) и приобретенными.
Локализация гемангиом самая разнообразная: кожа лица, слизистая оболочка твердого или мягкого неба и альвеолярного отростка, дно полости рта, язык, очень редко в кости. Гемангиомы мягких тканей челюстно-лицевой области и шеи могут сочетаться с поражением костей лицевого скелета, может приобретать инфильтративный рост с разрушением окружающих тканей. Очень редко эти сосудистые опухоли озлокачествляются. Гемангиомы могут быть артериальными (развиваются из сосудов артериального типа) иливенозными (развиваются из сосудов венозного типа).
По строению различают следующие виды гемангиом:
капиллярная (плоская, сенильная) — состоят из мелких сосудов капиллярного типа, окруженных соединительной тканью;
ветвистая (гроздевидная) — представлена клубком широких и извитых сосудов; кавернозная (пещеристая) — состоит из расширенных сосудистых полостей, выстланных одним слоем эндотелия и разграниченных перегородками из соединительной ткани;
смешанная (разные участки опухоли представлены отдельными видами строения).
В зависимости от глубины залегания, гемангиомы разделены на поверхностные (располагаются в толще кожи или слизистой оболочки и подлежащей клетчатке) и глубокие (прорастают в толщу мышц и костную ткань), а по распространенности — ограниченные и диффузные.
Клиника. Капиллярные гемангиомывнешне проявляются в виде тестоватой припухлости (в толще мягких тканей) или пятен, локализованных на кожных покровах или слизистой оболочке, ярко красного (артериальные) или синюшного (венозные) цвета. Размеры варьируют. При надавливании на нее окраска резко бледнеет, а иногда и исчезает. Гемангиома может прорастать вглубь тканей и поражать смежные анатомические зоны: лицо, губу, дно полости рта, боковую стенку глотки, мягкое небо и т.д. Гемангиома увеличивается в размерах при наклоне головы и физической нагрузке.Сосудистые опухоли безболезненные при пальпации. Характерна сжимаемость опухоли, неравномерная консистенция: в одних участках мягкая, а в других более плотная. В полости рта гемангиомы могут изъязвляться, инфильтрироваться и осложняться обильными кровотечениями.
Патанатомия.В большинстве своем гемангиомы состоят из сплошной массы своеобразных сосудов, выстланных эндотелием и бедной соединительнотканной стромы. В некоторых случаях сосудистые опухоли могут быть представлены большим количеством фиброзной ткани (гемангиофибромы), лимфоидной ткани (землимфангиомы) или содержать значительное число нервных и фиброзных волокон (нейроангиофибромы),
Для диагностики гемангиом и используют специальные методы обследования:
· рентгенография костей лицевого скелета:
· ангиография с помощью контрастных веществ
· исследование картины крови для выявления тромбоцитопении, анемии и других возможных изменений.
Лечение.При выборе метода лечения гемангиомы необходимо учитывать вид опухоли, ее размеры, локализацию, возраст и общее состояние больного.
Основные методы лечения:
Криодеструкция жидким азотом. Основана на воздействии низкой локальной температуры на ткань сосудистого новообразования. Эффективна только при поверхностных капиллярных гемангиомах. Возможны осложнения в виде некрозов.
Электрокоагуляция основана на воздействии высокой температуры на опухолевую ткань. Эффект отмечен только при поверхностно расположенных и небольших гемангиомах.
Лучевая терапия в настоящее время используется с большой осторожностью.
Склерозирующая терапия имеет довольно широкое использование. Для ее проведения применяется этиловый спирт на растворе анестетика.
Метод склерозирующей терапии основан на том, что путем проведения пункции гемангиомы из нее извлекают кровь (одновременно блокируя ее приток и отток к новообразованию) и вводят склерозирующее химическое вещество.
Гармональная терапия- внутри опухолевое введение кортикостероидов.
Ультозукотераприя - озвучивание области опухоли.
Иссечение опухоли. Хирургическому лечению подлежат только те гемангиомы, которые могут быть иссечены в пределах здоровых тканей без значительного косметического дефекта. Наиболее приемлемым является радикальное удаление сосудистой опухоли с последующейкожной пластикой.
Комбинированный способ лечения включает использование прошивания, введения химических склерозирующих растворов или других нехирургических методов лечения, а также частичное иссечение опухоли. Этот способ лечения показан при обширных гемангиомах.
3… Для обнаружения онкозаболеваний, специалисты, прежде всего, обращают внимание на органы, наиболее часто поражаемые раком: язык, слизистая полости рта, кожа лица и рук, губы.
Основными методами диагностики являются следующие виды исследований:
· физикальное и рентгенологическое обследование,
Физикальное обследование
При осмотре кожных покровов врач осматривает кожные покровы пациента на наличие незаживающих длительное время трещин, язв, пигментации, бородавок (которые растут), уплотнений. При выявлении данных симптомов, пациента направляют на детальное обследование к врачу-дерматологу.
Стоматологи перед выполнением работы осматривают полость рта на наличие язв слизистой оболочку губ или рта. Если после лечения данные дефекты не проходят в течение двух недель, пациента осматривает врач-онколог.
Обязательным является исследование состояния лимфоузлов. При обнаружении аномальных изменений проводится ультразвуковое исследование или сканирование.
Рентген
Задача обследования заключается в выявлении первичной локализации опухоли и установлении диагноза. Рентгенологическое обследование основывается на симптоматике, определяющей расположение и форму опухоли.
Рентгенодиагностика, проведенная после проведения лечения, дает возможность оценить его результативность, выявить наличие рецидива и определить дальнейшее лечение.
Компьютерная томография
Метод основывается на изготовлении рентгеновских снимков тканей или органов при помощи ЭВМ. КТ более чувствительна, чем рентген, дает возможность получить четкие и качественные снимки опухоли, позволяет определить точные размеры новообразования.
А, Д. При распространенных опухолевых поражениях часто возникает кахексия, связанная с продукцией кахектина - ФНО, который приводит к преобладанию катаболических процессов в организме и к мобилизации жира из жировых депо, поэтому в эпикарде жировая клетчатка отсутствует, т.е. происходит мобилизация жира из жировых депо, развивается атрофия внутреннего органа.
В миокарде, печени, скелетных мышцах развивается бурая атрофия с сопровождением появления в клетках липофусцина. Липофусцин придает органам бурый цвет.
Увеличение жировой клетчатки в эпикарде происходит при гиперли-пидемии.
Печень увеличена, дряблой консистенции и глинистого вида при жировой дистрофии печени. В легких при сердечно-сосудистой недостаточности развивается бурая индурация.
Педагогический контроль
7 - 1 в, 2 г, 3 а, 4 д, 5 б.
К вторичным опухолевым изменениям относят кровоизлияние, некроз, петрификацию, ослизнение, воспаление.
Инкапсуляция - не вторичный признак опухоли, а экспансивный рост доброкачественной опухоли.
Единственным абсолютно достоверным признаком злокачественности опухоли является ее способность метастазировать. Морфологические критерии а, б, в также являются объективными, но не абсолютными, поскольку эти признаки можно отнести и к доброкачественным опухолям.
10 - 1 а, 2 а, б, в, г.
Доброкачественные опухоли обладают только признаками тканевого атипизма (неправильное соотношение паренхимы и стромы, неправильные размеры и формы тканевых структур). Обладают экспансивным ростом, т.е. окружены соединительнотканной капсулой.
Злокачественные опухоли обладают не только тканевым, но и клеточным атипизмом, инфильтрируют окружающие ткани, метастазируют. 11 - а, в, г, д.
Основное свойство опухоли - атипизм. Он может проявляться изменением структуры (морфологический атипизм: тканевый и клеточный), изменениями метаболизма (биохимический), антигенного состава клеток опухоли и изменением ее функции. Органного атипизма не существует.
12. У женщины липома, что подтверждено результатами биопсии.
13. Аденома предстательной железы.
Клетки самых разных злокачественных опухолей могут оказаться в плевральной жидкости (при прорастании в плевральную полость прилежащих тканей или при метастатическом поражении). Чаще всего в плевральной полости обнаруживают клетки рака молочной железы (у женщин) и рака легкого (у мужчин).
Фиброаденома - часто встречаемая доброкачественная опухоль молочной железы, наблюдается преимущественно в возрасте 20-35 лет. Состоит из железистых протоков, образованных кубическим или цилиндрическим эпителием без признаков атипизма и большого количества соединительной ткани. Во время беременности опухоль увеличивается, а с возрастом регрессирует. Макроскопически имеет вид плотного, подвижного, безболезненного, хорошо отграниченного узла белого цвета.
Фибромиома - доброкачественная опухоль и не обладает инфильтрирующим ростом. Остальные признаки характерны для данной опухоли.
РАЗДЕЛ II
ОСНОВЫ ЧАСТНОЙ ПАТОЛОГИИ
Глава 12
БОЛЕЗНИ СИСТЕМЫ КРОВООБРАЩЕНИЯ. БОЛЕЗНИ СЕРДЦА
Система кровообращения объединяет все органы и ткани в одно целое. Она обеспечивает снабжение тканей кислородом и продуктами обмена, поддерживает температуру тела и необходимые физиологические показатели, в пределах которых возможна жизнь, т.е. обеспечивает гомеостаз.
Система кровообращения обладает исключительно большими компенсаторно-приспособительными возможностями, поэтому в условиях патологии, когда на различные органы и системы падает повышенная нагрузка, ей принадлежит важная роль.
От деятельности системы кровообращения часто зависят исходы большинства болезней, сохранение жизни. Смерть наступает при прекращении работы сердца.
Болезни сердечно-сосудистой системы имеют ведущее значение в патологии современного человека и занимают первое место среди причин смертности. Среди болезней системы кровообращения ведущее место принадлежит атеросклерозу, гипертонической болезни, ишеми-ческой болезни сердца, инфаркту миокарда, которые сопровождены нарушением работы сердца.
Последнее изменение этой страницы: 2017-01-18; Нарушение авторского права страницы
Читайте также:

