Сосудистые мальформации сосудистые опухоли
Инфекционные грануломы
Эта патология рассматривается вместе с опухолями головного мозга (ОГМ) по тем же причинам, что и кисты — необходимость проведения дифференциального диагноза и нередкая необходимость хирургического пособия.
Инфекционные грануломы и паразитарные кисты (цистицерки и эхинококки) составляют незначительную группу заболеваний головного мозга.
Современное состояние общества требует возвращения к проблеме туберкулеза головного мозга, которая еще 12-15 лет назад казалась почти полностью исчерпанной. Туберкуломы головного мозга, будучи по своей природе инфекционными гранул омами, образуются в нем вторично при наличии первичного туберкулезного очага в том или ином органе больного. На вскрытии 8322 умерших от туберкулеза легких и менингита туберкуломы были выявлены у 31.
Туберкуломы головного мозга у взрослых встречаются редко — в 0,87-8,8% при заболевании туберкулезом легких и в 12,2% — при туберкулезных поражениях центральной нервной системы (ЦНС). Солитарные туберкуломы чаще всего встречаются в мозжечке, стволе головного мозга или его оболочках и редко — в больших полушариях.
В литературе отмечается связь частоты туберкулом головного мозга с географическим и социально-экономическим положением различных стран. В США они встречаются значительно реже, чем в Португалии или Северной Африке. Туберкуломы составляют до 5-8% внутричерепных новообразований у людей в развивающихся странах. При ранней диагностике туберкулеза и назначении специфической терапии они встречаются редко (меньше чем 0,5%).
Туберкуломы головного мозга чаще возникают в детском и юношеском возрасте, реже — среди взрослых. Они обычно локализуются в мозге в виде одиночных очагов различной величины, начиная от лесного и грецкого ореха до размеров крупной сливы. Последние обычно наблюдаются в больших полушариях, где их рост длительное время протекает без клинических проявлений. Однако в половине случаев встречаются множественные очаги, группирующиеся в одном месте или же разбросанные на отдалении друг от друга.
Гистологическое строение туберкуломы головного мозга ничем не отличается от строения туберкулезного бугорка в других органах. Как и в последних, туберкуломы мозга представляют собой слабо васкуляризированную грануломатозную ткань с гигантскими многоядерными клетками, склонную к творожистому перерождению, обызвествлению и даже нагноению. Обычным исходом туберкулом, особенно субтенториальных, является туберкулезный менингит, от которого, как правило, и погибали больные в дострептомициновую эру.
Поставить диагноз туберкулезного поражения головного мозга часто оказывается весьма трудно. Больные поступают с симптомами менингита, менинго-энцефалита, внутричерепной гипертензией и с очаговой неврологической симптоматикой раздражения или выпадения, нарастающей в течение нескольких месяцев или лет.
При этом до 2/3 больных не имеют признаков системного туберкулеза и у 50% из них отмечается нормальная рентгенограмма легких. При анализе ликвора может наблюдаться легкое повышение белковых фракций и нормальная концентрация глюкозы. По клиническому течению туберкуломы могут быть схожи с глиомами, менингиомами, новообразованиями задней черепной ямки.
Хронический ограниченный туберкулезный менингит характеризуется локальным утолщением мягкой мозговой оболочки в виде плотных бляшек, состоящих из массы слившихся между собой узелков величиной с горошину серо-желтого цвета. На внутренней поверхности твердой мозговой оболочки встречаются отдельные бугорки такого же цвета. Пораженный участок мягкой мозговой оболочки выступает над поверхностью мозга, создавая впечатление изолированной опухоли. На этом участке мозговое вещество атрофично. Встречаются сероватого цвета тяжи, проникающие из мягкой мозговой оболочки в поверхностные слои коры.
При гистологическом исследовании отмечается утолщение мягкой мозговой оболочки за счет разрастания специфической туберкулезной грануляционной ткани, в которой разбросаны отдельные гигантские клетки и могут встречаться участки казеозного некроза. Эта грануляционная ткань из мягкой оболочки, разрастаясь, проникает вверх в твердую мозговую оболочку и спаивает ее с мягкой, одновременно распространяясь глубоко в вещество мозга и разрушая его. Среди грануляционной ткани встречаются сосуды с поражением всей толщи их стенки.
При расположении патологического очага на медиальной поверхности мозга в процесс может быть вовлечена стенка сагиттального синуса, а в области передневерхней поверхности полушария мозжечка — поперечный синус. При расположении туберкуломы в передненижнем отделе полушария мозжечка поражаются черепные нервы, обусловливая соответствующую симптоматику.
За 25 лет работы нейрохирургического отделения Мариинской (быв. им. Куйбышева) больницы среди 2000 больных с опухолями ЦНС туберкуломы выявлены лишь в 4 случаях.
Гуммы — воспалительные образования при третичном сифилисе, развиваются, как правило, в твердой мозговой оболочке, но в дальнейшем переходят на мягкую. Имеют округлую форму серовато-красного цвета. За указанный выше период времени нами встречены 4 случая изолированных гумм. Две из них удалены оперативно, две — лечены медикаментозно.
Цистицеркоз головного мозга вызывается личинками свиного цепня. За последние 25 лет цистицеркоз головного мозга на материале РНХИ им. А. Л. Поленова отмечен в 3 случаях.
Эхинококкоз головного мозга вызывается личинками эхинококка. Встречается редко. Представляет собой кисту белесоватого цвета, диаметром 9-15 см. Стенки кисты состоят из наружной хитиновой оболочки, изнутри выстланной зародышевым слоем. Последний является источником развития дочерних пузырей.
Сосудистые мальформации
Рассмотрение этого вида патологии вместе с ОГМ обусловлено двумя причинами. Первая — та же, которую мы указывали при описании кист и инфекционных гранулем — необходимость дифференциальной диагностики. Вторая более сложная и связана с тем, что, несмотря на общепринятое (даже исходя из названия) отношение к этой патологии как к порокам развития, последние сведения указывают на их родство с истинными бластомами.
Пороки развития сосудов, или сосудистые мальформации центральной нервной системы — сборная группа нозологических форм, представленная различными вариантами ангиодисплазий, часть из которых присуща только нервной системе (например, болезнь Стерджа-Вебера или варикоз вены Галена), а часть (большая) встречается и в других органах человека (кавернозные и рацемозные ангиомы). Сюда же включены персистирующие эмбриональные сосуды, а также всякого рода патологические шунты и фистулы.
Поскольку классификация сосудистых мальформаций имеет самостоятельное значение, мы считаем целесообразным ее привести.
I. Ангиоматозные пороки развития
1. Кавернозные
2. Промежуточные
3. Рацемозные:
телеангиоэктазии венозные
артериовенозные (в том числе с варикозом вены Галена)
артериальные
Сочетанные в пределах ЦНС:
факоматозы
болезнь Стерджа-Вебера
синдром Клиппеля-Треноне
редкие и недостаточно доказанные факоматозы
II. Неангиоматозные пороки развития
1. Варикоз (в том числе изолированный варикоз вены Галена)
2. Артериовенозные (синусные) фистулы и соустья (в том числе с варикозом вены Галена)
3. Персистирующие эмбриональные сосуды.
Примечание: все варианты ангиоматозных мальформаций и варикоз могут быть представителями особой в клинико-анатомическом отношении группы — микромальформаций, размеры которых не превышают 1,5 см.
Кавернозные пороки развития сосудов (кавернозные ангиомы) составляют около 5-13% всех сосудистых аномалий головного мозга, возраст больных колеблется от 20 до 50 лет (в среднем 23,5 года). Локализация разнообразна, однако чаще всего их обнаруживают супратенториально в белом веществе больших полушарий, а субтенториально — в веществе моста.
Размеры каверном колеблются от очень мелких (микромальформаций) до гигантских, занимающих несколько долей. В среднем они равны 0,5-4,5 см. Нередко (до 25-50% случаев) кавернозные мальформации множественны.
Макроскопически кавернома выглядит как темно-красный, почти черный очаг (рис. 31) и напоминает небольшую гематому, периферия образования окрашена в желтый цвет. Иногда имеется обызвествление и сопутствующие кисты.
Микроскопическое строение практически не отличается от своих аналогов в других органах. Это сосудистые синусоидные или полигональные полости различных размеров, разделенные соединительнотканными перегородками (рис. 32), которые выстланы эндотелием и являются общими для нескольких смежных полостей (рис. 33).

Рис. 32. Гистологическое строение кавернозной мальформации

Рис. 33. Ультраструктурное строение кавернозной мальформации. Сканирующая электронная микроскопия.
Размер артериовенозных мальформации колеблется от микроскопических (один из вариантов микромальформаций) до весьма крупных, занимающих несколько долей. В типичных случаях клубок извитых сосудов, расположенных в мягкой мозговой оболочке, распространяется в виде пирамиды в сторону бокового желудочка, достигая иногда его эпендимы.

Рис. 34. Телеангиэктазии

Рис. 35. Венозная мальформация мягкой мозговой оболочки

Рис. 36. Артериовенозная мальформация. Общий вид.
Микроскопически артериовенозные мальформации состоят из многочисленных сосудов различного диаметра и строения (рис. 37). Часть из них располагается среди структур субарахноидального пространства, другие — в паренхиме. В артериях, являющихся компонентами порока развития, возможно значительное уплотнение интимы с формированием значительных выбуханий.

Рис. 37. Артериовенозная мальформация
Внутренняя эластическая мембрана нередко подвергается дегенеративным изменениям — расщеплению, фрагментации и т. д. Многие из сосудов порока являются расширенными тонкостенными венами, местами также с очаговыми утолщениями интимы. Нередко из-за выраженных изменений однозначно оценить тип сосуда (артерия или вена) не представляется возможным. В просветах сосудов могут быть либо пристеночные, либо обтурирующие тромбы. В части из них выявляется ре-канализация.
В заключенном между сосудами веществе мозга имеется глиоз, обызвествление и следы старых кровоизлияний (зерна гемосидерина, гемосидерофаги, кисты). На некотором отдалении от сосудистого клубка в веществе мозга может обнаруживаться нерезко выраженный глиоз.
Отдельного внимания заслуживают недавно описанные эндотелиальные клетки в межсосудистых пространствах артериовенозных мальформации (рис. 38). С помощью иммуногистохимического и ультраструктурного методов была доказана природа этих клеток и их роль в неоваскулогенезе, что, с одной стороны, объясняет рост этого вида мальформации, а с другой, — их рецидивирование при эндоваскулярных вмешательствах (поскольку источник для новообразования сосудов не ликвидируется).

Рис. 38. Эндотелиальные клетки в межсосудистых просветах артериовенозной мальформации, формирующие капилляры
Сам факт выявления указанных клеток и их способность к неоваскулогенезу сближает артериовенозные мальформации с истинными бластомами, о чем мы писали выше.
Артериальные рацемозные пороки развития. Мы располагаем лишь одним наблюдением, которое по формальным признакам (наличие хорошо сформированной и отчетливо выраженной внутренней эластической мембраны в диспластических сосудах) может быть отнесено к артериальным рацемозным порокам развития.
Смешанные сосудистые мальформации встречаются довольно часто; в венозных мальформациях и теле-ангиоэктазиях можно видеть участки кавернозного строения, а в артериовенозных — структуры, похожие на телеангиоэктазии.
Сочетанные пороки развития сосудов (в пределах нервной системы) хорошо представлены в литературе; речь идет о тех редких наблюдениях, когда у одного и того же больного в головном и/или спинном мозге обнаруживают различные варианты мальформации каверномы и телеангиэктазии, венозные и артериовенозные и т. д. Их патологоанатомическая диагностика при знании вышеописанных форм несложна.
Особый вид сосудистой патологии, среди представителей которого наибольший интерес представляет болезнь (синдром) Стерджа-Вебера (син. — оболочечно-лицевой или менингофациальный ангиоматоз, энцефалофациальный или энцефалотригеминальный ангиоматоз, нервно-кожный ангиоматоз, пылающий невус с ангиоматозом и обызвествлением головного мозга).
Болезнь Стерджа-Вебера характеризуется в типичных случаях сосудистым невусом в зоне иннервации ветвей тройничного нерва, эпилептическими припадками и обызвествлениями головного мозга. Кроме типичной формы заболевания описаны его многочисленные варианты, в том числе — редуцированные.
Морфологическим субстратом страдания является гомолатеральный по отношению к невусу кожи ангиоматоз мягкой мозговой оболочки с той или иной степенью выраженности обызвествления подлежащей коры головного мозга (рис. 39).

Рис. 39. Болезнь Стерджа-Вебера. Дно борозды теменной доли. Венозная мальформация мягкой мозговой оболочки и обызвествление подлежащих отделов коры.
Гистологическое исследование кожи выявляет распространенный рацемозный порок развития вен, представляющий собой сосудистые стволы с хорошо сформированной стенкой. Мягкая мозговая оболочка в пораженной зоне всегда в той или иной степени утолщена, синюшно-багровая или темно-красная, с четкими границами. Извилины мозга под ней атрофичны.
При гистологическом исследовании оболочечной сосудистой мальформации чаще всего определяется венозная рацемозная мальформация, однако могут иметь место и другие варианты рацемозных пороков развития, и даже кавернозные мальформации. Типичным является отложение извести в коре головного мозга, начиная с ее II слоя. Обызвествлению подвергаются стенки капилляров. На более поздних стадиях очаги обызвествления сливаются друг с другом, разрушая стенки сосудов, прилежащую мозговую паренхиму и формируя сплошные поля извести.
Изменения в нервной ткани заключаются в неспецифическом поражении нейронов и глии, характерных для гипоксии. По современным воззрениям, хирургическое удаление пораженного ангиоматозом участка мозга в наиболее ранние сроки предотвращает развитие обызвествления, эпилептических припадков и деменции.
Другие варианты сочетанных ангиоматозов редки. Имеются отдельные сообщения об ангиоматозном поражении головного мозга при болезни Ослера-Рандю-Вебера, при синдроме Луи-Барр и при синдроме Клиппеля-Треноне.
Представляет собой одну или две резко расширенные вены в мягкой мозговой оболочке или в веществе мозга, в тех его отделах, в которых вены такого калибра не встречаются. В веществе мозга варикоз выглядит как петехия и располагается в любом его отделе, а при микроскопическом исследовании представляет собой вену с обычным строением стенки, но резко истонченной. Описаны редкие случаи варикоза вены Галена без каких-либо шунтов — в этих случаях речь идет об истинном варикозе вены Галена.
Основная артерия для лучшего обзора удалена. Видны две левые задние мозговые артерии (справа). Наружная распадается на ветви, питающие затылочную долю, внутренняя впадает в расширенную большую вену мозга. В нижней части рисунка — резко склерозированный сток синусов.
Кроме прямых соединений артерий с венами, место последних могут занимать синусы твердой мозговой оболочки, и тогда возникают артериосинусные соустья, генез которых нередко связан с неправильным развитием сосудов в эмбриональном периоде, но иногда такие соустья могут иметь травматическое происхождение (наиболее частый случай — посттравматическое каротидо-кавернозное соустье).
В широком смысле многие компоненты сосудистых мальформации являются персистирующими сосудами. Однако принято выделять лишь те формы, которые имеют самостоятельное значение. К ним относятся так называемые атипичные каротидно-базилярные анастомозы, возникающие из-за персистенции функционирующих в эмбриональном периоде сосудов: примитивной тройничной, подъязычной, ушной и проатлантной артерий. В норме все они еще в антенатальном периоде подвергаются обратному развитию.
Микромальформаций могут быть причиной внутричерепных кровоизлияний у лиц молодого возраста. Их наличие можно заподозрить по необычной локализации кровоизлияния. Тщательное гистологическое исследование — единственный способ диагностики микромальформаций.
Сосудистые мальформации спинного мозга в самых общих чертах (действительность много сложнее) могут быть представлены тремя типами. К первому, наиболее частому, относятся случаи, в которых одна артерия питает один извитой сосуд, расположенный на дорсальной поверхности спинного мозга и проходящий иногда чуть ли не по всей его длине (экстрамедуллярно). Эта аномалия встречается исключительно у взрослых.
Второй тип называется гломусным и представляет собой рацемозную мальформацию с многочисленными афферентными и эфферентными сосудами. Нередко они располагаются интрамедуллярно и чаще всего в шейном отделе.
К третьему типу относится так называемый ювенильный тип, характерный для детей и подростков. Возможны и более редкие варианты. Гистологическое строение спинальных мальформации не отличается от их аналогов в головном мозге.
Сосудистые опухоли
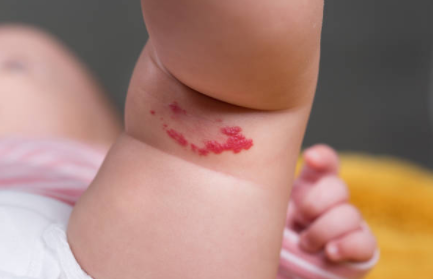
Диагноз обычно устанавливается по истории болезни и результатам обследования самостоятельно без необходимости получения УЗИ или других исследований. Инфантильные гемангиомы с поверхностными кожными компонентами имеют классический клубничный вид, тогда как более глубокие поражения, не связанные с подкожной клетчаткой, могут иметь синюю внешность.
Ведение небольших гемангиом является консервативным в большинстве случаев, кроме более крупных поражений, первые естественным образом подвержены инволюции с течением времени. В последнее время было установлено, что лечение местным бета-блокатором является эффективным для поверхностных поражений. Вмешательство проводиться, если возникают осложнения, такие как активное воздействие на смежные структуры, в частности, дыхательные пути или орбиты, развитие коагулопатии (синдром Касабаха-Мерритта), изъязвление и кровотечение.
Сердечная недостаточность с высоким выбросом является редко возникающим осложнением инфантильной гемангиомы, требующей медицинского лечения и эмболизации капиллярного русла. Другие сосудистые опухоли включают врожденную гемангиому, присутствующую и полностью сформированную при рождении, гнойную гранулему и ангиому.
Сосудистые мальформации развиваются в результате аномального ангиогенеза сосудов. Поэтому, в отличие от сосудистых опухолей, они скорее диспластические, чем пролиферативные. Они всегда присутствуют при рождении, хотя они могут не проявляться клинически в течение нескольких месяцев или лет. Эти поражения могут проходить периоды расширения, особенно во время полового созревания, беременности или после травмы и даже спонтанно регрессировать. Как правило, можно различать пороки развития с медленным и быстрым кровотоком, который предварительно можно определить при осмотре, истории болезни и обследовании. УЗИ мягких тканей часто используется для подтверждения диагнозов и планирования любого последующего лечения.
Венозные пороки развития
Венозные мальформации (ВМ) состоят из аномальных венозных каналов различного размера в соединительной ткани и жировой строме, которые соединяются с соседними венами. Местная внутрисосудистая коагулопатия является признаком, который в сочетании с медленным венозным потоком делает их склонными к тромбозу. Боль и припухлость, вторичные по отношению к тромбозу, являются типичными симптомами ВМ в позднем детстве или в раннем взрослом возрасте. Симптомы могут также относиться к размеру и в месте расположения. Например, те, венозные мальформации, которые находится внутри мышц, могут быть болезненными при движении. Образования не являются пульсирующими, часто с ассоциированной опухолью и синим цветом кожи они могут быть мягкими. При этом, мальформации классически растягиваются, когда они плохо наполнены кровью и пусты в верхних измененных слоях, в зависимости от количества и целостности венозных каналов. Форменные мелкие кальцинированные флеболиты могут быть вторичными и более плотные на ощупь по отношению к тромбозу. Редко, ВМ многообразны, и расположены не только в коже, но и в висцеральных органах, как часть болезни Дьелафуа (голубой пузырчатый невус).
Лимфатические пороки развития являются второй наиболее распространенной сосудистой мальформацией. Возникающие из лимфатических сосудов, большинство из них присутствуют при рождении, причем 90% наблюдаются в возрасте 2 лет. Лимфатические мальформации чаще всего расположены в области шеи, где их часто называют кистозными гигромами.
Значительное перекрытие между венозными и лимфатическими мальформациями со многими поражениями, имеющими различные морфологии тканей в разных областях с одинаковой пороков.
Высокопоточные сосудистые мальформации
Артериовенозная мальформация (АВМ) состоит из прямых связей между артериальной и венозной системой, минуя нормальный капиллярный слой органов и тканей, и любая аномалия с таким артериальным компонентом считается высоким потоком. AВМ присутствуют при рождении, но могут не проявляться до полового созревания или зрелости. Половое созревание, беременность и травма могут вызвать быстрое увеличение этих поражений. Классификация АВМ оценивает поражение по симптоматике.
Боль, кровотечение и изъязвление являются типичными симптомами, сердечная недостаточность с высоким выбросом редка. Клиническое обследование обычно показывает теплую, пульсирующее образование с изменением цвета кожи. Кроме того, можно отметить увеличение конечности из-за гипертрофии или венозной гипертензии.

КЛАССИФИКАЦИЯ ISSVA 2018 НА РУССКОМ ЯЗЫКЕ.
| Доброкачественные сосудистые опухоли |
| Младенческая гемангиома см. детали |
| Врожденная гемангиома |
| Быстро инволюционирующая врожденная гемангиома (RICH)* |
| Не инволюционирующая врожденная гемангиома (NICH) |
| Частично инволюционирующая врожденная гемангиома (PICH) |
| Пучковая ангиома*° |
| Веретеноклеточная гемангиома |
| Эпителиоидная гемангиома |
| Пиогенная гранулема (дольчатая капиллярная гемангиома) |
| Другие |
| Пограничные или умеренно агрессивные сосудистые опухоли |
| Капошиформная гемэндотелиома *° |
| Ретиформная гемэндотелиома |
| Папиллярная внутрилимфатическая ангиоэндотелиома (PILA), Опухоль Дабска |
| Сложная (композитная) гемангиоэндотелиома |
| Саркома Капоши |
| Другие |
| Злокачественные сосудистые опухоли |
| Ангиосаркома |
| Эпителиоидная гемангиоэндотелиома |
| Другие |
| CLOVES | врожденная гипертрофия жировой ткани, сосудистая мальформация, эпидермальный невус, скелетные/сколиоз патологии | КВАВМ | капиллярно-венозно-артериовенозная мальформация |
| MCAP | мегалэнцефалия-капиллярная мальформация-полимикрогирия | КВМ | капиллярно-венозная мальформация |
| MICCAP | микроцефалия-капиллярная мальформация | КГЭ | капошиформная гемэндотелиома |
| NICH | не инволюционирующая врожденная гемангиома | КЛА | капошиформный лимфангиоматоз |
| PHACE с-м | мальформация задней черепной ямки, гемангиома, аномалии артерий, сердечнососудистые аномалии, аномалии глаза | КЛАВМ | капиллярно-лимфатическая-артериовенозная мальформация |
| PICH | частично инволюционирующая врожденная гемангиома | КЛВАВМ | капиллярно-лимфатико-венозно-артериовенозная мальформация |
| PILA | папиллярная внутрилимфатическая ангиоэндотелиома | КЛВМ | капиллярно- лимфатико-венозная мальформация |
| RICH | быстро инволюционирующая врожденная гемангиома | КЛМ | капиллярно-лимфатическая мальформация |
| АВМ | артерио-венозная мальформация | КМ | капиллярная мальформация |
| АВФ | артерио-венозная фистула | КМ-АВМ | капиллярно-артериовенозная мальформация |
| БГС | Болезнь Горхема-Стаута | КСВМ | кожно-слизистые венозная мальформация |
| ВМ | венозная мальформация | ЛМ | лимфатическая мальформация |
| ВГТ | врожденная геморрагическая телеангиоэктазия | ЛВМ | лимфатико-венозная мальформация |
| ВКМТ | врожденная кожная мраморная телеангиоэктазия | МГ | младенческая гемангиома / гемангиома детского возраста |
| ГВМ | гломувенозная мальформация | М-КМ | макроцефалия – капиллярная мальформация |
| ГЛА | генерализированная сосудистая аномалия | МЛТ | множественный лимфангиоэндотелиаматоз с тромбоцитопенией |
| ГМ | гемангиома детского возраста / младенческая гемангиома | МНО | международные нормализированные отношения |
| ГСБ | болезнь Горхам-Стаута | ПА | пучковая ангиома |
| ДВС с-м | синдром диссеминированного внутрисосудистого свертывания | СКМ | Синдром Казабаха-Меррита |
| КАВМ | капиллярно-артериовенозная мальформация | ЦКМ | церебральная кавернозная мальформация |
| КАВФ | капиллярно-артериовенозная фистула | ЦНС | центральная нервная система |
| КАТ | кожно-висцеральный ангиоматоз с тромбоцитопений | ЮПГТ | ювенильный полипоз геморрагическая телеангиоэктазия |

