Соскоб матки рак матки
Рак тела матки
Рак тела матки – это наиболее часто встречающаяся злокачественная опухоль женских половых органов.
Насколько распространён рак тела матки?
В структуре онкогинекологической заболеваемости рак тела матки занимает первое место в развитых странах. При этом, заболеваемость раком тела матки в развитых странах в 10 раз выше, чем в развивающихся. Максимальная заболеваемость отмечается у женщин в периоде постменопаузы, в возрасте 60 – 70 лет.
Какие существуют факторы риска рака тела матки?
К факторам риска рака тела матки относятся: раннее начало менструаций, поздняя менопауза (после 52 лет), отсутствие родов, аборты, ожирение. Рак молочной железы в анамнезе также повышает риск возникновения рака тела матки.
Как проявляется рак тела матки?
Наиболее частый симптом рака тела матки в репродуктивном и пременопаузальном периоде – нарушение менструального цикла. Менструации при этом становятся более длительными и обильными. Могут наблюдаться ациклические маточные кровотечения. У женщин в постменопаузе кровяные выделения из половых путей – наиболее частое проявление заболевания. Этот симптом всегда должен настораживать пациенток и врачей. Также у женщин в постменопаузе могут отмечаться серозные и гнойные выделения из половых путей. Иногда при заращении канала шейки матки в постменопаузе кровяных выделений не бывает, а развивается гематометра (скопление крови в полости матки). Гематометра может провоцировать периодические схваткообразные боли внизу живота.
Какое обследование необходимо при подозрении на рак тела матки?
Также для оценки состояния слизистой оболочки матки, особенно в периоде постменопаузы, довольно часто используют так называемую аспирационную биопсию эндометрия. Суть метода заключается в отсасывании небольшого количества клеток слизистой оболочки матки с помощью специального катетера-шприца. Процедура легко выполняется в амбулаторных условиях и не требует обезболивания.
Что делать при обнаружении подозрения на патологию эндометрия при УЗИ?
Необходимо провести обследование, направленное на уточнение клинической стадии заболевания. При этом необходимо оценить как местное распространение опухоли (глубина прорастания опухоли в стенку матки, поражение тазовых лимфоузлов, распространение на смежные органы – мочевой пузырь и прямую кишку), так и провести поиск возможных отдалённых метастазов. С этой целью возможно использование УЗИ органов малого таза и брюшной полости, рентгенографии органов грудной клетки. Но более предпочтительно включить в план обследования магнитно-резонансную томографию (МРТ) малого таза и мультиспиральную компьютерную томографию (МСКТ) брюшной полости и грудной клетки, так как эти методы исследования обладают большей чувствительностью и предоставляют врачу наиболее полную информацию для планирования лечения. Так же по показаниям возможно выполнение цистоскопии, колоноскопии, экскреторной урографии.
Как лечить рак тела матки?
Для лечения злокачественных опухолей тела матки используют хирургический метод, лучевую терапию и химиотерапию. Хирургическое лечение – наиболее эффективный метод лечения больных раком тела матки, как в самостоятельном виде, так и в комбинации с другими видами. Операция – первый этап лечения большинства больных раком тела матки. Хирургическому лечению не подлежат только соматически отягощённые больные, находящиеся в крайне тяжёлом состоянии, риск операции у которых превышает риск смерти от прогрессирования заболевания.
Объём операции зависит от данных предоперационного обследования (гистологический тип опухоли, глубина врастания опухоли в стенки матки, наличие увеличенных тазовых или поясничных лимфоузлов или распространения опухоли на шейку матки и смежные органы малого таза) и данных ревизии брюшной полости и малого таза во время операции. При высокодифференцированной аденокарциноме эндометрия IА стадии возможно выполнение операции в объёме экстирпации матки с придатками, учитывая прогностически благоприятный гистологический тип опухоли, незначительное прорастание опухоли в стенку матки и крайне низкую вероятность поражения регионарных лимфоузлов. В остальных случаях экстирпацию матки с придатками необходимо дополнять тазовой лимфаденэктомией (удалением тазовых лимфоузлов). Парааортальную лимфаденэктомию, то есть удаление лимфатических узлов поясничной области около аорты и нижней полой вены, выполняют при прогностически неблагоприятных гистологических типах опухоли (низкодифференцированный, папиллярный, серозный и светлоклеточный рак) и при наличии метастазов в тазовых лимфатических узлах. При этом удаление лимфатических узлов преследует диагностическую (определение стадии заболевания для индивидуального планирования лечения) и лечебную цель (удаление метастатически изменённых лимфатических узлов). При папиллярном и серозном раке тела метки необходимо также удаление большого сальника, так как данные гистологические типы опухоли обладают склонность к имплантационному метастазированию.
Дальнейшая тактика лечения строится на результатах гистологического исследования операционного материала (матка с придатками и лимфатические узлы). Важность хирургического определения стадии заболевания объясняется частым несовпадением данных предоперационного обследования и послеоперационного исследования гистологического материала. По данным литературы степень дифференцировки опухоли не совпадает в 34 %, а стадия – в 51 % случаев. Это обусловлено тем, что методы предоперационного обследования не обладают 100 % точностью в оценке распространения заболевания, а после операции патоморфологи получают возможность исследовать весь удалённый препарат (матка с придатками и лимфоузлы), а не только соскоб слизистой оболочки до операции.
На основании данных гистологического исследования операционного материала врач-радиолог (лучевой терапевт) определяет показания к проведению лучевой терапии и её виду. В лечении рака тела матки используют дистанционную и внутриполостную лучевую терапию. Цель послеоперационной (адъювантной) лучевой терапии – уничтожение опухолевых клеток, оставшихся после операции и, соответственно, предотвращение рецидива опухоли. Химиотерапия проводится при III – IV стадии заболевания в комплексе с хирургическим и лучевым методами лечения, когда имеются прогностически неблагоприятные факторы заболевания или отдалённые метастазы. Для химиотерапевтического лечения рака тела матки используют такие лекарственные препараты, как доксорубицин, цисплатин, карбоплатин, паклитаксел.
Какова выживаемость при раке тела матки?
Прогноз заболевания зависит от стадии заболевания, гистологического типа опухоли, размера опухоли, наличия метастазов в регионарных лимфатических узлах и отдалённых метастазов, возраста пациентки. Пятилетняя выживаемость при I стадии составляет 82 %, при II стадии – 65 %, при III стадии – 44 %, при IV стадии – 15 %.
Рак тела матки встречается во много раз реже рака шейки матки. Цифровые данные различных авторов о частоте рака тела матки расходятся: более старые статистики говорят о меньшем проценте, более новые - о большем. В казанской клинике и по данным В. В. Дьяконова и А. И. Тимофеева рак тела матки встретился в 5,5% случаев. На материале акушерско-гинекологической клиники Московского медицинского института рак тела матки составил 12% всех случаев рака матки.
Рак тела матки поражает главным образом женщин в пожилом возрасте. Обычно он наблюдается в возрасте 50-60 лет. Рак тела матки в возрасте до 40 лет встретился на материале Л. Л. Окинчица в 9%, у А. И. Арнштамма и Е. Р. Новотельновой - в 15%, у Т. А. Комиссаровой - в 10%. В противоположность раку шейки матки, который чаще встречается у рожавших женщин, рак тела матки встречается у нерожавших, не беременевших и даже у женщин, не живших половой жизнью.
Признаки рака тела матки. Наиболее частым и ранним признаком является кровотечение. По крайней мере этот признак чаще всего обращает на себя внимание больных и заставляет их обратиться за советом к врачу. К признакам рака тела матки можно отнести также бели. Однако сомнительно, чтобы бели (некровянистые) являлись ранним признаком рака полости матки. Третьим ранним признаком рака тела матки, по мнению В. Ф. Снегирева, являются боли. Коликообразный характер этих болей, появление их и повторение в определенные часы находят себе объяснение в напряжении и сокращениях старческой матки, растянутой задержавшимися в ней выделениями. В. А. Мишин наблюдал подобные боли при наличии полипозной формы рака тела матки. На основании своего опыта мы не можем признать боли столь же ранним и столь же часто встречающимся признаком рака тела матки, как кровотечение или кровянистые выделения.
Тип и характер кровотечений при раке тела матки зависят в значительной мере от возраста и периода жизни больной. Если больная находится в периоде менопаузы или климактерии, то при раке тела матки у нее в начале обычно появляются кровянистые выделения, почти непрерывные или часто повторяющиеся, нередко усиливающиеся под влиянием физических напряжений. Постепенно кровянистые выделения усиливаются, становятся почти непрерывными, переходят в кровотечения, нередко обильные, иногда внезапные, особенно при какой-нибудь травме. В промежутках между кровотечениями кровянистые выделения обычно не прекращаются. Иногда кровотечение или кровянистые выделения полностью приостанавливаются, вследствие того, что при некрозе раковой ткани отделившиеся части закупоривают внутренний зев или шеечный канал матки, особенно старческой. В таких случаях вскоре появляются признаки гемато- или пиометры (боли, увеличение матки, лихорадка). Если же симптомов закупорки нет, то прекращение кровянистых или сукровичных выделений при раке тела матки на длительное время, как правило, не наблюдается. В тех более редких случаях, когда у больной еще не наступила менопауза, менструация продолжается, кровотечения, вызванные наличием рака тела матки, обычно проявляются в усилении менструаций, которые превращаются в меноррагии. Кроме того, в промежутках между менструациями кровянистые выделения полностью не прекращаются и иногда переходят в настоящее кровотечение. Таким образом, кровотечения у таких больных принимают характер мено- метроррагий.
Распознавание рака тела матки. Диагностика рака тела матки клиническими методами исследования представляет еще большие трудности, чем диагностика рака шейки матки. В то время как осмотром и пальпацией нередко можно распознать рак шейки матки, особенно в далеко зашедших случаях, рак тела матки никогда не может быть с точностью установлен этими методами. Данные пальпации при раке тела матки не обнаруживают чего-либо характерного: тело матки может быть увеличено, но это увеличение может быть следствием и других причин, а кроме того, в начальных стадиях болезни матка может сохранять даже нормальный размер. Консистенция матки может быть обычной, а более мягкая консистенция, нередко наблюдающаяся при раке тела матки, отнюдь не может считаться характерным признаком заболевания. Форма матки в течение долгого времени может оставаться нормальной. Таким образом, форма, объем, консистенция матки при поражении тела матки раком долго остаются неизмененными. Поэтому очень часто в начале заболевания врач находит при исследовании обычную картину старческой атрофии всей матки. И только позже вместе с ростом ракового новообразования наблюдается концентрическая гипертрофия мышцы матки, что ведет к увеличению всего органа. Прорастание рака через толщу мышечной стенки и образование под серозным покровом матки раковых узлов дает при двуручном гинекологическом исследовании впечатление бугристости, как это иногда наблюдается при миоматозной матке. Пальпация тела матки может вызывать болезненные ощущения. В тех случаях, когда рак полости матки сочетается с фибромиомой матки, обычные методы гинекологического исследования имеют еще меньшее значение для его диагностики. Тем не менее диагноз рака тела матки не представляет трудностей при двух условиях: первое условие - это знание симптоматологии рака тела матки и добросовестное собирание анамнеза, в котором особое внимание должно быть уделено вопросу о маточных кровотечениях; вторым условием является применение пробного выскабливания и гистологическое исследование соскоба при возникновении хотя бы малейшего подозрения на рак тела матки. А такое подозрение должно возникнуть прежде всего тогда, когда у женщины после наступившей менопаузы появляется кровотечение или кровянистые выделения, которые либо вовсе не прекращаются, либо прерываются, но на очень короткий срок и вновь появляются без всяких внешних воздействий или после какого-нибудь физического напряжения, легкой травмы, как, например, гинекологическое исследование, половой акт и т. п. У женщин, еще менструирующих, такое подозрение должно возникнуть, если менструация приняла характер меноррагии, а в межменструальном периоде появляются сукровичные или кровянистые выделения, которые сменяются метроррагиями. Мимо таких симптомов нельзя пройти равнодушно и беспечно, полагаясь на то, что и, другие процессы, как, например, доброкачественные слизистые или фиброзные полипы и т. п., могут сопровождаться такими яге симптомами. А раз возникло подозрение на рак матки и тщательное гинекологическое исследование (с обязательным осмотром шейки матки зеркалами) не вызывает подозрения на рак шейки матки, то остается подозрение на рак тела (полости) матки. У женщин, находящихся в периоде менопаузы, подозрение на рак тела матки, возникшее после произведенного гинекологического исследования, при котором не был обнаружен рак, в большинстве случаев действительно подтверждается. Поэтому подозрение должно оставаться в силе до тех пор, пока гистологическое исследование соскоба, полученного при пробном выскабливании полости матки, не докажет отсутствия в теле матки ракового новообразования. Если осмотр зеркалами обнаружит, что источником кровотечения является атрофический старческий кольпит, то пробное выскабливание можно отложить на некоторое время, так как лечение кольпита очень скоро приводит к прекращению кровянистых выделений. Если же после предпринятого лечения кровянистые выделения не исчезнут, то наличие атрофического кольпита - возможного источника кровянистых выделений - не должно успокоить врача, ибо не исключается возможность сочетания старческого кольпита и рака тела матки.
Противопоказанием к пробному выскабливанию могут послужить явления острого и подострого воспалительного процесса в области внутренних половых органов. Воспалительный процесс сам по себе может вызвать маточное кровотечение или длительные кровянистые выделения, но эти кровотечения очень хорошо поддаются лечению, особенно переливанием собственной крови больной (аутогемотерапия), лаковой крови и пр. Диагностика острых и подострых воспалительных процессов не представляет трудностей и едва ли возможно смешать их с раком матки. Кроме того, воспалением чаще болеют молодые женщины, а раком тела матки - главным образом пожилые или старые женщины.
Таким образом, мы видим, что единственным доступным для практического гинеколога методом диагностики рака тела матки является пробное выскабливание. Иногда некоторое представление о характере соскоба можно составить уже во время выскабливания: если кюретка соскабливает целые полосы слизистой, имеющую более или менее ровную поверхность, если соскоб, как бы обилен он ни был, не крошится, то это говорит о его доброкачественном характере. Если кюретка без всякого усилия со стороны хирурга извлекает большие массы крошащегося, бесформенного соскоба, то это весьма подозрительно на рак. Малый соскоб отнюдь не исключает ракового перерождения.
Некротизирующаяся подслизистая фибромиома может дать такую же картину, но эту опухоль можно нащупать зондом. Впрочем, и в этих случаях не следует забывать о возможности сочетания доброкачественного новообразования со злокачественным. Точная диагностика рака тела матки может быть поставлена только путем микроскопического исследования соскоба.
В последнее время начинает получать признание метод исследования мазков из выделений, аспирированных из полости матки.
А. М. Агаронов считает, что в свете современных достижений рентгенодиагностики вопрос о методах диагностики рака тела матки должен быть пересмотрен и гистологическое исследование соскоба может быть заменено рентгенологическим методом исследования полости матки - гистерограсрией.
Методика и техника пробного (диагностического) выскабливания матки при подозрении на рак тела (полости) матки. Пробное выскабливание, будучи простой и технически несложной операцией, требует внимательного и весьма осторожного к себе отношения и тщательного выполнения.
Однако боязнь перфорации не должна вести к другой крайности: нельзя, проведя кюреткой или острой ложечкой по поверхности слизистой оболочки матки и получив соскоб с небольшого участка, этим ограничиться. Начинающийся рак может случайно не попасть в соскоб, и результат предпринятого выскабливания будет ошибочным.
Расширение шеечного канала матки - предварительный этап всякого выскабливания - также следует производить с большой осторожностью. В большинстве случаев, как мы видели, эту операцию приходится делать у пожилых женщин, у которых шейка матки уже подверглась атрофическим изменениям и потеряла свою эластичность. Поэтому, чтобы не повредить шейку матки, расширение не следует форсировать, а доводить лишь до возможности провести через шеечный канал самую узенькую кюретку, т. е. до № 7--8 металлического расширителя.
В случае прорастания стенки шейки раком прободение ее может произойти уже при расширении шеечного канала металлическими расширителями. Поэтому при пробном выскабливании не следует доводить расширение шейки до максимума, как это делают при опорожнении полости матки при аборте.
Если врач, производящий пробное выскабливание, сам не занимается микроскопическими исследованиями, а направляет соскоб специалисту-гистологу, то он обязан каждый раз осведомлять последнего о возрасте больной: если в препарате окажется значительное разрастание и увеличение желез, напоминающее состояние слизистой оболочки матки в предменструальном периоде, а соскоб принадлежит пожилой женщине, у которой слизистая с ее железистым аппаратом должна уже быть атрофированной, то разрастание железистых элементов оценивается совершенно иначе, чем в тех случаях, когда соскоб принадлежит женщине, еще менструирующей. Бурное разрастание желез в старческой матке следует рассматривать как угрожающий симптом, и при наличии упорных кровотечений, не остановившихся после тщательно произведенного выскабливания (конечно, при этом должно быть исключено наличие доброкачественного полипа или склероза эндометрия), надо произвести удаление матки.
Нужно также иметь в виду, что маточные кровотечения в постклимактерическом периоде могут быть следствием не только поражения матки, но и опухоли (главным образом злокачественной) яичников.
Пробное выскабливание следует производить в стационаре. Получив соскоб, его завязывают рыхло в марлю, чтобы не растерять мелких частей и передают в гистологическую лабораторию. Диагноз ставит гистолог. В тех случаях, когда гистологическое исследование не обнаруживает рака, а клинические симптомы все же заставляют подозревать наличие ракового заболевания, необходимо взять больную под постоянное наблюдение и через некоторое время сделать повторное выскабливание. Известны случаи, когда повторное выскабливание все же обнаруживало рак. Мы знаем и такие случаи, когда при выскабливании был обнаружен рак, а в удаленной на операции матке рак не был найден; это не значит, что произошла диагностическая ошибка: могло случиться, что небольшой раковый полип был полностью удален при выскабливании.
Нет сомнения в том, что опыт гистолога играет при распознавании рака большую роль. В сомнительных случаях производящий гистологическое исследование поступит осторожнее, если окончательную оценку гистологической картины он сделает не единолично, a ex consilio. В сомнительных случаях иногда может понадобиться кропотливое и тщательное исследование целой серии гистологических срезов. Но если и после этого гистолог не может дать определенного ответа, то вопрос решают путем оценки клинических данных.
Злокачественное новообразование в тканях шейки матки на начальном этапе формирования протекает без выраженных симптомов. Болезнь порой находится в организме в течение длительного времени и не проявляется. Первые признаки заметны на 3-4 стадии, когда шанс на полное выздоровление снижается. Выявить рак на ранних стадиях удаётся при помощи лабораторных и инструментальных методов диагностики. Врачи советуют проходить регулярные осмотры у гинеколога, чтобы обнаружить заболевание на 1-2 стадии.
Что такое рак шейки матки
Женский организм считается уникальным из-за множества функциональных особенностей. Репродуктивная система уязвима перед негативными факторами, что требует дополнительных профилактических мер и контроля патологических процессов. Рак шейки матки занимает третье место по частоте выявления. Формируется болезнь у женщин репродуктивного возраста – после 30-35 лет.
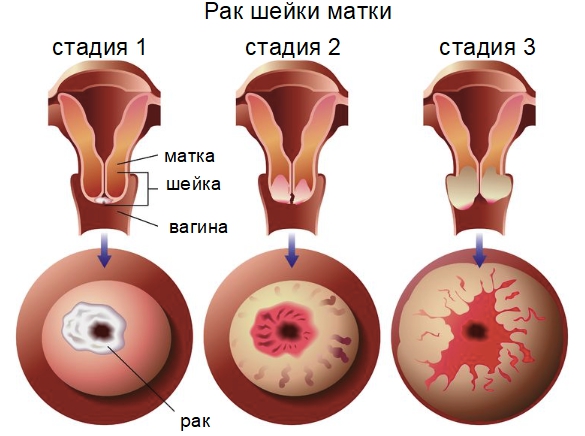
Патология развивается в 5 стадий:
- На нулевой стадии происходит зарождение аномальной клетки. Злокачественный процесс протекает на поверхности цервикального канала. Опухоль ещё не сформирована.
- На первой стадии образуется новообразование с размерами 3 – 40 мм. Раковые патогены способны прорастать в глубокие слои эпителия. Симптомы на указанном этапе отсутствуют.
- На второй стадии опухоль увеличивается в размерах до 60 мм и прорастает в маточное тело. Легко визуализируется при обследовании шейки. Симптомы иногда присутствуют в лёгкой форме, но обычно отсутствуют.
- На третьей стадии новообразование покидает область шейки – поражает нижний отдел влагалища, стенки малого таза и лимфатические узлы, что сказывается на мочевыделении. Узел продолжает расти в объёмах. Болезнь протекает на фоне выраженных симптомов. Метастазы даигностируются в близлежащих органах, не затрагивая отдалённые.
- Четвёртая стадия характеризуется резким ухудшением самочувствия пациентки из-за массового поражения организма метастазными ростками. Опухоль относится к неоперабельным, применяется паллиативное лечение для купирования неприятных симптомов.
Рак на ранних этапах формирования легко поддаётся терапевтическим курсам, что выражается высоким процентом полного выздоровления. На 3-4 стадии шанс на выздоровление снижается. Самостоятельно определить болезнь на ранних сроках сложно. Первый признак обычно появляется на 3 стадии, когда есть метастазы в соседних тканях. Выявить онкологический процесс возможно при помощи диагностических манипуляций в поликлинике. Врачи настаивают на регулярном обследовании организма – это позволит обнаружить опухоль на 1-2 стадии, где отмечается высокий шанс на выздоровление.
Причины развития рака шейки матки
Точной причины развития онкологии врачам пока не известно. Выделяется ряд факторов, способных спровоцировать болезнь:
- в организме присутствует вирус папилломы человека (ВПЧ);
- приём контрацептивов на основе гормонов в течение длительного времени;
- наследственная предрасположенность;
- женщина старше 30 лет;
- частая смена сексуальных партнёров;
- начало интимной жизни до 18 лет повышает риск развития опухоли;
- отсутствие интимной гигиены;
- злоупотребление алкогольными напитками и никотином;
- частые роды;
- многократное прерывание беременности.
Считается, что рак шейки матки вызывает сочетание ряда факторов, негативно влияющих на организм женщины. Поэтому исключение единственного фактора не поможет предотвратить болезнь. Требуется комплексный подход.
Признаки патологии
Рак шейки входит в перечень опасных патологий из-за отсутствия симптоматики в течение длительного времени. Вылечить болезнь полностью удаётся на начальных этапах. Дальнейшее развитие онкологии снижает шанс на выздоровление. При наличии подобных признаков нужно обратиться к врачу.
Онкология проявляется перечисленными симптомами:
- человек ощущает общую слабость;
- наступает быстрая утомляемость без серьёзных физических нагрузок;
- меняется структурный состав крови – развивается анемия;
- температура тела поднимается до 37-38 градусов;
- появляются посторонние выделения из влагалища белого оттенка с неприятным запахом;
- увеличивается период менструации;
- болевые ощущения в области малого таза;
- проблемы с мочевыделением, сопровождающиеся болью;
- расстройство кишечной перистальтики – диарея сменяется длительным запором.
При появлении подозрительных симптомов нужно сразу обратиться к врачу и пройти обследование. Самостоятельное лечение может привести к развитию серьёзных осложнений.
Диагностические процедуры для выявления заболевания
Главной причиной рака шейки матки считается папиллома, присутствующая в организме. Особо опасным является вирус 16 и 18 типа. При подозрении на рак у женщин берут анализы на присутствие вируса папилломы.
При каждом онкологическом процессе в крови присутствуют специфические антигены. Определённый онкомаркер показывает тип заболевания. Анализ на рак шейки матки называется исследованием крови на антиген SCC. Чем выше уровень онкомаркера, тем запущеннее болезнь. Анализ помогает определить стадию онкологии и скорректировать курс терапии. Кровь сдают повторно во время лечения, чтобы выявить эффективность терапии. Рецидив выявляется при дальнейшем повышении показателя.
Но врачи не считают этот анализ точным в установлении диагноза, т.к. показатель может повышаться не только из-за онкологического образования на тканях шейки, но и по другим причинам. Спровоцировать увеличение уровня способны заболевания дыхательной системы, органов малого таза и другие. Женщине назначаются дополнительные процедуры, которые подтвердят или опровергнут присутствие рака. Кровь исследуют на антиген при подтвержденном диагнозе в течение всего лечебного курса – это помогает контролировать терапию и при необходимости проводить корректировку.
Для процедуры требуется взять мазок с поверхностных слоев шейки. Цитология – это простой и точный анализ, который помогает выявлять злокачественную опухоль с другими патологиями. Процедура безопасна и безболезненна. Здесь выявляется аномальная клетка, которая мутирует и становится раковой. Чем раньше обнаружен такой патоген, тем быстрее можно начать лечение, что гарантирует полное выздоровление.
Анализ делают на плановом осмотре у гинеколога. Врач проводит тщательную чистку поверхности влагалища и при помощи специальной щётки берёт некоторое количество биологического материала. Всё помещается на стекло и передается лаборанту.
В лаборатории полученный материал исследуется под микроскопом на специальном стекле. Расшифровка анализа может занимать около 7 дней. При помощи жидкостной цитологии исследуются размеры клеток и схема расположения. Полученные результаты передаются лечащему врачу для дальнейшего лечения.
Процедура помогает обнаружить болезнь на ранних сроках формирования. Поэтому врачи рекомендуют проходить анализ 1-2 раза в год. Дополнительно манипуляции назначают при следующих факторах:
- в ближайшее время планируется беременность;
- произошел сбой в менструальном цикле;
- женщине поставили диагноз – бесплодие;
- при наличии нескольких половых партнёров;
- диагностировано несколько заболеваний, способных спровоцировать рак – генитальный герпес, кондиломы и т.д.;
- шёл приём гормональных контрацептивов в течение длительного периода времени;
- присутствуют посторонние выделения из влагалища;
- врач подозревает онкологическое образование в тканях шейки.
Анализ эффективен в обнаружении вируса папилломы и онкологического процесса. Результатов может быть два:
- Нормальный говорит об отсутствии патологических клеток и других структурных нарушений в области шейки.
- Патологический устанавливается при выявлении клеток с мутацией в хромосомном наборе, что может стать причиной заболевания.
Преимуществами процедуры считаются аспекты:
- Простота забора биологического материала.
- Качество материала сохраняется в течение долгого времени, что позволяет транспортировать до лаборатории без трудностей.
- Можно сделать монослойный мазок.
Недостатком манипуляции является невозможность определить воспалительные процессы из-за удаления клеток лейкоцитарной группы. Для этого требуется дополнительно делать мазок на онкоцитологию.
Исследуют больной орган при помощи кольпоскопа. Аппарат имеет несколько увеличительных стекол с разным разрешением. Маточное тело, шейка и цервикальный канал исследуется гинекологом, что помогает обнаружить проблемные участки со структурными изменениями в тканях. Наличие мутаций на конкретных участках говорит о присутствии предракового состояния в шейке или онкологического новообразования.
Процедура считается высокоинформативной в вопросе исследования органов малого таза женщины. Кольпоскоп позволяет увеличивать исследуемую область в несколько раз, чтобы изучить подробно подозрительную зону. При подозрении на рак шейки матки эта процедура назначается как уточнение для предварительного диагноза. Проводить манипуляции рекомендуется вскоре после менструального цикла, но до начала овуляций.
Диагностика кольпоскопом считается безопасной, после проведения нет побочных эффектов. Но есть несколько противопоказаний, когда не стоит проводить исследование:

- в течение 1-2 месяцев после рождения ребёнка;
- после искусственного прерывания беременности запрещено до 1 месяца;
- после хирургического вмешательства на тканях шейки матки требуется выждать 2-3 месяца;
- в период менструального цикла или других маточных кровотечениях;
- диагностирован воспалительный процесс в матке или шейке с гнойными выделениями.
При отсутствии подобных факторов процедура проводится в штатном расписании с согласованием с лечащим врачом.
Цервикальный канал можно исследовать при назначении гистероскопии или цервикоскопии. Обследование проходит амбулаторно. Пациентке вводят перидуральное или общее анестезирующее вещество, чтобы исключить болезненные ощущения и дискомфорт во время манипуляций.
Для исследования применяют специальный аппарат – гистероскоп, который является фиброоптическим зондом. Он вводится во влагалище и закрепляется при помощи специальных крепежей. Через зонд внутрь вводятся различные манипуляторы, требующиеся для обследования. Врач получает биологический материал из тканей цервикального канала и исследует в лаборатории.
Биопсия заключается в исследовании полученного участка ткани из проблемной зоны под микроскопом с высоким разрешением. Материал получают во время кольпоскопии или гистероскопии. Назначается процедура для обследования клеток на предмет злокачественности. После исследования врач может оценить состояние женщины и определиться с курсом терапии. Различают несколько разновидностей манипуляции.
Кольпоскопическая биопсия может быть проведена во время планового осмотра у гинеколога при помощи специального оборудования – кольпоскопа. Во влагалище вводится кольпоскоп и после при помощи манипулятора отщипывают подозрительный участок ткани. Женщина не испытывает дискомфорта или других каких-то болевых ощущений, поэтому не требует анестезии.
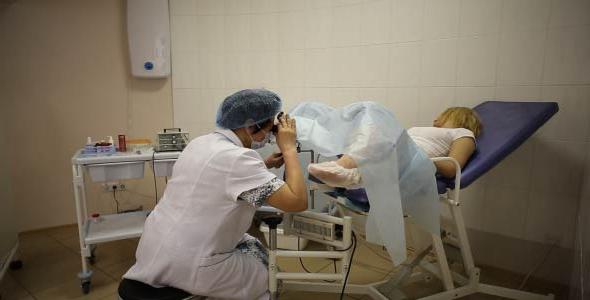
Эндоцервикальная биопсия заключается в соскабливании больной ткани с небольшого участка шейки. Во время проведения манипуляции используют специальный гинекологический инструмент – кюретку.
Клиновидная биопсия проводится перечисленными методами:
- Петлевая эксцизионная биопсия отличается высокой травматичностью, что сопровождается формированием остаточных рубцов на шейке. Врач вводит петлевидный манипулятор, пропускающий электрический ток. Происходит отслаивание больной ткани, которая затем отправляется в лабораторию для изучения.
- Криоконизация заключается в использовании жидкого азота вместо электрического тока для отслаивания патогенной ткани. По манипуляциям процедура похожа на петлевую эксцизионную биопсию.
- Радиоволновая конизация – это забор биологического материала с использованием радиоволнового ножа.
Биопсия считается более информативным методом в отличие от онкоцитологии и кольпоскопии. Назначают исследование только при наличии серьёзных подозрений на возможные патологии онкологического характера.
При беременности некоторые процедуры противопоказаны для проведения. Плохой анализ крови, показывающий высокий уровень антигена, требует дополнительного исследования. В этом случае эффективным становится ультразвуковое обследование органов малого таза.
Различают три вида процедуры: трансректальная, трансвагинальная и трансабдоминальная. Специальный датчик вводится через прямую кишку. Поэтому предварительно проводят очищение кишечника с использованием клизмы. Исследование органов через брюшную стенку требует предварительно выпитого большого количества жидкости – 1-2 литра.
На монитор выводятся данные c датчика – изучаются внешний вид поверхностного слоя шейки, проходимость и эхогенность проходов. На присутствие онкологии указывают округлая форма шейки, неровная структура эпителия, патологическое отклонение от маточного тела.
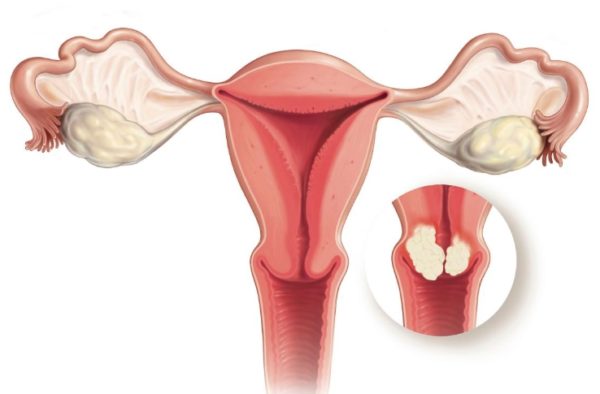
Онкологический процесс на четвёртой стадии считается неоперабельным. Чтобы определить площадь распространения метастазов по организму, назначается цистоскопия. При помощи процедуры можно выявить вторичные очаги в тканях мочевого пузыря, кишечника и других органов.
Это помогает определиться с лечебным курсом. После облучения радиоактивными веществами проводится повторное обследование цистоскопии, что позволяет установить эффективность курсов. Ректоскопия проводится при подозрении клеток карциномы в тканях прямой кишки. Процедура проходит по той же схеме, что и цистоскопия.
Процедура заключается в заборе мазка из цервикального канала шейки матки. Материал получают при помощи одноразовой мягкощетинистой щёточки. Кисточка вводится в цервикальный канал, и врач совершает вращательные действия для получения материала с поверхностного эпителия.
Полученный материал переносят на медицинское стекло и помещают в микроскоп для дальнейшего изучения. Щёточка помещается в специальный контейнер и направляется в лабораторию по изучению заболеваний вирусного характера.
Подготовка к диагностическим манипуляциям
Каждое исследование требует дополнительной подготовки. Это увеличивает достоверность обследования и точность диагноза. Нарушение рекомендаций врача приводит к искажению результатов анализов. Поэтому нужно выполнить все назначения, тогда не придётся проводить исследование повторно. Все манипуляции нельзя проводить в период менструаций, рекомендуется дождаться прекращения цикла.

Женщине требуется выполнить список правил:
- сексуальный контакт должен быть за 2-3 дня до процедуры;
- запрещается проводить спринцевание;
- использование мазей и свечей нужно согласовать с врачом – применение лекарственных препаратов лучше прекратить;
- приём противовоспалительных медикаментов с контрацептивами с гормональным содержанием запрещается;
- за 3-4 дня нужно исключить использование тампонов;
- питание нужно составить из простых продуктов, без содержания животных жиров, углеводов;
- запрещается употреблять алкоголь за 5-7 дней;
- за 1-2 дня рекомендуется отказаться от средств интимной гигиены, лучше использовать простую воду.
При выполнении всех рекомендаций врача результаты анализов будут достоверными. Некоторые обследования проводятся только платно. В бесплатный перечень услуг входят не все манипуляции. Стоимость анализа на онкомаркеры начинается от 1350 руб. Жидкостная цитология стоит примерно 850 руб., кольпоскопия – в пределах 1500 руб. Самой дорогой процедурой считается биопсия – 2500 руб.
Медицина постоянно развивается, учёные находят новые методы диагностики, способные выявить опасные заболевания на ранних сроках формирования. Есть масса разных процедур, которые не требуют серьёзных затрат и сложных манипуляций по исследованию. Не стоит отказываться от плановых осмотров у гинеколога – это поможет определить рак на 1-2 стадии. Болезнь без наличия метастазов легко поддаётся лечению и гарантирует полное выздоровление.
Читайте также:

