Шишка на спине признак рака
Любое новообразование в виде опухоли должно насторожить человека, т.к. этот признак может оказаться серьезным заболеванием. В этом случае ранняя диагностика пойдет только на пользу, т.к. своевременное лечение поможет быстрее справиться с болезнью и не допустить осложнений.

Симптомы
Образования на спине могут иметь разные размеры, причины возникновения, место локализации, цвет. В зависимости от этих симптомов врач определяет название заболевания.
По месту локализации можно разделить опухоли на:
- Лимфомы – на спине под лопаткой, подмышкой;
- Интрамедулярные – в ткани костного мозга;
- Экстрадуральные – возле позвоночника;
- Интрадуральные-экстрамеулярные – на оболочке костного мозга.
Виды опухолей на спине
Новообразование, возникшее на спине, может быть злокачественным или доброкачественным, в любом случае этот симптом требует серьезной диагностики.
В зависимости от симптомов, характеристик опухоли выделяют следующие, доброкачественные наиболее распространенные заболевания:
Это сосудистое образование, поражает внешние ткани, не затрагивает соседние, медленно растет. Чаще является врожденной, но встречается и во взрослом возрасте вместе с заболеванием кровеносных сосудов. Может быть красного, бордового или синюшного цвета. Характерная особенность гемангиомы – бледнеет при нажатии на нее.
- Наследственность.
- Последствия перенесенных инфекционных заболеваний, приема антибиотиков и гормональных препаратов во время беременности, вследствие чего, у ребенка появляется гемангиома.
При лечении необходимо учитывать размер образования. Если отсутствуют симптомы и осложнения, то достаточно наблюдения у врача, в противном случае – удаление хирургическим путем.
Образуется при закупорке сальных желез, в результате отток секрета становится невозможным и появляется киста – жировик. В размерах бывает разная – от горошины до размеров в куриное яйцо телесного цвета. Может иметь отверстие, через которое выходит творожистое образование с неприятным запахом. Имеет четкие границы, округлую форму, образуется в участках с высоким содержанием сальных желез.
- Неправильная работа сальных желез.
- Повреждение пор, волосяного фолликула, сальных желез.
- Повышенный тестостерон.
- Наследственность.
- Разрыв железы, вызванный воспалительным заболеванием.
Часто не представляют опасности, но в редких случаях могут стать очагом инфекций и воспалиться, вследствие чего кожа вокруг краснеет, появляется отек, увеличение жировика, температура, боль при прикосновении. Удаляется хирургическим путем под местной анестезией, только если нет воспаления, если есть, то жировик вскрывают и удаляют гнойное содержимое. Возможен рецидив.
Для профилактики нужно следить за состоянием кожи, обращаться к дерматологу при появлении воспалений, особенно если кожа жирная и питаться здоровой, полезной едой.
Эта опухоль представляет гиалиновый хрящ, чаще встречается в юном возрасте, располагается внутри кости. Не доставляет дискомфорта, но врачи рекомендуют удалять хирургическим путем, чтобы опухоль не переросла в злокачественное образование – хондросаркому. Может спровоцировать перелом кости. Причины появления не установлены.

Диагностика: рентген, биопсия, КТ.
Это опухоль в костях. Симптомы практически отсутствуют, но иногда появляются тупые боли. Если дискомфорта и косметического дефекта нет, врачи не настаивают на обязательном удалении. Повреждение костной ткани, воспаления, наследственность, пониженный иммунитет и переохлаждение могут стать причинами появления. Диагностика: рентген, КТ, МРТ.
Бывает доброкачественной и злокачественной. Локализируется в разных местах, но чаще встречается в средней или нижней области спины. Может увеличиваться в размерах с разной скоростью, в зависимости от характера опухоли. Если доброкачественная, то растет медленно, если злокачественная – быстро. Боль может усиливаться.
К основным симптомам относятся:
- слабость в мышцах, нарушение ходьбы, отсутствие равновесия;
- болевой синдром может появиться в бедрах, конечностях, усиливаться ночью или при пробуждении, любое напряжение тела может спровоцировать боль;
- низкая чувствительность в области поражения;
- паралич, его распространение зависит от места расположения шишки;
- нарушенное мочеиспускание;
- холод в конечностях;
- при образованиях крупных размеров спина деформируется, развивается сколиоз.
Злокачественные образования позвоночника:
- Остеосаркома – онкология в костях. В начале может появиться болезненный симптом в месте распространения, особенно заметен при физических нагрузках. Опухоль может покраснеть и быть горячей. После начальной стадии появляется температура, слабость, общая боль, потеря в весе, утомляемость. При диагностике нужно определить насколько болезнь успела распространиться по организму. Причины появления не известны. Диагностика: рентген, КТ, биопсия. Лечение: химиотерапия, хирургическое удаление.
- Метастазы. Кровоснабжение в позвоночнике тесно связано с брюшной полостью, грудной клеткой, поэтому метастазирование преимущественно в позвоночнике. Полностью вылечится невозможно. Симптомы: тупая боль в спине, похожа на боль при остеохондрозе. Диагностика: МРТ, КТ. Может появиться паралич, расстройство мочеиспускания и стула. Лечение: оперативное вмешательство, гормональная терапия, химио и радиотерапия.
- Миелома – опухоль кости. Распространена среди мужчин старше 40 лет. Боль проявляется при движении, характерно покалывание и онемение в стопах и кистях. Возможно снижение качества зрения; иммунитета; числа лейкоцитов, тромбоцитов в крови; недомогание; головная боль; повышенное кровотечение; нарушение функций почек. Диагностика: МРТ, КТ, ОСГ, рентген. Излечиться невозможно, только облегчить тяжелые симптомы, при осложнениях необходимо оперативное вмешательство.
- Фибросаркома. Развивается в соединительных тканях. Характерен медленный рост, но после повреждения опухоли может ускориться. Поражает детей, взрослых после 40 лет. Чаще встречается у женского пола. Причиной появления может быть: наследственность, облучение, влияние вредных химических веществ – гербецидов, сильный ушиб. Это безболезненное (в начале) уплотнение имеет бордово-синеватый цвет. Диагностика: МРТ, УЗИ, биопсия, рентген, ИГХ. Лечение: хирургическое удаление, химиотерапия, лучевая терапия.
- Хондросаркома – рак хрящевых тканей. Часто появляется в крестцовом и поясничном отделах позвоночника. Если расположение в грудном отделе, то могут распространяться на соседние позвонки, костную и хрящевую ткань ребер. Может расти внутри кости или на их наружной поверхности. Имеет 3 степени злокачественности. Симптомы: болевой синдром похож на проявления радикулита, распространяется в месте локализации, увеличивается с ростом опухоли и физическими нагрузками на спину; расширение подкожных вен. Характерен отек тканей и их припухлость. Может появляться в результате перерождения доброкачественных опухолей. Требуется хирургическое удаление вместе с близлежащими тканями.
- Саркома Юинга – опухоль костей, чаще поражает нижнюю часть трубчатой кости, лопатки, ребра, позвонки. Очень быстро распространяется, метастазирует в костный мозг, ткани, легкие. Чаще встречается у мужского пола в молодом возрасте. Наследственность, травмы, аномальное развитие мочеполовой системы могут стать причинами появления. Симптомы: утомляемость, потеря в весе, пониженный гемоглобин, температура, боль появляется с ростом образования и усиливается ночью, периодически стихает, покрасневшая кожа, отек, изменение формы кости, местное повышение температуры, увеличение лимфоузлов. Диагностика: рентген, КТ, МРТ, биопсия, ОСГ, антиография. Лечение: хирургическое удаление, лучевая терапия.

Факторы, провоцирующие появление опухоли позвоночника:
- излишнее облучение солнечным светом;
- влияние на организм вредных химических веществ;
- вредные привычки;
- радиация.
Диагностика
В зависимости от предполагаемого диагноза, могут назначать какое-либо из нижеперечисленных исследований или комплексно:
- УЗИ.
- Рентген.
- МРТ.
- КТ.
- ОСГ.
- ИГХ.
- Биопсия.
- Сцинтиграфия.
- Антиография.
- Обследование специалистами разного профиля: заключения онколога, дерматолога и др.
Лечение
Для каждого случая требуется индивидуальное лечение в соответствии с результатами анализов, обследования. После окончательно установленного диагноза назначается индивидуальное лечение, учитывая факторы риска.
- Регулярное наблюдение у врача.
- Анализы крови.
- Удаление опухолей хирургическим путем.
- Химиотерапия.
- Лучевая терапия.
- Медикаментозное лечение.
- Трансплантация костного мозга.
Врач может назначить один или несколько методов, это зависит от индивидуальных особенностей пациента, его здоровья и течения заболевания.
В медицине, под раком спины понимают поражение позвоночника, кожных покровов области спины, носящее злокачественный характер. Такому поражению сопутствует перерождение клеток, а также появление опухоли.
Образования в тканях позвоночника могут иметь первичную или вторичную природу поражения. Рак кожи на спине сопровождается такой особенностью, как метастазы, распространяющиеся на другие органы.
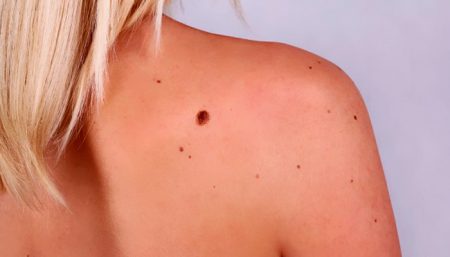
Рак кожного покрова на спине
Через систему кровеносных сосудов, а также лимфатическую систему происходит проникновение раковых клеток, и, как следствие, появление метастазов.
Опухоль опасна тем, что она может проникнуть в спинной мозг и повредить его. Также возникает высокая вероятность поражения всей центрально нервной системы.
Типичной формой протекания рака кожи является меланома и базалиома кожи. Она имеет самую опасную природу. Длительное пребывание под ультрафиолетовыми лучами чревато появлением меланоцитов. Под ними подразумеваются родинки, родимые пятна, папилломы. Рак кожи за основу берет именно такие кожные пигментации.
Виды раковых опухолей
По локализации на пораженном позвоночнике выделяют:
- Экстрадуральную опухоль, которая не затрагивает центральную нервную систему.
- Интрадуральную опухоль, характеризующейся поражением раковыми клетками нервной системы, и, следовательно увеличивающейся компрессией спинного мозга.
- Интрамедуллярную опухоль, образующуюся внутри спинного мозга.
По составу клеток существуют:
- хондросаркома, которая возникает в грудном отделе позвоночника;
- саркома Юинга, чаще всего встречается у детей;
- хордома, являющаяся самостоятельным заболеванием и поражающая поясницу;
- множественная миелома, которая поражает не только позвоночник, но и ближайшие мягкие ткани;
- одиночная плазмоцитома.
Симптомы кожного рака
Немедленное обращение к врачу должна вызвать внезапно образовавшаяся и увеличивающаяся на спине шишка. Рак кожи на спине диагностируется на достаточно ранних стадиях, чему способствует выделение определенных характерных особенностей, с которыми протекает меланома.
Появление язв, которые могут кровоточить, а также появление специфических уплотнений на спине прямо указывает на серьезное заболевание.
Рак под кожей, к которому относится злокачественную опухоль, поражающую позвоночник, определить гораздо сложнее, и, поэтому болезнь, изначально развивающуюся бессимптомно, в большинстве случаев устанавливают уже в запущенном состоянии.
К проявлению симптомов можно отнести:
- появление боли при двигательной активности;
- головные боли;
- резкая и необъяснимая потеря веса;
- повышение общей температуры тела;
- острая и сильная боль в спине, усиливающаяся в горизонтальном положении, и которую
- не снимают болеутоляющие препараты;
- ощущение озноба в конечностях;
- на последних этапах развития болезни может наблюдаться паралич нижних конечностей.
Стадии развития кожного рака на спине
Заболевание развивается не одномоментно. Этому способствуют определенные факторы, наличие сопутствующих заболеваний и иммунитет человека.
В своем развитие болезнь проходит 4 стадии, на каждой из которых опухоль увеличивается, распространяется и в последствии дает метастазы:
- На первой стадии проявление симптомов может быть минимальным, или же полностью отсутствовать. Обнаружение болезни на этом этапе позволяет предупредить развитие болезни и прибегнуть к лечению, несущему наименьший вред для организма в целом.
- На второй стадии развития болезни симптомы проявляются более ощутимо, Чаще всего, начиная именно с этого момента могут возникать характерные признаки ракового заболевания. Лечение, проводимое на данной стадии, по большей части эффективно.
- На третьей стадии болезнь уже поражает большие участки, как кожи, так и внутренних органов, в зависимости от вида рака. В большинстве случаев, применяется комплексное лечение, которое сочетает несколько методик.
- Четвертая стадия онкологического заболевания очень сложно поддается лечению. На этом этапе не обойтись без хирургического вмешательства, а лечение, в основном направлено на подавление болевых симптомов. Диагностированный рак на четвертой стадии, как правило, ограничивает продолжительность жизни максимум двумя годами.
Диагностика рака кожи спины
Диагностику рака кожи спины проводит врач — онколог, который после изучения симптомов, в случае подозрения наличия заболевания назначает ряд исследований и анализов.
К такой диагностике относится:
- рентген, выявляющий место образования злокачественной опухоли.
- МРТ, а также компьютерную томографию применяют для исследования внутренней структуры опухоли.
- электроэнцефалограмма, позволяющая рассмотреть микропроводимость тканей мозга.
- биопсия, заключающаяся в заборе частички опухоли для анализа. С ее помощью устанавливается стадия заболевания и вид опухоли.
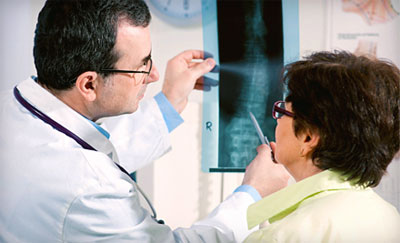
Рентгеновское исследование рака
Методы лечения
В медицинской практике применяют три метода лечения рака.
Данные методы используют как поодиночке, так и комплексно:
- бесспорно, самым эффективным лечением является хирургическое удаление опухоли, а также расположенных рядом лимфатических узлов;
- уничтожение раковых клеток с помощью лучевой терапии, подразумевает воздействие радиационным излучением;
- химиотерапия включает в себя прием специальных цитостатических препаратов, которые блокируют пораженные клетки.
Важно! заболевание, которое определено на ранней стадии лечится достаточно щадящими методами.
Не стоит забывать, что предупредить развитие заболевания, а также обнаружить его на первом этапе развития позволит профилактический осмотр, а также незамедлительное посещение врача — онколога при возникновении симптомов онкологического заболевания или же подозрительного изменения кожного покрова.
Информативное видео
Саркома встречается не чаще двух случаев на 100 тысяч населения
Фото: Илья Бархатов
Найдётся ли хоть один человек, у которого ни разу не вскакивала шишка? А если она появилась на ровном месте? В очередном выпуске онколикбеза разбираемся, что такое саркома, чем она опасна и почему трогать её нельзя. На все вопросы отвечает онколог-хирург абдоминального отделения Челябинского областного центра онкологии и ядерной медицины Сергей Куваев.
— Сергей Владимирович, саркома — это тоже рак? Насколько часто она встречается?
— Саркома — это онкологическая патология, но не рак, это совсем другая опухоль. Общее у них только свойства: местно деструктивный инвазивный рост, возможность прорастания в органы и ткани и метастазирование. Причём для сарком характерен гематогенный путь метастазирования — не в ближайшие к месту опухоли лимфоузлы по лимфатическим путям, а с током крови в лёгкие, печень и так далее.
Это достаточно редкая группа злокачественных новообразований: заболеваемость составляет всего два случая на 100 тысяч населения и в общей структуре заболеваемости занимает меньше процента. Но есть определённые тонкости, которые позволяют считать эту патологию интересной для изучения и в плане улучшения качества ситуации как с пациентами, так и с общеврачебной сетью.
— Рак развивается из эпителиальных клеток, а саркома?
— Если представить организм человека на самых ранних этапах формирования ещё в утробе матери, то у эмбрионального зачатка есть три листка. Наружный — из него формируется кожа, слизистые оболочки и прочее, внутренний — пищеварительный тракт, а вот из среднего листка формируются хрящевая ткань, мышечная, фиброзная — сухожилия, например. Вот мягкотканые опухоли, которые называются саркомы, берут начало именно здесь. Ничего общего в своём развитии с раком они не имеют.
Саркомы мягких тканей чаще всего локализуются на конечностях. Другая часть может появиться в брюшной полости, в области средостения, бывают даже такие редкие вещи, как саркома сердца, саркома матки. Но в основном это визуальные локализации — где-то на теле появляется шишка и начинает быстро расти, при этом может сдавливать нервные стволы, подлежащие сосуды. Из этого вся клиническая симптоматика и следует — могут присоединяться боли, в самой саркоме начаться воспалительные явления, изменения кожи над опухолью. Но самый яркий симптом — это, конечно, быстрый рост до пяти сантиметров и более.
Операции по новым методикам позволяют сохранить пациенту не только жизнь и здоровье, но и конечности
Фото: Илья Бархатов
— В брюшной полости тоже может вырасти вот такая шишка?
— Да, эти саркомы — из жировой ткани. Избыточный вес никак на это не влияет. Почему-то в один момент жировые клетки начинают развиваться по злокачественному варианту.
— Насколько быстрый будет рост опухоли? За какой промежуток времени вырастут эти пять сантиметров?
— Зависит от гистологического (тканевого) варианта саркомы. Если опухоль имеет низкую дифференцировку клеток, то она растёт очень быстро — за полгода может увеличиться и на десять сантиметров.
Саркомы отличает быстрый рост, болезненность, само по себе наличие опухоли в каких-то мягких тканях и проявления, связанные с инвазивным ростом. Например, если саркома растёт в местах лимфатических путей на нижних конечностях, либо в брюшной полости в месте впадения этих лимфатических путей оттока от нижних конечностей, то может развиваться отёк нижних конечностей.
— А чем саркома будет отличаться от той же липомы, или, как говорят в народе, жировика?
— А теперь можем поговорить о так называемых масках сарком!
— Так она ещё и маскируется?
— Ещё как! Сначала саркома может выглядеть как липома или как гематома, скопление крови после какой-то микротравмы. Иногда люди очень чётко связывают возникновение саркомы с предыдущей травмой этой области, хотя доказано, что эти события абсолютно никак не связаны. Чисто психологический феномен — человек обращает внимание на травму, запоминает место её расположения, потому что там было больно.
Есть такие статистические данные, что лечением сарком начинают заниматься кто угодно, только не онкологи — общие хирурги, травматологи, дерматологи. Берутся лечить, назначают физиотерапию, пытаются вырезать под местной анестезией в условиях не онкологического отделения. В результате получается множество ошибок и рецидивов этих опухолей. Потому что это ещё одна из особенностей саркомы — склонность к местному рецидивированию. Если её неправильно удалить, то она вырастет на том же месте снова.
— И насколько такая вероятность велика?
— Мы провели исследование, взяли 49 пациентов, из них 28 первично были прооперированы у нас, и только у одного возник рецидив опухоли. Остальные 21 были прооперированы хирургами других специальностей не у нас. Все 21 получили рецидивы, причём первый — у 11, второй — у пяти, третий — у двоих, четвёртый — у троих. Бывает, что таких пациентов врачи других специальностей оперируют по несколько раз, пока им не придёт в голову выполнить гистологическое исследование и понять, что это саркома, и направить к нам.
Так вот, доказано, если саркому удаляет хирург общей лечебной сети, который не владеет принципами удаления злокачественной опухоли, то почти в ста процентах случаев саркома вырастет снова. И лечить её потом будет гораздо сложнее, потому что будут нарушены анатомические взаимоотношения в данной области, гораздо сложнее их потом оперировать. Рецидивов получаем больше.
Сергей Куваев уверен, саркому должен лечить только онколог
Фото: Илья Бархатов
— Можно ли потерять руку или ногу из-за саркомы?
— До 70-х годов ХХ века единственным способом лечения считалась калечащая операция ампутация конечности, даже если саркома была размером менее пяти сантиметров. Считалось, самое правильное — сразу отрезать всю конечность. При этом во внимание не принималось, что саркома даже на раннем этапе своего развития может с током крови метастазировать в отдаленные органы.
На сегодня ситуация в корне изменилась, и приоритет отдаётся органосохраняющим операциям — при лечении сарком применяется футлярное и блочное удаление. Например, если саркома растёт в одной из головок двуглавой мышцы плеча, то удаляется вся головка этой двуглавой мышцы в пределах фасциальных пространств. То есть опухоль должна быть удалена одним блоком, не должна фрагментироваться. В идеале хирург не должен видеть саркому, когда он её оперирует.
— Лечение саркомы — это только операция?
— Нет, как лечение всякого онкологического заболевания предполагает применение и лучевой терапии — как в предоперационном, так и в постоперационном периоде, и химиотерапии. При изначально неоперабельных больших саркомах, которые прорастают в крупные сосудистые стволы, при применении лучевой и химиотерапии иногда удаётся добиться резектабельности опухоли — возможности сделать органосохранную операцию.
— А шанс есть вылечить?
Порой пациенты слишком халатно относятся к своему здоровью и выращивают огромные опухоли
Фото: Илья Бархатов
— От возраста зависит риск заболеть?
— Не совсем. Можно сказать, что нет тенденции к увеличению заболеваемости при увеличении возраста. Саркомы поражают либо в детском возрасте, либо равномерно после 30 лет и старше.
— Что может послужить причиной возникновения заболевания?
— В основном это генетика — нарушения в клетке соединительной ткани на определённом этапе её развития. До сих пор вопрос не изучен, потому что патология очень редко встречается, поэтому опыта её наблюдения и лечения ещё не так много. Учёные не исключают влияние вредных факторов воздействия на возникновение этих опухолей, но это уже из области профессиональных вредностей.
— Сколько пациентов с саркомой вы оперируете в год?
— 25. Стараемся весь этот поток направить в наш онкоцентр. Этими пациентами должны заниматься те учреждения, в которых есть диагностическая служба, в том числе есть возможности КТ и МРТ-исследований и предусмотрено наличие трёхкомпонентной терапии тремя специалистами как минимум: онколог-хирург, радиотерапевт, химиотерапевт. Любое лечение саркомы должно быть спланировано, и доктор изначально должен знать, на что он идет: какой объём тканей будет удалять, чтобы избежать последствий рецидива этих опухолей.
— На глаз определить можно, саркома это или просто шишка?
— Если опыт лечения есть, то да. А если участковый терапевт — только после института, то нет. Это совет не только пациентам, но и врачу общей лечебной сети: если видит что-то подобное, то не назначать физиотерапию, а сразу направлять к онкологу.
— А ч ем опасна физиотерапия?
— Она может в несколько раз ускорить развитие саркомы.
Тем самым они усложняют задачу выздороветь и себе, и врачу
Фото: Илья Бархатов
— Насколько лечение тяжёлое для пациента?
— Как правило, удаляется блок мягких тканей, и всё зависит от того, где была расположена опухоль. В моей практике были случаи, когда приходилось полностью перерезать седалищный нерв, который отвечает за иннервацию всей нижней конечности. И, несмотря на это, пациенты выписывались и уходили на своих ногах. Иногда какие-то функции возможно теряются — чувствительность, двигательная функция в отдельных сегментах конечности, но в целом качество жизни абсолютно удовлетворительно. Если небольшие размеры, то даже такое же, как и до заболевания.
— Что посоветовать пациентам? Как себя вести в идеале?
— Можно посоветовать обращать внимание на любые уплотнения в мягких тканях в области туловища и конечностей, которые возникают ни с того ни с сего, обращать внимание на быстрое увеличение и безотлагательно обращаться к доктору.
Нужно вообще относиться к себе бережнее. Люди приходят с такими огромными опухолями, что просто диву даёшься. Например, был пациент, у которого опухоль на бедре выросла чуть ли не с голову взрослого человека. И только тогда он заволновался и обратился к врачу.
— Чем рискует человек, если после проведения лечения вдруг пропадает из поля зрения онкологов, не наблюдается?
— Рискует тем, что если на момент операции были какие-то микрометастазы, которые не определялись никакими методами обследования, то потом попасть к онкологам можно уже с прогрессирующим заболеванием и метастазами, соответственно, с наихудшим из возможных прогнозом. Наблюдаться нужно обязательно.
Лечение онкологических патологий — дело всегда коллективное
Жировик на спине (или липома) нередко появляется на спине именно потому, что в этой части тела человека обычно немного собственных жировых отложений. Большая часть липом на спине не доставляют дискомфортных ощущений человеку, так как это образование обычно не болит и не приносит особых беспокойств. Но проблема в том, что жировики на спине со временем могут достигать значительных размеров, выглядеть не эстетично и создавать неудобства при ношении одежды. Поэтому раньше или позже человек всё равно обращается за помощью к хирургу или дерматологу, мы советуем сделать это при первых признаках возникновения жировика. В этой статье мы расскажем о разновидностях жировиков на спине, о причинах их появления, симптомах и методах лечения.
Липома на спине, что это такое и как выглядит?
Липома на спине — это подкожный жировик, состоящий, по большей части, из перерождённой жировой ткани. Обычно он ограничен капсулой, поэтому во внутренние органы он прорасти не может, но при этом разрастающаяся липома может раздвигать ткани, защемляя нервы и сосуды.
В некоторых случаях капсулы может и не быть, тогда основой липомы будет жировая ткань, пронизанная волокнами мышц и кровеносными сосудами.
Это доброкачественная опухоль, внешне она выглядит эластичным, мягким и подвижным уплотнением под кожей.
Размеры опухоли могут быть разными, это может быть небольшая горошина или большой жировик на спине, достигающий до 10-20 см в диаметре.
Множественные липомы называют липоматозом. В большинстве случаев они склонны к объединению в один огромный жировик на спине без чётких границ. Подобные опухоли подвергают энуклеации (т.н. вылущиванию хирургическим путём).
Обычно жировики появляются на:
- плечевом поясе;
- задней проекции грудины;
- лопатках.
Липомы в таких местах, например, жировик под лопаткой на спине, обычно не приносят каких-либо беспокойств. Боли могут появиться при интенсивном росте или воспалении опухоли.
На копчике и крестцово-поясничной зоне жировики появляются реже. В основном их удаляют, поскольку в этой области липомы чаще травмируются или воспаляются.
Жировая опухоль может воспалиться. Воспаление липомы на спине сопровождается покраснением кожи с появлением отёка, ощущением боли и жжения в месте её локализации. При самопроизвольном вскрытии происходит выделение гнойно-сукровичного экссудата жёлтого или зелёного оттенка.
Возможно развитие гнойного абсцесса, при этом жировик на спине чешется, увеличивается в размерах. Возможно у человека поднимется температура тела.
Для лечения воспалённого жировика необходимо обратиться к хирургу, так как отсутствие адекватного лечения грозит развитием сепсиса. Подробнее о лечении воспаления мы расскажем в статье ниже.
Для исключения злокачественности опухоли назначаются:
- Общий и биохимический анализ крови;
- Цитологический анализ содержимого липомы на выявление атипичных клеток.
Если риск развития липосаркомы находит подтверждение, пациент будет направлен к онкологу для разработки тактики лечения.
Преимущественно жировики на спине классифицируют по месту их локализации и вовлечённости в патологический процесс соседних тканей и органов:
- Межмышечный. Жировое образование прорастает сквозь волокна мышц и может достигнуть надкостницы (соединительная ткань, покрывающая кость). Отличительная особенность — высокая склонность к рецидиву, если удаление было неполным или неудачным.
- Миолипома. Представляет собой скопление жира в мягких тканях(сухожилиях, связках, мышцах, синовиальных оболочках). Подкожная локализация встречается крайне редко (всего около 10% пациентов).
- Люмбосакральный. Этот вид липомы образуется и растёт вблизи основных сегментов позвоночного столба (межпозвоночных дисков, позвонков) и в центральном канале позвоночника. Жировик на спине на позвоночнике встречаются в 10-50 % случаев у людей, страдающих врождёнными патологиями и дефектами развития позвоночного столба.
- Периневральный. Липома растёт вокруг нервных стволов, которые находятся вдоль спинного мозга. Липома спинного мозга, локализованная в периневральном пространстве очень болезненна, подвержена частым воспалением с нагноением. Тяжело поддаётся любому виду лечения.
Также липомы классифицируют по составу содержимого, и, таким образом существует несколько их видов:
- Узловая. Жировое содержимое заключено в очень плотную капсулу.
- Диффузная. Новообразование не имеет чётких границ из-за отсутствия капсулы.
- Фибролипома. Помимо жирового содержимого капсула содержит фиброзную соединительную ткань.
- Ангиолипома. Жировая ткань пронизывают капилляры.
Жировик без чётких границ называют разлитой липомой. Обычно это обширная липома спины с большими размерами, хотя и не болезненная. Однако если опухоль становится причиной нарушения функций внутренних органов (страдает мочевой пузырь или кишечник), то она подлежит удалению.
Почему появляется жировик на спине?
Длительное время появление липом объяснялось чрезмерным накапливанием липопротеинов в адипоцитах (клетках, участвующих в жировом обмене и накапливающих жиры, используемые организмом для выработки энергии) и в капиллярах жировой ткани.
Теперь же учёные сделали вывод, что основная причина липом кроется в ферментопатии генетической природы — мутации гена, расщепляющего липиды и синтезирующего белковые ферменты. Именно ферментная недостаточность играет главную роль в накапливании жировых масс.
Однако заметим, что точную причину возникновения жировиков учёные всё-таки пока не знают.
Известно ещё несколько факторов, которые могут запустить механизм формирования новообразования:
- Гормональный дисбаланс. Пубертация, беременность и климакс — периоды, когда часто всего наблюдается нарушение метаболизма, включая жировой обмен;
- Патологии эндокринных желёз, таких как гипоталамус, щитовидная железа и другие эндокринные железы.
- Болезни центральной нервной системы и черепно-мозговые травмы;
- Сахарный диабет и прочие эндокринные патологии, в том числе подагра (нарушение обмена веществ, угрожающее нормальному состоянию и функционированию суставов, мочеполовой системы и почек).
- Гиподинамия. Низкая физическая активность — причина многих заболеваний, в том числе и возникновения новообразований.
- Ожирение и нарушения питательного рациона (в питании преобладают блюда с высоким содержанием быстрых углеводов и жиров);
- Вредные привычки. Люди с алкогольной и наркотической зависимостью более подвержены образованию жировиков.
- Проживание в неблагоприятных местах с точки зрения экологии и работа на вредных производствах.
Липомы на спине образуются у женщин вдвое чаще, чем у мужчин и очень в редких случаях у детей. Многие специалисты считают, что данный факт указывает на гормональный сбой как на основную причину их возникновения.
Причины возникновения
Как было сказано выше, на процесс появления влияют многие факторы. Основными являются:
Клинические проявления
Липомы обычно не беспокоят человека, если только это маленький жировик на спине. Такая опухоль не причиняет болевых ощущений, поэтому чаще всего люди обращаются к врачу по эстетическим причинам.
Стандартные признаки доброкачественного жирового образования следующие:
- При пальпации и надавливании выявляется округлая мягкая и безболезненная опухоль, не спаянная с кожей;
- Жировик подвижен и обладает чёткими границами;
- Кожные покровы над опухолью имеют нормальный цвет, не отёчны, не чешутся и легко собираются в складку;
- При активном движении мышцами спины или при трении одеждой могут возникать дискомфортные ощущения;
При активации роста жировик начинает давить на сосуды, мышцы и нервные окончания, вызывая стреляющую, колющую и ноющую умеренную боль или неприятные ощущения на спине недалеко от липомы.
Опухоль — клиники в Москве
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Семейные Москва , Ореховый пр., 11, вход со двора (со стороны детской площадки)
- Консультация от 1850
- Рефлексотерапия от 2000
- Неврология от 500
Диагностика
Первичная диагностика заключается в визуальном осмотре и сборе анамнеза пациента, основанного на его жалобах.
Чтобы поставить точный диагноз врач назначает инструментальные исследования, обычно это:
- Рентгенография места расположения липомы;
- УЗ исследование. Позволяет оценить степень распространённости опухоли и скорость роста;
- Компьютерная или магнитно-резонансная томография. Назначаются в случае расположения липомы в жизненно-важных отделах организма.
Проводят обязательную дифференциальную диагностику липомы с гигромой, атеромой, лимфаденитом и другими видами доброкачественных опухолей кожи. Об отличиях липомы, гигромы, атеромы подробнее здесь.
Как убрать жировик на спине?
Решение о методах лечения жирового новообразования принимает врач на основании результатов диагностики. Основным способом является удаление опухоли, но в некоторых может быть применена и консервативная терапия.
Небольшие жировики, не растущие и не подвергающиеся механической травматизации обычно не удаляют. И, несмотря на то, что медикаментозная терапия практически не используется при лечении жировых новообразований, в этом случае попытка уменьшить опухоль будет оправдана.
С этой целью применяется гормональный препарат Дипроспан. Его вводят в дозировке 0.2 мг/см2 непосредственно в капсулу. Общая дозировка на неделю не должна превышать 1 мл. Препарат способствует расщеплению жировых клеток и уменьшению размера образования.
Болевых ощущений при введении Дипроспана пациент не испытывает. Курс лечения может длиться от 2 до 3 месяцев.
Противопоказаниями к его применению являются:
- болезни почек;
- язва желудка;
- печёночная недостаточность;
- ВИЧ-инфекция;
- беременность и период лактации.
Передозировка может вызвать:
- депрессию;
- проблемы со сном;
- сбои пищеварения;
- прибавку массы тела;
- отёчность конечностей;
- обострения у больных сахарным диабетом;
- понижение плотности костных тканей.
Хирургическое вмешательство проводится по показаниям.
Удалять жировую опухоль необходимо при:
- интенсивном росте (когда жировик достигает 3 и более см в диаметре);
- болевых ощущениях в состоянии покоя и при надавливании;
- травматизации от трения об одежду;
- выраженном эстетическом дефекте;
- нарушениях функций жизненно важных органов в связи с разрастанием опухоли;
- риске перерождения в липосаркому.
Удаление жировой опухоли на спине небольшого размера производят в амбулаторных условиях процедурного кабинета дерматолога или хирурга. Операции липом больших объёмов выполняют в стационаре, в некоторых случаях под общим наркозом.
Алгоритм хирургического удаления следующий:
- Перед началом операции операционное поле обрабатывают бактерицидными препаратами и накрывают стерильным бельём.
- Введение анестезии пациенту.
- В зоне локализации жировика делают аккуратный разрез, концы которого разводят в стороны.
- Медицинским пинцетом захватывают капсулу вместе с её содержимым и осторожно подтягивают. Затем при помощи зажима, введённого под опухоль, её извлекают.
- Вылущивание жировика из окружающих тканей производится хирургическими ножницами.
- Рану ушивают рассасывающимися или обычными хирургическими нитями. А поверх накладывают пластырь или тугую повязку, после чего пациент может идти домой.
Если имело место удаление крупной жировой опухоли, то могут быть установлены тонкие дренажи, которые будут извлечены спустя несколько дней.
После классического удаления больших жировых опухолей остаётся шрам от разреза. Для операции, выполняемой под контролем эндоскопа, для извлечения такого же жировика понадобится один крошечный разрез, сделанный рядом с новообразованием.
Основным отличием лазерной коррекции от хирургического удаления является полная безболезненность, безопасность и стопроцентный результат.
Суть процедуры в обработке жировой опухоли специальным аппаратом, который излучает низкочастотные лазерные лучи. Жировик рассасывается после одной процедуры, случаи рецидива практически сведены к нулю.
Метод аналогичен лазерной коррекции, только вместо лазерных лучей используется радионож. Под его воздействием происходит полное вылущивание капсулы опухоли без следов на коже. Рецидив также маловероятен.
Существуют разные виды доброкачественных опухолей, некоторые из них могут возникать на голове, например, остеома височной кости. О симптомах и методах лечения данной патологии читайте в отдельной статье. Если вам нужно узнать о причинах возникновения полипов на корне языка пройдите сюда. Здесь вы найдёте информацию и о том, как избавиться от наростов.
Содержимое полости жировой опухоли отсасывается через прокол. Недостаток метода в том, что капсула остаётся нетронутой, поэтому вероятность рецидива составляет 60-70%.
Первый метод подразумевает использование жидкого азота, а второй — высокочастотного тока. Под их воздействием ткань опухоли попросту выжигается, не оставляя рубцов. Для полного заживления раневой поверхности уходит в среднем 10 дней. Естественно эти методы не подходят для крупных образований.
После того, как опухоль будет удалена её ткани отправляют на гистологическое исследование, чтобы исключить присутствие атипичных клеток.
Если удаление проводилось хирургическим путём, то за послеоперационной раной необходимо ухаживать. Речь идёт об обработке противовоспалительными средствами и антисептиками, рекомендованными лечащим врачом. Обычно назначают применение Левомеколя или Тетрациклиновой мази. Их следует наносить на рану несколько раз в сутки, накрывая стерильной салфеткой или бинтом.
Осложнения после удаления жировой опухоли редкость.
Однако они могут проявиться в виде:
- кровотечения;
- наполнения полости, оставшейся после удаления крупной опухоли, серозной жидкостью с примесями крови;
- гипертермии и отёком в месте, где проводилась операция.
В этих случаях необходимо посетить врача, чтобы исключить воспаление. Также врачебная помощь будет необходима при нагноении раны из-за её инфицирования.
Потеря чувствительности в зоне расположения бывшего жировика, тоже должна насторожить пациента.
Осложнения сводятся нулю, когда удаление проводит опытный хирург, а пациент выполняет все предписания врача.
Как избавиться от жировика на спине в домашних условиях?
Народной медицине не под силу убрать жировик полностью, но некоторые средства могут замедлить рост опухоли. Однако перед применением этих средств вы должны точно знать, что имеете дело с доброкачественной опухолью. А выяснить это может только врач.
Можно попробовать:
- Свежие листья крапивы или сок. Делать компресс из ошпаренных листьев крапивы или наносить сок на жировую опухоль 3-4 раза в день двухнедельным курсом.
- Листья алоэ. Срезать листья алоэ и положить на неделю в холодильник. Затем вымыть, разрезать лист пополам и мякотью прикладывать к опухоли на 15-30 минут. Повторять процедуру трижды в день 10-20 дней.
Будьте осторожны при использовании народных рецептов, так как жировик может отреагировать на такое лечение воспалением, что усугубит ситуацию.
Дополнительная информация о липомах и особенностях их образования:
Методы лечения
В медицинской практике применяют три метода лечения рака.
Данные методы используют как поодиночке, так и комплексно:
- бесспорно, самым эффективным лечением является хирургическое удаление опухоли, а также расположенных рядом лимфатических узлов;
- уничтожение раковых клеток с помощью лучевой терапии, подразумевает воздействие радиационным излучением;
- химиотерапия включает в себя прием специальных цитостатических препаратов, которые блокируют пораженные клетки.
Важно! заболевание, которое определено на ранней стадии лечится достаточно щадящими методами.
Не стоит забывать, что предупредить развитие заболевания, а также обнаружить его на первом этапе развития позволит профилактический осмотр, а также незамедлительное посещение врача — онколога при возникновении симптомов онкологического заболевания или же подозрительного изменения кожного покрова.
Читайте также:

