Рентген при кисте печени

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Распознавание заболеваний печени и желчевыводящих путей в настоящее время является результатом коллективных усилий терапевтов, хирургов, лучевых диагностов, врачей-лаборантов и других специалистов. Лучевые методы занимают важное место в комплексе диагностических мероприятий.
Диффузные поражения печени. Точная диагностика диффузных поражений основывается на анамнестических и клинических данных, результатах биохимических исследований и в ряде случаев пункционной биопсии печени. Лучевые методы обычно играют лишь вспомогательную роль. Исключением является жировой гепатоз. Жир поглощает рентгеновское излучение хуже, чем остальные мягкие ткани, поэтому тень печени при жировом гепатозе на компьютерных томограммах характеризуется низкой плотностью.
При гепатитах на рентгено-, соно- и сцинтиграммах определяется равномерное увеличение печени. Как на сонограммах, так и на сцинтиграммах может отмечаться небольшая неоднородность изображения. Умеренно увеличена селезенка.
Значительно более выражены лучевые симптомы цирроза печени. Печень увеличена, край ее неровный. В дальнейшем могут наблюдаться уменьшение и деформация правой доли печени. Всегда заметно увеличение селезенки. При сцинтиграфии с коллоидными растворами отмечается значительное повышение радиоактивности селезенки, в то время как в печени концентрация РФП снижается. Выявляются очаги пониженного накопления РФП в участках разрастания соединительной ткани и, наоборот, повышенного накопления в узлах регенерации. Особенно наглядно пестрота изображения органа определяется при послойном радионуклидном исследовании - эмиссионной однофотонной томографии. При гепатобилисцинтиграфии обнаруживают признаки нарушения функции гепатоцитов: кривая радиоактивности печени достигает максимума поздно, через 20-25 мин после начала исследования, плато кривой удлиняется (признак внутрипеченочного холестаза), желчные пути контрастируются поздно.
Сонограммы подтверждают неоднородность структуры печени: в ее изображении выявляют множественные очаги различной эхогенности - пониженной и повышенной. МРТ и КT позволяют обнаружить участки регенерации среди цирротических полей. Ветви воротной вены в печени сужены, а сама воротная вена и селезеночная вена расширены, так как цирроз ведет к портальной гипертензии. При сонографии и КТ устанавливают наличие выпота в брюшной полости. На компьютерных томограммах и ангиограм-мах можно обнаружить варикозно-расширенны е вены - следствие портальной гипертензии.
Достаточно четко выявляются варикозно-расширенные вены пищевода и желудка при рентгенологическом исследовании верхних отделов пищеварительного тракта с сульфатом бария. На фоне складок слизистой оболочки пищевода и в меньшей степени желудка варикозные узлы образуют округлые, овальные и змеевидные полоски просветления - дефекты наполнения.
Больным циррозом печени всегда показано рентгенологическое исследование пищевода и желудка с сульфатом бария.
При циррозе в процесс вовлекаются все сосудистые системы печени. Печеночная артерия и особенно ее разветвления резко сужены, тогда как желудочные и селезеночная артерии расширены. Это отчетливо демонстрирует ангиография. В паренхиматозной фазе ангиографии печень контрастируется неравномерно. На большинстве участков тканевой рисунок обеднен, тогда как в узлах регенерации отмечаются зоны гиперваскуляризации. Во время возвратной (венозной) фазы удается документировать коллатеральные пути кровотока, варикозно-расширенные вены, в том числе в пищеводе и желудке, расширение спленопортального ствола и вместе с тем деформацию и сужение внутрипеченочных портальных сосудов.
Очаговые поражения печени. К очаговым (объемным) образованиям печени относят кисты, абсцессы и опухоли. Увереннее всего распознаются кисты, заполненные жидкостью. На сонограммах такая киста выглядит как эхонегативное образование округлой формы с четкими ровными контурами и тонкой стенкой. Встречаются как одиночные, так и множественные кисты различной величины. Кисты диаметром меньше 0,5- 1,0 см не определяются, если в их капсуле нет отложений извести. Краевые кольцевидные обызвествления наиболее характерны для эхонокоюсовых кист. Одной из разновидностей кистозного поражения печени является поликистоз, при котором большая часть паренхимы органа замещена содержащими жидкость полостями. При этом заболевании кисты могут быть также в почках и поджелудочной железе.
На компьютерных и магнитно-резонансных томограммах киста отражается как округлое образование с ровными контурами, содержащее жидкость. Особенно хорошо видны кисты на усиленных компьютерных томограммах, т.е. полученных после введения контрастных веществ. Пространственное разрешение КТ и МРТ намного выше, чем сонографии. При этих исследованиях удается выявить кистозные образования диаметром всего 2-3 мм. Сцинтиграфию печени редко применяют для выявления кист в связи с ее низким пространственным разрешением.
Асбцесс печени, подобно кисте, на сонограммах, сцинтиграммах, компьютерных и магнитно-резонансных томограммах обусловливает ограниченный дефект изображения. Помимо клинических данных, различить эти два поражения помогают дополнительные признаки. Во-первых, вокруг абсцесса обычно расположена зона измененной ткани. Во-вторых, очертания абсцесса менее ровные, чем кисты, а по денситометрической плотности на компьютерных томограммах он превосходит кисту. Мелкие пиогенные абсцессы обычно расположены группами, в них часто видны уплотнения - по краю или в центре полости.
Большинство доброкачественных опухолей печени - гемангиомы, реже встречаются аденома и узловая гиперплазия. На сонограммах они видны как гиперэхогенные образования округлой или овальной формы с четкими контурами и однородной структурой. На компьютерных томограммах гемангиома обусловливает ограниченный участок пониженной плотности неоднородной структуры с неровными очертаниями. При усиленной КТ отмечается увеличние денситометрической плотности зоны поражения. Схожую картину на компьютерных томограммах дает аденома, но при усилении контрастным веществом тень ее оказывается менее интенсивной, чем окружающая ткань печени. При узловой гиперплазии на компьютерных томограммах обнаруживают множественные мелкие гиподенсные очаги. Гемангиома достаточно четко вырисовывается при МРТ, особенно при сочетании этого исследования с контрастированием парамагнетиками. Что же касается радионуклидной визуализации, то по пространственному разрешению она уступает всем перечисленным способам визуализации печени и в настоящее время ее с этой целью применяют редко.
Гепатоцеллюлярный рак (гепатома) обусловливает на сонограммах участок неравномерной плотности с неровными контурами. Распад опухоли выглядит как эхонегативная зона неправильной формы, а отек вокруг опухоли - как расплывчатый ободок, тоже эхонегативный. На компьютерных, магнитно-резонансных томограммах и сцинтиграммах (эмиссионных томограммах) гепатома обусловливает дефект неправильной формы с неровными очертаниями.
Лучевая картина метастазов злокачественных опухолей в печени (а это, к сожалению, частое поражение) зависит от числа и размеров опухолевых узлов.
Среди всех средств визуализации метастазов наилучшим пространственным разрешением обладает КТ, особенно при ее выполнении по усиленной методике, далее следует МРТ и замыкают названную выше группу сонография и сцинтиграфия.
Обследование таких больных обычно начинают с сонографии как наиболее доступного и дешевого метода. В нашей стране в онкологических диспансерах по устоявшейся традиции у большинства больных со злокачественными новообразованиями с целью выявления метастазов, помимо сонографии, выполняют сцинтиграфию печени. Однако постепенно, по мере развития и укрепления материальной базы этих лечебных учреждений все большее значение в выявлении метастазов в печени приобретает КТ. Заметим также, что при наличии метастазов, как и при других объемных процессах в печени (первичная злокачественная или доброкачественная опухоль, абсцесс), AT и сонография позволяют выполнить прицельную пункцию патологического образования, взять ткань для гистологического (или цитологического) исследования и при необходимости ввести в зону поражения необходимое лекарственное средство.
Под контролем лучевых исследований проводят лечение больных с небольшими печеночно-клеточными злокачественными опухолями и одиночными метастазами (в частности, колоректальным раком). Применяют либо чрескожные инъекции этанола в опухолевый узел, либо лазерное облучение по оптическим волокнам, также чрескожно введенным в опухоль. Сонограммы и томограммы позволяют оценить результаты лечения. Ценным подспорьем при оперативных вмешательствах на печени служит интраоперационная сонография. Стерильный ультразвуковой датчик, подведенный к печени, дает возможность уточнить анатомические варианты ветвления сосудов и протоков печени и обнаружить незамеченные ранее добавочные опухолевые узелки.
Заболевания желчных путей. В последние годы заметно возросла частота развития желчнокаменной болезни. По составу различают холестериновые, пигментные, известковые и смешанные (холестерино-пигментно-известковые) камни.
На обычных рентгенограммах желчные камни можно распознать только в том случае, если они содержат отложения извести. Остальные камни выявляют при холецистографии, если пузырный проток проходим и контрастированная желчь проникает в пузырь. Камни дают дефекты в тени желчного пузыря. Число, величина и форма дефектов зависят от числа, величины и формы камней. Четко обнаруживаются камни при КТ. С развитием сонографии холецистография, бывшая основным методом выявления камней в пузыре, утратила свое значение.
Камни в желчных протоках с помощью сонографии выявляют редко, поскольку обычно они небольшой величины; к тому же некоторая часть общего желчного протока прикрыта двенадцатиперстной кишкой, что ухудшает ультразвуковую визуализацию этой части желчевыделительной системы. В связи с этим основным методом визуализации камней в желчных протоках является КТ, и лишь в отсутствие возможности ее проведения может быть назначена холеграфия. Показательна картина камней в желчных протоках на МРТ. При механической желтухе важные диагностические данные могут быть получены с помошью ЭРХПГ-В последние годы все более широкое распространение получают интервенционные методы лечения желчнокаменной болезни. Под контролем ультразвука или КТ производят чрескожную пункцию желчного пузыря, его катетеризацию и последующее введение лекарственных препаратов (алифатических спиртов), растворяющих камни. В практику вошли также методы экстракорпоральной ударно-волновой литотрипсии. Быстро развиваются рентгенохирургические вмешательства, применяемые при окклюзион-ых поражениях желчных путей. Чрескожным доступом в печень вводят специальные катетеры, а через них необходимые инструменты для удаления оставленных при операции желчных камней, ликвидации стриктур, размещения в протоках дренажной трубки с целью билиарной декомпрессии и наружного или внутреннего дренирования желчных путей.
Ценным подспорьем клиницисту служат лучевые методы при диагностике холециститов. Во-первых, они позволяют сразу же разграничить калькулез. Во-вторых, с их помощью выделяют группу больных с воспалительным стенозом терминального отдела общего желчного протока. В-третьих, они дают возможность установить проходимость пузырного протока и степень нарушения концентрационной и двигательной функций желчного пузыря, а это очень важно при планировании лечения, особенно при решении вопроса об оперативном вмешательстве.
При остром холецистите первичным методом исследования является сонография. При ней обнаруживается увеличение размеров пузыря, утолщение его стенки. Вокруг пузыря вырисовывается зона отека. Весьма частой находкой при сонографии являются внутрипузырные желчные камни; они наблюдаются у 90-95 % больных острым холециститом. Все эти симптомы достаточно четко выявляются при КТ, однако при положительных сонографических и клинических данных ее выполняют нечасто. Косвенным признаком холецистита при сонографии может быть ограниченная подвижность правой половины диафрагмы при дыхании. Заметим, что данный симптом выявляют также при рентгенологическом исследовании органов грудной полости - рентгеноскопии.
Хронический холецистит при сонографии проявляется сходными признаками: размеры пузыря чаще увеличены, реже, при сморщивании пузыря, уменьшены, стенки его утолщены, иногда неровные, окружающая пузырь печеночная ткань, как правило, уплотнена, в пузыре нередко видны камни или осажденные плотные компоненты желчи. В ряде случаев пузырь вследствие склерозирующего перихолецистита значительно деформирован. Последний симптом должен быть оценен с большой осторожностью. Следует помнить, что у 8 % здоровых людей встречаются врожденные деформации желчного пузыря, иногда довольно причудливые. Все перечисленные симптомы могут быть выявлены и при помощи других методов лучевой визуализации - КТ и МРТ. Гепатобилисцинтиграфия позволяет обнаружить дискинезию пузыря различной степени выраженности, вплоть до полной утраты его концентрационной функции и сократительной способности.
Неразрывно связаны лучевые методы и хирургия желчных путей. Ультразвуковое наблюдение расширяет возможности лапароскопической хирургии. Под контролем ЭРХПГ выполняют папиллотомию и сфинктеротомию. Чрескожная чреспеченочная холангиография является обязательной предварительной процедурой перед чрескожньш дренированием желчных путей и введением в них различных инструментов, в частности для дилатации суженных участков протоков. Для обнаружения оставленных при выполнении операции желчных камней используют холангиографию через дренажную трубку. С помощью венопортографии оценивают функцию печеночно-портального анастомоза, наложенного больному циррозом печени. Вполне понятно, что основные лучевые методы - сонография, КТ и МРТ - необходимы при трансплантации печени.
При портальной гипертензии наблюдается варикозное расширение вен пищевода и желудка, которое может осложниться кровотечением. Для оценки локализации и степени выраженности варикозного расширения вен применяют рентгенологическое исследование пищевода и желудка с сульфатом бария, эндоэзофагеальную сонографию или ангиографию (КТ- или МРТ-ангиографию). Чреспеченочным доступом проводят катетер в воротную вену и затем выполняют эмболизацию варикозно-расширенных вен.
Травма живота. Место и характер лучевого обследования при тупой травме живота или ранении огнестрельным либо холодным оружием зависят от состояния пострадавшего. При состоянии средней тяжести исследование проводят в отделении лучевой диагностики. Клинически нестабильных пациентов (тяжелое состояние, шок) приходится обследовать в реанимационном отделении. Пострадавших, нуждающихся в неотложном оперативном вмешательстве, обследуют прямо на операционном столе. Во всех случаях придерживаются следующей схемы.
Рентгенологическое исследование грудной полости важно для исключения сочетанного торакоабдоминального повреждения; могут быть выявлены также переломы костей грудной клетки, травматический коллапс легкого, пневмония.
а) Терминология:
1. Синонимы:
• Билиарная киста, печеночная киста
2. Определения:
• Доброкачественное, врожденное или приобретенное образование, заполненное жидкостью, стенка которого выстлана эндотелием желчных протоков
б) Визуализация:
1. Общая характеристика:
• Ключевой диагностический признак:
о Анэхогенное образование с задним акустическим усилением, хорошо различимой задней стенкой и без васкуляризации
• Локализация:
о Могут располагаться в любом сегменте печени
• Размеры:
о Варьируют от нескольких мм до 10 см
• Морфология:
о Могут быть однокамерными или многокамерными с едва заметными перегородками
о Заполнены анэхогенной жидкостью
о Иногда осложняются кровотечениями
• Ключевые моменты:
о Действующая теория: истинные кисты печени образуются из гамартомной ткани
о Распространенное доброкачественное образование в печени, встречается у 2-7% популяции
о Врожденная или приобретенная: простая печеночная киста или киста желчного протока:
- Единичная или множественные
- Не сообщается с желчными протоками
- Чаще встречается у женщин
- Чаще всего бессимптомная
о Когда количество кист > 10, необходимо заподозрить фиброполикистозные болезни:
- Аутосомно-доминантная поликистозная болезнь печени (АДПБП) (количество > 20 кист является диагностическим признаком для АДПБП)
- Аутосомно-доминантная поликистозная болезнь почек
- Гамартомы желчных протоков
о Приобретенные кистоподобные поражения печени:
- Травма (серома или билома)
- Инфекция: гнойная или паразитарная
- Новообразования: первичные или метастатические
2. УЗИ при кисте печени:
• Серошкальное ультразвуковое исследование:
о Неосложненная простая киста:
- Круглая и анэхогенная
- Четко различимая задняя стенка
- Заднее акустическое усиление
- Гладкие или дольчатые границы
- Тонкие или неразличимые стенки
- Перегородки отсутствуют или едва различимы
- Узлы или кальцификация стенок отсутствуют
- Не пересекает сегменты
- Прилежащая паренхима печени не изменена о Геморрагическая или инфицированная киста:
- Внутренне содержимое (сгустки крови или нити фибрина) могут образовывать слой или быть рассредоточенными в пределах кисты
- Образование перегородок/утолщение стенок
- ± кальцификация
о Аутосомно-доминантная поликистозная болезнь печени:
- Множественные (> 10) размерами 1-10 см
- Анэхогенные или с различными включениями, возникшими из-за кровоизлияния или инфицирования
- Стенки некоторых кист кальцинированы
- Могут присутствовать едва различимые перегородки
- Часто в печени число кист настолько велико, что из не удается сосчитать
- В тяжелых случаях сохраняется лишь небольшое количество паренхимы печени; сегментарное строение печени и ее нормальная форма перестают прослеживаться
- Осмотрите почки на предмет поликистозной болезни почек
• Цветовая допплерография:
о Прилежащие сосуды могут сдавливаться крупными кистами
о Внутренняя васкуляризация отсутствует
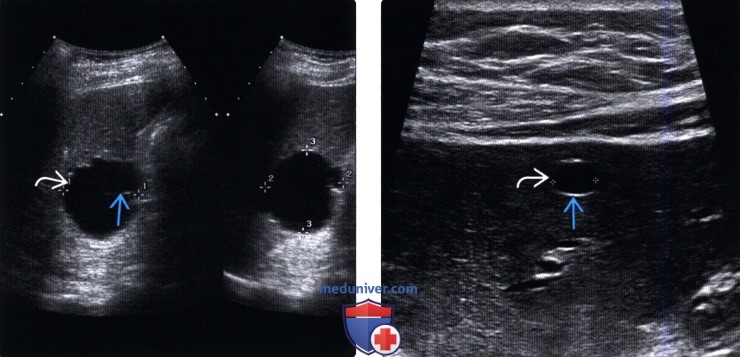
(Левый) Поперечный и продольный серошкальные ультразвуковые срезы печени. Визуализируется киста с едва различимой перегородкой.
(Правый) Поперечный серошкальный ультразвуковой срез печени высокого разрешения. Визуализируется небольшая киста под капсулой печени с хорошо различимой задней стенкой.
3. КТ при кисте печени:
• КТ без контрастирования:
о Простая киста печени или желчных протоков:
- Четко определяемые границы с гладкими, тонкими стенками
- Плотность воды (от -10 до +10 HU)
- Перегородки отсутствуют или едва различимы, обычно до двух, тонкие
- Отсутствуют уровни жидкость/включения или кальцификация стенки
о Если киста осложняется кровоизлиянием, слои включений могут быть гиперденсивными или образование может имитировать опухоль
• КТ с контрастированием:
о Простая киста печени или АДПБП:
- Неосложненные или осложненные (инфицированные): нет контрастного усиления
4. МРТ при кисте печени:
• Простая киста печени или АДПБП:
о Т1-взвешенное изображение: гипоинтенсивная
о Т2-взвешенное изображение: гиперинтенсивная:
- Выраженное увеличение интенсивности сигнала из-за чисто жидкостного содержимого
- Иногда неотличима от типичной гемангиомы
о Магнитно-резонансная холангиопанкреатография (МРХПГ): не сообщается с желчными протоками:
• Осложненная (геморрагическая) киста
о Т1- и Т2-взвешенные изображения:
- Вариабельная интенсивность сигнала (из-за смеси производных крови)
- ± уровень жидкости
• Т1-взвешенное изображение С+: нет усиления
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Ультрасонография
о В некоторых случаях образования, обнаруженные при КТ или МРТ, не удается идентифицировать; ультразвуковое исследование может помочь установить кистозных характер этих образований
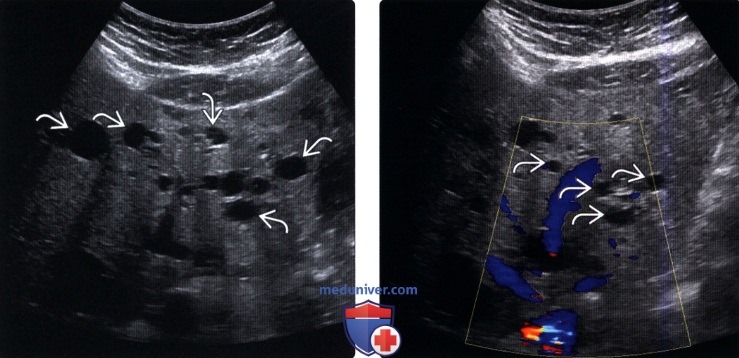
(Левый) Поперечный серошкальный ультразвуковой срез печени. Визуализируются множественные кисты по всей печени у пациента с поликистозной болезнью печени.
(Правый) Поперечный ультразвуковой срез печени с цветовой допплерографией доказывает, что множественные кисты печени не имеют внутренней васкуляризации.
в) Дифференциальная диагностика кисты печени:
1. Кистозные или некротические метастазы:
• Нет заднего акустического усиления
• Включения, узлы в стенках или толстые перегородки
• Васкуляризированные стенки
2. Абсцесс:
• Сложносоставное содержимое с включениями
• Толстые или тонкие множественные перегородки
• Узлы и васкуляризация в стенках
• Прилегающая паренхима может быть неоднородной и гипоэхогенной
3. Эхинококковая (гидатидная) киста:
• Большое, кистозное образование в печени с четкими границами и большим количеством дочерних кист на периферии
• Вид кисты в кисте
• Однокамерная, многокамерная, с множеством перегородок, гетерогенная
• С плавающей мембраной и дочерними кистами внутри
• ± кальцификация и расширение желчных протоков
4. Билиарная цистаденома/цистаденокарцинома:
• Кистозное образование с множеством перегородок; утолщенные или васкуляризированные перегородки
• Чаще встречается у женщин
• Может отмечаться точечная кальцификация стенки или перегородки
• Узелки в стенке или папиллярные разрастания с васкуляризацией предполагают цистаденокарциному
• Желчные протоки могут быть расширены
5. Билома:
• Скопление желчи, обычно связанное с повреждением билиарного тракта
• Обычно присутствуют симптомы
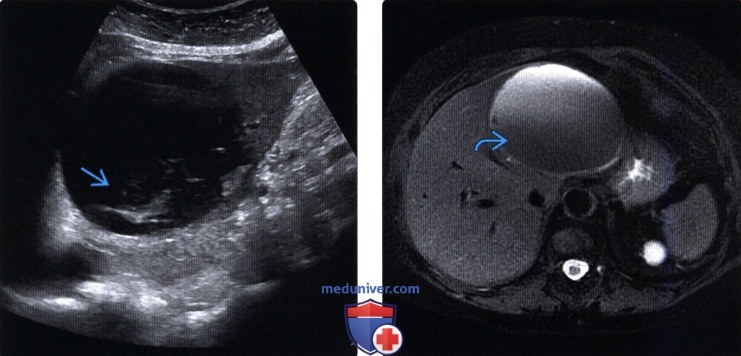
(Левый) Продольный косой ультразвуковой срез печени. Визуализируется осложненная киста печени с осевшими постгеморрагическими включениями.
(Правый) MPT, Т2 FS, аксиальная проекция, тот же пациент. Слой со сниженной интенсивностью сигнала в осложненной кисте соответствует постгеморрагическим включениям.
г) Патология кисты печени:
1. Общая характеристика:
• Этиология:
о Врожденная простая киста печени:
- Дефект в развитии внутрипеченочной желчевыводящей системы
• Ассоциированные состояния:
о АДПБП:
- У 50% также присутствует поликистозная болезнь почек; М:Ж = 1:2
- Множественные кисты в печени различного размера
о Поликистозная болезнь почек: у 83% отмечаются кисты в печени
о Туберозный склероз
2. Макроскопические и хирургические особенности:
• Стенка кисты: толщиной
Редактор: Искандер Милевски. Дата публикации: 30.10.2019
Диагностика кист печени основывается на данных ультразвукового и томографического сканирования. Лечение кисты печени может включать ее радикальное удаление (вылущивание, резекцию печени, иссечение стенок кисты) или паллиативные методы (опорожнение, марсупиализацию кисты, создание цистоэнтеро- или цистогастроанастомоза).
Киста печени представляет собой доброкачественное полостное образование, заполненное жидкостью, изнутри выстланное слоем цилиндрического или кубического эпителия.
Чаще всего кисты заполнены прозрачной жидкостью, не имеющей запаха и цвета; реже кисты печени могут содержать желеподобную массу или жидкость коричневато-зеленого цвета, состоящую их холестерина, билирубина, муцина, фибрина, эпителиальных клеток.
Кисты печени могут располагаться в различных сегментах, долях и даже связках печени, поверхностно или в глубине; иногда имеют тонкую перемычку (ножку кисты). Диаметр выявляемых кист печени варьирует от нескольких миллиметров до 25 и более сантиметров.
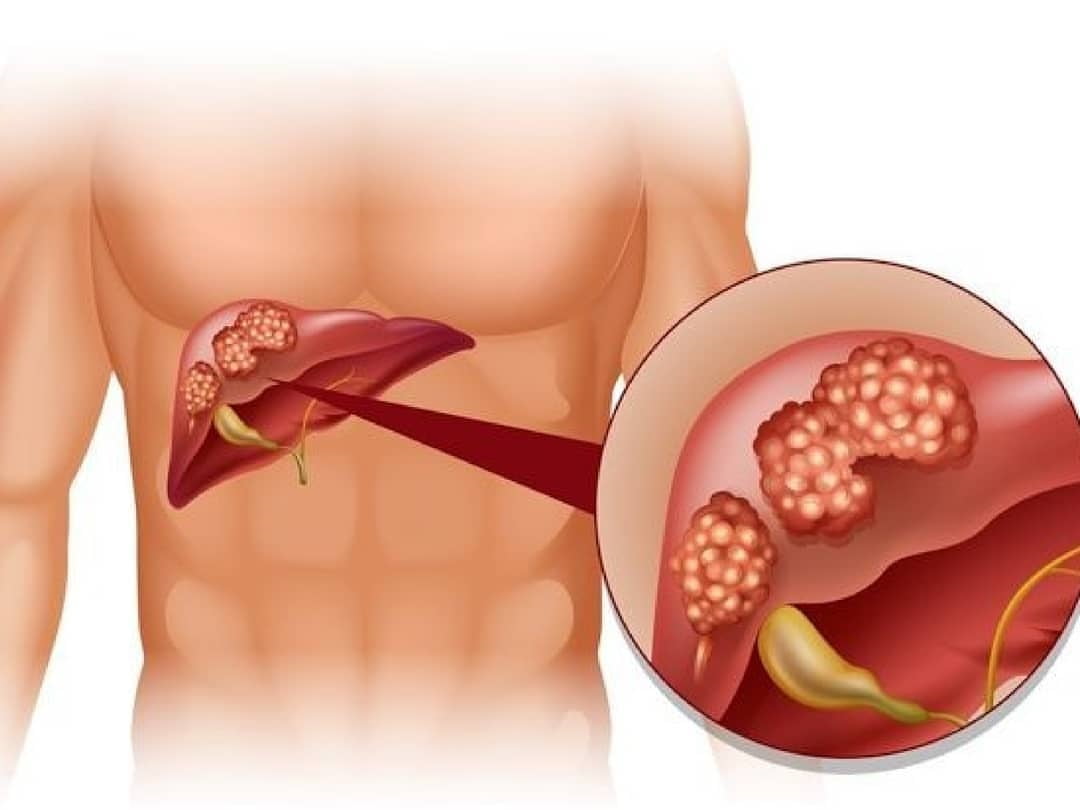
В гепатологии и гастроэнтерологии кисты печени диагностируются приблизительно у 0,8 % населения. У женщин кисты печени выявляются в 3-5 раз чаще, чем у мужчин, как правило, в возрасте 40-50 лет.
По клиническим наблюдениям, кисты печени могут сочетаться с желчнокаменной болезнью, циррозом печени, кистами желчных протоков, поликистозом яичников, поликистозом почек и поджелудочной железы.
Классификация кист печени
- Истинные кисты являются врожденными по происхождению и имеют внутреннюю эпителиальную выстилку. Среди солитарных истинных образований встречаются простые, ретенционные, дермоидные кисты печени, многокамерные цистаденомы.
- Ложные кисты носят вторичный, приобретенный характер; чаще образуются после операций, травм, воспалений, в связи с чем стенками их полости служат фиброзно-измененные ткани печени.
По количеству полостей различают одиночные и множественные кисты печени.
- При выявлении кист в каждом сегменте печени говорят о поликистозе печени.
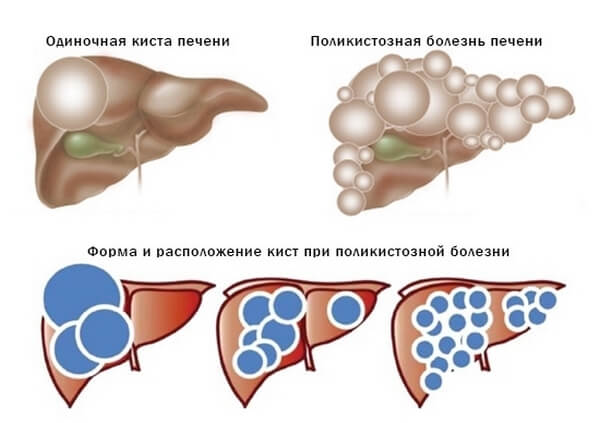
Кроме этого, выделяют непаразитарные и паразитарные кисты печени; последние, как правило, представлены эхинококковыми кистами (эхинококкоз печени).
Причины образования кист печени
В вопросе происхождения истинных непаразитарных кист печени нет единого мнения. Часть авторов придерживается взглядов, что кисты образуются в результате воспалительной гиперплазии желчных путей в период эмбриогенеза и их последующей обструкции.
Рассматривается связь между возникновением кисты печени и приемом гормональных препаратов (эстрогенов, оральных контрацептивов).
Преобладающей в современной медицине является теория, объясняющая возникновение кист печени из аберрантных внутри- и междольковых желчных ходов, которые в процессе эмбрионального развития не включаются в систему желчных путей. Секреция эпителия этих замкнутых полостей приводит к накоплению жидкости и их превращению в кисту печени.
Эта гипотеза подтверждается тем фактом, что секрет кисты не содержит желчи, а полость образования не сообщается с функционирующими желчными ходами.
Ложные кисты образуются вследствие некроза опухолей, травматического повреждения печени, паразитарного поражения печени эхонококком, амебного абсцесса.

Симптомы кисты печени
Небольшие одиночные кисты печени, как правило, не имеют клинических проявлений. Симптоматика чаще развивается при достижении кистой размера 7-8 см, а также при поражении множественными кистами не менее 20 % объема печеночной паренхимы.
- В этом случае отмечается чувство распирания и тяжести в правом подреберье и эпигастрии, которые усиливаются после еды или нагрузки.
- На фоне увеличения кисты печени развиваются диспепсические явления: отрыжка, тошнота, рвота, метеоризм, понос.
- Среди прочих неспецифических симптомов, сопровождающих развитие кисты печени, отмечают слабость, потерю аппетита, повышенную потливость, одышку, субфебрилитет.
- Гигантские кисты печени вызывают асимметричное увеличение живота, гепатомегалию, похудание, желтуху.
- В ряде случаев киста пальпаторно определяется через переднюю брюшную стенку в виде тугоэластического флюктуирующего безболезненного образования в правом подреберье.
- Осложненное течение кисты печени развивается при кровоизлиянии в ее стенку или полость, нагноении, перфорации, перекруте ножки кисты, злокачественном перерождении.
- При геморрагии, разрыве кисты или прорыве ее содержимого в прилежащие органы развивается острый приступ абдоминальных болей. В этих случаях высока вероятность кровотечения в брюшную полость, перитонита.
- При сдавлении расположенных рядом желчных протоков появляется желтуха, а при инфицировании – образуется абсцесс печени.
Эхинококковые кисты печени опасны распространением паразитов гематогенным путем с образованием отдаленных инфекционных очагов (например, эхинококковых кист легкого). При распространенном поликистозе печени со временем возможно развитие печеночной недостаточности.

Диагностика кисты печени
Большая часть кист печени обнаруживается случайно при проведении УЗИ брюшной полости. По данным эхографии киста печени определяется как ограниченная тонкой стенкой полость овальной или округлой формы с анэхогенным содержимым.
При наличии в полости кисты крови или гноя, становятся различимы внутрипросветные эхосигналы. В ряде случаев УЗИ печени используется для проведения чрескожной пункциикисты с последующим цитологическим и бактериологическим исследованием секрета.
С помощью КТ, МРТ, сцинтиграфии печени, ангиографии чревного ствола и брыжеечных артерий проводится дифференциальная диагностика кисты печени с гемангиомой, опухолями ретроперитонеального пространства, опухолями тонкого кишечника, поджелудочной железы, брыжейки, водянкой желчного пузыря, метастатическими поражениями печени.
Для исключения паразитарной этиологии кист печени проводятся специфические серологические исследования крови (ИФА, РНГА).
Лечение кисты печени
Пациенты с бессимптомными кистами печени, не превышающими 3-х см в диаметре, нуждаются в динамическом наблюдении гастроэнтеролога (гепатолога).
Показаниями к хирургическому лечению кист печени оперативным путем служат:
- осложнения (кровотечение, разрыв, нагноение и др.);
- большие и гигантские размеры кисты (до 10 см и более);
- сдавление желчных путей с нарушением желчеоттока;
- компрессия системы воротной вены с развитием портальной гипертензии;
- выраженная клиническая симптоматика, ухудшающая качество жизни; рецидивы кисты печени после попытки ее пункционной аспирации.
Все оперативные вмешательства, производимые по поводу кист печени, могут быть радикальными, условно-радикальными и паллиативными. К радикальным способам при солитарной кисте относят резекцию печени; при поликистозе – трансплантацию печени.
Условно-радикальные методы могут включать вылущивание (энуклеацию) кисты или иссечение стенок кисты. При выполнении данных вмешательств широко используется малоинвазивный лапароскопический доступ.

Паллиативные вмешательства при кистах печени не подразумевают удаления полостного образования и могут заключаться в прицельной пункционной аспирации содержимого кисты с последующей склерооблитерацией полости; вскрытии, опорожнении и дренировании остаточной полости кисты; марсупиализации кисты; фенестрации кисты; цистоэнтеростомии или цистогастростомии.
- Стойкий эффект после чрескожной пункционной аспирации кисты и ее склерозирования достигается при относительно небольших размерах (до 5-6 см) полости.
- Проведение вскрытия и наружного дренированияпоказано при солитарных посттравматических кистах печени, осложненных разрывом стенки или нагноением.
- Марсупиализацию (опорожнение кисты с подшиванием ее стенок к краям операционной раны) проводят при центральной локализации кисты в воротах печени, сдавлении желчных путей, наличии портальной гипертензии.
- К фенестрации – вскрытию и иссечению свободных стенок кист, как правило, прибегают при множественных кистах или поликистозе печени в отсутствие признаков печеночно-почечной недостаточности.
- При гигантских кистах производится наложение цистогастроанастомоза или цистоэнтероанастомоза, т. е. создается сообщение полости кисты печени с полостью желудка или кишечника.
Если речь идет о том, как избавиться от кисты печени народными средствами, травы и их сборы – распространенное решение. Вещества, содержащиеся в лекарственных растениях, оказывают противовоспалительное, желчегонное и восстанавливающее действие.
Диета при кисте – это часть терапии, независимо, где она развивается (в матке киста появилась или в печени).
Лечение посредством диеты заключается в том, что необходимо исключить либо ограничить употребление следующих тяжелых продуктов:
- жареных;
- жирных;
- острых;
- консервированных;
- копченых;
- соленых.
Прогноз при кисте печени
После радикального удаления солитарных кист печени прогноз в целом благоприятный. После паллиативных вмешательств в различные отдаленные сроки возможны рецидивы кисты печени, требующие проведения повторных лечебных мероприятий.
Прогрессирующее увеличение нелеченных кист печени может привести к целому ряду опасных осложнений. В случае распространенного поражения печени возможно наступление летального исхода вследствие печеночной недостаточности.
Читайте также:

