Рак шейки матки и матки уход за больными
На долю рака шейки матки приходится приблизительно 80% всех злокачественных опухолей женских половых органов. Заболевание выявляют преимущественно у женщин старшей возрастной группы (50-60 лет). Это злокачественное новообразование чаще всего развивается из многослойного плоского эпителия влагалищной части шейки матки и значительно реже — из цилиндрического эпителия шеечного канала (рис. 17).
Факторы, способствующие развитию рака шейки матки:
- • папилломавирусная инфекция, передаваемая половым путем (ведущий фактор);
- • ВИЧ-инфекция;
- • раннее начало половой жизни и большое количество половых партнеров;
- • умеренная дисплазия в мазке с шейки матки в течение последних 5 лет;
- • низкий социально-экономический уровень;
- • курение;
- • длительное пероральное использование противозачаточных средств.

Рис. 17. Рак шейки матки: а — вид в зеркалах; б — рак канала шейки матки
Выделяют экзофитную (рис. 18, а), эндофитную (рис. 18, б), смешанную и язвенно-инфильтративную формы рака шейки матки. При экзофитной форме опухоль растет наружу в просвет влагалища и внешне напоминает цветную капусту. Эндофитный вариант характеризуется ростом опухоли с поверхности в толщу шейки матки с образованием характерной кратерообразной, легко кровоточащей язвы. При смешанной форме сочетаются черты двух вышеуказанных основных вариантов рака.

Рис. 18 . Рак шейки матки: а — экзофитная форма; б — эндофитная форма
Стадии рака шейки матки:
- • 0 стадия — внутриэпителиальный (преинвазивный) рак, раковые клетки располагаются между слоями плоского эпителия;
- • I стадия — опухолевый процесс ограничивается шейкой матки;
- • II стадия — опухоль распространяется на влагалище, матку, клетчатку малого таза;
- • III стадия — опухоль инфильтрирует все влагалище, охватывает большие пространства малого таза и достигает его стенок;
- • IV стадия — опухоль распространяется за пределы малого таза, прорастает в мочевой пузырь и прямую кишку, метастазирует в отдельные органы (кости, головной мозг и др.),
Компоненты диагностики рака шейки матки:
- • оценка жалоб и анамнестических данных;
- • осмотр шейки матки в зеркалах с применением раствора Люголя;
- • ректовагинальное исследование;
- • расширенная кольпоскопия;
- • цитологическое исследование соскобов с шейки матки и из шеечного канала;
- • прицельная или конусовидная биопсия с выскабливанием канала шейки матки;
- • дополнительные методы (диагностика с применением онкомаркеров, исследование смежных и отдаленных органов).
При прогрессировании процесса возможна пальпация увеличенного в размерах и болезненного тела матки, образований в околоматочном пространстве (параметрии).
Кольпоскопия — метод, дающий возможность с помощью оптического аппарата провести исследование эпителиального покрова и сосудистого рисунка шейки матки, обнаружить предраковые заболевания и ранние морфологические признаки рака шейки матки.
Большое значение для диагностики злокачественных новообразований шейки матки имеет цитологическое исследование мазков (соскобов) с шейки матки, окрашенных по Папаниколау. Они берутся из трех участков: поверхности влагалищной части шейки матки, переходной зоны и нижней трети канала шейки матки.
Верифицируют диагноз результаты гистологического исследования биопсированного участка шейки матки.
Дополняют перечень лабораторных исследований клинический и биохимический анализы крови, определение группы крови, общий анализ мочи и посев мочи с целью выявления бактериальной флоры и установления ее чувствительности к антибиотикам, оценка копрограммы, анализ кала на скрытую кровь, УЗИ органов брюшной полости.
Принципы лечения. Выбор метода лечения рака шейки матки относится к компетенции врача-онколога и зависит, главным образом, от стадии (выраженности) опухолевого процесса.
Диагностирование внутриэпителиального рака (0 стадия) может быть показанием к проведению криодеструкции (охлаждение жидким азотом), лазерной коагуляции, диатермохирургического и радиоволново- го лечения.
При инвазивном раке шейки матки применяют хирургический (расширенная экстирпация матки с придатками, клетчаткой и лимфатическими узлами малого таза), комбинированный (сочетание хирургического вмешательства и лучевой терапии), химиотерапевтический (введение противоопухолевых антибиотиков) и комплексный (сочетание хирургического, лучевого и химиотерапевтического воздействий) методы лечения.
Рак тела матки встречается преимущественно в возрасте 55-65 лет. Его возникновению способствуют эндокринные нарушения — длительно существующие нарушения овуляции (недостаточное или полное отсутствие образования гормона желтого тела), повышение секреции эстрогенов (гиперэстрогенемия), а также гиперпластические процессы эндометрия — аденоматозная (атипическая) гиперплазия и аденоматозные полипы. При раке тела матки нередко отмечают триаду симптомов: ожирение, артериальную гипертензию, сахарный диабет.
Гистологически рак тела матки — аденокарцинома, реже — плоскоклеточный рак. Различают две основные его формы — ограниченную и диффузную. При первой форме рак растет в виде полипа, опухоль более или менее четко отграничена от непораженной слизистой оболочки. Диффузная форма характеризуется распространением раковой инфильтрации на всю слизистую оболочку матки.
Стадии рака тела матки:
I. Рак ограничен пределами слизистой оболочки тела матки.
II. Возможны 3 варианта:
- а) рак с инфильтрацией миометрия;
- б) рак с инфильтрацией параметральной клетчатки без перехода на стенки таза;
- в) рак с переходом на шейку матки.
III. Возможны 2 варианта:
- а) рак с инфильтрацией параметрия на одной стороне или на обеих сторонах с переходом на стенку таза;
- б) рак тела матки с прорастанием брюшины, но без вовлечения близлежащих органов.
IV. Возможны 2 варианта:
- а) рак тела матки с переходом на мочевой пузырь или прямую кишку;
- б) рак тела матки с отдаленными метастазами.
Рак тела матки прогрессирует медленно. Наиболее важными и часто встречающимися клиническими проявлениями являются обильные, жидкие, с примесью крови, иногда кровянисто-гнойные выделения из матки, которые имеют постоянный характер. Наличие практически постоянного болевого синдрома различной локализации, чаще в нижней части живота, пояснично-крестцовой области, нередко с иррадиацией в прямую кишку, бедра, свидетельствует о том, что процесс далеко зашел. Это крайне неблагоприятный признак. Прогрессирование опухолевого процесса сопровождается появлением симптомов интоксикации (общая слабость, повышенная утомляемость, ухудшение аппетита и др.) и развитием гипохромной анемии.
Медицинская сестра может распознать заболевание, основываясь на анамнестических данных (эндокринные нарушения, ациклические кровянистые выделения из матки, болевой синдром и др.) и результатах гинекологического исследования. В последнем случае тело матки увеличено в размерах, разной консистенции (от плотной до мягковатой), имеет вид округлого образования, иногда с неровными контурами. При переходе опухоли на шейку матки ее определяют в зеркалах.
Проводимые врачом исследования, включающие диагностическое выскабливание полости матки, ее шейки с последующим гистологическим исследованием, кольпоскопию, УЗИ и др., позволяют верифицировать диагноз заболевания.
Комбинированный метод лечения (сочетание хирургической и лучевой терапии) является основным при лечении рака тела матки. Выбор вида оперативного вмешательства зависит от особенности распространения (стадии) опухоли (пангистерэктомия, расширенная экстирпация матки с придатками и лимфатическими узлами малого таза). Используют также комплексный (комбинация хирургического, лучевого и гормонального методов) метод лечения. В рамках гормональной терапии до и после оперативного вмешательства применяют синтетические гесто- гены.
После хирургического лечения рака шейки и тела матки развивается посткастрационный синдром, характеризующийся вегетативно-сосудистыми, нервно-психическими и обменно-эндокринными нарушениями. Для лечения этого синдрома используют препараты кальция, инъекции витаминов, транквилизаторы и антидепрессанты, гормональные препараты, психотерапию, электросон.
Сестринская помощь. Действия медицинской сестры:
- • оказывает физическую, психологическую и медико-социальную помощь больной и членам ее семьи;
- • создает хорошую психологическую атмосферу в палате путем подбора психологически совместимых пациентов;
- • информирует пациентов и их родственников о сущности заболевания, методах его диагностики, лечения и реабилитации;
- • готовит больных к лабораторным исследованиям, помогает врачу в проведении инструментальных исследований;
- • осуществляет до- и послеоперационный уход за больными, обучает их приемам самоухода;
- • при динамическом наблюдении за пациенткой оценивает ее общее состояние, характер и выраженность выделений из матки, болевого синдрома, выделительных функций;
- • осуществляет мероприятия, направленные на профилактику возникновения пролежней, инфекции органов дыхания и мочевых путей;
- • следит за выполнением пациенткой назначений врача, плана лучевого лечения и химиотерапии, выявляет побочные эффекты лекарств и сообщает об этом врачу;
- • контролирует проведение заместительной гормональной терапии (синтетические гестогены и др.);
- • выполняет назначения врача, сделанные с целью уменьшения выраженности посткастрационного синдрома;
- • по назначению врача организует консультации специалистов (гинеколога, эндокринолога, уролога, психолога, психотерапевта и др.), помощь священника.

- Симптомы рака шейки матки
- Причины возникновения
- Разновидности рака шейки матки
- Распространение рака шейки матки в организме
- Диагностика рака шейки матки
- Лечение рака шейки матки
- Профилактика
- Прогноз при плоскоклеточном раке шейки матки
- Цены на лечение рака шейки матки
Симптомы рака шейки матки

Проявления заболевания неспецифичны и могут встречаться при других патологиях, например, урогенитальных инфекциях :
- Обильные, длительные месячные. Этот симптом имеет значение, если месячные изменились недавно, если прежде они были нормальными.
- Вагинальные кровотечения в промежутках между месячными, после полового акта, после наступления менопаузы.
- Необычные выделения из влагалища: обильные, розового цвета, с неприятным запахом.
- Тазовые боли во время полового акта.
В большинстве случаев эти проявления вызваны не онкологическим заболеванием. Но риск, пусть и небольшой, есть всегда, поэтому при возникновении первых симптомов нужно посетить врача.
На более поздних стадиях к перечисленным симптомам присоединяются такие признаки, как резкая беспричинная потеря веса, боли в пояснице и в ногах, постоянное чувство усталости, патологические переломы костей (признак костных метастазов), подтекание мочи из влагалища.
Причины возникновения
Точные причины рака шейки матки назвать сложно. Но известны факторы риска, которые повышают вероятность возникновения рака шейки матки.
Наиболее значимый фактор риска – папилломавирусная инфекция. По разным данным, до 99% случаев рака шейки матки связаны с вирусами папилломы человека (ВПЧ). До 80% женщин в течение жизни оказываются инфицированы этим возбудителем. Всего существует около 100 типов ВПЧ, из них 30–40 передаются половым путем, лишь 165 повышают риск рака. Но это не значит, что они гарантированно вызовут рак. Типы вируса 16, 18, 31, 33, 35, 39, 45, 51, 52, 56 и 58 относят к высокоонкогенным, 6, 11, 42, 43 и 44 – к низкоонкогенным. Чаще всего виновниками рака шейки матки становятся ВПЧ 16 и 18 типов. Наиболее уязвима к ним зона трансформации (см. ниже). Помимо рака шейки матки, ВПЧ вызывают злокачественные опухоли других органов репродуктивной системы, глотки, ротовой полости, анального канала.
Другие факторы риска:
- Ослабленная иммунная система. Если иммунитет женщины работает нормально, ее организм избавляется от вируса папилломы в течение 12–18 месяцев. Но если защитные силы ослаблены, инфекция сохраняется дольше и повышает риск рака.
- Беспорядочные половые связи. Частая смена партнеров повышает вероятность заражения ВПЧ.
- Акушерский анамнез. Если у женщины было три или более беременностей, либо если первая беременность была до 17 лет, риски повышены в два раза.
- Наследственность. Если у матери или родной сестры женщины диагностирован рак шейки матки, ее риски повышены в 2–3 раза.
- Курение. Вредная привычка также повышает риски вдвое.
- Применение оральных контрацептивов в течение 5 лет и дольше. После прекращения их приема риски снижаются в течение нескольких лет.
Разновидности рака шейки матки
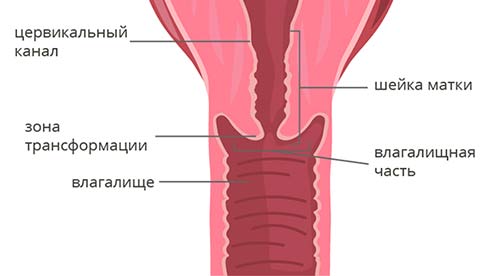
Чтобы понять классификацию рака шейки матки, в первую очередь нужно немного разобраться в ее анатомическом и гистологическом строении. Шейка матки имеет длину 2–3 см и состоит из двух частей:
- Влагалищная часть (экзоцервикс) выступает во влагалище, это то, что гинеколог видит во время осмотра на зеркалах. Слизистая оболочка эндоцервикса состоит из многослойного плоского эпителия .
- Цервикальный канал (эндоцервикс) находится внутри и соединяет влагалище с маткой. Он выстлан цилиндрическим эпителием .
Граница между влагалищной частью и цервикальным каналом называется зоной трансформации.
В 70–90% случаев злокачественные опухоли шейки матки представлены плоскоклеточным раком. Он развивается из многослойного плоского эпителия. Чаще всего злокачественное перерождение происходит в зоне трансформации. В зависимости от того, как выглядит опухолевая ткань под микроскопом, плоскоклеточный рак шейки матки делят на ороговевающий и неороговевающий:
- Ороговевающий плоскоклеточный рак шейки матки называется так потому, что клетки, из которых он состоит, склонны к ороговению. Они крупные, имеют неправильную форму, относительно низкую интенсивность деления. При микроскопическом исследовании обнаруживаются образования, которые называются кератогиалиновыми гранулами и “раковыми жемчужинами”.
- При неороговевающем плоскоклеточном раке шейки матки клетки не склонны к ороговению. Они крупные, имеют форму овала или многоугольника, размножаются более интенсивно.
В зависимости от того, насколько раковые клетки отличаются от нормальных, злокачественные опухоли шейки матки делят на высоко-, умеренно- и низкодифференцированные. Последние ведут себя наиболее агрессивно. Плоскоклеточный ороговевающий рак относят к зрелым формам, он встречается примерно в 20% случаев. Неороговевающий рак - это опухоли средней степени зрелости, они составляют 60-70%. Незрелая форма - это низкодифференцированный рак.
В остальных случаях рак шейки матки представлен аденокарциномой. Она развивается из железистых клеток, продуцирующих слизь. За последние 20–30 лет этот тип злокачественных опухолей стал более распространенным.
Намного реже встречаются аденосквамозные карциномы. Эти опухоли сочетают в себе черты плоскоклеточного рака и аденокарциномы. Чтобы определить тип злокачественной опухоли, нужно провести биопсию.
Распространение рака шейки матки в организме
По мере роста, рак шейки матки распространяется на соседние органы. В первую очередь поражаются регионарные лимфатические узлы, окружающая клетчатка (параметрий).
Часто отмечается поражение верхней трети влагалища, что неудивительно, так как оно находится в непосредственном контакте с шейкой матки. Распространение раковых клеток происходит прямым путем при прорастании опухоли во влагалище, лимфогенно (через лимфатические сосуды), путем контактной имплантации – там, где стенка влагалища соприкасается с опухолью. Также вовлекается тело матки.
Распространение опухолевых клеток в прямую кишку, мочевой пузырь и мочеточники, как правило, происходит контактным путем.
Отдаленные метастазы чаще всего встречаются в забрюшинных лимфатических узлах, легких, костях, печени. Менее чем в 1% случаев метастазирование происходит в селезенку, почки, головной мозг.
Диагностика рака шейки матки
Высокие показатели смертности от рака шейки матки связаны с поздним выявлением заболевания: в 35–40% случаев в России диагноз впервые ставится пациенткам с III–IV стадиями болезни.
Так как рак шейки матки может долго протекать бессимптомно, своевременная диагностика возможно только при регулярном прохождении специальных обследований у гинеколога.

Но даже выявление ВПЧ высокого онкогенного риска не превращает рак шейки матки в нечто фатальное.Во-первых, болезнь может вообще не развиться.Во-вторых, современные технологии позволяют выявлять данную форму рака на самых ранних стадиях и с успехом лечить его, не допуская превращения предраковых изменений в собственно онкологическое заболевание. Следовательно, положительные результаты анализа на ВПЧ должны рассматриваться только как основание для регулярного наблюдения у гинеколога, знакомого с эффективными алгоритмами ведения пациенток из групп риска.
Иногда рак шейки матки выявляется непосредственно во время осмотра на гинекологическом кресле. Однако так определяется, как правило, запущенный онкологический процесс. И напротив, ранние стадии заболевания обычно проходят без каких-либо заметных изменений, поэтому для своевременной диагностики рака шейки матки используются дополнительные исследования. Во время кольпоскопии влагалищную часть шейки матки осматривают с помощью кольпоскопа – прибора, напоминающего бинокль с источником освещения.
Также полученный в ходе этого анализа материал может быть использован для определения активности ВПЧ, которая является важным фактором прогноза и может влиять на тактику лечения. И, наконец, раствор с находящимися в нем клетками пригоден для проведения анализа на определение особого белка (Р16ink4a), появляющегося в клетках еще до начала непосредственно онкологического процесса. Таким образом, метод жидкостной цитологии способен не только выявить рак шейки матки, но и предупредить о повышении риска его развития. После одной-единственной процедуры в распоряжении врача появляются результаты трех точных и информативных анализов, позволяющих определить тактику и стратегию ведения конкретной пациентки.
В профилактических целях (при отсутствии жалоб) данные анализы рекомендуется проводить 1 раз в год.
Прогноз при первичной диагностике рака шейки матки определяется степенью запущенности процесса. К сожалению, в нашей стране на протяжении последних десятилетий сохраняется очень высокая доля женщин, впервые обращающихся за медицинской помощью на поздних стадиях заболевания. При своевременно поставленном диагнозе у пациентов на 1-й стадии рака шейки матки показатель 5-летней выживаемости составляет 75-80%, для 2-й стадии — 50-55%. Напротив, при выявлении на 4-й стадии рака шейки матки большинство пациенток не доживает до пятилетнего рубежа, умирая от распространения опухоли или осложнений.
Лечение рака шейки матки
Исходя из опыта клиники, сохранить матку и возможность деторождения возможно при предраковых изменениях шейки матки. При раке шейки матки одинаково широко используют лучевую терапию и хирургическое лечение — расширенная экстирпация матки с придатками.
Лечение зависит от стадии заболевания. При ранних стадиях рака шейки матки проводится преимущественно хирургическое лечение. Во время операции производится удаление матки. Иногда операцию необходимо дополнять удалением лимфатических узлов малого таза. Вопрос об удалении яичников решается индивидуально, при ранней стадии опухоли у молодых женщин возможно оставление яичников. Не менее значимым является лучевое лечение. Лучевая терапия может как дополнять хирургическое лечение, так и являться самостоятельным методом. При ранних стадиях рака шейки матки результаты хирургического и лучевого лечения практически одинаковы. В лечении рака шейки матки может применяться химиотерапия, но к сожалению, возможности химиотерапии при этом заболевании значительно ограничены.
При 0 стадии раковые клетки не распространяются за пределы поверхностного слоя шейки матки. Иногда эту стадию даже рассматривают как предраковое состояние. Такая опухоль может быть удалена разными способами, но при органосохраняющих вмешательствах в дальнейшем сохраняется риск рецидива, поэтому после операции показаны регулярные сдачи цитологических мазков.
Методы лечения плоскоклеточного рака шейки матки, стадия 0:
- Криохирургия – уничтожение опухоли с помощью низкой температуры.
- Лазерная хирургия.
- Конизация шейки матки – иссечение участка в виде конуса.
- Петлевая электроконизация шейки матки.
- Гистерэктомия. К ней прибегают в том числе при рецидиве злокачественной опухоли после вышеперечисленных вмешательств.
Методы лечения аденокарциномы шейки матки, стадия 0:
- Гистерэктомия.
- В некоторых случаях, если женщина планирует иметь детей, может быть выполнена конизация. При этом важным условием является негативный край резекции по данным биопсии. Впоследствии женщина должна наблюдаться у гинеколога, после родов выполняют гистерэктомию.
Выбор метода лечения всегда осуществляется индивидуально лечащим врачом.
При 1а стадии — микроинвазивный рак шейки матки — выполняют экстирпацию матки с придатками. В случаях, когда опухоль прорастает в кровеносные и лимфатические сосуды, также показано удаление тазовых лимфатических узлов. Если женщина планирует иметь детей, возможны органосохраняющие операции. При стадии Iб — рак ограничен шейкой матки — проводят дистанционное или внутриполостное облучение (брахитерапию) с последующей расширенной экстирпацией матки с придатками. В ряде случаев первоначально проводят операцию, а затем дистанционную гамма-радиотерапию.
При 2-й стадии рака шейки матки — вовлечение верхней части влагалища, возможен переход на тело матки и инфильтрация параметрия без перехода на стенки таза — основным методом лечения является лучевая терапия. Также может быть назначена химиотерапия, обычно препаратом цисплатином или его сочетанием с фторурацилом. В этом случае хирургическое лечение проводится редко.
При 3-й стадии рака шейки матки — переход на нижнюю часть влагалища, инфильтрация параметрия с переходом на кости таза — показана лучевая терапия.

Профилактика
Один из главных факторов риска рака шейки матки — вирус папилломы человека. Поэтому меры профилактики в первую очередь должны быть направлены на предотвращение заражения:
- Беспорядочные половые связи нежелательны, особенно с мужчинами, у которых было много партнерш. Это не защищает от заражения на 100%, но все же помогает сильно снизить риски.
- Презервативы помогут защититься не только от ВПЧ, но и от ВИЧ-инфекции. Стопроцентную защиту они тоже не обеспечивают, потому что не могут полностью исключить контакт с инфицированной кожей.
- Вакцины против ВПЧ — хорошее средство профилактики, но они работают лишь в случае, если женщина пока еще не инфицирована. Если вирус уже проник в организм, вакцина не поможет. Девочек начинают прививать с 9–12 лет.
Второй фактор риска, который связан с образом жизни, и на который можно повлиять — курение. Если вы страдаете этой вредной привычкой, от нее лучше отказаться.
Огромное значение имеет скрининг — он помогает вовремя выявить предраковые изменения и рак шейки матки на ранних стадиях. Нужно регулярно являться на осмотры к гинекологу, проходить PAP-тест и сдавать анализы на ВПЧ.
Основным прогностическим фактором выживаемости пациенток при раке шейки является степень распространенности процесса. Поэтому самым эффективным средством против развития рака являются регулярные профилактические осмотры у специалистов.
Прогноз при плоскоклеточном раке шейки матки
Ориентировочный прогноз определяют на основании статистики. Среди женщин, у которых был диагностирован рак шейки матки, подсчитывают процент выживших в течение определенного времени, как правило, пяти лет. Этот показатель называют пятилетней выживаемостью. Он зависит от того, на какой стадии было выявлено онкологическое заболевание. Чем раньше диагностирован рак и начато лечение — тем лучше прогноз:
- При локализованных опухолях (рак не распространяется за пределы шейки матки, соответствует I стадии) пятилетняя выживаемость составляет 92%.
- При опухолях, которые распространились на близлежащие структуры (стадии II, III и IVA) — 56%.
- При метастатическом раке (стадия IVB) — 17%.
- Средняя пятилетняя выживаемость при всех стадиях рака шейки матки — 66%.
Несмотря на низкие показатели пятилетней выживаемости, рак с метастазами — это не повод опускать руки. Существуют методы лечения, которые помогают затормозить прогрессирование заболевания, продлить жизнь, справиться с мучительными симптомами. Врачи в Европейской клинике знают, как помочь.
Читайте также:

