Радиохирургия рака поджелудочной железы
В прошлом карциному поджелудочной железы лечили одним только хирургическим методом. В 50-80% случаев у больных оставались локальные метастазы, в 50% – метастазы в печени, в 30% – вторичные очаги поражения в других органах и структурах брюшной полости. В итоге врачи задумались над проблемой лечения местных очагов поражения. И вот в конце 70-х – начале 80-х гг. пациентов начали лечить лучевой терапией, назначая сеансы после операции во избежание местных рецидивов.
Навигация по статье
Как пройти дистанционное лечение рака в Израиле во время эпидемии коронавируса?
- Чем современная радиотерапия отличается от прежней?
- Какое место занимает радиология в программе лечения рака поджелудочной железы?
- В чем заключаются особенности облучения поджелудочной железы?
- Что такое кибернож и в чем его преимущества?
- Нано-нож – электропорация опухоли
- Как проводится лечение нано-ножом
- Стоимость диагностики и лечения рака поджелудочной железы в Израиле
Чем современная радиотерапия отличается от прежней?
В самом начале развития технологий – в конце 1970-х – начале 1980-х гг. – терапия была гораздо токсичнее, чем сейчас, а побочных эффектов было намного больше. Эра 3D немного улучшила ситуацию.
В 1980-х гг. ученые изобрели трехмерную конформную лучевую терапию, похожую на КТ с трехмерным рендерингом внутренних органов. Врачи начали программировать излучение таким образом, чтобы радиация не воздействовала на здоровые ткани.
Затем ученые изобрели РТМИ, или радиотерапию с модулированной интенсивностью. Они усовершенствовали программное обеспечение, разработали новые компьютеризированные процессы. При РТМИ радиолог облучает небольшие фрагменты ткани, модулируя луч с помощью компьютера таким образом, чтобы на выходе прибор выдавал строго отмеренную дозу излучения. Это позволяет врачам обрабатывать одни участки брюшной полости высокими дозами радиации, а другие участки – низкими дозами. Изобретение РТМИ стало гигантским шагом к совершенствованию радиотерапии.
Какое место занимает радиология в программе лечения рака поджелудочной железы?

Радиотерапия может быть:
- адъювантной
- неоадъювантной
Часто лучевая терапия следует за операцией: в этом случае она называется адъювантной. В качестве основного метода лечения лучевую терапию назначают в тех случаях, когда опухоль по какой-либо причине признается неоперабельной. Например, если она захватила крупную артерию. В целом, опухоль считается неоперабельной, если хирург объективно не может обеспечить чистоту краев раны.
И, наконец, лучевая терапия бывает неоадъювантной. Дело в том, что у некоторых пациентов опухоли условно подлежат резекции. Если врачам удается уменьшить размер новообразования с помощью лучевой терапии, больные получают возможность пройти операцию.
Лечение в онкоцентре Ихилов не выходя из дома.
Как специалисты клиники лечат пациентов во время коронавируса.
Лікування в онкоцентрі Іхілов не виходячи з дому.
Як фахівці клініки лікують пацієнтів під час коронавируса.
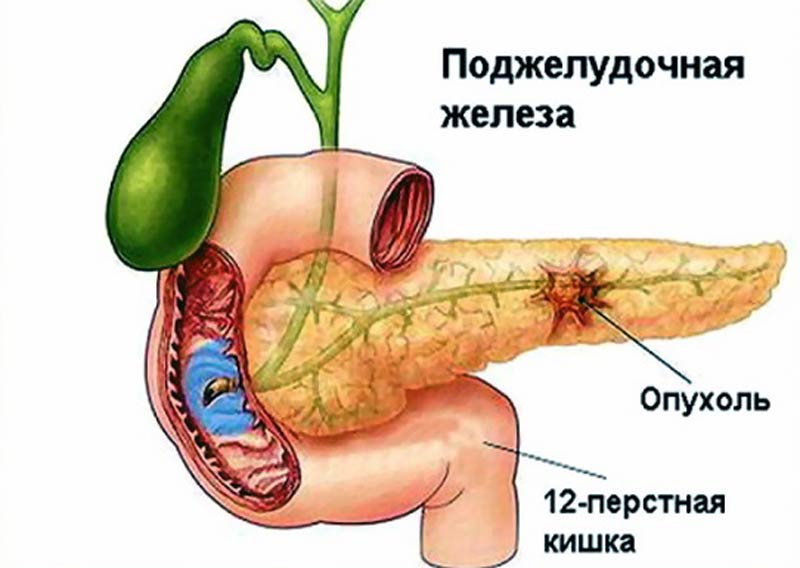
В чем заключаются особенности облучения поджелудочной железы?
Радиотерапия поджелудочной железы представляет собой проблему, т.к. рядом повсюду находятся здоровые органы: печень, тонкий кишечник, желудок, крупные кровеносные сосуды, почки, спинной мозг. У всех этих тканей есть определенный порог токсичности, и поэтому радиолог может назначать облучение лишь в ограниченных дозах. К тому же поджелудочная железа находится в брюшной полости и постоянно перемещается из-за дыхания, функции кишечника и других факторов.
Что такое кибернож и в чем его преимущества?

В онкоцентре Ихилов можно пройти лечение рака в Израиле киберножом – методом, позволяющим переступить через многие ограничения лучевой терапии. По факту речь идет о роботизированной радиохирургии. Врачи используют руку робота и линейный ускоритель с рентгеновским излучением. Производится непрерывный мониторинг дыхательной функции. Врач может самостоятельно управлять узкими лучами, чтобы не допускать воздействия радиации на окружающие здоровые ткани. Тем самым он преодолевает ограничения, свойственные лучевой терапии.
Лечение киберножом называется радиохирургией потому, что дозы радиации настолько мощны, что они фактически разрушают ткани опухоли. За счет этого эффекта можно обработать 5, а не 28 или 33 фракции – и добиться более значимых результатов. Суть лечения киберножом заключается в высокоточной обработке пораженного участка повышенными дозами радиации.
Рука робота способна обеспечить обработку тканей буквально под любым углом, даже если опухоль находится глубоко. Пользуясь множеством узких лучей, врач обходит здоровые ткани и обрабатывает непосредственно злокачественное новообразование. Нормальные клетки, окружающие опухоль, получают минимум повреждений.
Нано-нож – электропорация опухоли
Электропорация — это повреждение клеточной мембраны электрическим током. В результате повреждения мембрана начинает протекать. Этот процесс приводит к апоптозу, или запрограммированной смерти клеток опухоли.
Этот метод лечения исследуют с 1890-х гг., но только сейчас ученые смогли разработать аппарат для безопасной электропорации. Метод обладает существенными преимуществами:
- он минимально инвазивен
- он эффективен в лечении пациентов с раком поджелудочной железы, которым противопоказана обширная операция Уиппла
- метод вызывает минимальное повреждение здоровых тканей
Вообще избежать повреждения здоровых тканей нельзя, так как невозможно ограничить воздействие электричества определенным участком. Можно, тем не менее, сосредоточить ток между зондами. После такого лечения пациент быстрее выздоравливает и скорее выписывается из больницы. Как правило, в стационаре он остается всего лишь на 2-4 дня – и лежит в обычной палате, а не в отделении интенсивной терапии.
Как проводится лечение нано-ножом
Разумеется, здоровые ткани, окружающие опухоль, тоже страдают. И это неизбежно. Происходит повреждение примерно такого же масштаба, как при лечении химиотерапией или стандартной лучевой терапией. В любом случае, электропорация остается адекватным альтернативным вариантом лечения рака.

В сентябре 2015 года я почувствовала комок в левой груди. Я не паникер, но я знала, что это может значить. У меня была назначена встреча через месяц с моим акушером-гинекологом, поэтому сначала я подумала, что подожду и поговорю об этом со своим врачом.
У меня была маммография всего шесть месяцев назад. Но после изучения информации в интернете, я поняла, что для безопасности нужно встретиться с врачом раньше.

За пять лет до того, как мне поставили диагноз, я тренировалась четыре раза в неделю и была в отличной форме. Друзья заметили, что я сильно похудела, но я просто думала, что это связано с моим активным образом жизни. В это время у меня постоянно были проблемы с желудком. Мои врачи рекомендовали безрецептурные препараты.
В течение месяца у меня также была постоянная диарея. Мои врачи не нашли ничего плохого.

В начале 2016 года я воспользовалась советом врача и сделала колоноскопию. Я никогда этого не делала до этого. Мой доктор показал мужу, и мне изображение толстой кишки. На изображении были видны два полипа. Врач указал на первое место на моей толстой кишке, заверив нас, что беспокоиться не о чем. Затем он указал на другое место и сказал нам, что, по его мнению, есть подозрение на рак. Во время процедуры он сделал биопсию, и ткань была проанализирована.

В 2011 году у меня начался кислотный рефлюкс. Это было неудобно и тревожно, поэтому я пошел к нашему семейному врачу для обследования. Во время визита он спросил меня, когда я в последний раз проверял свой антиген пса, рутинный тест, который многие мужчины делают, чтобы проверить возможные признаки рака простаты. Прошло около трех лет с тех пор, как я делал этот тест, поэтому он добавил его к моему визиту в тот день.

Моя история начинается с онемения. Однажды в 2012 году три пальца на моей левой руке внезапно потеряли чувствительность. Я сразу же записался на прием к врачу. К тому времени, когда врач меня смог принять, уже все прошло, но жена убедила меня все-таки пойти на консультацию. У меня был рентген, чтобы увидеть, есть ли какие-либо признаки повреждения позвоночника, возможно, от вождения грузовика. Когда на пленке появились какие-то.

Зимой 2010 года, когда мне было 30 лет, я почувствовала внезапную боль в правом боку. Боль была резкой и началась без предупреждения. Я сразу же отправилась в ближайшую больницу.
Врач получил результаты моего анализа крови, и он увидел, что мой уровень лейкоцитов был чрезвычайно повышен. Врач и другие, кто видел эти результаты, были встревожены и попросили гинеколога по вызову приехать ко мне сразу же.

Около трех лет я боролся с прерывистым кашлем. Он появлялся зимой и исчезал к весне, а потом я забывал о нем. Но осенью 2014 года это произошло раньше. В октябре моя жена позвонила местному пульмонологу. Первая встреча нам назначили через три месяца.
. В онкоцентре Ихилов мы встретились с торакальным хирургом. Решили полностью удалить узелок.
Стоимость диагностики и лечения рака поджелудочной железы в Израиле
Для удобства пациентов из-за рубежа приведем цены в долларах на некоторые диагностические и лечебные процедуры, которые назначаются в онкоцентре Ихилов при раке поджелудочной железы.
Чтобы узнать точную стоимость вашего лечения, заполните заявку. В ближайшие 2 часа в сами свяжется врач онкоцентра. Он задаст вам необходимые вопросы и сообщит точную стоимость лечения. Получить информацию вы можете также по телефону: +972-3-376-03-58 в Израиле и +7-495-777-6953 в России.
Процедура представляет собой воздействие высоких доз радиационного излучения непосредственно на злокачественный очаг. Важность лучевой терапии обусловлена высокой чувствительностью аномальных клеток, зародившихся в эпителиальном слое панкреаса, к радиации.
Раковое новообразование панкреаса имеет высокую радиочувствительность, что делает облучение рака поджелудочной железы достаточно эффективным. Но, несмотря на резистентность аномальных структур к ионизирующим лучам, применяется этот метод не во всех клиниках и только при наличии у пациента определённых медицинских показаний.
Ограниченное использование для уничтожения генно модифицированных клеточных структур радиационного излучения связано с анатомическими особенностями секреторно-пищеварительного органа:
- В непосредственной близости от панкреаса расположено большое количество внутренних органов, имеющих определённый порог чувствительности, поэтому облучение может проводиться только ограниченными дозами.
- Без специальных аппаратов достигнуть точного попадания пучка лучей на злокачественный очаг невозможно, что связано с подвижностью секреторно-пищеварительного органа, провоцируемой дыханием человека.
- Из-за удалённого анатомическое расположение панкреаса в большинстве случаев самая эффективная внутренняя радиотерапия (бархитерапия) становится невозможной.
Но, несмотря на трудности проведения процедуры, данная терапевтическая методика, имеющая высокую эффективность при лечении онкопатологий, широко применяется в клиниках, имеющих специальное оборудование. С помощью этой процедуры достигается разрушение максимального количества аномальных клеток, значительное уменьшение размеров злокачественного новообразования и предупреждение возможных рецидивов после радикального удаления опухоли.
Высокая эффективность лучевой терапии при раке поджелудочной даёт возможность использовать данную процедуру как самостоятельный метод лечения на самых ранних стадиях развития патологического состояния. Но это в клинической практике отмечается очень редко, что обусловлено бессимптомным развитием злокачественных структур и поздним их выявлением, когда без хирургического вмешательства обойтись невозможно.
Чтобы специалист более адекватно поставил задачу облучения при раковом поражении панкреаса, необходима точная диагностика рака поджелудочной железы. Только после получения достоверных результатов радиолог сможет определить цели предстоящей процедуры и подобрать наиболее оптимальную схему радиационного воздействия.
Виды облучений при раке поджелудочной железы
Радиохирургия при раке поджелудочной железы проводится несколькими хорошо себя зарекомендовавшими способами.
Чаще всего для разрушения аномальной структуры, локализованной в панкреасе, применяются следующие виды радиационного облучения:
- Дистанционная или наружная радиотерапия. Пучок лучей направляется с расстояния 10-15 см в поражённую область. Благодаря применению современных технологий радиологи могут добиться высокой точности облучения онкоопухоли, позволяющей не задевать радиационными лучами здоровых тканей.
- Интраоперационная гамма-терапия. Процедура проводится одномоментно с оперативным вмешательством, что позволяет разрушать злокачественные клетки прямо на открытом операционном поле. Такой прямой способ воздействия на злокачественное новообразование показывает наиболее высокую результативность.
Стереотаксическая радиотерапия, высокоточная техника разрушения аномального новообразования, для проведения которой используется кибер-нож (CyberKnife). Данная техника облучения аномальных структур является самой современной и позволяет добиться высоких результатов. Радиохирургия рака поджелудочной железы, при проведении которой применяют кибер-нож, считается самой безопасной для больного, так как даёт специалисту возможность отследить меняющееся при дыхании положение органа.
Паллиативная лучевая терапия при раке поджелудочной также имеет широкое применение. Её используют на финальном этапе развития процесса малигнизации. Целью такого лечения считается не достижение выздоровления неоперабельного пациента, а облегчение его состояния. Симптоматическая лучевая терапия при раке поджелудочной позволяет купировать большинство мучительных проявлений, сопровождающих последнюю стадию развития злокачественной структуры.
Показания и противопоказания к проведению лучевой терапии
Облучение при раковых новообразованиях секреторно-пищеварительного органа необходимо в большинстве клинических случаев. Как показывает статистика, 65-70% пациентов, у которых выявлена онкология панкреаса, нуждаются в таком лечении. Лучевая терапия при раке поджелудочной железы помогает в большинстве клинических случаев. Основными показаниями к её проведению считаются крупные размеры опухоли, наличие в брюшной полости и регионарных лимфоузлах метастазов, выявление злокачественных клеток на операционном поле после проведения хирургического вмешательства. Также лучевую терапию рекомендуется проводить после того, как выполнена операция при раке поджелудочной железы, в целях профилактики. Облучение в этом случае снижает риски возникновения послеоперационного рецидива болезни. Но у этой процедуры имеется и ряд противопоказаний, делающих её проведение недопустимым.
К ним относятся:
- Начало распада злокачественного новообразования, сопровождающееся внутренним кровотечением или образованием на поверхности секреторно-пищеварительного органа нагноений.
- Начало обширного процесса метастазирования с поражением вторичными очагами отдалённых участков организма.
- Активное прорастание аномальных клеток в находящиеся поблизости полые органы, желудок и кишечник.
- Наличие в анамнезе патологий крови, недавно перенесённого инфаркта миокарда, острого туберкулёза лёгких.
- Кахексия и выраженная интоксикация, провоцирующие общее тяжёлое состояние пациента.
- Гнойные поражения и аллергические высыпания на кожном покрове.
Подготовка и проведение облучения
Для достижения высокой результативности процедуры, позволяющей эффективно разрушить рак поджелудочной железы, пациент должен быть к ней подготовлен.
С этой целью в предлучевом периоде проводят:
- Детальное исследование характера опухолевого новообразования и общего состояния человека, позволяющее выявить все показания и возможные противопоказания к проведению процедуры.
- Составление индивидуального лечебного плана с расчётом ритма облучения и величины суммарной дозы радиации.
- Выявление топографии новообразования и уточнение её границ относительно к кожному покрову.
Благодаря проведённой предоперационной подготовке радиолог с наибольшей точностью проведёт процедуру радиационного разрушения опухоли. Непосредственно перед сеансом пациента, переодетого в больничную рубашку, размещают на столе линейного ускорителя в соответствии с метками на коже. Сделанными во время предлучевой подготовки. После того, как точность расположения онкобольного подтверждена КТ, врач выходит из кабинета и включает аппаратуру. Все нюансы процедуры специалист будет отслеживать удалённо, через монитор, а вести переговоры с пациентом через специальное переговорное устройство.
Схемы и курсы
Наружное облучение при раке поджелудочной железы проводится циклами. Обычно процедуры, при которых пациент получает фиксированную дозу радиации, выполняются ежедневно (кроме выходных) на протяжении 6 недель. Но эти сроки у каждого конкретного пациента могут значительно колебаться, так как подход к лучевой терапии строго индивидуален.
Стандартом при злокачественной опухоли в поджелудочной железе считаются следующие схемы воздействия радиации:
- Конвенциональное 2D-облучение РОД (разовая очаговая доза) составляет 2Гр, а СОД, суммарное воздействие, 60Гр.
- Конформное 3D-облучение разнится в суммарной дозе. При наличии остаточной микроскопической аномальной структуры бывает достаточно 60ГР, а макроскопический очаг, оставшийся на операционном поле, требует увеличения дозировки радиации до 70ГР.
Стоит знать! Правильно подобранные и проведённые курсы радиационного облучения позволяют на 2 и 3 стадии рака поджелудочной железы значительно продлить период ремиссии, а на заключительном этапе улучшить качество жизни.
Дополняющее лечение
Радиотерапия, эффективно разрушающая рак поджелудочной железы, показывает более высокие результаты, когда применяется в одном протоколе с другими методами терапии. Обычно лучевая терапия рака поджелудочной железы дополняет хирургическое вмешательство. Благодаря воздействию радиационного облучения онкологи-хирурги добиваются более высоких результатов операции. Нередко радиохирургическое лечение рака поджелудочной железы проводится в комбинации с химиотерапией. Противоопухолевые препараты в этом случае способствуют усилению эффекта лучевого воздействия. Такие совместные протоколы лечения позволяют добиться более длительного периода ремиссии и сокращают риск развития осложнений и побочных эффектов.
Реабилитация
Продолжительность восстановительного периода после проведения курса лучевой терапии индивидуальна для каждого конкретного пациента. Реабилитация, следующая за процедурой облучения, разрушившей в большей степени рак поджелудочной железы, является при этом опасном заболевании важнейшим этапом терапии.
Чтобы восстановление органов, функционирование которых нарушило облучение рака поджелудочной железы, необходимо выполнять следующие реабилитационные мероприятия:
- правильно питаться (рацион должен быть достаточно калорийным и в то же время щадящим);
- распланировать распорядок дня таким образом, чтобы на отдых оставалось максимальное количество времени;
- вести активный образ жизни с частыми прогулками на свежем воздухе, желательно у водоёмов или в лесополосе, где воздух более чистый и влажный.
Особенности питания до, во время и после проведения лучевой терапии
Правильный и сбалансированный рацион питания при проведении курсов облучения и после них направлен на максимальное уменьшение их последствий. В связи с тем, что лучевая терапия при раке поджелудочной железы зачастую приводит к значительной потере веса, радиологам нередко приходится кардинально менять лечебные курсы. Такие изменения оказывают плохое влияние на качество жизни онкобольного и результаты проводимой терапии. Именно поэтому необходимо кардинально корректировать пищевой рацион.
Диетологи рекомендуют при облучении панкреаса (как до проведения курса, так и во время или после него) специальную бесшлаковую диету. Соблюдение такой диеты при лучевой терапии позволяет достигнуть максимального щажения пищеварительных органов и устранение развивающихся в них бродильных и воспалительных процессов.
Общие её рекомендации заключаются в следующем:
- запрет на солёную, острую, кислую пищу;
- устранение из рациона всех видов молочных продуктов;
- снижение до минимума содержание в блюдах растительной клетчатки.
Стоит знать! Чаще всего при прохождении процедур облучения у пациентов происходит значительное снижение аппетита, поэтому питание при лучевой терапии должно быть обогащено продуктами, содержащими максимальное количество калорий и питательных веществ: шоколадом, взбитыми сливками, мёдом, яйцами, орехами.
Осложнения и последствия лучевого лечения рака поджелудочной железы
Воздействие на организм при ликвидации онкологических поражений радиационным излучением всегда приводит к развитию неприятных, а в некоторых случаях и достаточно серьёзных последствий. Облучение при раке поджелудочной железы не обходится без осложнений. Особенно подвержены их появлению пациенты, проходящие длительные курсы радиотерапии с большими суммарными дозами радиации. Тем не менее, стоит отметить, что последствия лучевой терапии при раке поджелудочной чаще всего имеют лёгкую степень выраженности и не препятствуют доведению до конца лечебного курса.
Основными побочными эффектами, провоцируемыми радиационным излучением, являются:
- разрушение волосяных луковиц, провоцирующее развитие аллопеции (быстрой потере волос, приводящей к облысению);
- появление сухости, шелушения и отёчности на кожных покровах в местах соприкосновения с высокочастотными лучами;
- диспепсические явления со стороны органов пищеварения;
- развитие нервозности и проблем с дыханием.
Некоторые осложнения лучевой терапии при раке поджелудочной могут развиваться уже после прохождения пациентом терапевтического курса. Специалисты называют поздно появляющуюся негативную симптоматику остаточным явлением и связывают её возникновение с длительной реализацией в тканевых структурах радиационного эффекта.
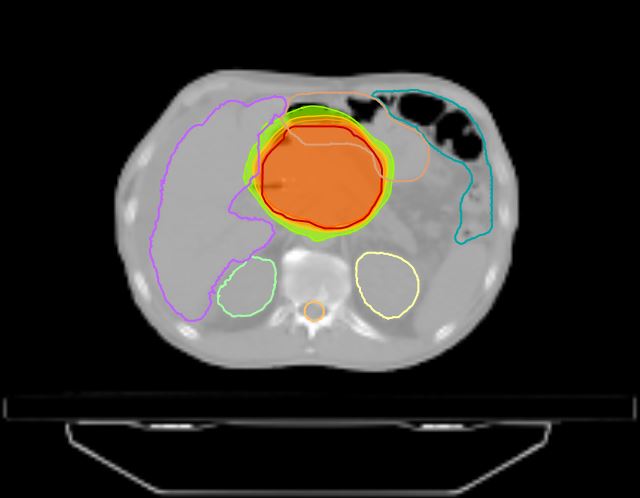
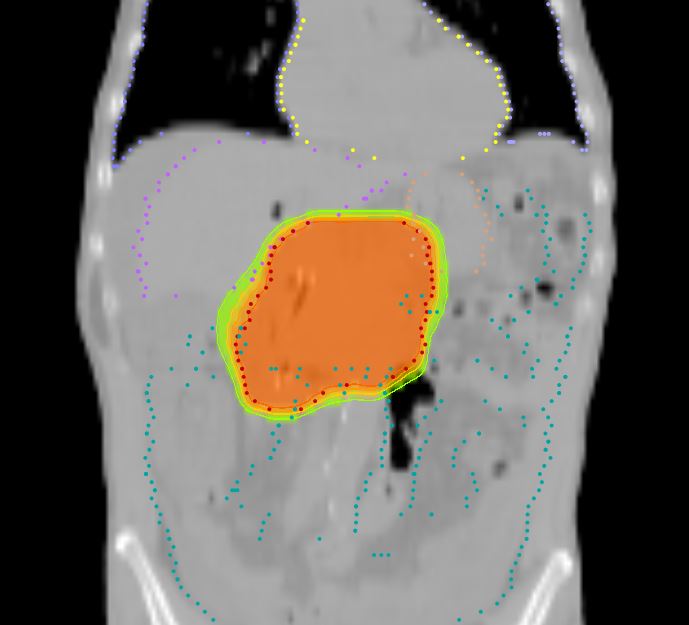
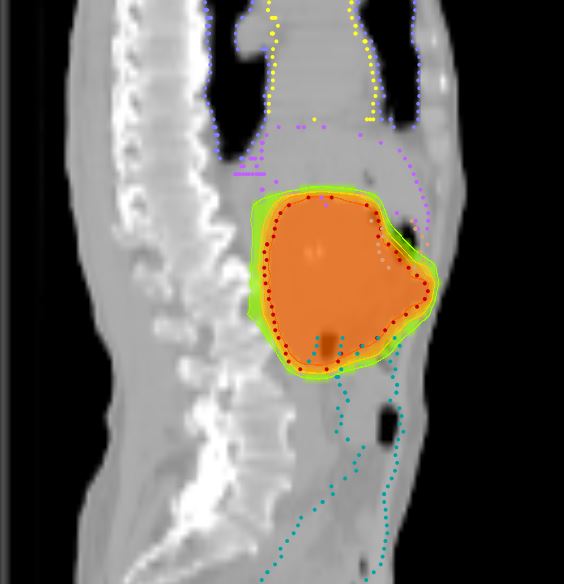
Рак поджелудочной железы встречается сравнительно редко, составляя чуть более 3% от всех злокачественных опухолей, регистрируемых в нашей стране. При этом смертность от него практически вдвое выше. Опухоль занимает пятое место в структуре смертности от онкозаболеваний и чаще встречается у мужчин, чем у женщин. Средний возраст пациентов составляет 64 и 70 лет соответственно. Сегодня в мире регистрируется рост заболеваемости раком поджелудочной железы, при этом тенденции к снижению смертности от него не отмечается.
Подавляющее большинство злокачественных опухолей поджелудочной железы (более 95%) являются протоковыми аденокарциномами — опухолями из железистого эпителия протоков органа. Рак может сформироваться в любом его отделе, но наиболее часто возникает в головке — в 60-80% случаев.
Врачи

Стаж в радиологии - 17 лет, общий - 18 лет.
TomoTherapy и рак поджелудочной железы
Применение лучевой терапии при использовании обычных доз и режимов ограничено ее токсическим влиянием на организм в целом и на прилежащие критические органы и структуры. Поэтому взгляды специалистов со всего мира сегодня прикованы к принципиально новым методам лучевой терапии, которые позволяют сфокусировать ионизирующее излучение строго на опухоли, не затрагивая остальные ткани. Один из таких методов — лучевая терапия под визуальным контролем с модулированной интенсивностью излучения (IG\IMRT), который реализуется в частности в уникальной системе TomoTherapy.
Исследований, посвященных лечению рака поджелудочной железы с применением TomoTherapy пока не очень много, но те, что уже проведены, показывают высокую эффективность этого метода и достоверное снижение токсического действия на организм. В результате удается добиться снижения продолжительности лечения и его лучшей переносимости. TomoTherapy избирательно может применяться у пациентов, которые уже проходили курсы лучевой терапии, при наличии медицинских показаний.
В каждом из трех Центров Лечения Рака в США используются аппараты TomoTherapy, которые по признанию многих специалистов можно считать будущим радиотерапии. В России имеется 2 таких аппарата. Один из них установлен в клинике СакНур, где проходят лечение пациенты из республики Татарстан и других регионов России.
Отзывы

Я очень благодарна коллективу за хорошее отношение, к пациентам относятся с уважением, всегда подскажут, что где и всегда придут на помощь. Благодарю за всё.

«Здравствуйте, меня зовут Рушана, я живу в городе Казани и оказалась в этом центре, как и многие, наверное, люди нежданно-негаданно для себя. Потому что большую часть своей жизни мы не предполагаем, что мы можем еще с чем-то столкнуться, что в нашей жизни могут быть какие-то серьезные трудности, которые мы еще до этого не преодолевали.
Стоимость лечения рака поджелудочной железы
| Наименование услуги | Цена, руб. | Ед. измерения |
|---|---|---|
| Консультация врача онколога радиотерапевта | 0 | шт. |
| Консультация врача детского онколога | 0 | шт. |
| Повторная консультация специалистов | 500 | шт. |
| Топометрия на специализированном компьютерном томографе первичная | 15 000 | процедура |
| Топометрия на специализированном компьютерном томографе повторная | 7 000 | процедура |
| Дозиметрическое планирование лучевой терапии (томотерапии) первичное | 20 000 | шт. |
| Дозиметрическое планирование лучевой терапии (томотерапии) повторное | 7 000 | шт. |
| Лучевая терапия (томотерапия), включая IMGRT (*) | 223 000 | курс |
| Лучевая терапия (томотерапия) стереотаксическая радиохирургия(*) | 250 000 | курс |
| Лекарственная сопроводительная терапия: внутривенные введение в процедурном кабинете (без учета стоимости лекарственных препаратов) | 1 000 | процедура |
| Лекарственная сопроводительная терапия: внутримышечное введение в процедурном кабинете (без учета стоимости лекарственных препаратов) | 200 | процедура |
| Топометрическая разметка | 750 | процедура |
Вид лучевой терапии и количество сеансов курса определяется врачебной комиссией индивидуально для каждого пациента исходя из локализации, нозологии опухоли и с учетом анамнеза.

Факторы риска
По мнению отечественных специалистов, до 10% случаев рака поджелудочной железы связаны с генетическим фактором, а именно с наследуемыми синдромами, в том числе:
- синдром Линча — наследственное заболевание, связанное с мутацией в генах, отвечающих за исправление ошибок при делении ДНК. Заболевание обусловливает рак толстой кишки, яичников, мочевого пузыря и других органов;
- синдром Пейтца-Егерса — патология, которая сопровождается полипозом желудка, кожными проявлениями и связана с раком матки и яичников;
- синдром наследуемого рака молочной железы, вызванный мутацией гена BRCA, который участвует в поддержании генома, обеспечивая нормальное деление ДНК.
Все остальные факторы риска носят случайный характер, и выделить из них сколь-либо лидирующий достаточно сложно. Обычно к ним причисляют: дефицит холекальциферола, хронический панкреатит, сахарный диабет, табакокурение, чрезмерную массу тела. Алкоголь не относится к факторам риска, однако следует помнить, что злоупотребление крепкими спиртными напитками ведет к хроническому панкреатиту, то есть косвенно влияет на развития рака.
Симптомы
Симптомы заболевания появляются лишь на его поздней стадии, поэтому 9 из 10 пациентов попадают к врачу с распространенным раком или отдаленными метастазами.
Клиника заболевания складывается из общих симптомов интоксикации, обструкции панкреатических и билиарных протоков, а также функциональных нарушений органа:
- опоясывающие боли в верхних отделах живота с иррадиацией в спину;
- прогрессирующая потеря веса;
- обструктивная желтуха (до 90% пациентов);
- увеличение селезенки при нарушении кровообращения в селезеночной вене;
- варикозное расширение вен пищевода и желудка;
- сахарный диабет;
- мальабсорбция (нарушение всасывания пищи).
По мере роста опухоли нарастают признаки интоксикации: слабость, снижение аппетита, умеренное повышение температуры тела, головная боль, недомогание.
Стадирование
Стадирование проводится по системе ТNМ, где
Т — инвазивный рост первичного очага;
N — распространение в лимфатические узлы;
М — отдаленные метастазы;
0 — отсутствие признака.
Диагностика
Диагностические мероприятия при раке поджелудочной железы проводятся в объеме, который даст достаточный объем информации для определения тактики лечения. Обычно с этой целью применяются:
- Биопсия с целью получения материала для гистологического исследования. Если при оперативном лечении эта процедура в некоторых случаях может не применяться, то при планировании консервативных процедур биопсия обязательна.
- ФГДС — эндоскопическое исследование, обязательное при подозрении на рак поджелудочной железы. С его помощью врач может визуализировать опухоль, ее локализацию и степень инвазивности.
- Компьютерная томография грудной клетки и брюшной полости незаменима в поиске отдаленных метастазов, для чего наиболее эффективна КТ с внутривенным контрастированием. Кроме того, исследование помогает определить размеры новообразования и его связь с соседними органами.
- Рентгенография грудной клетки показана в сочетании с УЗИ брюшной полости, если недоступна КТ.
- Ангиография — исследование сосудов, которое помогает оценить резектабельность опухоли, если КТ не дает для этого достаточной информации.
- Эндосонография — ультразвуковое исследование, которое используется для навигации при проведении биопсии и дополнительной оценки инвазивности процесса.
- Магнитно-резонансная терапия с контрастированием применяется при подозрении на метастазы в печень и головной мозг, которые не удается обнаружить иными методами.
При соответствующем оснащении клиники могут применяться также ПЭТ/КТ, остеосцинтиграфия и другие методы диагностики.
Принципы лечения
В подавляющем большинстве случаев (до 80- 90%, по мнению некоторых специалистов) к моменту постановки диагноза опухоль уже является неоперабельной либо вследствие прорастания в крупные сосуды, либо наличия отдаленных метастазов.
При операбельном раке железы рекомендовано оперативное лечение. Объем операции связан с локализацией и распространением новообразования.
Химиотерапия
Системная терапия применяется самостоятельно или в комбинации с хирургическим лечением:
- Погранично операбельный рак, например Т3N1М0, требует предоперационной (неоадъювантной) химиотерапии, при положительном результате которой проводится операция.
- При неоперабельных опухолях назначается индукционная (то есть направленная на достижение ремиссии) химиотерапия, по результатам которой судят о возможности хирургического лечения.
- Адъювантная (послеоперационная) химиотерапия показана всем пациентам после операции.
- Метастатические опухоли требуют назначения системной химиотерапии.
Пациентам с резектабельным раком рекомендована адъювантная терапия с гемцитабином или капецитабином. Эта же комбинация может применяться при местнораспространенном, но неоперабельном раке, обеспечивая среднюю продолжительность жизни около 1 года. Пациентам с метастазами может быть предложена химиотерапия, однако прогноз, несмотря на проводимое лечение, остается неблагоприятным.
Роль лучевой терапии на сегодняшний день окончательно неясна. В классическом варианте, она входит в состав неоадъювантной химиолучевой терапии. Проведенные исследования не выявили преимуществ адъювантной химиолучевой терапии перед самостоятельной хирургической операцией.
Некоторые иностранные эксперты рекомендуют проведение дистанционного радиологического лечения в комбинации с 5-фторурацилом в составе адъювантной терапии при местнораспространенных неоперабельных новообразованиях.
Часто задаваемые вопросы
Сколько стоит курс лечения?
Курс лечения вместе с предлучевой подготовкой стоит 258 000 рублей. Есть возможность оформления рассрочки на весь период лечения.
Есть ли онлайн-консультация?
Для жителей других регионов, а также для тех, кому визит к врачу затруднителен, наш центр предоставляет возможность бесплатной онлайн - консультации.
Документы, которые необходимы для получения онлайн-консультации?
Для получения консультации о возможности получения томотерапии, вам необходимо направить нам все имеющиеся у вас медицинские выписки и обследования, включая гистологическое заключение. Направление на бесплатную консультацию не требуется.
Возможно ли лечение детей?
Томотерапия наиболее благоприятна для лечения детей, так как лучевая терапия проходит щадящим методом, не задевая здоровые органы и ткани развивающегося ребенка.
На какой стадии можно применять лучевую терапию?
В современной онкологии возможности лучевой терапии применяются очень широко на любой стадии. Однако каждому пациенту требуется индивидуальный подход, так как выбор тактики и плана лечения зависит от многих факторов: расположения опухоли, сопутствующих заболеваний, возраста и общего состояния пациента. Поэтому для получения информации о возможности лечения, необходимо получить консультацию врача-радиотерапевта.
Читайте также:

