Пути переноса клеток опухоли
Введение. Метастазы. Пути метастазирования
Метастаз – отдаленный вторичный очаг опухоли, возникший при перемещении клеток из первичной опухоли через ткани организма.
Метастазы отягощают течение заболевания, могут нарушить функции жизненно важных органов и систем, затрудняют процесс лечения, ухудшают общее состояние организма.
Метастазы являются конечным результатом сложного, многоступенчатого взаимодействия опухоли и организма. Прерывание последовательности на любом этапе может прервать рост метастаза. Предполагаемый общий механизм развития метастазов называют теорией опухолевого каскада.
Этапы опухолевого каскада:
Инвазия. Злокачественные клетки проникают в межклеточное вещество (базальные мембраны, интерстициальную строму, хрящи, кости).
Ангиогенез. Прорастание кровеносных сосудов в опухоль. Этот процесс индуцируется на уровне посткапиллярных венул. Скорость роста клеток эндотелия сосудов в опухоли может превышать обычную в 20 - 2000 раз.
Интравазация. Проникновение опухолевых клеток в просвет сосуда. Собственные сосуды опухоли часто имеют дефекты стенок, что способствует интравазации. По краю опухоли возможна инвазия в постоянный сосуд.
Циркуляция. Обособление клеток опухоли и их перемещение с током крови/лимфы по просвету сосуда. Клетки опухоли или агрегации этих клеток (опухолевые эмболы) могут осесть в капиллярах целевого органа.
Оседание. Циркулирующие опухолевые клетки оседают в капиллярах благодаря нескольким механизмам: механическому застреванию, связыванию с тромбоцитами и фибрином, прикреплению к эндотелию органа-мишени посредством специфических рецепторов опухолевой клетки. У разных опухолей механизмы различны, отсюда определенный тропизм метастазов.
Экстравазация. В месте контакта со связанной опухолевой клеткой клетки эндотелия расступаются, обнажая базальную мембрану, которая разрушается и позволяет опухолевой клетке выйти за пределы сосуда. Измененные ткани в месте травмы, хирургической раны, биопсийного прокола, рубца могут способствовать выходу опухолевой клетки за пределы сосуда.
Рост. Вышедшие за пределы сосуда опухолевые клетки размножаются, колонии клеток растут. Колониям, насчитывающим несколько сотен клеток, требуются собственные сосуды. Опухолевые клетки могут синтезировать и секретировать специфические вещества – аутокринные факторы роста, которые заставляют организм формировать сосуды в метастазе.
Из быстрорастущей опухоли размером до 1 см в кровоток могут попадать миллионы клеток в сутки. Подавляющее количество их погибнет на каком-либо этапе опухолевого каскада (организм обладает огромным количеством механизмов контроля за неправильными клетками). Очень небольшая часть опухолевых клеток даст начало росту метастатической колонии.
Путями распространения опухоли в организме являются ткани, лимфатические сосуды, кровеносные сосуды, целомические и эпителиальные полости тела, цереброспинальные пространства.
Это первичный основной путь распространения опухолей. Опухоли легко распространяются в рыхлой соединительной ткани, например по фасциальным пространствам. Плотная фиброзная ткань (брюшина, капсулы органов брюшной полости, надкостница, хрящ) может сдерживать распространение опухоли какое-то время, но в конце концов разрушается.
В опухолях обычно отсутствует лимфатическая сеть. Связь опухоли с лимфатическими сосудами есть только на периферии опухоли. Лимфатические сосуды не имеют базальной мембраны, что упрощает интравазацию опухолевых клеток.
С током лимфы по афферентному (приносящему) сосуду опухолевые клетки попадают в регионарный лимфоузел и связываются в нем, давая метастатический рост. Образующиеся в метастазе клетки попадают в подкапсульный синус лимфоузла и в эфферентные (выносящие) лимфатические сосуды, а затем в регионарный или системный венозный кровоток. То есть лимфоузел не является барьером для опухоли. Зачастую распространение метастазов идет одновременно по лимфатической и кровеносной системам. Кроме того, непосредственно из лимфоузла метастазы могут попасть в кровоток (через лимфатические притоки вен или при инвазии метастаза в прилегающий сосуд).
Пораженный лимфатический узел со временем перестает выполнять свои функции. Афферентная лимфа направляется по коллатеральным сосудам в другие лимфоузлы, доставляя в них опухолевые клетки. При обширной обструкции лимфатических путей может развиться ретроградный ток лимфы по довольно длинным и непредсказуемым обходным путям с ретроградным распространением метастазов.
Именно ретроградным током лимфы объясняют вовлечение контралатерального лимфатического узла (то есть находящегося на противоположной стороне тела по отношению к расположению первичной опухоли). Это чаще всего проявляется при опухолях в области головы и шеи.
Самые серьезные изменения лимфотока возникают при обструкции опухолевыми массами грудного и шейного лимфатических протоков и цистерны хили. В этом случае могут поражаться отдаленные лимфоузлы.
Считается, что опухоль крайне редко может инвазировать в просвет артерии из-за того, что эластические волокна, окружающие артерии, выделяют факторы, ингибирующие ферменты опухолевых клеток. В том случае, когда опухоль инвазирует в просвет артерии, опухолевые эмболы с током крови поступают в более тонкие артериальные капилляры. Оседая в просвете капилляра, они вызывают инфаркт, что делает невозможным развитие метастаза.
Инвазия опухоли в просвет вен происходит в большей или меньшей степени практически при любом опухолевом процессе. В первую очередь страдают прилегающие к опухоли капилляры.
Опухолевые клетки, попавшие в просвет системных вен, чаще всего оседают в капиллярах легких.
Опухолевые клетки, не задержавшиеся в капиллярах легких, возвращаются в большой круг кровообращения и могут задержаться в любом органе или ткани.
Опухолевые клетки, попавшие в просвет воротной вены, чаще всего задерживаются в капиллярах печени.
При обструкции магистральной вены и развитии венозных коллатералей опухолевые клетки будут распространяться по коллатералям.
Венозная сеть позвоночника сообщается с полыми венами и непарной веной. Коллатеральный венозный кровоток часто реализуется через позвоночные вены. При смене положения, движении, кашле давление и направление тока крови в венах позвоночного канала кратковременно меняется, при этом опухолевые эмболы могут ретроградно забрасываться в венозную сеть тел позвонков и оседать в капиллярах.
Опухолевые клетки попадают в полость и распространяются по ней с полостной жидкостью. Зона поражения определяется количеством жидкости и ее перемещением под действием силы тяжести, движения органов, смены положения тела. Из полостной жидкости опухолевые клетки могут попадать в подсерозные лимфатические сосуды.
Опухолевые клетки, проникшие в ликворные пространства, разносятся спинномозговой жидкостью по всей центральной нервной системе. Опухоли получают доступ к этим пространствам при инвазии в мягкую и паутинную оболочки или эпендимную глию желудочков. Экстракраниальные и экстравертебральные опухоли проникают в мягкую и паутинную оболочки через венозные синусы, периневральные и периваскулярные лимфатические сосуды. Распространение по оболочкам может начинаться из первичной внутричерепной опухоли или метастаза.
Распространение опухоли по эпителизированной поверхности может идти путем поступательного роста, контактно или имплантацией. Имплантация на эпителий желудочно-кишечного тракта или дыхательных путей крайне маловероятна (из-за наличия слизи, бактерий, ферментов). Распространение имплантацией возможно по слизистой мочеточников и эпителию матки.
Методы визуальной диагностики важны для постановки первичного диагноза, для навигации при взятии биопсийного материала, при планировании лечения (хирургического вмешательства, лучевой терапии), оценке ответа на терапию и последующем контроле.
Любой из методов (рентгенография, УЗИ, КТ, МРТ, методы ядерной медицины) имеет свои плюсы и минусы.
Рентгенография – доступный метод, используемый как скрининговый в группах риска или как контрольный во время и после лечения (рис. 1).
Обычно по рентгенограммам оценивают наличие метастазов в легких, лимфоузлах краниального средостения и костях. Интерпретируя рентгенограмму и делая заключения по ней, необходимо принимать во внимание два момента:
Рентгенография – это проекционный метод, результатом которого является двухмерное изображение трехмерного объекта, то есть каждая точка получающегося изображения несет суммарную информацию обо всей толще тканей, через которую прошли рентгеновские лучи.
Какой-либо объект будет визуализирован на рентгенограмме в том случае, если его плотность отличается от плотности окружающих его тканей.
Исходя из этого, нужно осознавать, что могут не визуализироваться многие метастазы, окруженные схожей по плотности тканью или закрытые тенями плотных органов. На практике это означает, что на рентгенограмме лёгких у собаки средних размеров и средней упитанности может быть неразличим метастаз размером около 1см.
Кроме того, скопление жидкости в плевральных и брюшной полостях резко ухудшает визуализацию.
Для получения КТ-изображения, как и при рентгенографии, используется свойство различных тканей по-разному поглощать рентгеновское излучение. Но результатом исследования в этом случае является не двухмерная проекционная картинка, а набор последовательных изображений срезов, благодаря чему можно визуализировать более мелкие структуры, невидимые на рентгенограммах из-за наложения/суммации теней. Теоретически при КТ можно различить мягкотканный узел в легких, если его размеры составляют больше половины толщины среза.
В отличие от рентгенографии КТ позволяет оценить взаиморасположение патологических очагов и анатомических структур, определить границы увеличенного лимфоузла и сравнить его с контралатеральным (рис. 2).
При внутривенном введении рентгеноконтрастных препаратов и получении нескольких серий изображений в разные фазы прохождения болюса контрастного препарата можно оценить перфузию патологических очагов, визуализировать просвет сосудов, что важно для определения инвазии опухоли в просвет крупных сосудов или выявления тромбоэмболии (рис. 3).
Во время проведения КТ часто берут биопсию из обнаруженных патологических очагов, контролируя положение иглы по томограмме.
Прохождение, рассеивание, отражение ультразвука в различных тканях и на границах различных сред отличается. Для получения изображения используется измерение отраженного ультразвукового сигнала.
УЗИ позволяет оценивать внутреннюю структуру паренхиматозных органов (рис. 4), полостей тела, просвета трубчатых органов. С развитием ультразвуковой диагностики рентгенография брюшной полости потеряла свое прежнее значение (рис. 5). Наличие выпота в плевральных и брюшной полостях не только не мешает УЗИ, но и нередко позволяет увидеть больше. Наличие в области исследования твёрдых объектов и свободного газа делает сложным или невозможным УЗИ этой области.
УЗИ, по сравнению с рентгенографией, позволяет не только визуализировать большее количество лимфатических узлов, но и измерить, охарактеризовать каждый из них по плотности и однородности.
Под контролем УЗИ можно брать биопсию. Допплеровское сканирование позволяет оценить кровоток в сосудах опухолей. Иногда при УЗИ применяют контрастирование.
Метод основан на свойстве атомов водорода менять свою ориентацию в магнитном поле, что может быть считано и визуализировано различными способами. Это, пожалуй, наиболее быстро развивающийся метод, позволяющий очень хорошо визуализировать мягкие ткани.
В ветеринарной медицине МРТ используют чаще всего для исследования центральной нервной системы. При этом могут быть диагностированы опухоли и метастазы в головном и спинном мозге, позвонках (рис. 6).
В гуманной медицине МРТ используют гораздо шире, ведь при МРТ не задействованы ионизирующие излучения и изотопы. Для быстрого исследования всего тела (например, при поиске метастазов) требуются наиболее мощные (то есть наиболее современные) МР-томографы.
МРТ с контрастированием позволяет оценить перфузию опухолей.
Разрабатываются методы оценки злокачественности опухолей и прогнозов лечения по МРТ.
Сюда относят сцинтиграфию, однофотонную эмиссионную компьютерную томографию (ОФЭКТ) и позитронно-эмиссионную томографию (ПЭТ).
Пациенту вводят радиофармпрепарат (РФП), состоящий из молекулы-вектора и радиоактивного маркера (изотопа). Молекула-вектор поглощается определенной структурой организма (орган, ткань, жидкость). Радиоактивная метка испускает гамма-лучи, которые регистрируются гамма-камерой. При сцинтиграфии получают двухмерное изображение, при ОФЭКТ и ПЭТ – трехмерное.
Получаемые изображения дают информацию об аномалиях в распределении радиофармпрепарата в органах и тканях.
Эти методы пока не получили распространения в ветеринарии в РФ (да и российские медицинские учреждения оснащены соответствующим оборудованием на порядок хуже европейских и американских клиник), но применяются зарубежными ветеринарами.
Поскольку изображения, получаемые с помощью ОФЭКТ и ПЭТ, не дают высокого пространственного разрешения, применяют также комбинированные комплексы ПЭТ-КТ или ПЭТ-МРТ, при этом с КТ или МРТ получают изображение (костей, органов, сосудов) с высоким пространственным разрешением, а с ПЭТ – информацию о распределении в организме радиоизотопа.
Withrow S., Vail D., Page R. Withrow and MacEwen's Small Animal Clinical Oncology, 5th Edition, Saunders/Elsevier, 2013.
Villalobos A., Kaplan L. Canine and Feline Geriatric Oncology: Honoring the Human-Animal Bond, 2nd Edition, Wiley-Blackwell, 2017.
Morgan-Parkes J. H. Metastases: mechanisms, pathways, and cascades. AJR Am. J. Roentgenol. 1995 May;164 (5):1075-82. DOI: 10.2214/ajr.164.5.7717206.
Перемещение раковых клеток в отдаленные места организма – безусловный признак злокачественности процесса. Метастазирование рака указывает на запущенную форму болезни: распространение опухоли начинается при достаточном увеличении массы опухолевой ткани. Около 30% всех впервые выявленных злокачественных новообразований имеют метастазы, что связано со скрытым течением болезни, несвоевременным обращением к врачу и несовершенством медицинской диагностики.
Метастатические клетки могут проникать в любые места организма
Метастазирование рака – что это
Любое злокачественное новообразование всегда имеет первичную локализацию. Метастазирование рака (от греческого metastasis – перемещение, перенос, смена места) – это распространение опухолевых клеток по организму, когда из первичного очага различными способами рак перемещается в ткани и органы, став причиной быстрого ухудшения состояния здоровья. По сути, опухоль-паразит отправляет в автономное путешествие по организму хозяина своих агентов: не все приживутся в новых местах, но многие станут основой для формирования вторичного очага злокачественного новообразования. Метастазирование рака – это абсолютный признак злокачественности (наличие метастазов относит опухоль к запущенным стадиям болезни).
Основные пути распространения опухоли
Выделяют несколько путей распространения опухолевых агентов. К наиболее частым относятся:
- лимфогенное метастазирование рака (раковые клетки отправляются в путь по лимфатическим сосудам, застревая в первых барьерах – регионарных лимфоузлах);
- гематогенное (через кровеносные сосуды, где функции барьеров выполняют органы, поэтому метастазы задерживаются в печени, костном мозге, легких, почках и головном мозге);
- имплантационное (при соприкосновении внутренних серозных оболочек, что характерно для опухолей в брюшной полости);
- прививочное (проявление метастазов в послеоперационных рубцах, куда клетки опухоли попадают во время хирургического вмешательства);
- периневральное (редкий вариант распространения опухолевых агентов вдоль нервных стволов характерно для некоторых видов онкологии – при раке простаты, опухоли прямой кишки).
В подавляющем большинстве случаев перемещение рака происходит лимфогенным и гематогенным путем: микроэмболы опухоли способны достигать любых участков тела, чаще задерживаясь в типичных местах с формированием стандартных симптомов осложненного течения злокачественного новообразования.
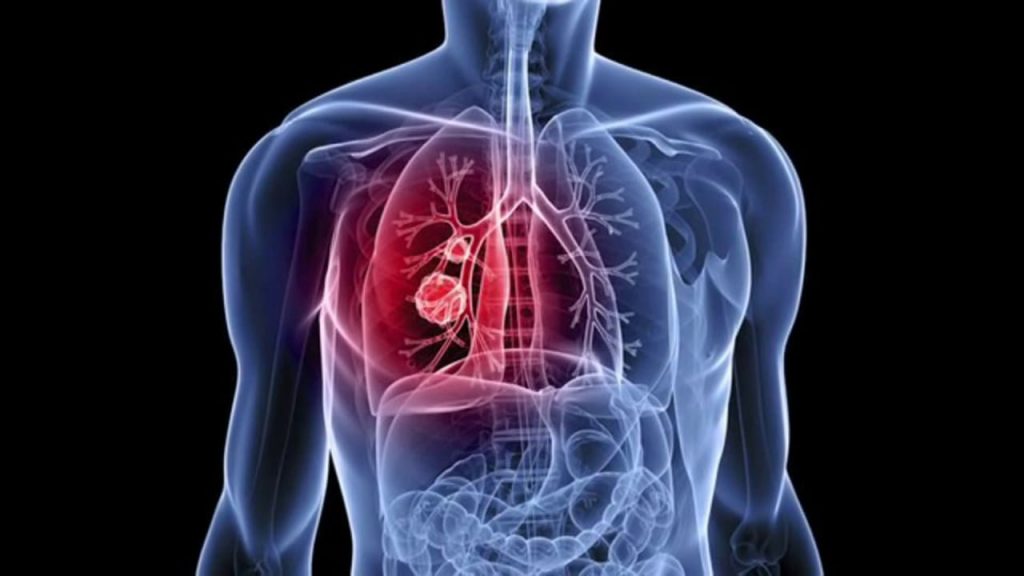
Метастазы при раке легкого проникают в головной мозг, кости и надпочечники
Особенности метастазирования
К важным особенностям переноса опухолевых клеток по организму относятся:
- Временной фактор (метастазирование рака начинается при достижении критической массы новообразования, когда накапливается определенное количество опухолевых структур);
- Наличие излюбленных мест для каждого вида рака (в частности, при раке легкого надо искать метастазы в головном мозге, костях и надпочечниках);
- Возрастной фактор (чем моложе пациент, тем раньше и агрессивнее процесс метастазирования);
- Гистологическая структура (низкодифференцированные новообразования значительно раньше дают метастазы);
- Травматический фактор (любое случайное или намеренное повреждение опухолевой ткани может стать причиной для начала процесса перемещения метастатических очагов);
- Стрессовое воздействие (острая стрессовая ситуация может запустить метастазирование рака, что объясняется снижением противоопухолевой иммунной защиты).
Опухоль-паразит не ограничивается одним очагом первичной локализации: при появлении возможности для распространения по организму карцинома незамедлительно отправит своих агентов для захвата новых территорий. Метастататический рак – это крайне неблагоприятный прогностический фактор, указывающий на высокий риск для жизни больного человека (даже при хирургическом удалении первичного очага, сложно, а порой невозможно, убрать все вторичные очаги и микрометастазы, обеспечив пациенту реальный шанс для выздоровления).
Общеизвестно, что дистантное распространение по лимфатическим и кровеносным сосудам (метастазирование) — это высшее выражение автономности опухоли, главный отличительный признак злокачественного процесса и наиболее частая причина смерти больных.
Способность к метастазированию позволяет опухолевым клеткам покидать первичную опухоль и колонизировать новые территории, где, по крайней мере, вначале нутриенты и пространство для роста не ограничены.
Важным и необходимым условием метастазирования является способность опухоли формировать собственную сосудистую сеть. Образование сосудов в опухоли, а следовательно, и процесс метастазирования может начаться, когда количество неоппастических клеток составит более 10 3 (1-2 мм).
Однако на практике опухоли разного гистогенеза имеют различную критическую массу, необходимую для метастазирования. В целом, считается, что более крупные и менее дифференцированные опухоли обладают большим инвазивно-метастатическим потенциалом, хотя это и не абсолютная закономерность.
Довольно часто при очень больших размерах, глубокой инвазии опухоли и даже при наличии карцинемии как отдаленные, так и регионарные метастазы могут и не выявляться.
Данный факт объясняется отсутствием гено- и фенотипических свойств инвазивности опухолевых клеток и соответствующей протйвомтастатической сопротивляемостью организма. Не вся опухоль а лишь субклон(ы) клеток внутри нее в ходе опухолевой профессии приобретают способностью к метастазированию и для этого должно пройти достаточное время.
Метастазирование (греч. metastasis — перемена места, перемещение, перенос) — это перенос по сосудам (лимфатическим, кровеносным) неоппастических клеток за пределы первичной опухоли в различные органы и ткани с образованием вторичных опухолевых узлов той же гистологической структуры. Понятно, что интравазальное распространение или обсеменение клетками естественных полостей имеет большое прогностическое значение.
Метастазирование — это сложный биологический процесс, результат взаимодействия опухоли и организма и абсолютный признак злокачественности, его мопекулярно-генетические механизмы изложены ранее. В данном разделе представлены клинические аспекты данной проблемы.
Феномен метастазирования опухолей впервые описал Жан Клод Рекамье (1829) на примере метастаза рака молочной железы в головной мозг; он же впервые ввел терминологию, которой мы пользуемся до настоящего времени.
Приблизительно 30% впервые выявленных злокачественных опухолей уже имеют метастазы. Такое развитие событий выражается в многократном увеличении негативного клинического эффекта, оказываемого первичным узлом, сильно ограничивает возможности лечения и нередко, в гораздо большей мере, способствует наступлению смерти, чем существование первичной опухоли.
По сути, метастаз — это спонтанный аутотрансплантат опухоли в виде опухолевых эмболов, которые не всегда могут быть источником метастазов и часто погибают от недостатка питания или под действием иммунной системы.
Вновь сформированные метастазы появляются как симбиоз опухолевых и поддерживающих клеток из нормальных тканей. Пути распространения злокачественных клеток из первичного очага могут быть различными. Чаще всего они распространяются по лимфатической системе.
Лимфогенное метастазирование
После осуществления метастатического каскада злокачественные клетки могут проникать в лимфатический сосуд и с током лимфы попадают в первые (регионарные и/или нерегионарные) на их пути лимфатические узлы (органные и/или внеорганные). В норме узлы выполняют две антиметастатические функции. Первая (кратковременная) — механическая, барьерная — заключается в чисто механическом ограничении диссеминации опухолевых клеток.
Вторая — иммунологическая — обусловлена усиленной продукцией иммунокомпетентных клеток, способных лизироватъ поступающие в узел опухолевые клетки, что, однако, далеко не всегда служит препятствием к их росту.
В случае преодоления этих барьеров и прогрессирующего размножения злокачественных клеток, в лимфатических узлах формируются типичные лимфогенные метастазы. Такой механизм их формирования называется классическим, ортоградным. Однако в лимфатических сосудах опухолевые клетки могут перемещаться в разных направлениях.
В частности, при поражении всех лимфатических путей органа происходит блокада лимфооттока на уровне лимфатических сосудов и регионарных узлов При этом в зависимости от градиента давления лимфы и в связи с отсутствием клапанов внутри капилляров возможно распространение опухолевых клеток по лимфатическим сосудам в обратном направлении (ретроградные метастазы), что свидетельствует о плохом прогнозе.
Наконец, опухолевая блокада типичных путей лимфооттока может сопровождаться возникновением парадоксальных направлений лимфогенного метастазирования и поражением лимфатических узлов, не регионарных для органа, где находится первичная опухоль.
Например, появление метастазов рака грудного отдела пищевода в кардиальные лимфоузлы объясняется не ретроградной циркуляцией, а эмболией раковых клеток книзу по лимфатическим капиллярам стенки пищевода.
Лимфогенное метастазирование типично дпя рака и меланомы. Саркомы хотя и могут давать лимфогенные метастазы, но используют этот путь реже и позже и в тоже время — это прогностически крайне неблагоприятно. Возможность образования, а тем более наличие в регионарных лимфоузлах метастазов, обосновывает необходимость их удаления при радикальных операциях для достижения абластичности оперирования.
Гематогенное метастазирование называют еще отдаленным и связано оно с проникновением опухолевых клеток в кровеносные сосуды, где они формируют микротромбоэмболы.
Вирховские законы эмболии, в целом, действуют и при эмболии опухолевой. Так, колоректальные раки метастазируют ортоградно (по току крови) по системе воротной вены в печень. Однако, не только пассивный перенос опухолевых клеток важен при эмболии. Метастатические очаги могут возникать из эмболов, минующих малый круг (например, в мозге) через анастомозы и позвоночные сосуды (при раке легкого).
Избирательность метастазирования не всегда связана с анатомией его сосудистых путей. Например, многие карциномы (легкого, простаты, почек, щитовидной и молочной железы) часто метастазируют в кости. Установлена возможность ретроградного распространения по сосудам злокачественных клеток, связанная с их активной локомоцией и блоком венозных путей оттока.
Доказано, что количество метастазов коррелирует со степенью развития кровеносной системы опухоли. Так, меланома, не выходящая за пределы базальной мембраны эпидермиса и не васкуляризированная, не проявляет склонности к метастазированию.
В целом, для злокачественных новообразований характерна последовательность распространения злокачественных клеток — вначале лимфогенного, затем гематогенного. Объясняется это рядом морфологических обстоятельств.
Во-первых, общеизвестно, что многие карциномы возникают в органах, изначально богатых лимфатическими сосудами (легкие, молочная железа, кишечник и др.), и поэтому они метастазируют в первую очередь лимфогенным путем, а в органах, бедных такими сосудами (печень, почки) — сразу же гематогенно.
В тоже время, необходимо отметить, что органы и ткани, которые исключительно редко затрагиваются метастатическим процессом, — единичны. К ним относятся, например, селезенка (но не при лимфомах и лейкемиях), скелетная мускулатура, а также миокард.
В-четвертых, в последовательности метастазирования играют определенную роль и биохимические различия лимфы и крови, определяющие циркуляцию, адгезию и другие процессы.
Имплантационное метастазирование
Имплантационное метастазирование происходит в случае, если опухоль прорастает в плевральную, перикардиальную, перитонеальную полость или субарахноидальное пространство. Так возникает карциноматоз брюшины, плевры и т.д. (типичный пример — метастаз Шницлера в брюшину дугласова пространства при раке желудка). Более редко наблюдаются другие формы метастазирования злокачественных опухолей.
Прививочные метастазы — возникновение опухоли в послеоперационных рубцах после удаления злокачественного новообразования. Наиболее частой причиной таких метастазов является нарушение правил абластики и антибпастики во время операции.
Метастазирование по продолжению (per contituitatem). Примером такого метастазирования является периневральное распространение опухолевых клеток при раке предстательной железы, прямой кишки и т.д. Для данного вида метастазирования характерны постоянные, сильные и трудно купируемые боли.
Вместе с тем они способны возвращаться в клеточный цикл в любое время и, таким образом, давать начало выявляемым клинически метастазам, иногда через весьма продолжительное время после обнаружения и/или удаления первичной опухоли.
Таким образом, в настоящее время достаточно полно изучены механизмы и маршруты метастазирования, локализация регионарных и отдаленных метастазов (которые в значительной мере определяются особенностями лимфо- и гемодинамики пораженного опухолью органа); время возникновения (хронология метастазирования); частота.
Эти сведения необходимо учитывать при диагностике, классификации по стадиям и по системе TNM, планировании и осуществлении специального лечения, определении индивидуального прогноза. Значительно меньше изучен вопрос, какие причины обусловливают развитие метастазов.
Клинические особенности метастазирования
1. Не вызывает сомнения, что метастазирование — это функция времени. Считается, что карцинемия является основным признаком и условием метастазирования опухопи. В 80-90% случаев опухолевые клетки можно обнаружить в крови даже в ранние сроки опухолевого процесса.
Однако большинство опухолевых клеток до определенного времени вследствие воздействия противоопухолевых механизмов защиты организма погибает. Поэтому нахождение опухолевых эмболов в кровеносных сосудах стромы опухоли имеет существенно более неблагоприятное прогностическое значение, чем карцинемия.
Полагают, что избирательность метастазирования связана с рядом факторов: анатомические особенности кровоснабжения опухоли; общность антигенных свойств опухоли и органа, где развился метастаз; способность раковых клеток реагировать на характерные для того или иного органа местные цитокины, обеспечивающие соответствующую направленную миграцию и успешное приживление метастаза; особенности метаболизма и местного иммунитета в органах, что определяет их противоопухолевые свойства.
Из особенностей кровоснабжения необходимо, например, указать на возможность быстрого метастазирования дифференцированного рака щитовидной железы вследствие отрицательного давления в системе вен и лимфатических сосудов железы в норме.
Установлено, что избирательная локализация метастазов рака молочной железы в легком обусловлена способностью раковых клеток железы отвечать пролиферацией на цитокины легочного происхождения.
С другой стороны, хотя главными в инвазии представляются все же свойства самих опухолевых клеток, не все нормальные ткани подвержены опухолевой инвазии в одинаковой степени. Например, капсулы печени и почки, периост часто ограничивают распространение опухолей при непосредственном контакте с ними. Существенным барьером на пути опухолевой инвазии является хрящ, стенка артерий, фиброзная ткань.
3. Более раннее и обширное метастазирование чаще наблюдается у лиц молодого возраста.
4. Склонность злокачественных опухолей метастазировать определяется их морфологией: недифференцированные обычно метастазируют чаще, чем высокодифференцированные. Однако из этого правила имеются исключения. Так, независимо от степени дифференцировки. базалиомы, тимомы, хондросаркомы и глиомы метастазируют редко, в то же время как высокодифференцированные опухоли щитовидной железы и надпочечников метастазы дают часто.
5. Метастазирование учащается по мере роста опухоли. Чем больше размеры опухоли, тем выше вероятность отделения и миграции отдельных клеток или их комплексов.
Существуют, однако, и многочисленные исключения из этого правила: широкая лимфогенная и гематогенная диссеминация небольших по объему опухолей (Т1) и отсутствие метастазов при далеко зашедшем раке (Т4). Более того, у некоторых больных вначале клинически проявляются метастазы и лишь спустя несколько лет — первичная опухоль (оккультные формы рака).
6. Часто метастазы выявляются после травмы опухоли или ее удаления. При этом распространение клеток из первичной опухоли через лимфатические пути осуществляется в течение нескольких секунд. Вероятно, различные манипуляции могут способствовать поступлению (выталкиванию) опухолевых клеток в лимфатические пути.
7. Общей закономерностью является преобладание лимфогенного, лимфогематогенного и имплантационного путей метастазирования злокачественных эпителиальных опухолей (раки) и гематогенного — злокачественных неэпителиальных опухолей (саркомы).
Лишь саркомы матки, имеющей развитую лимфатическую сеть, могут вначале распространяться лимфогенным, а затем гематогенным путем. При одинаковой инвазирующей активности в отношении лимфатических структур саркоматозных и раковых клеток, преимущественно гематогенное метастазирование при саркомах пока не имеет убедительного объяснения.
Отчасти это можно объяснить различиями в строении поверхностных мембран опухолевых клеток. Предполагается также, что саркомы обычно возникают в органах, бедных лимфатической сетью (кости, мышцы и др.). и именно поэтому им характерны почти исключительно гематогенные метастазы.
8. Стресс и метастазирование. В последние годы большое внимание в механизмах противометастатической сопротивляемости организма уделяется стрессу, как реакции организма на злокачественную опухоль.
В общем виде постулируется, что к усилению метастазирования приводит повышение активности гипоталамо-гипофизарного комплекса и коры надпочечников. Нормальная функция эпифиза, вилочковой железы и лимфоидной ткани препятствует метастазированию.
Угляница К.Н., Луд Н.Г., Угляница Н.К.
Читайте также:

