Протокол узи рака молочной железы
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив - Клинические протоколы МЗ РК - 2012 (Приказы №883, №165)
Общая информация
Клинический протокол "З локачественное новообразование молочной железы"


Классификация
Под символами TNM подразумевают:
1. T – первичная опухоль.
3. М – отдаленные метастазы.
| Мх | Данных для суждения о наличии отдаленных метастазов недостаточно |
| М0 | Признаков отдаленных метастазов нет |
| М1 | Имеются отдаленные метастазы |
Категории М1 и рМ1 могут быть более уточнены в соответствии со следующими условными обозначениями:
2. рN – регионарные лимфатические узлы. Для гистопатологической классификации может быть предпринято исследование одного или более сторожевых лимфоузлов. Если классификация основывается только на биопсии сторожевого лимфоузла без последующей диссекции подмышечных лимфоузлов, то ее следует обозначать (sn) (sentinelnode – сторожевой узел), например: pN1 (sn).
4. R2 – макроскопическая остаточная опухоль.
Группировка по стадиям
| Стадия 0 | TiS | N0 | M0 |
| Стадия I | T1* | N0 | M0 |
| Стадия IIА | T0 | N1 | M0 |
| T1* | N1 | M0 | |
| T2 | N0 | M0 | |
| Стадия IIB | T2 | N1 | M0 |
| T3 | N0 | M0 | |
| Стадия IIIА | T0 | N2 | M0 |
| T1* | N2 | M0 | |
| T2 | N2 | M0 | |
| T3 | N1, N2 | M0 | |
| Стадия IIIB | T4 | N0, N1, N2 | M0 |
| Стадия IIIC | Любая Т | N3 | M0 |
| Стадия IV | Любая Т | Любая N | M1 |
Примечание: *Т1 включает Т1mic (микроинвазия 0,1 см или менее в наибольшем измерении).
Диагностика
Дифференциальный диагноз
| Доброкачественные опухоли молочной железы | Злокачественные опухоли молочной железы |
| Фиброаденома, мастит, кисты молочной железы | РМЖ |
Лечение
| Подтип РМЖ | Тип терапии | Комментарии |
| Люминальный А | Только гормональная терапия | Только отдельным пациентам может потребоваться цитотоксическая терапия (например при обширном поражении лимфатических узлов или с другими показателями высокого риска) |
| Люминальный В (Her-негативный с высоким индексом ki67) | Гормональная + цитотоксическая терапия | Решение о проведении и типе цитотоксической терапии может приниматься в зависимости от уровня экспрессии эндокринных рецепторов, риска и предпочтений пациента |
| Люминальный В (Her-позитивный) | Цитотоксическая + таргетная+ гормональная терапия | Данных в поддержку отказа от цитотоксической терапии в данной группе не существует |
| Трижды негативный | Цитотоксическая терапия |
Системное лечение предусматривает: химиотерапию у больных до 50 лет при инвазивных формах, гормонотерапию антиэстрогенами (тамоксифен, торемифен) или ингибиторами ароматазы у постменопаузальных больных с рецептор-положительными опухолями в течение 5 лет.
Больным младше 50 лет с сохраненной менструальной функцией:
Больным с отрицательными ЕР, ПР с неблагоприятными прогностическими факторами, с положительным Her 2-neu, гормонотерапия не проводится, рекомендована химиотерапия или химиотаргетная терапия.
При гиперэкспрессии Her2/neu проводится таргетная терапия трастузумабом 8 мг/кг – нагрузочная доза, затем по 6 мг/кг 1 раз в 3 недели. Длительность таргетной терапии в адъювантном режиме – 1 год.
У женщин в пременопаузе при наличии 8 и более метастатических лимфатических узлов после завершения 6 курсов ПХТ и продолжающейся менструальной функции показано выполнение двусторонней овариэктомии или выключение функции яичников назначением агонистов релизинг-гормона ЛГГ (гизерелин – 3,6 мг подкожно в области брюшной стенки каждые 28 дней или 10,8 мг каждые 3 месяца, в течение 2 лет, трипторелин по 3,75 мг каждые 28 дней или 11,25 мг каждые 3 месяца, в течение 2 лет) с последующим назначением антиэстрогена: тамоксифен по 20 мг в сутки или торемифен 60 мг в сутки, в течение 5 лет.
При прекращении менструальной функции после 6 курсов ПХТ и определения уровня эстрадиола в крови для подтверждения истинной менопаузы назначают антиэстроген: тамоксифен по 20 мг в сутки или торемифен по 60 мг в сутки, в течение 5 лет.
Клинически часто приходится встречаться со сложнейшим выбором лечения больных местнораспространенным РМЖ. Удельный вес таких опухолей колеблется от 5% до 40%.
Обоснованиями для назначения неоадъювантной системной терапии МРРМЖ являются:
1. Высокая вероятность скрытого (микрометастатического) распространения.
4. При отсутствии ответа на все линии противоопухолевой терапии, больные переводятся на поддерживающую терапию.
Кроме того, в качестве второй линии химиотерапии рекомендуется:
| 1. | Доцетаксел 75 мг/м 2 1-й день, доксорубицин 50 мг/м 2 1-й день, циклофосфан 500 мг/м 2 1-й день |
| 2. | Доцетаксел 75 мг/м 2 1-й день, цисплатин 75 мг/м 2 1-й день |
| 3. | Доцетаксел 75 мг/м 2 1-й день, винорельбин 20 мг/м 2 в 1-й, 5-й дни |
| 4. | Доцетаксел 75 мг/м 2 11-й день, фторурацил 500 мг/м 2 2-й, 3-й, 4-й дни |
| 5. | Капецитабин 2500 мг/м 2 с 1-го по 14 дни, доцетаксел 75 мг/м 2 1-й день |
| 6. | Паклитаксел 90 мг/м 2 1-й день, цисплатин 60 мг/м 2 1-й день |
| 7. | Паклитаксел 135 мг/м 2 1-й день, винорельбин 20 мг/м 2 в 1-й, 8-й дни |
| 8. | Винорельбин 30 мг/м 2 с 1-го по 5-й дни, доксорубицин 50 мг/м 2 1-й день |
| 9. | Винорельбин 20-25 мг/м 2 в 1-й и 15-й дни, цисплатин 80 мг/м 2 1-й день |
| 10. | Винорельбин 25 мг/м 2 в 1-й и 8-й дни, митомицин С 7 мг/м 2 1-й день |
| 11. | Винорельбин 25 мг/м 2 в 1-й и 8-й дни, фторурацил 750 мг/м 2 в 1-й и 8-й дни |
| 12. | Митомицин С 8 мг/м 2 1-й день, митоксантрон 8 мг/м 2 1-й день, метотрексат 30 мг/м 2 1-й день |
| 13. | Золендровая кислота 4 мг 1 раз в 28 дней |
| 14. | Памидроновая кислота 90 мг в/в, 1 раз в 28 дней |
| 15. | Липосомальный доксорубицин 30 мг/м 2 1 раз в 3 недели |
| 16. | Паклитаксел 80 мг/м 2 1-й, 8-й, 21-й дни, транстузумаб 4 мг/кг в/в, затем 2 мг/кг еженедельно |
| 17. | Капицетабин 1000 мг/м 2 с 1-го по 14-й дни, лапатиниб 1250 мг/м 2 ежедневно |
| 18. | Бевацизумаб 10 мг/кг в/в, 0-й и 14-й дни, паклитаксел 90 мг/м2 в/в, 1-й, 8-й, 15-й дни |
| 19. | Бевацизумаб 15 мг/кг в/в, 0-й день, доцетаксел 75-100 мг/м 2 в/в, 1-й день |
| 20. | Бевацизумаб 15 мг/кг в/в, 0-й день, гемцитабин 1250 мг/м 2 в/в, 1-й, 8-й день |
| 21. | Тегафур 800-1000 мг/м 2 внутрь, ежедневно до суммарной дозы 30 г, повторение цикла через 2-3 недели |
1. При рецепторе положительной опухоли у больных в постменопаузе, лечение может быть начато с гормонотерапии: тамоксифен по 20 мг ежедневно или торемифен 60 мг либо ингибиторы ароматазы у больных в постменопаузы. Эффективность гормонотерапии оценивается не ранее чем через 3 месяца после начала лечения.
В случае прогрессирования больная переводится на 2 линию гормонотерапии – ингибиоторы ароматазы или антиэстрогены, в зависимости от того, какой препарат использовался в первой линии гормонотерапии. При прогрессировании на второй линии гормонотерапии, больная переводится на 3-ю линию гормонотерапии – фулвестраном (режимы введения описаны выше). При прогрессировании на фулвестране пациентка переводится на химиотерапию. Принципы химиотерапии те же, что и при лечении метастатического рака молочной железы.
В дальнейшем – наблюдение либо паллиативная мастэктомия (при возобновлении роста опухоли или метастазов в лимфатических узлах).


Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
В последнее десятилетие наряду с рентгеновской маммографией в практическом здровоохранении успешно применяется эхографическое исследование молочной железы. Неодинаковый уровень технического оснащения аппаратов начала 80-х и конца 90-х годов обусловливает возможность решения различного объема диагностических задач. Мы не будем обсуждать опыт применения низкочастотных датчиков для исследования молочных желез, тем более, что в ряде стран введено ограничение на применение этих датчиков при исследовании молочных желез [1]. Речь пойдет только о периоде разработки датчиков с частотой 5 МГц, когда появляется термин "ультразвуковая маммография". В связи с этим остановимся на аспекте проведения ультразвукового исследования молочных желез.
Согласно данным экспериментальных работ проведенных группой физиков-акустиков, частота датчиков ниже 5 МГц не позволяет четко дифференцировать здоровые и патологически измененные ткани молочных желез 2. Размеры молочных желез у женщин различного возраста и физиологического статуса весьма варьируют. Можно лишь условно говорить о некой усредненной национальной норме размеров молочных желез. Так, например, на основании исследований японских авторов средняя толщина железы ( расстояние от поверхности датчика до уровня грудных мышц) на фоне небольшой компрессии датчиком составляет 17,5±4,4 мм [4]. Средние размеры молочных желез европейских женщин составляют 200-300 см³ [5]. Поэтому не случайно, что в Японии, с появлением высокочастотных ультразвуковых датчиков, метод эхографии стал использоваться при скрининговых осмотрах женщин [6, 7]. В связи с вариабельностью размеров молочных желез у многонационального населения в странах Европы, Америки и России метод ультразвуковой маммографии не получил такой высокой диагностической оценки. В то же время, положительный опыт применения ультразвуковой маммографии при скрининговых осмотрах женского населения накоплен и в этих странах [8].
Для полноценной эхографии молочных желез необходим набор ультразвуковых датчиков. Минимальным требованием к прибору для исследования молочных желез является наличие короткофокусного линейного датчика 5,0 МГц. Однако эта разрешающая способность недостаточна для детализации выявленных изменений - для этих целей используют датчики с более высокой резонансной частотой. Ультразвуковые аппараты последнего поколения оснащены специализированными малогабаритными высокочастотными датчиками 7,5-15 МГц с динамической фокусировкой. В этих датчиках сочетается высокая разрешающая способность и лучшая контрастность при уменьшении зернистости получаемого изображения. Крупная зернистость может маскировать мелкие структуры органов и тканей. В то же время, из-за небольшой глубины сканирования датчики с частотой 10 МГц и выше используются только в дополнение к датчикам 5-7,5 МГц [9, 10].
Помимо правильного подбора частоты необходимо уделять внимание конфигурации рабочей поверхности ультразвукового датчика. Для обеспечения тесного контакта между кожей и поверхностью датчика предпочтительнее использование линейных и конвексных датчиков (со сглаженной кривизной его рабочей поверхности). Для оценки состояния молочных желез используются специализированные ультразвуковые датчики с водной насадкой. Сочетание в этих датчиках возможности УЗИ с водной насадкой приобретает особое значение при анализе состояния передних отделов молочных желез (кожных покровов и подлежащих мягкотканых структур).
Эхография молочных желез делает необходимым соблюдение единой методики исследования. При этом осматриваются все отделы молочных желез, начиная от границы с мягкими тканями передней грудной стенки и заканчивая околососковой областью (рис. 1).
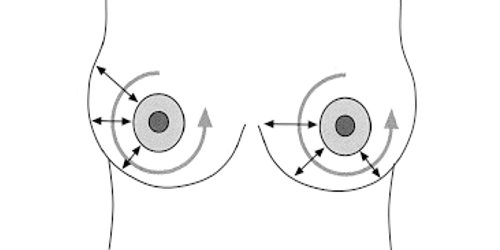
Рис. 1. Схема осмотра молочных желез.
Ультразвуковой датчик перемещается радиарно, захватывая соседние сегменты верхних и нижних квадрантов молочных желез.
При осмотре околососковой области контактный гель должен заполнять пространство между выпуклой частью соска и поверхностью датчика. Только таким образом удается избежать попадания воздуха между датчиком и кожей молочной железы. Если визуализация позадисосковой области затруднена в связи с появлением боковых акустических теней позади соска, осмотр этой области осуществляется из так называемых косых проекций. При этом УЗ-сечения проходят не через сосок, а под наклоном в околоареолярной зоне. Ультразвуковая маммография предполагает осмотр обеих молочных желез. Основная задача ультразвуковой маммографии - выявление злокачественных заболеваний молочных желез. В связи в этим необходимо помнить, что нередко первым клиническим проявлением рака молочных желез могут быть метастазы в регионарные лимфатические узлы. Поэтому, очевидно, ультразвуковая маммография включает обязательную ультразвуковую оценку состояния регионарных зон лимфооттока (рис. 2).
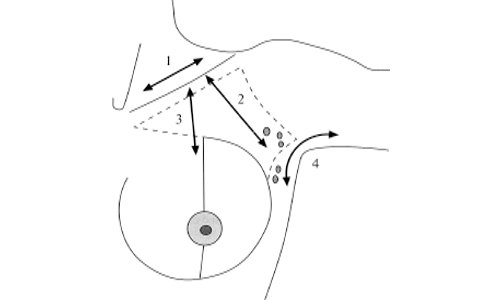
Рис. 2. Схема осмотра регионарных зон лимфооттока молочных желез.
Для удобства эхографической оценки выделяют следующие зоны осмотра регионарных лимфатических узлов молочных желез:
- надключичную зону от верхнего края ключицы до медиального края двубрюшной мышцы;
- подключичную зону - от нижнего края ключицы по ходу сосудистого пучка до подмышечной области;
- подмышечную зону - от латеральной границы малой грудной мышцы до латерального края подмышечной впадины.
Нередко проводится ультразвуковая оценка загрудинных лимфатических узлов. При этом осмотр осуществляется через межреберные промежутки в месте прикрепления ребер к грудине. Однако эхографический обзор загрудинного пространства затруднен, поэтому точность УЗИ этого региона зависит от размеров искомых лимфатических узлов, степени их "прикрытости" грудиной, а также расстояния между ребрами. Отсутствие видимых при УЗИ загрудинных лимфатических узлов не всегда отражает истинное положение вещей.
В конце ультразвуковой маммографии заполняется протокол описания. Эхографическое заключение базируется на основании данных, полученных во время динамического исследования в режиме реального времени и статических эхограмм. В связи с этим протокол заключения заполняется непосредственно после проведенного УЗИ. Описание статических эхограмм, а также консультация "чужих" эхограмм не правомочно.
Протокол УЗИ при маммографии включает несколько обязательных пунктов:
- оценку тканей, формирующих молочных железы;
- степень четкости дифференциации тканей, формирующих молочные железы;
- состояние паренхимы и млечных протоков;
- наличие образований или участков (зон) с нарушенной эхоархитектоникой;
- эхографическое описание выявленнах изменений в соответствии с отнесением их к диффузным или очаговым формам поражения молочных желез.
В завершение протокола УЗИ проводится краткая характеристика выявленных изменений молочных желез с отнесением их к одному из приводимых ниже заключений:
- Патологических изменений не выявлено. Найденные эхографические изменения отражают доброкачественную возрастную перестройку.
- Диффузные доброкачественные дисгормональные изменения молочных желез.
- Диффузные изменения молочных желез неопределенного характера.
- Эхографичекая картина типичной кисты (рис. 3).
- Объмное образование молочной железы с признаками отграниченного типа роста (фиброаденома ?). Для исключения злокачественной природы выявленных изменений показана морфологическая верификация.
- Объмное образование молочной железы с признаками инфильтративного типа роста. Полученные данные характерны для злокачественного поражения. Показана морфологическая верификация (cito!) (рис. 4а, б).
- Выявленные изменения носят неопределенный характер (рис. 5).
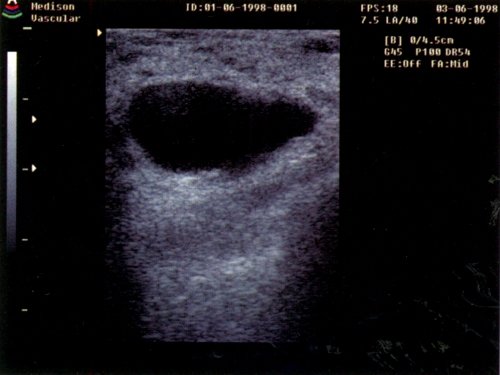
Рис. 3. Эхограмма кисты молочной железы.
Особенности УЗИ молочных желез
Ультразвуковое исследование молочных желез проводится линейными датчиками 7-12 МГц.
Для определения локализации очагового процесса молочные железы условно делятся на 4 квадранта: верхненаружный, нижненаружный, верхневнутренний, нижневнутренний. Для определения локализации мелких очаговых структур грудная железа условно делится на 12 секторов подобно циферблату часов. При этом указывается сектор, например, на 5 часах, и расстояние от соска, например, 3 см от соска.
Исследование проводится линейными движениями от соска к периферии и наоборот, что соответствует архитектонике строения железы и ходу млечных протоков.
В ходе исследования оценивается:
- состояние, количество и характер распределения железистой, жировой и фиброзной ткани, а также млечных протоков;
- соответствие соотношения тканей молочных желез возрасту и физиологическому состоянию женщины, нарушение архитектоники молочных желез.
При этом необходимо определить наличие диффузных или очаговых изменений, оценить состояние зон регионарного лимфооттока (зоны подмышечных, над- и подключичных, парастернальных лимфатических узлов).
Диффузные изменения необходимо сравнивать с аналогичной зоной другой молочной железы. Очаговые изменения обязательно оцениваются в двух взаимно перпендикулярных проекциях. Доплеровские исследования, как правило, проводятся для уточнения характера очагового образования, выявленного при В-режиме.
Приводим унифицированный протокол для УЗИ молочных желез, в котором указан необходимый минимум диагностических действий при проведении исследования. При этом каждое конкретное учреждение может использовать дополнительные ультразвуковые характеристики и критерии.
УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ МОЛОЧНЫХ ЖЕЛЕЗ (протокол)
ФИО ______________________
Возраст ____
Дата обследования ________
| Структура желез | ||
| Эхоструктура молочных желез | справа | слева |
| Смешанного типа | ||
| С преобладанием железистой ткани | ||
| С преобладанием жировой ткани | ||
| С преобладанием фиброзной ткани | ||
| Эхогенность железистой ткани | ||
| Толщина железистого слоя (мм) | ||
| Млечные протоки (мм) | ||
Молочные железы соответствуют типу строения: ювенильный, репродуктивный, предменопаузальный, послеменопаузальный
__________ фазе менструального цикла
Определяется выраженное (умеренное), диффузное (очаговое) разрастание, фиброзной (железистой) ткани слева, справа, с обеих сторон, в верхненаружном, в верхневнутреннем, нижненаружном, нижневнутреннем квадранте
Особенности: ____________
| Очаговые образования (нет/есть) | ||
| Очаговые образования | Номер очагового образования | |
| № 1 | № 2 | |
| Размеры мм | ||
| Локализация | ||
| Форма | ||
| Контуры | ||
| Эхогенность | ||
| Структура | ||
 | ||||
| Регионарные лимфатические узлы (нет/да) | ||||
| Локализация | Справа | Слева | ||
| Размеры | Эхоструктура | Размеры | Эхоструктура | |
| Подмышечные | ||||
| Под-, (над)ключичные | ||||
| парастернальные | ||||
Особенности: ________________
Заключение: _________________
Врач __________
Название и адрес медицинского центра
_______________________________________________________
Ультразвуковое исследование
Контрон СИГМА 210, ирис. Электронные линейный датчик 7,5 МГц и конвексный - 3,5 МГц
(название ультразвукового оборудования)
Врач ______________________________________
Пациент __________________________________
Исследование № ____________ от __.__.____
Исследуемый орган ______________________
Протокол ультразвукового исследования молочных желез
(образец протокола УЗИ ультразвукового описания нормальной эхоструктуры молочных желез )

Молочные железы симметричные, средних размеров, кожные покровы не изменены, втяжение сосков не отмечается. Позадисосковая область визуализируется в косых проекциях, типичного строения. Дифференциация тканей молочных желез хорошая, архитектоника не нарушена. Молочные железы преимущественно представлены фиброгландуллярной тканью. Млечные протоки диаметром 1-3 мм.. Диффузных и очаговых изменений в ткани молочных желёз не отмечается. Лимфоузлы и лимфатические протоки в регионарных зонах лимфооттока не визуализируются.
Заключение
Эхоструктурные изменения не выявлены.
Ультразвуковая диагностика не является основным методом и требует подтверждения диагноза другими методами обследования.
Атлас УЗИ - реальная помощь в заполнении протоколов!

Атлас УЗИ 2017г.
Атлас УЗИ иллюстрирован 980 эхограммами (сканограммами), сопровождающимися поясняющими графическими рисунками и текстами описания ультразвуковых признаков нормы и патологии, включающими также варианты краткого описания эхограмм.
Описание ультразвукового исследования заболеваний каждого отдельного органа предваряется кратким изложением его нормальной эхографической анатомии.
Материал собран автором за тридцатилетнюю практику в результате более 150 тысяч проведённых им ультразвуковых исследований в условиях центральных клиник, что позволяло сверять данные ультразвуковых заключений с полученными результатами оперативных вмешательств, лабораторных и морфологических исследований.
Атлас УЗИ состоит из 15 разделов ультразвукового исследования нормы и патологии органов:
1 - щитовидной железы;
2 - молочных желез;
4 - желчного пузыря;
5 - поджелудочной железы;
10 - мочевого пузыря;
11 - предстательной железы;
12 - органов мошонки;
13 - матки с придатками;
Содержание книги "Ультразвуковая диагностика. Атлас.” (учебно-практическое пособие)"
Термины и понятия
Ультразвуковая характеристика патологических структур
Таблица эхографических признаков патологических структур
Плоскости эхографических срезов на примере почки
Щитовидная железа
Вид спереди и сзади. Положение пациента и датчика
Эхоструктура в норме
Щитовидная железа в норме и при диффузных изменениях
Гипертрофия щитовидной железы
Тиреоидиты. Спонтанный гипотиреоз
Кистозная дегенерация узла аденомы
Возможные диагностические ошибки
Лимфатическая система. Паращитовидные железы
Молочные железы
Эхоструктура в норме
Изменения в менструальном цикле
Диффузная форма дисгормональной гиперплазии
Узловая форма дисгормональной гиперплазии
Возможные диагностические ошибки
Печень
Доли. Секторы. Сегменты
Абсцесс. Гематома. Кальцификаты
Возможные диагностические ошибки
Жёлчный пузырь
Аномалии положения и строения
Железистый полип. Папиллома.
Холестериновый полип. Полипоз. Холестероз
Определение сократительной способности
Поджелудочная железа
Эхоанатомия в норме
Острый и хронический панкреатит
Гигантская киста. Абсцесс. Пенетрирующая язва
Селезёнка
Сканирование. Топографическая эхоанатомия
Эхоанатомия в норме
Гематома. Инфаркт. Рубец на месте разрыва
Спленит. Абсцесс. Гиперплазия лимфоузлов
Доброкачественные и злокачественные образования
Надпочечники
Эхоструктура в норме
Гиперплазия. Киста. Новообразование.
Почки
Эхоанатомия в норме
мультикистозная почка, губчатая почка, мультилокулярная киста
Нефроптоз. Методика определения подвижности почек
Множественные кисты. Нагноившаяся киста. Эхинококковая киста
Изменения при атеросклерозе, диабете, туберкулёзе
камни мочевого пузыря и уретры
Эктазия чашечно-лоханочной системы
Возможные диагностические ошибки
Мочеточники
Эхоанатомия в норме
Стриктура лоханочно-мочеточникового сегмента. Стент. Камень
Мегауретер. Уретероцеле. Папиллярный рак
Мочевой пузырь
Эхоанатомия в норме
Эхоструктура в норме. Микроцист. Склероз шейки
Нейрогенный мочевой пузырь
Кровь в мочевом пузыре
Кристаллы соли. Стент. Деформация стенки
Камни мочевого пузыря
Предстательная железа
Эхоанатомия в норме
Застойная железа. Кальцификат. Очаг фиброза
Аденома и сопутствующая патология
Органы мошонки
Топографическая анатомия. Сканирование
Эхоструктура в норме
Вены семенного канатика в норме
Кисты придатка яичка
Дополнительные образования в яичках
Мошоночная грыжа. Кальцификат. Состояние после энуклеации
Возможные диагностические ошибки
Матка
Топографическая анатомия. Сканирование
Эхоструктура в норме
Изменение в менструальном цикле
Аномалии строения: двурогая матка.
Аномалия развития: гипоплазия.
Внутриматочные контрацептивы (ВМК)
Варикозное расширение вен
Доброкачественные образования эндометрия: полипы.
Доброкачественные образования миометрия: миомы.
Возможные диагностические ошибки
Яичники и маточные трубы
Эхоструктура в норме
Гидросальпинкс. Гематосальпинкс. Пиосальпинкс.
Тубоовариальный абсцесс. Серозоцеле. Параовариальная киста.
Изменения в менструальном цикле
Возможные диагностические ошибки
Беременность
Нормальная маточная беременность в 1-ом триместре
Нормальная маточная беременность в 2-ом триместре
Нормальная маточная беременность в 3-ем триместре
Осложнённая беременность в 1-ом триместре
Осложнённая беременность в 1-ом и 2-ом триместрах
Осложнённая беременность в 3-ем триместре
Плацента в норме. Степени зрелости плаценты
Степени зрелости плаценты
Положение плаценты по отношению к внутреннему зеву шейки матки
Определение пола плода
Таблица № 1. Определения срока беременности по диаметру плодного яйца
Таблица № 2. Определение срока беременности по копчико-теменному размеру плода
Таблица № 3. Определение срока беременности по бипариетальному размеру головки
плода, среднему диаметру живота плода, длине бедренной кисти плода
Таблица № 4. Средние биометрические показатели плодов
во время беременности двойней
Таблица № 5. Определение веса плода по размеру длины плода
Ультразвуковой оценки степени зрелости плаценты (таблица № 6)
Разное
Гиперплазия лимфатических узлов
Метастатическое поражение лимфатических узлов
Инфильтрат, атерома, липома подкожного слоя
Патология брюшной полости и забрюшинного пространства
Опухоли брюшной полости и забрюшинного пространства
Итоговые тестовые сканограммы
- Метастазы в лимфоузлах ворот печени
- S – образный жёлчный пузырь
- Уретероцеле
- Гипоплазия почки
- Застойная печень
- Диффузный токсический зоб
- Хронический калькулёзный холецистит
- Кристаллы соли в мочевом пузыре
- Поликистоз печени
- Множественные кисты в почке
- Кровоизлияние в оболочки яичка
- Диффузно-узловой зоб
- Гидроторакс
- Загиб матки кзади
- Дивертикул мочевого пузыря
- Двухстороннее варикоцеле
- Цирроз печени
- Узлы аденомы щитовидной железы
- Эхинококковая киста почки
- Асцит
- Камень мочевого пузыря
- Левостороннее варикоцеле
- Кистовидная дегенерация узла
- Острый апостематозный пиелонефрит
- Опухоль забрюшинного пространства
- Коралловидный камень почки
- Рак щитовидной железы
- Фиброзный очаг в простате
- Матка в фазе секреции
- Папиллома мочевого пузыря
- Гидроцеле
- Гиперплазия предстательной железы
- Миосаркома бедра
- Рак шейки матки
- Гидронефроз
- Острый калькулёзный холецистит
- Гипертрофия надпочечника
- Жировой гепатоз
- Аутоиммунный тиреоидит
- Двурогая матка
- Простая киста печени
- Мегауретер
- Метастазы рака в печени
- Рак мочеточника
- Галактоцеле
- Кровяной свёрток в мочевом пузыре
- Перфорация стенки матки ВМК
- Аденома простаты
- Внутрипротоковая папиллома молочной железы
- Гиперплазия шейных лимфоузлов
- Опухоль Вильмса
- Фиброаденома молочной железы
- Хорионэпителиома
- Монорхизм
- Предлежание петель пуповины
- Рак мочевого пузыря
- Камень общего жёлчного протока
- Беременность и миома матки
- Злокачественная опухоль яичка
- Камень в лоханке почки
- Стент в мочевом пузыре
- Кисты молочной железы
- Железисто-кистозная гиперплазия эндометрия
- Острый гепатит
- Гематома печени
- Пузырный занос
- Рак почки
- Острый метроэндометрит
- Кисты молочной железы
- Железисто-кистозная гиперплазия эндометрия
- Острый гепатит
- Гематома печени
- Пузырный занос
- Рак почки
- Острый метроэндометрит
- Злокачественная опухоль яичка
- Яичниковая беременность
- Саркома печени
- Острый некалькулёзный холецистит
- Острый эпидидимит
- Эндометриоз матки и беременность
- Острый простатит
- Неполное предлежание плаценты
- Метастазы саркомы в печени
- Угрожающий выкидыш
- Обострение хр. калькулёзного холецистита
- Кисты предстательной железы
- Аденокарцинома жёлчного пузыря
- Хронический орхоэпидидимит
- Миома матки и беременность
- Злокачественная опухоль яичка
- Гипертрофия почки
- Холестероз жёлчного пузыря
- Анэмбриония
- Синусная киста почки
- Камень в кармане Гартмана жёлчного пузыря
- Нагноившаяся киста почки
- Жировая гиперплазия молочной железы
- Замершая беременность
- Хронический пиелонефрит
- Гематома в оболочках яичка
- Внутриканальцевая папиллома молочной жел-ы
- Рубец на месте разрыва селезёнки
- Фиброангиолипома молочной железы
- Подкожная гематома
- Склерозирующий аденоз молочной железы
- Узел аденомы щитовидной железы
- Абсцесс брюшной полости
- Эхоструктура почки в норме
- Абсцесс поджелудочной железы
- Тубоовариальный абсцесс
- Аденома в печени
- Матка в репродуктивном периоде
- Нормальная маточная беременность
- Плацента нулевой степени зрелости
- Папиллома жёлчного пузыря
- Киста жёлтого тела правого яичника
- Параовариальная киста
- Рак яичника из папиллярной цистаденомы
- Эхоструктура молочной железы в норме
- Узловой коллоидный зоб
- Подкожный воспалительный инфильтрат
- Двухсторонний гидросальпинкс
- Рак тела матки
Рецензенты Атласа ультразвуковой диагностики.
Н. Ю. Неласов, доктор медицинских наук, профессор, заведующий кафедрой лучевой
диагностики Ростовского государственного медицинского университета.
В. В. Красулин, доктор медицинских наук, профессор кафедры урологии
Ростовского государственного медицинского университета.
П. И. Чумаков, доктор медицинских наук, профессор, заведующий кафедрой урологии
Ставропольского государственного медицинского института.
Читайте также:

