Признаки пансинусита с кистами
Кистозный синусит, как ясно из названия заболевания, связан с появлением в носовой полости кисты. Киста представляет собой круглое новообразование, наполненное жидкостью и имеющее прозрачную оболочку.
Болезнь относится к синуситам, которые представляют собой воспаление носовых пазух, связанное с инфекцией или аллергией.

Также заболевание относится к гайморитам, поскольку связано с воспалениями области верхней челюсти.

Как образуется киста?
Слизистая оболочка состоит из огромного количества желез, выделяющих субстрат, согревающий вдыхаемый воздух и очищающий его от частиц пыли, проникающей с воздухом.
При отеке от аллергии или воспаления из-за других причин проток железы на поверхность слизистой оболочки может оказаться перекрытым. Причины закупорки выводного прохода могут быть следующими:
- Местное воспаление;
- Неправильное строение полости носа;
- Наличие в носовой полости полипов, тогда кистозный синусит развивается на основе уже возникшего полипозного синусита;
- Хронический паталогический процесс, например, ангина.

Тогда выделяемая жидкость скапливается в выводном протоке. Под ее воздействием он растягивается часто до максимальных размеров, в результате чего образуется киста. При этом могут развиваться различные виды кист:
- Одонтогенная. Формируется вокруг корня зуба. Изначально имеет небольшой размер, но может становиться больше, подпитываясь гнойными выделениями;
- Ретенционная. Образуется, когда выводные протоки оказываются полностью заблокированными.
Различаться может и содержимое кистозного образования. Выделяют:
- Слизистое содержимое (встречается наиболее часто);
- Гнойное;
- Серозное;
- Воздушное.
Симптомы кистозного синусита
- Затрудненное носовое дыхание.
- Боль в лобной части и в области верхней челюсти (усиливается при наклоне головы вперед).
- Ощущение распирания носовой полости.
Важно! Данные симптомы действительно могут свидетельствовать о развитии такого заболевания как кистозный синусит, однако окончательный диагноз может поставить только отоларинголог.
Если болезнь находится в хронической форме, симптомы могут периодически то появляться, то исчезать.
Диагностика кистозного синусита
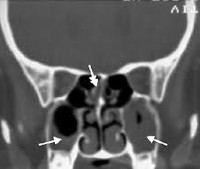
Как показывает медицинская практика, кистозный синусит обнаруживается чаще случайно при компьютерном исследовании околоносовых пазух или структур головного мозга.
Чтобы убедиться в наличии кистозного или полипозного синусита, необходимо провести несколько видов исследований. Например, могут проводить:
- Диафаноскопию – просвечивание носовых пазух в затемненном помещении, для этого используют лампочку, которую вводят в ротовую полость, чтобы увидеть в каком состоянии находятся носовые пазухи;
- Пункция – забор вещества из пазухи для определения характера и формы выделений и образований;
- Компьютерная и магнитно-резонансная томография позволяет увидеть не только наличие, характер и форму образований, но также детали рельефа полипов ил кисты.
Лечение
Конечно, для тех, кому уже диагностировали заболевание, наибольшее значение имеет вопрос, каким образом его лечить?
Что касается кисты, то в последнее время в клиниках предлагают лечение без хирургического вмешательства с использованием медикаментов. Оно часто оказывается неэффективным поскольку, из-за неярко проявляющихся симптомов, болезнь часто обнаруживают на поздних стадиях, когда медикаментов для лечения недостаточно.
Больной должен находиться под постоянным наблюдением специалистов. Часто опухоль долгое время не увеличивается в размерах и со временем может совсем исчезнуть.
Наиболее эффективный способ лечения – комплексный, включающий использование противовоспалительных средств и лечебных процедур, в наиболее сложных случаях – хирургическое вмешательство при котором врач осуществляет проникновение в носовую пазуху и удаляет кисту.

Практически аналогичен ответ на вопрос, как вылечить полипозный синусит. Есть 2 основных способа:
- Консервативный;
- Оперативный.
Основная задача здесь заключается в удалении полипов и прекращении их возникновения. Таким образом можно вылечить полость носа. Для этого используются антибиотики, убивающие возбудителей воспаления. Антигистаминные средства останавливают рост полипов и уменьшают отек.
Сосудосуживающие капли также эффективно снимают симптом отечности и помогают восстановить дыхание. Однако перед применением медикаментов рекомендуется удалить полипы оперативным вмешательством, а затем тщательно ухаживать за полостью носа и не допускать появления новых.
Кистозный синусит безопасное для человека заболевание, которое легко может обойтись без осложнений. Главное – вовремя принять необходимые меры и вылечить его.
Что такое пансинусит?
Под пансинуситом врачи подразумевают наиболее серьезную форму развития классического воспаления пазух носа, когда пораженными оказываются все придаточные полости – решетчатые, верхнечелюстные, клиновидные и лобные. Чаще всего это заболевание является следствием игнорирования синусита, когда очаг воспаления переходит через смежные каналы и поражает все слизистые.
Основные симптомы

Симптоматика пансинусита схожа с классическими проявлениями воспаления пазух носа, однако, как правило, более ярко выражена.
- Чрезвычайно стойкая заложенность носа, вплоть до полной воздушной непроходимости носовых каналов.
- Постоянная повышенная температура, вызванная массовым поражением всех пазух и развитием инфекции.
- Сильная головная боль в лицевой части, которая не перебивается даже мощными обезболивающими.
- Припухлость лица.
- Гнусавый, зачастую осиплый голос.
- Насморк гнойного типа с обильными выделениями (зачастую это могут быть жёлтые сопли).
- Быстрая утомляемость, сильная слабость всего организма, бледный цвет кожи.
Виды и их признаки
Пансинуситы могут проявляются в различных формах:
Лечение пансинусита
Пансинусит требует немедленного квалифицированного лечения, поскольку является серьезным осложнением классического синусита и может повлечь за собой возникновение целого ряда других болезней. Основные направления терапии в данном случае – это устранение инфекции и гноя/полипов, нормализация дренажа и восстановление нормальной пропускной способности всех пазух, а также нейтрализация выраженной симптоматики.
Любые традиционные народные методы лечения такого заболевания необходимо чётко согласовывать с ЛОР-врачом, иначе можно получить значительное ухудшение состояния здоровья.
- Промывания носа травяными отварами. Отдельные травы или комплексы из шалфея, зверобоя, календулы, череды, малины, каланхоэ и проч., заливаются тёплой водой в пропорции 1 столовая ложка сбора на литр воды, настаиваются на водяной бане и отцеживаются. При помощи классической процедуры промывания носа полученную субстанцию вводят в носовые пазухи, после чего тщательно высмаркивают.
- Ингаляции. Такого рода процедуры проводят над паровыми банями с травяной основой из ромашки, шалфея, душицы, эвкалипта. Запрещено проводить данную процедуру больным, имеющим проблемы с дыхательной системой, легкими и сердечно-сосудистой системой. Не путать с применением небулайзера при обычном насморке.
- Прогревания. Данный тип мероприятий заключается в нагреве глины или соли, а также размещения рабочей субстанции в тканевых мешочках на области пазух носа. Нельзя проводить прогревания в том случае, если пансинусит имеет гнойную или полипную форму.
- Использования мазей. При пансинусите в народной медицине рекомендуют использовать мази на основе воска, каланхоэ, мёда и алоэ. Данной субстанцией смазываются ватные тампоны, вставляются на двадцать минут в носовые ходы. Запрещено применять мази тем, кто имеет высокую чувствительность или аллергию к какому-либо компоненту мази.
Полезное видео

Пансинусит — осложненная форма синусита, представляющая собой воспалительный процесс, в который вовлекаются все околоносовые пазухи. (Также различают полисинусит – поражение нескольких пазух).
Болезнь развивается стремительно: инфекционный процесс охватывает придаточные полости носа, в них скапливается большое количество гноя. При пансинусите поражается не только слизистая оболочка пазух, но и подслизистый слой, надкостница и кость.
Выделяют следующие морфологические формы заболевания:
![]()
Катаральная форма пансинусита характеризуется отеком и гиперемией слизистой оболочки, появлением слизистых выделений и отсутствием гноя.- Экссудативный пансинусит отличается наличием слизистого секрета в пазухах носа, который продуцируют эпителиальные клетки при инфицировании.
- Полипозный пансинусит — результат хронического воспаления и отека слизистой. Сначала на ее поверхности образуются точечные утолщения, а затем полипы и грануляции.
- Гнойная форма патологии возникает вследствие нарушения сообщения между полостью носа и пазух. Отечная слизистая блокирует каналы, происходит накопление слизи, интенсивное размножение патогенных микробов и образование гноя.
- Гиперпластический пансинусит отличается тяжелым и длительным течением и характеризуется утолщением слизистой оболочки, разрастанием соединительнотканных элементов в пазухах, дисфункцией слизистых желез.
Этиология
Причинами пансинусита являются:
- Инфекция — бактерии, вирусы, грибы,
- Аллергия,
- Полипоз носа,
- Травматическое повреждение носа и головы,
- Искривление носовой перегородки,
- Тампонада носа при кровотечениях.
У детей основными причинами пансинусита являются аденоиды и вирусные инфекции.

Инфекция – основная причина пансинусита. При острой форме высевается монофлора, а при хронической — ассоциация микроорганизмов. Чаще всего возбудителями инфекционного пансинусита являются кокки — стафилококки и стрептококки; грамотрицательные палочки — синегнойная, кишечная; коринебактерии; анаэробы. Инфекционный пансинусит встречается чаще всего. Микробы попадают в пазухи через нос с вдыхаемым воздухом, гематогенным путем из имеющихся очагов инфекции, а также через естественные каналы и отверстия в черепной коробке. Острый пансинусит осложняет течение некоторых заболеваний верхних дыхательных путей — гриппа, кори, ринита.
К факторам, способствующим развитию патологии относятся: снижение иммунитета; кариес, пародонтоз, пульпит; сахарный диабет; вдыхание пыли и загрязненного воздуха; перикоронарит; купание в грязной воде; курение, алкоголизм, наркомания; длительная гормонотерапия и химиотерапия.
Симптоматика
Клиника заболевания включает признаки болевого, катарального и интоксикационного синдромов.
- Лихорадка;
- Озноб;
- Боль в проекции пазух носа;
- Слизистые или гнойные выделения из носа;
- Гнусавость или осиплость голоса;
- Отечность лица;
- Гнойный насморк;
- Быстрая утомляемость, слабость и бледность.

У детей пансинусит подозревают при наличии ночного кашля и гнойных выделений из носа в течение 10 дней.
Острый пансинусит возникает внезапно и проявляется жаром, ознобом, слабостью. Головная боль присутствует постоянно или появляется периодически. У больных бледнеют кожные покровы, пропадает аппетит, нарушается сон. После развития выраженной интоксикации появляется заложенность носа, боль в проекции пораженных пазух, гнойный насморк, некоторая гнусавость. Обоняние притупляется или полностью пропадает.
Если воспаление захватывает правую лобную, гайморову и этмоидальную пазухи, развивается правосторонний пансинусит, который проявляется перечисленными выше клиническими признаками с пораженной стороны. При воспалении придаточных пазух слева, говорят о левостороннем пансинусите.
При адекватной терапии пансинусита прогноз благоприятный. При отсутствии своевременной и правильной диагностики заболевания, а также эффективного лечения острая форма патологии переходит в хроническую и осложняется воспалением мозговых оболочек.

Хронический пансинусит проявляется так же, как и острый, но в менее выраженной степени. Симптомы могут исчезать на некоторое время, а затем появляться вновь. Температура тела часто остается нормальной или повышается до субфебрильных значений. Гипертрофический пансинусит проявляется нарушением носового дыхания, отсутствием эффекта от сосудосуживающих капель, храпом по ночам, слизисто-гнойными выделениями из носа. У больных постоянно открыт рот, обоняние пропадает, нарушается кровообращение в лицевой зоне, ухудшается память.
Пансинусит у детей имеет некоторые особенности. Придаточные пазухи носа в детском возрасте еще не полностью сформированы. Заболевание у малышей может протекать бессимптомно, поскольку субъективные признаки выявить практически невозможно. У детей постарше пансинусит и полисинусит встречаются довольно часто, моносинусит практически не возникает.
Диагностика
Диагностикой и лечением пансинусита занимается врач-отоларинголог. Он выслушивает жалобы больного, собирает анамнез жизни и болезни, проводит общий наружный осмотр и риноскопию, ощупывает область пазух, зондирует через отверстия, направляет пациента на рентгенографию.
- Эндоскопическое исследование околоносовых пазух позволяет проникнуть в синусы и осмотреть их. Эндоскопические признаки пансинусита: отек, гиперемия слизистой, гнойные выделения в глубине носового хода.
- Рентгеновская визуализация носовых пазух с помощью компьютерной или магнитно-резонансной томографии позволяет оценить их состояние, определить уровень жидкости или наличие патологического образования.
- В микробиологической лаборатории исследуют отделяемое носа и зева на микрофлору с целью определения вида возбудителя и его чувствительности к антибиотикам.
- Пункция пораженной пазухи позволяет подтвердить диагноз и ускорить процесс лечения. Отделяемое берут на анализ, а пазуху промывают антисептиками.
Лечение
При появлении первых симптомов острого пансинусита следует незамедлительно начинать лечение. Пансинусит – тяжелая патология, приводящая к развитию угрожающих жизни осложнений.

Специалисты проводят комплексную терапию, направленную на ликвидацию причин и устранение симптомов заболевания.
ЛОР-врачи рекомендуют хроническим больным не находиться долгое время на холоде, увлажнять воздух в помещении, избегать сквозняков, плавания и путешествий на самолете.
Пункция пазух носа заметно облегчает состояние больных и позволяет вылечить пансинусит без операции. Пункционное лечение позволяет вводить антибактериальные, антисептические, противовоспалительные и ферментативные средства непосредственно в полость пазухи.

Беспункционное лечение синус-катетером ЯМИК
Беспункционные методики – перемещение лекарств или физраствора с созданием избыточного давления жидкости и синус-катетер ЯМИК. Больным назначают промывание пазух носа. Для этого используют антибактериальные растворы, которые улучшают вытекание гнойных масс и уничтожают микробы.
После стихания острых симптомов проводится физиотерапия — магнитотерапия, УВЧ, микроволновая терапия, электрофорез,ультразвук, ингаляции, грязелечение.
Полипозный пансинусит лечат хирургическим путем. Оперативное вмешательство направлено на восстановление нормального оттока слизи из околоносовых пазух. В настоящее время проводят эндоскопические операции при полипозном пансинусите. С помощью эндоскопов врачи удаляют разросшиеся соединительнотканные элементы с минимальной степенью инвазии. Преимущества такого хирургического вмешательства — безболезненность, малая инвазивность, точность разрезов, быстрая адаптация, видеомониторинг операции.
В домашних условиях лечить пансинусит можно с помощью паровых ингаляций, промываний носа и использования средств, повышающих иммунитет.
- Паровые ингаляции уменьшают заложенность носа и способствуют разжижению и оттоку слизистого отделяемого.
- Промывать нос дома рекомендуют физраствором, который можно купить в аптеке или сделать самостоятельно. Для этого половину чайной ложки соли следует развести в стакане теплой воды.
![]()
Для повышения иммунитета полезно употреблять в пищу много свежих овощей и фруктов, пить много жидкости, которая разжижает слизь и выводит токсины из организма. Полезно пить свежевыжатые соки, теплые травяные чаи, простую воду.- Липовый чай или настой хорошо снимает головную боль, возникающую при пансинусите.
- Яблочный уксус и мед помогают справиться с патологией на начальной стадии ее развития.
- Из меда и сока алоэ готовят капли, которые закапывают в каждую ноздрю трижды в день.
- Прогревания пазух носа можно проводить в домашних условиях только после консультации со специалистом.
Видео: синусит в программе о “Самом главном”
Пансинусит – это воспалительный процесс инфекционного характера, поражающий слизистую оболочку всех околоносовых пазух. К основным симптомам относятся лихорадка, боль в проекции придаточных пазух, затруднённое носовое дыхание, снижение обоняния, отделяемое из носа различного характера. Диагноз ставится с учётом данных риноскопии, пункции, ультразвукового исследования, КТ, МРТ параназальных синусов, а также бактериологического посева. Лечение проводится консервативно (антибиотики, физиотерапия, промывания синусов) или с помощью эндоскопических операций.
МКБ-10



- Причины пансинусита
- Патогенез
- Классификация
- Симптомы пансинусита
- Осложнения
- Диагностика
- Лечение пансинусита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Пансинусит – это воспаление всех придаточных пазух носа: клиновидной (сфеноидит), верхнечелюстных (гайморит), лобных (фронтит), лабиринта решётчатой кости (этмоидит). Для пансинусита типична сезонность: большая часть людей заболевает в период осенне-зимних простуд и весеннего цветения. Острая форма воспаления околоносовых синусов выявляется в 2-4 раза чаще хронической. У детей синуситы сопровождают большинство патологий дыхательных путей. Основную группу больных составляют лица в возрасте от 4 до 35 лет. У лиц мужского пола пансинусит диагностируется незначительно чаще, чем у женщин – 53% от общего числа случаев.

Причины пансинусита
Ключевую роль в развитии острого воспаления придаточных синусов играет ОРВИ, вызванная респираторно-синцитиальной инфекцией, аденовирусами, парвовирусами. При хроническом течении болезни в качестве возбудителя чаще выступают бактерии: стафилококки, бета-гемолитические стрептококки, пневмококки. В последние годы увеличивается количество атипичных возбудителей, к которым относят различные грибки, микоплазму и хламидии. На формирование пансинусита оказывают влияние следующие факторы:
- Аномалии полости носа исинусов. Нарушение нормального оттока содержимого из полости пазух – ведущий этиологический фактор в формировании пансинусита. Это состояние наблюдается при дефектах костных стенок синусов, обуславливающих их сообщение между собой, наличии дополнительных перегородок в пазухах, сужении носовых ходов, слишком узких или широких синусах.
- Травматические воздействия. Повреждения средней и верхней трети черепа сопровождаются разрушением костных структур синусов, носовой перегородки, в результате чего развивается обтурация выводных протоков. Внедрение в синус инородных тел сопровождается формированием аналогичного состояния.
- Злокачественные или доброкачественные образования.Полипы, объёмные опухоли или кисты могут полностью или частично закрывать выходные отверстия, нарушая процесс естественного дренирования. Это приводит к задержке и инфицированию содержимого пазух.
- Хронические заболевания ЛОР-органов. Инфицированию способствуют частые риниты, наружные, внутренние, средние отиты, тонзиллиты. У детей большое значение имеет разрастание нёбных миндалин с последующим их воспалением (аденоидит).
Пансинусит чаще возникает на фоне снижения активности иммунитета. Это может быть связано с ВИЧ-инфекцией длительной антибактериальной терапией, сахарным диабетом. Реже воспаление пазух встречается при гемобластозах, онкологических патологиях, дыхательной недостаточности.

Патогенез
Полость носа с помощью узких ходов соединяется с семью околоносовыми синусами: парными верхнечелюстными, лобными и решётчатыми, одной клиновидной. Таким образом происходит регулярное очищение пазух от секрета желёз и микроорганизмов. Пусковым моментом в развитии пансинусита обычно служит вирусная инфекция верхних дыхательных путей. Воспалительный процесс провоцирует формирование отёка за счёт гиперсекреторной деятельности желёз и транссудации плазмы.
Очищение носовой полости путём высмаркивания способствует созданию давления около 65-85 мм рт. ст., в результате чего инфицированное содержимое проходит из носовых ходов в пазухи. Слизистая оболочка пазухи утолщается в несколько десятков раз, формирует подушкообразное выбухание, которое заполняет весь просвет, создаёт блокаду для естественного оттока. Благодаря отёку, нарушенному дренированию и избыточной секреции возникают оптимальные условия для роста бактериальной или грибковой инфекции.
Классификация
С учётом характера воспалительного процесса и формирующихся в пазухах изменений в клинической отоларингологии выделяют несколько видов заболевания. Различают экссудативную и продуктивную (пролиферативную) форму, каждая из которых имеет свои разновидности. Для экссудативного пансинусита характерно образование секрета различного характера внутри синуса. Разновидности экссудативной формы заболевания:
- Серозная. Отделяемое водянистое, бесцветное, содержит белок, лейкоциты, лимфоциты и эпителиальные клетки. Прогноз такого воспаления благоприятный: наблюдается быстрое рассасывание экссудата, восстановление повреждённых тканей.
- Катаральная. Характеризуется скоплением слизистого экссудата с преобладанием слущенных клеток эпителия и эозинофилов (при наличии аллергического компонента). Острая форма такого воспаления заканчивается полным восстановлением, а при хронической наблюдается атрофия слизистой.
- Гнойная. Гной состоит из дегенеративно измененных лейкоцитов, альбуминов, гликолитических и протеолитических ферментов, лецитинов, жиров. Процесс восстановления после этой формы болезни протекает медленнее, может осложняться присоединением вторичной инфекции.
Продуктивная форма воспалительного процесса протекает с менее выраженной симптоматикой. Для неё характерна гиперплазия слизистой оболочки. Пролиферативный пансинусит подразделяют на:
- Пристеночно-гиперпластический. Эта форма заболевания сопровождается утолщением слизистой оболочки в области стенок пазухи. Вследствие этого уменьшается объём синуса, что усугубляет тяжесть воспалительного процесса.
- Полипозный. Для такого пансинусита характерно разрастание тканей над слизистой оболочкой синуса. Полипы могут иметь тонкую ножку или широкое основание, посредством которого прикрепляются к стенкам.

Симптомы пансинусита
При остром воспалительном процессе клинические проявления выражены крайне ярко и продолжаются до трех недель. Для хронической формы заболевания типично чередование обострений и ремиссий: основные признаки сохраняются в течение нескольких месяцев. Пансинусит сопровождается выраженной интоксикацией: повышается температура до фебрильных значений, появляются ознобы, потливость (в особенности в ночное время). При длительном течении патологии нарастают неврологические расстройства: парестезии, генерализованная слабость, бессонница.
Боль преимущественно локализуется в области переносицы, надбровной зоны, орбит, затылка, центральной части головы, может иррадиировать в зубы и нижнюю челюсть. При пальпации неприятные ощущения усиливаются, в проекции синусов наблюдается отёк мягких тканей. Головные боли – самый первый признак острого пансинусита. Их возникновение связано с распространением воспалительного процесса на оболочки головного мозга. Головная боль имеет распространённый характер без чёткой локализации, усиливается при резких движениях головой и физических нагрузках.
Затруднения при носовом дыхании могут быть временными или постоянными. Из-за обструкции выводных отверстий синуса и отёчности слизистой оболочки нарушается прохождение воздуха по верхним дыхательным путям. Компенсация этой проблемы осуществляется за счёт дыхания через рот, может проявляться в форме смешанной одышки. Из-за атрофии слизистой оболочки полости носа у пациентов резко снижается чувствительность к запахам или возникает аносмия.
Отделяемое из полости носа в первые несколько дней имеет катаральный или серозный характер. Такие выделения бесцветны, выделяются из носа в небольшом количестве. По мере прогрессирования патологического процесса содержимое пазух становится гнойным. Эти выделения имеют зелёно-жёлтый цвет, более густые, отходят при сморкании или стекают по задней стенке глотки.
Осложнения
Осложнения пансинусита связаны с распространением инфекционного процесса на ближайшие структуры. При проникновении микроорганизмов в кости черепа развивается остеомиелит. При прогрессирующем течении пансинусита наблюдается снижение зрения (связано с поражением зрительного перекрёста), ухудшение обоняния. Самыми опасным осложнением является воспаление мозговых оболочек – менингит, который без должного лечения приводят к инвалидности или смерти. Если инфекция распространяется контактным путём со стороны лобной пазухи, может сформироваться эпидуральный или субдуральный абсцесс.
Диагностика
Диагноз пансинусита выставляется на основании анализа жалоб, данных физикального обследования, проводимого врачом-отоларингологом, комплекса лабораторных и инструментальных исследований. При опросе пациента выясняются первичные клинические проявления болезни, динамика их прогрессирования, наличие сопутствующих патологий ЛОР-органов, дыхательной системы. Для подтверждения диагноза используются:
- Физикальное обследование. При ощупывании и перкуссии переносицы, надбровных дуг, затылочной и теменной области пациент испытывает выраженные неприятные ощущения. Попытка наклона головы вниз провоцирует усиление боли. Пальпаторно обнаруживается отёчность в проекции пазух.
- Передняя и задняя риноскопия. Воспаление синусов сопровождается выраженной гиперемией и отёчностью слизистой оболочки. При экссудативном пансинусите выявляется прозрачное или жёлто-зелёное содержимое, а при продуктивном ‒ обнаруживаются полипы и гипертрофия слизистой.
- Диагностическая пункция. После проведения аспирации содержимое пазухи отправляется на микроскопическое или бактериологическое исследование. Это позволяет определить характер возбудителя и подобрать этиотропную терапию.
- Инструментальные исследования. Рентгенография, ультразвуковое исследование, КТ околоносовых пазух помогают определить наличие патологического экссудата, его уровень. Для обнаружения осложнений гнойного характера и поражения мозга используется МРТ.
В общем анализе крови при пансинусите наблюдается картина острого воспалительного процесса: увеличение СОЭ более 10 мм/час, повышение лимфоцитов, эозинофильных клеток (если имеется аллергический компонент). При вирусной природе патологии происходит сдвиг в лейкоцитарной формуле влево, а при бактериальной – вправо. Дифференцировать пансинусит необходимо с ринитом, инородными телами полости носа, злокачественными новообразованиями пазух и черепных ямок.

Лечение пансинусита
Лёгкие формы можно лечить дома при регулярном посещении врача, в то время как среднетяжёлые и тяжёлые требуют госпитализации в отделение отоларингологии. Пациенту назначается палатный или общий режим с ограничением нагрузок, а также диета с высоким количеством белков, витаминов, минеральных комплексов. План лечения включает в себя:
- Этиотропные препараты. Если заболевание имеет бактериальную природу, назначают антибиотики широкого спектра (цефалоспорины, защищённые пенициллины, аминогликозиды) на срок до 14 дней. При вирусной инфекции используют интерфероны, синтетические нуклеозиды, а при грибковой этиологии болезни применяют фунгицидные средства.
- Симптоматическая терапия. Для облегчения общего состояния и профилактики побочных эффектов этиотропного лечения используют симптоматические препараты. К ним относят нестероидные противовоспалительные средства, антигистаминные, глюкокортикоиды. Для нормализации микрофлоры назначают пробиотики, пребиотики.
- Физиотерапевтические процедуры. Для улучшения дренирования пазух широко применяют УВЧ, лампу-соллюкс, микроволновую терапию. С целью общего укрепления организма назначают лечебную гимнастику, ультрафиолетовое облучение.
- Неинвазивное дренирование. Промывание синусов через соустье, санация околоносовых пазух ЯМИК-катетером не требуют обезболивания. В основе этих способов лечения лежит разность давления, обеспечивающая эвакуацию жидкости из синусов.
- Инвазивное дренирование пазух. Чаще всего проводят пункцию околоносовых пазух, а также трепанопункцию лобной пазухи. Методики позволяют удалить из синусов скопление патологического экссудата, осуществить промывание. Для этого используют физиологический раствор и антибиотики.
- Хирургическое лечение. Оперативное вмешательство показано при хронических и пролиферативных формах полисинусита, когда нет возможности консервативным путём восстановить проходимость отверстий пазух. С помощью эндоскопического оборудования расширяется соустье синуса, опорожняется его полость. При необходимости удаляется часть носовой перегородки или иссекаются полипы.
Прогноз и профилактика
При своевременно начатой терапии пансинусита прогноз для здоровья и жизни пациента благоприятный. При отсроченном вмешательстве существует риск развития гнойных осложнений, полной утраты обоняния. Профилактика развития болезни включает терапию хронических заболеваний ЛОР-органов и коррекцию аномалий развития, предотвращение травматических воздействий на область лица. Необходимо также укреплять иммунитет путём регулярных физических нагрузок и здорового питания.
Читайте также:



