Опухоль в колене появились синяки
Синяк – классическое последствие травмы мягких тканей при ушибе, вывихе или переломе. Никого не удивит особенно, если он красуется на детских коленках – ведь малыши очень подвижны и неосмотрительны. Но если у взрослого появляются синяки под коленями сзади, причины могут быть намного опаснее. Ни в коем случае не стоит оставлять без внимания подобное явление, особенно, если к нему присоединяются другие подозрительные симптомы:
- Отечность;
- Образование гематомы под коленом;
- Боли разной интенсивности;
- Скованность коленного сустава;
- Повышение температуры тела.
Самый обычный на первый взгляд синяк под коленкой может быть не только признаком серьезного повреждения кровеносных сосудов, связок, мышц или костей, но и проявлением скрыто протекающей патологии внутренних органов – например, нарушения кровообращения. Наиболее распространенные причины синяка под коленом с обратной стороны, риски и последствия, что нужно делать и к какому врачу обращаться – в этой статье.
Почему возникают синяки

Синяк – это подкожное кровоизлияние, которое образуется из-за повреждения кровеносных сосудов. Если целостность кожных покровов нарушена, кровь вытекает наружу.
Если же кожа не повреждена, кровь разливается в толще подкожной клетчатки, сворачивается и образует гематому или синяк. Цвет может варьироваться от бордового и пурпурного до черного на ранних стадиях и до желто-зеленого на стадии заживления.
Синяк под коленом может появиться у кого угодно, независимо от пола, возраста, рода профессиональной деятельности и социального статуса. Но существуют категории людей, которые страдают от такого явления чаще остальных. В группу риска попадают:
- Активные дети и подростки – травмы часто случаются во время прогулок, игр, занятий спортом;
- Девушки и женщины – у пациенток женского пола капилляры и сосуды расположены ближе к поверхности кожи, они чувствительнее к механическим воздействием, чем у мужчин;
- Спортсмены, танцоры, так как регулярно интенсивно тренируются и часто травмируются;
- Ремонтные работники, строители и некоторые другие специалисты, которые в силу своей профессиональной деятельности также могут получить травмы при падении или физических перегрузках.
При каких заболеваниях может возникать синяк под коленом

Наиболее распространенные патологические причины синяка под коленкой сзади следующие:
- Авитаминоз. При недостатке питательных веществ сосуды становятся уязвимыми. Их стенки утрачивают эластичность, становятся тонким или наоборот, уплотняются. Сосуды легко травмируются, проявляется это образованием синяков при самом незначительном механическом воздействии. В области под коленом они особенно заметны, так как кожа здесь очень тонкая, а жировая клетчатка практически отсутствует;
- Варикоз. При варикозном расширении вен помимо лиловых пятен под коленями заметны также сосудистые сеточки, звездочки, извилистые сплетения. В запущенной форме заболевания под коленями отчетливо проступают вздутые вены с плотными узлами. Их цвет может быть от бледно-розового до иссиня-черного. Варикоз возникает преимущественно у женщин старше 45 лет, но может появиться и у молодых девушек по причине нарушения обмена веществ или как последствие чрезмерного пристрастия к тесной обуви на каблуке или неудобным позам нога на ногу. Часто вены расширяются и воспаляются после беременности родов. Болезнь серьезная, склонная к осложнениям и требующая серьезного, длительного лечения;
- Побочный эффект приема некоторых лекарственных препаратов. Медикаменты, разжижающие кровь, называются антикоагулянты и антиагреганты. К ним относятся нестероидные противовоспалительные средства, о чем знают не все пациенты. Неконтролируемый прием Парацетамола, Аспирина, Ибупрофена как жаропонижающих или обезболивающих препаратов может также стать причиной образования синяков под коленями или на других частях тела;
- Геморрагический диатез. Это не самостоятельная патология, обычно геморрагический диатез развивается на фоне другого заболевания хронического течения, связанного с нарушениями обменных процессов, или же после острой инфекции. Геморрагическим диатезом нередко страдают дети после свинки, скарлатины, ангины. Помимо мелких кровоподтеков под коленями, на локтевых сгибах, на животе пациент жалуется на типичные признаки вирусной инфекции – тошноту, слабость, жар, лихорадочное состояние, боли в брюшной полости. Лечение подбирается врачом в зависимости от фонового заболевания. Препаратами выбора являются глюкокортикоиды;
- Печеночная недостаточность. Печень очищает кровь и участвует в выработке веществ, которые влияют на ее состав и свертываемость. При тяжелых дисфункциях печени – например, гепатите С или циррозе, — состав крови изменяется, сосуды становятся склонными к разрывам и повреждениям. Это и проявляется образованием синяков на разных участках тела. Другими признаками патологий печени, кроме кровоподтеков на коже, являются зуд и желтушность кожных покровов, глазных белков;
- Лейкемия. Это тяжелое онкологическое заболевание, в большинстве случаев сегодня его удается полностью излечить при условии раннего выявления и комплексной терапии на протяжении нескольких месяцев или даже лет. При лейкозе сильно изменяется состав крови, снижается концентрация практически всех ее элементов – эритроцитов, лейкоцитов, тромбоцитов. Последние обеспечивают необходимую степень свертываемости крови, защищая таким образом человека от кровотечений при травмах или хирургических вмешательствах. Если количество тромбоцитов резко снижается, возрастает склонность организма к кровотечениям, на кожных покровах легко образуются синяки. Другие симптомы лейкемии: стабильно повышенная температура тела, слабость, хроническая усталость, ухудшение состояния волос, кожи и ногтей, болезненная бледность, синие пятна под глазами и вокруг губ;
- Повреждения сухожилий и связок. Такие патологии очень распространены сегодня ввиду неправильного питания человека, недостаточной физической активности, плохой наследственности. Если под коленом появился синяк и долгое время не проходит, сопровождается болями, ограничением подвижности коленного сустава, при этом симптомы патологий внутренних органов или нарушения обменных процессов отсутствуют – скорее всего, все дело в воспалении соединительных тканей. Выявить такие поражения несложно с помощью рентгенограммы или компьютерной томографии, лечение подбирается в зависимости от причины воспаления.

Наиболее опасной причиной синяка под коленом является тромбоз. При тромбозе кровь становится слишком густой, кровообращение замедляется. В результате образуются тромбы различных размеров. Если такой тромб оторвется, он может закупорить сосуд, что приведет к крайне негативным последствиям. Сосуд будет поврежден, а находящиеся вокруг него ткани начнут отмирать по причине отсутствия питания. Тромбоз несет прямую угрозу жизни пациента.
Что нужно делать
Первое, что нужно сделать, если обнаружена гематома под коленом – обратиться к врачу. Особенно важно сделать это как можно раньше, если синяк сопровождают другие подозрительные симптомы, перечисленные выше. Какие врачи помогут в таких случаях:
- Терапевт – в компетенции семейного доктора провести опрос и осмотр пациента, выписать направление на клинически анализ мочи и крови, УЗИ, сделать выписку об общем состоянии больного, недавно перенесенных заболеваниях или операциях, направить к узкому специалисту;
- Травматолог – занимается диагностикой и лечением травм мягких тканей, связок и кости;
- Хирург-ангиолог – лечит патологии сосудов.
Один из этих врачей наверняка принимает в ближайшем медицинском учреждении и сможет помочь в сложившейся ситуации.
Главная причина появления гематомы в колене – это травма, полученная в результате падения. Во время удара о твердые предметы поверхность кровяных и лимфатических сосудов повреждается, что приводит к кровоизлияниям различной степени. При этом все колено распухает, появляются синяки. Чем сильнее будет удар, тем обширнее будет нарушение целостности сосудов.
Причины и симптомы
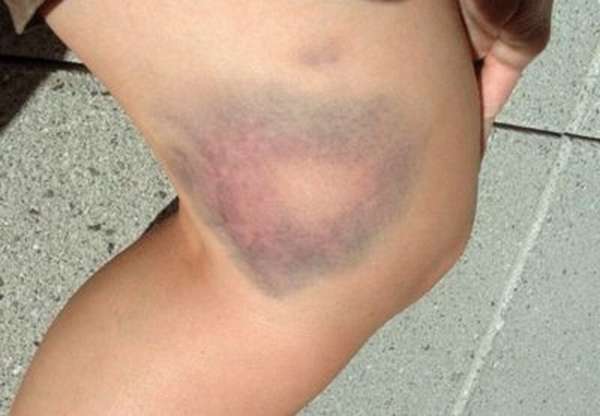
При физических нагрузках и различных травмах могут возникать гематомы на колене. Данная патология заключается в кровоизлиянии в суставную сумку коленного сустава. Реже гематомы возникают на других суставах, например, лучезапястном или лучевом. Некоторые хронические болезни могут стать причиной появления кровоизлияния. В группе риска находятся люди в возрасте 25-45 лет, так как в этот период наиболее часто возникают травмы нижних конечностей.
А также гематому в колене могут вызвать такие факторы, как:
- подвывихи или вывихи колена,
- разрывы капсул или их полный отрыв от сустава,
- переломы и трещины костей,
- нарушение целостности мениска,
- повреждение сосудистой сетки,
- разрыв или растяжение связок,
- ушиб мышечных тканей.
Наиболее часто таким травмам подвержены спортсмены (хоккеисты, футболисты, лыжники и т.д.) и физически активные люди. Статистика указывает на наличие частых бытовых травм, которые вызывают появление гематомы на колене. Частота обращений с подобными жалобами возрастает в зимнее время.
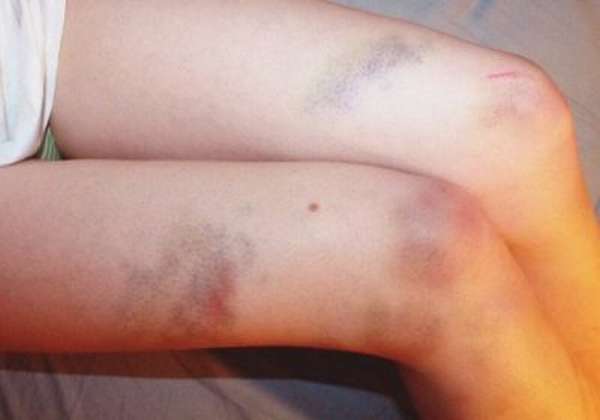
Гематома на колене характеризуется следующими симптомами:
- выраженной болезненностью в области травмы,
- появлением синяка,
- возникновением отечности,
- воспалительным процессом в мягких тканях,
- высокой температурой,
- потерей гибкости,
- плохим самочувствием.
Если у человека появились некоторые из вышеперечисленных симптомов, рекомендуется в срочном порядке обратиться к врачу и пройти обследование. Такие действия помогут избежать осложнений и ускорят лечение.
Интересно почитать ушиб коленного сустава.
Диагностика
Диагностирование патологии коленного сустава выполняется с помощью такого метода, как МРТ, позволяющего с максимальной точностью проверить наличие повреждений в связочном аппарате и мягких тканях, а также оценить степень патологических изменений. Если по каким-либо причинам проведение МРТ невозможно, диагностика проводится при помощи ультразвука.

При необходимости врач может назначить дополнительное обследование, например, рентгенографию коленного суглоба с нескольких ракурсов, чтобы исключить или подтвердить все признаки патологии.
Если в процессе обследования было обнаружено, что в суставной сумке есть кровяные сгустки, их выкачивают при помощи укола, так как они не позволят рассмотреть на рентгеновских снимках повреждения костной или хрящевой ткани. Если лабораторные анализы пункции суставной жидкости показывают в ней наличие жировых клеток, можно с уверенностью ставить диагноз перелом. А также извлеченную жидкость из колена проверяют на наличие различных инфекций.
Если в жидкости обнаружились осколки костей, больного направляют на артроскопию для выявления точной причины заболевания.
Первая помощь
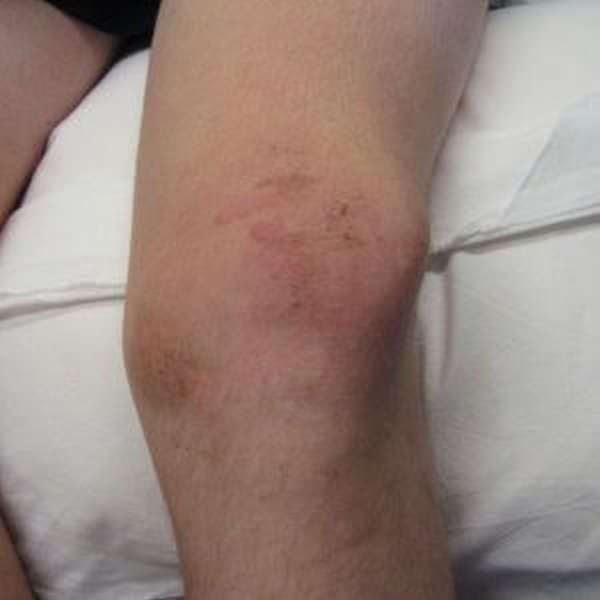
Если гематома возникла после травмы, в первую очередь нужно обеспечить нижней конечности полный покой. Чтобы обездвижить область коленной чашечки, можно применить наложение шины или гипсовой повязки. А также рекомендуется на место травмы наложить холодный компресс, чтобы снизить кровоизлияние и уменьшить отек. Нужно безотлагательно доставить пострадавшего в ближайшее медицинское учреждение.
Лечение
Лечить гематому на коленном суставе должен врач после проведения диагностики. Самостоятельная постановка диагноза и самолечение могут привести к различным осложнениям. К основным терапевтическим техникам можно отнести метод прижигания стенок поврежденных сосудов, для которого применяется электрический ток. Для снятия болезненных симптомов и снижения количества жидкости в суставной сумке выполняется откачка с помощью укола. Чтобы избежать инфицирования, врач назначает антибиотические препараты в виде внутримышечных уколов.
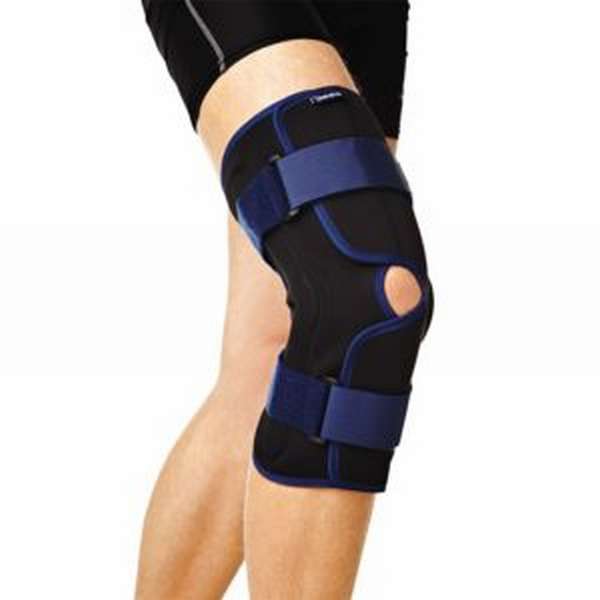
При необходимости на колено накладывают бандаж или гипс. Во время лечения запрещается давать на больной суглоб какие-либо физические нагрузки, поэтому врачи рекомендуют в таких случаях пользоваться костылями.
А также для лечения часто используются мази против воспаления, которые обладают также обезболивающим эффектом. Если диагностирован хронический гемартроз, лечение требует выполнения хирургической операции и установки эндопротеза.

При болезнях часто применяются народные методы лечения, при гематоме колена в том числе. Однако следует учитывать, что такой способ терапии необходимо обсудить с врачом, так как от неумелого применения лекарственных средств может возникнуть ухудшение состояния. Существует множество домашних рецептов для приготовления лекарственных настоев, отваров и других смесей для избавления от гематомы.
Противовоспалительный травяной настой, с помощью которого лечат воспаление сустава, можно приготовить из крапивы, душицы и тысячелистника. Надо взять по 1 столовой ложке измельченных трав и залить 700 мл кипятка. Настаивать на протяжении часа. Пить трижды в день по 50 грамм за 15 минут до принятия пищи.
Против опухоли колена и для быстрого сведения отеков и кровоизлияний можно приготовить компресс из арники. Для этого листья лекарственного растения заливают кипятком и настаивают 15 минут. Далее листья процеживают, выкладывают на чистую марлю или ткань, остужают и прикладывают в теплом виде на поврежденное колено. Компресс фиксируют при помощи ткани. Терапевтический курс с помощью данной примочки продолжают 7 дней.

Чтобы снять болезненные симптомы, готовят мазь из 100 мл меда, 0,5 ст. ложки нашатырного спирта и 2 столовых ложек медицинской желчи. Все тщательно смешивают, наносят на кожу поврежденного участка не втирая. Через час смесь надо аккуратно снять ватным тампоном и промыть колено теплой водой.
Синяк на коленке или под ней может появиться по разным причинам. Чаще всего он возникает после сильного ушиба, который провоцирует разрыв мелких капилляров. Это приводит к кровоизлиянию в подкожную клетчатку. Кожа поверх травмированного участка становится багрово-синей. Со временем палитра гематомы меняется. У женщин синяки на коленках появляются чаще, чем у мужчин. Это объясняется тем, что капилляры артерий у них расположены очень близко к коже. Если на поверхности покрова появляются синюшные пятна без травм, это сигнал о развитии системной патологии.
Основные физические факторы появления синяков на коленях
Чаще всего синяки на коленях появляются в силу воздействия высоких физических нагрузок. Болезненных ощущений они не приносят, оказание правильной помощи помогает избавляться от неприглядного косметического дефекта за пару-тройку дней.
При падении любой из нас старается приземлиться именно на колено. Прямой удар приводит к разрыву мелких капилляров. Кровь из них вливается в окружающие ткани. Как результат – появление синего пятна на коже.
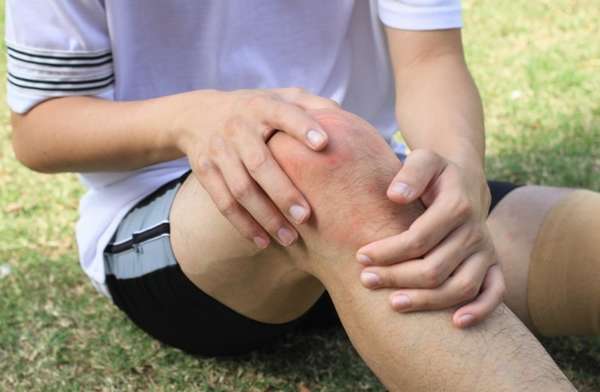
Существует патологическая хрупкость сосудов. В этом случае маленькие гематомы появляются везде, не только на коленях. Большие синяки могут возникать в обозначенной области после серьезной травмы, приводящей к повреждению структур коленного сустава.
Если синяки на коленях появляются без воздействия физических факторов, это повод обратиться к врачу и пройти полное обследование.
Патологические причины
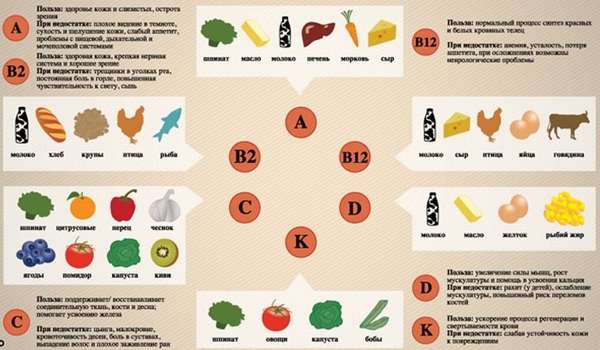
Проще всего объяснить появление синяков на коленях нехваткой витаминов. Некоторые из них отвечают за упругость сосудистых стенок, другие за качественное состояние крови. При обнаружении у себя характерных дефектов кожи медики рекомендуют изменить рацион и включить в него больше продуктов, в которых содержатся следующие микроэлементы.

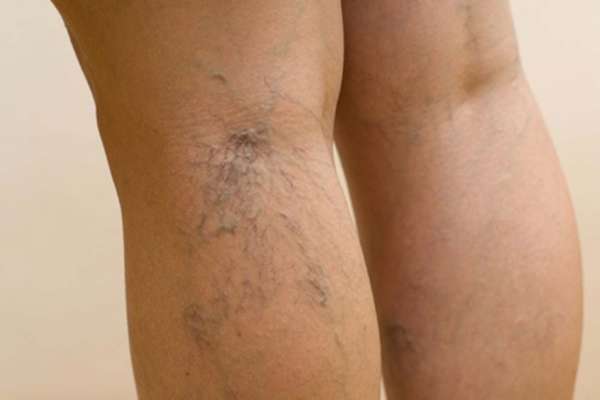
У женщин частой причиной появления синяков под коленями становится именно варикоз.
Распознать его симптомы самостоятельно несложно:
- Сначала на коже появляется характерная сосудистая сеточка. Она возникает, когда мелкие капилляры из-за застоя венозной крови начинают воспаляться.
- Кожа поверх поражения становится сухой, она шелушится и сильно зудит.
- Больные ощущают сильную пульсацию вен под коленом, их беспокоит чувство жжения.
- В состоянии покоя нижние конечности могут пронизывать судороги.
- При ходьбе ноги быстро устают.
- Распухшие воспаленные вены склонны к закручиванию.
- Нарушение нормального кровотока приводит к формированию отечности ног ниже коленей.
- Стенки вен теряют свою эластичность, возникают кровотечения, которые приводят к образованию больших гематом.
- Процесс ощупывания пораженных участков вызывает выраженную болезненность. Она усиливается при любом движении.
По характеру боли опытный врач может определить тяжесть заболевания. Если она приобретает беспрерывный характер, нужно обращаться за помощью к флебрологу. Наличие такого симптома свидетельствует о тромбообразовании.
Лечение варикоза начинается с выявления причины его развития и устранения фактора-провокатора патологии. Дать толчок нарушению кровотока могут разные пусковые механизмы. Среди них есть и генетическая предрасположенность, и продолжительный сидячий образ жизни, и работа, требующая постоянного стояния. Часто варикоз развивается у беременных, у людей с большим весом или с гормональными нарушениями.
Устранять симптоматику можно, применяя компрессионный трикотаж, используя лекарственные средства, помогающие устранять боль, снимать отечность и воспалительный процесс, повышать тонус стенок вен, разжижать кровь и растворять уплотнения. В запущенных случаях становится оправданным выбор малоинвазивных и хирургических методов устранения поврежденных участков вен.
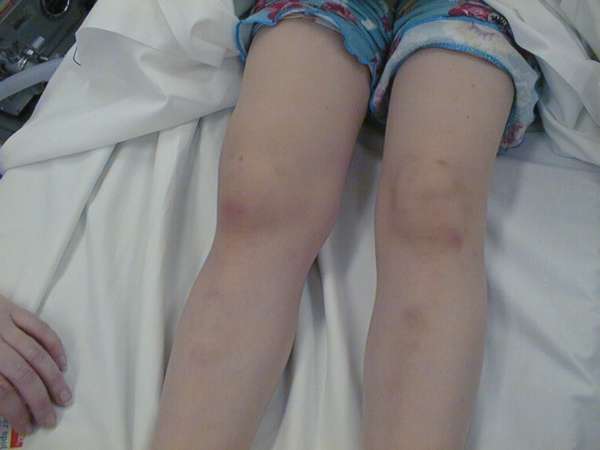
Чаще всего им болеют дети в раннем возрасте. Патология относится к разряду сосудистых заболеваний, которые развиваются после перенесенных инфекций. Нередко в качестве осложнения возникает воспаление стенок капилляров, венол, вен и артерий. У больного поднимается температура тела, его беспокоит сильный озноб, тошнота, рвота, боли в животе. На коже нижних конечностей появляются мелкие синяки. Лечение с применением гормональных препаратов помогает быстро купировать клинические проявления и предотвратить появление нежелательных осложнений.
Синяки на коленях, появляющиеся без травм и ушибов, могут свидетельствовать о прогрессировании злокачественного заболевания крови (лейкемии). Его течение вызывает снижение всех составных элементов биологической жидкости. Недостаток тромбоцитов приводит к тому, что кровь перестает сворачиваться. Любое незначительное повреждение кожного покрова приводит к появлению кровоизлияний. Синяки в этом случае появляются не только на коленях, но и на других частях тела.
У лейкемии есть другие косвенные симптомы. У больного всегда присутствует незначительное повышение температуры тела (до 37,5 градусов), он постоянно чувствует усталость, жалуется на общее недомогание. Очень часто его мучают инфекционные заболевания. Клинические лабораторные анализы и стернальная пункция позволяют подтверждать диагноз. Лечение онкологи крови осуществляется при помощи химиотерапии.
Здоровая печень вырабатывает вещества, влияющие на свертываемость крови. Любые воспалительные процессы в этом органе ухудшает процесс, поэтому становится возможным появление на ногах мелких гематом. Заметить неполадки в работе печени можно по определенным симптомам: кожа приобретает желтушный оттенок и начинает нестерпимо чесаться. Подтвердить опасения помогает биохимический анализ крови и УЗИ. Лечатся заболевания печени, вызывающие развитие воспалительных реакций, гепатопротекторами и ограничительной диетой. Больному рекомендуют отказываться от жаренных, соленых, острых блюд, от алкоголя и курения.
Подобные патологии относятся к системным болезням. У нее много форм проявления. В основе каждой могут лежать реакции воспалительного характера или аутоиммунные сбои, а также избыточное фиброзообразование.
К подобным недугам относится:
- красная волчанка,
- склеродермия,
- фасциит диффузный,
- дерматомиозит,
- Синдром Шегрена,
- Болезнь Шарпа,
- полихондрит рецидивирующий,
- полимиалгия ревматическая,
- ревматоидный артрит,
- системные васкулиты.
Каждая патология может стать причиной появления синяков на коленях. Этиология симптома выявляется при помощи инструментальных и лабораторных анализов. Их расшифровка позволяет разработать и эффективную тактику лечения.
Первая помощь при гематомах на коленях
К свежему синяку нужно прикладывать холод. Это может быть пищевой лед, завернутый в тряпку, кусок мороженого мяса или бутылка замерзшей воды. Холод спровоцирует спазм сосудов, остановит кровотечение и поспособствует усилению свертываемости крови.
Тактика лечения синяков
Применение некоторых медикаментозных препаратов помогает значительно сокращать время заживления синих пятен. Для терапии нужно использовать местные препараты, оказывающие разогревающее и раздражающее действие. Они будут стимулировать кровообращение и регенерацию тканей, снижать вязкость крови и препятствовать уплотнению гематом.
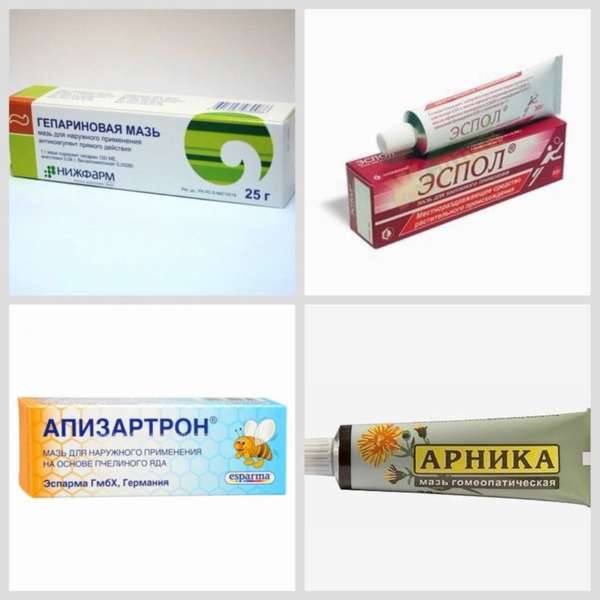
Подобным эффектом обладает:
- Гепариновая мазь. Недорогой антикоагулянт эффективно рассасывает внешние проявления кровоподтеков.
- Эспол. Мазь раздражающего действия, ускоряет кровоток, улучшает лимфатический ток, снимает боль и купирует воспаление.
- Апизатрон. В основе содержится пчелиный яд. Его воздействие на кожу помогает усиливать кровоток.
- Арника. Содержит экстракт арники – горного растения, действие которого значительно улучшает свойства крови.
Выбор препарата зависит от характеристики синяка. Если на коленке появилось небольшое пятнышко, которое не болит, стоит ограничиваться средствами на основе гепарина. Когда появление синяка вызывает острый болевой синдром и сильный отек, лучше использовать мази и кремы с противовоспалительным эффектом. Препараты на растительной основе демонстрируют высокую эффективность, но их применение противопоказано людям, у которых в анамнезе есть аллергический статус.
Когда под рукой нет аптечного средства, врачи рекомендуют применять средства народной медицины.
Быстро рассасывать синяки помогает компресс из капустного листа. Его предварительно нужно простучать молоточком для отбивки мяса, а потом прикладывать к коленке. Полезно делать это на ночь и фиксировать капустный лист целлофаном и бинтовой повязкой.
Если синяк держится уже два-три дня, врачи рекомендуют накладывать на него йодную сетку. Она простимулирует кровообращение в ушибленном участке.
Большие по площади гематомы нужно лечить при помощи бодяги. Эта морская водоросль, в составе которой много полезных витаминов и микроэлементов.
Для лечения варикоза подколенной области выбираются другие рецепты.
Хорошо помогают справляться с проблемой:
- Мазь, приготовленная из плодов конского каштана. Их нужно предварительно высушить и растереть в порошок. К нему добавить ложку свежих цветков каштана, предварительно измельченных ножом, и стакан масла. Смесь греется на водяной бане в течение часа, потом процеживается, после добавляется любой жир животного происхождения. Втирание мази в пораженный участок помогает снимать отечность, купировать боль и снижать интенсивность зуда.
- Настойка, приготовленная из листьев каланхоэ. Листья растения предварительно измельчаются ножом, потом заливаются водкой и настаиваются в течение двух недель. Использовать средство можно только в том случае, если нет повреждений целостности кожного покрова.
- Компрессы с яблочным уксусом. Наибольший терапевтический эффект наблюдается, если эссенция готовится из свежего яблочного сока, а не из кожурок.
- Мумие. Применяется по большей части на начальных этапах болезни. На его основе готовится мазь (смола размешивается с любым детским кремом, обладающим противовоспалительным действием). Средство толстым слоем накладывается на синюю кожу и прикрывается марлевой салфеткой, укутывается целлофаном. Добавление любого эфирного масла позволяет устранять неприятный запах компресса и усиливать целебное действие основного компонента. Через час компресс необходимо снять, кожу протереть влажным полотенцем.
Геморрагический диатез тоже можно лечить домашними мазями. Хороший эффект демонстрирует средство, приготовленное из пахучей пихты и сливочного масла. Первый ингредиент предварительно измельчается при помощи мясорубки, затем смешивается со вторым в пропорциях 1х5. После чего выдерживается в прохладном месте в течение двух недель, а потом используется для обработки пораженных участков кожи. Благотворным действием обладают пасты на основе лагохилуса.
Для компрессов отлично подходят травяные отвары, приготовленные из цветов черной бузины, обыкновенного хвоща, лекарственного тысячелистника, перечной мяты, календулы и почек тополя. Все ингредиенты смешиваются в пропорциях, заливаются кипятком, две минуты провариваются на медленном огне, а потом настаиваются два часа. После чего средство становится готовым к применению.
В целях уменьшения отечности и местных воспалительных реакций, очищения кишечника и нормализации обменных процессов специалисты рекомендуют принимать внутрь настои из черной бузины, измельченного корня солодки, листьев и ягод брусники.
Если на коленке обнаруживается застарелая гематома, которая уже успела инкапсулироваться, избавляться от нее нужно только при помощи хирурга. Он под местным обезболиванием произведет операцию, которая позволит рассечь кожу, извлечь капсулу гематомы и промыть образовавшуюся полость.
В заключение необходимо еще раз отметить, что синяки в области коленей могут образовываться по разным причинам. Если они не являются следствием ушибов, стоит показаться врачу и пройти полное обследование.
Сильный ушиб, тяжелая травма вызывают возникновение отека и болезненные ощущения в колене. Нередко боль и опухоль являются симптомами не только воспаления коленного сустава, но и других патологий. Большинство болезней, связанных с коленями, сопровождаются припухлостью и неприятными ощущениями - ноги не сгибаются и не разгибаются, больно ходить, сидеть и лежать. Сложно самостоятельно определить причину такого состояния, необходим осмотр врача.

Возможные причины опухлости и болевого синдрома
Выделяют основные причины сильных болей в колене:
- Гемартроз – попадание крови в суставную полость. Бывает двух видов: травматический и не травматический. Первый наблюдают при ушибах и переломах, разрыве мениска и связок. Второй является следствием высокой хрупкости сосудистых стенок или заболевания крови: гемофилии, тяжелом диатезе, цинге.
- Артрит – воспаление коленных суставов. Проявляется как самостоятельная болезнь или результат после осложнений других воспалений.
- Артроз – атрофия тканей сустава, процесс его разрушения. При долгой продолжительности болезни сустав теряет подвижность.
- Повреждение, растяжение связок – происходит после чрезмерных нагрузок, спортивных занятий. Колено болит и опухает.
- Повреждение хрящевой прокладки (мениска) – в суставе исчезают свойства амортизации и стабилизации. Причину заболевания выявляет специалист.
- Бурсит – чрезмерное скопление жидкости в суставной сумке. Сопровождается сильной болью, покраснением кожи, ограничением подвижности колена и ноги.
- Киста – образуется ниже колена как следствие воспаления в суставе. Патогенные вещества скапливаются и проникают ниже, в подколенную ямку.
- Тендинит – поражение, воспаление сухожилий. Колено опухает, боль усиливается при незначительной нагрузке и переходит в мышцы бедра, голени.
- Ишемическая боль – нарушение кровотока в суставе коленей. Появляется вследствие резкой перемены погоды, переохлаждения, непосильных физических нагрузок.
- Остеопороз – патология твердых тканей суставов. Колени болят и опухают. Остеопороз вызывают большие нагрузки в течение долгих лет жизни.
- Синовит – воспаление оболочки, выстилающей суставную полость изнутри. Чревато образованием выпота – скопления патогенной жидкости в суставном мешочке. Синовит вызывает тупую боль, дискомфорт.
- Остеомиелит – инфекционно-воспалительное заболевание. Поражает структуру костей. Проявляется покраснением кожи, отеками, острыми болями, постоянной температурой.
- Периартрит – воспаление сухожилий, связок, мышц вокруг колена. Боль появляется, к примеру, при спуске по лестнице с тяжелыми сумками. Эпицентр боли – внутренняя поверхность колена.
При хронических или острых болях рекомендуют посетить специалиста для проведения диагностики и назначения лечения.
Опухоль и боль в колене вызывают ушибы, нарушающие подвижность сустава. Они же провоцируют кровоизлияние в подкожный слой. Появляются гематомы и синяки. Разрыв, растяжение связок также вызывают сильную боль и отечность в коленях.
При разрыве мениска болевые ощущения усиливаются при неловком повороте, движении и вызывают блокаду – резкое ограничение подвижности. Это происходит из-за ущемления разорванного мениска или патологического образования, передвигающегося по суставу: мелкие осколки хрящей, сгустки соединительных волокон.
Наличие опухоли без болезненных ощущений наблюдают при синдроме Пархона. Патология характеризуется повышением пептидного гормона в кровотоке, регулирующем количество жидкости в организме. Излишки воды вызывают отеки, бледность кожи.
Также опухоль колена появляется после физических нагрузок у мало двигающихся, пассивных людей. После тяжелой работы в организме человека выделяются вещества, увеличивающие проницаемость сосудов. Жидкость выводится в пространство между клеток. Отекают мягкие ткани вокруг сустава.
Как снять отек в колене
Снять отечность с опухшего колена можно в домашних условиях.
Первая помощь заключается в следующих мерах:
- ограничить движения больной ноги, лежать большую часть суток в удобном положении;
- приподнимать больную ногу на 3-4 мин до 10 раз в день;
- приложить на отечный участок лед, завернутый в ткань, не фиксируя его повязкой (если причина отека неизвестна);
- забинтовать отек после ушиба или легкой травмы плотным бинтом.

Что делать, если сильно разболелось колено
При боли в опухшем колене снять неприятные симптомы самостоятельно помогут процедуры:
- обеспечить ноге полный покой;
- сделать компресс из марли, смоченной в ледяной воде;
- наложить на 30 мин повязку, пропитанную смесью: по 1 части йода, медицинского и камфорного спирта смешать с 10 размельченными таблетками анальгина;
- принять обезболивающую таблетку (Баралгин, Кетонал, Нурофен, Нимесулид);
- растереть колено обезболивающей мазью (Диклофенак, Найз, Вольтарен, Капсикам);
- смазать колено йодом;
- использовать костыль или трость при ходьбе;
- носить комфортную, мягкую обувь.
Временное снятие боли не является поводом переноса визита к доктору. Во избежание осложнений необходимо действовать немедленно.
К какому врачу обратиться для диагностики
Если беспокоит боль в колене, и оно опухло, нужен осмотр ревматолога, ортопеда или артролога. Если отек появился после травмы, лечащим врачом будет травматолог. При хронической, затяжной боли диагностические процедуры назначает ревматолог.
Установить верный диагноз, выявить причины опухоли в коленях помогут исследования:
- магнитно-резонансная томография;
- ультразвуковое исследование;
- компьютерная томография;
- рентгеноскопия;
- денситометрия;
- исследование (пункция) суставной сумки;
- артроскопия;
- пробы ревматологические;
- анализ синовиальной внутрисуставной жидкости;
- анализы крови (клинический, биохимический, иммунологический).
После установления точного диагноза будет назначено соответствующее лечение.
Методы лечения
Терапевтические методы лечения направлены на уменьшение отеков и устранение причин воспалительного процесса.
Комплексная терапия болезней, провоцирующих опухлость и боль в коленных суставах, включает следующие методы:
| №п/п | Заболевание | Назначение врачей |
|---|---|---|
| 1. | Артрит ревматоидный | Противовоспалительные лекарства, останавливающие развитие заболевания: Кризанол, Санокризин, Тауредон. Иммунодепрессанты и антибактериальные препараты. |
| 2. | Артрит инфекционный | Антибактериальные средства и антибиотики: Азитромицин, Цефепим, Ладеф, Максицеф. |
| 3. | Артрит подагрический | Урикозурические препараты: Цистон, Уродан; Урикодепрессивные лекарства: Аллопуринол, кислота Оротовая. |
| 4. | Остеоартроз | Хондропротекторы: Терафлекс, Дона, Румалон; Уколы в суставную капсулу: Гиалюкс, Ферматро. |
| 5. | Бурсит, киста | Уколы в суставную капсулу: Дексаметазон, Кеналог; Мазь: Диклофенак, Вольтарен, Матарен. |
| 6. | Патология Гоффа | Введение в сустав кислорода; Удаление перерожденной жировой ткани хирургическим путем. |
| 7. | Патология Кенига | Удаление мелких хрящевых осколков без разрезов (артроскопический метод). |
| 8. | Тендинит | Физиотерапия, мази, лечебные упражнения. |
| 9. | Менископатия | Уколы кислоты гиалуроновой в сустав: Суплазин, Гоу-он, Дьюралан; В сложных случаях: замена мениска протезом. |
| 10. | Синдром Пархона | Ограничение потребляемой жидкости; Препараты – диуретики. |
| 11. | Травмы | Гипс, холодные повязки; Электрофорез, магнитотерапия. |
| 12. | Тяжелые патологии | Метод применяют после традиционного лечения, не показавшего должного результата. Операции проводят в случае сильного разрушения суставов. |
Терапию медикаментами дополняют курсами физиолечения. Это помогает снять боль, ускорить процесс выздоровления, снизить дозу лекарственных препаратов.
Эффективные аппаратные физиопроцедуры:
- Фонофорез – метод, совмещающий лекарственные средства с ультразвуковой терапией. Стимулирует кровообращение, улучшает подвижность коленного сустава.
- Миостимуляция – проводят перед началом лечебных упражнений. Занятия одновременно тренируют и расслабляют мышцы. Стихает боль, снижается нагрузка на суставы.
- Озонотерапия – назначают при инфекционных воспалениях сустава. Применяемый для процедур кислород обладает свойством антисептиков.
- Ударно-волновое лечение – нормализует состояние костной соединительной ткани. Разрушает скопление вредных солей.
Кроме лекарств и физиолечения одновременно прописывают процедуры:
- Физкультура лечебная – рекомендуют практически при всех ортопедических болезнях. Специальные упражнения укрепляют мышечные ткани, сухожилия. Снижают ограниченность движения суставов.
- Механотерапия – занятия на ортопедических тренажерах: улучшают тонус мышц и подвижность сустава.
- Вытяжение больных суставов – метод используют при запущенной стадии болезни. После лечебных сеансов расстояние между соприкасающимися частями сустава увеличивается. Снижается нагрузка на соединительную ткань. Процедура проводится с помощью компьютерного программного обеспечения.
Важно соблюдать целебную диету. Употреблять растительную пищу, рыбу, морепродукты. Это восстанавливает суставные хрящи, оздоравливает организм.
Народные рецепты
В народной медицине имеется множество рецептов, помогающих снять опухоль в коленях.
Это растирки, смеси, компрессы, массажи:
- Промыть картофель, натереть на мелкой терке. Кашицу нагреть в микроволновой печи, положить в марлевый мешочек. Зафиксировать его немного ниже опухшего колена для уменьшения красноты и отечности.
- Чистую ткань пропитать соком лимона. Приложить ниже коленной чашечки, держать 20 мин.
- Взять цветки конского каштана, лист подорожника и свежую белокочанную капусту в равных частях. Измельчить до состояния каши. Смесью смазать больное колено на ночь. Закрыть пленкой, утеплить тканью.
- Тщательно промыть лист лопуха. Смазать воспаленный сустав разогретым подсолнечным маслом. Сверху положить лопух, забинтовать. Обернуть повязку полиэтиленовым пакетом. Держать 30-40 минут.
- Нагреть крупную соль на сковороде. Высыпать в полотняный мешочек. Прикладывать к опухшему колену на 20-30 минут.
- Взять 0,25 ст. яблочного уксуса, по 0,5 ст. л молотого перца чили и натертого корня имбиря. Перемешать. Нанести на воспаленное место, накрыть тканью. Снять компресс через 25 минут. Обмыть кожу водой.
- Смешать 0,25 ч л молотого черного перца и 1 ч л куркумы. Налить растительное масло, чтобы получилась однородная смесь. Смазать сустав. Выдержать 25 минут. Смыть.
- Взять 2 ст. л масла горчицы и 1 ст л мелко рубленого чеснока. Перемешать, поставить в микроволновую печь на 2 минуты. Остудить. Намазать колено. Укутать целлофановым пакетом и шерстяным шарфом.
- Нагреть 2 ст. л касторового масла. Втереть его в колено легкими массажными движениями. Или смочить в масле ткань, приложить к суставу. Обернуть целлофаном и теплым шарфом. Держать ночь.
- 2-3 ст. л желтой глины развести остывшей кипяченой водой. Густую смесь наложить толстым слоем на больное место. Обернуть пленкой. Утеплить сверху шалью. Выдержать ночь. Смыть горячей водой.
- Куриный желток перемешать с 2 ст. л яблочного уксуса. Добавить 0,5 ч л скипидара. Мазь втирать ежедневно. После процедуры укутать опухшее колено платком.
- Взять по 200 г хвои, крапивы, березовых почек, имбиря, лопуха. Залить 0,5 л водки. Перемешать и поставить в тепло на месяц. Пить 3 раза в день по 1 ст. л.
- 4 ст. л сухих картофельных соцветий залить 200 г 70% спирта. Выдержать в холодильнике 8-10 дней. Втирать в больные суставы утром и вечером в течение недели.
- По 20 г измельченного сырья девясила, окопника и лопуха смешать с 350 г топленого свиного сала. Положить смесь в глиняную посуду, плотно закрыть. Держать в духовке 2 часа при температуре 180 °С. Остудить в течение 6 часов, процедить. Растирать суставы перед сном.
- Растворить 100 г морской соли в теплой воде. Поставить ногу в емкость таким образом, чтобы вода покрывала колено. Держать конечность в лечебной ванне 15-29 минут. Вытереть, надеть теплый чулок, утеплить пледом. В ванну можно добавить настой ромашки. Для этого 100 гр аптечной ромашки залить 1 л кипятка, настоять 2,5 часа. Процедить, долить в соленую воду.
Боль и отек колена – важная причина для посещения специалистов: ревматолога, невропатолога, ортопеда, хирурга. Необходимо выяснить причины дискомфорта, и вовремя начать лечение. Правильно поставленный диагноз, действенная фармакотерапия – залог успешного выздоровления и хорошего самочувствия.
Смотреть видео
Читайте также:

