Прививки при арахноидальной кисте

Ликворная, или арахноидальная киста является достаточно распространенным заболеванием: по статистике, этот вид новообразований выявляется примерно у 4–5% населения. Физиологически киста представляет собой полость, внутри которой содержится жидкость и которая располагается между паутинными оболочками головного мозга.
Причины развития кисты
Установление причин, вызвавших образование арахноидальной ликворной кисты, является первостепенной задачей после обнаружения заболевания. Если не выявить и не устранить основную причину формирования кисты, она продолжит увеличиваться в размерах, в результате чего болезнь может перейти в тяжелую стадию, осложненную выраженной симптоматикой.
Выделяют следующие патологии и заболевания, которые могут являться причиной развития кисты:
- родовые травмы и врожденные нарушения, связанные с аномалиями внутриутробного развития;
- травмы (ушибы, гематомы, переломы);
- нарушение кровообращения в головном мозге (кровоизлияние, инсульт);
- воспаление оболочек мозга (менингит, энцефалит);
- перенесенные хирургические операции.
Диагностика причин заболевания может быть затруднена, если ликворная киста головного мозга протекает бессимптомно.
Симптомы ликворной кисты головного мозга

Выраженные клинические симптомы заболевания наблюдаются только у 2 пациентов из 10, поэтому в большинстве случаев ликворная киста обнаруживается в процессе плановых обследований при прохождении магнитно-резонансной или компьютерной томографии. Образования маленьких размеров никак себя не проявляют, а крупная киста способна оказывать давление на участки мозга и вызывать достаточно разнообразные симптомы:
- шум в ушах и нарушения слуха;
- нарушения зрения;
- бессонницу;
- головные боли, не поддающиеся медикаментозному лечению;
- тошноту и рвоту, не приносящую облегчения;
- ощущение пульсации в голове;
- нарушение чувствительности кожи;
- нарушение координации;
- непроизвольные движения конечностей;
- частичный паралич конечностей;
- прихрамывание;
- гипертонус или гипотонус мышц;
- судорожный синдром;
- галлюцинации и психические расстройства.
Следует отметить, что арахноидальная ликворная киста далеко не во всех случаях вызывает описанные выше симптомы. Во-первых, тяжесть течения заболевания зависит от размеров кисты, а во-вторых – от того, на какие участки мозга она воздействует. Так, если киста сдавливает зону мозга, отвечающую за двигательные функции, у пациента могут возникать судороги, параличи конечностей и непроизвольные движения рук и ног.
Если у пациента не наблюдается никаких симптомов заболевания и киста не увеличивается в размерах, то ее наличие может никак не сказываться на качестве жизни. В этом случае достаточно проходить регулярные медицинские осмотры для динамического наблюдения кисты, чтобы своевременно заметить возможное ухудшение. Но если образование разрастается, это указывает на прогрессирование болезни и необходимость лечения.
Лечение ликворной кисты
Арахноидальная ликворная киста является доброкачественным образованием, которое достаточно хорошо поддается современным методам лечения. Ликворную кисту небольшого размера лечат с применением консервативных методов, которые включают медикаментозную терапию:
- прием препаратов, способствующих рассасыванию спаек;
- употребление медикаментов, восстанавливающих кровоснабжение в головном мозге;
- назначение лекарств, снижающих концентрацию холестерина в крови и нормализующих артериальное давление;
- курс ноотропных препаратов, нормализующих обмен веществ в головном мозге;
- прием антиоксидантов, повышающих устойчивость клеток к внутричерепному давлению.
Перечисленные лекарственные средства позволяют устранить причины заболевания и предотвратить дальнейшее развитие и рост кисты. В дополнение к ним в отдельных случаях для лечения ликворной кисты могут использоваться антибактериальные, противовирусные и иммуномодулирующие препараты. Выбор медикаментов осуществляется с учетом причины заболевания и особенностей развития кисты.
К хирургическому лечению ликворной кисты прибегают при ее стремительном развитии и наличии выраженной симптоматики, когда любые способы консервативного лечения не способны принести необходимый терапевтический эффект. Виды применяемого при этом оперативного вмешательства можно разделить на три основные группы:
- радикальные операции, такие как трепанация черепа с последующим удалением кисты;
- шунтирование полости кисты – отвод из нее жидкости с помощью дренажной трубки, после которого стенки кистозной полости слипаются;
- эндоскопические операции – удаление содержимого кисты с помощью проколов.
Радикальные операции являются наиболее травматичным методом удаления кисты, однако обладают большой эффективностью, так как позволяют полностью устранить образование. Шунтирование и эндоскопия относятся к более щадящим методам хирургического вмешательства, однако и они имеют свои недостатки. Так, при шунтировании высок риск инфицирования, а эндоскопия может проводиться далеко не при всех видах кистозных образований мозга. В любом случае, объем необходимого хирургического вмешательства определяется индивидуально с учетом места расположения кисты, ее размеров, скорости развития и других особенностей течения заболевания.
Врожденные кисты у новорожденных детей лечат с применением таких способов оперативного вмешательства, как эндоскопическая, шунтирующая или микронейрохирургическая операция. В отличие от других видов кистозных образований, которые часто рассасываются самостоятельного в первый год жизни ребенка, арахноидальная киста у новорожденного требует особенно тщательного контроля и радикальных мер. Ребенок должен находиться под постоянным наблюдением невролога, а при наличии признаков прогрессирования кисты ему в большинстве случаев назначается оперативное лечение.
Общие сведения
Арахноидит относится к инфекционным заболеваниям ЦНС и является серозным воспалением структур паутинной оболочки головного либо спинного мозга. Паутинные оболочки не имеют собственной системы сосудов, поэтому и поражения при этом изолированными не бывают, а инфекционные процессы распространяются с твердых или мягких мозговых оболочек, поэтому симптоматика арахноидита доказательно отнесена к серозному типу менингита. Детальнее всего патологию описал немецкий врач — Беннингхаус, а впервые термин был использован в диссертации А.Т.Тарасенкова, изучавшего признаки головного воспаления и arachnoiditis в особенности.
Некоторые ученые это заболевание так и называют серозным менингитом, но по МКБ-10 ему присвоен код G00 и название бактериальный арахноидит, G03 — который включает менингиты, обусловленные другими или неутоненными причинами, в том числе арахноидит, менингит, лептоменингит, пахименингит, а также G03.9 – для менингита неуточненного – спинального арахноидита БДУ (без дополнительных указаний).
Головной мозг имеет три оболочки: твердую, паутинную и мягкую. Благодаря твердой формируются синусы для оттока венозной крови, мягкая – обеспечивает трофику, а паутинная – необходима для циркуляции ликвора. Она расположена над извилинами, но не проникает в борозды головного мозга и разделяет субарахноидальное и субдуральное пространство. В её структуре есть арахноидэндотелиальные клетки, а также пучки коллагеновых фибрилл различной толщины и количества.
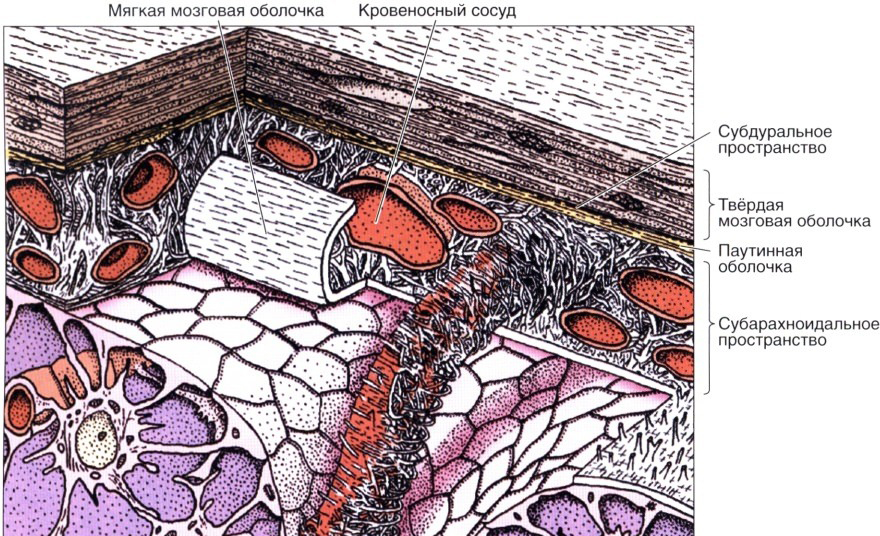
Гистология мозговых оболочек
Патогенез
Арахноидит вызывает морфологические изменения в виде помутнения и утолщения паутинной оболочки, которые могут осложняться фибриноидными наложениями. Чаще всего они разлитые, но в отдельных случаях могут быть ограниченными, то есть речь идет о более грубых локальных нарушениях, инициированных обширным процессом при арахноидите. Макроскопические изменения при этом представляют собой:
- помутнение и утолщение (гиперплазия арахноид эндотелия) паутинной оболочки, сращение ее с сосудистой и твердой оболочками мозга;
- диффузная инфильтрация;
- расширение субарахноидальных щелевидных образований и цистерн в основания мозга, развитие их гидропса (переполненности цереброспинальной жидкостью).
Дальнейшее течение патологии приводит к фиброзу и формированию спаек между сосудистой и паутинной оболочкой, нарушению циркуляции ликвора (спинномозговой жидкости) и образованию одной или более арахноидальной кисты. При этом происходит нарушение нормальной циркуляции ликворной жидкости и как следствие – возникает гидроцефалия, в основе механизма которой два пути развития:
Классификация
Существует несколько классификаций арахноидита. На основе установленной причины арахноидит бывает посттравматическим, инфекционным (ревматическим, постгриппозным, тонзилогенным) и токсическим, от типа изменений — кистозный, слипчиво-кистозный, ограниченный и диффузный, одноочаговый и многоочаговый.
В зависимости от клинической картины и течения различают острый, подострый и хронический арахноидит, но для диагностики наиболее важно определить место локализации арахноидита и спрогнозировать картину воздействия и последствия оболочечных поражений.
В зависимости от преимущественного места локализации и вовлеченных в патологию структур, арахноидит может быть различного типа: церебральный, базальный, оптико-хиазмальный, мостомозжечковый, предмозжечковый, спинальный и пр.
Церебральный тип арахноидита обычно охватывает оболочки головного мозга передних отделов больших полушарий и областей центральных извилин, поражая не только архноид эндотелий, но и структуры мягкого мозгового слоя с образованием спаек между ними. В результате спаечного процесса образуются кисты с ликвороподобным содержимым. Утолщение и уплотнение кист может привести к ксантохромным опухолевидным образованиям с содержанием большого количества белка, что может проявиться развитием эпилептического статуса.
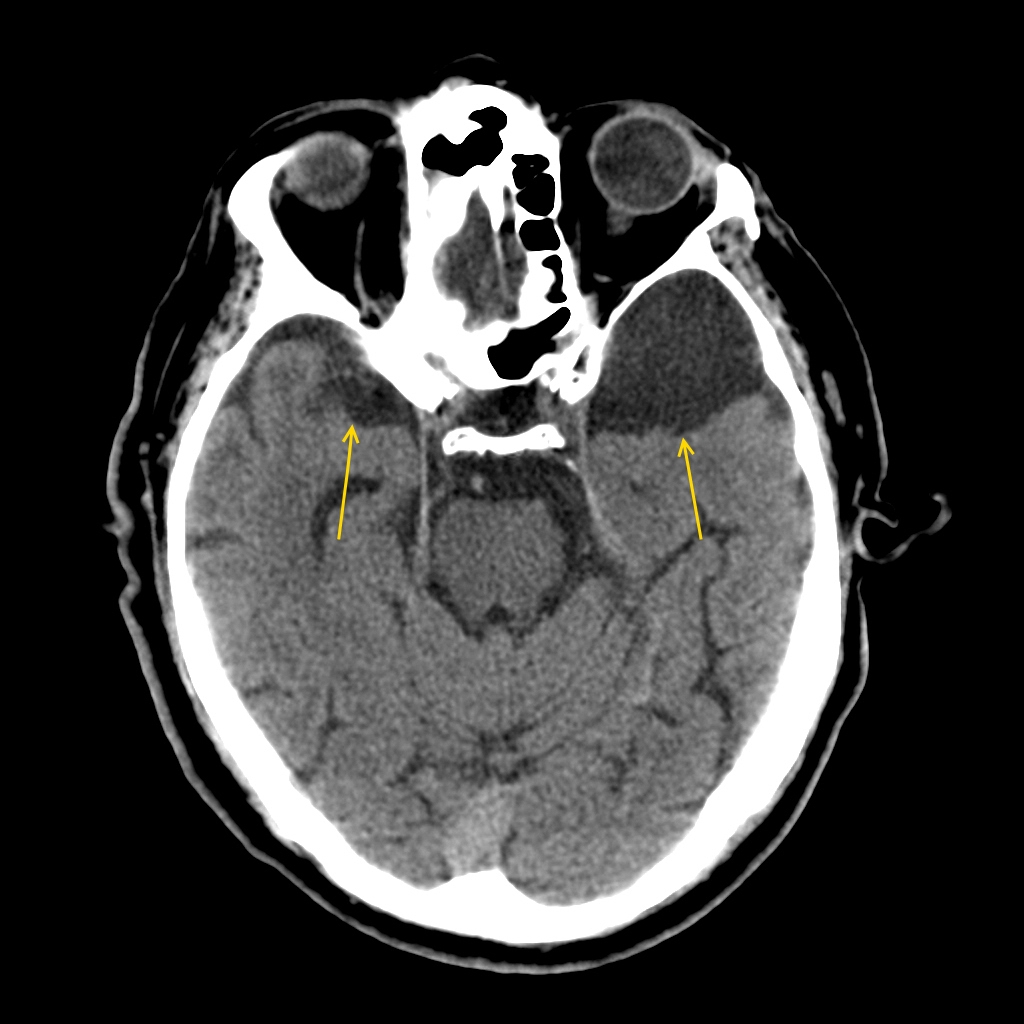
Арахноидальная киста головного мозга
Наиболее часто локализуется в хиазмальной области и поражает основание мозга, вовлекая в патологию зрительные нервы и их перекрест. Этому способствуют черепно-мозговые травмы (сотрясение или ушиб мозга), инфекционные процессы в придаточных пазухах носа, а также такие заболевания как ангина, сифилис или малярия. Её результатом может быть необратимая потеря зрения, которая начинается с болей сзади глазных яблок и ухудшения зрения, которое может приводить к одно- и двусторонней темпоральной гемианопсии, центральной скотоме, концентрическому сужению полей зрения.
Развитие патологии медленное и не строго локальное, оно может распространяться и на отдаленные от хиазмы участки, обычно сопровождается образованием множественных спаек, кист и даже формирование рубцовой оболочки в области хиазмы. Негативное воздействие на зрительные нервы вызывает их атрофию – полную или частичную, что обеспечивается механическим сдавливанием спайками, образованием застойных сосков и расстройством циркуляции крови (ишемией). При этом изначально в большей мере страдает один из глаз, а спустя несколько месяцев вовлекается и второй.
Помимо указанных общеизвестных причин спинальный арахноидит спинальный может быть вызван фурункулезом и гнойными абсцессами различной локализации. При этом кистозные ограниченные образования вызывают симптомы аналогичные экстрамедуллярной опухоли, симптомы компрессии структур спинного мозга, а также корешковый синдром и проводниковые нарушения, как двигательные, так и чувствительные.
Хронические воспалительные процессы вызывают белково-клеточную диссоциацию спинномозговой жидкости и чаще затрагивают заднюю поверхность спинного мозга грудного, поясничного отдела или конского хвоста. Они могут распространяться на несколько корешков или при диффузных поражениях — на большое количество, изменяя нижнюю границу расстройства чувствительности.
Спинальный архноидит может выражаться:
- в виде покалываний, онемения, слабости в ногах, необычных ощущений в конечностях;
- возникновение судорог в ногах, мышечных спазмов, самопроизвольных подергиваний;
- в форме расстройства (повышения, выпадения) таких рефлексов как коленные, пяточные;
- приступы сильной стреляющей боли как удары током или напротив – ноющей боли в пояснице;
- нарушение работы органов таза, в том числе снижение потенции.
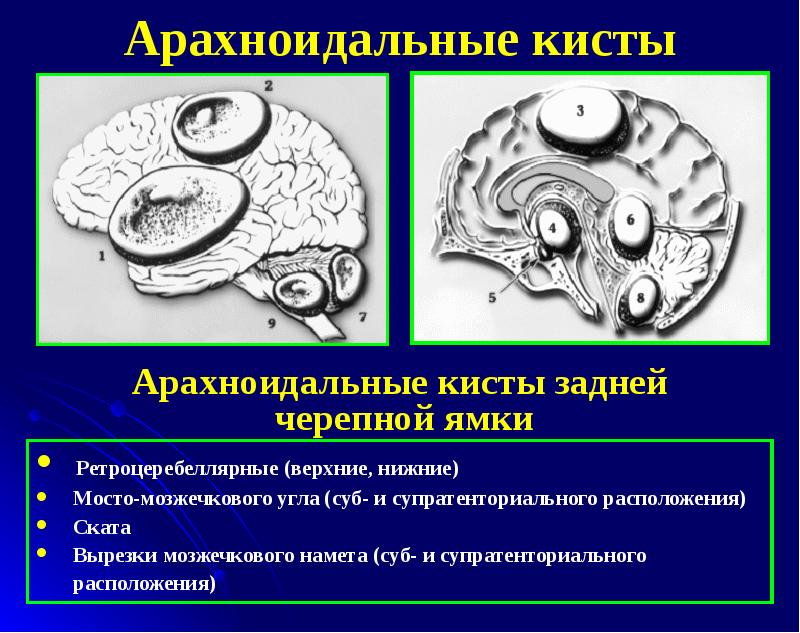
Раздражение и сдавливание коры и близлежащих отделов мозга при арахноидите может осложняться образованием кисты различного типа – ретроцеребеллярной, ликворной, левой либо правой височной области.
Ретроцеребеллярная киста формируется при смещении сосудистого сплетения четвертого желудочка вверх и назад от интактного червеобразного отдела мозжечка. Для выявления такого типа кист приблизительно одинаково информативными являются КТ и МРТ.
Принято различать внутримозговые и субарахноидальные ликворные кисты, первые чаще встречаются у взрослых, а вторые – более характерны для пациентов детского возраста, что очень опасно и вызывает отставание в психическом развитии.
Ликворные кисты сформированы арахноид эндотелием либо рубцовым коллагеном, заполнены спинномозговой жидкостью. Они могут быть врожденными или образовываться при резорбции интрацеребральных кровоизлияний, очагов ушибов и разможжения головного мозга, в зоне ишемического размягчения после травм. Для них характерно длительное ремиттирующее течение, инициирующее эпилептические припадки разные по структуре, длительности и частоте.
Ликворная киста также может возникнуть в результате субарахноидального кровоизлияния или при реактивном слипчивом лептоменингите.
Киста правой височной области может вызывать головные боли, ощущение пульсирования, сдавливания головы, шумы в ухе, приступы тошноты, судороги, раскоординацию движений.
Арахноидальные кисты бывают замершие, имеют стабильность и чаще всего не вызывают дискомфорта или общемозговых нарушений. Бессимптомное течение может привести к тому, что образование обнаружится лишь во время томографии мозга при подозрении на арахноидит.
Если киста левой височной доли прогрессирующая, то она может постепенно усиливать очаговые симптомов в связи с давлением на мозг. Обычно она располагается в области левой височной доли и выглядит как расширение внешнего ликворного пространства.
Когда пациент узнает информацию о кисте левой височной области, то часто выясняется, что это не смертельно и может не вызывать негативных симптомов. Однако, в ряде случаев есть риск развития нарушений речи (сенсорной афазии), выпадений полей зрения, внезапных судорог конечностей или всего тела.
Причины
Существует несколько путей развития воспаления паутинных оболочек и установлено, что арахноидит полиэтиологичен и может возникать в результате таких факторов как:
- перенесённые острые и хронические инфекционные процессы (в том числе грипп, ревматизм, корь, скарлатина, сепсис, пневмония, сифилис, туберкулез, бруцеллез, токсоплазмоз, остеомиелит костей черепа);
- воспалительные заболевания носовых придаточных пазух;
- острый или чаще хронический гнойный средний отит, особенно вызванный маловирулентными микроорганизмами или токсинами;
- осложнение гнойного среднего отита, например, лабиринтит, петрозит, синус-тромбоз;
- осложнение излеченного гнойного менингита либо абсцессов мозга;
- хронические интоксикации алкоголем, свинцом, мышьяком;
- различные травмы — черепно-мозговые и позвоночно-спинномозговые (преимущественно как остаточные явления);
- реактивное воспаление, вызванное медленно растущими опухолями или энцефалитом, чаще всего – негнойным отогенным.
Симптомы арахноидита головного мозга
Симптомы арахноидита обычно вызваны внутричерепной гипертензией, в более редких случаях — ликворной гипотензией, а также проявлениями, отражающими локализацию, затрагивающую оболочечные процессы. Причем преобладать могут общие или локальные симптомы в зависимости от этого первые симптомы и клиническая картина меняется.
Изначальное подострое течение болезни со временем может переходить в хроническую форму и проявляться в виде общемозговых нарушений:
- локальные, усиливающиеся при напряжении головные боли, наиболее интенсивные – в первой половине дня могут вызывать тошноту и рвоту;
- развитие симптома прыжка, когда боль возникает локально во время подпрыгивания или неловкого неамортизированного движения с приземлением на пятки;
- головокружение несистемного характера;
- нарушения сна;
- ухудшение памяти;
- психические нарушения;
- возникновение беспричинной раздражительности, общей слабости и повышенной утомляемости.
Очаговые нарушения в первую очередь зависят от места локализации развития патологии и могут проявляться в виде симптомов поражения тройничного, отводящего, слухового и лицевого нервов. Кроме того:
- При конвекситальных (выпуклых) арахноидитах воспалительные процессы затрагивают участки центральных извилин и передних отделов больших полушарий, при этом преобладают явления раздражения структур головного мозга над проявлениями выпадений функций, которые выражаются в виде анизорефлексии, центрального пареза, генерализованных и джексоновских эпилептических припадков, нарушения циркуляции ликвора, расстройств чувствительности и движений (моно- или гемипарезов).
- При воспалении базальных отделов (оптико-хиазмального, мостомозжечкового и в области заднечерепной ямки) чаще всего возникают общемозговые симптомы и нарушаются функции нервов основания черепа.
- Оптико-хиазмальный арахноидит проявляется снижением остроты зрения и изменения полей, напоминая неврит зрительного нерва и сочетаясь с вегетативной дисфункцией — резким дермографизмом , усиленным пиломоторным рефлексом, обильным потоотделением, акроцианозом , иногда жаждой , усиленным мочеиспусканием, гипергликемией , адипозогенитальным ожирением , снижением обоняния.
- Патология, затрагивающая область ножек мозга становится причиной пирамидных симптомов, а также признаков поражений глазодвигательных нервов и менингеальных признаков.
- Арахноидит мостомозжечкового угла вызывает головные боли в затылочной области, шумы в ушах, невралгию , приступообразное головокружение, иногда с рвотой, односторонние мозжечковые нарушения — при пошатываниях больного или удержании веса на одной ноге — падение припадает на сторону поражений; при тщательном обследовании можно выявить атактическую походку , горизонтальныйнистагм , пирамидные симптомы, расширение вен глазного дна, спровоцированное нарушениями венозного оттока.
- Если затронута большая (затылочная) цистерна, то заболевание развивается остро с повышением температуры, навязчивой рвотой, болями в затылке и шейном отделе, которые усиливаются при кашле, попытке повернуть голову или совершить резкое движение.
- Локализация воспалительных процессов в области IX, X, XII пар черепных нервов приводит к нистагму , повышению сухожильных рефлексов, пирамидным и менингеальным симптомам.
- Арахноидит задней черепной ямки может затрагивать V, VI, VII, VIII пару черепных нервов и вызывать внутричерепную гипертензию с менингеальными симптомами, мозжечковыми и пирамидными нарушениями, к примеру, атаксию, асинергию, нистагм, адиадохокинез, головная боль становится постоянным симптомом, одним из самых ранних.
- Диффузное поражение провоцируют общемозговые явления и неравномерное расширение желудочков, что выражается в возникновении лобного, гипоталамического, височного, среднемозгового и коркового синдрома, патология инициирует нарушение нормального обмена ликвора, нечеткие пирамидные симптомы, может влиять на отдельные черепные нервы.
Анализы и диагностика
При постановке диагноза обязательно проводят дифференциальную диагностику с абсцессами и новообразованиями в задней черепной ямке или других участках головного мозга. Для определения арахноидита важно проведение всестороннего и подробного обследования больного.
Показательными оказываются электроэнцефалография, ангиография, пневмоэнцефалограмма, сцинтиграфия, обзорные краниограммы, рентгенограмма черепа, миелография, КТ, МРТ. Эти исследования позволяют выявить внутричерепную гипертензию, местные изменения биопотенциалов, расширение субарахноидального пространства, цистерн и желудочков мозга, кистозные образования и очаговые изменения вещества мозга. Только если не наблюдается застойных явлений на глазном дне, то у пациента может быть взята люмбальная пункция для обнаружения умеренного лимфоцитарного плеоцитоза и незначительной белково-клеточной диссоциации. Кроме того, может понадобиться проведение указательной и пальце-носовой пробы.
Лечение
Залог успешного лечения арахноидита – устранение источника инфекции, чаще всего – отита, синусита и др. при помощи стандартных терапевтических доз антибиотиков. Лучше всего, когда применяют комплексный индивидуальный подход для устранения нежелательных последствий и осложнения, включающий:
- Назначение десенсибилизирующих и антигистаминных препаратов, например, Димедрола, Диазолина, Супрастина, Тавегила, Пипольфена, Хлорида кальция, Гистаглобулина и других.
- Купирование судорожных синдромов противоэпилептическими средствами.
- Для снижения внутричерепного давления могут быть назначены диуретики и противоотечные средства.
- Применение препаратов с рассасывающим действием (например, Лидазы), нормализующим внутричерепное давление, а также средств улучшающих мозговое кровообращение и метаболизм.
- При необходимости использование психотропов (антидепрессантов, транквилизаторов, седативных средств).
- Для стимуляции компенсаторно-приспособительных свойств организма вводят в/в глюкозу с аскорбиновой кислотой, кокарбоксилазу, витаминыиз группы В, экстракт алоэ.
Арахноидальная киста головного мозга, являющаяся самым распространенным видом кист мозга, имеющееся у 4% населения, представляет собой наполненный ликвором (цереброспинальной, или спинномозговой жидкостью) мешочек, расположенный в арахноидальной оболочке мозга. В месте кисты ткань арахноидальной оболочки разделяется на два слоя с накоплением между ними жидкости.
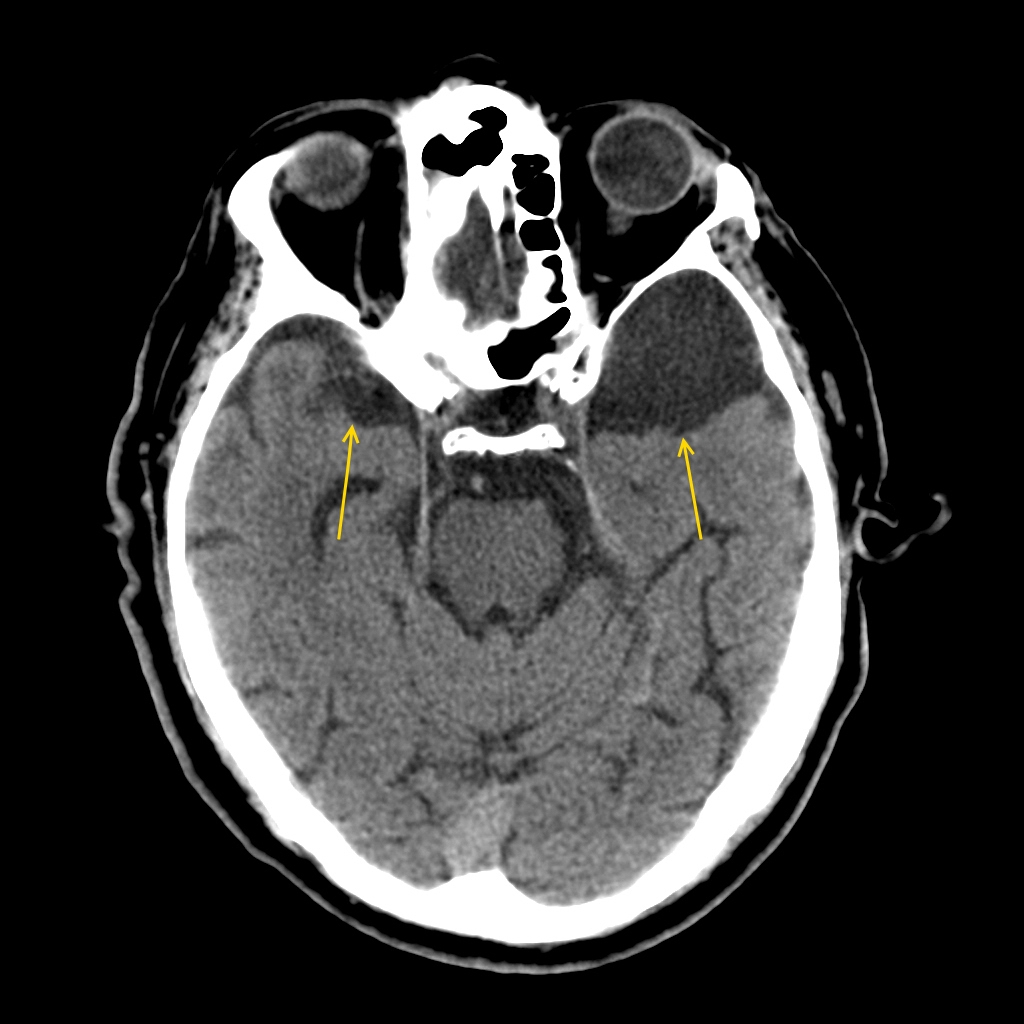
Важно помнить, что киста не является опухолью и в большинстве случаев либо протекает бессимптомно или с небольшими проявлениями и очень редко требует оперативного вмешательства.
- Первичные, образовавшиеся в период внутриутробного развития;
- Вторичные, возникшие, возникающие как следствие ранения или травмы, протекающих в мозгу воспалительных процессов или кровотечений.
- Прогрессирующие. Для этого типа кист характерно постепенное усиление симптомов, связанных с тем, что увеличивающаяся в объеме киста наращивает свое давление на мозг.
- Замершие. Эти образования отличаются стабильностью и обычно не доставляют беспокойств, часто протекают без симптомов и часть выявляются лишь случайно при проведении томографии мозга, вызванной другими причинами.
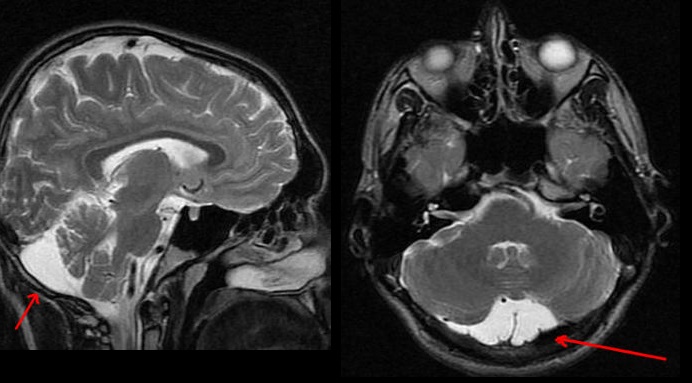
Симптоматика арахноидальной кисты
В зависимости от места расположения и размеров кисты могут проявляться один или несколько симптомов:
- Головная боль;
- Тошнота и рвота;
- Вялость, в том числе чрезмерная усталость или нидостаток энергии;
- Приступы;
- Задержки развития;
- Гидроцефалия, вызванная нарушением естественной циркуляции спинномозговой жидкости;
- Проблемы со стороны эндокринной системы, например, ранее начало полового созревания;
- Непроизвольная тряска головой;
- Проблемы со зрением.
Чем больше киста, тем больше симптомов будет проявляться, будет возрастать их частота и сила. При длительном и сильном сдавливании может привести к необратимым изменениям тканей мозга. При чрезмерной компрессии и разрыве оболочек кисты возможно наступление смерти пациента.
Диагностика и лечение арахноидальной кисты
Кисты, протекающие без каких бы то ни было проявлений, могут быть выявлены только случайно. В случае наличия неврологических проявлений врач в первую очередь анализирует жалобы больного. Однако проявления могут говорить только о том, что существуют какие-то сбои в работе головного мозга, но не позволяют классифицировать проблему. Гематомы, опухоли мозга, расположенные внутри мозга кисты имеют такую же симптоматику. Для более точной постановки диагноза врач может назначить электроэнцефалографию, эхоэнцефалографию или реоэнцефалографию. Недостатком этих методов является то, что они не дают информации ни о точном местоположении образования, ни о его природе.
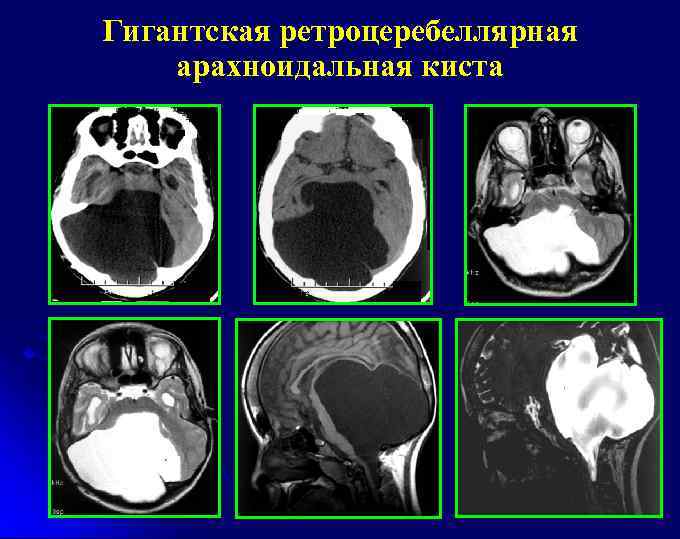
Главной целью любого лечения арахноидальной кисты является отвод жидкости и снижение давления на ткани мозга.
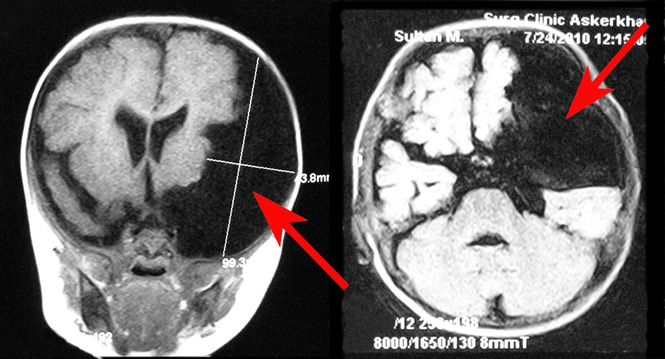
На сегодняшний день наиболее точным методом диагностики, позволяющим с высокой степенью точности отличить арахноидальную кисту от опухоли или гематомы, являются компьютерная томография (КТ) и магнито-резонансная томография (МРТ).
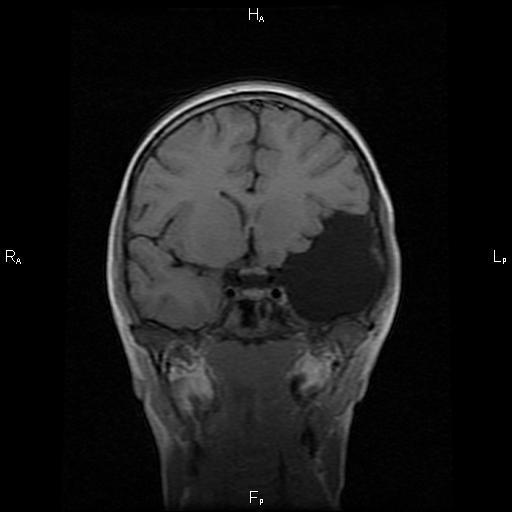
- Шунтирование. При этом методе хирург устанавливает в кисту трубку (шунт) по которому жидкость отводится в другие части организма (например, брюшную полость), где она всасывается другими тканями.
- Фенестрация. В этом случае в черепе пациента и стенках кисты создаются отверстия для дренирования и обеспечения нормального потока спинномозговой жидкости.
- Игольная аспирация и соединение при помощи отверстий внутренней части кисты с субарахноидальным пространством для отвода в него жидкости.
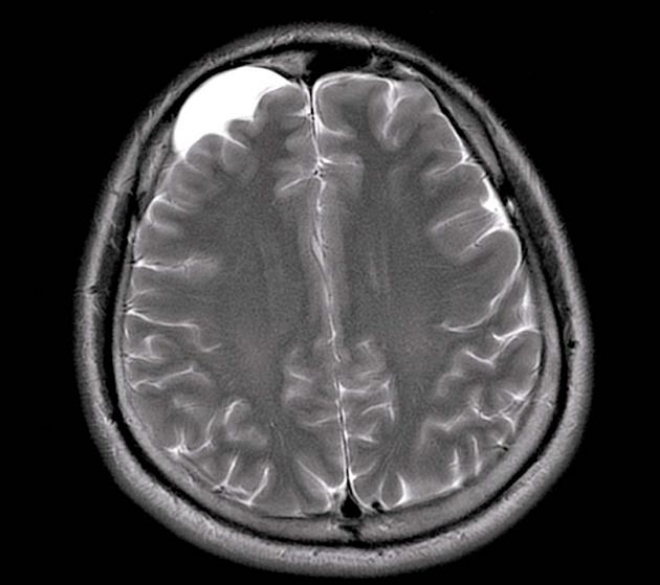
МРТ диагностика при арахноидальной кисте
Несмотря на то, что КТ позволяет точно определить размеры и расположение кисты, наиболее точную и полную информацию об образовании дает МРТ. Обычно для диагностики арахноидальной кисты проводится МРТ-сканирование с введением в кровоток пациента контраста. При этом опухоли мозга имеют свойство накапливать контраст, а кисты не впитывают его из кровеносных сосудов, что очень четко видно на МРТ.
Также МРТ-сканирование позволяет отличить кисту от кровоизлияний, гематом, гигром, абсцессов и других заболеваний со сходной симптоматикой. Кроме того, МРТ дает возможность выявить кисту даже в тех случаях, когда у пациента еще нет никаких проявлений, а сама киста имеет размеры всего в несколько миллиметров.
Второе мнение при арахноидальной кисте
Несмотря на то, что МРТ-диагностика с применением контрастного вещества дает врачу необходимую информацию, риск ошибки все же существует. Связан он в первую очередь с отсутствием у врача остаточного опыта интерпретации результатов МРТ и выявления кист. От таких ошибок не застрахован ни один пациент и случаются они как в крупных городах, так и в небольших населенных пунктах. В этой ситуации единственной возможностью исключить ошибку или как минимум в разы снизить ее вероятность является получение второго мнения от высококвалифицированного специалиста
Национальная телерадиологическая сеть (НТРС) предлагает вам возможность получить консультации ведущих специалистов страны в области МРТ-диагностики, имеющих богатый опыт анализа томографических снимков различных заболеваний. Для получения консультации вам достаточно просто загрузить результаты сканирования на наш сервер и уже через сутки вы получите мнение, альтернативное мнению вашего врача.
Возможно оно будет таким же как первое медицинское заключение, возможно будет отличаться от него, но второе мнение совершенно точно позволит вам свести риск ошибочного диагноза и неправильного лечения практически к нулю.
Читайте также:

