Таблетки во влагалище при раке матке
Что такое лучевая терапия?
Лучевая или радиотерапия оказывает действие на патологические ткани посредством ионизирующего облучения. Именно оно и блокирует деление и распространение пораженных раком клеток в теле женщины. Пучок элементарных частиц формируется посредством медицинских ускорителей. В процессе облучения пораженные патологией ткани не распадаются, однако терапия видоизменяет их ДНК, тем самым притормаживая деление злокачественных клеток.
Вдобавок курс лучевой терапии при раке шейки матки приводит к разрыву молекулярных связей в патологических тканях. Трансформации подвергаются сугубо атипичные клетки, а здоровые структуры остаются незатронутыми. Особенность процедуры лучевой терапии при раке шейки матки – это систематическое изменение направления излучения. Такой подход позволяет сконцентрировать максимум облучения в очаге патологии.
Несмотря на то, что радиотерапию считают отдельным методом коррекции недуга, однако она может быть дополнением к оперативному вмешательству. К тому же очень важное место отводится лучевой терапии в борьбе с метастазами, а также в облегчении болей у пациенток на терминальных стадиях недуга. Методики операции
При такой патологии специалисты могут назначать:
- гамма-терапию;
- рентгенотерапию.
Если же рассматривать положение аппарата по отношению к больной, то может использоваться:
- контактный метод;
- внутриполостное облучение;
- внутритканевая радиотерапия;
- дистанционное действие на образование.
Также радиотерапия может быть внешней и внутренней. Как правило, для борьбы с опухолью используют сразу два типа воздействия. Лишь в редких случаях уместен сугубо внешний или внутренний метод облучения.
Как процедуры проводятся
Специалист при принятии решения — раковый очаг выявлен, и его необходимо лечить, ориентируется на структуру опухоли, злокачественный ли он, размеры, возрастная категория больного.
Учитывается и тот факт, что радиоактивные лучи представляют непосредственную угрозу для не пораженных атипией тканей. Подобная терапия обязательно проводится в несколько этапов — с перерывами в несколько недель между процедурами. По потребности, отдельные процедуры применяются для воздействия на определенные участки.
Предварительная настройка оборудования – обязательный этап. Осуществляется тщательный подбор правильности направленности лучей, для точного попадания на опухолевый очаг. После выполнения ряда снимков, информация выводится на экран, и специалист выявляет локализацию карциномы, ее границы, вычисляет нагрузку лучевой терапии.
Затем система аппарата сама будет руководить процессом размещения и последующего поворота пациента, самого излучателя, а также настраивает положение защитных устройств. Если на снимках были четко обозначены контуры новообразования, то лазерный луч будет высвечивать на теле облучаемого точку непосредственного воздействия.
Несколько сложнее если злокачественное поражение переместилось на соседние ткани и органы. Однако, современное оборудование облегчает задачу специалистов – томографы позволяют получать трехмерное изображение опухоли с последующим оставление программы лучевого воздействия.
Наружная форма облучения
Подобная форма лучевой терапии особенно действенна при терапии на терминальных стадиях и существенно помогает улучшить состояние пациентки. Курс внешней радиотерапии способствует прекращению кровотечений и помогает обезболить область таза. Внешняя радиотерапия обычно продолжается 5-6 недель и проходит в стационаре.
Перед процедурой пациентка проходит комплексное обследование для точного выявления локализации образования. Затем, перед облучением, на кожных покровах женщины проводят маркировку – она нужна для более точной направленности излучения аппарата. Сеансы проводятся 5 раз в неделю, а их длительность не превышает 2-3 минуты.
Радиотерапия не провоцирует болевого синдрома. И существует лишь одно правило, что должно неукоснительно соблюдаться – это полная обездвиженность тела при процедуре. Если в силу каких-то причин женщина пропустила один из сеансов, то можно провести две процедуры облучения в один день с интервалом в 6-8 часов. Но только лечащий врач решает насколько это уместно.
Цены на курс химиотерапии в Европейской клинике
- Консультация химиотерапевта — 6 900 руб.
- Проведение внутрипузырной химиотерапии (без стоимости лекарственных препаратов) — 21 500 руб.
- Проведение внутрибрюшинной химиотерапии (без стоимости лекарственных препаратов) — 19 100 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) — 15 000 руб.
- Проведение интратекальной химиотерапии — 21 000 руб.
- Проведение гипертермической интраперитонеальной химиотерапии — 280 000 руб.
- Проведение химиотерапии с использованием инфузионной помпы 1 сутки (без стоимости лекарственных препаратов) — 17 900 руб.
- Проведение анти PD-1 терапии — 334 000 руб.
Запись на консультацию круглосуточно
Внутренняя форма облучения
Такой тип терапии тоже проводят лишь в амбулатории. Чтобы добиться позитивного эффекта от радиотерапии, в шейку или полость матки внедряются аппликаторы, посредством которых и проводят облучение. Введение трубки в маточную полость матки проводится лишь после предварительной анестезии. Но и в дальнейшем женщине приходится пить анальгетики.
Во избежание смещения трубки, во влагалище больной помещают еще и тампон из марли. До начала терапии врач назначает КТ, для оценки правильности размещения аппликатора. Внутреннее облучение могут проводить либо одним длительным курсом или же несколькими непродолжительными. Длительность терапии определяется доктором.
Как правило, внутреннюю лучевую терапию проводят с применением низких, высоких или импульсных доз облучения. Но, как правило, зачастую применяются высокие дозы облучения. Процедуры проходят с интервалом в 2-3 дня, а их продолжительность не превышает 10 минут. В перерывах между сеансами трубку могут удалять из полости или шейки.
Стадии рака матки
Лечение рака матки зависит от его типа. Для определения стадии заболевания назначаются рентген грудной клетки, компьютерная томография (КТ), позитронно-эмиссионная томографии (ПЭТ) и анализы крови. В некоторых случаях стадия окончательно определяется уже после операции.
- На 1 стадии лечение рака матки ограничивается терапией в полости матки. Злокачественные клетки не обнаружены в других областях.
- На 2 стадии раковые клетки присутствуют также еще и в шейке матки.
- На 3 стадии опухоль распространяется за пределы матки, но не затрагивает прямую кишку и мочевой пузырь. Болезнь может поражать лимфоузлы в области малого таза.
- На 4 стадии заболевание может уже затрагивать мочевой пузырь и прямую кишку. Возможно появление метастазов в других частях тела (чаще всего в легких)
Эффективность лучевой терапии
Естественно, радиотерапия не дает полной гарантии выздоровления после онкологии шейки матки, но эффективность сеансов лучевой терапии довольно высока и демонстрирует позитивные результаты. Процедура помогает минимизации рисков появления вторичных очагов, а риск рецидива появляется лишь через 20 лет после прохождения радиотерапии.
Лучевая терапия помогает добиться следующих положительных эффектов:
- уменьшение болевых ощущений;
- ликвидация остаточных раковых структур;
- сводит к минимуму риск метастазов в близлежащих тканях;
- дает шанс полного излечения онкологической патологии на ранних стадиях.
Поскольку эффективность лучевой терапии при раке шейки матки довольно высока, то ей отводят довольно важную роль в лечении патологии. Так, после оперативного устранения образования на I стадии недуга радиотерапия используется в качестве дополнения к операции. На II-III стадии лучевуя терапия – единственная возможная лечебная альтернатива. Что же до терминальной IV стадии недуга, то в этом случае процедура имеет паллиативную направленность и обеспечивает лишь облегчение состояния пациентки.
Причины
Рак шейки матки развивается в результате диспластических изменений. В действительности дисплазия подразумевает предраковое состояние.
Под диспластическим процессом подразумевают изменения структуры клеток, касающиеся нарушения их созревания и дифференцировки. Известно, что в норме клетки располагаются в трех слоях плоского эпителия. При дисплазии возникают последствия в виде изменения формы и структуры клеток, исчезновения деления на слои.
Предраковый процесс имеет несколько степеней течения:
- поражение 1/3 эпителия (CIN I),
- вовлечение половины толщи эпителиальной ткани (CIN II),
- обнаружение атипичных клеток во всём эпителиальном слое (CIN III).
- округлые клетки становятся бесформенными,
- количество ядер увеличивается,
- деление на слои исчезает.
Если атипичные клетки приобретают способность к интенсивному размножению и прорастанию в окружающие ткани, развивается последствие в виде рака.
Основной причиной появления диспластических изменений становится заражение ВПЧ. Науке известно более ста штаммов вируса, однако, только некоторые отличаются высокой степенью онкогенности и способностью вызывать рак. Например, обычно рак шейки матки вызывают штаммы 16 или 18. Некоторые штаммы оказывают не трансформирующее, а продуктивное действие, что выражается в образовании папиллом, кондилом.
Однако при наличии опасных штаммов рак развивается, если в анамнезе у пациентки существуют сопутствующие патологии. Здоровый иммунитет выводит вирус из организма в течение нескольких месяцев.
Последствия в виде рака развиваются при следующих неблагоприятных факторах:
- половые инфекции, особенно комплексные, например, ВПЧ и герпес,
- игнорирование презерватива при случайных половых контактах,
- наличие нескольких половых партнёров,
- ранние интимные отношения, повышающие риск заражения половыми инфекциями, травматизации шейки матки,
- хронические воспалительные процессы в малом тазу,
- роль наследственности,
- повреждения эпителия шейки матки,
- курение,
- неблагоприятные условия окружающей среды,
- канцерогенное воздействие мужской смегмы не шейку матки.
Женщинам с ВПЧ следует регулярно проходить профилактические осмотры с целью предупреждения последствия в виде рака шейки матки.
Побочные эффекты
Зачастую радиотерапия при опухолях шейки матки неплохо переноситься больными. Самое частое осложнение, появляющееся после терапии, – это влагалищные кровотечения. Но, как правило, это проявление докучает недолго. Если же кровотечение не прекращается дольше двух недель, то пациентке нужно обратиться за помощью к гинекологу. Тем не менее возможны и иные неприятные последствия после лучевой терапии при раке шейки матки.
- Диарея. Проблемы со стулом довольно распространенный симптом после радиотерапии. При возникновении такого нарушения больным советуют употреблять больше воды во избежание обезвоживания организма.
- Тошнота. Этому признаку нередко сопутствует полнейшая утрата аппетита и рвота. В особо тяжелых случаях пациенткам могут назначаться высококалорийные коктейли, которые должны полностью заменить привычную пищу.
- Ослабленность. Не менее частое последствие радиотерапии – повышенная утомляемость. Оптимальный метод ликвидации этой проблемы – полноценный отдых.
- Воспаления на кожных покровах. В местах, подвергшихся облучению, может появляться сыпь. Именно поэтому в восстановительном периоде специалисты не советуют женщинам применять косметические средства. Подбор уходовой косметики осуществляется сугубо лечащим врачом.
- Сужение влагалища. Подобная проблема возникает вследствие поражения клеток и существенно усложняет как гинекологический осмотр, так и последующее введение аппликатора для проведения дальнейших процедур облучения. Чтобы сохранить привычный диаметр влагалища гинекологи советуют женщинам использовать дилататоры (трубки). При их верном применении риск повреждения слизистой влагалища практически минимальный.
Кроме озвученных осложнений, могут отмечаться и другие негативные проявления. Самые серьезные среди них – раннее наступление менопаузы и развитие лимфодемы при комплексном применении оперативного лечения и радиотерапии.
К сожалению, такие осложнения довольно сложно поддаются коррекции.
Особенности строения
Шейка матки не рассматривается специалистами как отдельный орган. В действительности , это нижняя часть матки, её самый узкий отдел, выполняющий ряд необходимых функций. Шейка защищает матку от вредоносной флоры, являясь своеобразным барьером. Посредством шейки выводится отторгнутый эндометрий в период месячных. Кроме того, шейка матки принимает непосредственное участие в родах и зачатии.
Шейка матки может быть как конической, так и цилиндрической формы. Внешний вид матки зависит от реализованности женщиной детородной функции. Шейка напоминает узкую мышечную трубку, которая имеет незначительную длину.
В структуре шейки матки выделяют два отдела.
- Надвлагалищный. Это самый значительный по величине отдел, который, тем не менее не визуализируется при осмотре.
- Влагалищный. Это участок, который примыкает к влагалищу и исследуется во время гинекологического осмотра.
Влагалищная часть шейки матки имеет следующие характеристики:
- бледно-розовый окрас,
- гладкая ровная поверхность,
- однородность эпителия по цвету и текстуре.
Любые отклонения от нормы могут говорить о патологии и иметь серьёзные последствия.
Шейка матки выстилается следующими видами эпителия:
- плоский многослойный (влагалищная часть),
- цилиндрический однослойный (цервикальный канал).
Влагалищная часть шейки матки выстилается эпителием, состоящим из многослойных плоских клеток. Клеточные элементы располагаются в трех основных слоях и отличаются разной степенью зрелости.
- Базальный слой содержит незрелые округлые клетки с одним большим ядром внутри.
- Промежуточный слой включает созревающие уплощённые клетки с одним уменьшенным ядром.
- Поверхностный слой состоит из зрелых плоских клеточных элементов с одним ядром маленького размера.
Цервикальный канал располагается внутри матки. Вход в канал у рожавших женщин щелевидный. Поверхность цервикального канала образована цилиндрическими однослойными клетками. В цервикальном канале также функционируют железы, вырабатывающие защитную слизь. Узость канала и слизь предотвращают проникновение инфекции в полость матки.
Поверхность слизистой цервикального канала имеет красноватый оттенок и бархатистую текстуру. Верхний конец канала открыт в маточную полость, что формирует внутренний зев. Нижний край цервикального канала открывается во влагалище, таким образом, образуя наружный зев. В его глубине располагается переходная зона, называемая областью трансформации.
По статистике, значительное количество злокачественных опухолей формируются в зоне трансформации.
Восстановительный период
Ключевая роль в восстановительном периоде отводится питанию. При продолжительной лучевой терапии рака шейки матки, особо важна сбалансированность меню женщины. Именно хорошо подобранный рацион поможет избежать таких осложнений, как тошнота и диарея.
Специалисты советуют есть маленькими порциями, и отдавать предпочтение разнообразным витаминизированным продуктам. При этом женщине лучше исключить из меню:
- алкоголь;
- газировки;
- специи и пряности;
- копченые, жирные блюда;
- консервированные продукты.
Также доктора настаивают на ограничении употребления молочной продукции, в силу плохой усвояемости лактозы после облучения. Параллельно переменам в питании доктора советуют пациентке достаточно отдыхать и гулять на свежем воздухе, отказаться от горячих ванн и применения жестких мочалок, а также указывают на необходимость ограниченного использования косметических средств.
Питание
Вылечить раковую опухоль маточной шейки диетой невозможно, но правильный и сбалансированный рацион поспособствует укреплению иммунитета, а сильная иммунная система не даст развиться многим сопутствующим заболеваниям. Продукты, которые должны регулярно присутствовать в рационе женщины:
- свекла и морковь;
- куркума;
- чай зеленый.
Эти продукты помогут вывести из организма токсины и канцерогены. Не рекомендуется употреблять при раке:
- консервы, копчения, маринады;
- алкоголь;
- специи и пряности;
- жареная и жирная пища.
Избавившись от онкопатологии, женщина должна питаться правильно, не перегружать организм тяжелой пищей и продуктами, в составе которых находятся консерванты и усилители вкуса.
Питание должно быть скорректировано с учетом действия облучения на прилегающие к матке нижние отделы кишечника и мочевой пузырь. Из рациона следует исключить продукты богатые лактозой (молоко) и клетчаткой (овощи, хлеб с отрубями и т.д.), животные жиры, острые соусы, копченую и жареную пищу. Есть нужно часто и понемногу, выпивать не менее 2,5-3 литров воды в течение дня.
Рак шейки матки — серьёзное патологическое состояние, при котором развивается злокачественная опухоль, без должного лечения заболевание приводит к летальному исходу. В лечении онкологии используют три основных направления: хирургическое вмешательство, лучевую и химиотерапию. Роль последней в терапии рака шейки матки остаётся изученной не до конца.
Химиопрепараты
Препараты при раке шейки матки могут применяться в виде монохимиотерапии или полиохимиотерапии. В первом случае для лечения назначается один противораковый препарат с определённой дозой. При полиохимиотерапии применяют комбинацию нескольких препаратов.

В терапии онкологии женских органов используют следующие медикаменты и их сравнительная эффективность при монотерапии:
- Циспластин — эффективность до 25%;
- Фторурацил — 20%;
- Ифосфамид — 31% ;
- Карбоплатин — 28%;
- Паклитаксел — 17%;
- Доцетаксел — 13%;
- Иринотекан — 21% и др.
Полиохимиотерапия считается более эффективной, в процентном соотношении комбинация Циспластина с другими препаратами улучшает процесс лечения до 60%.
Чаще всего в комбинированном лечении с Циспластином назначают на выбор такие медикаменты:
- Иринотекан;
- Гемцитабин;
- Фторурацил;
- Паклитаксел;
- Навельбин и др.
Помимо того, что различают полио- и монотерапию, выделяют ещё неоадъювантную и адъювантную. Первый вариант считается более эффективным при новообразовании в шейке матки. Неоадъювантная химиотерапия заключается в применении препаратов до начала облучения или перед операцией. Более высокая эффективность заключается в лучшей доставке лекарств по сосудам к опухоли, а также уменьшении её в размерах и облегчения хода операции.
Чему способствует медикаментозное лечение?

Роль химиотерапии в лечении опухоли шейки матки основывается на:
приостановление роста раковых клеток. Любое лекарство от рака шейки матки самостоятельно не может полностью побороть болезнь, но рост атипичных клеток приостанавливается, что позволяет замедлить процесс их распространения на соседние ткани и своевременно прибегнуть к оперативному вмешательству;
удалить оставшиеся отдельные раковые клетки в организме. Когда проведено основное лечение, например оперативное вмешательство, но существует вероятность наличия оставшихся атипичных клеток, в таком случае используют также химиотерапию;
использование противораковых препаратов совместно с облучением. Химиолучевая терапия рака шейки матки в равных пропорциях позволяет сократить нагрузку от облучения на организм.
За частую применения медикаментозного лечения начинается со второй стадии болезни. На первой стадии применяют лишь хирургический метод лучевой или химиотерапии, как правило, не прибегают.
Побочные явления
Препараты лечения рак шейки матки имеют не только положительные стороны, но и отрицательные.
К основным побочным эффектам от применения химиотерапии относят:
- нейтропения, патология, заключающаяся в снижении количества нейтрофилов, вещества отвечающего за иммунные функции организма. Пик падения их уровня отмечается через 10-14 дней после проведения лечения. Новый курс химиотерапии может быть назначен лишь после нормализации их уровня;
- анемия, возникает в результате снижения уровня эритроцитов в крови. Подобное состояние приводит к повышенной утомляемости, слабости и головокружению. Улучшить состояние в этом случае поможет переливание крови;
- тошнота и рвота, самый распространённый побочный эффект от применения противораковых медикаментов. Снимается подобный синдром путём приёма противорвотных средств;
- повышенный риск кровотечений, он возникает из-за снижения уровня эритроцитов. Кровь может появиться в стуле, моче, начаться кровотечение из половых органов или носа. Также опасными становятся любые порезы или другие травмы кожного покрова;
- развитие стоматита и появления язв в полости рта;
- нарушение работы почек, проявляется, как правило, спустя время;
- выпадение волос является временным побочным эффектом. Восстановление их роста возобновляется спустя полгода после окончания терапии;
- онемение конечностей рук и ног, наблюдается в течение первого месяца после лечения;
- нарушение репродуктивной функции. Подобное патологическое состояние, как правило, возникает не только из-за применения противораковых средств, но и в результате удаления репродуктивных органов женщины.
Общие рекомендации при прохождении химиотерапии
К сожалению, многих побочных эффектов избежать невозможно, но улучшить качество жизни на период химиотерапии всё же возможно придерживаясь следующих рекомендаций:
- чтобы минимизировать проявление тошноты и рвоты, которые возникают зачастую во время или после приёма пищи, следует избегать различных резких запахов, например, в момент приготовления блюд. Также, есть следует небольшими порциями, чтобы не возникало чувство переполнения желудка, при этом тщательно пережевывать пищу. В рационе должна отсутствовать слишком солёная, сладкая или острая пища;
- для того, чтобы уменьшить проявления от анемии, а именно слабость и снижение работоспособности, важно снизить нагрузку на организм, увеличить продолжительность сна и увеличить нахождение на свежем воздухе;
- в момент лечения иммунные функции организма не могут справляться в полном объёме со своими обязанностями, поэтому важно следить за гигиеной рук и избегать контакта с различными инфекциями. Овощи и фрукты рекомендовано тщательно мыть перед употреблением. После посещения туалета и общественных мест важно мыть руки с мылом. Также избегать посещения мест с большим скоплением людей;
- перед началом курса химии следует вылечить все воспалительные процессы в ротовой полости, кариозные зубы, воспаления дёсен. В период лечения полость рта требует наибольшей гигиены, применения специальной пасты с высоким содержанием фтора, использования жидкости для полоскания рта.
Правильно составленный курс лечения и выполнение рекомендаций в течении терапии, позволит провести все необходимые манипуляции с наименьшим стрессом для организма.
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!
Спасибо за ваше сообщение. В ближайшее время мы исправим ошибку
Причины возникновения рака влагалища
Рак влагалища - это злокачественное новообразование на слизистой оболочке и стенках влагалища. Разрастание атипических клеток чаще носит вторичный характер, то есть метастазирует из опухолей другой локализации, в частности от рака шейки и тела матки. Первичный рак влагалища определяется в 1-2% случаев, преимущественно у женщин 50-60 лет. Период постменопаузы в целом относится к группе риска, но плоскоклеточный рак влагалища может развиваться и у женщин старше 35 лет.
Причины рака влагалища на сегодняшний день не до конца изучены, но сформировано представление о факторах, определяющих риск этой онкологии:
- фоновое влияние хронических инфекций - ВПЧ 16 и 18 типов (высокого онкогенного риска), вагиниты;
- эндокринные нарушения - постменопаузальная гипоэстрогения среди прочего, а также сахарный диабет;
- аденоз влагалища - аномальное присутствие железистых клеток на месте плоского эпителия во влагалище и в матке с последующим высоким риском возникновения светлоклеточной аденокарциномы влагалища;
- дисплазия влагалища - патологическое перерождение стенок влагалища, предраковое состояние, одним из факторов которого может быть все тот же ВПЧ;
- хроническое раздражение стенок влагалища - в частности, ношение пессариев, специальных, использующихся при выпадении матки пластиковых колец;
- снижение иммунного статуса;
- стрессы и психическая лабильность;
- генетическая предрасположенность;
- курение - особенно в молодости, установлена взаимосвязь в развитии рака влагалища и легких.
Классификация рака влагалища производится следующим образом.
Система FIGO - четыре стадии:
- 0 - преинвазивная карцинома (carcinoma in situ);
- I - опухоль ограничена подслизистым слоем влагалища, в диаметре не более 2 см;
- II - опухоль ограничена паравагинальными тканями, но не распространяется на стенки таза;
- III - опухоль затрагивает стенки таза;
- IVа - опухоль распространяется на слизистую оболочку мочевого пузыря и/или прямой кишки, то есть за пределы таза;
- IVb - определяются фиксированные регионарные или отдаленные метастазы.
- T - размер опухоли и степень её врастания в ткани
- Т0 - первичная опухоль не определяется;
- Tis - преинвазивная карцинома;
- Т1 - опухоль ограничена влагалищем;
- Т2 - опухоль ограничена паравагинальными тканямии, но не стенками таза;
- Т3 - опухоль ограничена стенками таза;
- Т4 - опухоль затрагивает слизистую мочевого пузыря или прямой кишки, то есть распространяется за пределы таза;
- N - поражение лимфатических узлов (для верхних двух третей влагалища это тазовые, а для нижней трети - паховобедренные)
- NX - недостаточно данных для оценки состояния регионарных лимфатических узлов;
- NO - нет признаков поражения метастазами регионарных лимфатических узлов;
- NI (верхние 2/3 влагалища) - метастазы в тазовых лимфатических узлах;
- NI (нижняя 1/3 влагалища) - метастазы в паховых лимфатических узлах с одной стороны;
- N2 - метастазы в паховых лимфатических узлах с обеих сторон;
- M - наличие или отсутствие метастазов
- МХ - недостаточно данных для определения отдаленных метастазов;
- МО - нет клинических признаков отдаленных метастазов;
- М1 - имеются отдаленные метастазы;
- G - гистопатологическая дифференцировка
- GX - степень дифференцировки не может быть установлена;
- GI - высокая степень дифференцировки;
- G2 - средняя степень дифференцировки;
- G3 - низкая степень дифференцировки;
- G4 - недифференцированные опухоли.
В соответствии с таким образом разработанными классификациями рак влагалища группируют в 4 группы по клинической стадии:
- стадия 0
- Tis N0 М0
- Стадия 1
- Т1 N0 М0
- стадия 2
- Т2 N0 М0
- стадия 3
- Т1 NI М0
- Т2 NI М0
- Т3 N0/NI М0
- стадия 4а
- Т1 N2 М0
- Т2 N2 М0
- Т3 N2 М0
- Т4 любая N М0
- стадия 4b
- любая Т любая N М1
Симптоматика рака влагалища на ранних стадиях отсутствует, максимум, что может ощущаться, дискомфорт и зуд в области половых органов. Симптомы нарастают по мере роста самой опухоли. Как следствие наблюдаются водянистые и гнойные бели, сукровица и кровянистые выделения, аномальные кровотечения (то ли спонтанные в середине цикла или в период менопаузы, то ли контактные после подового акта). Болевой синдром различной интенсивности может наблюдаться на любом этапе развития рака - обычно это в области лобка, промежности, иррадирующий в поясницу. Болезненностью сопровождается и половой акт.
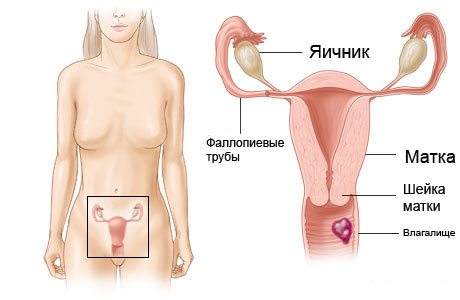
По ходу прогрессирования онкологического заболевания метастазы распространяются на смежные органы и лимфатические узлы, что обуславливает специфическую для них симптоматику. Чаще всего поражаются пищеварительный тракт и мочевыделительная система, соответственно симптомами становятся: учащенное и болезненное мочеиспускание, запоры, хронические боли в тазовой области. Общие симптомы могут присутствовать периодически на любой из стадий рака влагалища: слабость, утомляемость, анемия, повышение температуры, отечность нижних конечностей.
Как лечить рак влагалища?
Определение стратегии для лечения рака влагалища предполагает медицинские заключения о:
- локализации опухоли;
- степени распространения опухоли на ткани влагалища и на соседние ткани и органы;
- стадии рака;
- длительности развития рака;
- общем состоянии пациентки, а также ее индивидуальных особенностях (возраст, желание иметь детей и пр.);
- индивидуальной реакции организма на различные медикаменты и виды терапии.
Для лечения рака влагалища современная гинекология может предложить три методики или комбинацию из них: хирургическая операция, лучевая терапия и химиотерапия. Вполне эффективной считается терапия кислотным лазером и криодеструкция опухолевого очага. Химиотерапия в случае рака влагалища проводится в виде местных аппликаций, препаратом выбора становится Фторурацил. Также препараты для химиотерапии рака влагалища выпускаются в форме кремов, таблеток, внутривенных инъекций.
Основным методом для лечения инвазивного рака влагалища принято считать именно лучевую терапию. Она может проводиться дистанционно, эндовагинально или внутритканно. Такие разновидности лучевого облучения как рентгенотерапия, гамма-терапия и внутриполостное введение радиоактивных препаратов применяются либо раздельно, либо в комбинации друг с другом. При запущенных опухолевых процессах проводят облучение зоны поражения, тканей параметрия и тазовых лимфатических узлов.
Инновативным решением для лечения преинвазивного рака влагалища становится фотодинамическая терапия, если же ее эффективность недостаточна, выбор за лучевой методикой.
Хирургическое вмешательство может представлять собой:
- электроэксцизию - иссечение тканей или органов с помощью электроножа; уместно при некоторых разновидностях локализированных форм рака;
- вагинэктомию - удаление влагалища;
- гистерэктомию - удаление матки.
Показания к хирургическому лечению при инвазивном раке влагалища ограничены. При опухоли верхней трети влагалища пациенткам молодого и среднего возраста выполняют удаление верхней части влагалища с расширенной экстирпацией матки; при сочетании с раком шейки матки – обязательна радикальная гистерэктомия с иссечением тазовых лимфатических узлов. У пациенток с последней стадией рака влагалища, осложненной ректовагинальным или везиковагинальным свищами, проводят экзентерацию малого таза и тазовую лимфаденэктомию.
С какими заболеваниями может быть связано
Как отмечалось ранее, первичным рак влагалища бывает лишь в каждом сотом диагностируемом случае. В остальном же рак влагалища развивается либо вследствие метастазов уже наличных опухолей (рак тела матки, рак шейки матки, рак яичников), либо на фоне таких нарушений как:
- аденоз влагалища - предвестник аденокарциномы влагалища, проявляющийся преобладанием железистого эпителия на месте плоского;
- вирус папилломы человека;
- эндокринные расстройства - сахарный диабет и гипоэстрогения;
- хронические инфекции, локализирующиеся в мочеполовой системе.
Лечение рака влагалища в домашних условиях
Лечение рака влагалища может происходить в домашних условиях, если такое назначение осуществил профессиональный медик после комплекса диагностических процедур, соизмерив перспективы для здоровья конкретной пациентки. Нередко принимается решение о целесообразности консервативного лечения или же пациентка отказывается от оперативного вмешательства - тогда пациент может оставаться дома и лишь периодически являться на осмотры и стационарные процедуры. Лучевая и химиотерапия, а также народные средства успешно используются на ранних стадиях заболевания и в рамках паллиативного лечения.
Кроме того, в домашних условиях реализуются специальные реабилитационные методики после лечения онкозаболеваний. Крайне важно скорректировать режим дня, питание больных раком не должно включать жирные, острые, пряные блюда, быть при этом легко усваиваемыми и витаминизированными, без алкоголя и курения.
Какими препаратами лечить рак влагалища?
В рамках химиотерапии может применяться Фторурацил, например, в форме 5%-й мази.
Лечение рака влагалища народными методами
Лечение рака влагалища народными средствами не может и не должно предприниматься в рамках самолечения. Необходимо понимать, что одни лишь народные снадобья не способны достаточным образом повлиять на течение заболевания. Тем не менее, они оказывают позитивный эффект в послеоперационный период или в сочетании с прочими медикаментами, а также в рамках паллиативного лечения. В любом случае рецепт народного лечения рака влагалища должен быть темой для обсуждения на очередной встрече с гинекологом-онкологом. Целью применения лекарственных растений в данном случае считается ускорение реабилитации, предотвращение болевого синдрома, противовоспалительное, ранозаживляющее и кровоостанавливающе действие.
Основой для приготовления отваров и настоев обычно оказываются:
- аир болотный;
- березовый гриб чага;
- болиголов крапчатый;
- календула;
- медный купорос.
Лечение рака влагалища во время беременности
Рак влагалища диагностируется преимущественно после 50 лет - в период постменопаузы, а не в репродуктивном возрасте. Потому рак влагалища и беременность - редко сочетаемые явления, однако таки случающиеся. Если преинвазивный рак влагалища все-таки диагностирован беременной женщине, то не исключено лечение после родов - спустя 2-3 месяца производится вульвэктомия.
Когда диагностирован инвазивный рак в первом триместре беременности, доктор будет настойчиво рекомендовать прерывание с последующей вульвэктомией и пахово-бедренной лимфаденэктомией. Во втором и третьем триместре лечебная тактика определяется индивидуально, но родоразрешение непременно проводится посредством кесарева сечения. Если рак диагностирован на стадии метастазирования, целесообразно прерывание беременности, радикальная операция и облучение первичной опухоли.
Облучение и химиотерапия в период беременности негативным образом отражаются на состоянии беременной и плода, а потому не предпринимаются.
К каким докторам обращаться, если у Вас рак влагалища
- Гинеколог
- Онколог
Диагностика опасной патологии начинается с жалоб и сбора анамнеза, затем проводится гинекологическое исследование в непременном сочетании с кольпоскопией, инструментально-лабораторными методами и биопсией. Проводится цитологическое исследование мазков с пораженных участков слизистой, гистологическое исследование биопсийного материала. В ходе гинекологического осмотра становится заметным подслизистый инфильтрат, изъязвления, папиллярные разрастания. Опухоль может обретать бугристую поверхность, легко травмироваться и быть кровоточащей, а может окружаться плотным валиком или быть однородной повышенной плотности.
Раздельное диагностическое выскабливание слизистой шейки матки и стенок матки, УЗИ органов малого таза, ректороманоскопия, экскреторная урография, цистоскопия назначаются для исключения метастазов первичного рака влагалища. С той же целью могут быть назначены УЗИ брюшной полости, рентгенография грудной клетки, маммография, магнитно-резонансная и компьютерная томографии.
Лечение других заболеваний на букву - р
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Читайте также:

