По стенке кисты гиперфиксация парамагнетика

Размеры кисты в мозге
Образование кисты в тканях головного мозга далеко не редкое явление, которое несёт в себе серьезную угрозу жизни и здоровью человека. Лечение будет эффективным настолько, насколько своевременно выявлен недуг и приняты терапевтические меры.
Киста — образование в виде пузыря, содержащего жидкость. Образоваться киста может в любой области головы. Несмотря на доброкачественность опухоли, диагностику откладывать нельзя, потому как опухоль может приобрести характер злокачественной.
Какие бывают кисты мозга?
Классификация кисты подразделяется по следующим категориям, и от них могут зависеть размеры кисты:
- Врожденная. Диагностируется у младенцев сразу же после рождения.
- Вторичная. Возникает в результате проведенной операции.
Размеры и признаки
От проявленной симптоматики зависит то, насколько интенсивно прогрессирует болезнь и какого размера достигает новообразование. Но этот фактор не является единственным. Симптомы проявляются в разной степени, зависимо от места расположения кисты и причины, по которой она образовалась.

Размер кисты и проявившиеся симптомы находят своё объяснение в том, что увеличение новообразования влечёт за собой повышение в нём давления жидкости. Размер кисты зависит от:
- наличия инфекции;
- развивающихся в организме аутоиммунных заболеваний;
- патологий сердечно-сосудистой системы хронической формы.
Дети несколько иначе ощущают подобные заболевания.
Взрослые, в свою очередь, страдают от:
- сильных головных болей;
- потери слуха;
- снижения зрительной функции;
- сильной пульсации в височной области;
- появления судорог и онемения конечностей;
- нарушений координации;
- недомогания и слабости;
- рвотных позывов.
Симптоматика может быть выражена в разной степени, на что влияет размер кисты головного мозга. По результатам МРТ, если размер кисты превышает 10 миллиметров в диаметре, происходит закупорка и нарушения оттока ликвора, поэтому необходимо оперативное вмешательство.
Развитие кистозного образования у малыша сопровождается идентичными расстройствами здоровья, как у взрослого человека. Отличие заключается в том, что ребёнок страдает отставанием в умственном и физическом развитии. Такое явление объясняется расхождением костного шва и повышением давления в черепной коробке.
Нередко наблюдается локализация подобного новообразования в части паутинообразной сетки, которая обволакивает собой кору мозгового полушария. Именно мозговые полушария более уязвимы к появлению в них воспаления или повреждению.
Киста головного мозга долгое время имеет способность не проявляться себя и сопровождаться лишь сильной болью, интенсивность которой зависит от её размеров и места расположения. Киста может не прогрессировать в размерах и никак не беспокоить человека, что дает ему возможность жить с ней постоянно и не знать о таком образовании.

Не стоит принимать меры оперативного вмешательства, чтобы не спровоцировать её рост. Лучше проходить качественную и регулярную диагностику, чтобы зафиксировать момент в случае начала её роста.
При установленном диагнозе рекомендуется неукоснительно соблюдать указания врача, и при поступлении рекомендации о необходимости проведения операции – согласиться.
В головном мозге ребёнка зачастую фиксируют одно образование, реже их два и более. В основном, они не требуют терапевтических мер. Образуется киста головного мозга у ребёнка по следующим причинам:
- Врождённые нарушения ЦНС. Наиболее распространённое явление среди детей, которое начинает своё развитие в результате попадания вируса, приёма медикаментов, по причине кислородного голодания, генной мутации;
- Последствия родовой травмы. Имело место сдавливание головы, что привело к нарушению механизма адаптации, нарушению оболочек, костной ткани, внутричерепного содержимого;
- Недостаточное кровообращение. Провоцирует отмирание нервных клеток тканей, что формирует на данном участке кистозную полость;
- Воспаление в коре мозга. Поражения энцефалитом и менингитом.
Все указанные процессы провоцируют патологические нарушения в мозговых тканях ребёнка, приводя к их отмиранию, что служит началом образования кисты, заполненной жидкостью. Такой процесс влияет на расположенные рядом здоровые ткани, и пациент начинает страдать от симптомов.
Расположение патологии на конкретном участке мозга оказывает влияние на те области, работу которых регулирует данный отдел.
Самыми распространёнными симптомами, которые нельзя оставить без внимания, являются следующие.
Свидетельствуют о наличии давления на отделы мозга, где находятся нервные окончания
Увеличен размер головы
Распирание черепа в результате прогрессирующей патологии
Посторонние шумы в ушах
Высокое внутричерепное давление, спровоцированное кистой
Нарушения координации походки и конечностей
Киста расположена в мозжечке
Снижение зрительной функции
Обуславливается сдавливанием зрительного нерва, следовательно, место локализации - мозжечок
Преждевременное половое созревание
Торможение роста и развития ребёнка
Нарушена работа гипофиза
Проявление эпилептических припадков
Образование локализировалось в арахноидальной части мозга
Кроме того, малыши отличаются беспокойством поведения, отсутствием нормального сна, или напротив, повышенной сонливостью и вялостью. Родители младенцев могут понять о присутствии каких-либо отклонений по частому и обильному срыгиванию.
Меры лечения
В основном, кистозные образования в голове успешно диагностируются и прогнозируются, как заболевания, поддающиеся лечению. Диагностированную патологию можно лечить двумя способами:
- Наблюдать. Лечащий врач может выбрать данный метод, если размеры кисты незначительны, отсутствуют сопровождающие симптомы, она не увеличивается в размере. Малышей до года регулярно диагностируют, после диагностика проводится с периодичностью в год;
- Оперативное лечение. Если новообразование увеличивается в размере. Допускается применение паллиативного способа, который предполагает выкачку жидкости из кисты. Самым кардинальным считается вскрытие черепной коробки с удалением кистозного пузыря.
Лечение должно быть назначено немедленно после постановки диагноза. Прежде всего, должна быть установлена и устранена причина, которая послужила началом развития кисты.
Если есть необходимость, врач может назначить проведение антикоагулянтной терапии, чтобы снизить уровень холестерина в крови и привести норму показатели артериального давления. Применяются также методы противовоспалительной аутоиммунной терапии, иммунномодуляторы при наличии аутоиммунных заболеваний.
В случаях, когда консервативная терапия не приносит ожидаемого результата, прибегают к эндоскопическому оперативному лечению.
Киста верхнечелюстной пазухи носа – это патологическое образование, представляющие собой полость, внутри которой находится определенная жидкость. И чем больше такое новообразование, тем больше оно создает неудобств человеку. Однако далеко не каждый знает, какими образом оно появляется и как его нужно лечить. Прежде всего, стоит сказать, что его можно устранить не только с помощью оперативного вмешательство, но и другими средствами. Главное своевременно для этого обратится к врачу.
Что это такое?
Киста – это доброкачественное образование, представляющее собой полость с содержимым. Жидкость может быть гнойной или стерильной.
Это зависит от причины заболевания, его тяжести и длительности. Кисты левой верхнечелюстной пазухи встречаются также часто, как и правой. Чаще всего их можно обнаружить на нижней стенке гайморовой полости.
Важно! Киста никогда не выходит за границы пазухи.
Такую кисту еще относят к истинным. Она образуется в результате нарушения оттока слизи из просвета пазухи. Отечность, воспалительные процессы, закупорка дыхательных путей, гиперпластические или рубцовые изменения слизистой оболочки способные привести к развитию ретенционной кисты.
Когда она образовалась, железа продолжает постоянно секретировать, следовательно, киста продолжает постоянно увеличивать свои размеры. Новообразования такого типа располагаются по наружной стенке пазухи, в изнутри выстланы эпителием цилиндрического типа. Постепенное увеличение размеров кисты приводит к растяжению пазухи, которое сопровождается сильным истончением ее стенок. Ретенционная киста левой верхнечелюстной пазухи ничем не отличается от таковой, расположенной в правой.
К одонтогенным кистам верхнечелюстной пазухи относятся новообразования, которые появляются в результате проникновения инфекции из корней зубов и прилежащих к ним тканей. Чаще всего обнаруживаются кисты следующих видов:
Какие профилактические мероприятия позволят не допустить развития кисты в гайморовой пазухе?
Так как это патологическое состояние провоцируется частыми воспалительными процессами, то в основе профилактики основная роль будет отводиться укреплению иммунного статуса организма.
Поэтому человеку необходимо придерживаться следующих правил и рекомендаций:
Киста гайморовой пазухи не имеет тенденции перерождаться в злокачественную опухоль, но она может снизить комфортность жизни. Особенно это связано с нарушением вдоха и выдоха через нос, так как развитие этого симптома может вызвать внезапную остановку дыхательной функции во время ночного отдыха.
Пациент должен осознавать, что качественная и адекватная терапия может быть назначена только в условиях медицинского учреждения после проведения основных и дополнительных диагностических процедур.
Самолечение и поход знахарям не возымеет эффекта, так как кисту пазухи носа можно окончательно вылечить только с помощью операбельной терапии. На данный момент традиционная и народная медицина не располагает средствами, которые бы ликвидировали кистозную капсулу.
Причины
Основная причина развития кист – это закупорка протоков секреторных желез, выделяющих слизь. При закрытии секрет растягивает стенки протока и постепенно заполняется серозной жидкостью.
Появлению таких выпячиваний способствует ряд факторов:
- хронические воспалительные процессы в области верхнечелюстной пазухи (синуситы):
- наследственность;
- травмы;
- анатомические аномалии костей носа и выводных протоков желез;
- заболевания зубов верхней челюсти и окружающих их тканей.
Известно, что корни зубов верхней челюсти (преимущественно премоляров и моляров), могут вдаваться в дно верхнечелюстной пазухи или отделяться от нее тонкой костной перегородкой. Именно они и приводят к одонтогенным кистам.
Предупрежден — значит вооружен
Избежать появления кист в правой или левой верхнечелюстной пазухе поможет соблюдение простых мер профилактики:
- Следите за состоянием иммунитета, старайтесь на простужаться. В морозную погоду воздерживайтесь от посещений бассейна и занятий спортом на свежем воздухе.
- Заболев ОРВИ, не пускайте болезнь на самотек. Именно вирусные заболевания становятся основной причиной хронических гайморитов, а вслед за ними — и кист.
- Регулярно посещайте стоматолога. Иногда воспаление с корней зубов перекидывается на пазухи.
- После лечения кисты могут появляться снова. Чтобы не допустить рецидива, регулярно наблюдайтесь у отоларинголога. Выясните, в чем причина проблемы. Возможно вам нужно исправить искривленную носовую перегородку или избавиться от полипов.
И помните, лечить любую патологию должен специалист. Домашнее лечение неэффективно и грозит серьезными последствиями.
Симптомы заболевания
Киста верхнечелюстной пазухи проявляется достаточно редко. Ее обнаруживают случайно, после проведения КТ, МРТ или рентгеновского снимка по другому поводу.
При определенном расположении и достаточно больших размерах это образование начинает доставлять большой дискомфорт. Что может указать на его наличие?
В первую очередь, у больного будут наблюдаться следующие признаки:
- ощущение распирания и боли в области расположения кисты;
- слизистые выделения из носа и его постоянная заложенность;
- головные боли. Они могут постоянно мучать больного или возникать периодически под влиянием климатических условий;
- нарушение дыхания. Нарушение дыхания с одной или двух сторон одновременно влияет на качество сна.
Важно! Киста может самопроизвольно разрываться. При этом появляются выделения из носа, которые окрашены в оранжевый цвет. Именно такой оттенок имеет жидкость, которая находилась в полости. Пугаться не стоит, подобная особенность не несет никакого вредя здоровью.
Иногда может присоединяться воспаление, сопровождающееся нагноением.
При этом к описанным выше симптомам присоединяются новые:
- повышение температуры тела;
- насморк с гнойным отделяемым;
- боли в области щек, глаз и зубов;
- слабость и интоксикация организма.
Важно! Размеры образований не всегда оказывают влияние на выраженность клинической картины. Например, киста большого размера, расположенная на нижней стенке может длительно не проявлять себя, а маленькая, находящаяся в области соустья, наоборот, вызывает сильную зубную и головную боль.
Классификация
По характеру отделяемого пазухи выделяют кисты:
- С серозным содержимым — гидроцеле,
- Со слизистым — мукоцеле,
- С гнойным — пиоцеле.
- Ретенционные кисты — истинные кисты, формирующиеся в результате полной или частичной непроходимости выводных протоков желез, вырабатывающих слизь. Причинами их непроходимости являются: отек, закупорка, рубцы или гиперплазия. Железа продолжает функционировать и вырабатывать секрет. Со временем стенки растягиваются, она переполняется и закрывает просвет пазухи. Истинные кисты имеют выстилку из эпителия слизистой оболочки.
- Ложные кисты — это кистоподобные образования, происхождение которых до конца не изучено. Обычно они возникают у мужчин. Возможными причинами псевдокист являются: воздействие аллергенов или инфекционных агентов, а также патология верхних зубов. Ложные кисты образуются в толще слизистой и не имеют эпителиальной выстилки.
- Одонтогенная киста формируется вокруг воспаленного корня верхнего зуба и заполнена гноем. Они бывают радикулярными и фолликулярными. Первые образуются около воспаленного корня кариозного зуба, постепенно прорастают через атрофированную костную ткань челюсти и проникают в пазуху. Вторые возникают из фолликула воспаленного молочного зуба.
По локализации патологии:
- Киста правой пазухи,
- Киста левой пазухи.
Современные методы диагностики
Врач устанавливает диагноз на основании данных, полученных в результате сбора анамнеза и инструментальной диагностики.
В современной медицине используют:
- Рентгенологическое исследование верхнечелюстных пазух. Киста левой верхней челюстной пазухи выглядит как выпячивание округлой формы, расположенное на одной из стенок и имеющее четкие и гладкие контуры.
- Компьютерная томография. Это современный метод, который позволяет оценить внутреннее строение пораженной зоны и выявить патологию любого размера.
- Диагностическая пункция. Это довольно старый и не очень достоверный метод. С его помощью можно выявить только достаточно крупные образования. Подтвердит диагноз жидкость с оранжевым оттенком, так как она является специфической для полости кист.
- Синусоскопия. Этот метод заключается в применении эндоскопа, который вводят в полость пазухи через выводное соустье. Таким образом врач может детально рассмотреть все патологические процессы и при необходимости сразу взять ткани для биопсии или провести лечение.
Диагностические процедуры
Увеличение в размере, как ложной, так и истинной кисты в основном диагностируется при прохождении медицинского осмотра, или если пациент по каким-то причинам производил рентгенографию лицевой части головы.
Рост кистозной капсулы не имеет специфических проявлений, и поэтому для подтверждения диагноза отоларинголог может назначать следующие виды диагностических мероприятий:
- Рентгеновский снимок (во фронтальное и боковой проекции) позволяет с высокой точностью установить расположение кисты в пазухе. На снимке она имеет округлые формы с четко выраженными очертаниями темного пятна. Относительным недостатком этого вида диагностики является невозможность выявить кисты мелкого размера.
- МРТ (магнитно-резонансное исследование) или КТ (компьютерная томография). Данные разновидности диагностических процедур обладают большой информативностью, так как полученные снимки черепной коробки производятся в виде послойных срезов. Это дает возможность установить точное место локализации, структуру и размер кисты.
- Использование методики эндоскопии позволяет не только выявить аномальные изменения эпителия в пазухе, но и произвести забор материала для дальнейшего исследования (биопсии). Кроме этого, одновременно можно производить резекцию кисты на пазухе (если возникает такая необходимость).
- Контрастные вещества применяется при гаймографии. Это позволяет определить очертания и размер разрастания кисты.
При возникновении кисты в придаточных пазухах носа лабораторные исследования крови или мочи не имеют информативной ценности, и поэтому назначаются крайне редко.
Возможные осложнения
Негативные последствия проявляются при воспалительных процессах или при нагноении кисты. В результате развивается гайморит, фронтит, а воспаление может даже распространиться на мягкие ткани.
Самые частые осложнения:
- в полости носа это синусит, хронизация процесса;
- в глазнице могут развиться флегмоны или абсцессы;
- в сосудах головного мозга возможны тромбозы, в том числе и пещеристого синуса;
- из внутричерепных последствий отмечаются менингиты, энцефалиты и абсцессы головного мозга.
Важно! Из-за большого количества серьезных осложнений люди, имеющие такое заболевание, обязаны посещать своего лечащего врача каждые 6 месяцев с целью динамического контроля за образованием.
Профилактические меры
Не существует стопроцентного способа обезопасить себя от появления новообразования. Однако, следуя рекомендациям врачей, можно существенно снизить риск формирования кисты. Необходимо своевременно лечить болезни носа, среди которых выделяют:
- риниты;
- гаймориты;
- синуситы.
Существует мнение, что нежелательные образования в полости носа возникают в связи с аллергическими реакциями. Их проявлений также рекомендуется избегать. Для этого необходимо:
- как можно меньше контактировать с аллергенами;
- принимать антигистаминные лекарственные средства.
Методы лечения
Лечение таких заболеваний, как правило, носит радикальный характер вне зависимости от величины образования.
Важно! Консервативное лечение редко приносит желаемый результат. Оно только позволяет ускорить восстановление после оперативного вмешательства.
В большинстве случаев используются три методики:
- классическая резекция;
- лазерное удаление;
- эндоскопия.
Первые два метода имеют высокую эффективность, но их значительным недостатком является доступ. Они выполняются открытым доступом, который более травматичен для окружающих здоровых тканей.
Вследствие этого сроки восстановления пациента несколько увеличиваются. Эндоскопическое вмешательство не так сильно травмирует ткани полости носа и более безопасно.
Это операция, в процессе которой верхнечелюстная пазуха вскрывается через отверстие в верхней челюсти. После вскрытия слизистую оболочку полностью вычищают от патологических тканей с помощью специальной кюреты.
Операция проводится под наркозом. После полость пазухи дренируется, а пациент остается в стационаре в течение недели.
Микрогайморотомия отличается от классической тем, что операция проводится доступом через нос. В результате объем вмешательства меньше, а скорость восстановления пациента увеличивается.
Это самый современный и наиболее щадящий метод лечения. В полость пазухи инструменты вводятся через соустье и под контролем эндоскопа удаляют образование.
Такой метод меньше травмирует мягкие ткани, что ускоряет срок восстановления больного. Операция проводится под местным обезболиванием.
Послеоперационный период
Восстановление после операции занимает 5–7 дней. В это время применяется терапия антибиотиками, а также проводятся местные мероприятия для обеззараживания носоглотки. Через неделю пациент должен сдать общие анализы и пройти рентгенографию. По результатам исследований делается вывод о продолжении лечения, но в большинстве случаев оно не требуется.
В течение всего послеоперационного периода категорически запрещено:
- подвергать себя активным физическим нагрузкам;
- посещать баню и сауну;
- загорать в солярии;
- применять сосудосуживающие капли;
- плавать в бассейне и открытых водоемах.
Пациенту рекомендуется находиться в состоянии покоя и избегать травмоопасных ситуаций.
Этиология и патогенез
Кисты образуются в носовых пазухах в результате местных воспалительных процессов инфекционной или аллергической природы. Среди них выделяют:
- Хронический ринит различной этиологии,
- Гайморит,
- Полипы,
- Аллергические реакции,
- Искривление перегородки носа,
- Опущение твердого неба,
- Периодонтит.
Железы околоносовых пазух вырабатывают секрет, который выходит на поверхность слизистой по выводным протокам. Отек и другие признаки воспаления способствуют утолщению слизистой и нарушают проходимость выводных протоков.
Пазуха перестает полноценно сообщаться с полостью носа. Слизь, продуцируемая железой, не находит выхода, накапливается, давит на стенки, которые постепенно растягиваются. Так формируется патологическое образование – киста.
Киста головного мозга представляет собой полую структуру не онкологической природы, дислоцированную во внутренних тканях ЦНС или в её оболочках и заполненную цереброспинальной или иной жидкой средой. Это образование диагностируются как у взрослых так и у детей, имеет изменяющиеся симптомы и разные схемы лечения.

Что это за образование и чем опасно
Подобная киста в голове имеет код по МКБ 10 G93 (другие поражения головного мозга).
Иногда новообразования выглядят как опухоли, поэтому требуется тщательная дифференциальная диагностика. Для уточнения назначается специальное региональное МРТ.
Более чем в половине всех случаев киста ЦНС обнаруживается случайно при общем МРТ головного мозга.
Размеры кист сильно изменчивы:
Такая патология представляет опасность, но потенциальную.
Все зависит от двух факторов:
- диаметр;
- дислокация, расположение.
Примерно в 70% из всех случаев новообразование имеет бессимптомное или субклиническое течение (отсюда и высокий процент случайных обнаружений при медосмотре).
Механизм развития патологической манифестации базируется также на двух моментах:
- киста сдавливает окружающие ткани ЦНС — пережимаются сосуды, нарушается кровоснабжение, изменяются нейронные связи;
- новообразование само по себе занимает определенный объём, на месте которого в норме должна быть нервная ткань.
Обычно симптоматика не сильно выражена и не представляет опасности для жизни.
Но иногда, при крупной кисте, может произойти:
- отек головного мозга;
- внутримозговое кровоизлияние;
- деструкция жизненно важных зон в результате недостаточности кровоснабжения (ишемия).
Кто в группе риска
Киста головного мозга у ребенка в настоящее время диагностируется примерно у 30% новорожденных. Малышам с каждым пятилетием последние лет 30 подобный диагноз ставят всё чаще.
Специалисты связывают это:
- с ухудшением условий экологии;
- с распространением вирусных инфекций;
- рост потребления населением продуктов фармацевтической промышленности.
У взрослого человека данное новообразование обнаруживается реже, чем у младенца (примерно 10%).
Киста у плода во время беременности, в рамках наступления подобного случая, происходит в результате:
- тератогенного воздействия, например, антибиотиков (тетрациклины, сульфаниламиды);
- при внутриутробном заражении (например, вирусом Эпштейна-Барр, цитомегаловирусом).
То есть в группе риска находятся женщины с хроническими инфекциями, включая ЗППП.
Классификация
По основной классификации все кисты делятся на:
- врожденные;
- приобретенные.
Врождённые кистозные структуры в головном мозгу формируются в антенатальный период (от момента образования зиготы до завершения беременности).
Врождённая церебральная киста симптоматически проявляет себя чаще в возрасте 30-55 лет, реже в юношеско-подростковом возрасте и практически никогда в детском возрасте.
Существующие врожденные варианты:
По локализации такие новообразования делятся на две большие группы:
- арахноидальная киста;
- внутримозговая киста.
Первая располагается в оболочках мозга, вторая — во внутренних тканях мозга.
- Арахноидальная форма дислоцируется в мозговых оболочках (паутинных оболочках).
— Формируется за счет накопления цереброспинальной жидкости в очагах воспаления оболочек.
— Часто её обнаруживают в височной области.
— Арахноидальное образование бывает приобретённое и врождённое. - Внутримозговая (ретроцелебеллярная) форма образуется на месте некроза участка внутренней структуры мозга.
— В качестве примера подходит перивентрикулярная киста ЦНС.
— Бывает и арахноидальная ретроцелебеллярная киста, когда образование регистрируется в межоболочковом пространстве.
Основная классификация приобретенных кист включает 6 разновидностей:
- посттравматическая;
- эхинококковая (паразитарная);
- постинсультная;
- постишемическая;
- постинфекционная;
- возрастная.
Иногда выделяют постгеморрагическое кистозное поражение, но это не слишком корректно, поскольку кровоизлияние в мозг может быть и при инсульте, и при механической травме.
- Посттравматическая форма.
— Возникает вследствие механического повреждения, черепно-мозговой травмы.
— Появляется в результате образования регионального отека мозговой ткани. - Эхинококковая кистозная форма.
— Возникает в результате заражения человека одним из видов ленточных червей эхинококком.
— Попав в ЖКТ, личинки эхинококка проходят через стенки кишечника и через систему воротной вены попадают в кровоток, а оттуда разносятся по организму.
— Чаще всего они формируют кистозные очаги в печени, но могут попадать и в мозг.
— В головном мозгу личинка поражает эпифиз (шишковидная железа).
— Также киста пинеальной железы может возникать при закупорке канала, выводящего вырабатываемый эпифизом мелатонин. - Постишемическая и постинсультная кисты часто взаимосвязаны.
— Они возникают на фоне регионального нарушения кровообращения.
— Недостаточность кровоснабжения приводит к хроническому кислородному голоданию.
— Нейроны начинают отмирать, возникают очаги микронекроза.
— Если ишемическое поражение оказалось обширным, то отмечаются кистозно глиозные изменения головного мозга.
— Когда формируется не одно образование, а несколько структур, напоминающих виноградную гроздь.
— Ишемической природы является субэпендимальная форма, когда зона желудочков испытывает недостаток в кровоснабжении. - Постинфекционная кистозная форма.
— Может развиться в результате инфекционного отека тканей головного мозга, а также из-за повреждения нейронных структур инфекцией.
— Таким возбудителем могут стать менингококки, вирус клещевого энцефалита, клещевой боррелиоз (болезнь Лайма). - Среди патологий, возникающих вследствие возрастных патологий, например, атеросклероза, наиболее известна лакунарная киста.
— Дислоцируемая в зоне варолиева моста или подкорковых узлов (очень редко – мозжечок).
- Посттравматическая форма.
Локализации новообразований головного мозга сильно различаются:
По содержимому эти патологические структуры делятся на:
- Ликворные кисты.
— Содержит внутри цереброспинальную жидкость, которая постоянно обращается в желудочках головного мозга, выполняя функции поддержки внутричерепного давления, электролитного тканевого баланса, трофики и метаболизма. - Слизисто-гнойные.
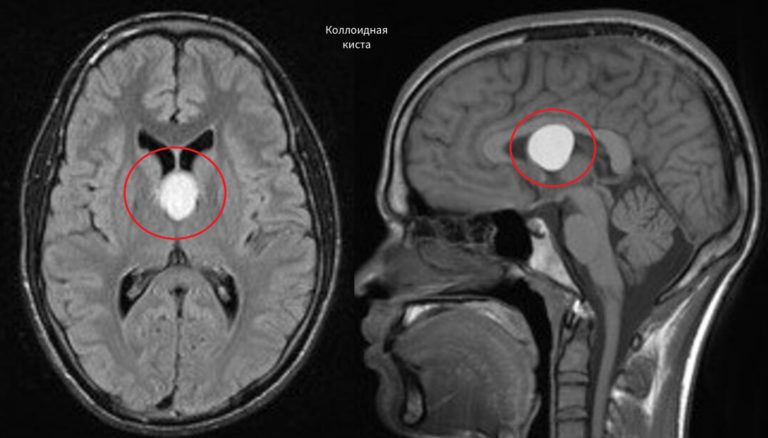
— Типичным примером будет киста клиновидной пазухи носа (основной пазухи головного мозга). - Коллоидальная форма.
— Содержит белковую желеобразную массу, наполненную нейроэпителиальными и эндодермальными клетками.
— Возникает внутриутробно, предположительно, по причине генетических аномалий, определяется в третьем желудочке. - Эхинококковая киста.
— Наполнена, в основном, продуктами жизнедеятельности паразита. - Тератома.
— Наполнена кусочками эпителиальной и прочих тканей, и даже зачатками органов, так как является рудиментом паразитического близнеца.
Основные причины
Врожденная киста головного мозга начинает формироваться не ранее 4-ой недели. Другой пик уязвимости наступает в середине второго триместра.
- тератогенное воздействие фармацевтических препаратов — это антибиотики, некоторые антидепрессанты (соли лития, Диазепам), противоэпилептические (Фенобарбитал, Этосуксимид), гипотензивные (Хлоротиазид);
- заражение плода инфекцией от матери через гематоплацентарный барьер (хронические вирусные инфекции, типа различных видов вируса герпеса);
- неблагоприятные экологические факторы (химическое и радиационное загрязнение региона проживания);
- вредные факторы в образе жизни матери (курение, злоупотребление алкоголем);
- внутриутробная или родовая асфиксия ребёнка;
- нарушение кровообращения через гематоплацентарный барьер и как следствие – ишемия тканей плода;
- генетические дефекты;
- определённое значение имеет и психосоматика матери – регулярные стрессы не идут на пользу и будущему младенцу.
Приобретённые (вторичные) кисты возникают в результате иных факторов воздействия:
При этом признаки кистозного образования в мозге могут быть совершенно одинаковыми как для врождённой, так и для приобретённой кисты.
Симптомы заболевания

Симптомы кисты головного мозга проявляются далеко не всегда. Выраженность симптоматики зависит от двух пунктов: размер и место.
- головные боли, не купирующиеся обезболивающими средствами;
- онемения конечностей, судороги и парезы;
- спонтанные головокружения и дезориентация в пространстве;
- приступы тошноты и рвоты, которая не улучшают состояние;
- нарушения сна;
- психоэмоциональные нарушения (неврозы, тревожные состояния, эмоциональная нестабильность);
- ощущение давления и пульсации внутри головы;
- ухудшение памяти.
Ни один из перечисленных симптомом не является однозначным указателем на наличие образования. Необходимо стойкое присутствие хотя бы 3-4 симптомов, чтобы дать предварительный диагноз.
Особенности диагностики
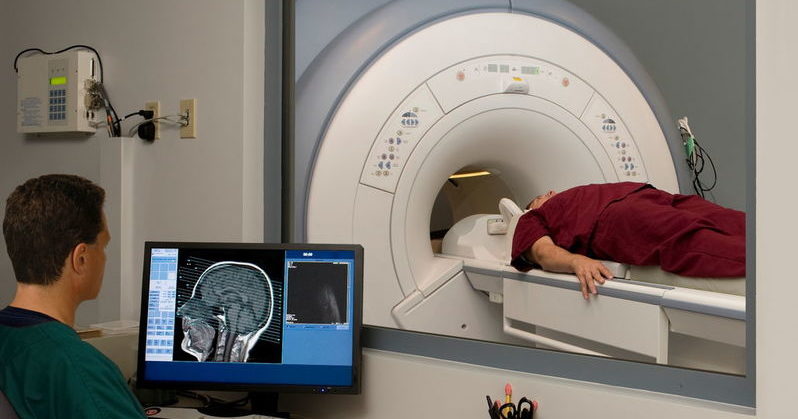
Стандартные методы (анализ крови и пр.) и даже функционально-диагностические методы (аудиометрия, визиометрия, периметрия, офтальмоскопия) здесь не являются достоверными.
- УЗИ может показать изменённую эхогенность, но этого недостаточно.
- Также к УЗИ прибегают для выявления некоторых видов кист в пренатальный период.
- Энцефалография способна зарегистрировать повышенное давление.
Но только МРТ головного мозга и КТ являются окончательно достоверными нейровизуализирующими диагностическими методами.
На МРТ кистозное образование можно визуально локализовать с высокой точностью, а также определить тип кисты. Однако исследование в рамках дифференциальной диагностики лучше проводить с контрастированием. Т.к. только опухоли склонны к накоплению контрастного вещества.
Дополнительно могут провести доплерографию для оценки состояния сосудов ЦНС. Новорожденным младенцам кисту выявляют с помощью нейросонографии.
Способы лечения
Лечение кисты в голове далеко не всегда необходимо. При диагностировании подобной структуры в мозгу выбирается выжидающая тактика с регулярным наблюдением, включая самонаблюдения пациента.
По данным статистике 70%-75% всех образований в головном мозге:
Медицинская помощь требуется только в особых случаях:
- нетипичный вариант, например, тератома головного мозга;
- новообразование уже в момент диагностирования крупное;
- активно прогрессирует в размерах;
- произошёл разрыв;
- киста угрожает работе каких-то центров головного мозга;
- пациента длительное время мучает тяжёлая симптоматика, включая развитие гидроцефалии.
Поскольку речь идёт о медицинском вмешательстве в область ЦНС, то в определённых случаях приходится пользоваться услугами зарубежной медицины. Например, лечение в Германии и Израиле.

Без операции избавиться от кистозного образования довольно сложно. Киста может самопроизвольно рассосаться, но ни один врач не скажет с уверенностью, является ли это результатом медикаментозной терапии, или новообразование исчезло бы и так.
В данном случае прибегают к препаратам:
- для нормализации АД (Каптоприл, Тенокс, Профлосин, Конкор, АД-баланс);
- для снижения сосудистых спазмов (блокатор кальциевых каналов Циннаризин);
- снижение холестерина низкой плотности (Симгал, Нолипрел, Розукард);
- против тромбов (Берлиприл, Престариум, Лизиноприл);
- БАДы для мозга (типа Гинкго Билоба), но их эффективность не доказана.
Лечение кисты головного мозга народными средствами, вообще говоря, не рекомендовано. Ведь даже фармацевтические средства будут бесполезны в большинстве случаев. Травяные компрессы на лоб, отвары травяных сборов, втирания – всё это поможет ослабить неприятную симптоматику, но на саму причину вряд ли повлияет.
Народная медицина может быть рекомендована как вспомогательная мера в послеоперационный период.
Так, внутричерепное давление хорошо снижают водные настои спаржи, полевого хвоща, чёрной бузины, фиалки.

Удаление данного новообразования – прерогатива нейрохирурга. Здесь очень много решающих факторов:
- размеры кисты;
- её дислокация;
- её этиология;
- динамика развития.
Всё это влияет на выбор методики хирургического вмешательства:
- Если новообразование создаёт критически высокий уровень внутричерепного давления, то потребуется срочное наружное вентрикулярное дренирование.
- Если произошёл разрыв патологической структуры, необходимо радикальное иссечение кисты, для чего проводится трепанация.
— Также трепанация является обязательным выбором, если киста оказалась паразитарной или тератомой с множеством жёстких включений. - Эндоскопия в данном случае это основной способ хирургического вмешательства, когда операция по удалению кисты головного мозга плановая.
— Такой вариант операции имеет самую низкую степень травматичности – аспирация происходит через небольшое фрезевое отверстие в черепе.
— Эндоскопический прокол кистозной структуры может быть противопоказан пациентам имеющим проблемы со зрением.
— Дополнительно могут установить соединения с естественными ликворными полостями мозга, что предупредить рецидив. - Для этого же производят шунтирование, которое бывает необходимо при высоком риске повторного заполнения кистозной полости.
— Здесь устанавливают отвод (дренаж) путём кистоперитонеального шунтирования, когда жидкость патологии уходит в брюшную полость по шунту. - В современной медицине прибегают к использованию гамма-ножа (лазер).
— Метод хорош тем, что не предполагает классической хирургической инвазии.
— Лазер действует угнетающе на прогрессирующие новообразования.
Необходимо повторить, что хирургическое вмешательство всегда рассматривается как вынужденная мера. Сам по себе диагноз в рамках G93 не предполагает какого-то целенаправленного лечения.
Основная уязвимость в послеоперационный период обусловлена риском инфекционного заражения. Это надо учитывать.
Восстановительная программа подразумевает следующие мероприятия:
- рефлексотерапия;
- посещение нейропсихотерапевта;
- ЛФК (лечебная физкультура);
- лечебный массаж;
- приём препаратов, снимающих отёк и способствующих рассасыванию гематом.
Время восстановительного периода индивидуальна для каждого больного.
Берут ли в армию с кистой
При таком диагнозе возможен полный медотвод, либо отсрочка от армии.
- стойкое повышение внутричерепного давления;
- неврологические нарушения;
- патологии вегетососудистой системы;
- хронические головные боли и периодические проблемы со сном.
Дадут ли инвалидность
Такой диагноз не является поводом для инвалидности. Инвалидность устанавливается только в случае стойких нарушений, когда пациент частично или полностью становится нетрудоспособен.
Противопоказания
Противопоказания при кисте головного мозга являются спорными, так как у всех данное заболевание может проявляться по-разному.
Основные врачебные предостережения таковы:
- спорт при кисте не противопоказан, но необходимо избегать чрезмерных нагрузок (только лёгкие, умеренные) и тех видов спорта, где высок риск серьёзных ЧМТ: бокс и большинство прочих единоборств (исключая, пожалуй, только ударные стили с запретом на удары в голову), альпинизм и скалолазание, экстремальные виды спорта;
- необходимо избегать перегревов (например, в летнюю жару);
- надо отказаться от курения, а потребление алкоголя свести к минимуму;
- минимизация стрессов и достаточный сон.
Соблюдение противопоказаний является частью профилактических мер.
Заключение
Читайте также:

