Морфология гистиоцитарная саркома матки
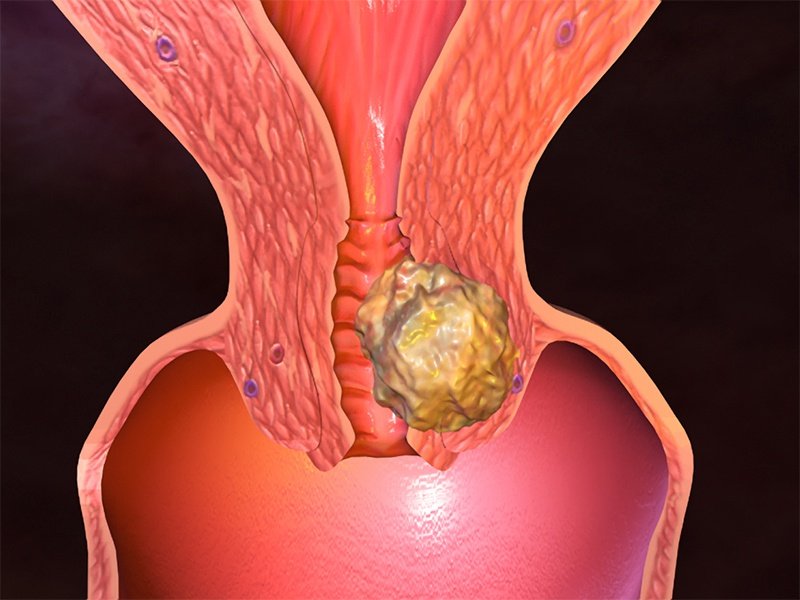
Саркома матки представляет собой довольно редко встречающуюся злокачественную опухоль, локализованную на шейке или теле органа. Новообразование формируют недифференцированные стромальные клетки эндометрия и миометрия. Данная онкопатология может поражать женщин любого возраста, однако на порядок чаще она диагностируется у девочек, что объясняется дисэмбриогенезом.
Саркома матки является высокозлокачественной опухолью, для лечения которой требуется комплексный подход. Ранняя диагностика увеличивает шансы на устранение новообразования, сохранив при этом детородную функцию женщины.
Поздняя диагностика даже при комплексном лечении имеет неблагоприятный прогноз, поэтому важно своевременно выявить заболевание.
Причины развития саркомы матки
Этиология и патогенез заболевания на сегодняшний день досконально не изучены, однако, по мнению специалистов, ведущая роль в возникновении саркомы матки принадлежит дисэмбриоплазии – аномалии развития органов половой системы у девочек, которая не сопровождается нарушением репродуктивной функции.
Помимо этого, подобное новообразование может быть обусловлено рецидивирующими травмами, провоцирующими пролиферативные процессы в реферирующих тканях.
Зачастую развитие саркомы происходит вследствие другого патологического состояния в матке. Более, чем в половине случаев заболевание является следствием озлокачествления фибромиомы и других новообразований доброкачественного характера.
Развитие саркомы матки может быть связано с воздействием следующих неблагоприятных факторов:
- диагностических выскабливаний;
- родовых травм;
- абортов;
- патологического разрастания эндометрия;
- полипов;
- наркотической и алкогольной зависимостей;
- вирусных инфекций;
- нейроэндокринных расстройств;
- радиационного облучения;
- хирургического прерывания беременности;
- проживания в экологически неблагоприятных зонах;
- длительного стажа курения;
- работы на вредных производствах.
Классификация саркомы матки
Согласно гистогенетической классификации Бохмана саркома матки имеет несколько разновидностей:
- лейомиосаркома матки (перерождается из миомы матки);
- эндометриальная стромальная саркома матки (прогноз наиболее благоприятный);
- аденосаркома матки (карцинома) - саркома матки, диагностируемая наиболее часто;
- гетерологическая (смешанная) мезодермальная саркома;
- другие виды злокачественных опухолей (в том числе неклассифицированные).
В соответствии с клеточной морфологией саркома матки может быть:
- мышечно-клеточной;
- фибробластической;
- полиморфноклеточной;
- веретеноклеточной;
- круглоклеточной;
- гигантоклеточной;
- многоклеточной.
Саркома матки: симптомы и признаки
Как у любого другого злокачественного образования, саркома матки проходит четыре стадии своего развития. То, насколько выражены симптоматические проявления зависит от степени распространенности злокачественного процесса.
- На первой стадии обнаруживается саркома незначительных размеров, локализованная в мышечном слое матки. Метастатический процесс отсутствует.
- На второй стадии злокачественного процесса опухоль ограничивается телом и шейкой матки, не выходит за пределы органа.
- На третьей стадии онкологического процесса ткани саркомы прорастают за пределы органа. Как правило, опухоль распространяется на органы малого таза. В некоторых случаях обнаруживаются вторичные метастатические опухоли, локализованные в отдаленных органах.
- На четвертой стадии злокачественного процесса наблюдается выход саркомы за пределы малого таза и её распространение на органы брюшной полости. Позднее обнаружение онкопатологии чаще всего грозит неблагоприятным исходом.
Саркома матки, симптомы и признаки которой долгое время практически отсутствуют, считается довольно коварным заболеванием.
К первым симптомам данной онкопатологии относят нарушение менструального цикла. Помимо этого, женщины могут жаловаться на появление достаточно слабых болевых ощущений преходящего характера.
На фоне развития данной опухоли с высокой степенью злокачественности могут присоединяться инфекции.
Для поздних стадий саркомы матки характерно появление признаков железодефицитной анемии, постоянной слабости, выраженных признаков интоксикации, резкого снижения массы тела. Практически у всех женщин с саркомой матки четвертой стадии развивается асцит брюшной полости.
При распространении метастатического процесса в легкие часто отмечается развитие плеврита. Вследствие поражения печени метастатическими опухолями появляется желтуха, нарушаются функции органа.
При возникновении метастазов в позвоночнике у женщин появляются боли, подобные радикулиту. Прострелы отмечаются в любом из отделов позвоночного столба, что зависит от локализации метастатических опухолей.
Саркома матки: диагностика
Часто саркому матки обнаруживает врач-гинеколог при проведении планового осмотра либо на поздних стадиях развития при наличии уже выраженной симптоматики, появление которой обусловлено разрастанием онкологического процесса в смежные органы. Первые признаки заболевания должны стать поводом немедленного обращения к врачу.
В первую очередь врач собирает анамнез, также женщине назначается проведение гинекологического осмотра, клинико-лабораторных анализов и инструментальных исследований:
- ультразвукового исследования матки;
- аспирированной биопсии;
- гистологического анализа полученного биоптата;
- соскоба эндометрия;
- гистероскопии;
- лимфографии;
- ангиографии;
- урографии;
- ренографии;
- хромоцистоскопии;
- ирригоскопии;
- рентгенографии легких;
- ультразвукового исследования печени;
- ректороманоскопии.
Саркома матки: лечение
Наиболее высокие результаты лечения подтвержденной саркомы матки достигаются благодаря проведению комбинированной терапии.
При обнаружении заболевания на начальной стадии имеется возможность сохранения матки, следовательно, и репродуктивной функции женщины, поэтому для лечения саркомы в данных случаях применяются щадящие методы.
Запущенные случаи требуют расширенной экстирпации матки с придатками и лимфоузлами, очагами инфильтрации. Помимо того, при таких неблагоприятных вариантах зачастую необходимо проведение резекции смежных органов, пораженных саркомой матки.
Хирургическое лечение заболевания, диагностированного на последних стадиях развития, малоэффективно без удаления метастатических узлов, появление которых провоцировала саркома матки. Прогноз выживаемости после операции по удалению метастаз из печени и легких почти всегда неблагоприятный.
Кроме хирургических методов, комплексное лечение саркомы матки включает в себя лучевую терапию, а в некоторых случаях дополняется химиотерапией.
Медикаментозная терапия проводится с применением следующих препаратов:
- фторурацила;
- доксорубицина;
- винкристинома;
- циклофосфана;
- дактиномицина.
Химиотерапевтическое лечение не гарантирует полного устранения злокачественных клеток, однако способствует значительному облегчению состояния больных.
Данный метод применяется как паллиативный, чаще всего – при развитии рецидивов высокозлокачественного образования в матке.
Саркома матки: прогноз жизни
При обнаружении онкопатологии на первой стадии развития пятилетняя выживаемость составляет около 50%.
У женщин с саркомой матки, диагностированной на второй или третьей стадии развития срок пятилетней выживаемости, в среднем, составляет от 40 до 45%.
При поздней диагностике заболевания и отсутствии адекватного лечения пятилетняя выживаемость, как правило, не более 10%.
Вероятность полного выздоровления значительно выше, если это высокозлокачественное новообразование матки было выявлено до метастатического поражения других органов.
Саркома матки: профилактика
На сегодняшний день специфических методов профилактики саркомы матки не разработано.
Предупредить развитие данного онкологического заболевания можно, соблюдая правила личной гигиены и не пренебрегая регулярным прохождением плановых обследований у гинеколога.
Благодаря этому значительно снижаются риски возникновения саркомы матки, повышается вероятность раннего выявления злокачественной опухоли, что улучшает прогноз при условии немедленного начала проведения комбинированного лечения.
Для того чтобы предотвратить запуск и прогрессирование патологического процесса необходима своевременная терапия инфекционных заболеваний органов малого таза.
Для того чтобы продолжать полноценную жизнь, исключив вероятность развития злокачественных опухолей, женщине необходимо вести здоровый образ жизни и навсегда забыть обо всех вредных привычках.
Кроме того, женщина должна соблюдать правила здорового питания, заниматься физкультурой и контролировать свой вес, так как повышенная масса тела оказывает негативное влияние на гормональный фон женского организма, что может стать причиной злокачественного перерождения тканей.
Клиника онкологии Юсуповской больницы в Москве предоставляет услуги по качественной диагностике и эффективному лечению злокачественных опухолей любой локализации. Современное высокотехнологичное оборудование клиники позволяет достичь максимально точных результатов диагностики в кратчайшие сроки, что дает возможность врачам своевременно начать лечение с применением новейших методик, на практике доказавших свою высокую эффективность и успешно применяющихся в ведущих мировых медицинских центрах.
Для пациентов Юсуповской больницы созданы все условия для комфортного пребывания в стенах стационара клиники: оборудованы уютные палаты, организовано сбалансированное питание, обеспечивается круглосуточная поддержка высококвалифицированного медицинского персонала.
- редкая опухоль мононуклеарных фагоцитов. А.И. Павловская с соавт. (1992) подробно описали собственное наблюдение. Характеризуется диффузным разрастанием крупных клеток с обильной цитоплазмой, с полиморфными ядрами, часть которых - бобовидной формы с 1-2 ядрышками, с высокой митотической активностью и способностью к фагоцитозу [преимущественно эритроцитов]. Этот тип мезенхимальных новообразованией выделен из группы крупноклеточных лимфосарком (лимфобластной и иммунобластной), для обозначения которых H.
При иммуногистохимическом исследовании в подавляющем большинстве злокачественных клеток обнаружен виментин при отсутствии цитокератина, который обычно присутствует в нормальном многослойном плоском эпителии. Кроме того, в клетках обнаруживается альфа-1-антихимотрипсин, но нет белка S-100 и отсутствует общий лейкоцитарный антиген.
Ультраструктура. При электронной микроскопии злокачественные клетки имеют короткие и широкие отростки: в цитоплазме - митохондрии, аппарат Гольджи, многочисленные лизосомоподобные гранулы.
Выделены два типа поражений: диффузные подслизистые эндобронхиальные инфильтраты и солитарные образования в стенке трахеи. Первый тип встречается при генерализации лимфомы, второй тип - ограниченный локальный процесс. Предоперационная диагностика трудна, однако характер поражения можно предположить при цитологическом анализе смыва из бронхиального дерева, при котором у 67% больных выявляются лимфомные клетки [Poletti V. et al., 1995].
От травматичных диагностических процедур может избавить иммунофенотипирование цитологического материала. Появились сообщения об успешной диагностике эндотрахеальной лимфомы с помощью компьютерной томографии [Gollub M.J., 1995]. Наиболее часто сопутствующее поражение легкого приходится дифференцировать с лейкозом, лимфогранулематозом, карциноматозным лимфангитом, лучевым фиброзом. В крайнем случае приходится проводить диагностическое лечение диуретиками, антибиотиками [W.B. Davis и соавт., 1987; E. Dinkel et al., 1990; A.N. Eliasson et al., 1990].
Макроскопически очаги поражения представляют собой розовато-белую опухоль с консистенцией рыбьего мяса без четкой границы. Имеется склонность к перитрахеальному распространению. Обычно поражены лимфатические узлы.
Гистологическая характеристика. Стенка трахеи инфильтрирована лимфоидными клетками (лимфобластами, пролимфоцитами, лимфоцитами). Клеточный состав может быть мономорфным, либо смешанным в зависимости от морфологического варианта опухоли. При неходжкинских лимфомах высокой степени злокачественности отмечается атипия ядер, патологические митозы, кариорексис. В ряде случаев возникают трудности в дифференциальной диагностике с мелкоклеточным раком, рабдомиосаркомой, круглоклеточной саркомой.
Пролиферирующие клетки довольно быстро образуют солидную массу. В сосуды опухоль обычно не прорастает, но может сдавливать их просвет. S.L. Saltzstein (1963), F. Quiz (1963), собрав опубликованные материалы по злокачественным лимфомам дыхательных путей в дополнение к собственным наблюдениям, выделили группу локализованных поражений с благоприятным прогнозом после радикального удаления и пришли к выводу, что это не истинные лимфомы, а реактивная лимфоидная пролиферация - псевдолимфомы. Несмотря на интенсивное изучение, проблема диагностических критериев злокачественных лимфом и псевдолимфом трахеи остается на повестке дня.
Таблица 20. Отличия псевдолимфом от злокачественной лимфомы
(по M.N.Koss et al.,1983; H.Spencer,1985 )
2. Бластные клетки отсутствуют
3. Определяются герминальные центры
4. Иногда удается выявить парамиелоид
5. Инвазия бронхиального хряща не выявляется
6. Инвазия сосудов отсутствует
7. Лимфатические узлы корня не поражены
8. Плевра обычно не поражена
9. Поликлоновая пролиферация по данным иммунологического типирования
2. Бластные клетки могут присутствовать
3. Герминальные центры отсутствуют
4. Парамиелоид отсутствует
5. Инвазия бронхиального хряща выявляется
6. Может быть инвазия сосудов
7. Лимфатические узлы корня поражены
8. Плевра проращена опухолью
9. Моноклоновая пролиферация по данным иммунологического типирования
Решающее значение для дифференциальной диагностики лимфом и псевдолимфом трахеи имеют четыре признака: поражение лимфатических узлов средостения, инвазия соседних органов, цитологические признаки высокой злокачественности, моноклональность клеток. По морфологическим критериям, не прибегая к иммунофенотипированию, практически невозможно отличить лимфоцитарную и лимфоплазмоцитарную лимфому трахеи от псевдолимфомы. Многие авторы подчеркивают, что при оценке факторов прогноза при лимфомах легкого нельзя ориентироваться только на гистологические данные. Приходится учитывать и другие прогностические факторы (возраст, стадию, наличие интоксикации и др.) [K.Y.Merch и соавт.,1983].
С другой стороны опыт показывает, что при оценке прогностических факторов, в первую очередь следует оценивать не только гистологический тип лимфомы и форму роста неходжкинской лимфомы. HermanD.P. etal. (1984) описали гистологически подтвержденную умеренно дифференцированную эндобронхиальную лимфосаркому в виде диссеминации по трахео-бронхиальному дереву. После 10 курсов химиотерапии опухоль исчезла.
Поражение трахеи возможно также при хроническом лимфолейкозе в развернутой клинической стадии заболевания, что наблюдается однако крайне редко. Лейкемические лимфоциты инфильтрируют стенку трахеи и бронхов, что приводит к обструкции их, развитию ателектазов и инфекционных осложнений. Лучевая терапия и стероиды дают лишь временный эффект, прогноз заболевания резко ухудшается [Chernoff A., et al., 1984].
Лейомиосаркома злокачественная мышечно-клеточная опухоль. Растет чаще интрамурально, может возникнуть в предсуществовавшей лейомиоме (чаще в центральных отделах одного из узлов множественной лейомиомы) или возникнуть непосредственно из мышечной ткани стенки матки. Часто обнаруживают некрозы и кровоизлияния. Гистологически аналогична соответствующей опухоли мягких тканей.
Эндометриальная стромальная саркома встречается значительно реже, чем лейомиосаркома. Возраст больных в среднем на 10 лет моложе, чем при лейомиосаркоме, и составляет в среднем 45 лет. Выделяют 3 варианта опухоли.
Первый вариант истинная эндометриальная стромальная саркома — может наблюдаться в двух формах: отграниченной (полиповидной), которая исходит чаще из дна матки; диффузной, захватывающей всю или большую часть эндометрия. Макроскопически опухоль мягкая, серовато-белого цвета с кровоизлияниями и обширными участками распада, местами инфильтрирующим ростом в миометрии. Прогноз плохой.
Эндометриальную стромальную саркому следует отличать от псевдосаркоматозной реакции стромы (стромальной гиперплазии) эндометрия, которая, хотя и очень редко, может наблюдаться в результате лечения железисто-кистозной (железистой) гиперплазии гестагенами. В таких случаях клетки стромы становятся крупными, ядра полиморфными и гаперхромными, а железы атрофичными. Подобная же картина в редких случаях может обнаруживаться в строме очагов внутреннего и наружного эндометриоза при длительном лечении его гестагенами. От истинной саркомы эти изменения отличаются отсутствием митозов. Редко, хотя и чаще, чем после гормональной терапии, может возникать очаговая стромальная гиперплазия эндометрия как результат длительного применения оральных контрацептивов.
Аденоматоидная опухоль относится к доброкачественным новообразованиям. Макроскопически опухоль овоидная, желтоватого цвета, чаще до 2—3 см в диаметре, располагается в наружной части миометрйя, в боковых отделах матки и/или в области ее дна. В части наблюдений приобретает лимфангиоматозный вид. Опухоль состоит из тубулярных структур неправильной формы. Цитоплазма клеток не содержит липиды, ШИК-отрицательна. Новообразование аналогично таким же опухолям маточных труб и яичников.
Смешанная мюллерова опухоль встречается редко, в любом возрасте, но чаще в постменопаузе. Опухоли полипозного или дольчатого вида чаще исходят из слизистой оболочки дна матки, заполняя ее полость. Опухоль отличается мягкой консистенцией, белесоватым цветом, располагается на широком основании; по периферии ткань ее в состоянии отека и распада, с наличием кровоизлияний. Большая часть этих опухолей является высокозлокачественной. В зависимости от гистологического строения выделяют 2 основных типа опухолей—карциносаркома и мезодермальная смешанная опухоль.
Карциносаркома эндометрия представлена элементами рака, главным образом аденокарцивомой (но могут быть и другие формы карцином), и саркомы. Опухоль отличается глубоким инфильтрирующим ростом в миометрий. Саркоматозные элементы обычно преобладают над раковыми. Их клетки разной формы и величины с гаперхромными уродливыми ядрами, многочисленными фигурами митозов, в том числе патологических. Раковые клетки, смешиваясь с саркоматозной тканью, могут быть приняты за мезенхимальные.
Мезодермальная смешанная опухоль (гетерологичная мезодермальная опухоль)—основной ее тканью является эмбриональная саркоматозного характера, отличающаяся склонностью к миксоматозному превращению. Представлена часто звездчатыми и округлыми атипичными клетками. Митозы единичные. В составе опухоли встречаются ткани, являющиеся производными эмбриональной мезодермы: гиалиновый хрящ, поперечно исчерченная мышца, жировая, костная и другие ткани. В этих опухолях можно встретить участки, построенные преимущественно по типу эмбриональной рабдомиосаркомы. Эмбриональные рабдомиобласты богаты эозинофильной цитоплазмой с крупными гаперхромными ядрами. Кроме злокачественного варианта мезодермальных смешанных опухолей выделяют и доброкачественные.
Описан также другой вариант смешанной мюллеровой опухоли, названный мюллеровой аденосаркомой матки. Отличительная особенность—наличие в составе опухоли, основой которой является гомологичная саркоматозная ткань, морфологически зрелых эпителиальных элементов, что отличает аденосаркому от карциносаркомы. Прогноз аденосаркомы лучше.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Саркомы – это группа различных по клиническим и морфологическим признакам злокачественных новообразований, которые происходят из любых неэпителиальных тканей. В этом заключено основное отличие саркомы от рака, ростком которого являются эпителиальные клетки.
Риск возникновения данного заболевания повышается при некоторых генетических патологиях:
- синдром базальноклеточных невусов;
- синдром Вернера;
- синдром Гарднера;
- туберозный склероз;
- кишечный полипоз т.д.
А болезнь Реклингхаузена, или нейрофиброматоз 1 типа, является наиболее распространенным наследственным заболеванием, которое осложняется опухолевыми процессами. При этой патологии нейрофибросаркомы возникают примерно в 15% случаев. Описаны также случаи возникновения саркомы в зоне воздействия ионизированного излучения, как патологического, так и с лечебными целями.
Гистоморфологическая классификация сарком
Зачастую точно определить, из какой именно ткани возникла конкретная опухоль, довольно сложно. Кроме того, выделяется большая группа опухолей, которые имеют неясный гистогенез.
Наиболее часто диагностируются фибросаркомы, липосаркомы и рабдомиосаркомы. Вторыми по частоте встречаемости следует злокачественная гистиоцитарная саркома мягких тканей и саркомы неясного генеза. Ангиосаркомы, синовиальные саркомы, злокачественные шванномы, лейомиосаркомы и прочие типы наблюдаются редко.
Опухоли жировых тканей
Промежуточные (местно-агрессивные) формы:
- атипичный липоматоз;
- высокодифференцированные липосаркомы.
Злокачественные формы:
- недифференцированные липосаркомы;
- миксоидные липосаркомы;
- круглоклеточные липосаркомы;
- полиморфная липосаркома;
- липосаркомы смешанного типа;
- липосаркомы без признаков дифференцировки.
Миофибропластические и фибробластические опухоли
Промежуточные, или местно-агрессивные, формы:
- поверхностные подошвенные или ладонные фиброматозы;
- фиброматозы десмоидного типа;
- липофиброматозы.
Редко метастазирующие формы:
- солитарные фиброзные опухоли;
- гемангиоперицитомы, включая липоматозные гемангиоперицитомы;
- воспалительные миофибропластические опухоли;
- миофибропластические саркомы низкой степени дифференцировки;
- миксоидные фибропластические саркомы;
- инфантильные фибросаркомы.
Злокачественные формы:
- зрелые фибросаркомы;
- миксофибросаркомы;
- медленнорастущие фибромиксоидные саркомы;
- гиалинизирующие веретеноклеточные саркомы;
- склерозирующие эпителиоидные фибросаркомы.
Фиброгистиоцитарные опухоли
Промежуточные, или местно-агрессивные формы:
- плеоморфные фиброгистиоцитарные опухоли;
- гигантоклеточные саркомы мягких тканей.
Злокачественные формы:
- недифференцированные плеоморфные саркомы;
- недифференцированные плеоморфные саркомы с гигантскими клетками;
- недифференцированные плеоморфные саркомы с преобладанием воспаления.
Саркома мышечной ткани
Опухоли скелетных мышц:
- эмбриональные веретеноклеточные и анапластические рабдомиосаркомы;
- альвеолярные солидные и анапластические рабдомиосаркомы;
- плеоморфные рабдомиосаркомы.
Саркома гладких мышц: лейомиосаркома, включая и кожные формы.
Периваскулярные опухоли
- Злокачественные гломусные опухоли;
- миоперицитомы.
Сосудистые опухоли
Промежуточные, или местно-агрессивные формы: гемангиоэндотелиомы типа Капоши.
Редко метастазирующие формы:
- ретиформные гемангиоэндотелиомы;
- папиллярные внутрилимфатические ангиоэндотелиомы;
- смешанные гемангиоэндотелиомы;
- саркомы Капоши.
Злокачественные формы:
- эпителиоидные гемангиоэндотелиомы;
- гемангиосаркома мягких тканей.
Костно-хрящевые опухоли
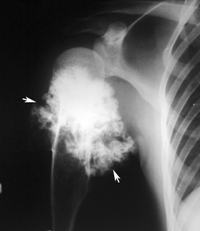
Опухоль костной ткани, или остеогенная саркома:
- обыкновенные: хондробластические, фибробластические, остеобластические;
- телеангиоэктатические;
- мелкоклеточные;
- центральные, имеющие низкую злокачественность;
- вторичные;
- параоссальные;
- периоссальные;
- поверхностные, имеющие высокую злокачественность.
Опухоли хрящевой ткани (хондросаркомы):
- центральные, первичные и вторичные;
- периферические;
- дедифференцированные;
- мезенхимальные;
- светлоклеточные.
Опухоли неясного происхождения
Редко метастазирующие формы:
- ангиоматоидные фиброзные гистиоцитомы;
- оссифицирующие фибромиксоидные опухоли;
- миоэпителиомы;
- парахондромы.
Злокачественные формы:
- синовиальная саркома;
- эпителиоидные саркомы;
- альвеолярная мягкотканная саркома;
- светлоклеточная саркома мягких тканей;
- внескелетные миксоидные хондросаркомы хордоидного типа;
- примитивные нейроэктодермальные опухоли (PNET);
- внескелетные саркомы Юинга;
- десмопластические мелко- и круглоклеточные опухоли;
- внепочечные рабдоидные опухоли;
- злокачественные мезенхимомы;
- миелоидная саркома;
- новообразования, имеющие периваскулярную эпителиоидно-клеточную дифференцировку (PEComa);
- светлоклеточные миомеланоцитарные опухоли;
- интимальные саркомы.
Каждый из названных гистологических типов отличается не только своими морфологическими признаками и гистогенезом, но также имеет определенное клиническое течение. Конечно, подобное многообразие морфологических форм сарком вызывает значительную трудность в их диагностике.
Еще больше гистологическое типирование сарком осложняется в детском возрасте. Обусловлено это тем, что у детей большая часть опухолей происходит из примитивных эмбриональных клеток (эмбриональная саркома) или клеток, которые еще не завершили свое гистогенетическое становление. Такие опухоли, имея большое разнообразие морфологических форм, зачастую не имеют четких признаков гистотиповой дифференцировки, характеризуются резкой анаплазией и вариабельностью клеточного состава. Вместе с тем часто наблюдается и обратная картина: новообразования различного происхождения часто имеют сходные признаки строения. Все это делает типирование опухолей значимой проблемой.
Распределение основных типов сарком по преобладанию в их составе
клеток определенной формы
Рутинная оценка сарком начинается с оценки общего строения опухоли, которая базируется, прежде всего, на ее "узнаваемости" при микроскопии. Описывается общая картина преобладания клеток определенной формы.
Опухоли, состоящие из округлых клеток:
- нейробластома;
- саркома Юинга/PNET;
- мезенхимальная хондросаркома;
- эмбриональная и альвеолярная рабдомиосаркома;
- десмопластичная круглоклеточная саркома;
- круглоклеточная липосаркома;
- малигнизированная рабдоидная опухоль.
Опухоли, состоящие из веретенообразных клеток:
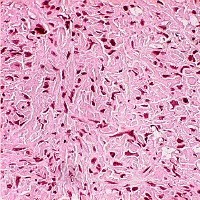
- фибросаркома;
- веретеноклеточная рабдомиосаркома;
- лейомиосаркома;
- злокачественные опухоли периферических нервных стволов;
- веретеноклеточная ангиосаркома;
- монофазная веретеноклеточная синовиальная саркома.
Опухоли, состоящие из эпителиоидных клеток:
- эпителиоидноклеточная синовиальная саркома;
- эпителиоидноклеточная ангиосаркома;
- эпителиоидноклеточные злокачественные опухоли нервного ствола;
- склерозирующая эпителиоидноклеточная фибросаркома;
- злокачественная фиброзная гистиоцитома;
- эпителиоидноклеточная лейомиосаркома.
Остальные гистоморфологические типы сарком, входящие в классификацию, имеют преимущественно смешанную форму клеток. Кроме того, иногда форма злокачественно перерожденных клеток не поддается описанию и определению. В таких случаях опухоль классифицируется как плеоморфная саркома.
Типирование сарком по степени дифференцировки клеток
После определения гистологического типа саркомы оценивается степень ее дифференцировки (G). При этом учитываются такие критерии, как клеточный полиморфизм, митотическая активность и др.
Степени дифференцировки сарком:
- GX – степень дифференцировки клеток определить невозможно;
- G1 – саркома высокодифференцирована;
- G2 – саркома дифференцирована умеренно;
- G3 – саркома низкодифференцирована;
- G4 – недифференцированая саркома.
Дифференциация клеток определяется возможностью установить, к какому именно виду ткани относится конкретная клетка. Чем ниже степень дифференциации клеток, составляющих опухоль, тем более выраженную злокачественность имеет данная саркома. Это напрямую связано с шансами раннего метастазирования в другие органы и ткани. Кроме этого, чем выше злокачественность саркомы, тем быстрее она увеличивается в размерах, тем большую инфильтративность имеет ее рост и тем стремительнее прогрессирует заболевание.
Иммуногистохимическое (ИГХ) типирование сарком
Иммуногистохимическое исследование позволяет:
- провести гистогенетическое типирование опухоли и определить нозологический вариант новообразования;
- определить органопринадлежность первичной опухоли при метастазах неизвестного происхождения;
- определить степень злокачественной трансформации клеток опухоли;
- прогнозировать течение опухолевого заболевания;
- прогнозировать чувствительность и резистентность опухолевых клеток к химиотерапевтическим препаратам и лучевой терапии;
- определить возможность проведения узконаправленной терапии.
Сегодня при верификации сарком используется несколько десятков основных ИГХ-маркеров. Поскольку практически нет ИГХ-маркеров, которые были бы специфичными только для какого-то конкретного типа опухоли, для типирования новообразования должен использоваться набор из нескольких антител.
1. В группу опухолей, состоящих из мелких округлых клеток, относятся новообразования, наиболее часто встречающихся в детском возрасте. Они обычно имеют низкую дифференцировку и высокую степень злокачественности.
- Бластная нейрогенная саркома. Все ее разновидности экспрессируют нейрональные маркеры, такие как нейронспецифическая энолаза (NSE), синаптофизин, хромогранины (CgA), СD56, СD57.
- Рабдомиосаркома. Все ее виды экспрессируют виментин, десмин и мышечный специфический актин (MA), а также СD99. Основными же ее специфическими маркерами является миогенные ядерные регуляторные протеины – миогенин и МуоD1.
- Основными диагностическими маркерами для саркомы Юинга и примитивной нейроэктодермальной опухоли являются СD99 (продукт гена MIC2) и Fli-1. Также клетки этих опухолей экспрессируют виментин, сравнительно часто - синаптофизин, в редких случаях - цитокератины (CK), CD57.
- Клетки мезенхимальной хондросаркомы экспрессируют виментин, S-100 протеин и, реже, СD57.
- Мелкоклеточная остеосаркома характеризуется экспрессией виментина, остеокальцина, может наблюдаться экспрессия СD57 и СD99.
- Мелкоклеточная низкодиференцированная синовиальная саркома мягких тканей, как и другие типы синовиальных сарком (монофазная веретеноклеточная синовиальная саркома, эпителиоидная синовиальная саркома, дедиференцированная полиморфноклеточная саркома), экспрессируют CK, эпителиальный мембранный антиген (EMA), виментин, коллаген IV типа.
- Десмопластическая мелкокруглоклеточная опухоль - очень редкий вид чрезвычайно агрессивного новообразования. Обычно клетки этой опухоли экспрессируют эпителиальные (СК и ЕМА), мезенхимальные (виментин), миогенные (десмин) и нейральные (СD56, NSE) маркеры.
2. К опухолям, состоящим из веретенообразных клеток, прежде всего относятся новообразования, развивающиеся из производных мезенхимы.
- Фибросаркома и инфантильная фибросаркома не имеют специфического иммунопрофиля, но всегда положительны к виментину, а иногда – и к SMA.
- Клетки лейомиосаркомы, как правило, экспрессируют виментин, десмин, МА, SMA, кальдесмон.
- Злокачественная опухоль оболочки периферического нервного ствола экспрессирует виментин, коллаген IV типа и СD57.
- Сосудистая эпителиоидно- и веретеноклеточная саркома, а также саркома Капоши экспрессируют Fli-1, CD31, CD34 и фактор фон Виллебранта (фактор VIII связывающий протеин).
- Гемангиоперицитома и солитарная фиброзная мягкотканая саркома относятся к новообразованиям, пограничным по своему потенциалу злокачественности. Их клетки обычно экспрессируют CD34, CD99, а также bcl-2.
3. Опухоли, состоящие из эпителиоидных клеток, характеризуются признаками, присущими специализированным клеточным элементам соединительной ткани (миофибробластам, эпителиоидным клеткам сосудов, миоэпителиальным клеткам).
- Злокачественная воспалительная миофибробластическая опухоль (воспалительная фибросаркома) демонстрирует иммунореактивность с кальпонином, SMA и десмином.
- Злокачественная фиброзная гистиоцитарная саркома характеризуется коэкспрессией виментина, EMA и CD68, в некоторых случаях наблюдается экспрессия MA, однако не экспрессируются миогенин и МиоD1.
- Периваскулярные эпителиоидноклеточные опухоли (PEC-омы) – это группа опухолей, к которым относятся: ангиомиолипома почек (и других локализаций), светлоклеточная саркома легких ("сахарная" опухоль), лимфангиолейомиоматоз и др. Клетки этих опухолей демонстрируют меланоцитарный иммунофенотип (положительны к: Мелан-А, НМВ45, тирозиназе) с коэкспрессией SMA.
- Эпителиоидная саркома коэкспрессирует виментин и СК.
Помимо гистогенетического типирования опухолей, принципиально важной задачей ИГХ является определение степени злокачественности опухоли и выявление прогностических маркеров. Это позволяет намного более обоснованно и достоверно прогнозировать течение болезни, а также чувствительность опухоли к лечебным средствам.
Читайте также:

