Перерождение гематомы в опухоль

— Одиночная травма имеет мало шансов спровоцировать рак. Если речь не идет о меланоме после неудачного повреждения родинки, но это случается очень редко, — констатирует Виктор Гордиенко. — Это заставляет ткань регулярно регенерировать, а постоянная стимуляция размножения клеток сопровождается большим количеством копирования генетических данных и, соответственно, большим количеством мутаций, которые могут привести в конечном итоге к раку. Конечно, травмы не исключаются в качестве причины появления злокачественной опухоли. Но, как правило, это все происходит локально — онкопатология появляется в том же месте, где был, к примеру, сильный ушиб.
— Виктор Петрович, в вашей практике были случаи, когда раковая опухоль развивалась у пациента после травмы?
— Были. Несколько лет назад у нас лечилась пациентка, которая спускалась в погреб в деревне, ступенька подломилась, нога резко слетела вниз, и женщина сильно ударилась грудью. У нее появился синяк, а потом этот синяк превратился в какое‑то уплотнение. Со временем это стало ее беспокоить. Она пошла к доктору, и сельский врач направил ее к нам. Мы обследуем пациентку и выясняем: в том месте, где у нее была травма, появилась злокачественная опухоль.
Если же рассматривать конкретный случай, о котором вы говорите, то связать травму ноги и появление злокачественного поражения лимфатической системы у молодого человека не представляется возможным.
— Почему?
— Потому что у него болезнь Ходжкина, а это системное заболевание, то есть опухоль не локализуется в одном месте. Это опухоль лимфатической ткани — лимфоузлов, селезенки. В большинстве случаев все начинается с шейной формы, то есть лимфоузлы появляются на шее. Потом они могут быть над ключицей, потом подмышкой. Иногда начинается заболевание с паховых лимфоузлов. В последние годы, по моим наблюдениям, болезнь Ходжкина характеризуется сравнительно легким течением. Если возникает у детей, когда преобладает шейная форма лимфогранулематоза, и почти стопроцентное излечение — 97—98 процентов. Если вовремя обнаружить и начать лечение, то такие дети в будущем становятся абсолютно здоровыми. Почему я сделал акцент на детях, да потому что чаще всего это заболевание встречается у подростков и людей молодого возраста — от 15 до 30 лет.
— Этим видом рака можно заразиться?
— Нет. Болезнь Ходжкина не передается и при контакте, даже самом тесном. Она не передается по наследству. У выздоровевших пациентов рождаются здоровые дети. Более того, даже у больных мам дети рождаются здоровыми. Хотя действительно существуют наследственные факторы — особенно это характерно для рака ободочной кишки и молочной железы, которыми болеют из поколения в поколение. Есть ряд наследственных форм рака легкого, которые могут передаваться по мужской линии, равно как и опухоли репродуктивной системы. Если у кого‑то из близких родственников было диагностировано онкозаболевание, важно первое исследование на данный вид рака сделать на пять лет раньше, чем онкология была выявлена у родственника.
— Отчего возникает злокачественная лимфома?
— Существует ряд научных гипотез: вирусная, иммунная и с наследственной предрасположенностью, однако ни одна из них в полной мере не дает однозначного ответа на вопрос о происхождении заболевания. Важно, что врачи научились безошибочно ставить диагноз и успешно лечить лимфогранулематоз. Провоцирующими факторами развития злокачественной опухоли можно так же считать экологические факторы: радиоактивное излучение, токсические и химические вещества, лекарственные препараты. Но травма ноги спровоцировать лимфогранулемотоз вряд ли могла. Мы не имеем сведений о том, какова была экологическая обстановка в том месте, где парень проходил службу в военно-космических войсках, какие внешние воздействия могли оказать влияние на его здоровье.
Виктор Гордиенко, профессор кафедры лучевой диагностики и лучевой терапии с курсом онкологии АГМА:

— Надо обратить внимание родителей вот на что: при подъеме тяжестей возрастают нагрузки на кости и суставы, а если в период гормональной перестройки организм подростка подвергается травмам и ударам, то риск развития злокачественной опухоли возрастает.
Уже научно подтверждено, что в 90—95 процентов случаев злокачественных новообразований, причиной появления любых опухолей являются факторы среды: качество воздуха, воды, почвы, радиационный фон — все, что нас с вами окружает. Посмотрите, где мы живем, что едим, какую воду пьем, чем дышим, особенно в городах. Многие питаются, как попало и чем попало, кто-то сигарету изо рта не выпускает, ставя на себе эксперимент: будет рак легкого, пищевода, желудка или нет? Так категорически нельзя на себе экспериментировать: степень вероятности появления рака высока! И только 5 процентов вероятности появления злокачественных опухолей — это причина внутри человека, то есть генетические сбои, наследственный фактор.
— Какие внешние факторы у нас в Амурской области могут влиять на развитие онкологической патологии?
— Например, превышение концентрации бериллия выше установленной нормы во много раз, превышение нитратов в почве в десятки раз. Высока концентрация ртути — у нас моют золото. Скоро еще один фактор прибавится — это я уже о канцерогенных веществах. Однажды я был в Иркутске и нас повезли на экскурсию в Ангарск. Подъезжаем к городу, а деревья все совершенно голые стоят. Я потом фотографии своим студентам показывал. Но зато над Ангарском вверх поднимается дым — зеленый, красный, синий, голубой, желтый… Каких только цветов не увидел. Это – последствия работы химических комбинатов. Это то, что у нас сейчас строят под городом Свободным..
Иногда специалисты первичного звена принимают саркому кости за другие заболевания. Лечат как травму, назначают согревающие процедуры.
Теорий развития рака много. Каждая из них имеет право на жизнь, но наиболее правильной, скорее всего, и мы придерживаемся именно ее, является полиэтиологическая, то есть множественная. Однако, американские ученые сегодня на первое место ставят стресс и депрессию. Этому может быть подвержен любой: и городской, и сельский житель, и бедный человек, и богатый. Для организма это просто так не проходит. У кого-то развивается гипертония, у кого-то язва желудка или рак, еще куча всяких болезней. Если в течение многих лет депрессия по голове стучит кувалдой, то ничего хорошего не будет
— Если припухлость не связана с недавней травмой или укусом насекомого, которые произошли час назад, а симптомы наблюдаете у себя или у ребенка уже несколько дней без видимой на то причины, то обязательно нужно обратиться к врачу. Не выжидайте: пройдет — не пройдет? Срочно к доктору! К счастью, подобные симптомы в подавляющем большинстве случаев являются доброкачественными образованиями, но искушать судьбу не стоит, — предостерегает онколог Гордиенко.
ВОПРОС — ОТВЕТ
— Это миф, которых вокруг раковых диагнозов много. Злокачественные опухоли могут давать болевые ощущения иногда даже на ранних стадиях, — пояснил профессор Гордиенко. — И довольно часто такие болевые ощущения проявляются при опухолях костной ткани, которые могут возникать после травмы у людей разного возраста. В подобных случаях необходимо всегда обращаться к врачу и не заниматься самолечением, которое может привести к появлению злокачественного процесса в запущенной стадии болезни.
Есть версия о вирусной природе злокачественной лимфомы. На основании различных эпидемиологических и гистологических исследований ученые обнаружили, что наиболее велика вероятность заболеть таким видом онкологии у тех, кто имеет в организме вирус Эпштейна-Барра.
По поводу резкой потери веса. Это симптом общего характера, который связан с отравлением организма. Раковые клетки нарушают обмен веществ — ферментный, углеводный, белковый, гормональный. Это вызывает интоксикацию. Симптомы разнообразны: отсутствие аппетита, потеря массы тела, слабость. Эти проявления усиливаются по мере нарастания массы злокачественных клеток и поэтому типичны для поздних стадий патологии. Однако бывает, когда отсутствие аппетита, потеря веса и слабость появляются даже при малых размерах злокачественных опухолей. Поэтому при беспричинном, казалось бы, возникновении подобных симптомов важно проконсультироваться со специалистом. Нужно пройти обследование, чтобы вовремя обнаружить опухоль.
К слову, симптомы отравления токсинами свойственны раку внутренних органов и сильнее выражены при раке печени, поджелудочной железы, опухоли в желудке. Это объясняется, в частности, расстройством переваривания пищи в желудке и кишечнике. Также симптомы отравления токсинами свойственны пациентам с раком легкого, но практически не проявляются при раке кожи, матки, молочной железы.

Гематома головного мозга – это скопление крови под его оболочками или в мозговом веществе, образовавшееся в результате разрыва кровеносного сосуда. При этом состоянии существует угроза жизни человека. Сгусток крови сдавливает прилегающие ткани, а также создают повышенное внутричерепное давление.
Гематомы между оболочками образуются в результате черепно-мозговых травм. Недуг настигает пациентов любого возраста, от грудных детей и молодых людей до стариков.
Кровоизлияния в мозговом веществе – результат инсульта на фоне атеросклероза либо гипертонии. Данный вид гематом с травматизмом практически не связан.

Симптомы и признаки
Проявления симптомов зависят от локации гематомы, ее вида, размера, скорости разрастания.
Повышение внутричерепного давления и смещение мозга играют в симптоматике главенствующую роль. При остром течении болезни симптомы проявляются сразу. Проявления подострых гематом обычно слабее. При хроническом течении признаки заболевания проявляются постепенно, процесс может занять от нескольких недель до нескольких месяцев.
При острой субдуральной гематоме наблюдаются:
- рост артериального давления,
- судороги,
- парезы и параличи,
- нарушения дыхания,
- потери сознания,
- кома,
- разная величина зрачков (анизокория),
- головные боли, сопровождаемые рвотой.
Если субдуральная гематома сочетается с ушибом мозга, то возможны нарушения дыхания и сердечной деятельности.
Признаки эпидуральной гематомы следующие:
Симптомы внутричерепных гематом во многом повторяют проявления болезни при других видах. У пострадавшего наблюдаются признаки внутричерепной гипертензии: рвота, головная боль, потеря сознания и т.п. Однако к симптоматике добавляются проявления нарушений функций мозгового отдела, в глубине которого возникло кровоизлияние. Возможны парезы, параличи, нарушения всех видов чувствительности нервных окончаний.

Причины образования
Все причины образования гематом в головном мозге можно разделить на два типа:
- Связанные с травмами головы.
- Возникшие после инсультов и заболеваний.
Большую роль в образовании разрыва сосудов играет атрофия мозга. В группу риска входят:
- злоупотребляющие алкоголем люди,
- люди пожилого возраста,
- страдающие старческой деменцией,
- перенесшие менингит и другие инфекции мозга,
- лица, принимающие антикогулянты.
У пожилых людей с возрастом мозг несколько уменьшается в объёме. При этом находящиеся около его оболочек пиальные вены растягиваются. Стенки кровеносных сосудов у людей преклонного возраста истончаются, становятся более хрупкими.

Это приводит к тому, что даже при слабом физическом воздействии целостность сосудов нарушается. Аналогичные процессы характерны для деменции, атеросклероза, инфекционных заболеваний мозга.
Атрофируется мозг и уменьшается у людей, больных алкоголизмом. С приемом алкоголя нередко связана такая распространенная причина гематом мозга, как черепно-мозговая травма.
Гематомам в головном мозге могут способствовать:
- системная красная волчанка, другие аллергические и инфекционные заболевания,
- нарушение свертываемости крови,
- длительный прием препаратов-антикоагулянтов,
- раковые опухоли.
Диагностика
Информативны КТ и МРТ головного мозга. С помощью этих методов выявляются наличие гематомы, ее местоположение, распространение, объем, вид. Еще один эффективный метод – эхоэнцефалография. Она проводится с помощью ультразвука для обследования глубинных слоев мозга, которые могут смещаться в результате удара по голове, сдавления тканей кровяной массой.
Виды и классификация образований
Внутричерепные гематомы классифицируются по признаку их локализации. У каждого вида кровоизлияний существуют свои особенности течения.
Эпидуральная гематома образуется между твердой оболочкой мозга и костью черепа. Чаще всего она локализуется в области висков. Оболочка мозга в этом месте соединяется с черепными костями, что ограничивает распространение кровяного содержимого по ее поверхности.
При эпидуральной гематоме происходит артериальное кровотечение. Оно может начаться от повреждения стенок артерии обломками костей черепа, появившимися в результате удара. Однако известно также кровоизлияние в паренхиму мозга или его желудочки, возникающие при инсультах. Как правило, такое явление характерно для гипертонического криза.
Второй вид нетравматических эпидуральных гематом связан с атеросклерозом. Излияние крови происходит из артерии, разорвавшейся на месте атеросклеротической бляшки. Другие патологии – аневризмы, мальформации сосудов. Данные недуги вовсе не являются болезнью стариков, они могут подстерегать человека даже в молодом возрасте.
Эпидуральное кровотечение приводит к смещению (дислокации) мозга относительно продольной оси, сдавлении (компрессии) его тканей.

Субдуральная гематома представляет собой скопление крови под твердой мозговой оболочкой. Ее причиной обычно является черепно-мозговая травма, удар по голове. Такой вид встречается наиболее часто. Острое течение является чрезвычайно опасным для жизни человека.
При субдуральной гематоме происходит кровотечение из пиальных вен, находящихся в черепной коробке. Венозная кровь устремляется из разорвавшейся вены между твердой и мягкой оболочками мозга – так называемое субдуральное пространство. Никаких перемычек в этом пространстве природой не предусмотрено. Таким образом, из вены способно излиться до 300 мл крови. При ЧМТ возможны парные субдуральные кровотечения на месте удара и с противоположной стороны (контрудар).
Субдуральная гематома может протекать в острой, подострой или хронической форме.

Внутримозговая гематома – это сгустки от кровотечения внутри мозга, находящиеся под его оболочками. При этом происходит разрыв кровеносного сосуда в середине мозгового вещества. Это приводит к тому, что весь участок, где расположен сосуд, пропитывается кровью. Чаще других поражаются лобные и височные доли мозга.
Такая гематома имеет округлую форму. По происхождению она может быть как травматичной, как и нетравматичной. Внутримозговая гематома после ЧМТ обычно возникает ближе к коре мозга. Послеинсультные, атеросклеротические кровоизлияния, наоборот, образуются в самой глубине мозга, ближе к его середине.

Лечение внутримозговых гематом
Гематомные образования головного мозга чаще всего лечат при помощи экстренной хирургической операции. Внутримозговые скопления крови – исключительное опасное для жизни состояние. Больного необходимо срочно госпитализировать на машине скорой помощи в отделение нейрохирургии. Немедленное хирургическое вмешательство производится специалистами-нейрохирургами.
Главная цель операции – удаление сгустка крови для нормализации внутричерепного давления. Соответственно, это устраняет сдавливание мозговых тканей, их смещение относительно нормального положения.

Больные с острым субдуральным кровоизлиянием оперируются немедленно, от скорости оказания помощи зависит их жизнь. Кроме того, даже будучи спасенным хирургами, человек может остаться инвалидом. Операция производится методом трепанации черепа. При этом вскрывается также твердая оболочка мозга. Осматриваются ткани на предмет возможного размозжения, а также кровеносные сосуды для обнаружения продолжающегося кровотечения.
При подострых и хронических субдуральных гематомах трепанация черепа может не производиться. В этом случае сгустки крови извлекаются методом эндоскопии, через относительно небольшое отверствие.
При эпидуральных кровоизлияниях вскрывается только черепная коробка. Кровяные свертки удаляются. Чтобы после операции не образовалась новая гематома, находят кровоточащие сосуды. Под костью черепа помещают дренаж.
Встречаются гематомы после травм с оскольчатыми переломами кости черепа. В этих случаях хирурги после удаления излившейся крови проверяют также пространство под твердой мозговой оболочкой.
Внутримозговые гематомы с подострым и хроническим течением не требуют столь экстренного вмешательства, что дает врачам больше времени на обследования, уточнение локации разрыва сосуда. Однако это не относится к любым острым случаям внутричерепных гематом, при которых промедление грозит смертью пациента более чем в 50% случаев. Послеоперационный период больной проводит в отделении реанимации под контролем врачей.

Однако возможно и консервативное лечение гематом мозга. Без операции реально обойтись при небольших гематомных образованиях, если они не увеличиваются в размерах. При таком условии внутричерепное давление не повышается, ткани мозга не подвержены компрессии, не происходит смещения их участков.
Назначаются кровоостанавливающие, мочегонные средства, а также лекарства, помогающие гематомам быстрее рассасываться. В зависимости от фоновых заболеваний, общего состояния больного ему могут прописываться препараты против тромбоэмболии, для нормализации давления. Обязателен строгий контроль врача за эффективностью проводимых мер. Если прогресса в лечении не наблюдается или состояние начинает ухудшаться, то методы лечения гематомы пересматриваются – больному в итоге проводят хирургическую операцию.
Реабилитационный период
Реабилитация больного после лечения длится от 4 недель до 6 месяцев. Восстанавливающая терапия включает в себя прием антибиотиков, препаратов для улучшения обменных процессов в мозге. Кроме того, требуется восстановить работу пораженного участка мозга, подвергнувшегося дислокации, компрессии.
Последнее удается сделать не всегда, многое зависит от того, насколько быстро человеку была оказана помощь. Чем быстрее проведена операция в сложных случаях гематомы, тем больше шансов на восстановление. Тут возможны варианты. При квалифицированном и своевременном лечении может наступить полное выздоровление. А вот после долгого сдавления тканей, смещения участков мозга даже ткани не всегда способны расправиться.
Последствия гематомы мозга
Коварство недуга состоит в том, что симптомы могут проявляться повторно спустя довольно продолжительное время. Неврологические расстройства могут сопровождать долгие годы человека, перенесшего гематомы с ушибом мозга, размозжением нервной ткани. Возможны инфекционные заболевания оболочек мозга (менингит, менингоэнцефалит), судороги конечностей. Нередко наблюдаются повышенная утомляемость, метео- и климатическая зависимость.
Подкожная гематома – это медицинский термин, определяющий результат внутренних кровоизлияний, которые в быту обычно называют синяками благодаря их характерному окрасу.
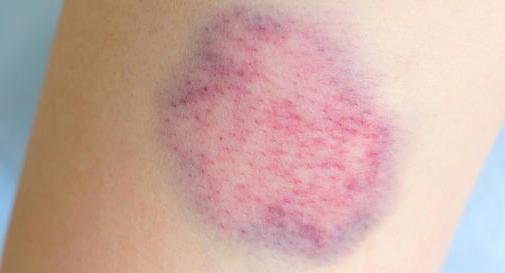
Что такое гематома?
Общее определение гематомы можно воспроизвести как опухоль мягких тканей, появляющаяся в результате излития крови из поврежденных сосудов. Когда они разрываются, происходит выброс крови, которая наполняет новообразованную полость под кожным покровом. После ее свертывания место ушиба приобретает всем знакомый характерный синюшный оттенок.
Тело человека сплошь усеяно кровеносными сосудами, по ним сердце прокачивает кровь, которая является своеобразным посыльным, доставляющим различные вещества в органы.
Нарушить или вывести из равновесия эту сложную систему довольно просто, а последствия могут быть самыми разными. Неосложненная подкожная гематома – один из простейших видов травм, в результате которых общее функционирования организма практически не претерпевает изменений.

В зависимости от того, в каком месте расположена гематома, происходит четкое распределение данного патологического состояния по видам. Степень влияния на организм и опасность для здоровья также очень сильно зависит от расположения кровоизлияния в ткани.
Так, наиболее опасными считаются травмы головы, в результате которых может возникнуть эпидуральная, внутримозговая или параорбитальная гематомы. Первая представляет собой отек тканей между мозгом и черепной коробкой, такая гематома требует медикаментозного лечения, наблюдения врачей и не проходит бесследно – могут произойти нарушения функций головного мозга в результате его сдавливания.
Отек тканей головного мозга – также чрезвычайно опасное состояние, которое является прямым показанием для оперативного вмешательства специалистов. Параорбитальная – это подкожная гематома лица, она появляется после ударов в голову, чаще всего проходит довольно быстро и не несет серьезной опасности для жизни.
Также гематомы могут быть мышечными (они очень болезненные ввиду того, что раздражаются нервные окончания), подслизистые, внутриполостные (поражения брюшной полости). Гематомы, возникающие в брюшной полости, скрыты от глаз, они незаметны, а потому опасны для жизни, так как чреваты развитием перитонита. Последняя группа травм, о которых и пойдет речь в данной статье более детально – поверхностные или подкожные гематомы.
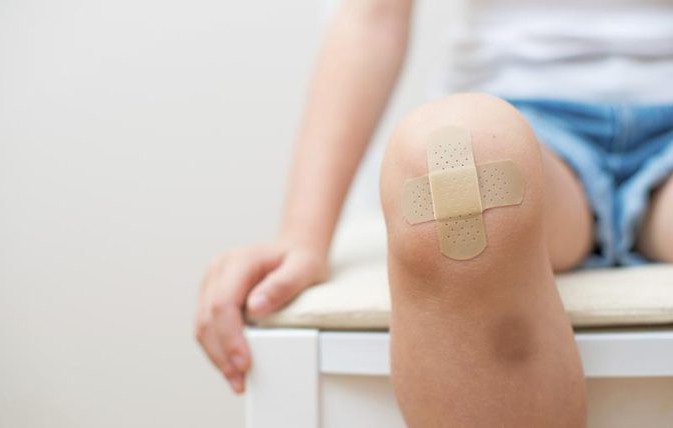
Симптомы
Симптоматика данного нарушения зависит от того, насколько велика площадь травмирования. В любом случае, в области гематомы всегда присутствует определенная болезненность, и это прямые последствия ушиба, ее интенсивность колеблется от слабой до довольно сильной.
Кроме болей, пациенты жалуются на отечность тканей, которая легко визуализируется. Также на месте ушиба возникает легкая гипертермия, она является следствием воспалительного процесса, вызванного травмой. Окрашивание тканей в бордовый, синий иди желтовато-зеленый тона – это не столько симптом, сколько знак того, где именно распложена подкожная гематома. Если синяк расположен на конечностях в непосредственной близости к мышцам или суставам, он может вызвать временное ухудшение их подвижности.
Причины возникновения
Несмотря на то, что ударяться приходится всем, далеко не каждый человек ходит сплошь в синяках. Их появление зависит от того, насколько крепки стенки кровеносных сосудов. Их хрупкость – одно из объяснений того, почему на теле появляется подкожная гематома. Причины могут быть и куда серьезнее:
- травмы и ушибы;
- сдавливания;
- заболевания крови (лейкоз, тромбоцитопения);
- инфекции и некоторые хронические заболевания (гемофилия, алкоголизм, поражения печени);
- прием препаратов, ухудшающих свертываемость крови (аспирин, "Варфарин", витамин Е, "Диклофенак" и др.).
В зависимости от того, почему возникла гематома, необходимо предпринимать меры по ее ликвидации. В случае ушиба зачастую можно обойтись домашними методами лечения, однако, когда синяк возник после приема лекарств или появился без видимой на то причины – это прямое показание к посещению врача.

Неотложка
Самое лучшее средство от синяков на начальном этапе – это холод. Принцип его воздействия очень прост и понятен – пониженные температуры вызывают резкое сужение кровеносных сосудов, в результате чего кровь быстрее останавливается и гематома не распространяется на большом участке.
Еще один действенный метод того, как практически полностью избавиться от синяка сразу после ушиба – это принять такое положение травмированного места, чтобы оно располагалось выше, чем находится сердце. Этот способ эффективен тем, что сердечной мышце трудно перекачивать кровь вверх, соответственно ее излитие в место удара будет минимальным.
Тугое бинтование с использованием эластичного бинта сразу же после ушиба также будет полезно, ведь это поможет уменьшить приток крови к поврежденному месту. Эта мера будет действенна, если с момента удара произошло не более двух-трех часов, повязку можно накладывать только на руки или ноги.
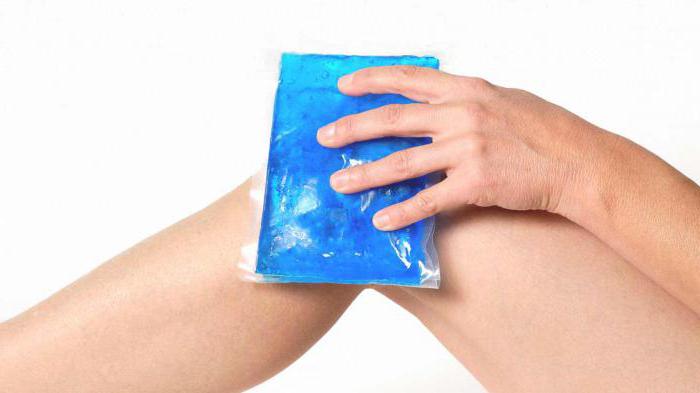
Консервативное лечение
После формирования подкожной гематомы лечение имеет смысл проводить сразу же. Оно включает в себя применение медикаментозных препаратов, компрессы и физиологически процедуры (магниты, лазерные лучи, УВЧ).
Лекарства от синяков – это, прежде всего, мази и гели на основе активных веществ, способствующих снижению отека и ускоряющих рассасывание кровяных сгустков на месте гематомы. Среди наиболее значимых и эффективных препаратов – мазь с гепарином или троксевазином. Не запрещается применение анальгезирующих препаратов, более того, они дадут возможность больному принять удобное положение и уснуть, ведь покой при гематомах не только полезен, но и прописан. В течение первых двух дней стоит также делать компрессы, прикладывая к больному месту холод, впоследствии низкие температуры не дадут эффекта, согревание же, напротив, ускорит выздоровление.
Народные средства
Лечение травами, настоями и отварами из них многие столетия доказывает свою эффективность. Кроме того, что эти средства действенны, при разумном подходе они абсолютно безопасны, особенно когда дело касается наружного применения, как в случае с поверхностными гематомами. На основе натуральных компонентов создано не одно хорошее средство от синяков:
- травяной отвар из таких трав, как багульник и зверобой, в виде компрессов по 2-3 раза в день;
- кашица из мелкорубленой полыни и касторового масла – наносить смесь на ушиб на короткое время (10-15 минут) утром и вечером;
- компрессы из листьев белокочанной капусты– снимают отек с поврежденных тканей;
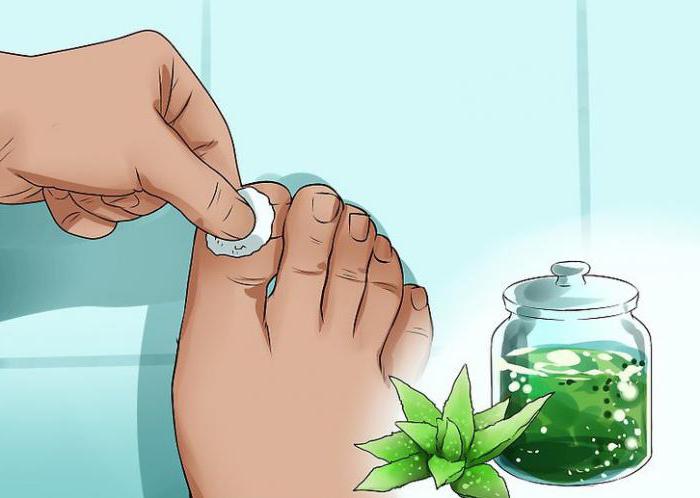
- сок из листьев алоэ, смешанный с медом – прекрасное противовоспалительное средство, хорошо применять как основу компресса, дополнительно обернув ушиб полиэтиленом.
Малоизвестным, но, безусловно, полезным веществом, которое помогает бороться с синяками, является темное хозяйственное мыло. Из него нужно сделать концентрированный раствор или просто намылить им ушиб сразу после удара. После такой процедуры даже подкожная гематома лба (шишка) сойдет всего за несколько часов.
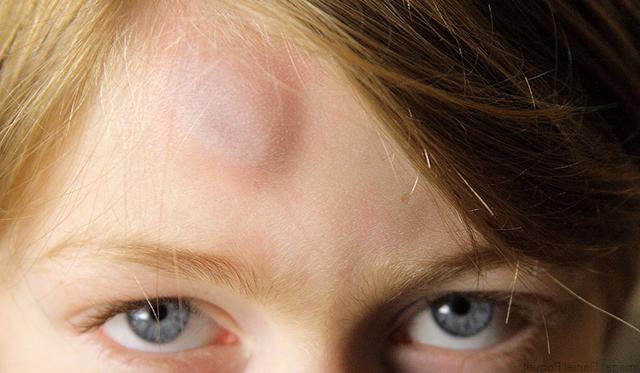
Компрессы от синяков
Компресс – универсальное решение многих проблем со здоровьем, в случае же с поверхностными кровоизлияниями в области мягких тканей он просто незаменим. При оказании первой неотложной помощи, а также последующего лечения на протяжении суток после травмы, на гематому стоит накладывать холодные компрессы.
Это может быть мешочек со льдом или любым замороженным продуктом. Прежде чем прикладывать холодное к ушибу, его нужно завернуть в полотенце или любую другую чистую ткань. В случае, когда в холодильнике не нашлось ничего подходящего для охлаждения поврежденного места, в морозильную камеру можно положить металлическую монету (для маленького синяка) или небольшое смоченное в воде полотенце. Эти предметы очень быстро замерзнут и после прикладывания к травмированному месту помогут снять отек, болевые ощущения и минимизируют кровоподтек.
Греть ушибы первые дни категорически воспрещается, чтобы не спровоцировать новое кровотечение. Но на вторые-третьи сутки тепловые компрессы способствуют скорейшему рассасыванию запекшейся крови в полости гематомы. Это могут быть травяные отвары, магнезия, бодяга.
Когда требуется врачебная помощь?
Синяки обычно проходят сами по себе примерно за неделю, максимум полторы. Если же поверхностная гематома (подкожная) после ушиба не проходит за этот срок, меры по ее лечению оказались недостаточными и малоэффективными, либо ситуация только усугубилась, следует незамедлительно обращаться к специалисту в области травматологии.
Дело в том, что иногда происходит инфицирование кровоизлияния, в этом случае, может возникнуть нагноение в области гематомы и даже гангрена. Застойные процессы ликвидируются с помощью оперативного вмешательства, во время которого хирург дренирует кровь из полости. Стоит насторожиться, когда у больного внезапно поднялась температура, он чувствует недомогание и слабость, место ушиба стало более болезненным и воспаленным.
Профилактика и группы риска
Подстраховаться заранее и уберечься от ударов практически невозможно, особенно если человек ведет активный образ жизни. Тем не менее, есть категории людей, которых предварительно можно отнести в зону риска, ведь они чаще других подвергаются травмам. Это спортсмены, дети и люди пожилого возраста.
Если вы или ваши близкие относитесь к одной из этих групп, стоит запастись мазями от ушибов, всегда держать дома в холодильнике лед, а в аптечке - специальные охлаждающие пакеты. Любителям экстремальных видов спорта, детям и подросткам необходимо всегда надевать специальные защитные щитки и аксессуары (наколенники, налокотники, шлем, повязки на щиколотки и запястья), они уменьшат силу удара от падений в разы, тем самым минимизируют травмы и гематомы.
Читайте также:

