Паукообразная гемангиома при беременности
Ярко-красная сеточка из капилляров, появившаяся на лице, в медицине называется паукообразная гемангиома. Не стоит пугаться образования — это доброкачественная опухоль, часто проходит самостоятельно. В норме в человека допускается появление единичных гемангиом. Если же на теле их много, стоит пройти обследование у дерматолога, может понадобиться осмотр у гастроэнтеролога и эндокринолога.
Причины появления и внешний вид
По виду звездчатая гемангиома представляет собой красную папулу до 2 мм с сосудами — отростками, которые по форме похожи на паучка. В диаметре образование достигает до 1,5 см. При нажатии на папулу, паукообразная структура обесцвечивается, чувствуется пульсация, что подтверждает артериолярную природу. Частое место локализации — лицо, шея, руки, плечи.
Врачи выделяют такие причины появления гемангиом:
Течение паукообразной гемангиомы
Паукообразная гемангиома не причиняет боли и вреда человеку, вызывает только эстетический дискомфорт, поэтому удаление не обязательно. Невусы, появившиеся во время беременности, проходят зачастую самостоятельно. Опасность несут только паукообразные гемангиомы, образовавшиеся на печени, сердце, головном мозге. В случае их разрыва человеку грозит летальный исход.
Дети, как и взрослые, страдают сосудистыми образованиями. До 70% детей страдают от гемангиом сразу после рождения. Девочки больше склонны к этой патологии. Позитивной стороной является то, что детские гемангиомы в 90-та случае из 100 проходят сами через 2―3 года. Обязательно стоит наблюдаться у педиатра. Он поможет определить причину, вид, скорость разрастания новообразования и дальнейшие действия. Среди причин невусов у детей выделяют:
- употребление антибиотиков, сильных лекарств матери при вынашивании плода;
- инфекционные болезни беременной женщины;
- будущие мамы ― старше 35-ти лет;
- плохая экологическая обстановка;
- многоплодная беременность.
Хоть гемангиомы и не считаются страшной болезнью, но консультация у дерматолога обязательна. Врач при осмотре определит нюансы протекания болезни. С помощью пальпации установит структуру и площадь образования. Диагностических трудностей не возникает, но в сложных случаях назначают ультразвуковое исследование. Для точности может понадобиться инструментальное исследование — томография, биопсия.
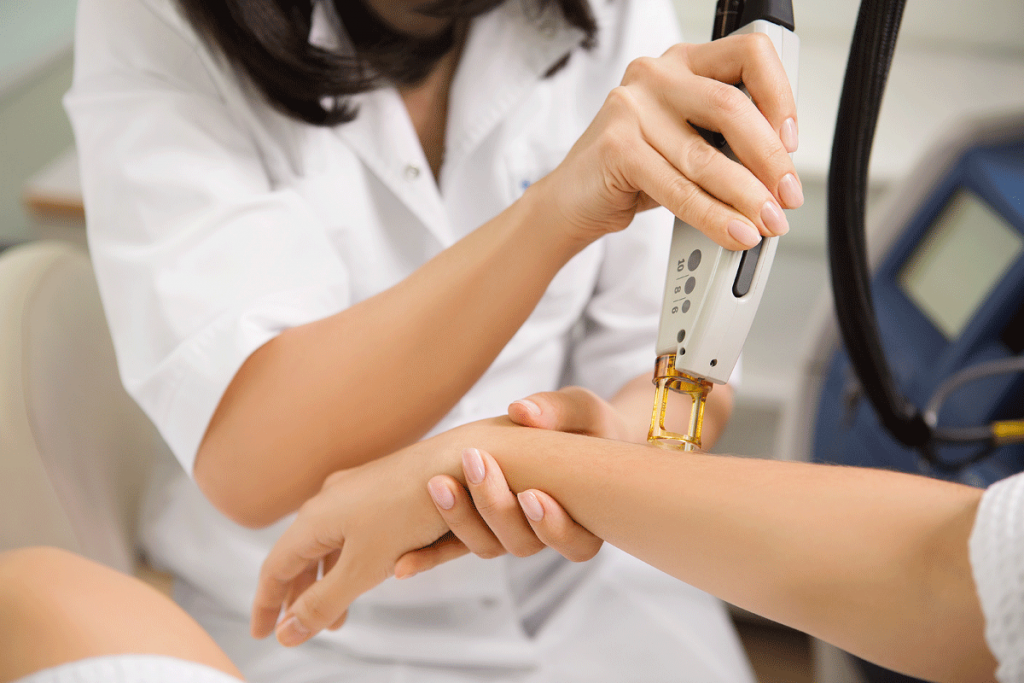
Лечение паукообразной гемангиомы не является обязательным: всё зависит от пожеланий пациента и патогенеза новообразования. Вернуться к оглавлению
Лечение болезни
Паукообразный невус — доброкачественная опухоль, поэтому лечение носит исключительно косметологический характер. Универсальных мазей или таблеток в медицине против паукообразных невусов нет. Лечение направлено на удаление сосудов. С нынешними аппаратами риск получить осложнения в виде рубцов или шрамов, минимальный.
Прогнозы и последствия
- месторасположение;
- скорость развития;
- время начала лечебной терапии.
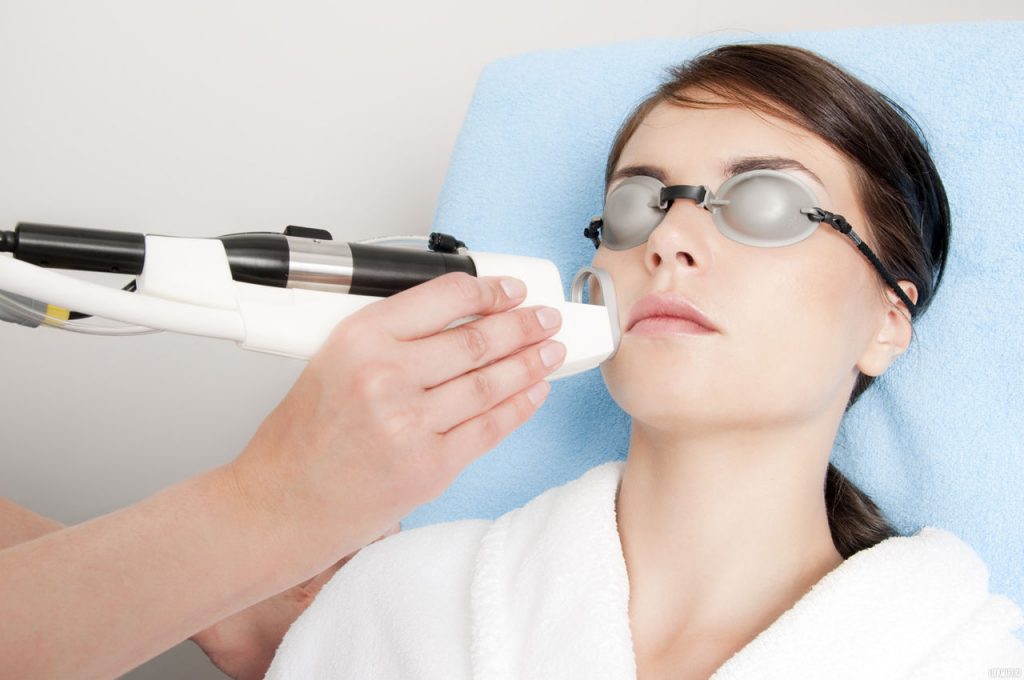
Прогноз после лечения паукообразной гемангиомы благоприятный, но иногда возможны рецидивы.
При неправильно назначенном лечении возможно поражение здоровых тканей, опухоль может перерасти в злокачественную, грозит попадание инфекции в организм. Если же вовремя поставили диагноз и правильно назначили препараты, прогнозы оптимистичны — невусы полностью излечиваются, не оставляя дефектов и осложнений. Не стоит откладывать поход к дерматологу при первых признаках этого недуга, ведь состояние кожи важный признак благосостояния человека.
Паукообразная ангиома (Nevus araneus) представляет собой бессимптомную розовую папулу, которая способна обесцвечиваться и представляет собой расширенную центральную артериолу с очень тонкими радиальными ответвлениями. Сильное нажатие на центральный сосуд выталкивает кровь и обесцвечивает очаг.
Паукообразные ангиомы обнаруживают у 10-15% здоровых взрослых и детей. Очаг представляет собой не неоплазму, а скорее расширение ранее существовавшего сосуда.
Как выглядит паукообразная гемангиома
Как выглядит типичная паукообразная гемангиома показано на фото. Обнаруживается центральная слегка приподнятая ярко-красная сосудистая папула, от которой радиально отходят тонкие кровеносные сосуды. При сильном нажатии отходящие сосуды легко обесцвечиваются, центральная папула обесцвечивается менее быстро. Пульсация центральной папулы при нажатии подтверждает артериолярную ее природу.
Паукообразные ангиомы чаще всего встречаются на лице, а также на шее, верхней части туловища и плечах у взрослых. У детей очаги часто наблюдаются на кистях и пальцах.
Паукообразные ангиомы формируются артериолами (тело паука), которые становятся более выраженными у поверхности кожи, а также отходящими от артериол капиллярами (ножки паука). При сильном нажатии очаги обесцвечиваются. Они чаще встречаются на открытых поверхностях лица и рук.
Паукообразные ангиомы заметно чаще встречаются при беременности и на фоне хронического заболевания печени. Предполагается, что паукообразные ангиомы имеют место в состоянии относительного избытка эстрогенов. Очаги, возникающие во время беременности, разрешаются после родов.
Очаги, встречающиеся у пациентов с заболеванием печени, персистируют. Другие признаки хронического заболевания печени, такие как гинекомастия, атрофия яичек, пальмарная эритема, асцит и, возможно, желтуха, могут также присутствовать.
Диагностика паукообразной гемангиомы
Биопсия кожи показана в редких случаях диагностики паукообразной гемангиомы, обнаруживается центральная артериола, поднимающаяся в сосочковый слой дермы, образуя субэпидермальное колбообразное расширение. Артериолы с тонкими стенками отходят радиально в сосочковый слой дермы и разветвляются на мелкие капилляры.
Ассоциация между паукообразными ангиомами и хроническим заболеванием печени преувеличена. Если при клиническом осмотре предполагают хроническое заболевание печени, необходимы лабораторные анализы на функцию печени, включая серологическое исследование на вирусный гепатит.
Дифференциальную диагностику паукообразной гемангиомы проводят с такими заболеваниями как:
- Мелкие базально-клеточные карциномы (у взрослых).
- Телеангиэктазии (хотя они похожи по размеру и цвету, у них отсутствуют центральная папула и отходящие от нее сосуды, как это наблюдается при паукообразных ангиомах).
Течение и прогноз
Паукообразные ангиомы, возникающие во время беременности или у детей, имеют тенденцию к спонтанному исчезновению в течение 3-4 лет.
Лечение паукообразной гемангиомы
Пациентов следует уверить в том, что паукообразные ангиомы являются распространенными доброкачественными очагами. Если очаг персистирует и косметически беспокоит пациента, его можно лечить либо пульсирующим лазером на красках, либо электрокоагуляцией. Пациенту следует разъяснить, что лечение является косметической процедурой и что существует незначительный риск депигментации и рубцевания, а также указать на возможность рецидива очагов.
"Сосудистая звездочка в виде паучка или паукообразная гемангиома" и другие статьи из раздела Новообразования кожи

Гемангиома кожи — это опухоль, доброкачественного характера, развивающаяся из мелких кровеносных сосудов.
- Капиллярная гемангиома — это сосудистая опухоль, которая появляется после рождения и исчезает ближе к 5 годам. Чаще всего встречается у детей. Представляет собой узел или бляшку диаметром 1- 8 см, мягкой консистенции. Локализуется в 50% на голове и шее, в 25% на туловище. У 20% больных на месте опухоли остается депигментация, атрофия или утолщение кожи.
Существует много методов лечения: лазерная терапия (используют непрерывный или импульсный лазер на красителях); криодеструкция; медикаментозное лечение (прием кортикостероидов внутрь), но самым лучшим вариантом является отказ от лечения (косметический результат бывает лучше при самостоятельном рассасывании опухоли).
- — Невус Унны (врожденная телеангиэктазия затылка). Обнаруживают на задней поверхности шеи у новорожденных. Иногда возникает на веках. Это единственная разновидность пламенеющего невуса, которая рассасывается самостоятельно.
- — Синдром Стерджа—Вебера. Сочетание пламенеющего невуса в зоне иннервации тройничного нерва с пороками развития сосудов глаз, и мягкой и паутинной мозговых оболочек (обызвествление коры головного мозга, эпилепсия, умственная отсталость, гемипарезы).
- — Синдром Клиппеля—Треноне. Сочетание пламенеющего невуса с пороками развития сосудов мягких тканей и костей (врожденное варикозное расширение вен, гипертрофия одной или нескольких конечностей).
- — Синдром Кобба. Пламенеющий невус по задней срединной линии спины в сочетании с пороками развития сосудов спинного мозга (неврологические расстройства).
Пламенеющий невус самостоятельно никогда не рассасывается. По мере роста размеры невуса увеличиваются, поверхность обычно становится бугристой и приподнимается над уровнем кожи, на ней появляются папулы и узлы, уродующие больного.
Лечение: пока не появились папулы или узлы, пламенеющий невус легко скрыть с помощью маскирующей косметики. Эффективна лазерная терапия.
Жалоб обычно нет, за исключением косметического дефекта. Размеры кавернозной гемангиомы самые различные. Если гемангиома прилегает к эпидермису, ее поверхность становится бородавчатой. Зачастую такая гемангиома ничем не отличается от здоровой кожи. Узлы имеют синюшный или фиолетовый цвет.
- — Сосудистая гамартома. Кавернозная гемангиома, расположенная глубоко в мягких тканях и сопровождающаяся опуханием или увеличением конечности. При поражении скелетных мышц возможна их атрофия. При осмотре обнаруживают расширенные извитые вены и артериовенозные свищи.
- — Синдром Клиппеля—Треноне. Кавернозная гемангиома в сочетании с гипертрофией костей и мягких тканей. При осмотре обнаруживают увеличение конечности, варикозное расширение вен, артериовенозные свищи и пламенеющий невус. Может сочетаться с другими пороками развития, а именно линейным эпидермальным невусом, синдактилией и полидактилией.
- — Голубой пузырчатый невус. Болезненное опухолевидное образование синего цвета, мягкой консистенции, размером от нескольких миллиметров до нескольких сантиметров, расположенное в дерме и подкожной клетчатке.
- — Синдром Мафуччи. Сочетание множественных кавернозных гемангиом с хондродисплазией, которая проявляется деформацией костей и энхондромами (жесткие узелки на пальцах рук и ног). Некоторые из гемангиом выглядят так же, как при голубом пузырчатом невусе.
Лечение: основной метод — механический (давящие повязки, эластичные чулки, пневматическая компрессия). При крупных гемангиомах или нарушении функций внутренних органов — иссечение гемангиомы или эмболизация.
Лечение необходимо только при наличии косметического дефекта. Большие гемангиомы иссекают, при мелких используют электрокоагуляцию или лазерную терапию.
Подводя итоги можно сказать, что для лечения гемангиом успешно применяются различные методы лечения: криотерапия, электрокоагуляция, введение склерозирующих препаратов. Также лечение гемангиом производится путем хирургического вмешательства: глубоко расположенные гемангиомы на конечностях и закрытых участках тела иссекаются. Перед тем как удалять гемангиому, необходимо проконсультироваться с квалифицированным врачом.
Гемангиома представляет собой доброкачественную опухоль, которая, как правило, на стадии развития себя никак не проявляет. Данная патология наиболее распространена среди представительниц женского пола в связи с особенностями гормональной системы. Гемангиомам не свойственно перерождаться в злокачественные образования, однако их способность разрастаться, способна нанести большой вред здоровью и вызвать серьёзные осложнения вплоть до летального исхода. Развиваться образование может как на кожных покровах, так и внутренних органах.
Причины
У беременных чаще всего встречается гемангиома печени. Достоверно от чего может быть данная доброкачественная опухоль до сих пор не известно. Некоторые учёные предполагают, что она может образовываться вследствие таких влияния факторов:
- чрезмерное пребывание под прямыми солнечными лучами;
- влияние повышенного радиационного фона;
- генетическая предрасположенность;
- химическое воздействие на организм;
- вирусные заболевания;
- неблагоприятная экологическая обстановка;
- заболевания внутренних органов, способствующие развитию нарушения сосудистой системы.
Однако, это только ничем не подтверждённые предположения.
Заболевание в зависимости от формы протекания можно разделить на три вида:
- простая гемангиома (как правило, расположена на поверхности кожи, по размеру не превышает 3 см);
- кавернозная (подкожное образование, имеет тенденцию значительно увеличиваться в размерах);
- комбинированная, смешанная (включает предыдущие два вида вместе).
По проявляющейся симптоматике гемангиозные образования делятся на:
- бессимптомные (никак себя не проявляют);
- неосложнённые (имеют первичные признаки);
- осложнённые (сопровождаются присоединением инфекции);
- атипичные (характеризуются изменением тканей поражённого участка).
Симптомы
Обычно развитие гемангиомы происходит бессимптомно. Только в случае роста опухоли начинают появляться следующие первые признаки:
- тянущие боли в правом боку;
- тошнота и рвота;
- метеоризм;
- ощущение давления изнутри в области печени;
- изжога;
- отрыжка;
- нарушение стула;
- снижение аппетита;
- увеличенная в размерах печень;
- нарушения в работе печени и близлежащих органов;
- слабость.
Определить наличие гемангиомы у будущей мамы можно с помощью проведения обследования в поликлинике. Оно, как правило, состоит из следующих пунктов:
- физикальный осмотр врача (пальпация, измерение давления);
- изучение анамнеза больной (выяснение симптоматики, наличия хронических заболеваний, наследственности);
- анализы крови и мочи;
- ультразвуковая диагностика с доплерографией;
- рентгенологическое исследование при гемангиоме довольно информативно, однако в период вынашивания ребёнка противопоказанопункция опухоли для проведения морфологического исследования.
Осложнения
Чем опасна гемангиома в период вынашивания малыша:
- в случаях, когда образование достигает более 6 см, возможен ёго разрыв, что крайне опасно для жизни матери и её ребёнка;
- нарушением свёртываемости крови;
- кровотечениями;
- опухолевым тромбозом;
- сепсисом;
- недостаточностью печени;
- появлением язв;
- флебитом (заболевание вен);
- тромбозом сосудов;
- нарушением работы внутренних органов;
- присоединением инфекции.
Во избежание таких опасных для жизни последствий необходимо при первых симптомах гемангиомы срочно обратиться к врачу, пройти необходимое обследование и лечение.
Лечение
При первых признаках гемангиомы необходимо незамедлительно обратиться к врачу. Он проведёт обследование и назначит необходимое лечение с учётом беременности, важным компонентом которого будет соблюдение специальной диеты. Она включает в себя следующие пункты:
- переход на лёгкую пищу, исключающую жирное, жареное, копчёное, а также всю вредную для организма пищу;
- отказ от употребления мороженого, сладких газированных напитков, консервов, кофе, солений;
- исключение специй;
- обогащение рациона фруктами и овощами;
- включение в меню рыбы, кисло – молочной продукции, печени.
Во время беременности гемангиома из-за перестройки гормонального фона может увеличиваться в размерах. В таком случае врачом решается вопрос о естественных родах или с помощью кесаревого сечения. Желательно, чтобы вопрос лечения опухоли стоял ещё в период планирования беременности. Так как хирургическое удаление доброкачественного образования при беременности противопоказано.
Существуют такие способы лечения гемангиомы:
- хирургическая операция по удалению опухоли;
- терапия гормональными препаратами (останавливает рост образования);
- лучевая терапия;
- лазерная;
- электрокоагуляция;
- применение жидкого азота.
Данные методы довольно эффективны и имеют положительные прогнозы, однако не все могут применяться у беременных.
Профилактика
Профилактических мер для предотвращения развития доброкачественного образования не существует. Единственное, что стоит в этом случае предпринять, это:
- избегать любого вредного воздействия на организм;
- не находиться долго под прямыми солнечными лучами;
- периодически проходить обследование внутренних органов;
- в случае выявления опухолей регулярно посещать врача для контроля их роста;
- избегать травмирования больных участков;
- строго выполнять все рекомендации врача.

- Причины возникновения гемангиомы
- Классификация гемангиомы
- Симптомы гемангиом различных видов
- Осложнения гемангиомы:
- Диагностика гемангиомы
- Лечение гемангиомы
Гемангиома (haemangioma) – опухоль доброкачественного характера, представляющая собой скопление сосудистой ткани. Локализуется на коже, слизистых и паренхиме внутренних органов. Внешне выглядит как плоское либо незначительно возвышающееся над поверхностью кожи сосудистое образование различного размера с неровными краями. Цвет опухоли варьирует от интенсивно розового до багрово-красного или синюшного.
Сосудистое пятно может сформироваться у человека в любом возрасте, но самые крупные и обезображивающие образования наблюдаются у новорожденных. У них причиной появления опухоли является сбой в эмбриональном формировании и развитии кровеносных сосудов. В этом случае неонатологи говорят о врожденной гемангиоме – самой распространенной доброкачественной опухоли у детей, составляющей около 50% от общего числа всех опухолевидных разрастаний мягких тканей. Врожденные гемангиомы выявляются у 1,1–3% новорожденных, на первом году жизни у 10% малышей. В 2–5 раз чаще у девочек.
Маленькое сосудистое разрастание каких-либо нарушений не вызывает, симптоматики не дает. Опасность представляет опухоль большого размера. В зависимости от локализации она способна механически сдавливать как сам орган, на котором располагается, так и прилегающие к нему ткани соседнего органа.
Несмотря на доброкачественный характер, гемангиома имеет склонность к бурному прогрессирующему инфильтративному росту, особенно в первые дни жизни малыша. Косметический дефект – самое безобидное последствие такой гемангиомы. Разрастаясь вглубь и вширь, она может привести к нарушению функций органов, например, при повреждении барабанной перепонки ребенок может лишиться слуха.
Причины возникновения гемангиомы
Этиология до сих пор не выяснена. Ученые предполагают, что врожденное сосудистое пятно развивается вследствие нарушения формирования, развития и роста сосудов у плода во внутриутробном периоде. На каком этапе эмбриогенеза происходит сбой и как его избежать определить нельзя, т.к. медицина в настоящее время не располагает необходимым оборудованием для подобного отслеживания. Пока единственными субстратами для исследований являются мертворожденные младенцы и эмбрионы, полученные при аборте.
Гемангиому еще называют сосудистой гиперплазией. Этот термин объясняет механизм развития образования. От воздействия внешних или внутренних факторов на каком-то этапе жизни человека возникает патология сосудистой ткани, приводящая к ее разрастанию. В результате на коже или внутреннем органе, часто на печени либо почках, появляется единичная гемангиома.
Предположительно нарушение васкулогенеза у плода может возникнуть из-за перенесенных острых вирусных или бактериальных инфекций, к примеру, ОРВИ, а также приема беременной женщиной определенных лекарств. Отрицательно сказывается неблагоприятная экологическая обстановка, гормональный фон преждевременно появившегося на свет малыша.
Другие предполагаемые факторы, провоцирующие развитие гемангиом у взрослых:
- Длительное воздействие ультрафиолетовых лучей.
- Наследственная предрасположенность.
- Заболевания внутренних органов воспалительного характера, затрагивающие элементы сосудистой ткани и приводящие к характерным нарушениям.
Классификация гемангиомы
Градация гемангиом в зависимости от морфологического строения:
- Ювенильная, или капиллярная, сосудистая опухоль малинового либо красно-фиолетового цвета с четкими границами и плоской или бугристо-узловой поверхностью локализуется на поверхности кожи. При надавливании бледнеет, но через несколько секунд первоначальный цвет восстанавливается. Гемангиома такого типа склонна к бурному инфильтративному росту.
- Пещеристая, или кавернозная опухоль представляет собой бугристое подкожное образование, состоящее из разного размера каверн, разделенных между собой перегородками. Имеет мягкую эластическую поверхность. Кавернозные полости заполнены кровью, которая сворачивается с образованием сгустков. Впоследствии тромботическая масса прорастает соединительной тканью.
- Рацемическая сосудистая опухоль – редко наблюдаемое новообразование из извилистых толстостенных артерий или вен. Располагается преимущественно на шее либо голове. Внешне напоминает врожденное уродство.
- Смешанная гемангиома сложна по своему морфологическому строению. В ней сосудистая ткань сочетается с элементами других тканей – нервной, лимфоидной, соединительной и т.д. К гемангиомам смешанного типа относят гемлимфангиому, ангиофиброму, ангионеврому и другие. Подобные опухолевые образования характерны для взрослых. Их консистенция, цветность и внешний вид варьируют в зависимости от входящих в состав тканей.
- Комбинированная опухоль сочетает в себе признаки пещеристой и простой (капиллярной) гемангиомы. Локализуется одновременно в подкожной-жировой клетчатке и на эпидермисе. Преобладание того или иного компонента (кавернозного или капиллярного) сказывается на особенностях клинического проявления такого образования.
Виды сосудистых разрастаний относительно их локализации:
![]()
Кожная гемангиома – самая часто выявляемая сосудистая опухоль, локализующаяся на эпидермисе – верхнем слое кожи. Представляет наименьшую опасность, не требует лечения и не дает осложнений. Исключение составляет покровное опухолевидное образование, сформировавшееся в области уха, глаза или половых органов. Поверхностная сосудистая опухоль может появиться на любом участке кожного покрова – на лице (носу, нижнем веке, лбу, губе), голове, конечностях. Часто наблюдаются множественные мелкие сосудистые пятнышки на коже живота и туловища.- Гемангиома слизистой формируется в подслизистом слое или на многослойном плоском эпителии внутренней (слизистой) оболочки, к примеру, полости рта или половых органов.
![]()
Внутренняя сосудистая опухоль – сосудистое образование на различных внутренних органах. Формируеся на головном мозге, почках, селезенке, печени и т.д. Нередко при обнаружении маленькой паренхиматозной гемангиомы лечения не требуется, врач выбирает тактику наблюдения и контроля. При большой опухоли необходимо консервативное лечение, направленное на остановку роста патологического образования. В печени возможно обнаружение гемангиомы атипичной формы.![]()
Сосудистая опухоль опорно-двигательного аппарата. По сравнению с паренхиматозной, она менее опасна, хотя из-за стремительного увеличения в размерах, опережающего рост костей у детей, может привести к серьезным последствиям в виде деформации скелета. Часто формируется на позвоночнике, реже на других костях, например черепа или таза.
Вертебральная гемангиома – одно из распространенных заболеваний позвоночника в этой категории. Образование локализуется на позвоночном столбе, чаще в шейном или поясничном отделе. Опасна гемангиома тела позвонка, т.к. происходит его разрушение, клинически проявляющееся сильными болями в спине.
Симптомы гемангиом различных видов
Врожденная гемангиома обнаруживается после рождения малыша, редко в первые недели, крайне редко – в первые месяцы его жизни. До полугода ребенка она интенсивно растет, потом рост значительно замедляется либо полностью прекращается. Гемангиома значительного размера приводит к косметическому дефекту либо, в зависимости от месторасположения, к нарушению функций того или иного органа. Простая опухоль у детей склонна к самопроизвольной регрессии.
Клинические проявления зависят от локализации, размера и вида сосудистого разрастания. Плоская поверхностная гемангиома визуалируется как гладкое пятно на коже интенсивно розового, малинового или багрово-фиолетового цвета с четкими либо размытыми краями. Иногда оно немного возвышается над поверхностью кожи. Часто наблюдается звездчатая гемангиома, выглядящая как розовое пятно с радиально расходящимися от него расширенными сосудами.
При надавливании пальцем на пятно, оно бледнеет из-за оттока крови, потом цвет восстанавливается до первоначального. Травмирование опухоли может привести к кровотечению.
Гемангиома пещеристого типа располагается под кожей в виде образования из каверн, заполненных кровью. Возвышается на кожей. Имеет красно-синюшный цвет, меняющийся по мере роста опухоли на багрово-фиолетовый. Такое сосудистое образование часто обнаруживается у новорожденных. При кашле, крике оно выпячивается вследствие притока крови к полостям-кавернам.
Внешний вид и консистенция комбинированной или смешанной гемангиомы зависит от превалирования той или иной ткани в составе. Она может выглядеть как капиллярная опухоль либо как пещеристая.
В клинике паренхиматозного образования важны его размеры и точная локализация. Большая гемангиома нередко приводит к сдавлению участка органа, на котором она располагается. Нарушаются его функции, клетки страдают от гипоксии, не исключено развитие очагов некроза. Это приводит к сильным длительным болям.
При гемангиоме позвоночного столба больного беспокоят боли в том отделе, где она локализуется. При значительном размере или прогрессирующем росте опухоли возможно ограничение двигательной активности вплоть до частичного обездвиживания.
Осложнения гемангиомы:
- кровотечение при травме опухоли;
- флебит;
- тромбоцитопения;
- изъязвление с последующим присоединением инфекции;
- компрессионное сдавление органа с нарушение его функционирования.
Диагностика гемангиомы
При поверхностной гемангиоме особой диагностики не требуется, разрастание сосудистой ткани видно без специальных приборов. Пальпация, относящаяся к методам физикального обследования, позволяет определить консистенцию образования и его границы. Цвет виден при визуальном объективном осмотре опухолевого образования.
Для исключения синдрома Казабаха-Мерритт необходимо сдать анализ крови на гемостаз. Коагулограмма является основным методом комплексного исследования показателей свертываемости крови.
- УЗИ поверхностной гемангиомы с измерением скорости и особенностей кровотока в периферических сосудах и ее паренхиме.
- УЗИ + допплерография паренхиматозной гемангиомы и органа, на котором она образовалась. Помогает определить размер опухоли, степень компрессии органа и ее последствия.
- КТ или магнитно-ядерный резонанс (МРТ).Назначают при недостатке полученных данных при УЗ-исследовании.
- Рентгенография черепа, позвоночника или других костей, на которых сформировалось сосудистое разрастание.
- Пункция сосудистой опухолидля выяснения ее морфологического строения.
- Ангиография. Помогает выявить особенности ангиоархитектоники и кровоснабжения гемангиомы, а также взаимоотношения с другими сосудами.
Лечение гемангиомы
Не требует лечения поверхностная (простая) опухоль маленького размера, которая заметно регрессирует или не увеличивается в размере, а также множественные гемангиомы на коже, величиной меньше булавочной головки. В этих случаях выбирается тактика выжидания и наблюдения.
Нельзя откладывать лечение врожденного разрастания сосудистой ткани, локализующегося на лице, ушах, голове, слизистой ротовой полости, в области гениталий, т.к. его быстрый рост в первые 6 месяцев жизни малыша может привести к серьезным нарушениям функционирования органов. Также незамедлительно начинают лечить активно разрастающуюся опухоль, опухоль больших размеров, несклонную к регрессии, инфицированную, осложненную некрозом или кровотечением.
Способов лечения гемангиомы несколько, нужный выбирается руководствуясь принципом достижения максимально косметического, онкологического и функционального результата. Учитывается возраст пациента, вид опухоли, ее размер, степень прорастания вглубь кожи или внутреннего органа.
Варианты лечения гемангиомы:
- Электрокоагуляция(диатермоэлектрокоагуляция). Этот метод применяется при лечении простых сосудистых опухолей без осложнений. Патологическое кожное образование удаляется электрическим током. Дополнительно проводится термическая коагуляция поврежденных сосудов, что исключает возникновение кровотечения.
- Лучевая терапия. Показана для лечения капиллярной гемангиомы, затронувшей большую площадь поверхности кожи, а также для опухолей, находящихся в труднодоступных местах либо в том случае, когда другие способы лечения исключены, например, при разрастании сосудистой ткани в области глазницы.
- Криодеструкция – метод воздействия жидким азотом, позволяющий избавиться от точечных пятен путем их заморозки.
- Лазеротерапия. При воздействии на гемангиому углекислотным лазером происходит коагуляция патологически разросшихся сосудов и полное удаление опухоли без механического и термического травмирования близлежащих здоровых тканей.
- Склеротерапия – деструкция сосудов путем инъекционного введения в них специального склерозирующего раствора. Эффективна при комбинированных или кавернозных опухолях небольших размеров.
- Гормональная терапия. Гормоны назначают для остановки патологического разрастания сосудистого сплетения у детей.
- Операция. Хирургическому иссечению подлежать внутренние гемангиомы, особенно больших размеров, для избавления от которых остальные способы не подходят.
Высокую эффективность дает комбинирование методов лечения. Например, рентгено- + гормонотерапия, хирургическое удаление с последующей криодеструкцией.
Читайте также:




