Опухоли височно нижнечелюстного сустава
Опухоли
Начальные проявления опухолей височно-нижнечелюстного сустава аналогичны клиническим проявлениям хронических артритов, артрозов, фиброзных анкилозов. Больные жалуются на Чувство неловкости в суставе при движениях нижней челюсти, некоторое смещение челюсти в сторону, щелканье, незначительную боль. Деформация лица, тризм, увеличение лимфатических узлов, резкое боковое смещение нижней челюсти могут появиться позднее, что нужно учитывать в дифференциальной диагностике.
Изолированные поражения височно-нижнечелюстного сустава наблюдаются крайне редко. Чаще опухоли распространяются на сустав с ветви нижней челюсти и с окружающих тканей (например, с околоушной слюнной железы). Встречаются также метастатические опухоли.
Доброкачественные опухоли
Доброкачественными опухолями являются хондромы, остеохондромы, остеомы, адамантиномы, остеобластокластомы, миксомы, гигромы.
Хондрома — хрящевая опухоль, относится к редким опухолям челюстно-лицевой области. Предполагают, что возникновение их связано с остатками меккелева хряща, существующего в эмбриональном периоде.
Локализуется хондрома в центральном отделе верхней челюсти, реже в области венечного и суставного отростка. При расположении в суставном отростке опухоль как бы вздувает кость изнутри, оставляя неизмененным кортикальный слой. Растет медленно (десятки лет), безболезненна. При достижении значительного размера происходит заметное на глаз смещение нижней челюсти в здоровую сторону, появляются незначительные боли, усиливающие при движении нижней челюсти, щелканье в. больном суставе, деструкция диска. Движения нижней челюсти сопровождаются скачкообразными перемещениями ее в одну и другую сторону. Рентгенологическая картина характеризуется наличием неправильно округлого очага просветления, имеющего четкие контуры. На светлом фоне опухоли видны точечные затемнения или тонкие линейные тени, являющиеся отображением известковых включений и элементов бесструктурного костного вещества.
Следует проводить дифференциальную диагностику хондромы и хондросаркомы. Толчком к озлокачествлению может быть травма или нерадикальная операция.
Остеома является доброкачественной опухолью, развивающейся из зрелой костной ткани. Крайне редко встречается в суставных отростках нижней челюсти.
Клиника остеом суставного отростка всецело зависит от размера и роста опухоли. Поскольку остеомы обладают медленным ростом, симптоматика нарастает медленно. Первоначальные проявления характеризуются чувством возникшей неловкости в суставе, незначительным смещением челюсти в сторону, щелканьем. Болевая симптоматика в сочетании с резким смещением нижней челюсти в здоровую сторону с нарушением функции сустава возникает при достижении опухолью значительных размеров. При осмотре такого больного отчетливо выявляется обезображивающая деформация контуров лица в околоушной области. Пальпаторно в области суставной головки можно обнаружить плотное образование, подчас достигающее 1,5—2 см в диаметре. Прикус может быть открытым. Нередко возникают нарушения речи и глотания, боль в ухе. Ренгенологически остеома представляет собой образование, по плотности идентичное окружающей кости, имеющее разнообразную форму (шаровидную, грибовидную), чаще широкое основание. Течение длительное, доброкачественное. Прогноз благоприятный, поскольку опухоль не обладает возможностью озлокачествления.
Остеохондрома по строению имеет много общего с остеомой, на рентгенограмме дает картину плотной полупрозрачной мягкотканной опухоли, в толще которой выявляются тяжи костной ткани. Контур опухоли ровный, гладкий, кортикальная пластинка истончена.
Остеобластокластома (гигантоклеточная опухоль, гиганте клеточная фиброзная остеодистрофия, гигантоклеточная гранулема) растет медленно, годами, не метастазирует. Наблюдается чаще у лиц женского пола в возрасте 20—40 лет. Рентгенологическая картина создает впечатление как бы вздутой кости челюсти. Различают ячеистую, литическую и кистозную формы. При литической форме отмечается однородный дефект кости. Дифференцировать следует от кист, адамантином и сарком. Отличием от сарком является значительная длительность развития остеобластокластомы и резорбция костей.
Опухоли в височно-нижнечелюстном суставе встречаются весьма редко. В доступной литературе имеются лишь единичные сообщения о злокачественных и доброкачественных опухолях и опухолеподобных образованиях ВНЧС, которые описаны как хондрома, остеома, синовиальный хондроматоз, остеохондрит, хондросаркома.
По данным литературы, синовиальный хондроматоз представляет доброкачественную опухоль.
Клинически проявляются появлением небольшой подвижной опухоли. Заболевание протекает без ограничения подвижности в суставе с симптомом хруста и незначительной тупой боли.
Рентгенологически возможна деформация суставной ямки, наличие рентгенонепроницаемых свободных тел. Окончательный диагноз ставится после гистологических исследований синовиальной мембраны и свободных тел. По данным Murphy с соавторами (1962), фибропласты теряют свои функциональные свойства, клетки становятся круглыми, происходит отложение хондромуцина. Эти хондроциты продолжают усиленно размножаться и разрастаться путем новообразований. Затем образуются скопления хондроцитов одноядерных, двуядерных, многоядерных, округлой или неправильной формы. В дальнейшем эта хондроидная ткань постепенно подвергается окостенению.
При активной стадии синовиального хондроматоза происходит разрастание синовиума с образованием многочисленных складок с хрящевыми островками. Последние в последствии выделяются в суставную полость в виде многочисленных свободных внутрисуставных тел. Отдельные хрящевые образования продолжают усиленно расти, питаясь синовиальной жидкостью. Внутри их образуется костная ткань.
Точный диагноз синовиального хондроматоза, по данным Jafle (1958), можно поставить при гистологическом выявлении хрящевой метаплазии в синовиальной мембране.
Лечение хирургическое, заключающееся в удалении свободных тел и пораженной суставной сумки в пределах здоровой ткани.
Хондрома относится к доброкачественной опухоли. Чаще поражается суставная головка. Случай, наблюдаемый нами, представляет интерес.
Больная С, 17 лет, поступила 18 сентября 1978 года на кафедру ортопедической стоматологии Кубанского медицинского института с жалобами на боль в левом ВНЧС и на выраженную асимметрию лица. Заболела в 1969 году. Заболевание связывает с сильной травмой нижней челюсти. После травмы ощущала боль в левом ВНЧС. Спустя две недели боль прекратилась. Больная за медицинской помощью не обращалась. Через 6—7 лет окружающие стали замечать асимметрию лица. С 1976 по 1978 год асимметрия лица заметно прогрессировала, появилась боль в левом ВНЧС, и больная вынуждена была обратиться на кафедру.
При внешнем осмотре с сомкнутыми зубными рядами отмечается асимметрия лица за счет смещения подбородка вправо. Тело нижней челюсти слева массивнее, чем справа. При пальпации в области ВНЧС отмечается боль в левом суставе при максимально открытом рте. Мыщелки движугся асинхронно. Правый мыщелок имеет большую экскурсию, чем левый. При широко открытом рте асимметрия лица не отмечается. Выравнивание конфигурации лица при открытом рте происходит в результате ограничения подвижности деформированного увеличенного в размере левого мыщелка и чрезмерной экскурсии здорового правого мыщелка. Пальпаторно левый мыщелок выступает кнаружи от суставной ямки, а правый мыщелок, наоборот, проваливается медиально в суставную ямку. Подбородок резко смещен вправо. Лимфоузлы и слюнные железы в пределах нормы. Слизистая оболочка полости рта без видимых патологических изменений. Зубы все интактные и плотно контактируют в правильном соотношении.
Ротовая щель несколько скошена. Подобная асимметрия лица с правильным соотношением зубных рядов объясняется тем, что левый мыщелок, как это будет отмечено рентгенологически, в результате экспансивного роста достиг больших размеров и в положении центральной окклюзии располагался на вершине суставного бугорка. В результате удлинения мыщелкового отростка тело нижней челюсти на стороне поражения сместилось вниз. Вследствие чего справа на верхней челюсти возникло зубоальвеолярное внедрение, а слева на верхней челюсти — зубоальвеолярное удлинение.
На томограммах височно-нижнечелюстного сустава левый мыщелок имеет квадратную форму, головка сверху уплощена, при сомкнутых зубных рядах находится на уровне суставного бугорка. Шейка суставного отростка удлинена. Справа мыщелок нормального размера, округлой формы, располагается в центре суставной ямки. При широко открытом рте мыщелки находятся на вершине суставных бугорков.
Предварительный диагноз: левосторонний деформирующий артроз височно-нижнечелюстного сустава, правосторонняя микрогения. Исходя из того, что ортопедическое лечение в данном случае не даст положительного результата, было предложено комплексное лечение.
В феврале 1980 года больная оперирована на кафедре хирургической стоматологии. Под общим наркозом была произведена кондилэктомия левого мыщелка в пределах основания мыщелкового отростка. В последующем лечение проводилось на кафедре ортопедической стоматологии с помощью модифицированной нами шины Вебера с наклонной плоскостью.
Удаленный мыщелок фиксировали в 10% р-ре формалина, затем декальцинировали в 10% р-ре муравьиной кислоты. После декальцинации проводили через спирты восходящей концентрации, заключили в целлоидин и готовили срезы в сагиттальной плоскости с последующей окраской гистопрепаратов гемотоксилин-эозином и по Ван-Гизону.
Морфологические исследования удаленного мыщелка показали отсутствие покровной фиброзной пластины в области сочленовной поверхности, резкое уголщение хрящевого слоя, миксоматоз основного вещества хряща и гипертрофию отдельных хрящевых клеток. В участках разрастания хондроиднои ткани отмечалось появление крупных хрящевых клеток, образующих скопления. Межуточное вещество имеет базофильную окраску. Хондроидная ткань в виде языков вдается в костное вещество спонгиозы на большом расстоянии.
На основании морфологических исследований был поставлен окончательный диагноз: хондрома мыщелка левого ВНЧС.
С целью предупреждения деформаций челюстно-лицевой области следует проводить профилактические осмотры детей, подростков и взрослых для своевременного выявления патологии височно-нижнечелюстного сустава и своевременного рационального ортопедического и комплексного лечения.
За 30 лет мы наблюдали лишь два случая с доброкачественной опухолью височно-нижнечелюстного сустава: с остеохондромой внутрисуставного мениска и с хондромой мыщелка. Ввиду чрезвычайной редкости поражения суставов вышеуказанными формами доброкачественной опухоли и различием клинико-рентгенологической картины мы считаем необходимым подробно изложить выписку из истории болезни второго случая.
-
Вход Регистрация
- Главная →
- Новости и статьи по стоматологии →
- Хирургия →
- Метастаз мыщелка нижней челюсти, имитировавший острую дисфункцию височно-нижнечелюстного сустава
Метастазы раковых опухолей в нижнечелюстной мыщелок встречаются редко. В данной статье описан случай единичного метастаза в мыщелок нижней челюсти, имитировавший острую дисфункцию височно-нижнечелюстного сустава. Интраоперационная биопсия показала опухоль головки сустава, прорастающую сквозь кортикальную пластинку в подвисочную ямку, гистологическое исследование выявило крупноклеточный метастазирующий рак лёгких. Исходя из данных исследования можно сделать вывод, что пациентам, не отвечающим на стандартную терапию, или демонстрирующим отрицательную динамику, должна быть выполнена обзорная рентгенограмма зубов и челюстей; особое внимание при этом следует уделить остеолитическим процессам костной ткани, которые могут быть проявлением метастазирующей опухоли.
Впервые метастаз раковой опухоли в нижнечелюстной мыщелок был описан в 1947 году; на данный момент в литературе описано 23 подобных случая. Примерно в половине описанных случаев симптомы соответствовали симптомам дисфункции височно-нижнечелюстного сустава.
Различные виды нарушений анатомии и физиологии височно-нижнечелюстного сустава достаточно широко распространены и становятся причиной появления боли или дисфункции сустава у миллионов людей. Всех пациентов можно условно разделить на две большие группы: тех, чьё заболевание возникло на мышечном субстрате, и тех, чьё заболевание связано с патологией сустава. В обеих группах выделяют диагностические подкатегории. Суставные нарушения могут возникать в результате врождённых и приобретённых нарушений, посттравматических нарушений, анкилоза, артрита, неоплазии сустава, а также функциональной дисфункции сустава. Мышечные нарушения включают в себя миозит, миофасциальный болевой синдром, мышечный спазм, гипер- гипокинезию, мышечную контрактуру и фибромиалгию.
В данной статье описан редкий клинический случай крупноклеточного рака лёгких с единичным метастазом в мыщелок нижней челюсти, имитировавший острую дисфункцию височно-нижнечелюстного сустава.
Описание клинического случая
В клинику поступила 72-летняя женщина с жалобами на усиливающуюся с течением времени боль в левом височно-нижнечелюстном суставе, ограничение подвижности нижней челюсти и патологический прикус в течение трёх предыдущих месяцев. Температура тела пациентки в пределах нормы, состояние удовлетворительное, осмотр и инструментальное обследование ротовой полости патологии не выявили.
Для вычисления индекса дисфункции по методу Helkimo была проведена двусторонняя оценка функции сустава. Индекс правого сустава оказался равен 0 (норма), левого сустава — III (серьёзная дисфункция). При пальпации сустав чувствителен, при движении в суставе проявлялся болевой синдром, наблюдалось значительное ограничение подвижности нижней челюсти до 25 мм. Мышечных спазмов не было, звуковые шумы при движении в суставе не отмечались. Подвижность в горизонтальной плоскости спереди назад снижена до 1 мм, подвижность при движении в правую сторону снижена до 2 мм, при движении в левую сторону находится в пределах нормы (9 мм). Был поставлен клинический диагноз передняя дислокация внутрисуставного диска височно-нижнечелюстного сустава.
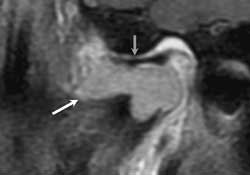
На обзорной рентгенограмме наблюдалась овальная тень с относительно чёткими контурами в головке мыщелка нижней челюсти слева (см. рис. 1). Компьютерная томография и магнитно-резонансная томография выявили объёмное образование левого мыщелка нижней челюсти, медиальную эрозию кости и отёк окружающих структур до крыловидной кости (см. рис. 2—4).
Рис. 1. На обзорной рентгенограмме видна овальная тень с относительно чёткими контурами в головке мыщелка нижней челюсти слева (показана чёрными стрелками). Белыми пунктирными стрелками показаны кальцифицированные шейные лимфатические узлы.
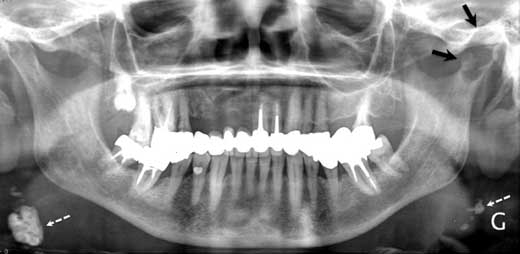
Рис. 2. На компьютерной томографии видны остеолитические процессы в головки мыщелка нижней челюсти слева. Зона деструкции внутренней костной пластинки отмечена белой стрелкой.
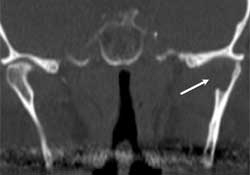
Рис. 3. На аксиальной магнитно-резонансной томограмме в режиме Т2 видно объёмное образование, отмеченное сплошной белой стрелкой. Образование даёт низкоинтенсивный сигнал, характерный для гиперклеточной раковой опухоли. Снижение интенсивности сигнала также отмечается в медиальной крыловидной мышце (отмечено белой пунктирной стрелкой), что свидетельствует об отёке.
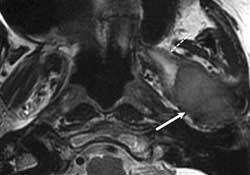
Рис. 4. На сагиттальной магнитно-резонансной томограмме в режиме Т2 с гадолиниевым контрастом, очищенной от жировых тканей, видно многодольчатое образование (отмечено белой стрелкой), сдавливающее диск сустава (отмечен серой стрелкой).
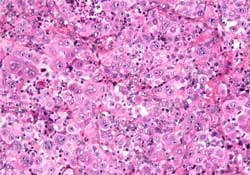
В том же месяце под общей анестезией была проведена биопсия образования. На микроскопии отмечалась пролиферирующая опухоль, состоящая из клеток различной формы, от круглой до многоугольной, с большим ядром, рельефными ядрышками, большим количеством цитоплазмы и хорошо выраженными границами клеток, без признаков сквамозной или гландулярной дифференциации (см. рис. 5). В некоторых областях присутствовали клетки воспаления.
Рис. 5. Раковая опухоль состоит из атипических полиэдрических крупных клеток с большим количеством эозинофильной цитоплазмы. Часть клеток содержит большие ядра и рельефные ядрышки (окраска гематоксилин-эозином, х20).
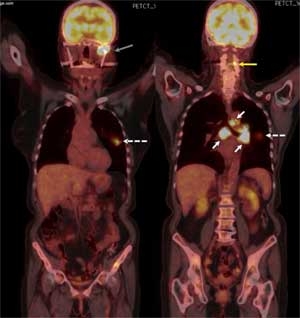
При иммуногистохимическом исследовании было обнаружено, что клетки экспрессируют цитокератин-7. Пробы на CK20, щитовидный фактор транскрипции, нейроэктодермальный антиген S100, чёрную меланому человека-45 и молочных желёз-2 были отрицательны. Индекс пролиферации антител ki67 был около 50%. Данные параметры соответствуют параметрам метастазирующего крупноклеточного рака лёгких. Позитронно-эмиссионная компьютерная томография грудной клетки выявила наличие первичного очага в левом лёгком, а также увеличенные узлы в воротах лёгких и трахеобронхиальные узлы и увеличение метаболической активности в околопозвоночных областях.
Рис. 6. На позитронно-эмиссионной компьютерной томограмме виден первичный очаг раковой опухоли в левом лёгком (показан белой пунктирной стрелкой), трахеобронхиальные узлы и узлы в воротах лёгких (показаны сплошными белыми линиями), грудной паравертебральный метастаз (показан жёлтой стрелкой) и метастаз в мыщелок нижней челюсти слева (показа сероё стрелкой).
Пациентке была назначена паллиативная радиотерапия, а также два последовательных курса гемцитабин-винорелбина. Смерть наступила через 6 месяцев после первой госпитализации.
В соответствии с данными ВОЗ, крупноклеточные формы рака лёгких составляют всего 9% от всех видов рака лёгких и, как правило, локализованы в периферийных областях лёгких. При макроскопическом исследовании они часто проявляются обширным некротизирующим раком. При гистологическом исследовании данной формы рака отмечаются плоскости и гнёзда крупных многоугольных клеток с везикулярными ядрами и рельефными ядрышками. Данная форма рака склонна к раннему метастазированию гематогенным путём в печень, надпочечники и головной мозг; костные метастазы наблюдаются редко.
Описанный нами случай интересен своей уникальностью: наличием метастаза крупноклеточного рака лёгких в мыщелок нижней челюсти, клинически имитировавшим переднюю дислокацию внутрисуставного диска височно-нижнечелюстного сустава.
Метастазирующий рак ротовой полости встречается редко, составляет примерно 1% от всех раковых поражений ротовой полости и примерно в четверти случаев представляет собой первый симптом метастазирующей опухоли. Чаще всего поражаются челюсти, особенно область нижней челюсти с молярами; первичный источник чаще всего находится в лёгких или молочных железах. Метастазы рака лёгких в мыщелки встречаются крайне редко.
Клинически метастаз в мыщелок нижней челюсти может проявляться болью в суставе, как в покое, так и при движении, и тризмом, что сходно с симптомами артрита сустава. Также в литературе описаны случаи неопластической нейропатии, затрагивающей область отхождения от тройничного нерва лицевой ветви.
Патогномоничных рентгенологических симптомов метастаза в мыщелок немного. Как правило, на рентгенограмме такой метастаз проявляется как округлая тень.
МРТ- и КТ-исследования позволяют дифференцировать солидный рак и кисту. МРТ позволяет оценить взаимоотношения жевательных пространств, суставной области и окружающих тканей, в том числе — околоушных слюнных желёз, основания черепа и окологлоточного пространства. Более того, МРТ в режиме Т2 позволяет установить степень агрессивности рака.
Позитронная эмиссионная томография проводится, как правило, после биопсийного подтверждения диагноза метастазирующего рака. Область распространения рака определяется по данным ПЭТ и КТ. В данном случае ПЭТ/КТ позволила ассоциировать множественные костные метастазы с объёмным образованием в лёгких, что, в своё очередь, позволило нам поставить диагноз метастазирующего рака лёгких IV стадии.
Необходимо помнить о том, что рентгенологически метастазы в нижнюю челюсть могут быть ошибочно диагностированы как доброкачественные образования (напр. одонтогенная киста, аневризматическая киста, солитарная костная киста, гемангиома, лангергансоклеточный гистиоцитоз). Неверный диагноз может отсрочить назначение корректной терапии — хотя, как правило, метастазы в нижнюю челюсть говорят о поздней стадии развития заболевания, и лечение проводится в основном паллиативное.
Также необходимо иметь в виду, что раковое поражение нижней челюсти может быть первым симптомом недиагностированного рака. Соответственно, в каждом таком случае необходимо выполнять биопсию и с её помощью определять тип рака и его первичную локализацию.
Причина редкой встречаемости метастазов мыщелка нижней челюсти остаётся предметом научных споров. Возможно, редкость данного заболевания связана с особенностями васкуляризации головки мыщелка: кровоснабжение происходит за счёт мелких ветвей верхнечелюстной и височной артерий с низкой скоростью кровотока, а также небольшим количеством красного костного мозга.
В заключение мы хотим обратить внимание практикующих стоматологов на то, что при лечении пациента с дисфункцией височно-нижнечелюстного сустава необходимо не забывать о редко встречающихся заболеваниях, таких как рак, инфекционное поражение сустава и воспалительные процессы. Пациентам, не отвечающим на адекватную терапию или демонстрирующим отрицательную динамику, должна быть выполнена обзорная рентгенограмма зубов и челюстей. Также особое внимание должно быть уделено остеолитическим процессам костной ткани, которые могут оказаться первым симптомом метастазирующего рака.
Dr. Scolozzi is head, division of oral and maxillofacial surgery, department of surgery, Hopitaux Universitaires de Genève, Geneva, Switzerland.
Dr. Becker is associate professor, division of radiology, Hôpitaux Universitaires de Genève, Geneva, Switzerland.
Dr. Lombardi is associate professor, laboratory of oral histopathology, division of stomatology and oral surgery, faculty of medicine, Hôpitaux Universitaires de Genève, Geneva, Switzerland
Дисфункция височно-нижнечелюстного сустава (ВНЧС) — это обширный симптоматический комплекс различных артрологических, неврологических, ревматических и инфекционных проявлений. Болезненность ВНЧС возникает при открывании рта, приеме пищи или прочих функциональных действиях нижней челюсти.
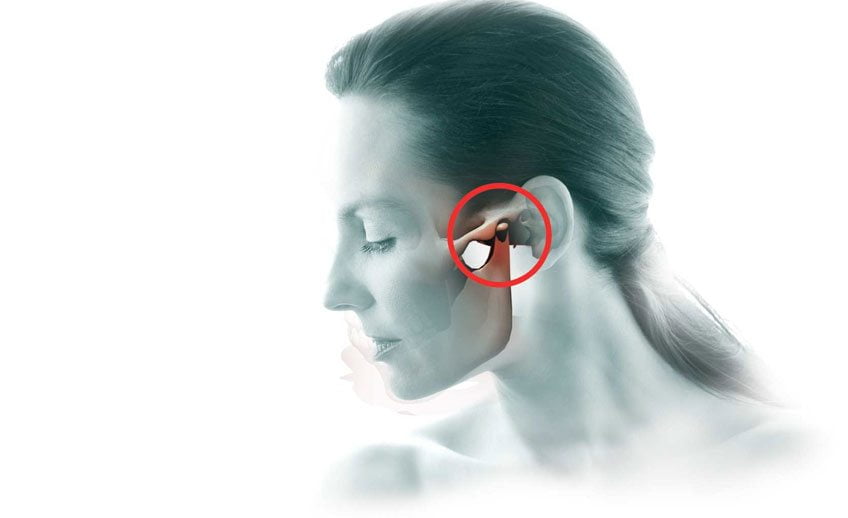
Лечение височно-нижнечелюстного сустава – это сложнейший процесс восстановления парного диартроза на черепе костного скелета человека, наиболее часто встречающегося в детском и старческом возрасте. Однако от ударно-механического поражения не застрахован никто.
Анатомия ВНЧС
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
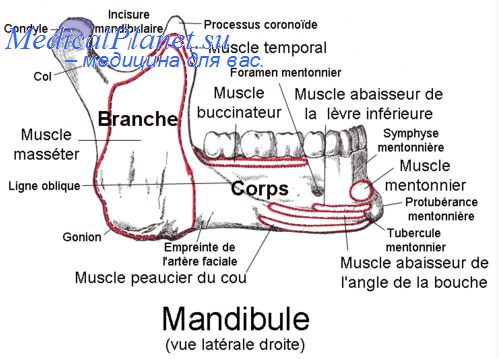
Височно-нижнечелюстное образование – это парный черепной сустав, образованный в месте сочленения эпифиза нижнечелюстной кости с височной ямкой в черепе человека, позволяющее осуществлять синхронную подвижность нижней челюсти с правой и левой сторон.
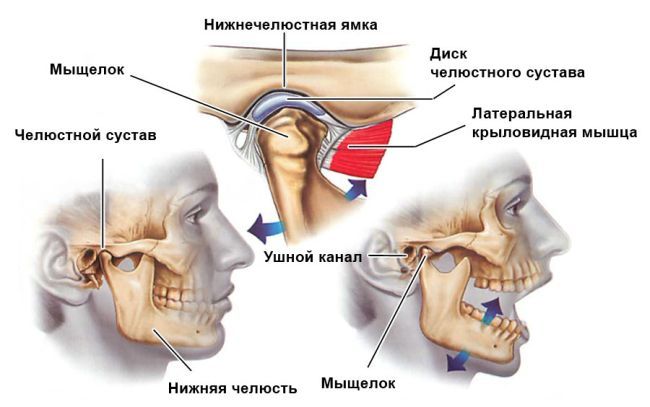
В анатомическую структуру височно-нижнечелюстного сочленения входят:
- непосредственно суставные поверхности – нижнечелюстная головка и ямочное образование височной кости;
- окружает наружную часть ВНЧС суставная капсула;
- между соединительными элементами суставных поверхностей находится диск, или хрящ, который образует с капсулой ВНЧС жёсткое сцепление.
Вся височно-челюстная система окутана связочно-мышечным аппаратом, который позволяет не только фиксировать нижнюю челюсть, но и производить ею движения в трех плоскостях:
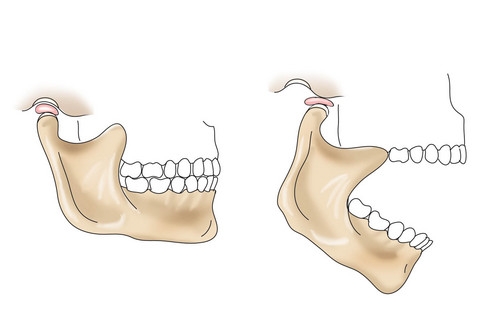
- открывание и закрывание рта осуществляется по фронтальной оси при жестко зафиксированном суставном диске. Возможно смещение головки нижней челюсти;
- смещение по сагиттальной оси головки и суставного диска; позволяет производить движение нижнечелюстного аппарата вперед и/или назад;
- движения нижней челюстью вправо или влево по вертикальной оси – это результат боковой ротации головки нижней челюсти относительно суставной височной впадины (ямки).
Чувствительная иннервация осуществляется через ушно-височные каналы и жевательные ветви, исходящие из нервных волокон тройничного нерва. Артериальное кровяное снабжение транспортируется по магистральной линии наружной сонной артерии, преимущественно через поверхностную височную артерию, а венозный отток через нижнюю челюсть продолжает движение по яремной шейной вене.
Нарушение функций височно-челюстного сустава вызывает различного рода воспалительные процессы, которые требуют тщательного диагностического обследования и адекватного лечения. Ярким примером может быть синдром патологического прикуса, или синдром Костена.
Такая дисфункция ВНЧС была впервые описана американским врачом-отоларингологом Джеймсом Костеном в 1934 году. Однако боль в височно-нижнечелюстном регионе черепа может быть спровоцирована прочими различными причинно-следственными факторами.
Причины воспаления
Клинической височно-челюстной и/или челюстно-лицевой патологии может предшествовать множество факторов, которые в дальнейшем влияют на правильное лечение дисфункции ВНЧС. Височно-нижнечелюстному поражению суставов могут способствовать:
- механическое повреждение;
- инфекционное поражение суставных элементов черепной коробки;
- воспаления суставов, связанных с системной патологией.
Рассмотрим наиболее детально частое нарушение функции височно-челюстного сустава, лечение которого зависит от степени тяжести повреждения или от сложности воспаления.
После приведения ударной силы, в результате несчастного случая, при умышленном повреждении суставных компонентов черепной коробки возможны следующие критические состояния:
- разрыв околосуставного связочного узла или капсулы ВНЧС;
- полостное кровоизлияние в височных и/или челюстных суставах;
- трещины на поверхности костно-суставных сегментов черепного короба.
В случае прямого контакта с патогенным носителем, из-за травмы дисфункция височно-челюстного сустава определяется степенью инфекционного поражения. При занесении инфекции страдает не только целостность суставной капсулы, но и сама полость сустава, когда доступ микроорганизмов в эти зоны становится неограниченным. При атаке инфекционных или бактериальных агентов в открытые суставные области возможны различные воспаления, как специфического характера, например, поражение палочкой Коха (туберкулез) или бактериями бледной трепонемы (сифилис), так и неспецифического порядка – стафилококковое или стрептококковое воспаление.
Обеспечить контактное инфицирование лицевым суставам могут различные заболевания гнойно-воспалительного или грибкового характера:
- гнойное воспаление околоушных слюнных желез;
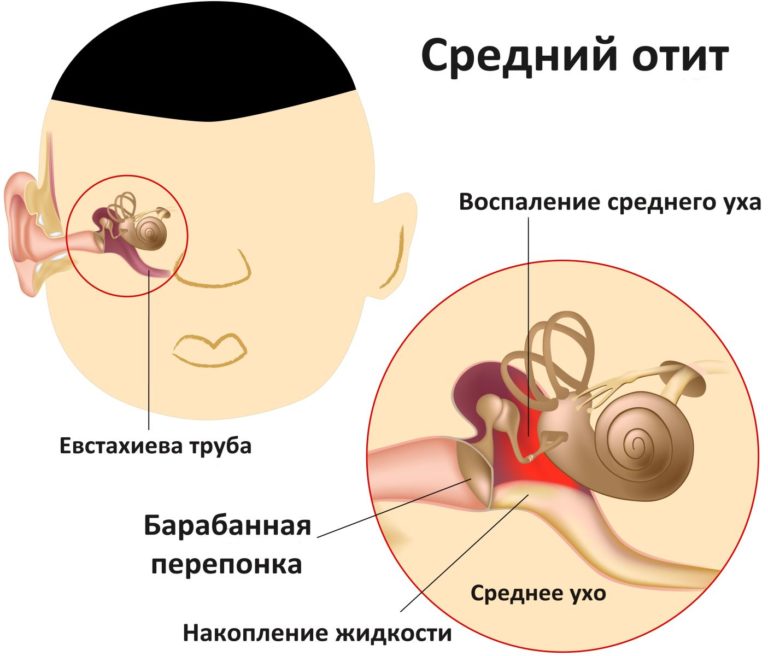
- отит среднего уха;
- костный остеомиелит;
- инфекционное поражение зубов, полости рта;
- флегмона или абсцесс мягких тканей;
- гематогенное инфицирование.
Среди возможных причин дисфункции челюстно-лицевого сустава — ревматическое поражение костно-суставных сегментов, которое проявляется генерализованным течением воспалительного процесса, задевая все новые органы и тканевые структуры системы жизнедеятельности.
Клинические симптомы
Вне зависимости от причинно-следственных факторов симптомы дисфункции височно-нижнечелюстного сустава всегда отзываются болезненностью различной степени интенсивности. Воспалительный процесс в суставных сегментах черепа может протекать по острому или хроническому течению.
При остром воспалении проявляется повышенная нервная чувствительность организма, а воспалённые суставные регионы имеют ярко выраженное покраснение и отечность мягких тканей.
Среди прочих острых клинических состояний можно выделить:
- болевой рефлекс, обеспеченный острой, колющей или режущей болью в челюсти, усиливающийся при резких движениях;
- тканевая отечность с покраснением мягких тканей иррадиирует в смежные органы, образуя небольшие гематомы;
- местное повышение температуры – это обязательное симптоматическое условие, так как дисфункция суставов приводит к расширению кровеносных сосудов, притоку крови к воспалительному очагу;
- из-за распространения воспалительного процесса происходит сужение слуховых каналов, что сказывается на работе слухового аппарата.
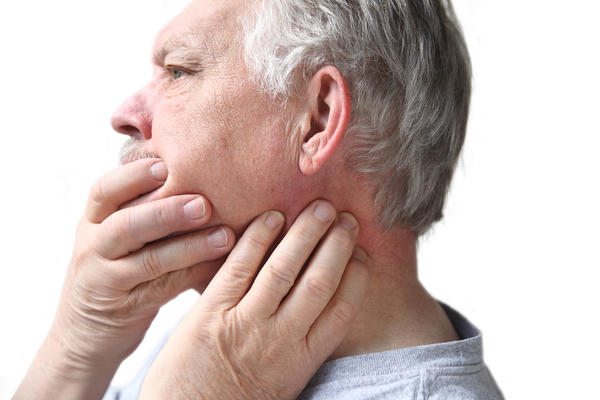
Пациенты жалуются на боль и ломоту в лицевых мышцах, частое головокружение, головную боль, быструю утомляемость, общую слабость.
Несвоевременное лечение дисфункции височно-нижнечелюстного сустава приводит к постепенному затуханию воспалительных реакций; симптомы острого поражения ВНЧС приобретают хроническое течение. Из-за ограничения количественного состава экссудата в полостной суставной среде, возможного проявления пролиферативных осложнений внутрисуставные структуры начинают неадекватно воздействовать друг на друга.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Хронические симптомы височно-челюстного нарушения:
- сужение суставной щели, сближение соседствующих костно-суставных поверхностей издают специфический треск, щелчок или хруст при смещении сустава;
- длительное бездействие суставного региона из-за болевых ощущений вызывает ответную реакцию – скованность движений лицевых мышц и суставных участков;
- хроническое повреждение ухудшает слуховые качества.
Нередко общая разбитость организма приводит к нарушению психического и нервного баланса. Хроническое течение обеспечивает организму умеренно воспалительную реакцию, когда температура тела держится в субфебрильных пределах (37-37,5 ºС). Вся эта симптоматика требует диагностической оценки.
Методы терапии
При функциональном нарушении связочно-мышечного аппарата или костно-суставной системы черепного скелета требуется дифференцированный диагностический подход и соответствующее адекватное лечение ВНЧС. Лечение на первоначальном этапе предусматривает купирование болевых синдромов и снижение воспалительных процессов. Последующая терапия – это физиопроцедуры, специальная лечебно-восстановительная гимнастика, массаж, мануальная терапия.
На любом этапе медикаментозного, физиотерапевтического или восстановительно-реабилитационного лечения пациенту рекомендуется снижение нагрузок на височно-нижнечелюстную суставную область. Ему следует ограничить речевую активность и принимать пищу только мягкой консистенции.
К лечению привлекаются профильные медицинские специалисты: остеопаты, травматологи, ортопеды, стоматологи, ортодонты, вертебрологи.
В зависимости от причинно-следственной обусловленности предусмотрено различное фармакотерапевтическое лечение. Дисфункция ВНЧС устраняется препаратами нестероидной противовоспалительной активности, седативными средствами лечения, внутрисуставными блокадами глюкокортикостероидной группы.
Для максимального расслабления жевательной мускулатуры иногда к комплексному лечению подключается Бос-терапия (биологическая обратная связь).
В случае воспаления височно-нижнечелюстного сустава из-за инфекционного поражения вначале проводятся мероприятия по выявлению возбудителя, а затем подбирается схема антибактериального воздействия на пораженные участки.
Оказание первой помощи
После получения травмы или повреждения прочим ударно-механическим воздействием естественная реакция у человека – это боль. Оказание первой медицинской помощи требует навыков и практического опыта.
Рассмотрим алгоритм экстренных действий, перед тем как пациент перейдет в руки врача:
- Необходимо создать условия по полному обездвиживанию пораженного региона височно-нижнечелюстного сустава. Все, что нужно сделать – это наложить жестко фиксирующую повязку из подручных средств. Мягкую подбородочную пращу можно сделать из любой ткани или эластичной широкой резины, которая будет жестко фиксировать подбородок к затылку и теменному участку головы.
- После получения травмы происходит расширение кровеносных сосудов, возникает отечность мягких тканей. Приложенный к пораженному суставу холод, а лучше лед, вызывает спазмирование (сужение) сосудов, предотвращая жидкостное выпотевание в суставную полость и в окружающую тканевую часть. Лед способствует снижению чувствительности нервных ответвлений в зоне поражения, что также благоприятно устраняет болевой рефлекс.
- Если у пациента нет аллергической реакции или противопоказаний на противовоспалительные, обезболивающие лекарственные средства, то можно при помощи фармакологических препаратов на некоторое время обезболить поврежденный регион суставного сочленения.
До приезда скорой медицинской помощи пострадавшему человеку запрещены любые движения нижней челюстью.
После оказания первой медицинской помощи пациент направляется в лечебное учреждение, где после диагностического обследования будет принято решение о дальнейшем выборе лечения.
При вывихе или растяжении связок предусмотрена более длительная иммобилизация суставных сегментов, а в случае перелома будут предприняты меры по оперативной коррекции.
Артрит (артроз) височно-челюстного сустава
Дисфункция височно-челюстного сустава, лечение которого обусловлено ревматическими заболеваниями, проводится вместе с основным — медикаментозным, физиотерапевтическим, лечебно-профилактическим — воздействием. Снижению активности болевого и воспалительного процесса на лицевые суставы при артрите и артрозе будут способствовать фармакологические комбинации нестероидной противовоспалительной группы (Диклофенак, Нимесулид, Целекоксиб), препараты стероидной противовоспалительной активности (Преднизолон), лекарственные формы, относящиеся к моноклональным антителам (Инфликсимаб, Этанерцепт, Адалимумаб).
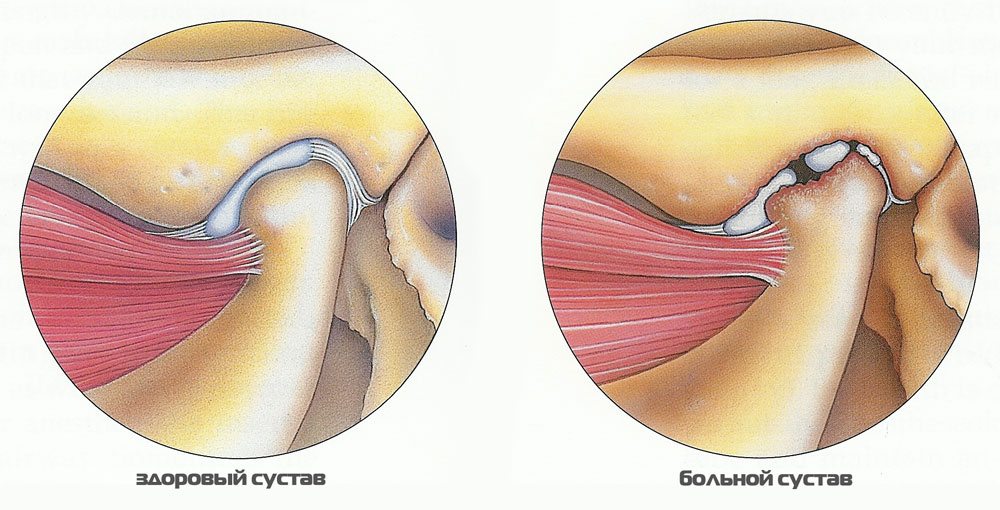
Существуют народные методы устранения симптоматического воспаления височно-нижнечелюстного сустава:
- отвар корня лопуха окажет болеутоляющее, противовоспалительное действие;
- настой душистого грыжника обеспечит антибактериальный, противовоспалительный эффект при инфицировании и ревматическом воспалении;
- обезболить на некоторое время пораженные ревматизмом костно-суставные сегменты поможет спиртовая настойка прополиса.
Любые рецепты необходимо согласовывать с профильным специалистом или лечащим врачом во избежание возможных аллергических последствий. Особую осторожность к народному лечению нужно проявлять людям с хронической или острой патологиями ЖКТ, мочеполовой системы, детям до 14 лет, беременным женщинам.
Комплексное медицинское лечение предусматривает специальные упражнения, направленные на усиление подвижности суставов. Их выполняют во время основного лечения и в восстановительно-реабилитационный период.
Восстановительная терапия
Для предотвращения возможных осложнений рекомендуется специально разработанный комплекс гимнастических упражнений. Он поможет как можно быстрее восстановить мышечную и костно-суставную подвижность височной и челюстной группы черепного скелета:
- гимнастической палкой прижимаем подбородок снизу. Открыв рот, преодолеваем сопротивление медленным опусканием челюсти. Не снижая давления на подбородок, возвращаемся в исходное положение;
- выступающая часть подбородка жестко охватывается руками и медленно оттягивается вниз;
- сдавливанием ладони бокового отдела нижней челюсти провоцируем ее смещение в противоположную сторону. Аналогичное упражнение проводится с другой стороны;
- преодолевая приложенные усилия на переднюю часть подбородка, необходимо выдвинуть нижнюю челюсть вперед.
Каждое упражнение выполняется не менее 5 раз, по 3-4 подхода в день.
Гимнастический комплекс восстановительной терапии выполняется при отсутствии воспалительных реакций и болевых ощущений.
Прогноз и последствия
Чем же грозит несвоевременное или неправильное лечение пораженного височно-нижнечелюстного сустава? Определяющим фактором возможных осложнений является причина возникновения патологического состояния. Точно установленный диагноз и грамотная тактика медицинского реагирования может уже через несколько дней восстановить утраченную физиологическую активность суставов.
При отсутствии же адекватной терапии проблемные суставы могут не только продолжать беспокоить человека периодическими болевыми вспышками, но и значительно ухудшить ситуацию различными осложнениями.
Среди возможных последствий некачественного лечения или запущенности клинической патологии выделяют:
- анкилоз – клиническая форма неподвижности суставов, наступающая в результате костно-суставного, хрящевого или фиброзного сращения сочленяющихся между собой двигательных сегментов. Причина – острая и хроническая патология инфицирования суставного региона или запущенная травма. Способ устранения – оперативное вмешательство;
- абсцесс – нарыв на мягких тканевых или мышечных структурах, при котором образуется гнойно-воспалительная полость. Возбудитель абсцесса – стафилококковая или стрептококковая микрофлора. Остановить гнойное разложение и избавиться от агрессивного воздействия микроорганизмов возможно лишь оперативным вскрытием абсцесса;
- контактное или гематогенное инфицирование суставных компонентов височно-нижнечелюстного аппарата может способствовать развитию воспалительных процессов в оболочке головного мозга, то есть образованию сложнейшего и смертельно опасного заболевания – менингита. Осложнение проявляется сильнейшими головными болями, лихорадкой, повышением температуры тела до 40-41 ºС. Также образуется светобоязнь, часто возникает потеря сознания. При отсутствии адекватной антибактериальной терапии в 95 % случаев наступает летальный исход;
- флегмона височной зоны – это гнойно-воспалительный процесс клеточного пространства; в отличие от абсцесса не имеет чётко определяемых границ поражения. Возбудители гнойной патологии — микроорганизмы, однако преимущественное поражение возникает в результате атаки бактерий стафилококка. Лечебные меры – оперативное устранение гнойных масс с подкожно-жировых клеток, мышечных или мягких тканей.

Не будет лишним вспомнить о технике безопасности при выполнении определенных видов работ, занятиях спортом. Важно соблюдать правила собственной безопасности в экстремальных ситуациях.
Чтобы избежать ревматических патологий или инфицирования суставов, необходимо заниматься укреплением иммунной системы, вести здоровый образ жизни, следуя правилам личной и санитарной гигиены. Берегите себя и будьте всегда здоровы!
Читайте также:

