Опухоли головного мозга неотложная помощь
Группа различных внутричерепных новообразований (доброкачественных и злокачественных), возникающих вследствие запуска процесса аномального неконтролируемого деления клеток, которые в прошлом являлись нормальными составляющими самой ткани мозга (нейроны, глиальные клетки, астроциты, олигодендроциты, эпендимальные клетки), лимфатической ткани, кровеносных сосудов мозга, черепномозговых нервов, мозговых оболочек, черепа, железистых образований мозга (гипофиза и эпифиза), или возникающих вследствие метастазирования первичной опухоли, находящейся в другом органе.
Опухоли головного мозга составляют до 6% всех новообразований в организме человека.
Частота их встречаемости колеблется от 10 до 15 случаев на 100 тыс. человек.
Факторы риска. Опухоль головного мозга может появиться в любом возрасте, но риск возникновения патологии возрастает с возрастом. Большинство опухолей головного мозга возникает у людей от 45 лет и старше. Некоторые опухоли (медуллобластомы или доброкачественные астроцитомы мозжечка) развиваются только у детей.
Другие возможные факторы риска:
Воздействиее радиации, различных токсических веществ;
Существенное загрязнение окружающей среды;
У детей – высока частота врожденных опухолей, одной из причин которых может выступать нарушение развития церебральных тканей во внутриутробном периоде.
Виды и типы.
Как и все остальные опухоли, новообразования центральной нервной системы подразделяют на доброкачественные и злокачественные.
Развиваются медленно, не прорастая в соседние ткани и органы;
Не дают метастазов;
После полного удаления, как правило, не образуются заново;
Склонны переходить в злокачественные.
Агрессивны, отличаются быстрым ростом, проникают в соседние ткани и органы, метастизируют;
Даже после полного удаления нередко появляются снова.
В зависимости от первичного очага опухоли, различают первичную опухоль мозга и вторичную (метастазы):
Первичная опухоль мозга образуется из ткани самого мозга, растет медленно и метастазирует в редких случаях;
Метастазы в мозг или вторичная опухоль - встречается гораздо чаще и является результатом метастизирования из другого органа, в котором развилась злокачественная опухоль.
Основные типы рака мозга (гистологическая классификация):
Глиома – самая распространенная опухоль мозга, на ее долю приходится примерно 60%. Она развивается из глии – вспомогательных клеток нервной ткани. Глиальные опухоли — самая многочисленная группа онкологии мозга.
Эпендимома – разновидность глиальной опухоли, развивается из тонкой эпителиальной мембраны, выстилающей желудочки мозга. Склонна к метастазированию с током спиномозговой жидкости. Эпендимомы составляют около 10 % всех внутричерепных новообразований. Эпендимомы, растущие в паренхиму мозга, относят к внутримозговым опухолям.
Менингиома – следующая по распространенности опухоль мозга. Развивается из твердой оболочки головного мозга (менингиомы называют оболочечными опухолями).
Астроцитома – возникает из астроцитовглии (вспомогательные клетки мозга).
Олигодендроглиома – возникает из олигодендроцитов глии (вспомогательных клеток нервной ткани), но есть данные об общем происхождении с астроцитомой из общих клеток-предшественниц.
Гемангиома – возникает из клеток сосудов мозга.
Нейрональные опухоли головного мозга – возникают из … (написать, какие ткани). К ним относятся (в порядке нарастания): ганглиоцитома (доброкачественная), ганглионейробластома и нейробластома.
Эмбриональные виды опухолей головного мозга возникают внутриутробно. Это редкий, но очень опасный вид опухолей.
Вне зависимости от типа и размера любая опухоль мозга опасна, поскольку сдавливает мозговую ткань, из-за чего погибают нервные клетки, серьезно уменьшается или совсем прекращается доступ крови в мозговые структуры.
Симптомы. Симптоматику заболевания формируют локализация опухоли, ее агрессивность и гистологический тип. Происходят изменения или выпадения важнейших функций мозга:
Головная боль - возникает вследствие раздражения рецепторов, локализующихся в черепных нервах, венозных синусах, стенках оболочечных сосудов. Имеет характер глубокой, достаточно интенсивной и распирающей боли, зачастую приступообразной.
Рвота – без связи с приемом пищи.
Системное головокружение - может протекать в виде ощущения проваливания, вращения собственного тела или окружающих предметов.
Двигательные нарушения – в качестве первых симптомов отмечаются у 62% пациентов; в остальных случаях они возникают позже в связи с ростом и распространением опухоли. К наиболее ранним проявлениям пирамидной недостаточности относится: снижение рефлексов в конечностях, мышечная слабость (парез).
Сенсорные нарушения - возникают примерно у четверти пациентов, в остальных случаях выявляются только при неврологическом осмотре.
Судорожный синдром (внезапные и непроизвольные приступы мышечных сокращений) - у 37% пациентов с церебральными опухолями такие приступы выступают первичным клиническим симптомом.
Расстройства психической сферы - встречается в 15-20% случаев церебральных опухолей, преимущественно при их расположении в лобной доле: безынициативность, неряшливость, апатичность; эйфоричность (необоснованная радость), самодовольство; при прогрессировании опухолевого процесса сопровождается нарастанием агрессивности, злобности, негативизма.
Зрительные галлюцинации характерны для новообразований, расположенных на стыке височной и лобной долей.
Прогрессирующее ухудшение памяти, нарушения мышления и внимания.
Нарастающее ухудшение зрения (атрофия зрительного нерва);
Сужение полей зрения – выпадение разноименных половин зрительных полей, выпадение в полях зрения обоих правых или обоих левых половин.
Застойные диски зрительных нервов диагностируются у половины пациентов чаще в более поздних стадиях, однако у детей могут служить дебютным симптомом опухоли.
Прочие симптомы могут включать нарушения слуха, нарушения речи, изменение походки, глазодвигательные расстройства, обонятельные, слуховые и вкусовые галлюцинации; при локализации опухоли головного мозга в области гипоталамуса или гипофиза возникают гормональные расстройства.
Диагностика. Необходим осмотр целой группы специалистов: терапевта (врача общей практики), невролога, офтальмолога, онколога, нейрохирурга.
Общий клинический анализ крови;
Клинический анализ мочи;
Кровь на онкомаркеры.
Визуальные методы диагностики:
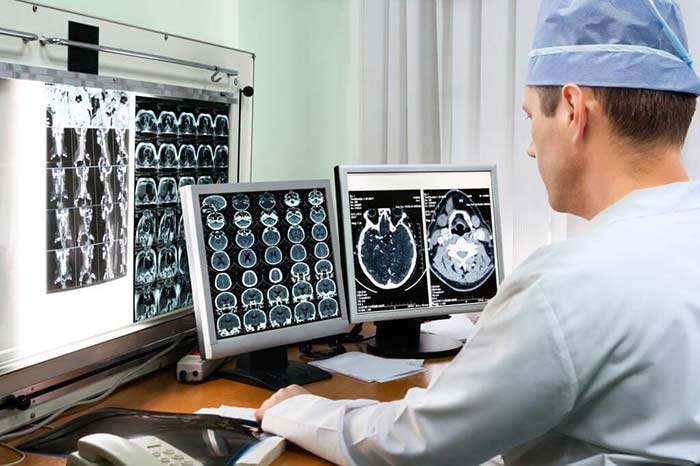
КТ, МРТ головного мозга;
УЗИ в комплексе с допплер-диагностикой (позволяет увидеть изображение обследуемого участка и движение кровотока);
УЗИ мозга (М-эхо) – определяет смещение срединных структур мозга.
Церебральная контрастная ангиография - рентгеновское исследование сосудов головного мозга, электроэнцефалография (ЭЭГ) – позволяют оценить функциональную активность мозга и определить патологические нарушения в ней.
Сцинтиграфия – современный метод лучевой диагностики, который используется для оценки функционирования различных органов и тканей.
ПЭТ КТ (позитронная эмиссионная томография) – основывается на внутривенном введении радиоактивного индикатора, который помогает на молекулярном уровне определить наличие в них патологического процесса в органах и тканях.
Инструментальные методы диагностики (могут потребоваться после консультации со специалистами):
Вентрикулоскопия - осмотр желудочков головного мозга с помощью волоконно-оптического прибора — эндоскопа.
Стереотаксическая биопсия - это малоинвазивное хирургическое вмешательство, позволяющее проводить забор патологически измененной мозговой ткани из головного мозга с целью проведения микроскопического исследования, установления точного гистологического диагноза и определения тактики терапии.
Нейрохирургические микрооперации, в ходе которых делается забор тканей с пораженных участков мозга для последующего гистологического исследования.
Лечение. Осуществляется различными методами.
Метод позволяет врачу обойтись без скальпеля и хирургических осложнений, а также подобраться к труднодоступным опухолям мозга, которые ранее считались неоперабельными. В некоторых случаях стереотаксическая радиохирургия может быть единственным возможным методом лечения.
Эндоскопические вмешательства применяются при наличии таких заболеваний, как кисты и гематомы (после черепно-мозговых травм). Вмешательства без широких разрезов, с использованием особой эндоскопической техники, что позволяет избежать травмирования мелких кровеносных сосудов и нервов. Такие методы лечения позволяют эвакуировать жидкость из желудочков головного мозга у детей с гидроцефалией (вентрикулоскопия). Примером оперативного лечения данным методом является трансназальное удаление аденомы гипофиза: эндоскоп вводится через носовой ход.
Лучевая терапия применяется только в тех случаях, когда хирургическое лечение невозможно по тем или иным причинам, например, при наличии сопутствующих заболеваний у пациента. В некоторых случаях может применяться после хирургического вмешательства, чтобы уменьшить риск рецидива опухоли и уничтожить возможно оставшиеся опухолевые клетки в мозгу. Лучевая терапия проводится местно, то есть облучается определенный отдел мозга, а не весь мозг. Доза облучения подбирается врачом индивидуально, в зависимости от размера опухоли, ее состава и глубины залегания. В зависимости от типов опухолей формируются различные схемы лучевой терапии.
Химиотерапия относится к системным методам лечения, так как химиопрепараты оказывают влияние на весь организм, то есть, как на опухолевые клетки, так и на здоровые. Применяют препараты алкилирующей группы, антиметаболиты, препараты природного происхождения, антибластические антибиотики, синтетические и полусинтетические препараты. Химиотерапия чаще всего заключается в применении либо одного препарата, либо, что чаще, нескольких, по определенной схеме. Химиопрепараты могут вводиться как перорально, так и внутривенно. В некоторых случаях они могут вводиться через ликворный шунт (полую трубку). Эффективность химиотерапии повышается при ее сочетании с лучевой терапией, при этом курс должен состоять из нескольких препаратов. Химиотерапия обычно назначается в виде циклов, между которыми химиотерапия не проводится. Каждый такой цикл химиотерапии опухоли мозга длится несколько недель. В большинстве своем проводится 2-4 цикла химиотерапии. Далее проводится перерыв в лечении, чтобы определить эффективность лечения.
Согласно статистике, опухоли головного мозга и вообще нервной системы находится на 10 месте среди причин смертности взрослых людей. Существует много типов опухолей мозга — всего около 40. Среди них встречаются как доброкачественные, так и злокачественные.
- Первичные и вторичные опухоли головного мозга
- Почему в головном мозге возникают опухоли?
- Развитие злокачественных опухолей головного мозга
- Какими симптомами проявляются опухоли головного мозга?
- Как диагностируют опухоли головного мозга?
- Лечение опухолей головного мозга
- Реабилитация
- Прогноз выживаемости
Первичные и вторичные опухоли головного мозга
Опухоль называют первичной, если она изначально возникла в головном мозге. Собственно, об этом типе рака и пойдет речь в данной статье. Вторичные опухоли — это метастазы в головном мозге, которые распространились из других органов. Чаще всего в головной мозг метастазирует рак мочевого пузыря, молочных желез, легких, почек, лимфома, меланома. Зачастую очаги в нервной системе обнаруживаются при лимфомах. Вторичные опухоли головного мозга встречаются намного чаще, чем первичные.
В зависимости от типа клеток, из которых состоят глиомы, их делят на астроцитомы, олигодендроглиомы, эпендимомы.
Почему в головном мозге возникают опухоли?
Точные причины возникновения злокачественных опухолей мозга, как и других онкологических заболеваний, неизвестны. Существует много факторов риска, которые повышают вероятность развития заболевания:
Опухоль может возникнуть в любом возрасте, но чаще всего болеют пожилые люди.
Риски повышены у людей, которые подвергались воздействию ионизирующего излучения. Чаще всего это связано с лучевой терапией по поводу других онкологических заболеваний. В ходе проведенных исследований не было обнаружено связи между опухолями головного мозга и излучениями от линий электропередач, мобильных телефонов, микроволновых печей.
Определенную роль играет наследственность. Если злокачественными опухолями головного мозга страдали ваши близкие родственники, ваши риски также повышены.
Мужчины болеют чаще, чем женщины.
Eсть мнение, что риск заболеть повышается при частых контактах с токсичными веществами: пестицидами, растворителями, винилхлоридом, некоторыми резинами, нефтепродуктами. Но научных доказательств нет.
Возбудитель инфекционного мононуклеоза, вирус Эпштейна-Барр, связан с повышенным риском лимфомы головного мозга. В некоторых опухолях обнаружены цитомегаловирусы — их роль еще предстоит изучить.
Не совсем понятна роль черепно-мозговых травм и сильных стрессов. Возможно, они тоже являются факторами риска, но это пока не доказано.
Наличие одного или даже нескольких факторов риска еще не гарантирует того, что у человека будет диагностирована опухоль головного мозга. Иногда болезнь развивается у людей, у которых вообще нет никаких факторов риска.
Развитие злокачественных опухолей головного мозга
Первичные опухоли возникают непосредственно в головном мозге или в структурах, которые находятся рядом:
- Мозговых оболочках.
- Черепно-мозговых нервах.
- Гипофизе (шишковидной железе).
Какими симптомами проявляются опухоли головного мозга?
Симптомы неспецифичны, они напоминают проявления других заболеваний. Важно внимательно относиться к своему здоровью. Нужно обращать внимание на любые новые, нехарактерные симптомы. Их возникновение — это повод посетить врача и провериться.

Наиболее распространенные признаки злокачественных опухолей мозга:
- Головные боли, особенно если они появились впервые или стали не такими, как раньше, если они беспокоят все чаще и становятся все более сильными.
- Тошнота и рвота без видимых причин.
- Нарушения зрения: потеря резкости, двоение в глазах, расстройство периферического зрения.
- Судорожные припадки, которые возникли впервые.
- Онемение, нарушение движений в определенной части тела.
- Нарушения речи, памяти, поведения, личности.
- Снижение слуха.
- Шаткость походки, нарушение чувства равновесия.
- Повышенная утомляемость, постоянная слабость, сонливость.
Все эти симптомы связаны с тем, что опухоль растет и сдавливает мозг. Проявления в конкретном случае будут зависеть от того, какие размеры имеет очаг, где он находится, какие отделы мозга расположены по соседству.
Как диагностируют опухоли головного мозга?
Обычно человек, которого начинают беспокоить симптомы из списка выше, в первую очередь обращается к неврологу. Врач выслушивает жалобы пациента, проверяет рефлексы, мышечную силу и чувствительность, пытается обнаружить неврологические симптомы и признаки нарушения работы тех или иных отделов нервной системы. Если пациент жалуется на нарушение зрения или слуха, его направляют на консультацию к окулисту, ЛОР-врачу.
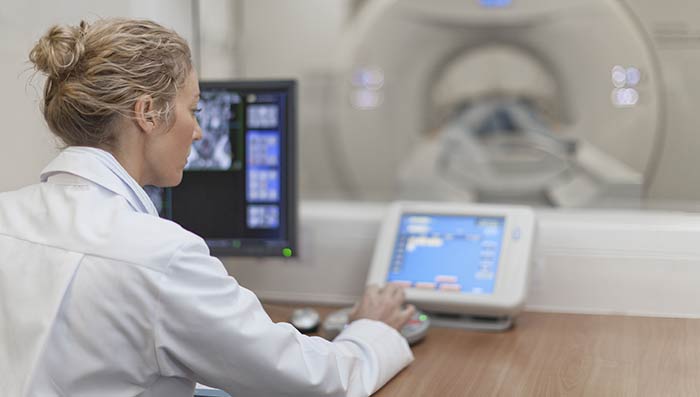
Лучше всего опухоли и другие образования в головном мозге помогает обнаруживать магнитно-резонансная томография, в том числе ее модификации:
- МРТ с контрастированием.
- Функциональная МРТ помогает оценить активность той или иной области головного мозга.
- Перфузионная МРТ — исследование с введением контрастного вещества в вену, позволяет оценить кровоток в мозге.
- Магнитно-резонансная спектроскопия помогает оценить обменные процессы в том или ином участке головного мозга.
Отличить доброкачественное образование от злокачественного и оценить степень злокачественности помогает биопсия — забор фрагмента ткани с его последующим изучением под микроскопом. Биопсию можно провести с помощью иглы под контролем КТ или МРТ.
Лечение опухолей головного мозга
Выбор методов лечения зависит от типа, размера, локализации опухоли, состояния здоровья пациента. Применяют хирургию (в том числе радиохирургию), лучевую терапию, химиотерапию, таргетную терапию.
Некоторые опухоли имеют удобное расположение и легко отделяются от здоровых тканей — в таких случаях прибегают к хирургическому лечению. Если очаг расположен близко к важным структурам головного мозга, находится глубоко и неудобен для доступа, врач может попытаться удалить некоторую часть опухоли головного мозга. Зачастую это помогает сильно облегчить симптомы.
Радиохирургическое лечение, строго говоря, не относится к хирургическим методикам. Скорее, это разновидность лучевой терапии. При помощи нее можно удалить небольшие опухоли мозга. Если объяснять простыми словами, то суть метода в том, что тело пациента облучают со всех сторон небольшими дозами излучения. Все лучи сходятся в точке, где находится очаг, он получает большую дозу, которая уничтожает его. При этом окружающие здоровые ткани остаются нетронутыми.
Существуют разные установки для стереотаксической радиохирургии, одна из самых популярных в России — гамма-нож.
При опухолях головного мозга применяют разные модификации лучевой терапии. Облучать можно прицельно очаг или весь головной мозг. Ко второму варианту прибегают при вторичном раке, чтобы уничтожить все возможные метастазы.
Из химиопрепаратов при опухолях головного мозга чаще всего применяют темозоломид (Темодар). Существуют и другие. Основные показания к химиотерапии:
- После хирургического лечения (адъювантная химиотерапия) для уничтожения оставшихся опухолевых клеток и предотвращения рецидива.
- При рецидиве после операции, зачастую в сочетании с лучевой терапией.
- С целью замедления роста опухоли.
- С целью борьбы с симптомами.
Эффективность химиотерапии контролируют с помощью регулярных МРТ. Если на фоне лечения очаги продолжают расти, это говорит о том, что препараты не работают.
Таргетные препараты действуют более прицельно по сравнению с химиопрепаратами. Они блокируют определенные вещества в опухолевых клетках, тем самым нарушая их размножение и вызывая гибель. При злокачественных новообразованиях головного мозга применяют бевацизумаб (Авастин) — таргетный препарат, блокирующий ангиогенез (образование новых сосудов, которые обеспечивают опухоль кислородом и питательными веществами).
Реабилитация
Опухоль может затрагивать зоны головного мозга, которые отвечают за важные функции, такие как речь, движения, работа органов чувств, мышление, память. Поэтому многим пациентам нужен курс реабилитационного лечения. Он может включать разные мероприятия, например:
- Занятия с логопедом, речевая терапия.
- Индивидуальное обучение, занятия с репетитором для школьников и студентов.
- Лечебная физкультура помогает восстановить двигательные навыки.
- Трудотерапия, профориентация, при необходимости — обучение новой профессии.
- Препараты, которые помогают справиться с симптомами опухоли и побочными эффектами лечения: средства для улучшения памяти, борьбы с повышенной утомляемостью и др.

После успешного лечения может произойти рецидив, поэтому важно регулярно являться на осмотры к врачу, проходить МРТ.
Прогноз выживаемости
Прогноз при опухолях головного мозга зависит от некоторых факторов:
- Особенности гистологического строения опухоли, степень злокачественности.
- Неврологический статус, характер и степень выраженности нарушений со стороны нервной системы.
- Возраст пациента.
- Местоположение опухоли.
- Количество опухолевой ткани, которое осталось после операции по удалению опухоли мозга.
Эффективность лечения оценивают по показателю пятилетней выживаемости — проценту пациентов, которые остаются живы в течение 5 лет с момента, когда у них диагностировали опухоль. При злокачественных новообразованиях головного мозга этот показатель сильно колеблется, в среднем составляет 34% для мужчин и 36% для женщин.
Рак мозга — это общее название злокачественных образований мозга, отличающихся степенью злокачественности, распространенности в разных возрастных группах, гистологическим признакам и прогрессированием. Опухоль мозга бывает первичной и вторичной (метастатическая), причем, вторая форма встречается гораздо чаще.
Разновидности
Глиомы — лидер по распространенности среди первичных опухолей. Бывают единичными, а величина их колеблется от зернышка до яблока.
По гистологическим признакам различают астроцитомы, глиобластомы и олигодендроглиомы. При этом глиобластома считается очень агрессивной формой и сложнее поддается лечению. Для нее характерна пролиферация (разрастание) эндотелия сосудов и широкое образование новых сосудов, питающих ее. Причем количество новообразованной сосудистой сети очень связано со степенью злокачественности и, соответственно, с прогнозом этого заболевания.
Сеть новообразованных сосудов функционально дефектна, а это приводит к отеку окружающих тканей, что уменьшает доставку кислорода и необходимых препаратов при лечении. Доступ к очагу часто затруднен или невозможен, что снижает возможность эффективной терапии. Низкозлокачественные медленно растущие опухоли редко метастазируют.
Причины рака мозга
Точные причины опухолей мозга не установлены. Глиомы возникают из пролиферирующих клеток, которые злокачественно перерождаются, и определяется это нарушениями в различных генах.
Определенное значение имеют провоцирующие факторы:
- действие ионизирующего излучения;
- пользование мобильными телефонами;
- длительное нахождение в зоне электромагнитного излучения.
Риск большинства новообразований увеличивается с возрастом, что связано со снижением иммунной защиты.
Стадии рака мозга
- I степень — доброкачественные глиомы, которые медленно растут и без признаков злокачественности.
- II степень — растут также медленно, но имеют один признак злокачественности (клеточная атипия). Пример — диффузные астроцитомы.
- III степень — злокачественные глиомы (олигоастроцитома, анапластическая астроцитома).
- IV степень — быстрорастущие глиомы с 3-4 признаками злокачественности (мультиформнаяглиобластома).
Рак головного мозга: симптомы
Проявления заболевания зависят от расположения и стадии, на которой находится процесс. Обычно это:
- головная боль;
- тошнота и рвота;
- эпилептические приступы;
- ухудшающаяся память;
- нарушается равновесие;
- возникает головокружение;
- шаткость при ходьбе;
- затруднение речи;
- нарушение чувствительности или паралич части тела;
- ухудшающееся зрение;
- изменения поведения.
Симптомы рака мозга с прогрессированием опухоли нарастают, появляются новые. Заметив изменения в состоянии здоровья или появление необычных симптомов, нужно как можно раньше получить консультацию специалиста и пройти обследование.
Диагностика рака мозга
- неврологическое обследование (состояние рефлексов, определение двигательной функции конечностей, кожной чувствительности);
- специальные методы исследования (КТ, МРТ, УЗИ мозга).
Предпочтение отдается МРТ, которая позволяет определить образование в трех измерениях, поэтому дает информацию про точное расположение опухоли. Это особенно важно, если она расположена близко к жизненно важным структурам мозга.
Для МРТ используют контрастное вещество, которое выявляет новообразования меньше 2 мм. Более точная диагностика опухоли мозга для постановки окончательного диагноза достигается исследованием ткани, которая была получена при проведении биопсии.
Лечение
Цель лечения заключается в улучшении качества жизни больного и уменьшении различных нарушений со стороны ЦНС. Большая часть опухолей не может быть излечена одним хирургическим путем, поэтому применяется комбинированное лечение.
Основными методами являются: удаление оперативным путем и лучевая терапия с захватом тканей более 3 см. Именно последний способ значительно продлевает жизнь пациента. Лучевая терапия может применяться до операции и после нее. В первом случае она уменьшает размеры опухоли, а во втором — уничтожает оставшиеся опухолевые клетки.
Если локализация новообразования труднодоступна, из-за чего его иссечение невозможно, лучевую терапию использует как самостоятельный метод. В этом случае она полностью не уничтожает опухоль мозга, но останавливает ее рост.
Радиохирургия (гамма-нож и кибер-нож) — инновационная методика, являющаяся разновидностью лучевой терапии. В этом случае пучок радиации попадает непосредственно на опухоль — это возможно под контролем КТ или МРТ. Важным моментом данного метода является неинвазивность, что снижает риск осложнений.
Имеется и еще один способ лечения — химиолучевая терапия (лучевая и химиотерапия одновременно) после операции. Этот метод более эффективен в достижении безрецидивной выживаемости.
Несмотря на комплексное лечение, почти все глиомы имеют склонность к рецидивированию. Только некоторым больным предлагают повторно пройти операцию и лучевую терапию. Химиотерапия в данном случае не очень эффективна.
В последнее время в тяжелых случаях при рецидиве применяются препараты, подавляющие образование новых сосудов, уменьшающие васкуляризацию опухоли и подавляющие ее рост. С их применением при глиобластомах достигается длительная выживаемость больных, у которых стандартная химиотерапия оказалась неэффективной.
Хирурги калифорнийского университета стали лечить рецидивирующий рак вирусом, полученным методом генной инженерии. Он уничтожает только опухолевые клетки.
Прогнозы и выживаемость
Рак головного мозга — это достаточно серьезная проблема. Прогноз зависит от стадии заболевания – чем раньше оно диагностировано, тем больше шансов на положительный результат.
- При первой стадии, когда образование носит не злокачественный характер, вовремя диагностировано и развивается медленно, лечение позволяет давать самые оптимистичные прогнозы.
- При второй, когда появляются неврологические симптомы, прогноз не столь благоприятен.
- При диагностировании третьей и четвертой стадии, особенно в случаях, когда опухоль быстро растет и уже не поддается оперативному лечению, продолжительность жизни сильно сокращается.
Из всех разновидностей опухолей, астроцитома имеет более доброкачественное течение и, соответственно, благоприятный прогноз. Но это зависит от возраста и правильно выполненной радикальной операции. Оптимистичный прогноз 5-летней выживаемости при благоприятных условиях составляет 80%. Иногда астроцитома превращается в опухоль со злокачественным ростом, что требует проведения дополнительных видов лечения. Поэтому, при установлении диагноза астроцитомы, необходимо находиться под контролем врача онколога.
Профилактика
Выполнение правил здоровой еды и, в целом, образа жизни можно считать профилактикой этого заболевания:
- достаточный здоровый сон, способствующий восстановлению мозга;
- полноценный отдых;
- избегание стрессовых ситуаций;
- отказ от энергетических коктейлей, алкоголя, тоников и кофе в чрезмерном количестве;
- избегать употребления копченостей, колбас и других продуктов переработки мяса;
- употребление натуральных продуктов, овощей, фруктов, ягод и орехов;
- сведение к минимуму использования мобильного телефона.
Известно, что опухоль мозга более распространена среди людей 50-60 лет, поскольку генетические факторы риска формируются в процессе старения. Поэтому этой категории лиц нужно наиболее тщательно следить за своим здоровьем.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Симптомы
- Диагностика
- Лечение
- К кому обратиться?
Опухоли головного мозга составляют, по различным данным, 2-8,6 % от общего числа всех новообразований человека. Среди органических заболеваний ЦНС на опухоли приходится 4,2-4,4 %. Количество впервые выявленных опухолей ЦНС ежегодно растет на 1 - 2 %. При этом у взрослых показатель летальности по причине опухоли головного мозга занимает 3-5-е место среди всех причин смерти. У детей летальность вследствие развития онкологического процесса ЦНС занимает 2-е место после заболеваний кроветворной и лимфатической систем.
Код по МКБ-10
Эпидемиология
В Украине частота опухолей головного мозга у мужчин составляет 10,2 на 100 тыс. населения. Среди женщин этот показатель составляет 7,6 на 100 тыс. В США частота опухолей головного мозга среди мужчин достигает 12,2 на 100 тыс., а среди женщин - 11 на 100 тыс. населения. Количество опухолей головного мозга у женщин в возрасте 40-50 лет в 1,5 - 1,8 раза больше, чем у мужчин. У мужчин встречаются преимущественно опухоли глиального ряда, тогда как у женщин преобладают менингиомы и невриномы.
Распределение новообразований по гистологическому строению во многом зависит от среднего возраста больных изучаемой выборки. Так, у взрослых 40-45 % первичных опухолей приходится на глиомы, 18-20 % - менингиомы, 8 % - невриномы VIII нерва, 6-8 % - на аденомы гипофиза, У детей глиомы составляют 75 % всех опухолей; менингиомы - 4 % , тогда как невриномы и аденомы встречаются крайне редко. У больных старше 70 лет 40 % опухолей головного мозга составляют менингиомы.
В последнее время удерживается тенденция к росту частоты возникновения метастатических опухолей головного мозга такого типа.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Причины опухолей головного мозга
В основе развития опухолей головного мозга, как и любой другой локализации, лежит стойкое нарушение целостности генетического аппарата клетки, в первую очередь тех его частей, которые ответственны за контроль инициации и прогрессии клеточного цикла. Как правило, таковыми являются гены, кодирующие белковые факторы, которые составляют основу механизма прогрессии клеточного деления (Нb, E2F, циклины и циклинзависимые протеинкиназы), белки сигнальной трансдукции (например, Ras-каскад), факторы роста (например, PDGF) и их рецепторы, а также факторы, угнетающие развитие клеточного цикла и активирующие каскады апоптотической элиминации клетки, при этом дефекты локусов, связанных с системой регуляции прогрессии клеточного цикла, приводят к гиперэкспрессии промотеров митотической активности или к появлению новых стойких патологических форм промитотических факторов с повышенной функциональной активностью. Тогда как повреждения генов апоптотической системы в контексте онкогенеза носят характер выпадения.
В настоящее время появились данные, которые позволяют полагать, что первичные генетические повреждения происходят в клетках с активной экспрессией аппарата регуляции клеточного цикла, то есть в митотически активных клетках. Повышенная активность митотического аппарата клетки приводит к ее делению, и генетическая информация сохраняется в ткани, тогда как повышенная апоптотическая активность приводит к элиминации клетки и уничтожению всех девиаций клеточного генома. Но при этом специализированные прогениторы ткани, тканевые стволовые клетки могут длительное время пребывать в состоянии между апоптозом и митозом, что и открывает возможность постепенного вырождения генетических локусов как митотической, так и апоптотической систем с возможностью передачи возникающих дефектов в последующие клеточные поколения.
Важным условием перехода пролиферирующей клетки из разряда обладающей повышенной мистической активностью в разряд обладающих неконтролированной митотической активностью является постепенное накопление ряда мутационных изменений в геноме клеточной линии. Так, развитие астроцитарной глиомы и ее перерождение в злокачественную форму - глиобластому - сопровождается накоплением мутационных изменений в геноме опухолевых клеток. В настоящее время установлено, что мутации в хромосомах 1, 6, Эр, lGq, lip, 13q, 14, 17р, 18, 19q, 22q являются ключевым моментом возникновения и прогрессии главных видов опухолей головного мозга.
Мутационное перерождение генетических локусов может происходить по различным причинам. Следует отметить, что некоторые из них могут иметь прямое повреждающее влияние на геном клеток головного мозга. Другую группу составляют факторы, которые непрямым путем увеличивают транскрипционную нагрузку на указанные гены или же снижают активность системы генетической репарации.
В сумме своей сочетание нескольких негативных факторов на фоне врожденной предрасположенности, которая может приобретать выражение в различных генетических девиациях, приводит к нарушению целостности генетической информации митотически активной клетки, что и является первичным событием на пути онкогенного перерождения. Разбалансиронание системы генетической транскрипции, репарации и репликации, непременно возникающее при этом, повышает уязвимость генома клеточного клона, что увеличивает вероятность возникновения последующих мутационных событий.
Среди неблагоприятных в этом отношении факторов следует выделять ионизирующее излучение, электромагнитное поле, пестициды и другие факторы химического загрязнения среды.
Важное значение имеет носительство онкогенных вирусов, которые могут провоцировать или способствовать прогрессии описанных процессов. К таковым следует относить вирусы Эпштейна-Барр, папилломы человека (тип 16 и 18), ВИЧ и др.
В настоящее время влияние перенесенной ЧМТ на возможное развитие опухоли головного мозга следует считать в большей мере гипотетическим, поскольку соответствующее временное сочетание обеих патологий головного мозга встречается крайне редко и относится к разряду случайных находок.
Учитывая большую предрасположенность представителей различных полов к возникновению тех или иных вариантов опухолей головного мозга (например, менингиомы чаще встречаются у женщин) целесообразно рассматривать влияние половых гормонов в прогрессии и, возможно, в повышении вероятности проявления или даже возникновении первичных опухолевых очагов.
Наконец, наличие у близких родственников опухолей нервной системы или таких заболеваний, как, например, болезнь Реклинхгаузена, увеличивает риск возникновения опухоли головного мозга.

[13], [14], [15], [16], [17], [18], [19], [20]
Симптомы опухолей головного мозга
С патогенетической точки зрения первичное значение и развитии клинической симптоматики имеет увеличение объема опухоли, что приводит к прямому и опосредованному развитию синдрома повышенного внутричерепного давления и всей гаммы очаговой симптоматики.
Формирование гипертензивного синдрома происходит потрем причинам. Во-первых, рост опухолевого очага ведет к увеличению объема тканевого компонента в полости черепа. Во-вторых, при определенном расположении опухоли возможно нарушение оттока ликвора, что приводит к увеличению его объема в полостях желудочковой системы.
И наконец, в-третьих, экспансивный рост опухоли в определенных случаях может вызывать компрессию окружающей мозговой ткани, в том число и сосудов различного калибра, что определяет ее ишемизацию, снижение продукции АТФ, нарушение работы АТФ-зависимых ионных обменников, которые обеспечивают поддержание нормального баланса ионов между тканевыми компартментами (внутриклеточная среда, межклеточное пространство, сосудистое русло). Последнее сопровождается повышением осмоляльности внесосудистой среды и накоплению воды в ишемизированных очагах ткани мозга. Стремительность развития отека-набухания мозговой ткани, инициированного по периферии опухолевого узла, может являться главным фактором дальнейшего распространения этого процесса и вовлечения в него все более обширных участков головного мозга.
Компрессия непосредственно прилежащих к опухолевому очагу участков мозга приводит к развитию очаговой симптоматики. Компрессия участков ткани головного мозга, расположенных на некотором удалении от опухолевого очага, под действием распространяющегося процесса отека-набухания, ишемии или вследствие роста опухоли приводит к возникновению симптоматики на отдалении. В наиболее далеко зашедшем случае формируются условия для дислокации мозговой ткани и формирования синдромов вклинения.
Локальное сдавливание мозговой ткани или повышение внутричерепного давления и раздражение рецепторов мозговых оболочек становится возможным вследствие постоянства объема полости черепа, Согласно доктрине Монро-Келли, изменение объема одного из трех компонентов содержимого полости черепа (ткань, кровь, ликвор) происходит за счет уменьшения объема двух остальных. Рост опухоли в первую очередь приводит к локальному уменьшению кровотока и сопровождается уменьшением объема ликвора в полости черепа. Снижение объема крови в полости черепа имеет значительные последствия, как правило, усугубляя перфузионную ситуацию в ткани мозга. Учитывая механизм развития отека-набухания головного мозга, можно предвидеть, что состояние компенсации рано или поздно нарушится и это приведет к возникновению порочного круга: ишемия - отек - повышение тканевого давления - ишемия.
Описанные патогенетические особенности развития опухолевого процесса объясняют, с одной стороны, возможность длительного роста опухоли в функционально инертных участках головного мозга при отсутствии выраженной симптоматики, а с другой - наличие опухолей головного мозга, которые даже при небольших размерах и ограниченном периоде роста дают выраженную клиническую симптоматику.
В клиническом отношении выделяют общемозговые и очаговые симптомы опухоли головного мозга, возникающие в связи с развитием опухоли головного мозга.
Главнейшим и одним из наиболее ранних симптомов развития внутричерепной гипертензии вследствие роста опухоли является головная боль. Этот симптом наблюдается у 92 % больных с субтенториальными и у 77 % - с супратенториальными опухолями и возникает по причине натяжения и сдавливания твердой мозговой оболочки. В начале заболевания головная боль чаще всего разлитого характера, тупая, непостоянная, распирающая.
С повышением внутричерепного давления боль усиливается, приобретает постоянный характер. Характерной, но не постоянной чертой головной боли, возникающей вследствие развития внутричерепной гипертензии, является ее возникновение или усиление во второй половине ночи, под утро, что связано с повышением ликворного давления в этот период суток. Иногда на фоне постоянной головной боли возникает ее приступообразное усиление, которое сопровождается рвотой, головокружением, снижением уровня сознания.
Типичным для опухолей головного мозга следует считать возникновение или усиление головной боли при волнении, физических напряжениях. К разряду классических относят связь интенсивности болевых ощущений с положением головы больного при опухолях IV желудочка: боль уменьшается при положении больного на боку локализации опухоли (симптом Врунса), что объясняется гравитационным смещением опухолевого узла. В то же время у пожилых даже при наличии опухоли больших размеров болевая симптоматика может длительное время отсутствовать. При доброкачественных новообразованиях мозговых оболочек боль носит локальный характер, иногда иррадиирует в специфические зоны и при поверхностном расположении опухолевого узла может сопровождаться локальной болезненностью при перкуссии. Однако такие варианты болевой симптоматики менее значимы при постановке предварительного диагноза.
Рвота встречается у 68 % больных с опухолями головного мозга. Чаще всего этот симптом опухоли головного мозга связан с развитием внутричерепной гипертензии, но иногда может обусловливаться наличием опухоли в области IV желудочка или мозжечка, которая оказывает прямое механическое воздействие па рвотный центр. Классической характеристикой так называемой туморозной рвоты является ее возникновение в утренние часы, без предварительной тошноты, натощак и на высоте головной боли. После рвоты интенсивность головной боли со временем уменьшается, что связано с наступающим дегидратирующим аффектом и снижением внутричерепного давления. Частота рвоты вариабельна.
Частым нейроофтальмологическим симптомом, который отображает наличие внутричерепной гипертензии, являются застойные диски зрительных нервов. В большинстве случаев этот симптом выявляется одновременно с обеих сторон, но иногда его возникновение может различаться во времени. Скорость развития этого симптома зависит от скорости нарастания внутри черепной гипертензии. Застой дисков зрительных нервов определяется чаще всего в комплексе с другими гипертензивными симптомами. И только в определенных случаях (например, у детей) симптом может носить характер дебютного.
При этом снижение остроты зрения, возникающее вследствие развития атрофии, является необратимым. Проведение радикального оперативного вмешательства или длительная нормализация внутричерепного давления часто не приводят к остановке прогрессии утраты зрения. В случае развития опухолевого процесса в передней или средней черепной ямке компрессией зрительного нерва на стороне опухоли нередко наблюдается симптом Ф. Кеннеди: сочетание первичной атрофии зрительного нерва на стороне роста опухоли со вторичной атрофией противоположного зрительного нерва вследствие развития гипертензивного синдрома.
Головокружение наблюдается как общемозговой симптом при внутричерепной гипертензии у 40-50 % больных с опухолями головного мозга. Возникновение этого симптома связано с развитием застойных явлений в вестибулярном лабиринте и повышением давления Эндолимфы в полукружных каналах. В некоторых случаях может манифестировать как элемент очаговой симптоматики при опухолях мозжечка, VIII нерва, моста и IV желудочка.
Проявления симптома больные описывают как ощущение вращения окружающих предметов и собственного тела, чувство проваливания. Головокружения, возникающие по причине внутричерепной гипертензии, проявляются на более поздних стадиях развития патологического процесса. В любом случае этот симптом возникает, как правило, приступообразно, нередко после значительного повышения внутричерепного давления. Часто головокружение сопровождается тошнотой, рвотой, шумом в ушах, вегетативными расстройствами и даже снижением ясности сознания.
Нарушения психики в контексте развития общемозговых симптомов опухоли головного мозга встречаются у 63-78 % больных. В качестве главных патогенетических моментов в развитии такого типа нарушений следует рассматривать нарушение перфузии кровью ткани головного мозга, особенно его стволовых отделов, что является прямым следствием нарастания внутричерепного давления, интоксикацию головного мозга продуктами распада и факторами, которые продуцируются в опухолевом очаге, а также диффузное нарушение функции и анатомической целостности ассоциативных путей головного мозга. Необходимо также отметить, что психические расстройства являются элементами очаговой симптоматики при опухолях лобной области. В таком случае развитие нарушений психики больного происходит под воздействием как общемозговых, так и локальных патогенетических механизмов.
Характер психических нарушений, возникающих при опухолях головного мозга, может быть различным. Так, на фоне ясного сознания возможно возникновение нарушений памяти, мышления, восприятия, способности ко сосредоточению. В определенных случаях на передний план выходит агрессивность, склонность к немотивированному поведению, проявления негативизма, снижение критичности. Иногда такие симптомы опухоли головного мозга могут смещаться фазой апатичности, вялости. В некоторых случаях наблюдается развитие бредового состояния и галлюцинаций.
У больных пожилого возраста развитие психических расстройств практически всегда сопровождает повышение внутричерепного давления и нередко является наиболее ранним клиническим признаком, особенно при наличии гипертонической болезни и атеросклероза.
Уровень сознания является главным клиническим эквивалентом перфузии головного мозга кровью и внутричерепного давления. Поэтому прогрессирование внутричерепной гипертензии неизбежно приводит к постепенному угнетению сознания, которое без проведения адекватных лечебных мероприятий переходит в состояние сопора и комы.
К разряду общемозговых симптомов опухоли головного мозга и симптомокомплексов следует в определенной мере относить также и развитие эпилептического синдрома. По различным данным возникновение этого синдрома наблюдается у 22-30,2 % больных с опухолями головного мозга, как правило, супратенториальной локализации. Чаще эписиндром сопровождает развитие астроцитарных опухолей, реже - менингиом. У 37 % больных эпиприпадки являются дебютным симптомом опухоли головного мозга.
Поэтому их возникновение без очевидных причин в возрасте более 20 лет следует рассматривать в первую очередь с точки зрения онкологической настороженности. Как и в случае психических нарушений, в развитии эписиндрома играют роль не только общемозговые патогенетические механизмы, но и локальные (очаговые) воздействия опухоли на ткань головного мозга. Это имеет особенно важное значение при анализе причин развития опухолей височной доли и близко расположенных участков мозга.
Характер эпилептических припадков, возникающих при развитии опухоли головного мозга, варьирует от малых припадков (petit mal) до генерализированных судорожных припадков (grand mal). Важным признаком, позволяющим связывать эпилептический припадок с развитием опухолевого процесса, является постприпадочное выпадение функции моторной или речевой сферы.
Механизмы развития очаговой симптоматики различны. Так, первичные очаговые симптомы опухоли головного мозга возникают по причине непосредственного механического и химического воздействия опухолевого очага на прилежащую ткань мозга и ее ишемизации. Степень выраженности и длительность такого воздействия определяют характер первичной очаговой симптоматики: вначале проявляются симптомы раздражения или гиперфункции указанного участка мозговой ткани, которые впоследствии замещаются симптомами выпадения.
К симптомам раздражения относят джексоновские и кожевниковские эпилептические припадки, оформленные и неоформленные галлюцинации, эпилептические эквиваленты, ауры. К симптомам выпадения относят парезы, параличи, дефекты нолей зрения, афазии, анестезии.

[21], [22], [23]
Читайте также:

