Описание макропрепарата рак шейки матки
Рак матки среди злокачественных опухолей женских половых органов занимает 2 место. Средний возраст больных - 50 лет и выше. Различают рак шейки и рак тела матки.
Заболеваемость раком тела матки возрастает у женщин в пременопаузальном и менопаузальном периоде. Резко возрастает частота рака эндометрия при эстрогенпродуцирующих опухолях яичников. Прием эстрогенных лекарственных препаратов также увеличивает риск развития рака тела матки. К факторам риска относят также ожирение, сахарный диабет, гипертоническую болезнь. Развитию рака тела матки предшествуют 2 основных предраковых процесса: атипическая железистая гиперплазия эндометрия и полипоз эндометрия.
Макроскопические формы представлены экзофитным и эндофитным раком.
- аденокарцинома (около 90 случаев);
- недифференцированный (чаще солидный);
Макроскопически рак тела матки растет чаще всего в виде узла, имеющего вид цветной капусты или полипа на широком основании (экзофитный рост). В опухоли часто наблюдается некроз, распад и изъязвление. Иногда рак тела матки может расти в виде инфильтрата (эндофитный рост). По гистологическому строению рак тела матки, как правило, имеет строение аденокарциномы. Очень редко встречается недифференцированный рак.
Метастазы рака тела матки преимущественно лимфогенные (в забрюшинные, паховые лимфоузлы и лимфоузлы малого таза), затем гематогенные и инплантационные.
Осложнения связаны с образованием свищей в полость малого таза, длительными анемизирующими кровотечениями и развитием раковой кахексии.
Рак шейки матки встречается чаще, чем рак тела матки.
Рак почти никогда не развивается на неизмененном эпителии шейки матки, ему предшествуют процессы дисгормональной или воспалительной природы.
Предраковые заболевания шейки матки:
8. Эндометриоз шейки матки.
9. Посттравматические изменения.
Макроскопические формы рака шейки матки представлены экзофитным (чаще рак влагалищной порции шейки матки, рано изъязвляется) и эндофитным (рак цервикального канала). В группе рака шейки матки выделяют: преинвазивный рак (carcinoma in situ); инвазивный рак. Гистологические типы: плоскоклеточный, реже - аденокарцинома, железисто-плоскоклеточный, недифференцированный, светлоклеточный рак, эндометриоидная карцинома.
Метастазы рака шейки матки бывают как лимфогенными (лимфатические узлы малого таза, забрюшинные, паховые), так и гематогенными (в легких, печени, почках). Возможны также имплантанционные метастазы с развитием карциноматоза брюшины.
Осложнениями являются влагалищно-прямокишечные и влагалищно-пузырные свищи, которые быстро приводят к септическим осложнениям (вплоть до уросепсиса).
Рак цервикального канала, как правило, растет эндофитно, прорастает шейку, окружающую клетчатку и врастает в стенку мочевого пузыря и прямой кишки. Метастазы при раке шейки матки возникают рано — лимфогенным путем в лимфоузлы малого таза, затем паховые и забрюшинные. Гематогенные метастазы наблюдаются преимущественно в печени и легких. Рак молочной железы.
Рак молочной железы занимает первое место среди всех злокачественных новообразований у женщин. Возникает в любом возрасте, но чаще в возрасте от 45 до 65 лет. Изредка встречается у мужчин. Имеются единичные описания у детей. В большинстве случаев рак молочной железы возникает на фоне предраковых изменений. Предраковые изменения: прежде всего это дисплазия молочных желез и папилломы протоков. Дисплазия молочных желез включает комплекс процессов, характеризующихся, по формулировке ВОЗ, широким спектром пролиферативных и регрессивных изменений ткани молочной железы с ненормальным соотношением эпителиального и соединительнотканного компонентов. Основную группу дисплазий составляют непролиферативная и пролиферативная форма фиброзно-кистозной болезни. Из биологических особенностей рака молочной железы необходимо отметить, что он часто, но не стопроцентно, зависит от эстрогенов и реже — от прогестерона. Гормональная зависимость обусловлена присутствием на мембране клеток эпителия, выстилающего протоки молочной железы, рецепторов для эстрогена и прогестерона. При данных опухолях во многих развитых странах обязательно определяют с помощью биохимических или иммунологических методов чувствительность опухолей к данным гормонам. Удаление яичников или лечение препаратами, блокирующими рецепторы к эстрогенам, например, тамоксифеном, устраняет влияние эстрогенов и вызывает регресс эстроген-зависимых опухолей молочной железы. Но этот регресс — временный. Родственники (матери, сестры, дочери) женщин, заболевших раком молочной железы в пременопаузном периоде, имеют повышенный риск возникновения рака молочной железы (в пять раз выше, чем в общей популяции). Развитие рака в одной из молочных желез является фактором риска возникновения рака в противоположной (по статистике риск повышается приблизительно в 10 раз по сравнению с общей заболеваемостью раком молочной железы).
Существует множество классификаций рака молочных желез. В настоящее время выделяют две основные формы, основанные не на гистогенетическом принципе, а на гистологическом строении:
-неинфильтрирующий (неинвазивный) рак (внутрипротоковый и внутридольковый);
-инфильтрирующий (инвазивный) рак.
Как показывает практика, такое деление является важным, поскольку имеет определенное прогностическое значение. Инфильтрирующие (инвазивные) раки имеют худший прогноз в клинике. Макроскопические формы рака молочной железы:
3. Рак соска и околососкового поля (болезнь Педжета).
Для узловатого рака характерно наличие узла диаметром от 0,5 до нескольких сантиметров. В одних случаях узел плотный, беловато-розоватый, с отходящими от него прослойками соединительной ткани, проникающими в окружающую жировую клетчатку. В других — он мягкий, сочный на разрезе с участками ослизнения и некроза. Диффузный рак инфильтрирует молочную железу на большом протяжении, и определить его границы практически невозможно. При расположении опухоли ближе к поверхности, возможно, ее прорастание с распадом опухоли и формированием раковой язвы. В некоторых случаях опухоль распространяется по поверхности молочной железы, и вся железа становится покрытой плотным панцирем — это “панцирный рак”.
Метастазирование. Лимфогенные метастазы появляются в регионарных лимфатических узлах: передних грудных, подмышечных, под- и надключичных, окологрудинных. Гематогенные метастазы обнаруживаются чаще в костях, легких, печени, почках. К особенностям метастазирования следует отнести тот факт, что при раке молочной железы нередко встречаются также так называемые латентные, или дремлющие метастазы, которые могут развиться через 7-10 лет (описано и через двадцать лет) после радикального удаления первичной опухоли.
Рак шейки матки — наиболее частая локализация рака матки. При данной локализации рака профилактика, ранняя диагностика и лечение позволяют значительно снизить заболеваемость и смертность. Наиболее часто рак шейки матки развивается у женщин в возрасте 40—49 лет, но иногда он возникает у детей и очень пожилых женщин.
Наиболее высок риск при раннем начале половой жизни и частой смене сексуальных партнеров.
Рак шейки матки практически никогда не развивается в неизмененной шейке, ему предшествуют диспластические изменения.
Дисплазия эпителияхарактеризуется появлением в толщи эпителиального пласта клеток с различной степенью атипии, утратой полярности и комплексности. В зависимости от распространенности поражения выделяют три степени дисплазии.
При слабой дисплазии поражение затрагивает лишь нижнюю треть толщи эпителиального пласта,
при умеренной дисплазии поражены нижние 2/3 эпителия,
при тяжелой дисплазии поражение распространяется на верхнюю треть эпителия.
При поражении всей толщи эпителиального пласта диагностируется карцинома insitu. В настоящее время описанные изменения эпителия обозначают также термином ”цервикальная интраэпителиальная неоплазия” (CIN).
CIN1 и CIN2 соответствуют слабой и умеренной дисплазии, соответственно, в понятие CIN3 включены тяжелая дисплазия и карцинома insitu. Эти два процесса объединены вместе потому, что тактика лечения больных при них одинакова, требуется обязательное хирургическое удаление пораженного участка.
В развитии интраэпителиальной неоплазии шейки матки большое значение придается инфекционным заболеваниям, главным образом, папилломавирусной инфекции. Различные типы папиллома-вируса обладают разным онкогенным потенциалом. Типы 6, 11 имеют низкий онкогенный потенциал и встречаются преимуществе-но при CIN1 и 2. Наиболее тяжелые изменения вызывают вирусы типов 16, 18, 31, 33.
Выделяют эндо-, экзофитную, смешанную и язвенно-инфильтративную формы роста опухоли, которые во многом определяют особенности клинического течения болезни. Опухоль обычно быстро прорастает окружающую шейку матки клетчатку, мочевой пузырь, прямую кишку. Образуются влагалищно-прямокишечные и влагалищно-пузырные свищи, которые быстро приводят к развитию септических осложнений.
Микроскопическирак шейки матки чаще всего имеет строение плоскоклеточного рака. Кроме плоскоклеточного, в шейке могут развиться аденокарцинома (чаще — муцинозная), железисто-плоскоклеточный рак, недифференцированный рак и другие виды рака.
Метастазирует рак шейкикак лимфогенно, так и гематогенно. Поражаются лимфатические узлы малого таза, забрюшинные, ретроградно — паховые лимфатические узлы. Гематогенные метастазы наиболее часто обнаруживаются в легких, печени, костях. Возможны также имплантационные метастазы с развитием карциноматоза брюшины
Рак тела матки. Патологическая анатомия
Заболеваемость раком тела матки возрастает в пременопаузе, когда появляются ановуляторные циклы — развитие фолликула не завершается овуляцией, следовательно, не образуется желтое тело, продуцирующее прогестерон. При этом в организме женщины развивается относительная гиперэстрогенемия.
Метастазы вначале лимфогенные, затем гематогенные и имплантационные.
Лейомиома матки — это доброкачественная опухоль из гладкомышечной ткани, она относится к числу наиболее распространенных опухолей органов репродуктивной системы и наблюдается у 15—30% женщин. Обычно миома встречается у женщин старше 35 лет. В допубертатном периоде и после 60 лет миома матки встречается редко.
Клинически миома матки характеризуется болевым синдромом, мено- и метроррагией, дизурическими расстройствами, запорами. Возможно осложненное течение беременности и родов. Спектр клинических проявлений значительно варьирует в зависимости от количества, размеров и расположения узлов.
Патогенез миомы не ясен, однако отмечена ее связь с заболеваниями состояниями, сопровождающимися избытком эстрогенов, которые считаются главным стимулятором роста миоматозных узлов.
Миомы представляют собой единичные или множественные узлы округлой формы, четко отграниченные от остальной ткани миометрия, на разрезе серовато-белые, волокнистого строения. Чаще всего миоматозные узлы располагаются в теле матки и области дна, реже — на задней и боковых стенках. Еще реже они выявляются в области перешейка и во влагалищной части шейки матки. В подавляющем большинстве случаев миоматозные узлы множественные, при этом размеры узлов значительно варьируют. В зависимости от отношения к слоям матки выделяют субмукозные, субсерозные и интрамуральные лейомиомы.
Субмукозные лейомиомы, развивающиеся в непосредственной связи со слизистой оболочкой, являются частым источником маточных кровотечений. Узлы, развивающиеся в области внутреннего зева, вызывают сокращения матки, что может привести к раскрытию цервикального канала и выходу опухоли во влагалище. Такие опухоли называют рождающимися — myomanascens. Они быстро подвергаются некрозу и инфицированию.
Субсерозные лейомиомыв основном связаны с телом матки широким основанием, но иногда могут развиваться только за счет тонкой питающей ножки, тогда они очень подвижны. Их ножка часто подвергается перекруту, что приводит к некротическим изменениям в узлах.
Гистологические разновидности лейомиомы. Обычная лейомиома представлена пучками гладкомышечных клеток, между которыми расположены соединителнотканные прослойки различной степени выраженности. Фиброзная ткань часто бывает практически незаметна в маленьких опухолях, в больших — может замещать значительную часть мышечной массы. Опухоли со значительным количеством или с преобладанием фиброзной ткани называют фибромиомой или фиброидом.
Клеточная лейомиомасостоит из мышечных клеток нетипичной округлой формы. Пучки клеток в ней контурируются плохо, однако ядра клеток крупные и хорошо видны. Обычно клетки сохраняют единообразие, митозов мало или они отсутствуют.
Причудливая лейомиомасостоит из округлых мышечных клеток и гигантских многоядерных клеток с крупными гиперхромными ядрами. Такая опухоль имеет сходство с саркомой, но малочисленность или отсутствие митозов подтверждают ее доброкачественность.
Лейомиобластома (эпителиоидноклеточная лейомиома)— опухоль с преимущественно округлыми и полигональными клетками, имеющими слабо базофильную цитоплазму и светлое перинуклеарное пространство. Митозов в ней немного.
Внутривенный лейомиоматозхарактеризуется наличием многочисленных гладкомышечных узлов в венах матки.
Некоторые авторы выделяют также лейомиолипому— лейомиому с примесью зрелой жировой ткани, являющейся результатом жировой метаплазии в лейомиоме.
В лейомиомах часто развиваются вторичные изменения. Они включают: гиалинизацию, мукоидную или миксоматозную дистрофию, кальцификацию, кистозные изменения, жировую трансформацию, некроз и кровоизлияния.
Лейомиосаркома — злокачественная опухоль из гладкомышечных клеток, она развивается либо в миометрии, либо в строме эндометрия. Обычно эта опухоль развивается denovo, возможность малигнизации лейомиом подвергается сомнению.
Лейомиосаркома может расти в виде интрамурального узла или экзофитно, в полость матки. Узел обычно одиночный, имеет мягкую консистенцию, нечеткие границы, очаги некроза и кровоизлияний.
Микроскопически лейомиосаркома представлена пучками гладкомышечных клеток с гиперхромными ядрами разной величины и формы. Характерна повышенная митотическая активность, что позволяет отличить эту опухоль от лейомиом. Вариантами лейомиосарком являются эпителиоидная и миксоидная лейомиосаркомы. Опухоль рано дает гематогенные метастазы, часто рецидивирует. Показатель 5-летней выживаемости не превышает 40%.
Рак эндометрия, как правило, возникает в постменопаузальном периоде и сопровождается патологическим маточным кровотечением. В числе состояний, предрасполагающих к возникновению такой карциномы, следует назвать гиперплазию эндометрия, эстрогенсекретирующие опухоли яичника, заболевания, по поводу которых пациентка получает длительное лечение эстрогенами.
Макроскопическирак эндометрия характеризуется либо локализованным полипообразным ростом, либо диффузным распространением по всей полости органа и поражением всего эндометрия. За пределы матки опухоль проникает путем прямой инвазии через миометрий и околоматочные ткани. Распространение в широкую связку матки делает опухоль пальпируемой при влагалищном исследовании.
Рак эндометрия метастазирует сначала в региональные лимфатический узлы (тазовой области), затем гематогенным путем в легкие, печень, кости и другие органы. Иногда трубное и (или) лимфогенное распространение сопровождается широким поверхностным поражением брюшины.
Более 85 % раковых опухолей эндометрия представляют собой аденокарцшюмы. В высокодифференцированных аденокарциномах (1-й степени, G1) хорошо видна железистая структура паренхимы опухоли. При умеренной гистологической дифференцировке (2-й степени, G2) оформленные раковые железы чередуются с солидными пластами паренхимы. Низкодифференцированный рак (3-й степени, G3) характеризуется преобладанием солидных эпителиальных пластов, в которых едва различимы железистые структуры, но максимально выражены ядерная атипия и митотическая активность. У 2—12 % больных в опухолевой паренхиме обнаруживают очажки с плоскоклеточной дифференцировкой. Такие опухоли относят к железисто-плоско клеточному раку или аденокарциномам с плоско клеточной метаплазией. Встречаются также аденокарциномы сосочкового и светлоклеточного типов, которые также относят к 3-й степени (G3).
Дата добавления: 2018-04-15 ; просмотров: 2078 ;
БОЛЕЗНИ ЖЕНСКОГО ОРГАНИЗМА
№ 222. Рак тела матки (рак эндометрия). В полость матки вдаётся узел серой ткани; поверхность его гладкая или сосочковая. В некоторых случаях опухолевая ткань заполняет всю расширенную полость матки.
№ 223. Печень при эклампсии. Ткань печени дряблая, с множественными мелкими светло-жёлтыми очагами некрозов и участками кровоизлияний.
№ 224. Пузырный занос. Полость матки содержит многочисленные кистозно расширенные ворсины хориона, напоминающие виноградные грозди.
№ 225. Трубная беременность. Маточная труба резко утолщена, содержит плодное яйцо.
№ 227. Хорионэпителиома (хориокарцинома) матки. В полость матки вдаётся мягкий красноватый узел опухолевой ткани.
№ 203. Эндоцервикоз (псевдоэрозия шейки матки). Окраска гематоксилином и эозином. В препарате ткань эктоцервикса (вагинальной порции шейки матки), где в норме однослойный цилиндрический слизь-образующий эпителий отсутствует. Поверхность эктоцервикса частично образует выпячивания (сосочковые структуры), покрытые однослойным цилиндрическим эпителием, аналогичным эпителию эндоцервикса (цервикального канала). В подлежащей ткани видны железы [1], выстланные таким же эпителием. Часть эктоцервикса покрыта типичным для него многослойным плоским неороговевающим эпителием [2]. В волокнистой ткани сосочков и между железами выявляются многочисленные клетки воспалительного инфильтрата.
№ 204. Аденокарцинома эндометрия в соскобе из полости матки. Окраска гематоксилином и эозином. В материале соскоба из полости матки видны тесно расположенные железистоподобные структуры, образованные атипичными клетками.
№ 205. Соскоб из полости матки при беременности, прервавшейся в раннем сроке. Окраска гематоксилином и эозином. В соскобе видны фрагменты децидуальной ткани (комплексы крупных клеток с обильной эозинофильной цитоплазмой) [1] и ворсины хориона [2]. Ворсины хориона покрыты двуслойным трофобластическим эпителием: слоем Ланганса (цитотрофобласт), расположенным на базальной мембране, и слоем синцитиотрофобласта.
№ 208. Хорионэпителиома (хориокарцинома) в соскобе из полости матки. Окраска гематоксилином и эозином. Демонстрационный препарат. В соскобе из полости матки видны группы крупных клеток с обильной эозинофильной цитоплазмой и резко атипичными ядрами.
В слизистой оболочке желудка видны дефекты различного размера, дно которых окрашены соляно-кислым гематином в черно-бурой цвет.
Макропрепарат ХРОНИЧЕСКИЙ ГАСТРИТ.
Обнаруживается сглаживание складок слизистой оболочки желудка, стенка гиперемирована, истончена, уплощена. Отмечаются множественные точечные эрозии.
Микропрепарат No 422 Helicobacter pylori в пристеночной слизи в желудочных ямках (гастробиоптат, окраска по Гимзе).
Видны спиралевидные бактерии, расположенные вблизи поверхностного эпителия надслизистом баръере. Поверхностные клетки повреждены, инфильтрация слизистой оболочки желудка полиморфно-ядерными лейкоцитами.
В собственной пластинке слизистой оболочки между железами выявляется большое количество лимфоцитов с формированием лимфоидных фолликулов. Наблюдается разрушение желез и уменьшение их количества, атрофия слизистой оболочки.
Макропрепарат ХРОНИЧЕСКАЯ ЯЗВА ЖЕЛУДКА (калезная).
На малой кривизне желудка виден глубокий дефект стенки желудка, проникающий до серозной оболочки, овальной формы, с приподнятыми краями. Край, обращенный к привратнику – пологий, имеет вид террасы, образованный слизистой, подслизистой и мышечной оболочками. Край, обращенный к пищеводу – подрыт. В дне язвы некротизированный детрит буро-коричневого цвета. Складки слизистой оболочки желудка сглажены, лучами сходятся к язвенному дефекту (конвергенция складок).
(Э) Микропрепарат N 106 ХРОНИЧЕСКАЯ ЯЗВА ЖЕЛУД-КА (с обострением) (окраска гематоксилином и эозином.
Дефект стенки желудка, который захватывает слизистую, подслизистую и мышечную оболочки. Около дефекта один край слизистой оболочки подрыт, другой – пологий. На дне дефекта раны 4 слоя – от просвета к серозной оболочке: фибринозно-гнойный экссудат (фибрин, нейтрофилы, примесь некротизированной ткани), фибринойдный некроз, грануляционная ткань, рубцовая ткань. Мышечная оболочка на дне не определяется, виден её обрыв на границе язвенного дефекта. В слизистой оболочке около язвы – картина хронического атрофического гастрита.
Просмотреть набор макропрепаратов, иллюстрирующих осложнения хронической язвы: ПРОБОДНАЯ ЯЗВА ЖЕЛУДКА, ПЕНЕТРИРУЮЩАЯ ЯЗВА ЖЕЛУДКА, АРРОЗИЯ СОСУДА В ДНЕ ЯЗВЫ, ЯЗВА-РАК ЖЕЛУДКА, РУБЦОВАЯ ДЕФОРМАЦИЯ ЖЕЛУДКА
Блюдцеобразный рак желудка –на малой кривизне желудка располагается выступающая над поверхностью слизистой оболочки образование на широком основании с приподнятыми плотными валикообразными краями и западающим дном. Дно покрыто серо-коричневыми распадающимися массами.
Макропрепараты разных форм РАКА ЖЕЛУДКА.
Диффузный рак желудка –стенка желудка (особенно слизистая и подслизистая оболочки) диффузно утолщены во всех отделах. На разрезе видно, что сквозь неё прорастает серо-розовая плотная ткань. Слизистая оболочка неровная, её складки различной толщины, серозная оболочка утолщена, плотная, бугристая. Просвет желудка сужен.
Микропрепарат N 225 НЕДИФФЕРЕНЦИРОВАННЫЙ РАК — перстневидноклеточный (окраска гематоксилином и эозином и альциановым синим).
В цитоплазме опухолевых клеток муцин (слизь), окрашенная в голубой цвет. Опухолевые клетки по форме перстневидные, ядро оттеснено к периферии, цитоплазма заполнена слизью.
Макропрепарат ФЛЕГМОНОЗНЫЙ АППЕНДИЦИТ.
(Э) Микропрепарат N 107 ФЛЕГМОНОЗНЫЙ АППЕНДИЦИТ (окраска гематоксилином и эозином). Слизистая оболочка аппендикса очагово разрушена, в просвете аппендикса массы гноя, слои стенки диффузно инфильтрированы лейкоцитами.
Макропрепарат ХРОНИЧЕСКИЙ АППЕНДИЦИТ.
Микропрепарат N 133 ХРОНИЧЕСКИЙ АППЕНДИЦИТ (окраска гематоксилином и эозином).
Формируется фиброзная облитерация. Собственная пластинка слизистой оболочки подвергается липоматозу, атрофии мышечного слоя, склерозу. Наблюдается воспалительная инфильтрация, характерная для хронического воспаления.
Макропрепарат АБСЦЕССЫ ПЕЧЕНИ (пилефлебитические), как осложнение аппендицита
В области ворот печени – полости с толстыми серовато-белыми стенками, заполненные зеленовато-серым густым содержимым. На разрезе ткань печени желтоватая.
Просмотреть набор макропрепаратов опухолей кишечника.
Циркулярный стенозирующий рак сигмовидной кишки –в сигмовидной кишке – кольцевидное образование с приподнятыми краями и изъязвленным дном. На разрезе серовато-белая ткань с кровоизлияниями, прорастающая в слои стенки кишки.
Микропрепарат N 4 МАССИВНЫЙ НЕКРОЗ ПЕЧЕНИ — подострая форма (окраска гематоксилином и эозином). В центральных отделах долек некротический детрит в периферических отделах в цитоплазме гепатоцитов крупные вакуоли.
Дольковое строение печени нарушено. В портальных трактах – склероз, выраженный лимфоидный инфильтрат с формированием лимфоидных фолликулов. Местами инфильтрат проникает в дольки через пограничную пластинку и окружает группы гепатоцитов. Видны пролиферация в портальных трактах желчных протоков и перипортальный склероз. Гепатоциты по ходу инфильтрации в состоянии некроза, в других участках признаки гидропической и жировой дистрофии.
Электронограмма ГИДРОПИЧЕСКАЯ ДИСТРОФИЯ ГЕПАТОЦИТА ПРИ ВИРУСНОМ ГЕПАТИТЕ(атлас, рис. 14.5). Обратить внимание на расширение эндоплазматической сети гепатоцита и резкое набухание митохондрий.
При электронно-микроскопическом исследовании цистерны ЭПС резко расширены, митохондрии набухшие.
Макропрепараты ЦИРРОЗЫ ПЕЧЕНИ. Отметить размеры, цвет, консистенцию, вид печени с поверхности и на разрезе. Оценить размеры узлов-регенератов и определить по этому признаку макроскопическую форму цирроза.
(Э) Микропрепарат N 48 ХРОНИЧЕСКИЙ ГЕПАТИТ УМЕРЕННОЙ АКТИВНОСТИ С ПЕРЕХОДОМ В ЦИРРОЗ ПЕЧЕНИ (окраска гематоксилином и эозином и пикрофуксином). Наличие умеренно-выраженных признаков активности воспаления (лимфоидная инфильтрация стромы, распространяется на паренхиму, жировая дистрофия гепатоцитов), доминирование фиброза ( порто-портальные, порто-центральные септы с формированием ложных долек) и регенерация гепатоцитов (утрата балочного строения, наличие клеток с крупными ядрами.
Макропрепараты: ПЕРВИЧНЫЙ РАК ПЕЧЕНИ, МЕТАСТАЗЫ В ПЕЧЕНЬ ОПУХОЛЕЙ ДРУГОЙ ПЕРВИЧНОЙ ЛОКАЛИЗАЦИИ.
Микропрепарат N 112 ИНТРАКАПИЛЛЯРНЫЙ ПРОЛИФЕРАТИВНЫЙ ГЛОМЕРУЛОНЕФРИТ (окраска гематоксилином и эозином).
Отмечается увеличенный многоклеточный клубочек. Гиперклеточность связана с пролиферацией и набуханием эндотелиальных и мезангиальных клеток. Отмечается сужение просвета капиллярных петель, выполняющих полость капсулы, а также их массивная нейтрофильная инфильтрация.
Микропрепарат ФИКСАЦИЯ ДЕПОЗИТОВ ИМУНННЫХ КОМПЛЕКСОВ В ПОЧЕЧНОМ КЛУБОЧКЕ ПРИ ОСТРОМ ГЛОМЕРУЛОНЕФРИТЕ(атлас, рис.15.2).
По ходу базальной мембраны видно гранулярное свечение (светятся отложения в виде глыбок)
Почка увеличена в размерах, дряблая, бледная с петехиальными кровоизлияниями на поверхности.
Микропрепарат N 113 ПОДОСТРЫЙ ПРЕИМУЩЕСТВЕННО ЭКСТРАКАПИЛЛЯРНЫЙ ГЛОМЕРУЛОНЕФРИТ (окраска гематоксилином и эозином).
МОРФОЛОГИЧЕСКИЕ ВАРИАНТЫ ХРОНИЧЕСКОГО ГЛОМЕРУЛОНЕФРИТА
Электронограмма МЕМБРАНОЗНАЯ НЕФРОПАТИЯ (атлас, рис.15.6).
При электронно-микроскопическом исследовании видны субэпителиальные депозиты в гломерулярной базальной мембране, накопление вещества базальной мембраны между ножками подоцитов, утрата подоцитами отростков и их распластывание на утолщенной и деформированной базальной мембране.
Электронограмма МЕМБРАНОПРОЛИФЕРАТИВНЫЙ ГЛОМЕРУЛОНЕФРИТ (атлас, рис.15.9).
При электронно-микроскопическом исследовании отмечаются субэпителиальные электронно-плотные депозиты.
Электронограмма МЕЗАНГИОПРОЛИФЕРАТИВНЫЙ ГЛОМЕРУЛОНЕФРИТ (атлас, рис.15.10).
При электронно-микроскопическом исследовании виднеются депозиты в мезангии.
Макропрепарат ВТОРИЧНО СМОРЩЕННАЯ ПОЧКА (ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ С ИСХОДОМ В НЕФРОСКЛЕРОЗ).
Почки симметрично сморщены и имеют мелкозернистую поверхность.
Склероз и гиалиноз большинства клубочков, в сохранившихся гипертрофированных клубочках пролиферация мезангиальных клеток, склеро сосудистых петель. Отмечаеься склероз и гиалиноз артериол. Гиалиновые целиндры в просвете канальцев.
ВТОРИЧНЫЕ ПОВРЕЖДЕНИЯ ПОЧЕК
(Э) Микропрепарат N 16 АМИЛОИДНЫЙ НЕФРОЗ (окраска конго-рот). Обозначить отложения амилоида в капиллярных петлях клубочка, по ходу собственной мембраны канальцев, в стенках сосудов, а также в строме почки по ходу ретикулярных волокон.
Отметить цвет амилоида.
ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ (ОПН)
(Э) Микропрепарат N 6 НЕКРОТИЧЕСКИЙ НЕФРОЗ (окраска гематоксилином и эозином). Клубочки и эпителий прямых канальцев сохранены. В их клетках содержится ядра. Эпителий извитых канальцев не содержит ядер (кариолизис).
ОРГАНОПАТОЛОГИЯ ХРОНИЧЕСКОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ
ДИСГОРМОНАЛЬНЫЕ БОЛЕЗНИ ПОЛОВЫХ ОРГАНОВ
Макропрепарат ПОЛИП МАТКИ. Отметить локализацию полипа, его форму, размеры, характер поверхности, связь с подлежащей тканью.
(Э) Микропрепарат N 142 ЖЕЛЕЗИСТАЯ ГИПЕРПЛАЗИЯ ЭНДОМЕТРИЯ (окраска гематоксилином и эозином).
Микропрепарат N 57 ПСЕВДОЭРОЗИЯ ШЕЙКИ МАТКИ (окраска гематоксилином и эозином).
В зоне эрозии шейки матки два вида эпителия: эпителий многослойный плоский неороговевающий и призматический. Отмечается эктопия цилиндрического эпителия в экзоцервикс.
Макропрепарат ПОСЛЕРОДОВЫЙ ЭНДОМЕТРИТ.
Оболочка влагалища и шейки матки гиперемирована, отечна, иногда с кровоизлияниями. В просвете влагалища особенно в шейке матки, находится экссудат, выделяющийся из матки. Канал шейки матки приоткрыт.
Макропрепарат ПЕЧЕНЬ ПРИ ЭКЛАМПСИИ.

- Симптомы рака шейки матки
- Причины возникновения
- Разновидности рака шейки матки
- Распространение рака шейки матки в организме
- Диагностика рака шейки матки
- Лечение рака шейки матки
- Профилактика
- Прогноз при плоскоклеточном раке шейки матки
- Цены на лечение рака шейки матки
Симптомы рака шейки матки

Проявления заболевания неспецифичны и могут встречаться при других патологиях, например, урогенитальных инфекциях :
- Обильные, длительные месячные. Этот симптом имеет значение, если месячные изменились недавно, если прежде они были нормальными.
- Вагинальные кровотечения в промежутках между месячными, после полового акта, после наступления менопаузы.
- Необычные выделения из влагалища: обильные, розового цвета, с неприятным запахом.
- Тазовые боли во время полового акта.
В большинстве случаев эти проявления вызваны не онкологическим заболеванием. Но риск, пусть и небольшой, есть всегда, поэтому при возникновении первых симптомов нужно посетить врача.
На более поздних стадиях к перечисленным симптомам присоединяются такие признаки, как резкая беспричинная потеря веса, боли в пояснице и в ногах, постоянное чувство усталости, патологические переломы костей (признак костных метастазов), подтекание мочи из влагалища.
Причины возникновения
Точные причины рака шейки матки назвать сложно. Но известны факторы риска, которые повышают вероятность возникновения рака шейки матки.
Наиболее значимый фактор риска – папилломавирусная инфекция. По разным данным, до 99% случаев рака шейки матки связаны с вирусами папилломы человека (ВПЧ). До 80% женщин в течение жизни оказываются инфицированы этим возбудителем. Всего существует около 100 типов ВПЧ, из них 30–40 передаются половым путем, лишь 165 повышают риск рака. Но это не значит, что они гарантированно вызовут рак. Типы вируса 16, 18, 31, 33, 35, 39, 45, 51, 52, 56 и 58 относят к высокоонкогенным, 6, 11, 42, 43 и 44 – к низкоонкогенным. Чаще всего виновниками рака шейки матки становятся ВПЧ 16 и 18 типов. Наиболее уязвима к ним зона трансформации (см. ниже). Помимо рака шейки матки, ВПЧ вызывают злокачественные опухоли других органов репродуктивной системы, глотки, ротовой полости, анального канала.
Другие факторы риска:
- Ослабленная иммунная система. Если иммунитет женщины работает нормально, ее организм избавляется от вируса папилломы в течение 12–18 месяцев. Но если защитные силы ослаблены, инфекция сохраняется дольше и повышает риск рака.
- Беспорядочные половые связи. Частая смена партнеров повышает вероятность заражения ВПЧ.
- Акушерский анамнез. Если у женщины было три или более беременностей, либо если первая беременность была до 17 лет, риски повышены в два раза.
- Наследственность. Если у матери или родной сестры женщины диагностирован рак шейки матки, ее риски повышены в 2–3 раза.
- Курение. Вредная привычка также повышает риски вдвое.
- Применение оральных контрацептивов в течение 5 лет и дольше. После прекращения их приема риски снижаются в течение нескольких лет.
Разновидности рака шейки матки
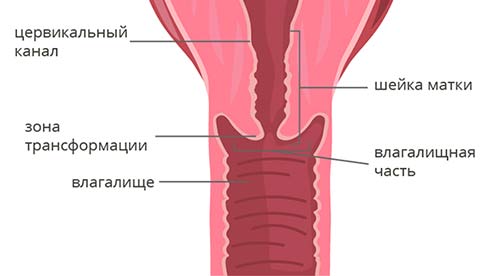
Чтобы понять классификацию рака шейки матки, в первую очередь нужно немного разобраться в ее анатомическом и гистологическом строении. Шейка матки имеет длину 2–3 см и состоит из двух частей:
- Влагалищная часть (экзоцервикс) выступает во влагалище, это то, что гинеколог видит во время осмотра на зеркалах. Слизистая оболочка эндоцервикса состоит из многослойного плоского эпителия .
- Цервикальный канал (эндоцервикс) находится внутри и соединяет влагалище с маткой. Он выстлан цилиндрическим эпителием .
Граница между влагалищной частью и цервикальным каналом называется зоной трансформации.
В 70–90% случаев злокачественные опухоли шейки матки представлены плоскоклеточным раком. Он развивается из многослойного плоского эпителия. Чаще всего злокачественное перерождение происходит в зоне трансформации. В зависимости от того, как выглядит опухолевая ткань под микроскопом, плоскоклеточный рак шейки матки делят на ороговевающий и неороговевающий:
- Ороговевающий плоскоклеточный рак шейки матки называется так потому, что клетки, из которых он состоит, склонны к ороговению. Они крупные, имеют неправильную форму, относительно низкую интенсивность деления. При микроскопическом исследовании обнаруживаются образования, которые называются кератогиалиновыми гранулами и “раковыми жемчужинами”.
- При неороговевающем плоскоклеточном раке шейки матки клетки не склонны к ороговению. Они крупные, имеют форму овала или многоугольника, размножаются более интенсивно.
В зависимости от того, насколько раковые клетки отличаются от нормальных, злокачественные опухоли шейки матки делят на высоко-, умеренно- и низкодифференцированные. Последние ведут себя наиболее агрессивно. Плоскоклеточный ороговевающий рак относят к зрелым формам, он встречается примерно в 20% случаев. Неороговевающий рак - это опухоли средней степени зрелости, они составляют 60-70%. Незрелая форма - это низкодифференцированный рак.
В остальных случаях рак шейки матки представлен аденокарциномой. Она развивается из железистых клеток, продуцирующих слизь. За последние 20–30 лет этот тип злокачественных опухолей стал более распространенным.
Намного реже встречаются аденосквамозные карциномы. Эти опухоли сочетают в себе черты плоскоклеточного рака и аденокарциномы. Чтобы определить тип злокачественной опухоли, нужно провести биопсию.
Распространение рака шейки матки в организме
По мере роста, рак шейки матки распространяется на соседние органы. В первую очередь поражаются регионарные лимфатические узлы, окружающая клетчатка (параметрий).
Часто отмечается поражение верхней трети влагалища, что неудивительно, так как оно находится в непосредственном контакте с шейкой матки. Распространение раковых клеток происходит прямым путем при прорастании опухоли во влагалище, лимфогенно (через лимфатические сосуды), путем контактной имплантации – там, где стенка влагалища соприкасается с опухолью. Также вовлекается тело матки.
Распространение опухолевых клеток в прямую кишку, мочевой пузырь и мочеточники, как правило, происходит контактным путем.
Отдаленные метастазы чаще всего встречаются в забрюшинных лимфатических узлах, легких, костях, печени. Менее чем в 1% случаев метастазирование происходит в селезенку, почки, головной мозг.
Диагностика рака шейки матки
Высокие показатели смертности от рака шейки матки связаны с поздним выявлением заболевания: в 35–40% случаев в России диагноз впервые ставится пациенткам с III–IV стадиями болезни.
Так как рак шейки матки может долго протекать бессимптомно, своевременная диагностика возможно только при регулярном прохождении специальных обследований у гинеколога.

Но даже выявление ВПЧ высокого онкогенного риска не превращает рак шейки матки в нечто фатальное.Во-первых, болезнь может вообще не развиться.Во-вторых, современные технологии позволяют выявлять данную форму рака на самых ранних стадиях и с успехом лечить его, не допуская превращения предраковых изменений в собственно онкологическое заболевание. Следовательно, положительные результаты анализа на ВПЧ должны рассматриваться только как основание для регулярного наблюдения у гинеколога, знакомого с эффективными алгоритмами ведения пациенток из групп риска.
Иногда рак шейки матки выявляется непосредственно во время осмотра на гинекологическом кресле. Однако так определяется, как правило, запущенный онкологический процесс. И напротив, ранние стадии заболевания обычно проходят без каких-либо заметных изменений, поэтому для своевременной диагностики рака шейки матки используются дополнительные исследования. Во время кольпоскопии влагалищную часть шейки матки осматривают с помощью кольпоскопа – прибора, напоминающего бинокль с источником освещения.
Также полученный в ходе этого анализа материал может быть использован для определения активности ВПЧ, которая является важным фактором прогноза и может влиять на тактику лечения. И, наконец, раствор с находящимися в нем клетками пригоден для проведения анализа на определение особого белка (Р16ink4a), появляющегося в клетках еще до начала непосредственно онкологического процесса. Таким образом, метод жидкостной цитологии способен не только выявить рак шейки матки, но и предупредить о повышении риска его развития. После одной-единственной процедуры в распоряжении врача появляются результаты трех точных и информативных анализов, позволяющих определить тактику и стратегию ведения конкретной пациентки.
В профилактических целях (при отсутствии жалоб) данные анализы рекомендуется проводить 1 раз в год.
Прогноз при первичной диагностике рака шейки матки определяется степенью запущенности процесса. К сожалению, в нашей стране на протяжении последних десятилетий сохраняется очень высокая доля женщин, впервые обращающихся за медицинской помощью на поздних стадиях заболевания. При своевременно поставленном диагнозе у пациентов на 1-й стадии рака шейки матки показатель 5-летней выживаемости составляет 75-80%, для 2-й стадии — 50-55%. Напротив, при выявлении на 4-й стадии рака шейки матки большинство пациенток не доживает до пятилетнего рубежа, умирая от распространения опухоли или осложнений.
Лечение рака шейки матки
Исходя из опыта клиники, сохранить матку и возможность деторождения возможно при предраковых изменениях шейки матки. При раке шейки матки одинаково широко используют лучевую терапию и хирургическое лечение — расширенная экстирпация матки с придатками.
Лечение зависит от стадии заболевания. При ранних стадиях рака шейки матки проводится преимущественно хирургическое лечение. Во время операции производится удаление матки. Иногда операцию необходимо дополнять удалением лимфатических узлов малого таза. Вопрос об удалении яичников решается индивидуально, при ранней стадии опухоли у молодых женщин возможно оставление яичников. Не менее значимым является лучевое лечение. Лучевая терапия может как дополнять хирургическое лечение, так и являться самостоятельным методом. При ранних стадиях рака шейки матки результаты хирургического и лучевого лечения практически одинаковы. В лечении рака шейки матки может применяться химиотерапия, но к сожалению, возможности химиотерапии при этом заболевании значительно ограничены.
При 0 стадии раковые клетки не распространяются за пределы поверхностного слоя шейки матки. Иногда эту стадию даже рассматривают как предраковое состояние. Такая опухоль может быть удалена разными способами, но при органосохраняющих вмешательствах в дальнейшем сохраняется риск рецидива, поэтому после операции показаны регулярные сдачи цитологических мазков.
Методы лечения плоскоклеточного рака шейки матки, стадия 0:
- Криохирургия – уничтожение опухоли с помощью низкой температуры.
- Лазерная хирургия.
- Конизация шейки матки – иссечение участка в виде конуса.
- Петлевая электроконизация шейки матки.
- Гистерэктомия. К ней прибегают в том числе при рецидиве злокачественной опухоли после вышеперечисленных вмешательств.
Методы лечения аденокарциномы шейки матки, стадия 0:
- Гистерэктомия.
- В некоторых случаях, если женщина планирует иметь детей, может быть выполнена конизация. При этом важным условием является негативный край резекции по данным биопсии. Впоследствии женщина должна наблюдаться у гинеколога, после родов выполняют гистерэктомию.
Выбор метода лечения всегда осуществляется индивидуально лечащим врачом.
При 1а стадии — микроинвазивный рак шейки матки — выполняют экстирпацию матки с придатками. В случаях, когда опухоль прорастает в кровеносные и лимфатические сосуды, также показано удаление тазовых лимфатических узлов. Если женщина планирует иметь детей, возможны органосохраняющие операции. При стадии Iб — рак ограничен шейкой матки — проводят дистанционное или внутриполостное облучение (брахитерапию) с последующей расширенной экстирпацией матки с придатками. В ряде случаев первоначально проводят операцию, а затем дистанционную гамма-радиотерапию.
При 2-й стадии рака шейки матки — вовлечение верхней части влагалища, возможен переход на тело матки и инфильтрация параметрия без перехода на стенки таза — основным методом лечения является лучевая терапия. Также может быть назначена химиотерапия, обычно препаратом цисплатином или его сочетанием с фторурацилом. В этом случае хирургическое лечение проводится редко.
При 3-й стадии рака шейки матки — переход на нижнюю часть влагалища, инфильтрация параметрия с переходом на кости таза — показана лучевая терапия.

Профилактика
Один из главных факторов риска рака шейки матки — вирус папилломы человека. Поэтому меры профилактики в первую очередь должны быть направлены на предотвращение заражения:
- Беспорядочные половые связи нежелательны, особенно с мужчинами, у которых было много партнерш. Это не защищает от заражения на 100%, но все же помогает сильно снизить риски.
- Презервативы помогут защититься не только от ВПЧ, но и от ВИЧ-инфекции. Стопроцентную защиту они тоже не обеспечивают, потому что не могут полностью исключить контакт с инфицированной кожей.
- Вакцины против ВПЧ — хорошее средство профилактики, но они работают лишь в случае, если женщина пока еще не инфицирована. Если вирус уже проник в организм, вакцина не поможет. Девочек начинают прививать с 9–12 лет.
Второй фактор риска, который связан с образом жизни, и на который можно повлиять — курение. Если вы страдаете этой вредной привычкой, от нее лучше отказаться.
Огромное значение имеет скрининг — он помогает вовремя выявить предраковые изменения и рак шейки матки на ранних стадиях. Нужно регулярно являться на осмотры к гинекологу, проходить PAP-тест и сдавать анализы на ВПЧ.
Основным прогностическим фактором выживаемости пациенток при раке шейки является степень распространенности процесса. Поэтому самым эффективным средством против развития рака являются регулярные профилактические осмотры у специалистов.
Прогноз при плоскоклеточном раке шейки матки
Ориентировочный прогноз определяют на основании статистики. Среди женщин, у которых был диагностирован рак шейки матки, подсчитывают процент выживших в течение определенного времени, как правило, пяти лет. Этот показатель называют пятилетней выживаемостью. Он зависит от того, на какой стадии было выявлено онкологическое заболевание. Чем раньше диагностирован рак и начато лечение — тем лучше прогноз:
- При локализованных опухолях (рак не распространяется за пределы шейки матки, соответствует I стадии) пятилетняя выживаемость составляет 92%.
- При опухолях, которые распространились на близлежащие структуры (стадии II, III и IVA) — 56%.
- При метастатическом раке (стадия IVB) — 17%.
- Средняя пятилетняя выживаемость при всех стадиях рака шейки матки — 66%.
Несмотря на низкие показатели пятилетней выживаемости, рак с метастазами — это не повод опускать руки. Существуют методы лечения, которые помогают затормозить прогрессирование заболевания, продлить жизнь, справиться с мучительными симптомами. Врачи в Европейской клинике знают, как помочь.
Читайте также:

