Обезбаливающее при раке языка
Боль является неотъемлемым симптомом онкологических заболеваний. На заключительных стадиях болезни из терпимой она постепенно превращается в сильную, мучительную и постоянную. Хронический болевой синдром отягощает жизнь онкологического больного, угнетает не только физическое, но и психическое состояние.
Тема обезболивания при онкологии крайне актуальна для больных и их родственников. Современная медицина владеет широким арсеналом препаратов и методов для борьбы с болью при раковых опухолях. Более чем в 90% случаев болевой синдром удается купировать или уменьшить его интенсивность. Рассмотрим подробнее, как выстроена правильная схема обезболивания и на чем основаны передовые методы облегчения состояния онкологических больных.
Онкология и боль
Боль — это один из первых симптомов, который указывает на прогрессирование злокачественного процесса в организме. Если на ранней стадии рака на болевые ощущения жалуются не более трети пациентов, то по мере развития заболевания о них говорят практически всегда. Боль может вызывать не только сама опухоль, но и воспалительные реакции, приводящие к спазмам гладкой мускулатуры, поражения суставов, невралгия и раны после хирургического вмешательства.
К сведению
Как правило, боль при раке появляется на III и IV стадиях. Однако иногда ее может и не быть даже при критических состояниях больного — это определяется типом и локализацией опухоли. Известны факты, когда рак желудка IV стадии протекал бессимптомно. Может не вызывать боли опухоль молочной железы — неприятные ощущения в таких случаях появляются только когда метастазы охватывают костную ткань.
Болевой синдром можно классифицировать по разным признакам. Так, по степени интенсивности боли могут быть слабые, средние и сильные; по субъективной оценке — колющие, пульсирующие, сверлящие, жгучие; по продолжительности — острые и хронические. Отдельно остановимся на классификации боли по происхождению:
- Висцеральные — боли в области брюшной полости без четкой локализации, длительные, ноющие. Например, болезненные ощущения в области спины при раке почек.
- Соматические — боли в связках, суставах, костях, сухожилиях: тупые, плохо локализуемые. Для них характерно постепенное наращивание интенсивности. Появляются на поздних стадиях рака, когда метастазы образуются в костной ткани и вызывают поражение сосудов.
- Невропатические — боли, вызванные нарушениями в нервной системе. Например, давлением опухоли на нервные окончания или их повреждением. Такой тип ощущений вызывает также лучевая терапия или проведенная хирургическая операция.
- Психогенные — боли без физических поражений, связанные со страхом, депрессией, самовнушением пациента. Появляются в результате сильных эмоциональных переживаний и не поддаются лечению обезболивающими средствами.
На заметку
Боль — это защитная реакция организма и главный сигнал тревоги. Она придумана природой, чтобы указать человеку на проблему, заставить его задуматься и побудить к действию. Однако хроническая боль при онкологии лишена этих функций. Она вызывает у больного уныние, чувство безысходности, депрессию (вплоть до психических расстройств), препятствует нормальному функционированию организма, лишает возможности чувствовать себя полноценным членом общества. Боль отнимает силы, необходимые в борьбе с раковой опухолью. Прогрессивная медицина рассматривает такую боль как патологический процесс, который требует отдельной терапии. Обезболивание при раке — это не разовая процедура, а целая программа лечения, призванная сохранить социальную активность пациента, не допустить ухудшения его состояния и угнетения психики.
Итак, подбор эффективной терапии для устранения боли — сложная задача, которая требует поэтапного подхода. Прежде всего врачу необходим анамнез: причина боли (если она установлена), давность, локализация, интенсивность, изменение характера боли в связи со сменой времени суток и в зависимости от интенсивности физической нагрузки, тип анальгетиков, которые уже применялись, и их эффективность во время приема. Если пациент жалуется на сильную боль, в первую очередь необходимо исключить состояния, требующие неотложной помощи, например инфекции или патологическое поражение мозговых оболочек метастазами. Для этого назначают ультразвуковое исследование, магнитно-резонансную томографию, компьютерную томографию и другие исследования по усмотрению врача. Если неотложное состояние исключено, выбор метода обезболивания будет зависеть от выраженности боли и ранее применяемых анальгетиков.
Точное следование правильной схеме приема способно значительно отсрочить потребность в сильнодействующих препаратах. Случается, что пациенты принимают все анальгетики подряд, подбирая то, что поможет им лучше и быстрее. Это также является ошибкой, поскольку важно выяснить причину боли. Например, спазмы в брюшной полости снимают лекарствами, которые при костных болях окажутся неэффективными. Не говоря уже о том, что боли вообще могут быть связаны с онкологией только косвенно или вовсе не иметь к ней никакого отношения.
В рекомендациях экспертов ВОЗ выделено три ступени фармакотерапии, которые обеспечивают рациональное лечение болевого синдрома у онкологических больных. В соответствии со ступенью подбирают и препараты:
- при слабой боли — неопиоидные анальгетики;
- при усилении — легкие опиоидные препараты;
- при сильной боли — наркотическое обезболивание и адъювантная терапия.
Рассмотрим каждый этап более подробно.
Первая ступень. Начинают лечение болевого синдрома с ненаркотических анальгетиков и нестероидных противовоспалительных средств (НПВС). К ним относятся парацетамол, ибупрофен, аспирин, мелоксикам и другие. При боли в мышцах и суставах — диклофенак, этодолак и прочие. Все эти вещества воздействуют на периферические болевые рецепторы. В первые дни препараты могут вызывать общую усталость и сонливость, что проходит самостоятельно или корректируется изменением дозировки. Если прием таблеток не дает нужного результата, переходят к инъекциям.
Одним из основных факторов при выборе метода обезболивания при онкологии является не только эффективность действия, но и удобство для больного, влияние на качество его жизни. Раньше практически всегда использовались инвазивные методы — инъекции. Современные методы обезболивания разнообразны и максимально комфортны для пациентов.
Обезболивающие пластыри. Это способ трансдермального введения препарата. Пластырь содержит четыре слоя: защитная полиэфирная пленка, резервуар с действующим веществом (например, с фентанилом), мембрана, корректирующая интенсивность выделения, и липкий слой. Пластырь можно наклеить в любом месте. Фентанил высвобождается постепенно на протяжении трех суток. Действие наступает уже через 12 часов, после удаления концентрация лекарственного вещества в крови медленно снижается. Дозировка может быть разная, ее подбирают индивидуально. Пластырь назначают, как правило, в самом начале третьей ступени обезболивания при онкологии.
Эпидуральная анестезия. Лекарство вводят в эпидуральное пространство, расположенное между твердой мозговой оболочкой и стенками полости черепа или позвоночного канала. Препараты аналогичны спинальной анестезии. Эпидуральная анестезия используется, чтобы снять боль при раке, когда появились вторичные изменения в костях, а оральный и парентеральный методы введения уже не приносят результатов.
Нейролизис через ЖКТ при помощи эндосонографии. Нейролизис (невролиз) — это процесс разрушения ноцицептивного (болевого) нервного пути. Введение анальгетика происходит трансгастрально — через желудочно-кишечный тракт, точность обеспечивает эндоскопический ультразвуковой контроль. Такие методы местного обезболивания применяются, к примеру, при раке поджелудочной железы с эффективностью до 90%. Обезболивающий эффект способен сохраняться более месяца, в то время как наркотические анальгетики классическим способом пришлось бы вводить постоянно.
Введение препаратов в миофасциальные триггерные пункты. Миофасциальный болевой синдром выражается спазмами мышц и появлениями в напряженных мышцах болезненных уплотнений. Они называются триггерными точками и вызывают боль при нажатии. Инъекции в триггерную зону снимают боль и улучшают подвижность участка тела.
Вегетативные блокады. Блокировка нерва предусматривает введение препарата в точку проекции нерва, который связан с пораженным органом и вызывает боль. Например, блокада при раке поджелудочной железы ликвидирует боль на несколько месяцев. В зависимости от вида анестетика, процедуру проводят раз в год, раз в полгода или каждую неделю. Еще один плюс — минимальное количество негативных последствий.
Нейрохирургические вмешательства. В ходе процедуры нейрохирург перерезает корешки спинномозговых или черепных нервов, по которым проходят нервные волокна. Таким образом, мозг лишается возможности получать болевые сигналы. Разрезание корешков не приводит к утрате двигательной способности, однако может затруднить ее.
Анальгезия, контролируемая пациентом (PCA). Этот вид обезболивания основан на простом правиле: пациент получает анальгетики тогда, когда он этого хочет. В основе схемы лежит индивидуальное восприятие боли и необходимость приема анальгетиков. В европейских странах РСА принята в качестве стандарта постоперационного обезболивания. Метод прост и относительно безопасен. Однако пациентам необходимо проходить тщательный инструктаж.
Выбор конкретного метода обезболивания при раке зависит от многих факторов — вот почему так важны индивидуальный подход и тщательное обследование пациента, позволяющие врачу оценить эффективность метода, его целесообразность и возможные риски. Медики прочно утвердились в мысли, что болевой синдром необходимо лечить независимо от прогнозов по основному заболеванию. Устранение боли позволит предотвратить ее разрушительное действие на физическое, моральное и психическое состояние пациента, а также сохранить его социальную значимость.
* Лицензия ЛО-77-01-017198 от 14 декабря 2018 года выдана Департаментом здравоохранения города Москвы.
Соответствующие обезболивающие при раке помогают сохранить психоэмоциональное и физиологическое состояние, которое способен разрушить болевой синдром. Ведь это заболевание каждый год убивает миллионы человек, и у большей части из них на поздних стадиях недуга начинаются сильные боли.
Сильные обезболивающие при раке: список препаратов
Онкобольные в большинстве случаев страдают от боли из-за роста раковых опухолей, реже – от противоопухолевого лечения. Иногда болевой синдром никак не связан с заболеванием и его врачеванием.

Нередко достаточно трудно оценить степень болевого синдрома и встает вопрос, какие обезболивающие средства при раке способны помочь, чтобы достичь положительного эффекта. Наиболее эффективно проявил себя прием таких медикаментов, как:
На более поздних этапах боль возможно унять только более действенными средствами. Часто больному способны облегчить состояние лишь сильные обезболивающие при раке на последней стадии. Здесь наиболее эффективен прием:

Особенности применения обезболивающих препаратов
При различных стадиях болевого синдрома применяются различные группы средств. Медикаменты могут быть ненаркотическими и наркотическими. К первой группе относят анальгетики (некоторые из них отпускают только по рецепту). Ко второй группе относят опиаты, которые также имеют различную степень воздействия. Однако, чтобы лечение дало результат, обезболивающие препараты при раке нужно принимать по утвержденной схеме:
- Ненаркотические препараты в сочетании с адъювантными, поддерживающими средствами.
- Слабые опиаты в тандеме с ненаркотическими и поддерживающими препаратами.
- Сильные опиаты (морфин и его аналоги) в сочетании с ненаркотическими и адъювантными средствами.
Использование такой схемы способствует правильному подбору дозировок, благодаря чему достигается положительный эффект, облегчающий страдания пациента.
Часто обезболивающие при раке вводят внутривенно или внутримышечно, поскольку при таком способе эффект достигается быстрее, чем при приеме таблетированных средств.
Боли, которые сопровождают больного онкологическими патологиями, принято разделять на слабые, средние и сильные. Поэтому и обезболивающие при раке подразделяются на две группы: ненаркотические и наркотические препараты. Причем последние могут быть слабыми и сильными. Абсолютно все обезболивающие при раке комбинируют с адъювантами, которые включают в себя стабилизирующие компоненты, поддерживающие организм онкологического больного и способные усилить эффект основных лекарств.
Ненаркотическая группа обезболивающих средств
Обезболивающие препараты при раке на начальной стадии избавляют пациентов от болевого синдрома без выраженных побочных эффектов. Ненаркотические препараты способны подавлять факторы, влияющие на появление болей. Однако они имеют границы обезболивания и увеличение дозы не приведет к положительному результату, а также усилит воздействие побочных эффектов на организм. Поэтому обезболивающие препараты при раке может назначать только врач. Все медикаменты этой группы подразделяются на легкие и сильные.
Легкие ненаркотические препараты применимы на начальной стадии развития заболевания, когда у больного еще нет ярко выраженного болевого синдрома. Обычно вначале назначают обезболивающие таблетки при раке, снижающие степень болевого синдрома. Рекомендуют прием:
На сегодняшний день разработаны обезболивающие препараты при раке, способные облегчить страдания пациентов. Но они могут вызывать побочные эффекты, поэтому следует придерживаться определенных дозировок.
Побочные эффекты
Какие обезболивающие помогают при раке: средняя степень интенсивности
Сильные ненаркотические средства врач назначает, когда состояние пациента ухудшается и боли становятся сильнее. На этом этапе начинается прием:
Наибольшей эффективности эти препараты достигают в сочетании с анальгетиками, особенно когда боль вызвана распространением метастазов на кости. Однако действие ненаркотических препаратов ограниченно, и они не способны снять сильную боль. Поэтому, когда неприятные ощущения усиливаются, в бой вступают более сильные обезболивающие при раке.
Наркотическая группа обезболивающих средств
Наркотические препараты относят к тяжелой артиллерии при борьбе с болью. Их назначают только в крайнем случае, поскольку они не только снимают боль, но и наносят непоправимый вред организму больного на физиологическом и психологическом уровне. При назначении наркотических препаратов необходимо соблюдать строгую последовательность, начиная с самых легких. А когда такие уже не способны помочь, переходят на более сильные обезболивающие. При раке прием опиатов должен контролировать лечащий врач, который следит за изменениями в состоянии пациента, и, в случае выявления непереносимости или передозировки, оказывать необходимую помощь.
Опиаты – это специальная группа средств, которые можно применять на различных стадиях рака. При помощи опиатов купируются сильные и умеренные болевые ощущения. Нередко прием таких препаратов запрещен на дому без присмотра ответственного медработника.
Когда приходит черед опиатов, лечение проходит по принципу: от легких к сильным. Под первой группой наркотических препаратов подразумевается назначение:
Фармакологическая форма таких препаратов может быть таблетированная, капсулированная, инъекционная. Встречаются капли и свечи. Самого быстрого эффекта достигают посредством инъекций. Средняя дозировка опиатов составляет от 50 до 100 мг с интервалом в 4-6 часов.
При особенно выраженном болевом синдроме, когда легкие опиаты уже не способны справиться, на помощь приходят сильные наркотические препараты. Распространено применение:
Применение таких препаратов неизбежно ведет к зависимости, и пациенту приходится постоянно увеличивать дозировку для поддержания эффекта.
Все наркотикосодержащие средства отпускаются исключительно по рецепту врача, их использование строго контролируется и учитывается. Для отчетности представители пациента заполняют соответствующие бумаги и предоставляют использованные ампулы. Для облегчения контроля такие препараты выдаются в ограниченном количестве, рассчитанном на определенный промежуток времени.
Если ненаркотические обезболивающие назначаются при любой онкологической патологии, то сильные наркотические препараты применяют исходя из вида рака, чтобы не усугубить ситуацию и не навредить пациенту.
Адъювантные средства
В группу адъювантных (вспомогательных) препаратов, которые имеют большое значение при применении обезболивающих средств, входит множество медикаментов различной направленности. Для комплексного лечения эффективно назначение:
- кортикостероидных препаратов;
- антидепрессантных или успокоительных;
- противосудорожных;
- антигистаминных;
- противовоспалительных;
- жаропонижающих.
Они призваны усилить эффективность и одновременно снизить риск возникновения побочных эффектов от применения сильных обезболивающих средств при онкологии.
Рак легких: чем снять боль?
Рак легких - одно из самых частых проявлений онкологии, которое часто диагностируется уже на поздних стадиях, когда избавить от болевого синдрома помогают только сильные обезболивающие препараты. Особой популярностью пользуется назначение таких средств, как:

Сильные обезболивающие при раке легких принимают под строгим контролем врача.
Рак желудка: как облегчить страдания?
Сильные обезболивающие при раке желудка также назначает и контролирует лечащий врач. Достаточно часто рекомендуют прием:
Сильные обезболивающие подбираются исходя из индивидуальной ситуации и локализации болевого синдрома.
Обезболивание при раке груди
Достаточно широкое распространение приобрел рак молочной железы. Обезболивающее при раке груди также назначает врач, исходя из общего состояния пациентки. Лучший эффект с наименее выраженными побочными действиями наблюдался при приеме:
Также было отмечено, что правильные дозировки этих препаратов при такой опухоли у некоторых женщин не вызывали зависимости и потребности в повышении дозы.
Основные правила обезболивания
Для достижения максимального эффекта от приема обезболивающих средств следует придерживаться некоторых правил:
- Обезболивающие препараты при раке нужно принимать, придерживаясь строгого графика и дозировок. Это позволяет достичь максимального эффекта при минимальном суточном количестве.
- Прием медикаментов следует начинать с легких и постепенно переходить на сильные.
- Обязательно применение вспомогательных средств, которые способны усилить эффект и ослабить проявление побочных явлений.
- Проведение профилактики побочного действия препаратов.
Обезболивающий пластырь в онкологии

Из пластыря обезболивающие компоненты выделяются на протяжении трех суток. Наибольшая эффективность достигается спустя 12 часов после наложения. Дозировка препарата рассчитывается индивидуально, а важным фактором при этом является возраст.
Обезболивающий пластырь выручает в тех случаях, когда больному сложно глотать или есть по причине повреждения вен. Некоторым пациентам такой вид обезболивания просто удобен.
Злокачественные новообразования и метастазы вызывают необратимые изменения и деградацию здоровых тканей. При этом повреждаются нервные окончания и возникают воспалительные процессы, которые сопровождаются сильными болями. Чтобы как-то помочь пациенту поддержать его психологическое и физическое состояние, во время лечения назначаются анестетики. Какие обезболивающие можно при раке, врач определяет индивидуально в зависимости от стадии заболевания и восприимчивости к действующим веществам.
У онкологических больных боль присутствует постоянно. Клиническая картина болевых ощущений при онкологии зависит от поражённого органа, общего состояния организма, порога болевой чувствительности. Лечение физической боли и психического состояния требует участия команды докторов – онкологов, радиологов, хирургов, фармакологов, психологов. Высокопрофессионально в онкологическом направлении работают врачи Юсуповской больницы в Москве. Онкологами разработана поэтапная схема лечения боли, что позволяет значительно облегчить состояние пациента и избавить его от мучительных болевых приступов.
Обезболивание при раке
Обезболивание при раке – неотъемлемая часть медицинских манипуляций. Боль - сигнал о том, что болезнь прогрессирует. С медицинской точки зрения, боль – это первый сигнал того, что нужно обратиться за помощью. Ощущение боли возникает при раздражении чувствительных нервных окончаний, которые распространены по организму. Болевые рецепторы восприимчивы к любым раздражителям. У каждого пациента чувствительность определяется индивидуально, поэтому описание боли у каждого разное. В случае опухолевого процесса боль не характеризуется как временное явление, она приобретает постоянное, хроническое течение и сопровождается специфическими нарушениями.
Причины физической боли могут быть следующие:
- наличие опухоли;
- осложнения злокачественного процесса;
- последствия наркоза после хирургической операции;
- побочные действия химиотерапии, лучевого лечения.
По типу онкологи разделяют болевые ощущения:
- физиологическая боль – возникает в момент восприятия болевыми рецепторами. Характеризуется непродолжительным течением, находится в прямой зависимости от силы повреждающего фактора;
- нейропатическая боль – возникает в результате повреждения нервов;
- психогенная боль – болевые ощущения вызваны мощнейшим стрессом на фоне сильных переживаний.
Онкологические больные – это специфическая группа пациентов, у которых может формироваться несколько типов боли одновременно. Поэтому применение обезболивающих препаратов является важным фактором оказания помощи.
Оценка состояния онкологического больного
Комплексная оценка– важный аспект для успешного управления болезненными ощущениями. Онкологи проводят его регулярно, чтобы в дальнейшем назначить адекватное лечение.
Характеристики оценки состояния:
- тяжесть;
- продолжительность;
- интенсивность;
- локализация.
Обычно пациент определяет характер боли самостоятельно, базируясь на индивидуальной чувствительности и восприятии. Информация о болях, которые присутствуют у онкологических пациентов, позволяет врачу правильно выбрать способ управления, по возможности блокировать боль и облегчить состояние.
Обезболивание при раке 4 степени
Стадии онкологии показывают, насколько глубоко злокачественная опухоль проросла в близлежащие ткани, успела ли сформировать метастазы. Это информативно для врачей, поскольку позволяет разработать действенную тактику лечения, выстроить прогноз. Наиболее опасной считается 4 степень злокачественного новообразования – метастатический рак, при котором фиксируется необратимый бесконтрольный процесс разрастания патологических клеток и повреждение соседних органов, а также образование метастазов – дочерних очагов опухоли.
Более 80% онкологических болей врачи контролируют с помощью недорогих пероральных обезболивающих препаратов. Обезболивание при раке 4 стадии проводится обязательно, поскольку болевые ощущения интенсивные.
Малая по силе боль относительно хорошо реагирует на анальгетики, а также нестероидные противовоспалительные препараты. Боль нейропатического характера, которая возникает при метастатическом раке, трудно поддается ликвидации. Ситуация решается путем применения противоэпилептических средств, трициклических антидепрессантов.
Шкала интенсивности боли от 0 до 10: ноль – отсутствие болевых ощущений, десять – максимальная точка терпения боли.
В Юсуповской больнице онкологами разработана поэтапная схема лечения боли, в зависимости от тяжести. Это позволяет значительно облегчить состояние пациента и избавить его от мучительных болевых приступов:
- болевой порог по шкале до трёх: обезболивание при раке проводится препаратами неопиоидной группы: анальгетики, в частности Парацетамол, стероидные лекарственные средства;
- лёгкая - умеренная боль (по шкале 3 – 6): список составляют препараты из группы слабых опиоидов, например Кодеин или Трамадол;
- нарастающая боль, по шкале превышает 6: сильные опиоиды - Морфин, Оксикодон, Фентанил, Метадон.
Широко распространен миф о скорой гибели человека, у которого диагностирована четвертая степень рака. Онкологи Юсуповской больницы опровергают эти данные: грамотно подобранная схема лечения позволяет продлить жизнь и значительно повысить её качество на срок до пяти лет. В клинике активно работает отделение паллиативной помощи раковым пациентам. Паллиативная помощь – одна из разновидностей медицинской помощи, которая направлена на облегчение боли, повышение качества жизни больного, психологическую поддержку. В Юсуповской больнице паллиативную помощь оказывает команда специалистов, в которую входят: онкологи, химиотерапевты, терапевты, специалисты по обезболиванию. Большинство пациентов Юсуповской больницы после курса лечения химиопрепаратами успешно возвращаются к полноценной жизни. У пациентов восстанавливается способность к активному общению с друзьями и родственниками.
Цели паллиативной помощи:
- купирование состояний, требующих экстренной помощи;
- уменьшение размеров злокачественного новообразования и замедление роста
- ликвидация боли и других симптомов, вызванных действием химиотерапии;
- психологическая поддержка больного и его родственников;
- профессиональный уход за пациентом.
В Юсуповской больнице оказываются все виды паллиативной помощи.
Обезболивание при раке (рак желудка, рак молочной железы, рак кишечника) производят следующими препаратами:
- нестероидные противовоспалительные лекарства: боль в костях, инфильтрация мягких тканей, гепатомегалия – Аспирин, Ибупрофен;
- кортикостероидные препараты: повышенное внутричерепное давление, ущемление нерва;
- противосудорожные: Габапентин, Топирамат, Ламотриджин;
- анестетики местного действия применяют при местных проявлениях, например язвах слизистой оболочки рта, вызванных химиотерапией или лучевым воздействием.
При сильных болях используют мощные опиаты:
- Морфий. Эффективно снижает болевые ощущения. Устраняется не только физическая боль, но и психогенного происхождения. Лекарство обладает седативными свойствами. Показания: используют для оказания мощного снотворного эффекта при нарушениях сна из-за мучительной боли у онкологических больных;
- Фентанил. Относится к группе синтетических опиатов, или наркотических анальгетиков. Действует на центральную нервную систему, блокирует передачу болевого импульса. При использовании фентанила в виде таблеток под язык эффект развивается через 10-30 минут, а продолжительность анальгезии – до шести часов. Обычно рекомендуют при неэффективности Трамадола;
- Бупренорфин – мощное обезболивающее средство при онкологии, систематических и постоянных болях. По анальгетической активности превосходит Морфин. При увеличении дозы обезболивающий эффект не нарастает;
- Метадон. Рекомендуется в случае, когда боль не удаётся купировать другими лекарственными средствами.
Адъювантные препараты могут назначаться комплексно, но комбинирует их врач-онколог. Выбор зависит не только от потребностей больного, но от активности действующего вещества. Адъюванты – обширное понятие, поскольку в группу входят лекарственные средства, которые усиливают эффект обезболивающей терапии. Это могут быть антидепрессанты или успокоительные лекарства, противовоспалительные лекарственные средства, а также медикаменты, которые снижают или вовсе ликвидируют побочное действие различных ненаркотических анальгетиков и наркотических обезболивающих.
Обезболивающие препараты при раке применяются только под строгим контролем врача и становятся единственным спасением пациента, который не в силах терпеть мучительную боль. Назначать данные лекарства может только онколог: в приеме значимую роль играет дозировка и правильная комбинация препаратов.
Совершенствование методов лечения онкологических заболеваний на поздних стадиях привело к внедрению процедур, позволяющих существенно улучшить качество жизни пациентов. К сожалению, болевой синдром, осложняющий раковую патологию, является трудной клинической задачей. Его ликвидация не всегда укладывается в рамки стандартной схемы. Поэтому при неэффективности проводимой терапии для достижения максимального эффекта врачом принимается решение о замене анальгетика.
Возможности в лечении рака постоянно расширяются. В Юсуповской больнице применяются уникальные, современные препараты для лечения пациентов с онкологией.
Болевой синдром при раке проявляется у 35-50% пациентов на ранних стадиях злокачественного процесса. По мере прогрессирования болезни уже до 80% чувствуют боль от умеренной до сильной. В терминальной стадии больно уже почти всем – 95% пациентов. Боль мешает спать, есть, двигаться, принимать осознанные решения, влияет на работу органов и систем.
Хорошая новость в том, что современная медицина научилась держать эту боль под контролем в 90% случаев. То есть либо купировать болевой синдром полностью, либо значительно уменьшать его интенсивность. Таким образом, на любых стадиях рака можно сохранять онкологическим пациентам нормальное качество жизни.
В России есть специфические проблемы, связанные как с получением анальгетиков, особенно наркотических, так и с несоблюдением в некоторых медучреждениях рекомендаций ВОЗ по обезболиванию.
Сегодня постараемся разобраться, какие же лекарства кому и когда нужны, и как еще современная медицина умеет бороться с болью.

Рефлекс отдергивания – здоровая биологическая реакция на острую боль
Но в нездоровом организме онкологического пациента (а также пациента с сердечно-сосудистым заболеванием или ВИЧ, или, например, туберкулезом) боль утрачивает свою полезную сигнальную функцию и наоборот, мешает как основной терапии, так и оказанию паллиативной помощи. Пациент впадает в депрессивное состояние, теряет силы, необходимые для борьбы с болезнью. Хронический болевой синдром превращается в самостоятельную патологию, которую нужно отдельно лечить.
Именно поэтому более чем миллиону человек в России ежегодно требуется обезболивание. Причем от 400 до 800 тысяч из них (по разным подсчетам) нуждаются в опиоидных анальгетиках.
Чтобы разобраться, какой подход нужен для купирования боли, врачу-онкологу нужно понять ее причину и происхождение.
Одна из больших трудностей диагностики ЗНО (злокачественных новообразований) – у пациента часто сначала вообще ничего не болит. Опухоль банально может быть пока слишком маленькой.
Еще такое случается, если опухоль растет в неплотных тканях (таких как молочная железа) или увеличивается внутри полости органа (например, желудка). Также без боли могут развиваться те виды рака, при которых нет солидных первичных опухолей – лейкозы, злокачественные заболевания системы кроветворения.
В нашей практике были случаи, когда бессимптомно протекали даже IV стадии онкологических процессов – вплоть до появления множественных метастазов пациенту не было больно.
Во всех остальных случаях, когда боль присутствует, врачу важно знать, из-за чего она появилась. По причинам возникновения выделим три основных группы.
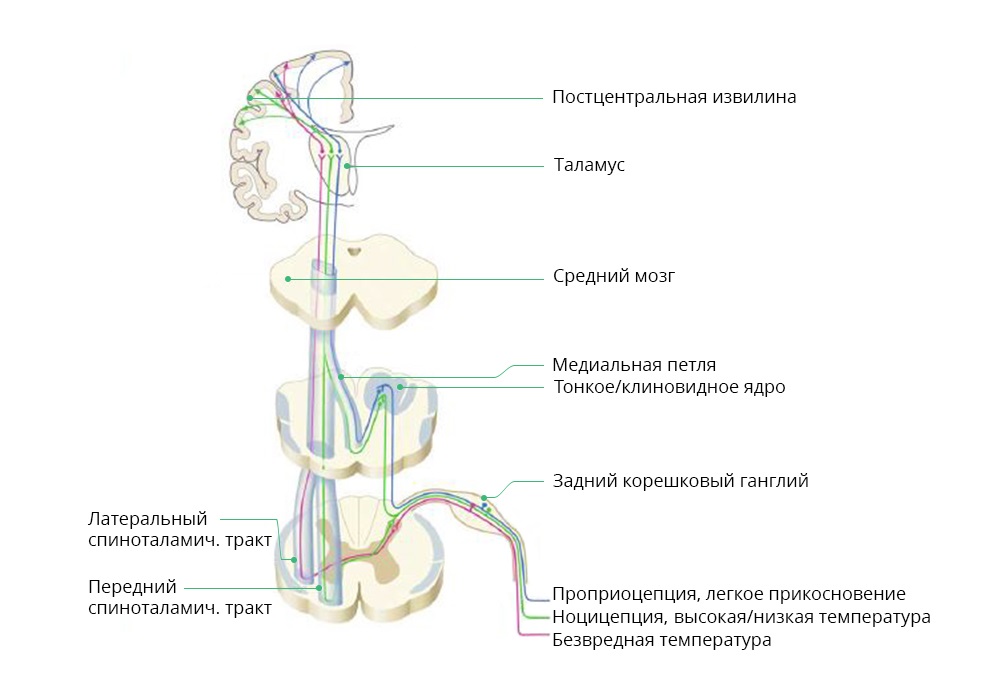
Схема прохождения ноцицептивного и других сигналов от внешних раздражителей
При онкологических заболеваниях ноцицептивная боль, чаще всего, является реакцией на саму опухоль или метастазы. Так, метастазы в позвоночнике могут давать прорывную, резкую боль при перемене положения тела пациентом. Нейропатическая боль. Ее причина – нарушение в работе нервных структур – нервов, спинного или головного мозга. Сочетает два фактора: с одной стороны, интенсивность – пациенту очень больно, иногда не помогают даже сильнодействующие анальгетики. С другой стороны – затруднена локализация. В отличие от острой ноцицептивной боли, пациент часто не может сказать, где именно у него болит.
Такая боль бывает вызвана ростом опухоли или метастаза, когда они давят, например, на позвоночник или защемляют нервные корешки. Также причиной, к несчастью, могут быть и побочные эффекты противоопухолевого лечения.
Дисфункциональная боль. Тот случай, когда органические причины боли отсутствуют, но она не уходит: например, опухоль уже удалили, заживление после операции прошло, а боль осталась. Бывает, что боль, по оценке самого пациента, гораздо сильнее, чем должна быть при его состоянии здоровья.
В таких случаях необходимо учитывать психологическое состояние пациента. Сильный стресс может заметно повлиять на изменения восприятия, вплоть до полностью психогенных болей.
Для выбора адекватной анальгезии врач должен понимать, насколько человеку больно, постараться понять, где именно болит и как долго. От этого зависят назначения в рецепте на обезболивание. Кроме уточняющих вопросов о характере и локализации боли, врач обязательно оценивает ее интенсивность.
Во всем мире для этого используют шкалы НОШ (нумерологическая оценочная шкала) и ВАШ (визуально-аналоговая шкала), либо гибридные варианты – в зависимости от возраста и состояния пациента. Совсем маленьким детям и очень пожилым людям, а также пациентам с когнитивными нарушениями бывает сложно ответить на стандартные вопросы. Иногда приходится работать с такими только по поведению и выражению лиц.

Шкала оценки боли от 0 (ничего не болит) до 10 (нестерпимо больно)
Важно при этом получить как можно больше дополнительной информации: если пациент считает, что терпеть – достойное занятие, а жаловаться – недостойное, или выяснится, что у пациента были периоды злоупотребления и зависимостей, это может внести коррективы в терапию болевого синдрома.
Мы уже затронули тему работы с психологическим состоянием больного, и коснемся ее еще раз – об этом важно помнить и врачам, и близким пациента. ВОЗ даже ввела для этого специальное понятие: суммарная боль. Она охватывает не только физические раздражители, но и эмоциональные и социальные негативные аспекты жизни пациента.
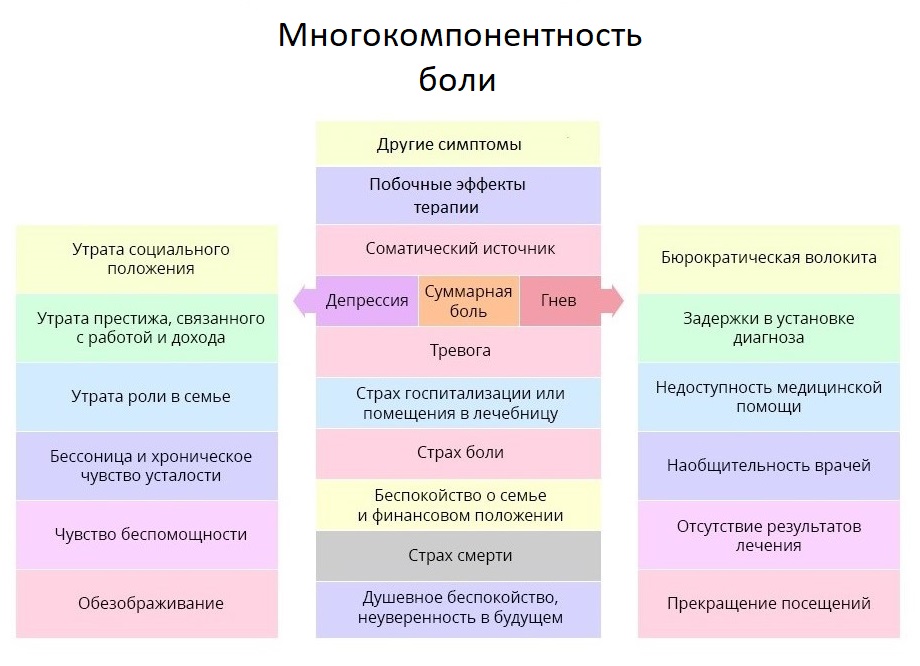
Боль онкопациента куда глубже и сложнее, чем кажется со стороны. Терапия боли – тот случай, когда врач должен относиться к субъективным оценкам пациента с особым вниманием.
Наверное, каждый врач считает более правильными и удачными те препараты, которые оказались наиболее действенными в его личном практическом опыте. Но любой онколог, стремясь купировать болевой синдром, должен помнить про рекомендации ВОЗ для лечения онкологических болей.
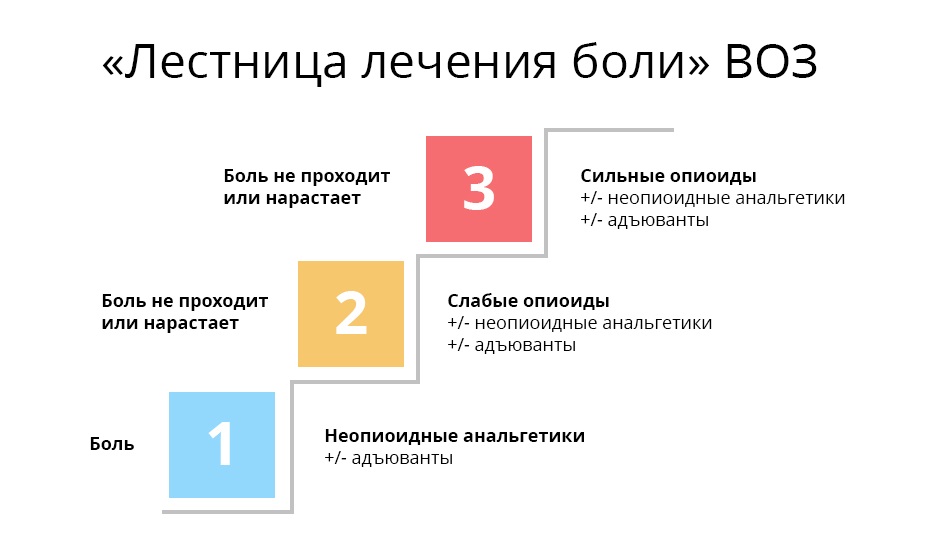
Первая ступень. При слабой боли начинают с ненаркотических анальгетиков и нестероидных противовоспалительных средств и препаратов (НПВС/НПВП). Это привычные безрецептурные парацетамол, ибупрофен, аспирин и др. При мышечной и суставной боли назначают диклофенак и др.

Схема действия НПВС – они блокируют фермент циклооксигеназу, снижая синтез простагландинов, тем самым уменьшая чувствительность болевых рецепторов.
Такие препараты не вызывают привыкания и зависимости, но в большой дозировке могут навредить ЖКТ, поэтому бесконечно и бесконтрольно дозу увеличивать нельзя, чтобы не усложнить ситуацию желудочным кровотечением.
Эндорфины – нейромедиаторы, одна из функций которых – тормозить передачу слабых болевых импульсов из спинного мозга в головной. Это позволяет нам не плакать от боли каждый раз, когда мы ставим локти на стол или спрыгиваем с высоты полуметра. Но при интенсивной боли выработка эндорфинов уменьшается. Опиоидные рецепторы освобождаются, нервные импульсы не тормозятся, человек испытывает боль.
Трамадол принимают вместе с анальгином, парацетамолом и другими медикаментами первой ступени – эффект получается комплексным: одновременное воздействие и на центральную, и на периферическую нервную систему.
Важно, что трамадол, хотя и является опиатом – относится к ненаркотическим анальгетикам. Пациенту проще его получить и не нужно бояться потенциальной зависимости.
Третья ступень. На этой ступени оказываются врач и его пациент, когда ему уже перестали помогать слабые опиаты. В дело вступают сильные опиаты, основной – морфин. Сильные опиаты связываются с опиоидными рецепторами гораздо надежнее слабых, поэтому действуют мощнее. Однако, такой эффект стоит дорого: эти препараты уже могут вызывать зависимость – но только, если употреблять их неправильно и бесконтрольно.
Важно, что на каждой ступени может использоваться так называемая адъювантная, то есть вспомогательная, терапия. Адъювантные препараты не обезболивают самостоятельно, но в сочетании с основными анальгетиками либо усиливают их действие, либо нивелируют побочные эффекты. В эту группу входят антидепрессанты, кортикостероиды, противорвотные и противосудорожные, антигистаминные и т.д.
Таким образом, ВОЗ дает основные принципы и рекомендации для плавного перехода со ступеньки на ступеньку, которые помогают избегать тупика в терапии – когда боль усиливается, а средств борьбы с ней уже не осталось.
Такое случается, если онколог назначает опиоидные препараты раньше времени или в дозе больше необходимого. Если прыгнуть с кеторола на промедол (как, к сожалению, делают некоторые врачи – кто по неопытности, кто из-за отсутствия нужных препаратов), то сначала эффект может превзойти ожидания. Но затем получается, что боль станет требовать увеличения дозировки быстрее, чем предписано безопасным режимом. Ступеньки закончатся раньше, чем вы пройдете нужное количество шагов. В этом случае врач сам у себя отнимает средства лечения.
Строго говоря, как раз уколы, сиречь инъекции, в современном обезболивании стараются не использовать. Выбирать для обезболивания самый болезненный метод введения как-то нелогично.
Поэтому все популярнее сейчас Трансдермальный метод введения – в виде пластырей.
В отличие от инъекций – максимально удобен для пациента. У него есть свои ограничения, конечно – по температуре тела, по количеству подкожно-жировой клетчатки, но в большинстве случаев он хорош:
- препарат (обычно фентанил) высвобождается постепенно, хватает на 72 часа;
- не требует контролировать время приема таблеток или введения препаратов;
- исключает передозировку (это важно для наркотического анальгетика).
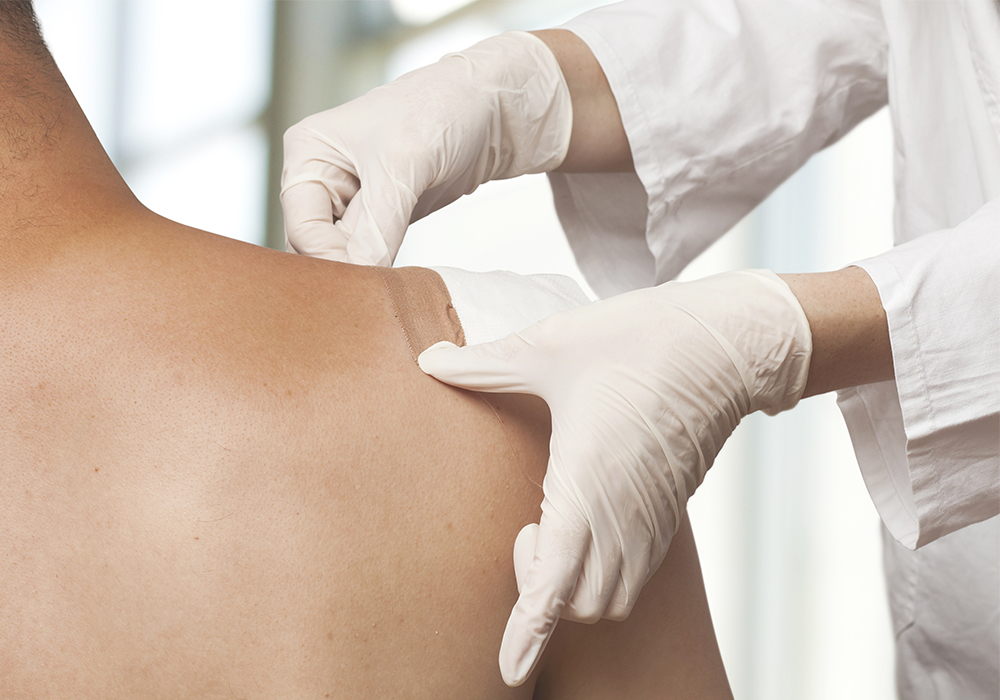
Фентаниловый пластырь – сильное, безопасное и комфортное обезболивание
Эпидуральная анестезия. Да, ее делают не только беременным. Те же препараты, что при спинальной анестезии, вводят в полость между твердой мозговой оболочкой и стенками позвоночного канала. Эпидуральная анестезия используется на поздних стадиях, при метастатическом поражении костей, когда боль не снимается инъекциями и препаратами перорально.
Паллиативная химио-, таргетная и лучевая терапия. Она используется не с целью разрушить опухоль, а с целью просто сделать ее меньше, чтобы освободить сдавленные нервные узлы, вызывающие боль.
Нейрохирургические методы. Нейрохирург надрезает корешки спинномозговых или черепных нервов. Это не приводит к утрате двигательной активности (хотя может потребовать реабилитации), но мозг лишается возможности получать болевые сигналы по этому пути.
Радиочастотная абляция (РЧА). В первом нашем посте, про паллиативную медицину, мы прикрепляли видео о том, как этот метод помог пациентке избавиться от болевого синдрома на последней стадии рака. Тогда РЧА применялась для того, чтобы разрушить метастазы, давившие на нервные корешки спинного мозга.
В случаях же, когда разрушить метастазы или саму опухоль невозможно, РЧА можно использовать для разрушения проводящих нервных путей. Это похоже на предыдущий вариант, только хирург действует не скальпелем, а специальной иглой, разогретой радиочастотными колебаниями до высокой температуры.
Нейролизис при помощи эндосонографии. Нейролизис – это разрушение нервного пути, проводящего боль, с помощью специальных химических растворов. Под контролем ультразвука эндоскоп подводят точно к чревному (солнечному) нервному сплетению через ЖКТ и разрушают часть нервных волокон. Обезболивающий эффект от процедуры наступает в 90% случаев при раке желудка или, например, поджелудочной железы. Сохраняется результат процедуры от месяца до года в редких случаях. Все зависит от скорости развития опухоли. При том, что в случае с применением препаратов-анальгетиков, их пришлось бы применять еженедельно.
Вертебропластика. Этот способ можем пояснить на живом примере из собственной практики. Повреждение позвоночника метастазами приводит к разрушению тела позвонка. Костная структура позвонка деформируется, происходит компрессия (сдавливание) спинномозговых корешков. Возникает корешковый компрессионный сидром, который сопровождается сильными болями. Вертебропластика укрепляет тело пораженного позвонка, чтобы он перестал давить на нервные корешки.
Операция малоинвазивная, ее проводят под местным обезболиванием и контролем компьютерной томографии. В тело позвонка вводится специальная игла-канюля, одновременно специальным инструментов восстанавливается высота позвонка. В полость позвонка вводится костный цемент. Результат вмешательства также контролируется КТ исследованием. В 98% случаев вертебропластика устраняет болевой синдром сразу же после окончания операции. Период реабилитации минимальный, через пару часов пациент может принимать вертикальное положение.
Так что, вариантов помочь пациенту с болевым синдромом у хорошего онколога сегодня много. Мы убеждены, что вне зависимости от стадии его рака, человек может максимально долго иметь нормальное качество жизни, без ограничений и страданий.
Проблема недостаточного обеспечения сильными анальгетиками больных с тяжелыми диагнозами – одна из самых, уж извините, больных проблем в российской онкологии в частности и паллиативной медицине в целом.
После самоубийства контр-адмирала Апанасенко в 2014 начались какие-то подвижки, но далеко не все так радужно, как обещалось.
Чтобы страха, а значит, и потенциальной ненужной боли, не осталось, давайте разъясним, какой порядок действий, нужный для получения наркотического препарата.
Кто выписывает рецепт?
- врач-онколог,
- участковый терапевт,
- врач любой специальности, который прошел обучение работе с наркотическими и психотропными веществами.
Сколько действует рецепт?
Нужно ли сдавать ампулы?
Нет. По закону, никто не вправе требовать от пациента или его родных сдавать использованные ампулы, пластыри и упаковки от наркотических анальгетиков.
Может кто-то из родственников получить рецепт и препарат от имени больного?
- Чтобы выписать рецепт, врач должен провести осмотр. Но если пациент не может добраться до больницы, он имеет право вызвать врача на дом.
- За печатью все же придется отправить кого-то из близких в поликлинику – печать лечебного учреждения на рецепте обязательна.
- Получить препарат в специально указанной аптеке может как сам пациент, так и его доверенное лицо (с паспортом и копией паспорта пациента)
Что делать, если возникли сложности с получением обезболивающего?
- Звонить на горячую линию Министерства здравоохранения: 8-800-200-03-89,
- Росздравнадзора: 8-800-500-18-35,
- В страховую компанию, у которой оформлен ваш полис ОМС.
В заключение хочется как-то обобщить все сказанное по этой тяжелой теме:
Читайте также:

