Нейрогенная опухоль у ребенка
Плевро-перикардиальные (целомические) кисты локализуются чаще слева, в углу между сердцем и диафрагмой, в нижнем отделе переднего средостения. Эти кисты выявляются случайно при рентгеноскопии по другому поводу, поскольку они обычно протекают без всяких симптомов. Тень кисты шаровидная, проецируется на тень перикарда. Через жидкость в ней передается пульсация, выявляемая лучше всего рентгенокимографией.
Связь кисты с перикардом уточняет пневмомедиастинография. В заднем средостении локализуются большинство опухолей средостения.
Неврогенные опухоли самые частые. Различают опухоли симпатической нервной системы, оболочек нервов и межуточной ткани. Они обычно располагаются в реберно-позвоночном углу, на местах возникновения из ганглионарных узлов симпатического нервного ствола в верхней трети средостения, корешков спинного мозга и межреберных нервов (в среднем и нижнем отделах средостения).
Незрелые неврогенные опухоли — нейробластома и ганглионейробластома— исходят из узлов симпатического ствола, состоят из мелких эмбриональных клеток, напоминающих лимфоцитарные или саркоматозные. Эти опухоли встречаются у детей раннего возраста, могут быстро увеличиваться и стать злокачественными; дают метастазы в печень, кости, лимфатические узлы и в другие органы. Их относят к потенциально злокачественным.
Нейробластомы и ганглионейробластомы обычно локализуются в верхнем отделе заднего средостения. Даже при небольших размерах их нарушается функция блуждающего и возвратного нервов. Особенно у новорожденных и грудных детей отмечаются одышка, кашель, стенотическое дыхание (стридор), с приступами асфиксии. В плевральной полости обнаруживается выпот. Иногда эти явления развиваются быстро, в течение нескольких дней.
При поражении верхнегрудных ганглионарных узлов появляются симптом Горнера, анизокория, нарушения потоотделения, дермографизм. Отмечены также диспепсические расстройства, подъемы температуры, носящие временный характер. Бессимптомного течения незрелых неврогенных опухолей не встречается (Э. А. Степанов).
Зрелые неврогенные опухоли — ганглионевромы — обнаруживаются обычно у детей после 3 лет. Рост их медленный, с длительным бессимптомным течением. Поэтому они достигают значительных размеров, прежде чем их обнаруживают при рентгенологическом исследовании (по другому поводу).
Опухоли оболочек нервов — невриномы, эпи- и периневрия — нейрофибромы у детей встречаются реже предыдущих опухолей. Они исходят из начальных отделов межреберных нервов, парасимпатических и симпатических нервов, иногда диафрагмального нерва. Нейрофибромы средостения изредка сочетаются с диффузным нейрофиброматозом Реклингаузена. Они сопровождаются болью в груди с иррадиацией по ходу пораженных нервов (межреберных), а также с понижением или повышением их чувствительности.
Рентгенологически тень локализуется в реберно-позвоночном углу. Внутренний контур сливается с тенью средостения, наружный виден на фоне легочного поля. Тень округлая, плотная, не отделимая от тени позвоночника (даже многоосевой экспозицией), нередко (в 15—20% случаев) с мелкими включениями (при опухолях симпатического ствола и ганглиев).
Нейрофибромы гистологически рассматриваются как доброкачественные новообразования, но, сдавливая трахею, бронхи или крупные сосуды, они могут приводить к жизнеугрожающим состояниям. Крайне редко в средостении встречаются липомы, липо-саркомы, липобластомы, фибромы, гистиоцитоз Лангерганса. Рассмотрим в этой статье основные опухоли средостения у детей.

Нейрогенные опухоли средостения
Нейрогенные опухоли и энтерогенные кисты - наиболее частые объёмные образования заднего средостения. Нейрогенные опухоли возникают в симпатической паравертебральной цепочке и в межрёберных нервах.
Доброкачественные нейрогенные опухоли (ганглионевриномы и нейрофибромы) обычно бессимптомны, поэтому обнаруживаются случайно при рентгеновских исследованиях как чётко очерченные гомогенные тени.
Редкие опухоли переднего и заднего средостения у детей
Нейрогенные опухоли средостения (как доброкачественные, так и злокачественные), нередко протекают в рамках факоматозов, сочетаясь с пятнами цвета "кофе с молоком" на коже, фибромами других органов. Максимальная частота обнаружения гангилоневрином приходится на возраст от 1 до 10 лет. Если оказывается затронут шейный симпатический отдел, развивается синдром Горнера (односторонний птоз, миоз, анофтальм, ангидроз). Но сами по себе гангилоневриномы биохимически не активны.
Ганглионевриномы могут через межпозвонковые отверстия прорастать в спинномозговой канал, сдавливать спинной мозг, обуславливая параплегии. Эрозии рёбер встречаются значительно реже, чем при нейробластомах.
Как правило, феохромоцитома у детей доброкачественная. Озлокачествляется и метастазирует, в противоположность взрослым, редко. 25% всех феохромоцитом расположены вне надпочечников, хотя внутригрудная локализация казуистична. Наиболее вероятный возраст манифестации - препубертатный и пубертатный. Опухоль средостения гормонально активна, выделяет большое количество катехоламинов, что проявляется головными болями, потливостью, бледностью или гиперемией кожи, повышением температуры тела, артериальной гипертонией.

Злокачественные нейрогенные опухоли
К злокачественным нейрогенным опухолям средостения относятся нейробластома и примитивная нейроэктодермальная опухоль.
Нейробластома у детей
Нейробластома - наиболее частая солидная экстракраниальная злокачественная опухоль у детей грудного возраста. Распространённость составляет 6 : 100000 живорождённых (заболеваемость 1:100000 детского населения). 50% всех случаев приходится на детей в возрасте до 2 лет, 75% - до 4 лет. В 15% всех случаев опухоль возникает в заднем средостении, что делает её самой частой злокачественной опухолью этой локализации.
Причины нейробластомы
Гистологически напоминает примитивную эмбриональную симпатическую ткань. В редких случаях возможна спонтанная регрессия за счёт цитолиза и некроза. Но эти случаи наблюдаются только при диссеминированной нейробластоме (стадия 4S) у детей первых нескольких месяцев жизни. Если опухоль средостения возникла у ребёнка в возрасте старше года, надеяться на спонтанную ремиссию бесполезно. На момент диагноза опухоли 50-75% детей уже имеют метастазы.
До этапа сдавления окружающих тканей, отдалённых метастазов или паранеопластических реакций нейробластома течет без клинических проявлений" В 1/2 всех наших наблюдений дети поступали в стационар с первоначальным ошибочным диагнозом "верхнедолевая пневмония". При паравертебральной локализации опухоль через межпозвонковые отверстия прорастает в спимно-мозговой канал (опухоль типа "песочных часов").
Симптомы нейробластомы
Клинически внутригрудная нейробластома может проявляться болью, атаксией, синдромом Горнера, артериальной гипертонией и упорными поносами (синтез вазоинтестинального пептида опухолью), симптомами сдавления (одышка, стридор, кашель, дисфагия). Вне зависимости от локализации опухоли средостения возможны опсоклонии (постоянные быстрые движения глазных яблок) или миоклонии. Эпидуральный рост нейробластомы требует ляминэктомии.
Диагностика нейробластомы
Внутригрудные нейробластомы обнаруживают иногда случайно на рентгеновских снимках, сделанных по поводу инфекционных заболеваний. Наиболее информативны КТ, МРТ и сцинтиграфия с металибензилгуанидином. Биохимически характерно повышение катехоламинод в крови и суточной моче. При подозрении на наличие нейробластомы обязательно выполнение биопсии костного мозга.
Лечение нейробластомы
Лечение опухоли средостения состоит в максимально полном удалении опухолевого узла. Химиотерапия определяется стадией опухоли и молекулярно-генетическими изменениями опухолевой ДНК (амплификация онкогена MYCN или делецией короткого плеча 1 хромосомы - dellp).
Примитивная нейроэктодермальная опухоль
Переходной формой от недифференцированной злокачественной нейробластомы к дифференцированной доброкачественной ганглионевриноме является ганглионейробластома. Последняя имеет капсулу и характеризуется хорошим прогнозом.
Примитивная нейроэктодермальная опухоль чаще располагается на стенке грудной клетки или параспинально. В отличие от нейробластомы не продуцирует катехоламины, зато характеризуется транслокацией t (11, 22). Лечение проводится по протоколу терапии мягкотканных сарком.
Опухоль переднего средостения у детей
Герминативные опухоли у детей
Герминативные опухоли средостения [тератома, тератокарцинома, хориокарцинома, семинома, опухоль эндодермального синуса (желточного мешка)] составляют 9 - 11% медиастинальных опухолей, локализуются преимущественно в переднем средостении, встречаются в любом возрасте и обычно обнаруживаются случайно.
90% всех случаев герминативных опухолей приходится на зрелые или незрелые тератомы. Радиологически тератому можно отличить от иных опухолей, если она содержит мягкие ткани, жир и кальцинаты.
- Гомогенные опухоли с низким коэффициентом аттенуации можно расценить как жировую тератому;
- Медиастинальные опухоли средостения с вариабельным коэффициентом аттенуации могут быть как доброкачественными, так и злокачественными герминативными опухолями, смешанными опухолями или липосаркомой;
- Злокачественные герминативные опухоли чаще обнаруживаются у мальчиков, доброкачественные - половой принадлежности не имеют.
Симптомы герминативной опухоли
Клиническая картина складывается из болей в грудной клетке, одышки, кровохарканья, синдрома верхней полой вены, гормональных нарушений.
Лечение герминативной опухоли
Радиологические методы не способны надёжно отдифференцировать доброкачественные и злокачественные герминативные опухоли, поэтому объёмные образования подлежат тщательному хирургическому удалению. Дальнейшая тактика определяется результатами гистологических исследований. При злокачественной опухоли средостения проводится химиотерапия по социальному протоколу.

Лимфома Ходжкина - что это за болезнь?
Частота злокачественных Ходжкинских (лимфогранулематоз) и неходжкинских лимфом достигает 5-12% всех опухолей средостения. У 50% пациентов с болезнью Ходжкина обнаруживается специфическое увеличение лимфатических узлов (ЛУ) в переднем средостении и в воротах лёгкого (среднее средостение).
В 6% случаев медиастинальная опухолевая лимфаденопатия - первая манифестация болезни Ходжкина. Средостение чаще поражается у подростков с нодулярно-склеротическим подтипом лимфомы Ходжикина. Прежде всего поражаются верхние преваскулярные и паратрахеальные лимфатические узлы. ЛУ в воротах лёгкого поражаются у 20 - 27% больных, у 5% изменяются задние медиастинальные ЛУ. Медиастиноскопия или торакотомия для гистологической верификации диагноза требуются достаточно редко, т.к. в 90 - 93% случаев одновременно поражаются и периферические, прежде всего, шейные ЛУ.
У 27% больных с неходжкинскими лимфомами поражается средостение. Поражение средостения при неходжкинских лимфомах типично для Т-клеточных вариантов. Они растут очень быстро, могут сдавливать окружающие структуры, вызывая нарушение дыхания или зааой крови на периферии. Поэтому лечение надо начинать немедленно, одновременно опасаясь синдрома цитолиза. Из В-клеточных вариантов лимфом средостение поражается у пациентов в крупноклеточной лимфомой, чьи клетки имеют общие иммунологические xарактеристики с медуллярным слоем тимуса.
Диагноз лимфома Ходжкина
Если в процессе ДД внутригрудной опухоли возникает мысль о лимфоме в качестве первого диагностического вмешательства необходима костномозговая пункция. При необходимости можно провести цитологическое исследование плевральной или перикардиальной жидкости.
Увеличение лимфатических узлов при лейкозах чаще комбинируется с лимфомой (при наличии более 15% бластов в костном мозгу лимфома рассматривается как лейкоз) или инфильтрацией тимуса.
Резкое увеличение ЛУ средостения типично для острого миелобластного лейкоза, хотя хлоромы (миелобластомы и гранулоцитарные саркомы) чаще возникают в орбите, коже и эпидурально.
Лечение лимфомы Ходжкина
При лечении ходжкинской лимфомы по протоколу HD-90 вероятность выживания составляет 90 - 98%. При лечении не-В-клеточной неходжкинской лимфомы по протоколу NHL-BFM-95 вероятность безрецидивного выживания при I стадии составляет 92%, при II - 75%, при III - 77%, IV - 78%.

Боль плюс рвота
Какие симптомы должны в первую очередь насторожить мам и пап?

Рассказывает невролог, кандидат медицинских наук, старший научный сотрудник детского отделения НМИЦ нейрохирургии им. ак. Н. Н. Бурденко Елена Хухлаева:
– Первые признаки опухоли головного мозга весьма разнообразны. Один из наиболее частых симптомов – это головная боль. Если ребёнка беспокоят головные боли, то надо обязательно обратиться к неврологу, а не списывать недомогание на перенапряжение и нагрузки в школе. Помимо невролога при головной боли надо обязательно обратиться и к офтальмологу, который посмотрит глазное дно. А уж если головная боль возникает в ночное или утреннее время и к тому же сопровождается рвотой, то визит к неврологу ни в коем случае нельзя откладывать.

У детей первого года жизни важно измерять окружность головы и в случае ускоренного её роста необходимо незамедлительно обращаться к неврологу и педиатру. Есть только один метод, позволяющий подтвердить или опровергнуть диагноз опухоли головного мозга, – это МРТ головного мозга. Главная задача родителей – своевременно обратиться с ребёнком к специалистам, а потом довериться профессионалам, стараться соблюдать спокойствие и, конечно, помнить, что шанс на выздоровление при нейрохирургической патологии у детей в настоящее время очень высок.
Почему он не растёт?
К сожалению, не только такие яркие симптомы, как головная боль, могут быть признаками опухоли мозга у ребёнка.

Слово эндокринологу, доктору медицинских наук, врачу детского отделения Национального медицинского исследовательского центра нейрохирургии им. ак. Н. Н. Бурденко Надежде Мазеркиной:
Для детей с 6 месяцев до 2 лет с момента рождения важным показателем здоровья является набор веса. При опухоли мозга бывает так, что ребёнок без всяких причин резко худеет, хотя при этом нормально питается. Часто детей с кахексией (истощением организма) начинают обследовать на предмет патологии желудка и пищеварения, а только затем назначают МРТ головного мозга, что не следовало бы откладывать на потом. В такой ситуации лучше перестраховаться и поскорее сделать магнитно-резонансную томографию.
В подростковом возрасте у здоровых мальчиков и девочек наступает период полового созревания, задержка которого может быть в рамках нормы, но случается, что пубертатный период не приходит по причине гормональных отклонений, которые, в свою очередь, являются одним из эндокринологических симптомов опухолей мозга у детей и подростков.
Это лечится!
Услышав об опухоли мозга у ребёнка, родители обычно впадают в отчаяние. Но шансы на выздоровление довольно велики.

Рассказывает детский онколог, доктор медицинских наук, профессор Российского научного центра рентгенорадиологии Ольга Желудкова:
Нейробластома — это рак симпатической нервной системы. В большинстве случаев этот недуг выявляют у детей младшего возраста. Своевременное его обнаружение позволяет увеличить шансы на окончательное выздоровление. Из материалов данной статьи вы узнаете основные причины возникновения патологии, какими признаками она сопровождается, когда требуется лечение.
Удивительный характер нейробластомы у ребенка
Нейробластома — это самая распространенная опухоль злокачественного характера. На ее долю приходится около 15% всех регистрируемых случаев новообразований неонатального периода, а также раннего детства. Специалисты обычно выявляют опухоль у детей до пяти лет, но известны случаи заболевания у подростков 11 и даже 15 лет. По мере роста и развития ребенка вероятность столкнуться с этим коварным недугом с каждым годом сокращается.

Опухоль из нейробластов, если верить медикам, наделена удивительными способностями. Она отличается особой агрессивностью и склонностью к метастазированию в любые участки организма. Чаще всего от ее жизнедеятельности страдают костная и лимфатическая системы. Иногда врачи фиксируют рост очагов нейробластов, их деление с последующим образованием опухоли. Она сначала дает метастазы, а затем приостанавливает свое развитие и начинает регрессировать. Злокачественные образования иного типа не характеризуются такими проявлениями.
Развитие нейробластомы по стадиям
Как и любые другие онкологические новообразования, нейробластома у детей проходит несколько условных этапов развития, определение которых позволяет назначить эффективное лечение:
- Стадия 1. Характеризуется наличием операбельной опухоли, размер которой не превышает 5 см, и отсутствием метастазов в лимфоузлах.
- Стадия 2А. Свидетельствует о локализованной опухоли, большая часть которой подлежит удалению.
- Стадия 2В. Происходит метастатическое поражение лимфоузлов в одностороннем порядке.
- Стадия 3. Характеризуется появлением двухсторонней опухоли.
- Стадия 4 (А-В). Новообразование разрастается, наблюдается метастазирование в костный мозг, печень и лимфоузлы.
Отдельно следует рассмотреть, как на последнем этапе развивается нейробластома у детей. 4 стадия отличается не свойственными остальным неоплазиям биологическими характеристиками, обладает неплохим прогнозом, а при своевременном лечении дает высокий процент выживаемости.
Основные причины развития опухоли
Нейробластома, как и остальные виды онкологии, развивается на фоне генетических мутаций в организме. В настоящее время специалисты не могут сказать, что именно дает толчок этим изменениям. Предполагается, что определенную роль играют так называемые канцерогенные факторы, то есть химические вещества и облучение. Возникающие в результате мутаций клетки начинают быстро размножаться, образуя опухоль. Злокачественное новообразование характеризуется способностью делиться, что отличает его от доброкачественного.
Мутация, провоцирующая формирование нейробластомы, возникает еще в период внутриутробного развития плода или сразу после появления ребенка на свет. Поэтому большинство больных — груднички. Зарождение опухоли начинается в нейробластах. Это недозревшие нервные клетки, которые образуются у плода во время его внутриутробного развития. При нормальном течении беременности нейробласты берут на себя функции нервных волокон или становятся клетками, отвечающими за образование надпочечников.
К моменту появления ребенка на свет большая их часть уже сформирована. Недозревшие клетки обычно исчезают. При патологическом течении этого процесса нейробласты превращаются в опухоль. Единственный подтвержденный фактор возникновения рака — генетическая предрасположенность. Однако риск наследственного развития недуга не превышает 2%.
Чаще всего врачи диагностируют забрюшинную нейробластому, излюбленная область локализации которой — надпочечники. Теоретически опухоль может возникнуть в любой части тела. Нейробластома забрюшинного пространства у детей возникает в 50% случаев, у 30% больных новообразование развивается из нервных узелков поясничной области, у остальных 20% выбирает для локализации шейный и грудной отделы.
Как проявляется опухоль?
На начальном этапе возникновения патологического процесса специфических симптомов не наблюдается. Поэтому опухоль часто воспринимают за другие заболевания, характерные для этого возраста.
Признаки нейробластомы у детей проявляются в зависимости от места локализации новообразования, областей распространения метастазов и уровня вазоактивных веществ. Обычно первичный узел опухоли находится в забрюшинном пространстве, точнее в надпочечниках. В редких случаях он локализуется на шее или в средостении.
Как проявляется нейробластома у детей? Симптомы недуга обусловлены выбросом гормонов раковыми клетками или постоянным давлением новообразования на тот или иной орган. Иногда его рост влияет на функционирование кишечника и мочевого пузыря. По причине сдавливания кровеносных сосудов у пациентов возникает отек мошонки и нижних конечностей.
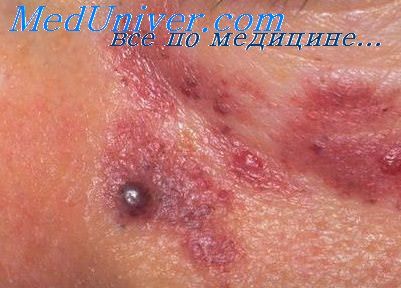
Красноватые или голубоватые пятна на кожных покровах также являются признаками нейробластомы у ребенка. Их появление сигнализирует о вовлечении в патологический процесс клеток эпидермиса. При проникновении опухоли непосредственно в костном мозге малыш становится слабым, часто болеет. В этом случае даже небольшая ранка может повлечь за собой обширное кровотечение.
Заметив симптомы нейробластомы, родители должны обратиться к врачу. Выявление рака на начальном этапе может спасти жизнь ребенку.

Нейробластома забрюшинного пространства
Новообразование из тканей нейрогенного происхождения, возникающее в забрюшинном пространстве, отличается быстрым ростом. За короткий промежуток времени оно проникает в спинномозговой канал, формируя плотную по консистенции опухоль, которую можно обнаружить при пальпации.
Нейробластома надпочечника у детей поначалу не имеет специфических симптомов, пока не достигает внушительных размеров и не начинает присоединять соседние ткани. Какими признаками проявляется опухоль?
- Наличие плотного образования в брюшной полости.
- Отечность всего тела.
- Дискомфорт и болезненность в области поясницы.
- Снижение массы тела.
- Повышение температуры.
- Изменение показателей крови, свидетельствующих об анемии.
- Онемение, паралич нижних конечностей.
- Расстройство функциональных способностей ЖКТ и выделительной системы.
Другие локализации опухолей нейрогенного происхождения
Нейробластома заднего средостения у детей сопровождается резким похуданием, затрудненным глотанием, расстройством дыхательной деятельности. В некоторых случаях недуг приводит к изменению формы грудной клетки.
Опухоли заглазного пространства встречаются крайне редко, но знают о них больше. Это обусловлено тем, что все признаки патологического процесса видны невооруженным глазом. Новообразование характеризуется появлением темного пятна на глазу, которое внешне напоминает обычный синяк. Еще одним симптомом нейробластомы является опущенное веко. Оно прикрывает неестественно выпирающее глазное яблоко.
Формы нейробластом
В настоящее время специалисты выделяют четыре формы нейробластомы, каждая из которых имеет определенное место локализации и отличительные характеристики.
Как распознать нейробластому?
Для определения размеров опухоли, ее локализации маленьким пациентам назначают КТ, УЗИ и МРТ. Важным методом диагностики является биопсия. Во время этой процедуры специалист делает забор раковых клеток для их последующего изучения в лабораторных условиях, проведения гистологического анализа.
На основании полученных результатов анализов врач разрабатывает тактику лечения, дает рекомендации по режиму и образу жизни больного.
Варианты терапии
Лечением нейробластомы у ребенка обычно занимаются одновременно несколько специалистов онкологического отделения (химиотерапевт, хирург, радиолог). После изучения особенностей опухоли врачи разрабатывают тактику ее уничтожения. Она зависит от того, как новообразование реагирует на проводимые мероприятия, и от прогноза на момент установления окончательного диагноза.
Обычно лечение нейробластомы у детей включает в себя следующие методы:
- Химиотерапия. Эта процедура подразумевает введение противоопухолевых медикаментов по специально разработанным схемам. Препараты губительно действуют на раковые клетки, препятствуя их размножению. Вместе с ними страдают другие части тела, что приводит к распространенным побочным явлениям (потеря волос, тошнота, диарея). Эффективность проводимой терапии повышается в несколько раз в сочетании с трансплантацией мозга.
- Хирургическое лечение предусматривает удаление новообразования. Перед проведением операции применяется химиотерапия. Она позволяет замедлить рост опухоли и привести к регрессии метастазов. Допустимость полного ее удаления зависит от локализации и размеров. Небольшое новообразование, расположенное возле спинного мозга, делает вмешательство очень рискованным.
- Лучевая терапия в современной медицинской практике применяется крайне редко. Ее все чаще в последнее время заменяют оперативным вмешательством, так как облучение небезопасно и несет в себе определенную угрозу для жизни ребенка. Лучевую терапию рекомендуют строго по показаниям, когда наблюдается низкая эффективность других методов лечения, в случае неоперабельной нейробластомы у ребенка.
Специальной диеты при таком диагнозе маленьким пациентам не назначают. Многие родители, пытаясь бороться всевозможными способами за жизнь чада, корректируют его рацион. Доказано, что некоторые продукты, точнее, вещества, в них содержащиеся, повышают защитные силы организма и заметно замедляют рост опухоли. К таким веществам можно отнести цинк, железо, бетаин, различные витамины. Ими богаты цитрусовые, молодая зелень, морковь, тыква.

Успех любой терапии зависит от того, каких размеров нейробластома у детей. Причины возникновения патологии и стадии заболевания тоже имеют значение. Применение радикальных методов на начальных этапах формирования опухоли дает надежду на полное выздоровление. Однако это не освобождает маленького пациента от посещений врача и прохождения обследования с целью предупреждения возможного рецидива.
Вероятность окончательного выздоровления не исключается и на второй стадии, при условии успешно проведенной операции и химиотерапии.
Определенные трудности возникают на последних этапах развития такой патологии, как нейробластома. У детей 4 стадия рака обычно сопровождается неутешительными прогнозами. Рецидив возможен после удаления опухоли, на фоне казавшегося выздоровления. Очередное образование злокачественной природы обычно формируется в том же месте, где было раньше. Прогноз на этой стадии составляет 20% выживаемости в течение пяти лет. В этом случае все зависит от квалификации специалистов, наличия необходимого медицинского оборудования.
Прогноз
После интенсивной терапии онкологии прогноз у большинства пациентов благоприятный. У детей с локализованным опухолевым процессом медики отмечают высокую вероятность поправиться в кратчайшие сроки. Что касается данной категории пациентов, новообразование может исчезнуть даже без хирургического вмешательства, но интенсивная медикаментозная терапия в этом случае является обязательной. У детей старшего возраста, имеющих распространившуюся опухоль, шансы на окончательное выздоровление гораздо ниже. Более того, новообразование может возникнуть вновь.
Последствием лечения нередко выступает вторичная нейробластома у детей. Прогноз в этом случае не самый благоприятный. Опухоль может появиться спустя несколько лет вновь, в том числе и после успешного лечения. Такого рода последствия в медицине именуются запоздалым побочным действием. Именно поэтому всем пациентам без исключения после курса терапии рекомендуется наблюдаться у врачей постоянно.
Профилактические мероприятия
Врачи не дают каких-либо специфических рекомендаций относительно предупреждения развития опухоли злокачественного характера, так как причины ее формирования остаются малоизученными, за исключением предполагаемой наследственной предрасположенности. Если близким родственникам когда-либо приходилось сталкиваться с этим коварным диагнозом, во время планирования беременности желательно посещать консультации врача-генетика. Вероятно, он поможет в будущем избежать волнений, связанных с рождением нездорового ребенка.
К сожалению, онкологические заболевания сегодня все чаще диагностируют у маленьких пациентов, не является исключением нейробластома у детей. Фото патологии можно посмотреть в специализированных медицинских справочниках. Специфических методов профилактики медики предложить не могут по причине неясной этиологии патологии. При появлении первичных симптомов, указывающих на этот недуг, крайне важно обратиться за помощью к врачу. Только после прохождения полного диагностического обследования можно судить о характере новообразования и разрабатывать примерную тактику лечения. Чем раньше специалист подтвердит окончательный диагноз, тем выше шансы на полное выздоровление. Будьте здоровы!
Читайте также:


