Наиболее часто встречающаяся опухоль сердца плода это
Ультразвуковая диагностика в акушерстве. Тесты с ответами для аттестации
001. У ПАЦИЕНТОК С РЕГУЛЯРНЫМ МЕНСТРУАЛЬНЫМ ЦИКЛОМ В УЛЬТРАЗВУКОВОМ ЗАКЛЮЧЕНИИ НЕОБХОДИМО ИСПОЛЬЗОВАТЬ. СРОК БЕРЕМЕННОСТИ:
1) акушерский (по первому дню последней менструации)
2) эмбриологический (по дню зачатия)
3) акушерский и эмбриологический
3) не имеет значения
002. РАННЯЯ ДИАГНОСТИКА МАТОЧНОЙ БЕРЕМЕННОСТИ ПРИ ТРАНСАБДОМИНАЛЬНОЙ ЭХОГРАФИИ ВОЗМОЖНА:
3) с 5-6 недель
003. НАПОЛНЕНИЕ МОЧЕВОГО ПУЗЫРЯ ПРИ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ В РАННИЕ СРОКИ БЕРЕМЕННОСТИ НЕОБХОДИМО ПРИ
1) трансабдоминальном доступе
2) трансвагинальном доступе
3) трансабдоминальном и трансвагинальном доступах
4) трансректальном доступе
004. РАННЯЯ ВИЗУАЛИЗАЦИЯ ПЛОДНОГО ЯЙЦА В ПОЛОСТИ МАТКИ ПРИ ТРАНСВАГИНАЛЬНОЙ ЭХОГРАФИИ ВОЗМОЖНА
2) с 4-5 недель
005. ПРИ УЛЬТРАЗВУКОВОМ ТРАНСАБДОМИНАЛЬНОМ ИССЛЕДОВАНИИ ЭМБРИОН ВИЗУАЛИЗИРУЕТСЯ С
1) 6-7 недель
006. ВИЗУАЛИЗАЦИЯ ЭМБРИОНА ПРИ ТРАНСАБДОМИНАЛЬНОМ ИССЛЕДОВАНИИ НОРМАЛЬНО ПРОТЕКАЮЩЕЙ БЕРЕМЕННОСТИ ОБЯЗАТЕЛЬНА:
2) с 7 недель
007. ВИЗУАЛИЗАЦИЯ ЭМБРИОНА ПРИ ТРАНСВАГИНАЛЬНОМ ИССЛЕДОВАНИИ НОРМАЛЬНО ПРОТЕКАЮЩЕЙ БЕРЕМЕННОСТИ ОБЯЗАТЕЛЬНА
1) с 5-6 недель
008. СЕРДЕЧНУЮ ДЕЯТЕЛЬНОСТЬ ЭМБРИОНА ПРИ ТРАНСАБДОМИНАЛЬНОЙ ЭХОГРАФИИ ВОЗМОЖНО ЗАРЕГИСТРИРОВАТЬ
1) с 7 недель
009. ДВИГАТЕЛЬНАЯ АКТИВНОСТЬ ЭМБРИОНА НАЧИНАЕТ ВЫЯВЛЯТЬСЯ ПРИ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ
1) с 8 недель
010. ЖЕЛТОЧНЫЙ МЕШОК ПРИ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ ОБЫЧНО ВИЗУАЛИЗИРУЕТСЯ В
2) 6-12 недель
011. ПРАВИЛЬНО ИЗМЕРЯТЬ ДИАМЕТР ПЛОДНОГО ЯЙЦА ПРИ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ
1) по внутреннему контуру
2) по наружному контуру
3) не имеет значения
4) возможно только в режиме ДС с ЦДК
012. НАИБОЛЕЕ ТОЧНЫМ ПАРАМЕТРОМ БИОМЕТРИИ ПРИ ОПРЕДЕЛЕНИИ СРОКА БЕРЕМЕННОСТИ В 1 ТРИМЕСТРЕ ЯВЛЯЕТСЯ
1) средний диаметр плодного яйца
2) копчико-теменной размер эмбриона
3) размеры матки
4) диаметр туловища эмбриона
5) бипариетальный размер головки эмбриона
013. НАИБОЛЕЕ ПРОГНОСТИЧЕСКИ НЕБЛАГОПРИЯТНЫ ЧИСЛЕННЫЕ ЗНАЧЕНИЯ ЧАСТОТЫ СЕРДЕЧНЫХ СОКРАЩЕНИЙ ЭМБРИОНА В 1 ТРИМЕСТРЕ БЕРЕМЕННОСТИ
1) менее 140 уд/мин
2) менее 160 уд/мин
3) более 180 уд/мин
4) менее 100 уд/мин
014. ВИЗУАЛИЗАЦИЯ РЕТРОХОРИАЛЬНОЙ ГЕМАТОМЫ ПРИ ТРАНСАБДОМИНАЛЬНОЙ ЭХОГРАФИИ В I ТРИМЕСТРЕ БЕРЕМЕННОСТИ
3) возможна, только при трансвагинальном сканировании
4) возможна, только при трансабдоминальном сканировании
015. ЭХОГРАФИЧЕСКИМ ПРИЗНАКОМ УГРОЗЫ ПРЕРЫВАНИЯ БЕРЕМЕННОСТИ В1 ТРИМЕСТРЕ ЯВЛЯЕТСЯ
1) отсутствие сердечной деятельности эмбриона
2) локальное утолщение миометрия
3) локализация плодного яйца в средней трети полости матки
4) изменение формы плодного яйца
016. АБСОЛЮТНЫМИ ЭХОГРАФИЧЕСКИМИ ПРИЗНАКАМИ НЕРАЗВИВАЮЩЕЙСЯ БЕРЕМЕННОСТИ ЯВЛЯЮТСЯ
1) отсутствие сердечной деятельности эмбриона
2) локальное утолщение миометрия
3) локализация плодного яйца в средней трети полости матки
4) изменение формы плодного яйца
017. ПРИ ТРАНСАБДОМИНАЛЬНОЙ ЭХОГРАФИИ СРЕДИННЫЕ СТРУКТУРЫ ГОЛОВНОГО МОЗГА МОЖНО ИДЕНТИФИЦИРОВАТЬ
2) с 13 недель
018. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА АНЭНЦЕФАЛИИ В 1 ТРИМЕСТРЕ БЕРЕМЕННОСТИ
3) возможна, только при трансвагинальном сканировании
4) возможна, только при трансабдоминальном сканировании
019. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА ЛИССЭНЦЕФАЛИИ В 1ТРИМЕСТРЕ БЕРЕМЕННОСТИ
3) возможна, только в режиме ЦДК
4) возможна, только в режиме ДС с ЦДК
020. ТРАНСВАГИНАЛЬНАЯ УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА ПОРОКОВ РАЗВИТИЯ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ В КОНЦЕ 1 ТРИМЕСТРА БЕРЕМЕННОСТИ ВОЗМОЖНА
4) с 14 недель
021. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА АМЕЛИИ В КОНЦЕ 1 ТРИМЕСТРА БЕРЕМЕННОСТИ
3) возможна, только при трансвагинальном сканировании
4) возможна, только при трансабдоминальном сканировании
022. В НОРМЕ СЕРДЦЕ ЭМБРИОНА В 12 НЕДЕЛЬ
3) трехкамерное
023. ПРИ ОБНАРУЖЕНИИ ЛОЖНОГО ПЛОДНОГО ЯЙЦА В ПОЛОСТИ МАТКИ НЕОБХОДИМО ЗАПОДОЗРИТЬ
2) внематочную беременность
3) ретрохориальную гематому
4) угрозу прерывания беременности
024. ЕСЛИ ПРИ ТРАНСВАГИНАЛЬНОМ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ В 12 НЕДЕЛЬ БЕРЕМЕННОСТИ СТРУКТУРНЫХ АНОМАЛИЙ ЭМБРИОНА НЕ ОБНАРУЖЕНО, ТО ПРОВЕДЕНИЕ ВО II ТРИМЕСТРЕ ПОВТОРНОГО СКРИНИНГОВОГО ИССЛЕДОВАНИЯ ЯВЛЯЕТСЯ
1) обязательным
3) только по рекомендации акушера-гинеколога
4) только при наличии клинико-лабораторных изменений
025. ДЛЯ СИММЕТРИЧНОЙ ФОРМЫ ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА ХАРАКТЕРНО
1) непропорциональное отставание основных фетометрических показателей
2) пропорциональное отставание основных фетометрических показателей
3) фетометрические показатели не информативны
4) УЗИ в В-режиме не информативно
026. ДЛЯ АСИММЕТРИЧНОЙ ФОРМЫ ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА ХАРАКТЕРНО
1) непропорциональное отставание основных фетометрических показателей
2) пропорциональное отставание основных фетометрических показателей
3) фетометрические показатели неинформативны
4) УЗИ в В-режиме не информативно
027. ЭХОГРАФИЧЕСКИМ КРИТЕРИЕМ НИЗКОГО ПРИКРЕПЛЕНИЯ ПЛАЦЕНТЫ В III ТРИМЕСТРЕ БЕРЕМЕННОСТИ ЯВЛЯЕТСЯ ОБНАРУЖЕНИЕ ЕЕ НИЖНЕГО КРАЯ ОТ ВНУТРЕННЕГО ЗЕВА НА РАССТОЯНИИ
3) менее 7 см
028. УЛЬТРАЗВУКОВУЮ ДИАГНОСТИКУ ПРЕДЛЕЖАНИЯ ПЛАЦЕНТЫ СЛЕДУЕТ ОСУЩЕСТВЛЯТЬ ПРИ
1) опорожненном мочевом пузыре
2) переполненном мочевом пузыре
3) умеренном наполнении мочевого пузыря
4) степень наполнения мочевого пузыря не имеет значения
029. ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ ПРИ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ ХАРАКТЕРИЗУЕТСЯ
1) наличием плацентарной ткани в области внутреннего зева
2) расширением внутреннего зева
3) прикреплением плаценты в непосредственной близости к внутреннему зеву
4) уменьшением расстояния между задней стенкой матки и головкой плода
030. УВЕЛИЧЕНИЕ ТОЛЩИНЫ ПЛАЦЕНТЫ ЧАСТО НАБЛЮДАЕТСЯ ПРИ
1) водянке плода
2) синдроме денди-уокера
3) синдроме амниотических перетяжек
4) агенезии почек
031. ТОЛЩИНУ ПЛАЦЕНТЫ ПРИ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ СЛЕДУЕТ ИЗМЕРЯТЬ
1) в наиболее утолщенном участке
2) в области краевого синуса
3) в месте впадения пуповины
4) в наиболее тонком месте
5) не имеет принципиального значения
032. ЭХОГРАФИЧЕСКИМ КРИТЕРИЕМ ПРЕЖДЕВРЕМЕННОЙ ОТСЛОЙКИ ПЛАЦЕНТЫ ЯВЛЯЕТСЯ
1) наличие эхонегативного пространства между стенкой матки и плацентой
2) утолщение плаценты
3) преждевременное созревание плаценты
4) наличие "черных дыр" в плаценте
033. ОПТИМАЛЬНЫМИ СРОКАМИ ДЛЯ ПРОВЕДЕНИЯ СКРИНИНГОВОГО УЛЬТРАЗВУКОВОГО ИССЛЕДОВАНИЯ С ЦЕЛЬЮ ВЫЯВЛЕНИЯ ВРОЖДЕННЫХ ПОРОКОВ РАЗВИТИЯ ПЛОДА ЯВЛЯЮТСЯ
034. ОСНОВНЫМ УЛЬТРАЗВУКОВЫМ КРИТЕРИЕМ ВНУТРИУТРОБНОЙ ГИБЕЛИ ПЛОДА ЯВЛЯЕТСЯ
1) отсутствие сердечной деятельности плода
2) отсутствие двигательной активности плода
3) отсутствие дыхательной активности плода
4) изменение структур мозга
035. ВИЗУАЛИЗАЦИЯ БОЛЬШОЙ ЦИСТЕРНЫ ГОЛОВНОГО МОЗГА ПЛОДА ПРИ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ ОСУЩЕСТВЛЯЕТСЯ В
1) передней черепной ямке
2) средней черепной ямке
3) задней черепной ямке
4) на границе средней и задней черепных ямок
036. ЖЕЛУДОЧКОВО-ПОЛУШАРНЫЙ ИНДЕКС ПРЕДСТАВЛЯЕТ СОБОЙ
1) отношение ширины тела бокового желудочка к половине бипариетального размера
2) отношение ширины тела бокового желудочка к бипариетальному размеру
3) отношение ширины тел боковых желудочков к бипариетальному размеру
4) отношение ширины тел боковых желудочков к половине бипариетального размера
037. ПОЛОСТЬ ПРОЗРАЧНОЙ ПЕРЕГОРОДКИ ВИЗУАЛИЗИРУЕТСЯ В ВИДЕ
1) анэхогенного образования между лобными рогами боковых желудочков
2) гиперэхогенного срединного образования
3) анэхогенного образования между зрительными буграми
4) анэхогенного образования в задней черепной ямке
038. СОСУДИСТЫЕ СПЛЕТЕНИЯ БОКОВЫХ ЖЕЛУДОЧКОВ ГОЛОВНОГО МОЗГА ПЛОДА ПРИ ТРАНСАБДОМИНАЛЬНОМ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ НАИБОЛЕЕ ОТЧЕТЛИВО ВИДНЫ В СРОКЕ
2) 16 недель
039. ЭХОГРАФИЧЕСКИЕ ПРИЗНАКИ "ЛИМОНА" И "БАНАНА" ХАРАКТЕРНЫ ДЛЯ
1) наружной гидроцефалии
2) расщепления позвоночника
3) черепно-мозговой грыжи
040. ВЕРОЯТНЫМ ЭХОГРАФИЧЕСКИМ ПРИЗНАКОМ СИНДРОМА ДАУНА ЯВЛЯЕТСЯ УТОЛЩЕНИЕ ШЕЙНОЙ СКЛАДКИ СВЫШЕ
041. ОСНОВНЫМ ОТЛИЧИЕМ АНЭНЦЕФАЛИИ ОТ АКРАНИИ ЯВЛЯЕТСЯ ОТСУТСТВИЕ
1) Костей свода черепа
2) Больших полушарий головного мозга
4) Мозжечка и мозолистого тела
042. ОСНОВНЫМ ОТЛИЧИЕМ ВЫРАЖЕННОЙ ГИДРОЦЕФАЛИИ ОТ ГИДРОАНЭНЦЕФАЛИИ ЯВЛЯЕТСЯ
1) Степень вентрикуломегалии
2) Наличие большой кисты в задней черепной ямке
3) Присутствие больших полушарий головного мозга
4) Наличие общего центрально расположенного желудочка больших размеров
043. НАИБОЛЕЕ ДОСТОВЕРНЫМ ЭХОГРАФИЧЕСКИМ КРИТЕРИЕМ МИКРОЦЕФАЛИИ ЯВЛЯЕТСЯ
1) Уменьшение численных значений бипариетального размера головки
2) Увеличение численных значений отношения длины бедренной кости к окружности головки
3) Увеличение численных значений отношения окружности головки к окружности живота
4) Численные значения цефалического индекса менее 75%
044. ЭХОГРАФИЧЕСКИМИ ПРИЗНАКАМИ БЕЗДОЛЕВОЙ ФОРМЫ ГОЛОПРОЗЭНЦЕФАЛИИ ЯВЛЯЮТСЯ
1) Наличие общего центрально расположенного желудочка при отсутствии срединной структуры головного мозга
2) Наличие двусторонних внутричерепных кист, сообщающихся с боковыми желудочками
3) Выраженная гипоплазия полушарий и червя мозжечка
4) Множественные кисты больших полушарий
045. ГОЛОПРОЗЭНЦЕФАЛИЯ НАИБОЛЕЕ ЧАСТО СОЧЕТАЕТСЯ С АНОМАЛИЯМИ
046. АГЕНЕЗИЯ МОЗОЛИСТОГО ТЕЛА ЧАСТО СОЧЕТАЕТСЯ С
1) Синдромом Денди-Уокера
2) Синдромом Меккеля
4) Арахноидальными кистами
047. КИСТЫ СОСУДИСТЫХ СПЛЕТЕНИЙ БОКОВЫХ ЖЕЛУДОЧКОВ ГОЛОВНОГО МОЗГА НАИБОЛЕЕ ЧАСТО ДИАГНОСТИРУЮТСЯ ПРИ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ В
1) 12-16 недель
048. ДИАГНОСТИЧЕСКИМ КРИТЕРИЕМ ЛИССЭНЦЕФАЛИИ ЯВЛЯЕТСЯ ОТСУТСТВИЕ
3) зрительных бугров
4) большой цистерны
5) извилин полушарий мозга
049. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА ДЕФЕКТА МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ
3) возможна, но только в случае обширного перимембранозного дефекта
4) возможна, но только при дилатации обоих желудочков
5) да, но только при использовании цветового допплеровского картирования
050. ПРЕНАТАЛЬНЫМИ ЭХОГРАФИЧЕСКИМИ КРИТЕРИЯМИ АНОМАЛИИ ЭБШТЕЙНА ЯВЛЯЮТСЯ
1) одножелудочковое сердце с двумя атриовентрикулярными клапанами
2) коарктация аорты в сочетании с дефектом межжелудочковой перегородки
3) смещение створок трикуспидального клапана вглубь правого желудочка и большое правое предсердие
4) выраженная гипоплазия или отсутствие миокарда правого желудочка
051. ДЕКСТРОКАРДИЯ У ПЛОДА ЧАЩЕ ВСЕГО БЫВАЕТ ОБУСЛОВЛЕНА
1) транспозицией магистральных сосудов
2) аномальным впадением легочных вен
3) атрезией пищевода
4) диафрагмальной грыжей
052. ЭХОГРАФИЧЕСКИМИ КРИТЕРИЯМИ ПОЛНОЙ ФОРМЫ ОБЩЕГО ПРЕДСЕРДНО-ЖЕЛУДОЧКОВОГО КАНАЛА ЯВЛЯЮТСЯ:
1) гипоплазия обоих желудочков сердца
2) атрезия митрального клапана и дефект межпредсердной перегородки
3) дефект нижней части межпредсердной и верхнего отдела межжелудочковой перегородки
4) коарктация аорты и дефект межжелудочковой перегородки
053. НАИБОЛЕЕ ЧАСТО ВСТРЕЧАЮЩАЯСЯ ОПУХОЛЬ СЕРДЦА ПЛОДА — ЭТО
1) рабдомиома
2) перикардиальная тератома
054. ЛЕГКИЕ ПЛОДА ВО ВТОРОЙ ПОЛОВИНЕ БЕРЕМЕННОСТИ ПРИ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ ХАРАКТЕРИЗУЮТСЯ НАЛИЧИЕМ. ЭХОСТРУКТУРЫ
1) однородной
055. ЭХОГРАФИЧЕСКИМИ ПРИЗНАКАМИ ДИАФРАГМАЛЬНОЙ ГРЫЖИ У ПЛОДА ЯВЛЯЮТСЯ
1) визуализация органов брюшной полости в грудной клетке
4) все перечисленные
056. БРОНХОГЕННАЯ КИСТА ВИЗУАЛИЗИРУЕТСЯ В ВИДЕ ОБРАЗОВАНИЯ . СТРУКТУРЫ
2) кистозной
057. ВИЗУАЛИЗАЦИЯ ПОЧЕК ПЛОДА ПРИ ТРАНСАБДОМИНАЛЬНОЙ ЭХОГРАФИИ ОБЯЗАТЕЛЬНА
2) С 16 недель
058. ПЛОЩАДЬ ПОПЕРЕЧНОГО СЕЧЕНИЯ ОБЛАСТИ ПОЧЕК И ПОЗВОНОЧНИКА ПЛОДА В НОРМЕ НЕ ПРЕВЫШАЕТ ПЛОЩАДИ ПОПЕРЕЧНОГО СЕЧЕНИЯ ЖИВОТА
059. НЕИЗМЕНЕННЫЕ МОЧЕТОЧНИКИ ПЛОДА НА ПРИБОРАХ СРЕДНЕГО КЛАССА ВИЗУАЛИЗИРУЮТСЯ В ВИДЕ
1) извитых анэхогенных трубчатых образований
2) тонких гиперэхогенных образований
3) гилоэхогенных образований диаметром 5 мм
4) не визуализируются
060. МОЧЕВОЙ ПУЗЫРЬ ПЛОДА СЛЕДУЕТ ОБЯЗАТЕЛЬНО ВИЗУАЛИЗИРОВАТЬ ПРИ ТРАНСАБДОМИНАЛЬНОЙ ЭХОГРАФИИ НАЧИНАЯ С
3) 14 недель
061. ОТСУТСТВИЕ ЭХОТЕНИ ЖЕЛУДКА ПЛОДА ВО II ТРИМЕСТРЕ БЕРЕМЕННОСТИ ЧАЩЕ НАБЛЮДАЕТСЯ ПРИ
1) диафрагмальной грыже
2) атрезии пищевода без трахеопищеводой фистулы
3) кардиоспленическом синдроме
4) атрезии толстой кишки
062. ЭХОГРАФИЧЕСКИЙ ПРИЗНАК "ДВОЙНОГО ПУЗЫРЯ" НАИБОЛЕЕ ХАРАКТЕРЕН ДЛЯ
1) поликистозной болезни почек
2) атрезии пищевода
3) кисты яичника
4) атрезии двенадцатиперстной кишки
5) двустороннего гидронефроза
063. ОБНАРУЖЕНИЕ ГИПЕРЭХОГЕННЫХ УВЕЛИЧЕННЫХ ПОЧЕК ЧАЩЕ ХАРАКТЕРНО ДЛЯ
1) поликистозной болезни почек инфантильного типа
2) мультикистозной болезни почек
3) двустороннего гидронефроза
4) заднего уретрального клапана
064. ПРИЗНАК, НЕ СООТВЕТСТВУЮЩИЙ ЭХОГРАФИЧЕСКИМ КРИТЕРИЯМ ВОДЯНКИ ПЛОДА
4) гидроцефалия
5) подкожный отек
065. ПИГОПАГИ ДИАГНОСТИРУЮТСЯ ПРИ ОБНАРУЖЕНИИ НЕРАЗДЕЛЕНИЯ БЛИЗНЕЦОВ В ОБЛАСТИ
4) ягодичной
066. КРАНИОПАГИ ДИАГНОСТИРУЮТСЯ ПРИ ОБНАРУЖЕНИИ НЕРАЗДЕЛЕНИЯ БЛИЗНЕЦОВ В ОБЛАСТИ
1) краниальной
067. ОМФАЛОПАГИ ДИАГНОСТИРУЮТСЯ ПРИ ОБНАРУЖЕНИИ НЕРАЗДЕЛЕНИЯ БЛИЗНЕЦОВ В ОБЛАСТИ
3) абдоминальной
068. СИНДРОМ АКАРДИИ ВСТРЕЧАЕТСЯ ПРИ. ТИПЕ МНОГООПЛОДНОЙ БЕРЕМЕННОСТИ
1) монохориальном, моноамниотическом
2) дихориальном, диамниотическом
3) дихориальном, моноамниотическом
4) УЗ-признаки не специфичны
069. ЭХОСТРУКТУРА КРЕСТЦОВО-КОПЧИКОВОЙ ТЕРАТОМЫ МОЖЕТ БЫТЬ
5) верно все
070. ОТЛИЧИТЕЛЬНОЙ ОСОБЕННОСТЬЮ НОРМАЛЬНЫХ КРИВЫХ СКОРОСТЕЙ КРОВОТОКА В МАТОЧНЫХ АРТЕРИЯХ ПОСЛЕ 20 НЕДЕЛЬ БЕРЕМЕННОСТИ ЯВЛЯЮТСЯ
1) высокие численные значения систолодиастолического отношения
2) низкие численные значения диастолического компонента кровотока
3) высокие численные значения диастолического компонента кровотока
4) наличие дикротической выемки в фазу ранней диастолы
071. ДОППЛЕРОМЕТРИЧЕСКИМ ПОКАЗАТЕЛЕМ КРИТИЧЕСКОГО СОСТОЯНИЯ ПЛОДА В III ТРИМЕСТРЕ БЕРЕМЕННОСТИ ЯВЛЯЮТСЯ
1) высокие численные значения систоло-диастолического отношения кривых скоростей кровотока в маточных артериях
2) нулевые и отрицательные значения диастолического кровотока в артерии пуповины
3) высокие численные значения диастолического кровотока в артерии пуповины
4) высокие численные значения систоло-диастолического отношения кривых скоростей кровотока в артерии пуповины
072. ОПТИМАЛЬНЫМИ СРОКАМИ ДЛЯ ПРОВЕДЕНИЯ ПЕРВОГО ДОППЛЕРОМЕТРИЧЕСКОГО ИССЛЕДОВАНИЯ КРОВОТОКА В МАТОЧНЫХ АРТЕРИЯХ И В АРТЕРИИ ПУПОВИНЫ У БЕРЕМЕННЫХ ВЫСОКОГО ПЕРИНАТАЛЬНОГО РИСКА ЯВЛЯЮТСЯ
073. ВЕДУЩИМ ЭХОГРАФИЧЕСКИМ ПРИЗНАКОМ ВНУТРИУТРОБНОЙ ГИБЕЛИ ПЛОДА ЯВЛЯЕТСЯ
2) отсутствие двигательной активности плода
3) деформация костей черепа
4) отсутствие сердечной деятельности
5) все перечисленное не соответствует истине
074. ЭХОГРАФИЧЕСКИМИ ПРИЗНАКАМИ НЕИММУННОЙ ФОРМЫ ВОДЯНКИ ПЛОДА ЯВЛЯЮТСЯ
2) выраженный подкожный отек
3) увеличение толщины плаценты
4) асцит, гидроторакс, гидроперикард
5) все перечисленные
075. ПРИ ЭХОГРАФИИ ДЛЯ ОЦЕНКИ ИНВОЛЮЦИИ МАТКИ ПОСЛЕ РОДОВ НАИБОЛЕЕ ПОКАЗАТЕЛЬНЫ ИЗМЕРЕНИЯ
Аннотация научной статьи по клинической медицине, автор научной работы — Сухарева Г.Э.
В статье обсуждаются история учения о новообразованиях сердца, классификация, вопросы диагностики , в том числе пренатальной, и лечения опухолей сердца у детей . Прослежен их катамнез . Приведены собственные наблюдения, представлен разработанный авторами алгоритм ведения больных с опухолями сердца .
Похожие темы научных работ по клинической медицине , автор научной работы — Сухарева Г.Э.
Cardiac Tumors in Children - Rare Congenital Pathology of Cardiovascular System (Part I)
The article discusses the history of cardiac neoplasms, classification, problems of diagnosis , including prenatal one, and treatment of cardiac tumours in children . Their catamnesis is presented. The article also includes results of author's own observation and the algorithm of management of patients with cardiac tumors developed by the author.
УДК 616.12-006+616-07-053.2 СУХАРЕВА Г.Э.
ОПУХОЛИ СЕРДЦА У ДЕТЕЙ — РЕДКАЯ ВРОЖДЕННАЯ ПАТОЛОГИЯ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ
Резюме. В статье обсуждаются история учения о новообразованиях сердца, классификация, вопросы диагностики, в том числе пренатальной, и лечения опухолей сердца у детей. Прослежен их катамнез. Приведены собственные наблюдения, представлен разработанный авторами алгоритм ведения больных с опухолями сердца.
Ключевые слова: опухоли сердца, дети, диагностика, катамнез.
Опухоли сердца у детей до последнего времени представляли собой малоизученную область детской кардиологии, что объясняется редкостью данной патологии, особенно в детском возрасте, ее чрезвычайно полиморфной клинической картиной и сложностью прижизненной диагностики [6, 8—10, 20, 23, 27, 29]. В течение длительного времени опухоли сердца выявлялись преимущественно на аутопсиях или как случайная находка при кардио-хирургических вмешательствах. По мере накопления клинического опыта и внедрения в практику новых диагностических методов исследования, особенно неинвазивных (ЭхоКГ, КТ, МРТ и др.), появилась возможность прижизненной, в том числе пренатальной, диагностики этой патологии [1, 2, 5, 6, 19, 50]. По некоторым данным, в последние 15 лет частота регистрации опухолей сердца увеличилась в 15 раз [3, 4, 9-12, 20].
Учение об опухолях сердца претерпело значительную эволюцию от первоначального отрицания самой возможности неопластического процесса в этом органе человека (XIII в.) через описание отдельных секционных наблюдений анатомии в дальнейшем (XVI-XIX вв.) до прижизненной диагностики и успешного хирургического лечения в ряде случаев (в настоящее время). В течение многих веков первичные новообразования сердца считались крайне редкой патологией. Такой принцип исключительности наводил на мысль, что у этого органа есть уникальная способность самозащиты от тогда еще не объяснимых факторов возникновения и развития опухолевых новообразований. Это подытожил De Senac (1783) словами: «Сердце — бла-
бенностей, опухоли сердца подразделяют по локализации процесса: 1) на эндокардиальные; 2) мио-кардиальные; 3) перикардиальные. В повседневной клинической практике большинство специалистов придерживаются подразделения на первичные и вторичные новообразования. Из зарубежных классификаций наибольший интерес представляет классификация, разработанная в 1987 году американскими кардиохирургами I.R. Dein, W.A. Frist из кардиохирургического центра при Стэнфордском университете, в которой все опухоли сердца разделены на 3 категории:
1. Миксомы сердца с локализацией в правых и левых отделах сердца.
2. Доброкачественные немиксоматозные опухоли сердца.
3. Злокачественные новообразования сердца: 1) первичные; 2) вторичные.
Данная классификация объективна в клиническом аспекте и поэтому наиболее часто используется кардиохирургами и онкологами всего мира. В Советском Союзе в 1988 году Б.В. Петровский предложил классификацию первичных опухолей сердца в зависимости от вида опухоли и частоты встречаемости. В 2000 году Л.А. Бокерия совместно с В.Э. Кавсадзе и др. создали клинико-гистогенети-ческую классификацию новообразований сердца у новорожденных, детей и подростков с приложением перечня сопутствующих клинических признаков и синдромов, а также сопряженных заболеваний. Данная классификация заняла достойное место в детской кардиологии [8, 12, 41, 42].
Около 75 % всех первичных опухолей по своему гистологическому строению являются доброкачественными, остальные 25 % — злокачественными. В детском возрасте на долю доброкачественных опухолей приходится 90 % первичных новообразований. Среди первичных доброкачественных опухолей наиболее часто выявляются миксомы, которые доминируют у взрослых пациентов. У детей превалируют другие доброкачественные опухоли сердца, которые могут содержать клетки мышечной ткани (рабдомиомы), соединительной ткани (фибромы), ткани зародышевого происхождения (тератомы). Фибромы и рабдомиомы, как правило, растут в толще сердечной мышцы. С перикардом обычно связывают развитие других доброкачественных опухолей — липом и тератом, там же, в перикарде, могут образовываться кисты. У детей первого года жизни более 75 % доброкачественных опухолей составляют тератомы и рабдомиомы. В возрасте от года до 15 лет почти 80 % случаев приходится на рабдомиомы, фибромы и миомы. Первичные злокачественные опухоли у детей встречаются редко (около 8—10 %) и представлены тератобластомами, рабдомиосар-комами и фибросаркомами. Еще реже встречаются гемангиома, опухоль волокон Пуркинье, мезоте-лиома атриовентрикулярного узла, липома (от 1 до 4 %). Вторичные злокачественные новообразования сердца встречаются в 10—40 раз чаще, чем первич-
ные. Метастазирование в сердце или прорастание опухоли в миокард и перикард чаще всего наблюдаются при раке легкого, пищевода, молочной или щитовидной железы, а также при меланомах, лим-фомах, лимфогранулематозе.
По локализации различают эндокардиальные, миокардиальные и внутриперикардиальные опухоли. Большинство эндокардиальных опухолей располагаются в левом предсердии (в 75 % случаев). Довольно часто они обнаруживаются на межпредсердной перегородке в области овального окна и реже — на клапанах сердца [3, 4, 6, 8-10, 22, 35, 44, 46].
Наиболее типичной миокардиальной опухолью считается рабдомиома (20 % всех доброкачественных опухолей). Чаще (50-90 %) у детей она представляет собой множественные узлы различной величины, которые могут располагаться в любом отделе сердца. Типичной локализацией является МЖП, ВТЛЖ, стенки желудочков, реже — предсердий. Изредка рабдомиомы располагаются в области верхушки сердца. В половине случаев они имеют внутрипо-лостной характер роста и могут занимать от 25 до 80 % объема камер сердца и препятствовать нормальному кровотоку. Рабдомиомы сердца обычно не имеют тенденции к озлокачествлению, хотя описаны
Миксомы — 75 % у взрослых 75 % в левом предсердии


Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
По данным секционных исследований, опухоли сердца выявляются в 0,0017 - 0,28% всех аутопсий. Метастатические (вторичные) опухоли встречаются в 10-40 раз чаще [1].
Возможности современных методов визуализации, достижения кардиохирургии перевели проблему в разряд клинических. Самая большая группа опухолей сердца представлена доброкачественными рабдомиомами, фибромами, тератомами и миксомами. Злокачественные опухоли встречаются в 3 раза реже. Обычно это саркомы, из них чаще регистрируется ангиосаркома, поражающая преимущественно мальчиков, быстро и массивно метастазирующая по кровеносным сосудам [2].
Несмотря на значительные успехи в выявлении опухолей сердца, внедрение в повседневную практику эхокардиографии, магнитно-резонансной томографии, опыт прижизненной диагностики этой патологии в детском возрасте незначителен. Мы располагаем собственными данными успешной диагностики опухолей сердца, которые представлены в настоящей работе.
Доброкачественные опу холи встречаются в 75% всех случаев первичных опухолей сердца.
Рабдомиомы - самые частые опухоли сердца у детей. В 50-80% случаев они сочетаются с туберозным склерозом. Гистологически представлены крупными веретеновидными вакуолизированными клетками с большими запасами гликогена, сдвинутым на периферию ядром и гранулярной цитоплазмой. Макроскопически рабдомиомы нередко множественные, серо-желтого цвета, размером от мелкой горошины до гигантского относительно сердца узла, поражают стенки камер сердца и перегородки, могут распространяться как в полость желудочка (рис. 1), так и экстракардиально (рис. 2).
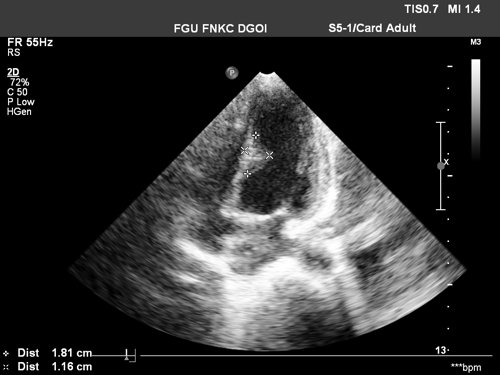
Рис. 1. Опухоль сердца (обозначена маркерами), исходящая из межжелудочковой перегородки в полость левого желудочка.
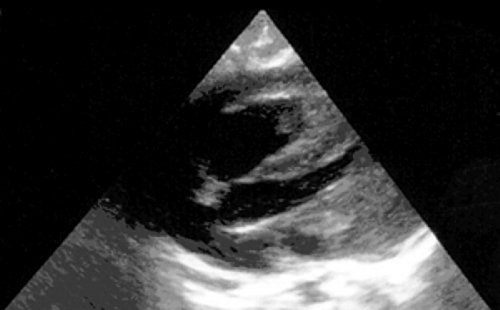
Рис. 2. Опухоль левого желудочка, распространяющаяся в основном экстракардиально и исходящая из стенки левого желудочка с переходом на межжелудочковую перегородку.
Тератомы сердца редко бывают злокачественными. Опухоль построена из всех трех эмбриональных тканей и, как правило, растет в переднее средостение, исходя обычно из перикарда. Тератомы могут формироваться в межкамерных перегородках сердца, правых предсердии и желудочке. У новорожденных объем опухоли может превышать объем сердца.
Фибромы выглядят как одиночные образования в свободной стенке левого желудочка (редко - межжелудочковой перегородки), в 40% обнаруживаются у детей 1-го года жизни.
Миксомы построены из перегруженных липидами многоядерных клеток, погруженных в миксоидную строму, богатую гликозаминогликанами. Клетки располагаются группами вокруг сосудов. В 10% случаев в опухоли обнаруживаются депозиты кальция. Миксомы свойственны подросткам (рис. 3), у детей встречаются редко. Более 80% всех миксом исходят из межпредсердной перегородки и митрального клапана. Миксома может быть как спорадической (90% случаев), так и семейной опухолью (10%), наследуемой аутосомно-доминантно (миксомный синдром) в рамках синдрома Карнея [3, 4]. При семейном варианте миксома обычно множественная и склонна к рецидивированию [5, 6].
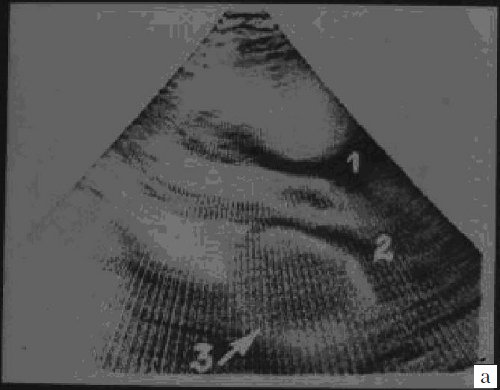
Рис. 3. Миксома левого предсердия.
а) 1 и 2 - стенка аорты, 3 - миксома.
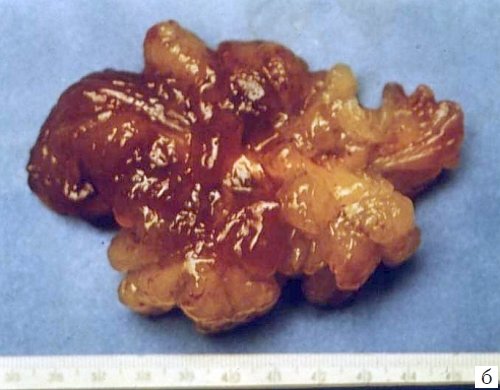
б) Макропрепарат удаленной миксомы.
В противоположность спорадическим вариантам миксомы, семейные случаи чаще регистрируются у детей и у лиц женского пола. 70-75% всех случаев синдрома Карнея обусловлены мутацией онкосупрессорного гена PRKAR1A на хромосоме 17q23-q24, действующего за счет белка 1А регуляторной субъединицы протеинкиназы А. Реже синдром Карнея обусловлен мутацией на хромосоме 2p16. Фенотипически различий двух генетических вариантов синдрома нет. У больных с синдромом Карнея и миксомой обнаруживается мутация гена протеин киназы А 8. Синдром проявляется множественным лентигенезом с преимущественным расположением пигментных пятен на лице, веках, конъюнктиве, слизистой рта. Характерна эндокринная гиперактивность. Собственно миксома, кроме сердечной недостаточности может проявляться лихорадкой, болями в суставах, одышкой, грубым диастолическим шумом и "опухолевым щелчком": ударом опухоли о створки клапана. Рыхлость миксоматозной ткани часто ведет к эмболиям.
Ангиомы (гемангиомы или, крайне редко, лимфангиомы) происходят из пролиферирующих эндотелиальных клеток [10, 11]. Инфильтрация межжелудочковой перегородки может привести к полной блокаде проводящей системы. Осложнением гемангиом является геморрагическая тампонада сердца.
Липомы, лейомиомы, мезотелиомы, фиброэластомы встречаются крайне редко.
Злокачественные опу холи составляют 25% первичных опухолей сердца. Саркомы происходят из мезенхимальных клеток, чаще возникают в правом предсердии, у детей встречаются редко. Для них типичны гистологическое разнообразие, агрессивный рост, интенсивность метастазирования. Очень редко встречаются рабдомиосаркомы, характеризующиеся инвазивным ростом и метастазированием. Подавляющее большинство всех случаев рабдомиосарком обнаруживается у детей, что объясняется их происхождением из эмбриональных клеток. Фибросаркомы построены из сплетающихся тяжей веретеновидных клеток с удлиненными ядрами и многочисленными митозами, поражают несколько камер сердца, в узлах опухоли четко определяются очаги кровоизлияний и некрозов. Ангиосаркомы, самые частые злокачественные опухоли сердца, построены из многочисленных сосудистых канальцев разного диаметра, образованных атипичными эндотелиоцитами.
В единичных случаях описаны лимфомы, гистиоцитомы, лейомиоскаркомы, липосаркомы и остеогенные саркомы 14.
Клиническая картина опухолей сердца неспецифична и определяется не столько гистологическим типом, сколько локализацией и паранеопластическими реакциями, имитирующими системные заболевания. В наших наблюдениях первоначально ошибочными диагнозами были ревматоидный артрит, геморрагический васкулит, эпилепсия, пневмония. Доброкачественные опухоли, расположенные в области выносных трактов или в области притока, изменяя естественное течение крови, могут дать более яркую симптоматику, чем злокачественные. Опухоли в правых отделах сердца быстро проявляются общей слабостью, одышкой, югуллярным пульсом, синдромом нижней полой вены, отеками, асцитом. Опухоли левых отделов сердца манифестируют непродуктивным кашлем, лихорадкой, ознобами, одышкой, головокружениями, холодными потами при нагрузке или ночью. Опухоль, расположенная в полости левых желудочка или предсердия, способна быть источником эмболов с неожиданными эпизодами ишемии мозга с судорогами или нарушением кровообращения по периферическим сосудам. Первыми общими симтомами у детей грудного и младшего возраста могут быть беспокойство, потеря аппетита, замедление развития. В любом возрасте типичны периоды бледности, тахикардии, одышки, кровохарканье, обмороки. Инвазивный рост опухоли может быть причиной нарушений ритма, проводимости и коронарного кровотока [15]. У нашей 4-месячной пациентки на ЭКГ регистрировались инфарктоподобные изменения миокарда в переднебоковой стенке и верхушке левого желудочка.
Результаты клинического обследования зависят от локализации опухоли. Общими проявлениями опухолей сердца могут быть лихорадка, сердечная недостаточность, возникновение нового шума в сердце, усиление или появление нового тембра уже существовавшего шума, нарушения ритма, перикардиальный выпот. Праворасположенные опухоли быстро манифестируют сердечной недостаточностью, отеками, югуллярным пульсом, перикардиальным выпотом, асцитом, гепатомегалией, синдромом нижней полой вены, эмболией сосудов легких. Леворасположенные опухоли могут манифестировать обмороками, нарушениями мозгового кровообращения, эмболизацией периферических сосудов. У подростков возможны непродуктивный кашель и кровохарканье. Для миксомы левого предсердия характерен диастолический хлопок (за счет удара миксомы о створки клапана) или диастолический шум при внедрении миксомы в левое атриовентрикулярное отверстие. В наших наблюдениях 45% всех случаев опухолей сердца приходились на детей первых 3 мес жизни и все опухоли сердца у детей первых 7 лет жизни были представлены рабдомиомами. Миксомы встречались у детей 10 лет и старше.
Электрокардиография выявляет неспецифические изменения: изменения сегмента ST-T (нередко регистрируются при обструктивных вариантах рабдомиом или фибром), снижение вольтажа QRS (особенно при перикардиальном выпоте), нарушения ритма (при опухолях аритмии очень плохо отвечают на терапию) и проводимости.
Лабораторные исследования информативны только при дифференциальной диагностике. При опухолях сердца возможно повышение СОЭ, параспецифические сдвиги в формуле крови. При застое в большом круге кровообращения повышается активность печеночных трансаминаз. Активность миокардиальной фракции креатинкиназы отражает прежде всего дисфункцию миокарда, но не злокачественность или доброкачественность опухоли.
Дифференциальная диагностика проводится с пороками сердца, кардитами, кардиомиопатиями, фиброэластозом миокарда, идиопатической легочной гипертензией и другими состояниями, проявления которых могут симулироваться опухолью сердца.
Рентгенография грудной клетки позволяет выявить увеличение размеров сердца, застой в малом круге кровообращения, кальцинаты.
Эхокардиография (ЭхоКГ) - первый и ведущий метод диагностики опухолей сердца. При минимальных стоимости исследования и временных затратах возможно получение полной информации о наличии объемного образования сердца, распространении его в полости сердца, экстракардиально или инвазивно внутримиокардиально, размерах образования, состоянии оболочек сердца, клапанного аппарата, степени дисфункции миокарда. Эхографически опухоль выглядит как деформация стенки сердца или, в случаях внутриполостных миксом, как объемное образование. При наличии ножки миксома может пролабировать в соседнюю камеру под действием потока крови. В таких случаях ранее при М-режиме изображения описывали в период диастолы множественные линейные эхосигналы (феномен "монетных столбиков") между створками митрального клапана. Трудности возможны при небольших опухолях, особенно внутримиокардиальных, для которых и характерны упорные нарушения ритма. Но само по себе эхографическое заключение не позволяет абсолютно достоверно говорить о типе объемного образования. Например, обнаружение округлого образования в левом предсердии с высокой достоверностью свидетельствует в пользу миксомы, но возможен и шаровидный тромб.
Магнитно-резонансная томография (МРТ) наиболее информативная визуализирующая методика диагностики опухолей сердца [16], позволяющая точнее, чем ЭхоКГ, установить размеры и распространенность опухоли, представить объемную реконструкцию и дифференцировать опухоль от тромба.
Таким образом, первичные опухоли сердца у детей и подростков характеризуются неспецифической полиморфной клинической картиной. Первым методом диагностики является УЗИ сердца, способное выявить объемное образование, оценить его размеры, связь со структурами сердца. По данным ЭхоКГ, без клинической интерпретации, других визуализационных методик и гистологического исследования делать безоговорочные заключения о типе объемного образования невозможно. Клиническая интерпретация полученных данных позволяет провести дифференциальную диагностику и выбрать наиболее оправданный метод лечения.

Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Читайте также:

