Муцинозная доброкачественная опухоль это
Муцинозные опухоли встречаются реже, чем серозные, и составляют 30% всех новообразований яичников. Муцинозные опухоли наблюдаются главным образом у женщин среднего возраста (крайне редко до полового созревания и после менопаузы). 80% муцинозных опухолей являются доброкачественными или пограничными, « 15% — злокачественными опухолями.
Первичные муцинозные карциномы яичников наблюдаются относительно редко и составляют менее 5% всех злокачественных опухолей яичников.
а) Молекулярный патогенез. Патогенез муцинозных опухолей яичников изучен так же плохо, как и серозных новообразований. В большинстве исследований, анализирующих факторы риска, не выделяют различные гистологические типы рака яичников, поэтому неясно, как факторы риска соотносятся с определенными типами опухолей. Тем не менее, согласно результатам современных исследований, могут существовать специфические факторы риска муцинозных опухолей, например курение, которое не является фактором риска серозных опухолей яичников.
Также в муцинозных опухолях были выявлены немногочисленные молекулярно-генетические нарушения. Одним из них является мутация протоонкогена KRAS. Мутации KRAS часто определяются в доброкачественных муцинозных цистаденомах (58%), пограничных муцинозных опухолях (75-86%) и первичных муцинозных карциномах (85%) яичников. В одном из исследований было показано, что некоторые опухоли, имеющие различные участки дифференцировки (доброкачественные, пограничные и явно злокачественные), имеют одинаковые мутации KRAS в каждом из таких участков.
Мутации KRAS могут возникать на ранней стадии развития этих опухолей.
б) Морфология. Макроскопически муцинозные опухоли отличаются от серозных по нескольким параметрам. При муцинозных опухолях редко вовлекается поверхность яичника и происходит двухстороннее поражение (только 5% первичных муцинозных цистаденом и муцинозных цистаденокарцином являются двухсторонними). Муцинозные опухоли обычно имеют вид крупных кистозных образований; масса некоторых достигает 25 кг.
Другая, более распространенная группа включает опухоли с железистоподобным или папиллярным характером роста с признаками ядерной атипии и стратификацией эпителия и по виду напоминает тубулярные или ворсинчатые аденомы кишечника. Полагают, что опухоли с железистоподобным или папиллярным характером роста являются предшественниками большинства цистаденокарцином. В цистаденокарциномах определяются участки солидного строения, признаки выраженной атипии эпителиальных клеток и их псевдостратификации, утрата железистых структур и зоны некроза. Цистаденокарциномы по виду сходны с раком толстой кишки.
Большинство первичных муцинозных опухолей яичников являются односторонними, при наличии двухстороннего поражения всегда нужно исключить внеяичниковую муцинозную опухоль.
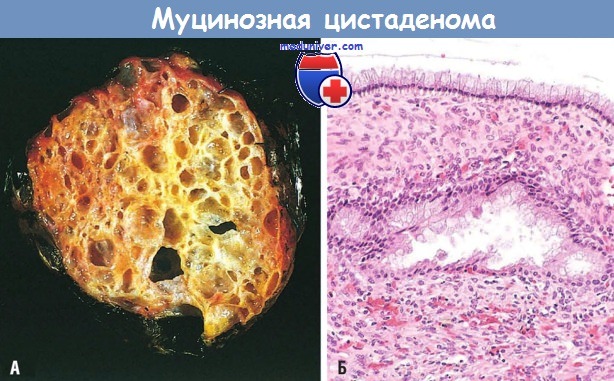
(А) Муцинозная цистаденома с множественными кистозными полостями, разделенными тонкими септами. Отмечается наличие блестящей слизи в просвете кист.
(Б) Выстилка из цилиндрических клеток в муцинозной цистаденоме.
Муцинозная цистаденома – это новообразование, которое формируется на яичнике и по строению напоминает классическую кисту. Она также представляет собой полость, заполненную жидким содержимым, однако капсула склонна к быстрому разрастанию. В отличие от классической кисты, муцинозная опухоль яичника увеличивается не только за счет наполнения полости содержимым. Разрастается сама оболочка.

Увеличивается не только за счет наполнения полости содержимым, но и разрастается сама оболочка.
Новообразование также получило другое название – псевдомуцинозная кистома яичника.
Причины развития патологии
Причины появления муцинозной кисты яичника недостаточно исследованы. Врачи считают, что новообразование доброкачественного характера формируется из-за следующих факторов риска:
- нарушение функций гормональной системы провоцирует появление муцинозной цистаденомы яичника;
- воспалительные процессы, а также инфекции, которые поражают ткани яичника и прочих внутренних органов, половых путей;
- киста на яичнике возникает из-за прерывания беременности. Речь идет не только об абортах, но и о выкидышах. Они провоцируют гормональную перестройку и развитие псевдомуцинозной кистомы яичника;

Возникает из-за прерывания беременности.
Чем опасна муцинозная кистома?
Этот тип новообразования представляет определенную опасность из-за повышенного риска осложнений:

Внутри образуются гнойные процессы.
- муцинозная киста на яичнике может перекручиваться, из-за чего возникает отмирание тканей;
- внутри образуются гнойные процессы, что провоцирует развитие воспаления и ухудшение самочувствия;
- при самопроизвольном разрыве оболочки содержимое попадает в брюшную полость, вызывая сепсис и заражение;
- не исключается внутреннее кровотечение, при котором пациентка может впасть в кому или скончаться.
Еще одно возможное осложнение, которое возникает при наличии кисты – риск перерождения ее в злокачественную опухоль.
Симптомы на разных стадиях роста
Муцинозная цистаденома не имеет признаков до тех пор, пока не увеличится в размере. После того, как диаметр новообразования достигает 4 – 6 см, появляются следующие характерные симптомы:

В нижней части живота появляется ноющая боль, частые позывы к мочеиспусканию.
- в нижней части живота появляется ноющая боль. Долгое время женщина не обращает на нее внимания, считая, что это признак предстоящей менструации или расстройство кишечника. Боль может локализоваться в том боку, где расположилась муцинозная опухоль;
- неприятные ощущения переходят на область поясницы;
- со временем возникает недержание мочи и частые позывы;
- нарушается работа кишечника. Это выражается в виде расстройства или, напротив, длительного запора;
- ухудшается общее самочувствие, появляется раздражительность.
В большинстве случаев муцинозная киста на яичнике не вызывает сбоев менструации, поэтому пациентка откладывает визит к врачу. Если лечение от кисты яичников отсутствует длительное время, в дальнейшем состояние ухудшается. Это проявляется в усилении болевого синдрома.
С увеличением размеров кисты появляется чувство присутствия постороннего предмета в брюшной полости. Муцинозная опухоль начинает давить на стенки кишечника, на мочевой пузырь, провоцируя неприятные ощущения. Чем больше пережимаются сосуды и нервные окончания, тем сильнее боль.
Если процесс полностью запущен, женщина столкнется с нарушением функций внутренних органов брюшной полости, сбоями в менструации, с появлением отеков на конечностях, одышкой, учащенным сердцебиением.
Диагностика
Чтобы определить структуру образования, используют несколько методов диагностики. Если муцинозная киста достигла крупных размеров, ее можно прощупать при стандартном гинекологическом осмотре. Для подтверждения диагноза назначают следующие исследования:
-
УЗИ. Во время процедуры осматривают все органы малого таза. Речь идет также о яичниках. Определить тип кистозного новообразования не представляет сложности, поскольку у него есть характерные признаки. Это стандартные перегородки, бугристая поверхность и проч. При УЗИ уточняют размеры и структуру кисты;
Методы лечения
Муцинозня киста чаще всего хорошо поддается лечению. При небольшом диаметре утолщения могут использовать гормональные препараты. Они замедлят рост, однако не смогут устранить опухоль. Единственным действующим методом для избавления от нароста является хирургическая операция.
У медицинского вмешательства есть определенные особенности:
- при маленьком диаметре кисты на яичнике терапия будет эффективна. Лечение и восстановление после операции проходят быстро и практически безболезненно. Сохраняется репродуктивная функция;
- если муцинозная опухоль не имеет злокачественных клеток, сохраняют оба яичника, чтобы позволить женщине выносить ребенка;
- при наличии раковых метастазов показано полное удаление матки и яичников;
- муцинозная киста в период климакса обычно требует удаления половых желез. Это препятствует развитию злокачественных новообразований;
- в период вынашивания ребенка стараются не проводить хирургическое вмешательство. Его назначают лишь в тех случаях, когда существует угроза жизни ребенка или будущей матери.

Лапароскопия — способ, при котором не делают разрез, а прокалывают небольшие отверстия.
Операция проводится классическим иссечением полости или с помощью лапароскопии. Это малотравматичный способ, при котором не делают разрез, а прокалывают небольшие отверстия. Через них удаляют капсулу вместе с содержимым.
Восстановление после операции
Прогноз на восстановление репродуктивной функции зависит от размера, которого достигла муцинозная киста. Если диаметр уплотнения был незначительным, восстановление после хирургического вмешательства займет немного времени. Сложнее будет протекать реабилитация при наличии осложнений. Это, в первую очередь, перекручивание ножки, самопроизвольное вскрытие оболочки, нагноение и инфицирование, а также давление на соседние внутренние органы и предраковый тип (пограничная цистаденома).
После проведения вмешательства необходимо будет регулярно посещать лечащего врача, чтобы исключить рецидив. Репродуктивная функция сохранится в том случае, если по каким-то причинам не потребовалось удалить оба яичника.
Муцинозная киста – опасное новообразование, которое может привести к тяжелым последствиям для жизни и здоровья женщины. В большинстве случаев ее потребуется удалить, чтобы исключить трансформацию в раковые утолщения. Муцинозная опухоль иногда требует удаления также половых органов, однако чаще всего репродуктивная функция сохраняется.
Точный источник клеток, из которых развиваются эпителиальные опухоли яичника неизвестен; однако опухолевые клетки выглядят как типичные клетки железистого эпителия. Они содержат микроскопические железистый и секреторный аппараты, выделяют секрет в просвет опухоли и отделены от подлежащей стромы базальной мембраной. Существуют доказательства, что эти клетки происходят из мезотелиальных клеток, выстилающих перитонеальную полость. Ввиду того, что ткань мюллеровых протоков превращается в ткани женских половых путей (в том числе яичников) путем дифференцировки мезотелия гонадного гребешка, — выдвинута гипотеза, что эти ткани также способны видоизменяться в железистую ткань.
Соответственно, эпителиальные опухоли яичников делятся на серозные, муцинозные и эндометриоидные.
Наиболее распространенная эпителиальноклеточная опухоль — серозная цистаденома. 70% серозных опухолей — доброкачественные. Приблизительно 10% имеют клеточные особенности, свидетельствующие об их низкой потенциальной злокачественности. Оставшиеся 20% — явно злокачественные как по гистологическим признакам, так и по клиническим проявлениям. Доброкачественные опухоли в клиническом отношении обычно представляют собой кистоз-ные образования придатков, которые в 15% случаев могут быть двусторонними. Обычно они по размеру больше, чем функциональные кисты яичников, и часто вызывают быстро нарастающие опоясывающие боли в низу живота. Эти опухоли могут возникать в любой возрастной группе, но, как показывает практика, более характерны для пре- и пост-менопаузального возраста.
При УЗИ видна их многокамерная структура, особенно если они больших размеров. Лечение серозных опухолей хирургическое из-за относительно высокой частоты злокачественности. У более молодых пациенток с небольшими по размеру опухолями надо пытаться удалить кисту таким образом, чтобы сохранить максимальный объем нормальной ткани яичника. При больших односторонних серозных опухолях у молодых пациенток показано одностороннее удаление измененного яичника с сохранением противоположного яичника для поддержания детородной функции. У пациенток, вышедших из репродуктивного возраста, следует выполнять удаление обоих яичников и матки. Это обосновывается не только возможностью будущей малигнизации опухоли, но и большой вероятностью возникновения такой же опухоли в другом яичнике.
Муцинозные опухоли также имеют эпителиальное (мезотелиальное) клеточное происхождение. Муцинозная цистаденома — вторая по частоте эпителиальноклеточная опухоль яичников. Частота злокачественности (5%) меньше, чем у серозных опухолей; двусторонняя локализация отмечается в 5% случаев. Эти кистозные опухоли могут быть очень большими, иногда заполняющими всю полость таза и даже распространяющимися в брюшную полость. Фактически, при обнаружении огромных кистозных опухолей придатков следует прежде всего предполагать наличие муцинозной цистаденомы. При ультразвуковом исследовании обнаруживается многокамерная опухоль. Хирургическое удаление опухоли является методом выбора.
Опухоль клеток Бреннера — редкая доброкачественная эпителиальноклеточная опухоль яичников. Она обычно представляет собой плотное образование из-за большого содержания стромы и фиброзной ткани, которые окружают эпителиальные клетки. Она чаще встречается у более пожилых женщин и иногда сочетается с муцинозными опухолями яичника. Если обнаруживается единичная опухоль, она может иметь относительно маленькие размеры по сравнению с серозными и особенно муцинозными цистаденомами, часто достигающими больших размеров. Опухоль Бреннера редко бывает злокачественной.
Герминогенные опухоли происходят из первичных зародышевых клеток. Эти опухоли появляются в яичнике и содержат относительно высокодифференцированные структуры, такие как волосы или кости. Наиболее распространенная опухоль, встречающаяся у женщин всех возрастов — доброкачественная кистозная тератома, называемая также дермоидом или дермоидной кистой. Дермоиды могут содержать дифференцированные ткани всех трех эмбриональных зародышевых листков (эктодермы, мезодермы и эндодермы). Наиболее распространены элементы эктодермаль-ного происхождения, главным образом плоскоклеточные ткани кожи в виде кожных придатков (потовых, сальных желез), содержащих волосяные фолликулы. Именно из-за преобладания дермоидных производных употребляется термин дермоид. Другие составные части дермоида включают ткани ЦНС, хрящей, костей, зубов и элементы желез кишечника, большинство из которых имеют хорошо дифференцированную форму. Одним из необычных вариантов опухоли является struma ovarii, в которой содержится функционирующая ткань щитовидной железы.
Дермоидная киста часто обнаруживается в виде бессимптомного одностороннего кистозного образования придатков, которое подвижно, безболезненно и чаще определяется впереди широкой связки, т. е. прямо под пальцами, пальпирующими переднюю брюшную стенку, а не глубоко в полости малого таза. Диагноз обычно подтверждается при УЗИ по специфической эхогенной картине содержимого кисты.
Лечение доброкачественных кистозных тератом обязательно хирургическое, несмотря на то, что уровень их злокачественности составляет менее 1%. Необходимость хирургического удаления обнаруженной опухоли обусловлена возможностью перекрута и разрыва яичника, ведущих к разлитому химическому перитониту и, следовательно, к экстренному хирургическому вмешательству. Кисты этого типа бывают двусторонними в 10—20% случаев, что диктует необходимость обследования противоположного яичника во время операции.
Серозные и муцинозные опухоли
Наибольшую группу доброкачественных эпителиальных опухолей яичников представляют цистаденомы. Прежний термин "кистома" заменен синонимом "цистаденома". В зависимости от строения эпителиальной выстилки и внутреннего содержимого цистаденомы подразделяют на серозные и муцинозные. Среди эпителиальных новообразований яичников, которые составляют 90% всех опухолей яичников, серозные опухоли встречаются у 70% больных.
а). Простая серозная цистаденома. Простая серозная цистаденома (гладкостенная цилиоэпителиальная цистаденома, серозная киста) - истинная доброкачественная опухоль яичника. Серозная цистаденома покрыта низким кубическим эпителием, под которым располагается соединительнотканная строма. Внутренняя поверхность выстлана реснитчатым эпителием, напоминающим трубный, способным к пролиферации.
Микроскопически определяется хорошо дифференцированный эпителий трубного типа, который может становиться индифферентным, уплощенно-кубическим в растянутых содержимым образованиях. Эпителий на отдельных участках может терять реснички, а местами даже отсутствовать, иногда эпителий подвергается атрофии и слущиванию. В подобных ситуациях морфологически гладкостенные серозные цистаденомы трудно отличить от функциональных кист. По внешнему виду такая цистаденома напоминает кисту и называется серозной.
Макроскопически поверхность опухоли гладкая, опухоль располагается сбоку от матки или в заднем своде. Чаще опухоль односторонняя, однокамерная, овоидной формы, тугоэластической консистенции.
Цистаденома не достигает больших размеров, подвижная, безболезненная. Обычно содержимое опухоли представлено прозрачной серозной жидкостью соломенного цвета. Цистаденома переходит в рак крайне редко.
При двуручном влагалищно-абдоминальном исследовании у пациенток с простой серозной цистаденомой в области придатков матки определяется объемное образование кзади или сбоку от матки, округлой, чаще овоидной формы, тугоэластической консистенции, с гладкой поверхностью, диаметром от 5 до 15 см, безболезненное, подвижное при пальпации.
Эхографически гладкостенная серозная цистаденома имеет диаметр 6-8 см, округлую форму, толщина капсулы обычно 0,1-0,2 см. Внутренняя поверхность стенки опухоли гладкая, содержимое цистаденом однородное и анэхогенное, могут визуализироваться перегородки, чаще единичные. Иногда определяется мелкодисперсная взвесь, легко смещаемая при перкуссии образования. Опухоль располагается обычно кзади и сбоку от матки.
Эндоскопическая картина простой серозной цистаденомы отражает объемное образование округлой или овоидной формы с гладкой блестящей поверхностью белесоватого цвета диаметром от 5 до 10 см. Простая серозная цистаденома нередко напоминает фолликулярную кисту, но в отличие от ретенционного образования имеет цвет от белесовато-серого до голубоватого, что, по-видимому, обусловлено неравномерной толщиной капсулы. На поверхности капсулы определяется сосудистый рисунок. Содержимое серозной цистаденомы прозрачное, с желтоватым оттенком.
б). Папиллярная серозная цистаденома - морфологическая разновидность доброкачественных серозных цистаденом, наблюдается реже гладкостенных серозных цистаденом. Составляет 7-8% всех опухолей яичников и 35% всех цистаденом. Это одно - или многокамерное кистозное новообразование, на внутренней поверхности имеются единичные или многочисленные плотные сосочковые вегетации на широком основании, белесоватого цвета.
Структурную основу сосочков составляет мелкоклеточная фиброзная ткань с малым количеством эпителиальных клеток, нередко с признаками гиалиноза. Покровный эпителий сходен с эпителием гладкостенных цилиоэпителиальных цистаденом. Грубые сосочки являются важным диагностическим признаком, так как подобные структуры встречаются в серозных цистаденомах и никогда не отмечаются в неопухолевых кистах яичников.
Грубососочковые папиллярные разрастания с большой долей вероятности позволяют исключить возможность злокачественного опухолевого роста уже при внешнем осмотре операционного материала. Дегенеративные изменения стенки могут сочетаться с появлением слоистых петрификатов (псаммозных телец).
Папиллярная серозная цистаденома имеет наибольшее клиническое значение в связи с выраженным злокачественным потенциалом и высокой частотой развития рака. Частота малигнизации может достигать 50%. В отличие от грубососочковой, папиллярная серозная цистаденома включает в себя сосочки мягкой консистенции, нередко сливающиеся между собой и располагающиеся неравномерно на стенках отдельных камер. Сосочки могут формировать крупные узлы, инвертирующие опухоли. Множественные сосочки могут заполнить всю капсулу опухоли, иногда прорастают через капсулу на наружную поверхность. Опухоль приобретает вид "цветной капусты", вызывая подозрение на злокачественный рост.
Папиллярные цистаденомы могут распространяться на большом протяжении, диссеминировать по брюшине, приводить к асциту, чаще при двусторонней локализации опухоли. Возникновение асцита связано с разрастанием сосочков по поверхности опухоли и по брюшине и вследствие нарушения резорбтивной способности брюшины маточно-прямокишечного пространства.
Эвертирующие папиллярные цистаденомы, гораздо чаще бывают двусторонними и течение заболевания более тяжелое. При этой форме в 2 раза чаще встречается асцит. Все это позволяет считать эвертирующую папиллярную опухоль в клиническом отношении более тяжелой, чем инвертирующую.
Самым серьезным осложнением папиллярной цистаденомы становится ее малигнизация - переход в рак. Папиллярные цистаденомы часто двусторонние, с интралигаментарным расположением. Опухоль ограниченно подвижна, имеет короткую ножку или растет внутрисвязочно. При папиллярных серозных цистаденомах боли возникают раньше, чем при других формах опухолей яичников. По-видимому, это обусловлено анатомическими особенностями папиллярных опухолей яичника (интралигаментарное расположение, двусторонний процесс, папиллярные разрастания и спаечный процесс в малом тазу).
Папиллярные серозные цистаденомы имеют неравномерно расположенные на внутренней поверхности капсулы сосочковые разрастания в виде пристеночных структур различной величины и повышенной эхогенности. Множественные очень мелкие папиллы придают стенке шероховатость или губчатость. Иногда в сосочках откладывается известь, которая имеет повышенную эхогенность на сканограммах. В некоторых опухолях папиллярные разрастания выполняют всю полость, создавая видимость солидного участка. Папиллы могут прорастать на наружную поверхность опухоли. Толщина капсулы папиллярной серозной цистаденомы составляет 0,2-0,3 см.
Папиллярные серозные цистаденомы определяются как двусторонние округлые, реже овальные образования диаметром 7-12 см, однокамерные и/или двухкамерные. Они располагаются сбоку или кзади от матки, иногда визуализируются тонкие линейные перегородки.
Папиллярная цистаденома на операции определяется как опухоль овоидной или округлой формы с плотной непрозрачной белесоватой капсулой. На наружной поверхности папиллярной цистаденомы есть сосочковые разрастания. Сосочки могут быть единичными в виде "бляшек", выступающих над поверхностью, или в виде скоплений и располагаться в различных отделах яичника. При выраженной диссеминации сосочковых разрастаний опухоль напоминает "цветную капусту". В связи с этим необходимо осматривать всю капсулу. Папиллярная цистаденома может быть двусторонней, в запущенных случаях сопровождается асцитом. Возможны интралигаментарное расположение и распространение сосочков по брюшине. Содержимое папиллярной цистаденомы бывает прозрачным, иногда приобретает бурый или грязновато-желтый цвет.
Папиллярная цистаденома вследствие выраженности пролиферативных процессов требует более радикальной операции. При поражении одного яичника, если папиллярные разрастания располагаются лишь на внутренней поверхности капсулы, у молодой женщины допустимы удаление придатков пораженной стороны и биопсия другого яичника. При поражении обоих яичников производят надвлагалищную ампутацию матки с обоими придатками. Если папиллярные разрастания обнаруживаются на поверхности капсулы, в любом возрасте осуществляется надвлагалищная ампутация матки с придатками или экстирпация матки и удаление сальника.
в). Поверхностная серозная папиллома. Поверхностная серозная папиллома (папилломатоз) - редкая разновидность серозных опухолей с сосочковыми разрастаниями на поверхности яичника. Новообразование часто двустороннее и развивается из покровного эпителия. Поверхностная папиллома не распространяется за пределы яичников и имеет истинные сосочковые разрастания. Одним из вариантов папилломатоза является гроздевидный папилломатоз (опухоль Клейна), когда яичник напоминает гроздь винограда. Пограничная папиллярная цистаденома имеет более обильные сосочковые разрастания с формированием обширных полей.
Микроскопически определяются ядерный атипизм и повышенная митотическая активность. Основной диагностический критерий - отсутствие инвазии в строму, но могут определяться глубокие инвагинаты без прорастания базальной мембраны и без выраженных признаков атипизма и пролиферации. При папиллярных цистаденомах, чаще двусторонних, возможен асцит. Возникновение асцита связано с разрастанием сосочков по поверхности опухоли и по брюшине и вследствие нарушения резорбтивной способности брюшины маточно-прямокишечного пространства. При эвертирующих папиллярных серозных цистаденомах (расположение сосочков по наружной поверхности капсулы) течение заболевания более тяжелое, гораздо чаще встречается двустороннее поражение яичников. При этой форме в 2 раза чаще развивается асцит. Все это позволяет считать эвертирующую папиллярную опухоль в клиническом отношении более тяжелой, чем инвертирующую (расположение сосочков по внутренней поверхности капсулы). Самым серьезным осложнением папиллярной цистаденомы остается малигнизация.
г). Муцинозная цистаденома (псевдомуцинозная цистаденома) занимает по частоте второе место после цилиоэпителиальных опухолей и составляет 1/3 доброкачественных новообразований яичника. Это доброкачественная эпителиальная опухоль яичника. Прежний термин "псевдомуцинозная опухоль" заменен синонимом "муцинозная цистаденома". Опухоль выявляется во все периоды жизни, чаще в постменопаузальном периоде. Опухоль покрыта низким кубическим эпителием. Подлежащая строма в стенке муцинозных цистаденом образована фиброзной тканью различной клеточной плотности, внутренняя поверхность выстлана высоким призматическим эпителием со светлой цитоплазмой, что в целом очень сходно с эпителием цервикальных желез.
Муцинозные цистаденомы почти всегда многокамерные. Камеры выполнены желеобразным содержимым, представляющим собой муцин в виде мелких капелек, слизь содержит гликопротеиды и гетерогликаны. Истинным муцинозным цистаденомам не свойственны папиллярные структуры. Размеры муцинозной цистаденомы обычно значительные, встречаются и гигантские, диаметром 30-50 см. Наружная и внутренняя поверхности стенок гладкие. Стенки большой опухоли истончены и даже могут просвечивать от значительного растяжения. Содержимое камер слизистое или желеобразное, желтоватого, реже бурого цвета, геморрагическое.
При больших опухолях чаще (муцинозных) возникает чувство тяжести внизу живота, он увеличивается, нарушается функция соседних органов в виде запоров и дизурических явлений. Неспецифические симптомы - слабость, повышенная утомляемость, одышка встречаются реже. Большинство больных имеют различные экстрагенитальные заболевания, которые могут вызывать неспецифические симптомы. Репродуктивная функция нарушена у каждой 5-й обследуемой (первичное или вторичное бесплодие).
Второй по частоте жалобой является нарушение менструального цикла. Нарушение менструальной функции возможно с момента менархе или возникает позднее.
При двуручном гинекологическом исследовании муцинозная цистаденома определяется кзади от матки, имеет бугристую поверхность, неравномерную, чаще тугоэластическую консистенцию, округлую форму, ограниченную подвижность, диаметр от 9 до 20 см и более, чувствительна при пальпации. Муцинозная опухоль нередко большая (гигантская цистаденома - 30 см и более), выполняет весь малый таз и брюшную полость. Гинекологическое исследование при этом затруднено, тело матки и коллатеральные придатки дифференцировать сложно.
Лечение муцинозной цистаденомы оперативное: удаление придатков пораженного яичника у пациенток репродуктивного возраста. В пре - и постменопаузальном периоде необходимо удаление придатков с обеих сторон вместе с маткой.
Небольшие муцинозные цистаденомы можно удалять с помощью хирургической лапароскопии с применением эвакуирующего мешочка. При больших опухолях необходимо предварительно эвакуировать содержимое электроотсосом через небольшое отверстие.
Независимо от морфологической принадлежности опухоли до окончания операции необходимо ее разрезать и осмотреть внутреннюю поверхность опухоли.
Показаны также ревизия органов брюшной полости (червеобразного отростка, желудка, кишечника, печени), осмотр и пальпация сальника, парааортальных лимфатических узлов, как и при опухолях всех видов.
Д). Пограничная муцинозная цистаденома потенциально злокачественная. Муцинозные опухоли этого типа имеют форму кист и по внешнему виду не имеют существенных отличий от простых цистаденом. Пограничные муцинозные цистаденомы представляют собой большие многокамерные образования с гладкой внутренней поверхностью и очагово-ушющенной капсулой. Эпителий, выстилающий пограничные цистаденомы, характеризуется полиморфизмом и гиперхроматозом, а также повышенной митотической активностью ядер. Пограничная муцинозная цистаденома отличается от муцинозного рака отсутствием инвазии опухолевого эпителия.
Муцинозная цистаденома имеет множественные перегородки толщиной 2-3 мм, часто на отдельных участках кистозных полостей. Взвесь визуализируется только в относительно больших образованиях. Муцинозная цистаденома чаще большая, диаметром до 30 см, почти всегда многокамерная, располагается в основном сбоку и сзади от матки, округлой или овоидной формы. В полости мелкодисперсная несмещаемая взвесь средней или высокой эхогенности. Содержимое некоторых камер может быть однородным.
Серозная аденофиброма (цистаденофиброма) встречается относительно редко, часто односторонняя, округлой или овоидной формы, диаметром до 10 см, плотной консистенции. На разрезе ткань узла серовато-белого цвета, плотная, волокнистого строения с мелкими полостями. Возможны грубососочковые разрастания. При микроскопическом исследовании эпителиальная выстилка железистых структур практически не отличается от выстилки других цилиоэпителиальных новообразований.
Серозная опухоль потенциально злокачественная.
Пограничная серозная опухоль имеет более адекватное название - серозная опухоль потенциально злокачественная. Морфологические разновидности серозных опухолей включают все вышеперечисленные формы серозных опухолей, так как возникают, как правило, из доброкачественных.
Муцинозные аденофибромы и цистаденофибромы - очень редкие разновидности муцинозных опухолей. Их структура сходна с серозными аденофибромами яичника, они отличаются только муцинозным эпителием.
Псевдомиксома яичника и брюшины.
Это редкая разновидность муцинозной опухоли, происходящая из муцинозных цистаденом, цистаденокарцином, а также из дивертикулов червеобразного отростка. Развитие псевдомиксомы связано либо с разрывом стенки муцинозной опухоли яичника, либо с прорастанием и пропитыванием всей толщи стенки камеры опухоли без видимого разрыва. В большинстве случаев заболевание наблюдается у женщин старше 50 лет. Характерных симптомов нет, до операции заболевание почти не диагностируется. По сути говорить о злокачественном или доброкачественном варианте псевдомиксом не следует, так как они всегда вторичны (инфильтративного или имплантационного генеза).
Распознавание псевдомиксомы до операции крайне затруднительно. Характерных клинических признаков, на основании которых можно было бы поставить диагноз, нет. Основная жалоба больных - боль внизу живота, чаще тупая, реже приступообразная.
Заболевание нередко начинается постепенно под видом хронического, рецидивирующего аппендицита или опухоли брюшной полости неопределенной локализации. Часто больные обращаются к врачу в связи с быстрым увеличением живота. Живот округлый, шарообразный, его форма не меняется при изменении положения тела больной. При перкуссии отмечается притупление перкуторного звука по всему животу, пальпаторно определяются тестоватость, характерный "коллоидный" треск или "хруст", поскольку коллоидные массы при псевдомиксоме не переливаются, как при асците. Разлитой реактивный перитонит формирует обширный спаечный процесс, нередко нарушая функции органов брюшной полости. Больные жалуются на потерю аппетита, метеоризм, диспепсические явления. Возможны формирование кишечных свищей, появление отеков, развитие кахексии, повышение температуры тела, изменение формулы крови. Смерть наступает вследствие нарастающей интоксикации и сердечно-сосудистой недостаточности.
При псевдомиксоме показана немедленная радикальная операция - резекция сальника и пристеночной брюшины с имплантантами, а также освобождение брюшной полости от студенистых масс. Объем хирургического вмешательства определяется состоянием больной и вовлечением в процесс органов брюшной полости. Несмотря на то, что практически полностью не удается освободить брюшную полость от студенистых масс, после операции иногда может наступить выздоровление. Даже в запущенных случаях заболевания следует попытаться оперировать, поскольку без оперативного вмешательства больные обречены.
Прогноз при псевдомиксоме неблагоприятный. Возможны частые рецидивы, при которых показано повторное оперативное вмешательство. Несмотря на морфологическую доброкачественность опухоли, больные умирают от прогрессирующего истощения, поскольку полностью освободить брюшную полость от излившихся студенистых масс не удается.
Читайте также:

