Можно ли рожать с раком прямой кишки

Рак и беременность – одна из наиболее сложных и противоречивых проблем в онкологии. Это касается как клинического проявления злокачественной опухоли на фоне беременности, так и беременности у больной, ранее перенесшей лечение по поводу опухоли. В обоих случаях теснейшим образом переплетаются медицинские, социальные и этические проблемы.
Ни отечественные, ни зарубежные литературные источники на эту эмоциональную, иногда трагическую тему не дают однозначных рекомендаций, более того, часто они противоречат друг другу. Причиной отсутствия убедительных научных данных является очевидная неэтичность проведения клинических исследований. Большинство публикаций по этой теме представлены в виде обзоров литературы или описаний отдельных случаев. Как же быть клиницисту, к которому обращается беременная женщина со злокачественной опухолью? Что отвечать молодой женщине, которая ранее получила радикальное лечение по поводу рака, не имеет признаков прогрессирования и хочет иметь ребенка? Каким может быть при этом риск рецидива заболевания, уродств развития у плода? Когда можно рекомендовать беременность?
Эпидемиология
Рак является второй причиной смерти женщин в возрасте 20-39 лет, при этом развитие злокачественной опухоли осложняет 1 из 1000 беременностей. Наиболее часто беременность сочетается с раком молочной железы, шейки матки, щитовидной железы, лимфомой, меланомой и лейкозом. При этом 15% беременностей завершаются спонтанным абортом 1.
В структуре онкологической заболеваемости среди женщин в 2014 году колоректальный рак (КРР) в Украине занимает III (ободочная кишка) и V (прямая кишка) места. По данным Национального канцер-регистра Украины, более 40% случаев КРР выявляются в III-IV стадии заболевания.
Среди больных раком толстой кишки число женщин превышает число мужчин. Средний возраст пациенток ко времени распознавания заболевания составляет 60 лет, а из числа заболевших всего 2,5-3,6% находятся в репродуктивном возрасте [3].
Колоректальный рак во время беременности встречается очень редко – в 0,002% случаев [4].
В литературе описано около 300 случаев сочетания КРР с беременностью. Средний возраст больных КРР, сочетающимся с беременностью, составляет 31 год (от 16 до 48 лет) [5].
Клиника
Клиническая картина КРР ничем не отличается у беременных. Нарушения моторно-эвакуаторной функции кишки (запоры, поносы), тошнота, потеря веса, изменение общего состояния, выделения с калом темной крови, слизи, болевой синдром в животе, прямой кишке – подобная симптоматика маскируется течением беременности и симптомами гестоза первой половины беременности.
Опухоль, поражая правый фланг, симптоматически развивается медленно, характерна пальпируемая опухоль и признаки анемии. При локализации опухоли в левом фланге толстой кишки часто развивается острая кишечная непроходимость.
Ректальное кровотечение, анемия, тошнота и рвота должны насторожить врача, их не следует сразу относить к проявлениям беременности.
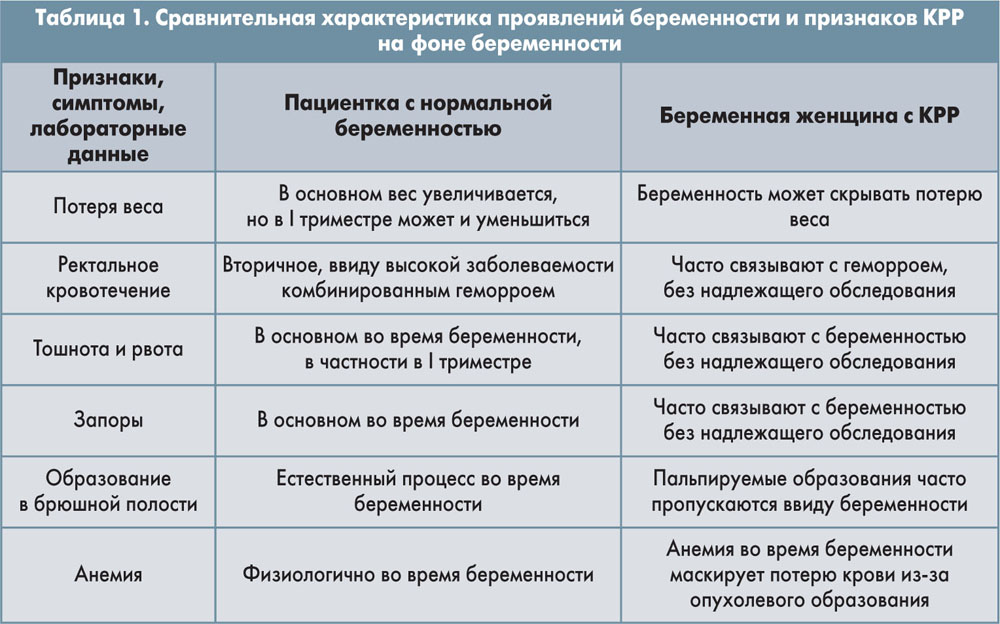
Врач любой специальности обязан быть настороженным к представленным в таблице 1 признакам.
Как результат редкости случаев и скрытого течения заболевания КРР у беременных диагностируется в 54,5% случаев только в III триместре и в раннем послеродовом периоде.
Диагноз реже ставится во II триместре беременности и только в 17% случаев в I триместре.
Из обзора 39 случаев КРР во время беременности, проведенного Бернштейном, видно, что основная группа впервые выявленных пациенток имеет уже II и выше стадию рака (Dukes class B и выше). Процентное соотношение случаев по стадиям выглядело так: Dukes class A – 0 (0%), Dukes class B – 16 (41%), Dukes class C – 17 (44%), Dukes class D – 6 (15%).
При III-IV стадии опухолевого процесса, развитии кишечной непроходимости, перфорации опухолью стенки кишки или уже на стадии метастатического процесса диагноз установлен у 59% беременных.
Таким образом, онкозапущенность на фоне беременности гораздо выше, чем у небеременных женщин. Ввиду вышесказанного обязательно нужно проводить лекции по онконастороженности врачей акушеров-гинекологов: тщательный сбор анамнеза с целью выявления факторов риска, физикальный осмотр (особенно области промежности, паховых областей), полное клиническое обследование.
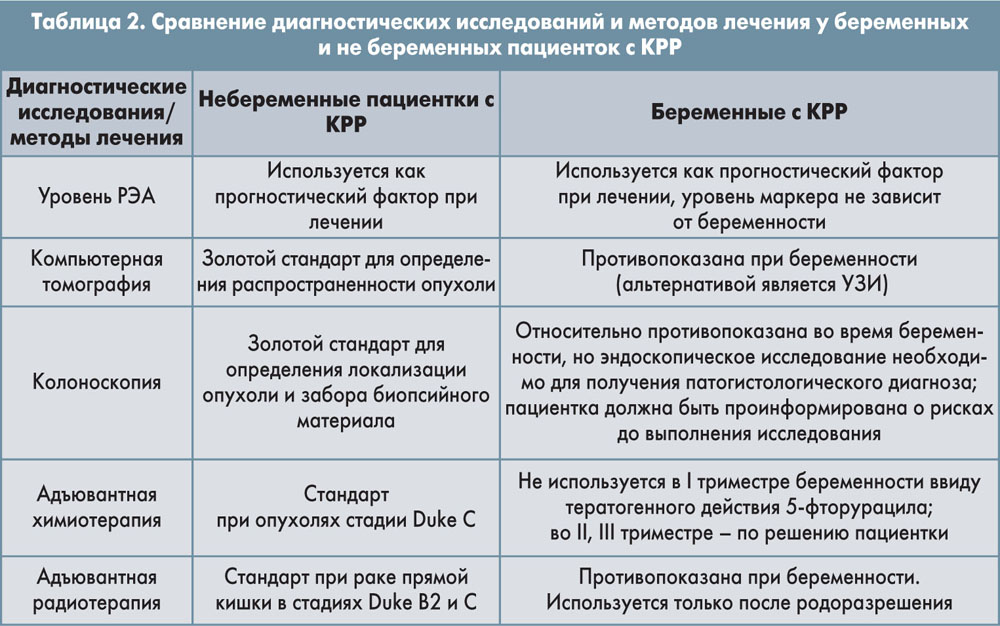
Диагностика
Диагностика КРР у беременной женщины включает 5 основных компонентов:
1) сбор анамнеза;
2) физикальный осмотр (с обязательным ректовагинальным осмотром);
3) эндоскопическое исследование с биопсией из опухолевого образования;
4) определение сывороточного ракового эмбрионального антигена – РЭА (прогностическое значение);
5) визуализация органов брюшной полости (определение распространенности процесса).
Как известно, КРР встречается чаще у людей старше 50 лет. У женщин детородного возраста в основном выявляют наследственный неполипозный КРР, семейный полипоз или диффузный полипоз толстой кишки, аденому толстой кишки, неспецифический язвенный колит и болезнь Крона. С целью диагностики КРР обязательным является ректовагинальный осмотр беременной. Пальцевое исследование прямой кишки должно проводиться в положении на боку, в коленно-локтевом положении и на корточках.
Необходимо учитывать, что в 80% случаев рак прямой кишки, особенно в I триместре беременности, можно выявить на ранних стадиях методом пальцевого ректального исследования.
Применение гемокульт-теста (выявление скрытой крови в кале) является первичным скрининговым методом для групп риска, при положительном результате необходимо выполнять фиброколоноскопию (ФКС). Колоноскопия с биопсией из опухолевого образования является золотым стандартом диагностики КРР. Но во время беременности есть относительные противопоказания. Возможны следующие пагубные воздействия: отслойка плаценты от механического давления на матку, вторичная травма плода ввиду материнской гипотонии и гипоксии [7, 8]. Обязательным является проведение беседы с беременной по поводу данной процедуры с указанием рисков и пользы. В целях безопасности рекомендуется проводить ФКС без наркоза, но с кардиомониторингом сердечной деятельности плода.
Канцерогенез КРР во время беременности недостаточно изучен ввиду этико-деонтологических проблем. Однако опубликовано несколько исследований, в которых описано, что раковые клетки во время беременности имеют рецепторы ER (эстрогенов) и PgR (прогестерона). Джилхуд в своем исследовании получил 42,8% PgR-положительных результатов в опухолях толстой и прямой кишки, что могло бы объяснить позднюю выявляемость КРР во время беременности. Но в недавнем исследовании, проведенном Слэттери (n=156), всего у одной пациентки были найдены PgR в опухоли толстой кишки, и ни в одном случае не обнаружены ER [9].
Таким образом, результаты по поводу гормонположительных опухолей очень противоречивы.
РЭА является неспецифическим маркером и не может быть использован как скрининг-тест. Показатель РЭА может быть неспецифически повышен при беременности. Повторное определение РЭА должно выполняться только для выявления динамики опухолевого процесса [10]. Определение других стандартных маркеров при КРР не имеет клинического значения.
Проведение компьютерной томографии во время беременности, особенно в I триместре, категорически противопоказано ввиду тератогенного действия [11, 12].
Для оценки распространения КРР и метастазирования у беременных используется рентгенологическое обследование органов грудной полости, УЗИ органов малого таза и брюшной полости или трансректальное УЗИ, а также МРТ (ограниченно) [13, 14].
Лечение
Стандартных схем родоразрешения и лечебной тактики при столь сложной клинической ситуации не существует. Принимая во внимание неблагоприятное влияние беременности на клиническое течение КРР, необходимо убедить женщину в целесообразности начать лечение с момента диагностирования рака, а беременность, особенно в I и II триместрах, лучше прервать; наличие низкодифференцированного рака в связи с крайне неблагоприятным прогнозом для матери и плода является показанием для прерывания беременности на любом сроке и начала незамедлительного лечения [15, 16].
Тактика лечения КРР определяется гестационным возрастом плода, стадией опухоли и наличием показаний к неотложной или плановой оперативной помощи.
В первой половине беременности (до 20-й недели) даже при жизнеспособном плоде при выявлении КРР клиницист обязан рекомендовать прерывание беременности и удаление опухоли. При выявлении опухоли во второй половине беременности (после 20-й недели) рекомендовано родоразрешение в 32-34 недели с последующим плановым оперативным лечением по стандартам ESMO.
Гистерэктомию нужно выполнять, если опухоль распространяется на матку и угрожает жизни матери и плода. Однако мать должна быть обязательно проинформирована о всех последствиях такой тактики лечения. Согласие матери необходимо задокументировать в письменном виде [17].
Важно отметить, что довольно часто у беременных при КРР выявляются метастазы в яичники (25%) по сравнению с небеременными – 3-8%, а выживаемость у беременных составляет всего 3-12 мес [1, 5, 6].
Многие авторы рекомендуют двустороннюю сальпингоовариэктомию вместе с удалением опухоли. Даже в таком случае обязательным является разрешение матери 19.
Однако данная операция привела к увеличению самопроизвольных абортов, особенно в I триместре беременности. Несбит и соавт. рекомендуют производить вместе с удалением опухоли двустороннюю клиновидную биопсию яичников с экспресс исследованием материала с последующим решением вопроса о их удалении (при вовлечении в процесс). Сохраненные яичники с морфологически подтвержденным отсутствием метастазов могут дать шанс женщине на суррогатное материнство [22].
Химиотерапия локализованной формы КРР (Dukes C), выявленной во II-III триместре беременности, после хирургического этапа лечения обычно откладывается до послеродового периода.
На фоне беременности применение 5-фторурацила и его производных, антрациклинов или платиносодержащей химиотерапии как в адъювантном режиме, так и с паллиативной целью, может назначаться только после I триместра с относительным риском для плода с низким весом [23, 24, 25]. Нет доступных данных о безопасности использования иринотекана, оксалиплатина, цетуксимаба или бевацизумаба на фоне беременности [24].
Лучевая терапия имеет очень важное значение при опухолях прямой кишки стадий Duke B2, C. Данный метод лечения у беременных с КРР рекомендован к применению только в послеродовом периоде, так как плод не защищен от лучей [23, 26, 27].
Выводы
Беременные женщины с раком ободочной и прямой кишки в целом имеют неблагоприятный прогноз. Чан в своей статье сообщает о 42 случаях КРР у беременных. 23 (56%) из этих пациенток умерли еще до публикации статьи. Медиана выживаемости не превышала 5 месяцев. Только одна больная с опухолью ободочной кишки прожила 3,5 года, но у нее было несколько рецидивов опухоли после оперативного лечения. Ни одна пациентка не прожила более 5 лет [28].
Таким образом, принятие решений по затронутым выше вопросам должно быть коллегиальным – с обязательным привлечением хирурга-онколога, акушера-гинеколога, радиолога, химиотерапевта, морфолога и педиатра. Диагностическую и лечебную тактику необходимо обязательно детально обсудить с пациенткой и членами ее семьи.
Литература
1. Pentheroudakis G. Pavlidis Cancer and pregnancy: Poemamagna, not anymore // European journal of cancer. – 2006. – Vol. 42. – issue 2. – P. 126-140.
2. Koren G., Lishner M., Santiago S. (2005) The Motherisk Guide to Cancer in Pregnancy and Lactation (Second edition). Toronto, Canada. Motherisk program.
3. Curado M.P., Edwards B., Shin H.R., Ferlay J., Heanue M., Boyle P., Storm H. Cancer incidence in Five Continents // IARC. Scientific Publication. – Lyon. – 2007. – Vol. IX. – № 160. – 897 p.
4. Girard R.M., Lamarche J., Baillot R. Carcinoma of the colon associated with pregnancy: report of a case. Dis Colon Rectum. 1981; 24: 473-475.
5.Bernstein M.A., Madoff R.D., Caushaj P.F. Colon and rectal cancer in pregnancy // Diseases of the Colon & Rectum. – 1993. – Vol. 36. – P. 172-178.
6. Вишневская Е.Е. Рак и беременность. – Минск: Вышэйшая школа, 2000. – 319 с.
7. Cappell M.S. Gastrointestinal endoscopy in high risk patients. Dig Dis.1996: 14; 228-244.
8. Melmed A.D. Anesthesia principles and techniques in pregnancy. In: Cherr S.T., Merkatz I.R., eds. Complications of Pregnancy: Medical, Surgical, Gynecologic, Psychosocial, and Perinatal. 4th ed. Baltimore, Md: Williams and Wilkins; 1991.
9. Slattery M.L., Samowitz W.S., Holden J.A. Estrogen and progesterone receptors in colon tumors. Am J ClinPathol. 2000: 113; 364-368.
10. Fletcher R.H. Carcinoembryonic antigen. Ann Intern Med. 1986: 104; 66-73.4
11. Brent R.L. Radiation teratogenesis. Teratology. 1980: 21; 281-298.
12. Brent R.L. The effect of embryonic and fetal exposure to x-ray, microwaves, and ultrasound: counseling the pregnant and nonpregnant patient about these risks. Semin Oncol. 1989: 16; 347-368.
13. Lees W.R. Ultrasound of liver and spleen. In: Sutton D., Isherwood I., Forbes W. et al., eds. A Textbook of Radiology and Imaging. 5th ed. Edinburgh, NY: Churchill Livingstone; 1993.
14. Nies C., Leppek R., Sitter H. et al. Prospective evaluation of different diagnostic techniques for the detection of liver metastases at time of primary resection of colorectal carcinoma. Eur J Surg. 1996: 162; 811-816.
15. Добродеев А.Ю. Беременность и рак желудочно-кишечного тракта // Сибирский онкологический журнал. – 2003. – № 3. – С. 37-39.
16. Chan Y.M., Ngai S.W., Lao T.T. Colon cancer in pregnancy: a case report // The Journal of Reproductive Medicine. – 1999 – Vol. 44. – P. 733-736.
17. Walsh C., Fazio V.W. Cancer of the colon, rectum, and anus during pregnancy: the surgeon’s perspective. GastroenterolClin North Am. 1998: 27; 257-267.
18. Knoepp L.F. Jr, Ray J.E., Overby I. Ovarian metastases from colorectal carcinoma. Dis Colon Rectum. 1973: 16; 305-311.
19. Mason M.H. 3rd, Kovalcik P.J. Ovarian metastases from colon carcinoma. J SurgOncol. 1981: 17; 33-38.
20. Pitluk H., Poticha S.M. Carcinoma of the colon and rectum in patients less than 40 years of age. Surg Gynecol Obstet. 1983: 157; 335-337.
21. Recalde M., Holyoke E.D., Elias E.G. Carcinoma of the colon, rectum and anal canal in young patients. Surg Gynecol Obstet. 1974: 139; 909-913. Clinics of North America. – 1998. – Vol. 27. – P. 257-267.
22. Nesbitt J.C., Moise K.J., Sawyers J.L. Colorectal carcinoma in pregnancy. Arch Surg. 1985; 120: 636-640.
23. Cappell M.S. Colon cancer during pregnancy // Gastroenterology Clinics of North America. – 2003. – Vol. 32. – P. 341-385.
24. Cardonick E., Iacobucci A. Use of chemotherapy during human pregnancy // The Lancet Oncology. – 2004. – Vol. 5. – P. 283-291.
25. Janne P.A., Rodriguez-Thompson D., Metcalf D.R. et al. Chemotherapy for a patient with advanced non small cell lung cancer during pregnancy: a case report and review of chemotherapy treatment during pregnancy // Oncology. – 2001. Vol. 61(3). – P. 175-183.
26. Kal H.B., Struikmans H. Radiotherapy during pregnancy: fact and fiction // The Lancet Oncology. – 2005. – Vol. 6. – Iss.5 – P. 328-333.
27. Weisz B., Meirow D., Schiff E. et al. Impact and treatment of cancer during pregnancy // Expert Review of Anticancer Therapy. – 2004. – Vol. 4. – P. 889-902.
28. Chan Y.M., Ngai S.W., Lao T.T. Colon cancer in pregnancy: a case report. J Reprod Med. 1999: 44; 733-736.
СТАТТІ ЗА ТЕМОЮ Онкологія та гематологія
Здебільшого коронавірусна хвороба – 2019 (COVID‑19) зумовлює інфекційне ураження дихальних шляхів. Однак у частини пацієнтів захворювання прогресує та має тяжчий перебіг, що характеризується лихоманкою, стійкою до протизапальної терапії, гострим ушкодженням легень із розвитком гострого респіраторного дистрес-синдрому, шоковим станом і мультиорганною дисфункцією, котра асоціюється зі значним ризиком смерті [1]. У багатьох пацієнтів із тяжким перебігом COVID‑19 присутні порушення коагуляції, що імітують інші системні коагулопатії, пов’язані з тяжкими інфекціями, такі як синдром дисемінованого внутрішньосудинного згортання (ДВЗ‑синдром) або тромботична мікроангіопатія, але COVID‑19 має відмінні риси [2].
Виникнення хвороби, зумовленої коронавірусом 2019 (COVID‑19), спричинило глобальну надзвичайну ситуацію в системі охорони здоров’я. У грудні 2019 р. спалах респіраторного захворювання, спричинений новим коронавірусом, вперше був виявлений у Китаї і відтоді поширився на понад 150 країн [1]. Інфекція отримала назву тяжкого гострого респіраторного синдрому коронавірусу‑2 (SARS-CoV‑2). .
Рак стравоходу (РС) – одне з 10 найпоширеніших онкологічних захворювань у світі та шоста за частотою причина смерті від раку [1]. Ендоскопічна резекція слизової оболонки (ЕМR) та ендоскопічна підслизова дисекція (ESD) є ендоскопічними техніками лікування РС, що демонструють хороші результати [3]. .
Клінічні настанови Європейського товариства медичної онкології щодо діагностики, лікування та подальшого спостереження пацієнтів.
В последние десятилетия заболеваемость колоректальным раком выросла в разы. Если сравнивать ситуацию с 60-ми гг. прошлого века, то рак прямой кишки тогда составлял 1,2 % от всех злокачественных опухолей, рак ободочной кишки – 1,8 %. В 2017 г. статистика выглядит уже так: 5,2 % и 7,3 %, соответственно.
На днях в Пермском краевом онкологическом диспансере 74-летней пациентке сделали лапароскопическую операцию по удалению большой правосторонней опухоли кишечника. На хирургическое вмешательство, которое транслировали на экране в 3D-изображении, пригласили не только врачей-онкологов, но и журналистов.
Где чаще болеют?
Результат питания деликатесами – это частые запоры. И лечение недуга – одна из проблем современного здравоохранения. Это становится настолько актуальным, что в странах, где хорошо развит туризм, уже учитывают этот факт. В отелях гостям на завтрак обязательно предлагают распаренный чернослив, курагу, инжир.

Факторы риска
Запоры являются основным из факторов риска онкологических заболеваний. Если кишечник опорожняется ежедневно и своевременно, то канцерогенные газы и каловые массы не успевают активно воздействовать на его слизистую оболочку. А в случае запоров концентрация и время воздействия шлаков на слизистую толстой и прямой кишки увеличивается.
Ещё один фактор риска рака кишечника – хронические колиты, когда воспалительный процесс проявляется сменой запоров и поносов. Человек испытывает дискомфорт и болевые ощущения в животе, у него нередки вздутия и бурления. Есть случаи, когда повышается температура.
Ещё к группе риска относятся те, у кого есть наследственное заболевание – семейный полипоз. Ведь злокачественная опухоль может развиться и из полипа. Если у кого-то из родных заболевание было, нелишним будет обратиться к врачу и пройти плановое обследование.
Мужская или женская проблема?
Исходя из опыта, злокачественная опухоль кишечника чаще встречается у женщин, чем у мужчин. Несмотря на то что женщины внимательнее следят за здоровьем, обнаружить рак прямой и ободочной кишки на ранних стадиях удаётся нечасто. И это общая проблема выявления онкологических заболеваний: на ранних стадиях они протекают бессимптомно. Поэтому многие пациенты приходят к врачам в лучшем случае на второй, а иногда и на третьей стадии рака.
Немалый процент заболевших обращается лишь тогда, когда у них обнаруживают четвёртую стадию болезни. Человек идёт к медикам по другой проблеме. Его беспокоят сильные боли в печени или непрекращающийся кашель, а обследование обнаруживает у него метастазы в лёгких и печени.
Врачи начинают искать первопричину и нередко обнаруживают рак толстой и прямой кишки. Когда начинают подробно расспрашивать пациента о самочувствии, выясняют, что проблемы были давным-давно, но с обращением к доктору он тянул до последнего.
Выявить рак на ранних стадиях, говорят медики, нередко можно в ходе обычной диспансеризации в поликлинике, ведь в общий осмотр обязательно входит пальцевое обследование прямой кишки. Другое дело, что пациенты сами нередко отказываются от проведения такой диагностики.
Какие симптомы должны насторожить?
Признаков колоректального рака немного, но если они есть, то стоит своевременно записаться к врачу.
Что должно насторожить? Для рака правой половины ободочной кишки характерно необоснованное повышение температуры. Она может подняться и держаться несколько дней, потом становится нормальной, а через какое-то время ситуация снова повторяется.

Следующие симптомы – это ложные позывы, когда после опорожнения кишечника нет ощущения, что он пустой. Также пациента могут беспокоить точечные боли в правой половине живота. Это проявление развившегося воспаления на фоне злокачественной опухоли. Бывает, что опухоль справа иногда может прощупать и сам пациент, и врач.
При раке правой стороны кишечника не бывает непроходимости, пациента беспокоят ноющие боли, а при раке левой стороны, к сожалению, может развиться острая кишечная непроходимость. С резкой острой приступообразной болью люди попадают в экстренные хирургические отделения, и уже на операции у них обнаруживают опухоль.
Что делает врач?
Прежде всего узкий специалист-онколог проведёт пальцевое исследование прямой кишки. Это исключит геморрой и наличие полипов. Дальше он сам будет выстраивать методику обследования и лечения. Чаще, чтобы подтвердить диагноз, назначают обычное для таких заболеваний обследование – ректоскопию и колоноскопию.

Многих волнует вопрос: как быстро развивается рак прямой кишки? По мнению врачей-онкологов, все злокачественные опухоли развиваются от трёх до десяти лет до начала клинических проявлений. Поэтому любому заболеванию, когда его выявят, будет минимум три года. А вот за сколько времени процесс разовьётся от первой до четвёртой стадии, вам не скажет ни один врач. В этом вопросе всё индивидуально и зависит от уровня злокачественности опухоли, иммунитета человека и от множества других показателей.
Как проводят операцию?
Эндоскопические (через прокол) операции по удалению рака прямой кишки – более щадящие. Они позволяют пациенту быстрее покинуть хирургическое отделение и начать лечение, которое назначил врач. Однако эндоскопические операции делают в Пермском крае не так часто, как полостные.
В ряде случаев у прооперированных пациентов случаются рецидивы. Пусковым механизмом проявления метастазов могут стать стрессовые ситуации, которые происходят с человеком: тяжело заболел гриппом, потерял близкого человека, уволили с работы, ограбили. В такой период у человека снижается уровень иммунного ответа и иммунной защиты, и раковые клетки начинают быстрее размножаться и проявляться как отдалённые метастазы.
От 50 до 60 % прооперированных больных колоректальным раком первой-третьей стадии переживают пятилетний рубеж. Статистика такова: если рак прямой кишки удалили на первой стадии – то более 80 % пациентов живут дольше пяти лет, на второй – 70 %, на третьей – 50 % и ниже.
Если говорить о профилактике рака, то всем кажется: не ешь одного, не пей другого, и будет тебе счастье. Однако первичной профилактики в онкологии не существует. Тем более от рака нельзя поставить прививку, как, например, от гриппа или кори. Однако прислушаться к организму и своевременно обратиться к врачам при перечисленных выше симптомах вам обязательно стоит!

- Группа особого риска: причины рака прямой кишки
- Полипы кишечника
- Стадии рака прямой кишки
- Чем может проявляться рак прямой кишки?
- Метастазы при раке прямой кишки
- Симптомы рака прямой кишки
- Диагностика рака прямой кишки
- Лечится ли рак прямой кишки?
- Варианты лечения рака прямой кишки на разных стадиях
- Профилактика рака прямой кишки
- Продолжительность жизни
- Цены на лечение рака прямой кишки
Группа особого риска: причины рака прямой кишки
В большинстве экономически развитых стран, за исключением Японии, рак прямой кишки — один из самых частых типов рака, встречающийся и у мужчин, и у женщин. Статистически достоверна взаимосвязь частоты развития рака прямой кишки и большого количества употребляемых в пищу мяса и животных жиров, дефицита в рационе питания грубой клетчатки и пищевых волокон, а также малоподвижного образа жизни. Рак прямой кишки занимает стабильное 3-е место в структуре заболеваемости злокачественными новообразованиями органов желудочно-кишечного тракта, составляет 45-55% среди новообразований кишечника.
К предраковым заболеваниям прямой кишки относят хронические воспалительные заболевания толстого кишечника: хронический проктит, хронический неспецифический язвенный проктосигмоидит, болезнь Крона.
Полипы кишечника
К заболеваниям с наиболее высокой онкогенностью относят полипоз кишечника из-за высокой частоты малигнизации (озлокачествления). Трансформация в рак происходит как при одиночных полипах в прямой кишке, так и при наличии множественных очагов. Особенно это касается случаев наследственного полипоза в семье.
В соответствии с классификацией Всемирной Организации Здравоохранения, аденомы кишки делятся на три разновидности: тубулярные, ворсинчато-тубулярные и ворсинчатые. Важную роль имеет первичная гистологическая диагностика биопсии полипов, полученной в ходе колоноскопии: например, ворсинчатые аденомы малигнизируются в 35-40% случаев, а в случае трубчатых аденом риск озлокачествления ниже - до 2-6%. Риск озлокачествления увеличивается в зависимости от размеров аденомы, особенно если ее диаметр более 1 см.

Когда опухоль прорастает в подслизистую основу, такой рак уже считается инвазивным, он может распространяться в лимфатические узлы и давать отдаленные метастазы.
Стадии рака прямой кишки
Опухоли прямой кишки классифицируются в соответствии с общепринятой системой TNM, в которой учитываются характеристики первичной опухоли (T), наличие очагов поражения в регионарных лимфатических узлах (N) и отдаленных метастазов (M).
Буква T может иметь индексы is, 1, 2, 3 и 4. Tis – опухоль, которая находится в пределах поверхностного слоя слизистой оболочки, не распространяется в лимфатические узлы и не метастазирует. T4 – рак, который пророс через всю толщу стенки прямой кишки и распространился в соседние органы.
Буква N может иметь индексы 0, 1 и 2. N0 – опухолевых очагов в регионарных лимфоузлах нет. N1 – очаги в 1–3 регионарных лимфоузлах или поражение брыжейки. N2 – очаги более чем в трех регионарных лимфатических узлах.
Буква M может иметь индексы 0 или 1. M0 – отдаленные метастазы отсутствуют. M1a – отдаленные метастазы в одном органе. M1b – отдаленные метастазы в двух и более органах, либо опухолевое поражение брюшины .
В зависимости от этих характеристик, выделяют пять стадий:
Чем может проявляться рак прямой кишки?
Прямая кишка (лат. rectum) — это конечный участок толстого кишечника длиной около 14-18 см, в котором заканчиваются пищеварительные процессы и происходит формирование каловых масс. Прямая кишка состоит из нескольких анатомических участков, имеющих различное эмбриональное происхождение и гистологическое строение , что обуславливает существенные различия в характере течения рака прямой кишки в зависимости от уровня её поражения.
Прямая кишка делится на 3 части:
- анальную (промежностную), длиной 2,5 – 3,0 см, в которой расположены мышцы-сфинктеры, управляющие процессом дефекации,
- среднюю – ампулярную, длиной 8,0-9,0 см, в которой происходит всасывание жидкой части пищевого комка и формируются каловые массы,
- надампулярную, покрытую брюшиной, длиною около 4,0-5,0 см.
Злокачественные новообразования прямой кишки чаще всего локализуются в ампулярном отделе (до 80 % случаев), реже всего - в аноректальном отделе (5-8 %).
В ампулярном и надампулярном отделах прямой кишки, покрытом однослойным железистым эпителием, чаще наблюдается железистый рак - аденокарцинома, солидный рак, перстневидно-клеточный, смешанный, скирр. В целом аденокарцинома составляет 96% от всех случаев колоректального рака. Эта опухоль развивается из железистых клеток слизистой оболочки, которые продуцируют слизь. Чаще всего, употребляя термин "колоректальный рак", врачи имеют в виду именно аденокарциному.
Аноректальный отдел прямой кишки, выстланный многослойным плоским неороговевающим эпителием, чаще поражает плоскоклеточный рак и меланома. Плоскоклеточный рак составляет около 90% злокачественных опухолей аноректального отдела.
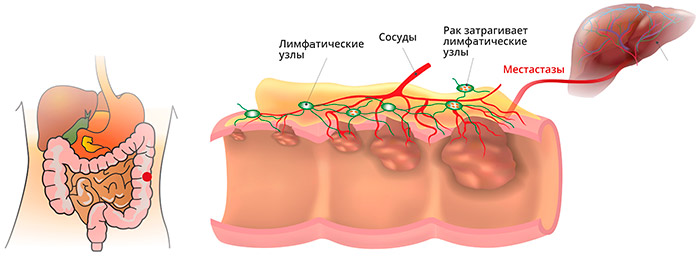
Метастазы при раке прямой кишки
Анатомические особенности прямой кишки, ее кровоснабжения и лимфооттока, определяют и характер преимущественного распространения метастазов:

Симптомы рака прямой кишки
- Первыми признаками рака прямой кишки при большинстве локализаций являются нарушения стула в виде хронических запоров и поносов, ощущения неполноценной дефекации, ложные позывы к ней (тенезмы), выделения из анального канала (слизь, кровь, гной).
- Кроме того, у большинства пациентов рано появляется болезненность при дефекации, обусловленная прорастанием опухолью стенок кишки и нарушением функции соответствующих нервов.
- При поражении мышц, формирующих анальные сфинктеры , развивается недержание кала и газов.
- Боли являются первым признаком рака прямой кишки только при раке аноректальной зоны c вовлечением в опухолевый процесс сфинктера прямой кишки. Характер боли при раке прямой кишки на ранних стадиях эпизодический, далее она может стать постоянной.
- При растущих в просвет кишки (экзофитных) и блюдцеобразных опухолях, опухолях-язвах первыми проявлениями онкологического заболевания может стать кровотечение или воспалительный процесс. Кровотечение отмечается у 75-90 % больных раком прямой кишки чаще всего в виде примеси крови в кале.
- Вместе с кровью на поздних стадиях рака могут выделяться слизь и гной.
- Ухудшение общего самочувствия (общая слабость, быстрая утомляемость, анемия, похудение, бледность кожных покровов), обусловленное длительной хронической кровопотерей и опухолевой интоксикацией, характерно для поздних стадий злокачественных образований прямой кишки.
Диагностика рака прямой кишки
Основу диагностики рака прямой кишки составляют эндоскопические методики и биопсия. Опухоль можно выявить с помощью проктоскопа – специального инструмента с миниатюрной видеокамерой, который вводят в прямую кишку. При этом врач может увидеть новообразование, определить его размеры, положение, оценить, насколько близко оно расположено по отношению к сфинктеру.
Колоноскопия позволяет оценить состояние не только прямой, но и всей толстой кишки. При этом через задний проход вводят колоноскоп – инструмент в виде тонкой длинной гибкой трубки с видеокамерой. Его проводят через всю толстую кишку, осматривая ее слизистую оболочку. Колоноскопия – безболезненная процедура, во время нее пациент находится в состоянии медикаментозного сна.

Во время эндоскопии проводят биопсию: врач получает фрагмент патологически измененного участка слизистой оболочки и отправляет в лабораторию для цитологического, гистологического исследования.
Для оценки стадии рака прямой кишки и поиска метастазов применяют УЗИ брюшной полости, рентгенографию грудной клетки, МРТ, компьютерную томографию, ПЭТ-сканирование. Трансректальное УЗИ проводят с помощью специального ультразвукового датчика, который вводят в прямую кишку. Исследование помогает оценить, насколько опухоль распространилась в окружающие ткани за пределами кишки.
Лечится ли рак прямой кишки?
В соответствии с международными протоколами по результатам диагностического обследования определяется распространенность рака прямой кишки. При этом в дополнение к международной классификации TNM, часто применяют разделение рака на 1-4-ю стадии, а также классификацию Дюка, учитывается гистологическое строение опухоли, степень дифференцировки и особенности метастазирования в зависимости от расположения в прямой кишке, наличие осложнений.
Правильно поставленный диагноз стадии опухолевого процесса при раке прямой кишки позволяет выбрать наиболее рациональную схему лечения с учетом международных руководств, включив в нее хирургическую операцию, лучевую терапию, химиотерапию и терапию таргетными препаратами.
Варианты лечения рака прямой кишки на разных стадиях
На выбор тактики лечения при раке прямой кишки влияют разные факторы, но ведущее значение имеет стадия опухоли.
На 0 и I стадии обычно показано только хирургическое вмешательство. Иногда можно ограничиться удалением полипа – полипэктомией. В других случаях выполняют трансанальную резекцию прямой кишки, низкую переднюю резекцию, проктэктомию с коло-анальным анастомозом, абдоминально-промежностную резекцию. Если операция не может быть проведена из-за слабого здоровья пациента, применяют лучевую терапию,
На II стадии хирургическое лечение сочетают с химиотерапией и лучевой терапией. Наиболее распространенная схема выглядит следующим образом:
- На начальном этапе пациент получает курс химиотерапии (обычно 5-фторурацил или капецитабин) в сочетании с лучевой терапией. Это помогает уменьшить размеры опухоли и облегчить ее удаление.>
- Затем выполняется хирургическое вмешательство. Обычно это низкая передняя резекция, проктэктомия с коло-анальным анастомозом или абдоминально-промежностная резекция – в зависимости от локализации опухоли.
- После операции снова проводится курс химиотерапии, как правило, в течение 6 месяцев. Применяют разные комбинации препаратов: FOLFOX, CAPEOx, 5-фторурацил + лейковорин или только капецитабин.
На III стадии схема лечения будет выглядеть аналогичным образом, но объем хирургического вмешательства будет больше, так как в процесс вовлечены регионарные лимфатические узлы.
На IV стадии тактика зависит от количества метастазов. Иногда они единичные, и их можно удалить, как и первичную опухоль. Операцию дополняют химиотерапией и лучевой терапией. Для борьбы с очагами в печени может быть применена внутриартериальная химиотерапия, когда раствор лекарственного препарата вводят непосредственно в артерию, питающую опухоль.
Если метастазов много, удалить их хирургическим путем невозможно. В таких случаях бывают показаны лишь паллиативные операции, например, для восстановления проходимости кишки, если ее просвет заблокирован опухолью. Основным же методом лечения является применение химиопрепаратов и таргетных препаратов. Врачи в Европейской клиники подбирают лечение в соответствии с международными протоколами и особенностями злокачественной опухоли у конкретного больного.
Профилактика рака прямой кишки
Хотя защититься от рака прямой кишки, как и от других онкологических заболеваний, на 100% невозможно, некоторые меры помогают снизить риски:
- Ешьте больше овощей и фруктов, сократите в рационе количество жирного мяса.
- Откажитесь от алкоголя и курения.
- Регулярно занимайтесь спортом.
- Некоторые исследования показали, что защититься от колоректального рака помогает витамин D. Но прежде чем принимать его, нужно проконсультироваться с врачом.
- Если в вашей семье часто были случаи рака прямой кишки, вам стоит проконсультироваться с клиническим генетиком.
- Если у вас диагностировали наследственное заболевание, которое приводит к образованию полипов и злокачественных опухолей кишечника, вам нужно регулярно проходить колоноскопию. Запись на консультацию круглосуточно
Читайте также: