Можно ли при раке прямой кишки обойтись без колостомы
Единственный реальный вариант избавления от злокачественной опухоли – хирургическая операция. После удаления рака в прямой или нисходящей ободочной кишке на передней брюшной стенке будет сформирован противоестественный задний проход: жизнь с колостомой потребует от человека терпения, наличия определенных знаний и соблюдения правил питания, благодаря которым можно сохранить привычный повседневный комфорт.
Колостома – это выведенная в левый бок кишка
Колостома – что это такое
Противоестественный задний проход (колостома) – это выведенная в бок кишка, по которой из пищеварительной системы наружу отделяются каловые массы. Из-за отсутствия сфинктера человек со стомой не может регулировать стул, поэтому оптимальным является использование специальных калоприемников. Благодаря этим приспособлениям, пациент после хирургической операции по удалению опухоли из ободочной или прямой кишки может создать достаточный комфорт жизни. Важно правильно питаться и уметь ухаживать за противоестественным задним проходом, чтобы не провоцировать осложнения и создать условия для выздоровления.
Опухоль в кишечнике – показания для выведения колостомы
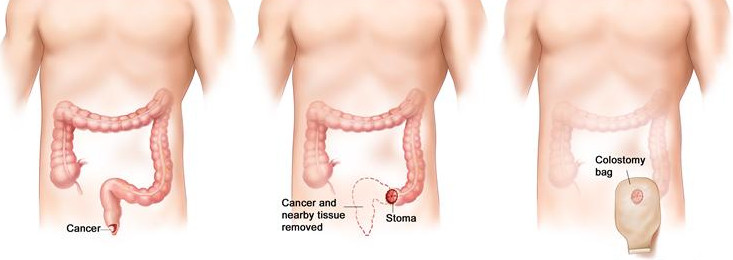
Наиболее частая причина для выведения противоестественного заднего прохода – колоректальный рак. Во время хирургической операции врач должен полностью удалить пораженные опухолью ткани, чтобы создать условия для гарантированного избавления от онкологии. К основным показаниям для стомирования относятся:
- рак прямой кишки;
- опухоль в толстом кишечнике (нисходящая ободочная и сигмовидная кишка);
- экстренная операция на фоне кишечной непроходимости;
- критическое состояние пациента, когда нельзя выполнять пластическую часть операции;
- рецидив запущенной формы опухоли любого из органов малого таза (анус, матка, мочевой пузырь);
- гнойные опухоли с высоким риском воспаления брюшины (перитонит);
- тяжелые травмы внутренних органов.
В каждом конкретном случае врач индивидуально принимает решение о наложении колостомы, исходя из состояния пациента, технических особенностей операции и стадии онкологического процесса.
Схематичное изображение выведенной колостомы
Жизнь с колостомой: принципы питания
Многое придется изменить после операции по поводу онкологии кишечника. Жизнь с колостомой предполагает коррекцию питания, основными принципами которой являются:
- Регулярность;
- Осторожность;
- Постепенность;
- Умеренность.
В первые дни после хирургического вмешательства надо будет полностью отказаться от пищи. Через 2-3 дня голод заменит специальная диета, состоящая из жидких бульонов, морсов и каш. Постепенно можно будет вернуться к нормальному питанию, но следует строго следить за регулярностью приема пищи (небольшими порциями 4-8 раз в сутки через равные промежутки времени). Осторожность предполагает полный отказ от газообразующих продуктов:
- черные сорта хлеба;
- виноград;
- любой вид капусты;
- чеснок, лук и пряности;
- яйцо;
- газированные напитки.
Важно постепенно вводить в рацион пищевые продукты, строго и аккуратно отмечая реакцию кишечника на питание. И не забываем об умеренности – любой вариант переедания станет разрушительным событием для оперированного кишечника.
Использование калоприемников значительно облегчает уход за стомой
Уход за колостомой
В больнице помогут ухаживать за противоестественным задним проходом, но дома надо будет все делать самостоятельно. Жизнь с колостомой – это ежедневный контроль за состоянием кожи вокруг стомы и своевременная смена калоприемника. В первое время опорожнение кишечника может происходить неожиданно и многократно, но при соблюдении принципов питания можно добиться однократного отхождения каловых масс в определенное время суток. Важнейшими правилами правильного ухода за стомой являются:
- регулярная смена калоприемника;
- строгое соблюдение принципов гигиены;
- обязательная обработка кожи вокруг колостомы;
- защита кожных покровов от действия каловых масс;
- правильное наложение, прикрепление и своевременное удаление калоприемника.
Для обработки кожных покровов используются обычные гигиенические процедуры (обмыть чистой водой с мылом) в сочетании с нанесением защитного крема или лекарственных средств, рекомендованных доктором. Важно замечать на коже воспалительные изменения или аллергические реакции, при наличии которых надо будет проводить дополнительные лечебные процедуры.
Коррекция психоэмоциональных проблем
Жизнь с колостомой – это хроническая стрессовая ситуация для любого человека, связанная со следующими страхами:
- Прямая кишка на животе – это навсегда (при создании условий врач восстановит проходимость кишечника);
- От меня неприятно пахнет (при соблюдении правил по уходу за колостомой запаха не будет);
- Я – неполноценный человек, который не может контролировать отхождение кала (при правильном питании этой проблемы не будет);
- Много времени в течение дня придется тратить на уход за стомой (с опытом процедура по смене калоприемника станет быстрой и привычной);
- Наличие ануса в боку разрушит личную и интимную жизнь (для умного, любящего и внимательного партнера стома не будет помехой).
Важна психологическая поддержка со стороны медицинского персонала и родственников. Жизнь с колостомой после радикальной операции при раке прямой кишки может быть комфортной и спокойной, особенно если результатом хирургической операции станет полное избавление от раковой опухоли.
На сегодняшний день практическая хирургия достигла огромных успехов благодаря повышению квалификации врачей, использованию современного оборудования и инструментов, применения новых лекарственных препаратов. Однако при определенных нарушениях и больших объемах операций по-прежнему остается необходимым создание искусственных условий для выведения наружу содержимого кишечника — формирование кишечной стомы. В этой статье мы поговорим от том, что такое кишечная стома, каким пациентам требуется ее выведение, что делать, чтобы вернуться к нормальной жизни.

- Особенности кишечной стомы
- Показания к операции
- Разновидности колостом
- Осложнения кишечной стомы
- Закрытие колостомы: ход операции
- Кишечная стома: уход
- Питание при стоме
- Используемые источники литературы
- Врачи, которые выполняют операцию - колостомия
Особенности кишечной стомы
Кишечная стома — это искусственно сформированное соединение участка кишечника и кожной поверхности. Выделяют два основных вида: илеостому и колостому. Понять, чем отличается илеостома от колостомы очень просто: первая формируется из петли тонкого кишечника, тогда как для колостомии используется фрагмент толстого кишечника. [1] Выведение производится лапаротомически, под общей анестезией.
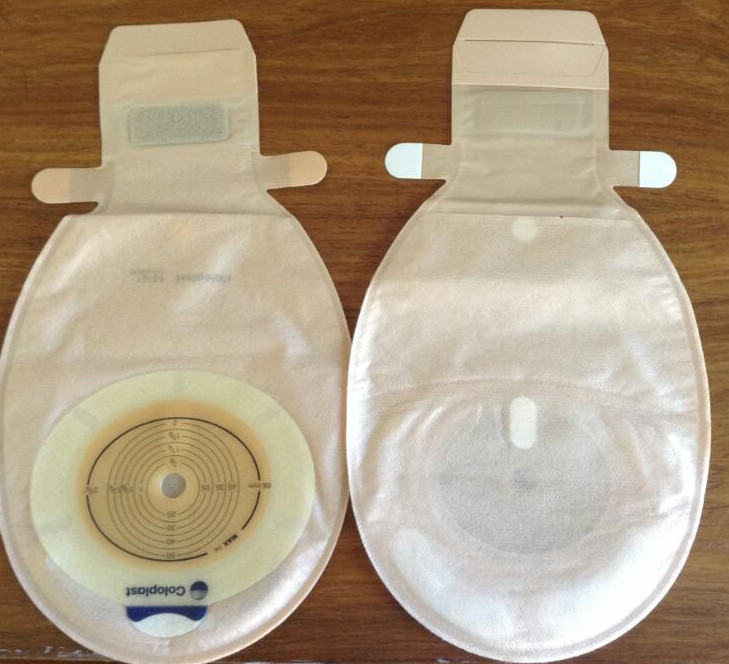
Поскольку в стоме отсутствует мышечный сфинктер, после ее выведения пациент не ощущает позывов и не контролирует процесс опорожнения, а кал и кишечные газы выделяются спонтанно. Содержимое кишечника собирается в герметичный, запахонепроницаемый мешок, называемый калоприемником. Калоприемники также предназначены для защиты окружающей стому кожи. Эти мешки бывают одноразовыми и многоразовыми, не заметны под одеждой и не причиняют дискомфорта.
Показания к операции
В большинстве случаев колостомия, другими словами, создание искусственного заднего прохода, назначается при онкозаболеваниях толстого кишечника. Процедура показана не всем пациентам, перенесшим операции по поводу этих заболеваний: при построении тактики лечения учитываются такие факторы, как локализация и размер новообразования, степень поражения близлежащих тканей, общее состояние больного.
Колостомия также проводится при следующих патологиях:
- полипоз толстого кишечника;
- травмы толстой кишки;
- врожденные нарушения строения и функционирования кишечника;
- неспецифический язвенный колит;
- кишечная непроходимость;
- острый дивертикулит; [2]
- болезнь Крона.
Также операция показана при неудовлетворительном для проведения сложной операции состоянии участка кишечника, высоком риске развития осложнений при прохождении каловых масс. Кроме того, во многих случаях врачи сталкиваются с тяжелым состоянием поступившего в стационар пациента, для облегчения которого и спасения жизни больного необходимо выведение кишечной стомы.
Разновидности колостом

Колостомы различаются в зависимости от некоторых факторов. Так, по количеству выведенных наружу концов кишки выделяют такие виды колостомии: [3]
- двуствольная — колостома выводится наружу таким образом, что остается два отверстия, одно из которых предназначено для выведения каловых масс, а второе используется для введения лекарственных препаратов и вывода образующейся в кишечнике слизи;
- одноствольная — на брюшной стенке делается только один разрез.
Колостомы могут быть плоскими (практически не выступают над кожной поверхностью) и выступающими (края выведенной кишки находятся на несколько сантиметров выше).
Также стомы различаются по времени, на которое установлены:
- временные — выводятся на определенный период времени, требующийся для возобновления способности кишечника выполнять свои функции; [4]
- постоянные — показаны для предотвращения развития непроходимости кишечника, при неоперабельном колоректальном раке, при расположении новообразования в непосредственной близости от анального отверстия или вовлечении сфинктера в злокачественный процесс. [5]
Осложнения кишечной стомы
Успешное проведение операции выведения стомы требует от хирурга высокой квалификции и опыта, однако мастерство врача еще не гарантирует положительного результата. Не менее важно соблюдение определенных правил в послеоперационный период, поскольку именно в это время существует большая вероятность развития осложнений.
К наиболее распространенным серьезным осложнениям относятся: [9]
- перистомальный дерматит — проявляется в раздражении окружающих стому кожных покровов: гиперемия, появление мокнущих язвочек и трещин, ощущения боли, и жжения. Причиной этого нарушения является негативное воздействие на кожу резко щелочного содержимого кишечника, плохо подобранный калоприемник. Кроме того, дерматит может развиваться при повышенной чувствительности кожи к средствам, предназначенным для ухода за стомой;
- кровотечение из стомы — обычно причиной этого нарушения является травмирование слизистой кишечника при неправильном уходе. Обычно кровь вскоре перестает выделяться без специального лечения, однако продолжительные кровотечения служат поводом для немедленного обращения к врачу;
- гнойное воспаление окружающих стому тканей;
- некроз соседних со стомой тканей;
- сужение (стеноз) стомы — в норме в стому должен свободно проходить палец, однако вследствие рубцевания или протекания воспалительного процесса просвет кишки может сужаться вплоть до невозможности дефекации. До того момента, пока сузившаяся кишечная стома не мешает выведению кала и не причиняет пациенту болезненных ощущений, стеноз рассматривается как норма. Если больной начинает испытывать дискомфорт, он должен без промедления проинформировать об этом своего врача, который решит, требуется ли операция по расширению просвета стомы;
- втянутось стомы (ретракция) — перемещение отверстия стомы ниже уровня поверхности кожи, необходимо использовать специальные калоприемники специфические средства для ухода;
- выпадение стомы (пролапс) — если стома выступает над кожей на несколько сантиметров, это обычно не причиняет пациенту неудобств и не нарушает функционирования самой стомы. При выпадении большего отрезка кишки нарушается выведение содержимого кишечника, усложняется уход, возможно ущемление кишки. Выпадение усиливается, когда пациент стоит, кашляет или прилагает какие-либо физические усилия. Требуется консультация врача;
- гипергрануляция в зоне стомы — напоминающие полипы, кровоточащие образования часто возникают при регулярных дерматитах.
Закрытие колостомы: ход операции
Закрытие колостомы показано после снятия патологического состояния нижнего пораженного отдела кишечника, потребовавшего ее выведения. Обычно это происходит спустя 4-6 месяцев после проведения первого оперативного вмешательства. В этом случае временные рамки могут меняться в зависимости от состояния пациента.
Операция по закрытию стомы является одной из самых сложных в проктологии и требует удовлетворительного состояния пациента и высокой квалификации хирурга. [7] Процедура проводится лапаротомическим или, при возможности, лапароскопическим способом, под общей анестезией.
При принятии решения о проведении этой процедуры, учитывают:
- прогноз продолжительности жизни у онкобольных;
- целостность анального сфинктера;
- отсутствие патологий (опухоли, стриктуры, воспаления, последствия облучения);
- отсутствие тяжелых сопутствующих нарушений;
- опыт хирурга.
При этом пациент должен быть подробно информирован о сложности этой хирургической процедуры, риске развития послеоперационных осложнений, ожидаемых результатах операции.
Кишечная стома: уход
Для предупреждения возникновения осложнений следует соблюдать некоторые правила ухода за стомой. Если пациент должным образом следит за стомой, она не причиняет ему дискомфорта и не обращает внимания окружающих. [8]
Нельзя забывать, что по окончании дефекации необходимо удалить остатки каловых масс туалетной бумагой или чистой бумажной салфеткой, саму стому промыть теплой кипяченой водой и обработать увлажняющим кремом.
Очень часто пациенты задаются вопросом, как жить с колостомой? На самом деле, выведения стомы и жизни с ней не стоит опасаться. Спустя достаточно непродолжительное время после проведения операции можно вернуться к большинству привычных действий, восстановить работоспособность, вести активную жизнь. [9] При соблюдении правил безопасности таким пациентам даже не запрещается купаться в обычных водоемах. Правда, онкобольным нельзя находиться на открытом солнце и перегреваться. Также позволены интимные контакты, причем отмечается, что пациенты с колостомой могут страдать только от психологического, но никак не от физиологического, ослабления потенции.
Питание при стоме
После выведения стомы пациенту важно придерживаться определенной, щадящей диеты. В послеоперационный период рацион должен быть сбалансированным и разнообразным, богатым витаминами и минеральными соединениями. Постепенно в диету вводятся новые продукты и со временем питание стомированного больного мало чем отличается от обычного здорового питания. [10]
Необходимо придерживаться дробного питания: пища должна приниматься регулярно и малыми порциями. Пищу нужно тщательно и долго пережевывать.
Важно помнить, какие продукты обладают закрепляющим эффектом, а какие, наоборот, действуют как слабительное:
- закрепляющий эффект — макаронные изделия, выпечка из пшеничной муки, рис, картофель сваренные вкрутую яйца, груши;
- слабительный эффект — молоко и кисломолочные продукты, свежие фрукты и овощи (сливы, яблоки, свекла, шпинат и др.);
- повышенное газообразование — белокочанная капуста, бобовые.
Рак прямой кишки – распространенное онкологическое заболевание. Точных причин роста заболеваемости ученые не называют, но обращают внимание, что.
. в группе риска находится население экономически развитых стран и жители больших городов. Среди основных причин, ведущих к заболеванию, статисты и онкологи выделяют два главных фактора: характер питания и наследственность.
Что вызывает рак прямой кишки
При наличии в семье родственников в разных поколениях с онкологическим заболеванием прямой кишки говорят о наследственной предрасположенности к колоректальному раку. Но неправильное питание и наличие хронических болезней конечных отделов кишечника даже без отягощенной наследственности могут стать причиной появления злокачественной опухоли.
Пищевой рацион, бедный клетчаткой, но с избытком красного мяса, животных жиров, жареного, мучного и сладкого приводит к накоплению в кишечнике жирных кислот, превращающихся в канцерогены. Малоподвижный и сидячий образ жизни в свою очередь способствует застою крови в венах таза и приводит к нарушению функций слизистой оболочки прямой кишки. В толстом кишечнике возникают хронические воспалительные процессы, провоцируя мутации клеток.
Что такое рак прямой кишки?
Рак прямой кишки – это злокачественное новообразование, развивающееся в слизистой оболочке конечной части сегмента толстой кишки, заканчивающейся анусом. Опухоль развивается, расширяет свои границы на слизистой и со временем выходит за ее пределы.
Появляются вторичные патологические очаги (метастазы), которые в первую очередь поражают лимфоузлы и органы малого таза, и постепенно распространяются по всему организму. Раковая опухоль в прямой кишке может также развиваться на фоне предраковых заболеваний: полипов, трещин, свищей, проктитов.
Как начинается рак прямой кишки
Первые признаки рака прямой кишки проявляются нарушением стула в виде запоров или диареи, дискомфортом, ощущением тяжести, состоянием слабости. С увеличением размеров опухоли появляются небольшие кровотечения, которые нередко принимаются пациентом за геморроидальные, а появившиеся боли он относит на обострившиеся проблемы с печенью и желчным пузырем.
Постоянный дискомфорт, боли, ложные частые позывы к дефекации вынуждают его посетить вначале гастроэнтеролога или проктолога, и если у доктора возникает подозрение на рак, то пациента перенаправляют к онкологу. К онкологу-колопроктологу больной чаще всего попадает через 3-5 месяцев от начала проявления заболевания.
Как определяют рак прямой кишки
Современная онкология имеет высокотехнологичную аппаратуру и позволяет выявить заболевание на любой стадии развития:
- пальцевое исследование позволяет оценить состояние почти половины длины прямой кишки и выявить опухоль у 90% больных с онкологией нижних отделов;
- при выявлении скрытой крови в анализах кала и мочи назначается дальнейшее гистологическое и цитологическое исследование, УЗИ, МРТ, биопсия;
- проводится анализ на онкомаркеры, общий, клинический и биохимический анализы крови.
Онкомаркеры – это белки, которые вырабатываются злокачественными образованиями в процессе их жизнедеятельности. Наибольшая их концентрация в крови, по увеличенному количеству этих своеобразных меток можно выявить участок кишечника с онкологией.
Для этого используют специфические маркеры – СА 242, РЭА и неспецифические – АФП.
Стадии рака прямой кишки
Раковая опухоль прямой кишки развивается медленно, на протяжении нескольких лет, чаще всего бессимптомно на первых порах, и проходит 4 стадии развития:
- 1 степень – опухоль размером до 2 см, близлежащие ткани воспаляются, но метастазов нет.
- 2 степень – размер опухоли до 5 см, метастазы или отсутствуют, или одиночные, появляется болевой синдром.
- 3 степень – опухоль больше 5 см, уже проросла сквозь все слои кишечной стенки и дала множественные метастазы в прилежащие лимфоузлы, слабость, потеря веса.
- 4 степень – метастазы в брюшной полости, печени, легких, позвоночнике, головном мозге, сама опухоль начинает распадаться.
Можно ли обойтись без операции при раке прямой кишки?
Рак прямой кишки может быть излечен только оперативным путем, его также нельзя вылечить народными средствами. Хирургическая операция является основным методом лечения рака толстой и прямой кишки.
Лучевая терапия и химиотерапия используются как дополнение к хирургическому лечению, и имеют второстепенное значение в комплексном лечении. Но, чем раньше диагностирована опухоль, и чем выше она расположена, тем проще операция, лучше результаты и полнее реабилитация.
Сложные операции с удалением прямой кишки, анального канала и мышц сфинктера требуют формирования у пациента постоянной колостомы на передней брюшной стенке. К ней крепится калоприемник, который надо периодически заменять по утрам или перед сном. За стомой и кожей вокруг отверстия нужно тщательно ухаживать, чтобы не было раздражения.
Сколько живут после операции
Прогноз продолжительности жизни после удаления опухоли на прямой кишке будет зависеть от стадии онкологического поражения, возраста и характера проведенного лечения. Недуг, выявленный на 1-2 этапе поражения, и операция на ранних стадиях, дают хирургу возможность удалить опухоль и первые незначительные метастазы, не затрагивающие жизненно важные органы. В этих случаях 65-85 % молодых пациентов выздоравливают полностью, а остальные имеют от 2 до 5 лет полноценной жизни.
Резко снижается вероятность появления рецидива рака по прошествии 5 лет после операции, поэтому этот период считается критическим. При поражении более 5 лимфатических узлов или при метастазах в соседних органах, в тканях печени и легких шансов продлить больному жизнь очень мало. В этих случаях не доживают до года.
Послеоперационный восстановительный период также занимает важное место в выживаемости пациента. В краткие сроки нужно восстановить организм больного после хирургического вмешательства и химиотерапии с помощью лечебного питания, и не допустить рецидивов заболевания.
Как предотвратить рак прямой кишки
Хорошей профилактикой рака прямой кишки служит правильное питание: употребление продуктов, богатых клетчаткой, овощей и фруктов, каш из злаков, орехов, которые способствуют эффективному очищению кишечника, до 2 литров чистой питьевой воды в день. Кроме этого следует придерживаться следующих правил:
- нужно своевременно лечить предраковые заболевания, которые вызывают воспаление толстой кишки – болезнь Крона.
- не допускать появления запоров, исключить из питания фаст-фуды;
- не контактировать с вредными химическими веществами;
- при отягощенной наследственности необходимо проводить периодические обследования на предмет опухоли в прямой кишке.
После 40 лет рекомендуется проходить скрининг
Во всем мире онкологи отмечают возрастание частоты заболеваний раком прямой кишки, а с возрастом человека риск заболеть увеличивается. С целью своевременной диагностики рака Американское общество рака и Национальный раковый институт США рекомендуют населению всех стран проходить скрининг на рак прямой кишки по следующей методике:
- ежегодно проводить пальцевое исследование прямой кишки лицам старше 40 лет;
- ежегодно выполнять тест на определение скрытой крови в стуле лицам старше 50 лет;
- каждые 3-5 лет проводить фиброколоноскопию лицам старше 50 лет.
В Украине с учетом повышенной радиологической ситуацией фиброколоноскопию нужно проводить каждые 2 года.
Провести диагностику, чтобы заблаговременно выявить заболевание, может каждый житель Украины. Для этого нужно записаться на обследование к проктологу в своем городе.
Запомните! Своевременно диагностированный рак поддается результативному лечению.
Пищеварительная система образуется из тонкого кишечника и толстого кишечника, который представляет собой длинную трубку, в которую входит ободочная кишка и последняя часть кишечника – прямая кишка. Длина толстого кишечника составляет приблизительно 1,% метра. Прямая кишка – это последняя часть пищеварительной системы, которая образует собой расширение толстого кишечника, длиной в среднем в 15 см.
Аденокарцинома прямой кишки, которая называется раком прямой кишки, начинается с клеток в районе прямой кишки. По мере увеличения количества клеток, они распределяются по кругу в виде кольца, вокруг прямой кишки. Если будет поставлен диагноз на ранней стадии, то раковые клетки можно определить только строго в пределах прямой кишки. Однако если диагностика заболевания будет задержана, то рак может распространиться в ближайшие органы, в лимфатические железы и, посредством кровообращения, перейти на печень, легкие и другие органы.
Наряду с тем, что рак прямой кишки очень похож по своим характеристикам с раком толстого кишечника, но он отличается тем, что после операции у него есть возможность местного возобновления, если опухоль охватывает все переплетения кишечника и/или если были затронуты соседние лимфатические железы, поэтому лечение отличается от тех методов, которые применяются при раке толстого кишечника. Причиной тому служит то, что как и в толстом кишечнике, отсутствует мембрана, покрывающая внешнюю поверхность как сероза, и лимфоток гораздо более насыщенный, по сравнению с толстым кишечником.
Кроме того, из-за операции, при которой будет удаляться опухоль, расположенная в средней-нижней зоне прямой кишки, больной может столкнуться с потерей ануса и с необходимостью носить с собой колостому на протяжении всей жизни. Поэтому лучевая терапия и химиотерапия (неоадъювантная терапия), которые будут применяться при борьбе с раком прямой кишки перед операцией данной группы больных, смогут увеличить защиту анального отверстия, снизить вероятность ношения при себе специальной емкости (колостомы); кроме того, лучевая терапия, которая проводится до операции, не приведет к побочным явлениям, которые усиливаются у больных при применении после хирургического вмешательства.
Очень важно после постановки диагноза у больного раком прямой кишки произвести комплексную оценку, выяснить, может ли проводиться лечение перед хирургическим вмешательством для того, чтобы максимально снизить вероятность потери анального отверстия. После тщательной визуализации такого рода больных ситуацию должны оценить вместе и радиолог, и хирург, и медицинский онколог и лучевой онколог; эти специалисты должны вместе разработать конечный план лечения.
Приблизительно 30% всех видов рака толстого кишечника занимает рак прямой кишки. Кроме того, рак прямой кишки, по сравнению с другими опухолями в толстом кишечнике, с точки зрения лечения отличается. Стадии рака прямой кишки классифицируются в виде ранней локальной (региональной), локальной продвинутой и метастатической (в случае, когда рак распространяется в дальние зоны организма).
Хирургическое вмешательство при раке прямой кишки и онкологическое лечение (химиотерапия и лучевая терапия) могут изменяться, в зависимости от стадии заболевания и места расположения опухоли. Операция при заболевании на ранней стадии является основным методом лечения. Прямая кишка, грубо говоря, состоит из трех частей, и исследуется в виде первой, средней и последней зоны прямой кишки. Метод хирургического вмешательства при этом виде рака является ключевым, но в некоторых случаях ему не отдают первое место в последовательности лечения. В случае, если опухоль достигла определенных размеров, то есть если опухоль достигла стадии, которую мы называем локальной продвинутой стадией, или если опухоль расположилась в средней-конечной части прямой кишки, то для того, чтобы не потерять анальное отверстие, в первую очередь операции не отдается предпочтение.
Часть опухолей прямой кишки может выйти за пределы петель кишечника, продвигаться до ближайших тканей и/или распространяться в лимфатические узлы вокруг кишечника. В таком случае заболевание классифицируется в качестве рака прямой кишки на локальной продвинутой стадии (локальная продвинутая стадия рака).
Метод хирургического вмешательства, который применяется при опухолях, расположенных в конечной части прямой кишки и/или в самом конце средней части прямой кишки, требует удаления прямой кишки и мышц, которые отвечают за выведение кала, которые мы называем анальным отверстием. Такая операция завершается необходимостью ношения колостома (прикрепление емкости для сбора кала, которая крепится к животу). Это всегда крайне нежелательно для самого больного и его родных, и доставляет большое дискомфорт и переживания.
Когда перед нами предстает больной раком прямой кишки, мы можем выявить наличие распространения заболевания в другие органы, например, в печень, посредством метода ПЭТ-КТ. В то же время, если отсутствуют метастазы в дальние зоны, в добавление к ПЭТ-КТ может также проводиться МРТ зоны прямой кишки, чтобы понять, на каком уровне опухоль охватила петли кишечника, перешла ли опухоль на лимфатические узлы, а также чтобы увидеть место расположения опухоли. На все эти вопросы мы можем получить ответ посредством ПЭТ-КТ и МРТ.
В обоих случаях, указанных выше, неправильным будет начинать лечение с проведения операции, и для таких больных проведение операции напрямую без первостепенных методов (неоадъювантная химиотерапия/лучевая терапия) принесет неблагоприятные результаты.
В свете данных, которые были получены за последние годы, актуальным лечением рака прямой кишки является, прежде всего, химиотерапия и лучевая терапия, которые проводятся перед операцией по удалению опухоли, которая расположена в средней-последней части прямой кишки, при локальном продвинутом виде рака. Для всех больных после завершения химио- и лучевой терапии в зоне опухоли выполняется операция, если это возможно, хирург старается сохранить анальное отверстие; если же сохранить анальное отверстие оказывается невозможным, то открывается колостома, и опухоль удаляется в безопасных пределах. За последние годы специалисты стали изучать необходимость применения метода хирургического вмешательства после проведения неоадъювантной терапии (химиотерапии). Потому что у 30-40% этих больных последовала полная реакция на лечение и опухоль исчезла.
Таким образом, становится очевидной необходимость изучения реальной целесообразности проведения операции для больных, у которых полностью исчезла опухоль или последовала полная реакция организма на лечение, что было доказано посредством биопсии.
Читайте также:

