Микроскопия лимфомы внешний вид и микроскопия
В эту группу заболеваний входят лимфосаркома, грибовидный микоз, болезнь Сезари, ретикулосаркома, лимфогранулематоз (болезнь Ходжкина).
Лимфомы могут быть В-клеточного и Т-клеточного происхождения. На этом основана классификация лимфом, предложенная Люкез и Коллинз. Согласно этой классификации, В- клеточные лимфомы могут быть: мелкоклеточными (В), центроцитарными, иммунобластными (В), плазмолимфоцитарными, а Т-клеточные лимфомы - мелкоклеточными (Т), из лимфоцитов с перекрученными ядрами, иммунобластными (Т), а также представлены грибовидным микозом и болезнью Сезари. Кроме того, выделяют неклассифицируемые лимфомы. Из этой классификации следует, что мелкоклеточные и иммунобластные лимфомы могут происходить как из В-, так и из Т-клеток. Только из В-клеток развиваются центроцитарная и плазмолимфоцитарная лимфомы и только из Т-клеток - лимфома из лимфоцитов с перекрученными ядрами, грибовидный микоз и болезнь Сезари.
Патологическая анатомия.Каждая из лимфом имеет характерную морфологическую картину.
Лимфосаркома- злокачественная опухоль, возникающая из клеток лимфоцитарного ряда.
При этой опухоли поражаются лимфатические
узлы, причем чаще - медиастинальные и забрюшинные, реже - паховые и подмышечные. Возможно развитие опухоли в лимфатической ткани желудочно-кишечного тракта, селезенке и других органах. Вначале опухоль носит локальный, ограниченный характер. Лимфатические узлы резко увеличиваются, спаиваются между собой и образуют пакеты, которые сдавливают окружающие ткани. Узлы плотные, на разрезе серо-розовые, с участками некроза и
кровоизлияний. В дальнейшем происходит генерализация процесса, т.е. лимфогенное и гематогенное метастазирование с образованием множественных отсевов в лимфатических узлах, легких, коже, костях и других органах. В лимфатических узлах разрастаются опухолевые клетки типа В- или Т-лимфоцитов, пролимфоцитов, лимфобластов, иммунобластов.
На этом основании различают следующие гисто(цито)логические варианты лимфом: лимфоцитарную, пролимфоцитарную, лимфобластную, иммунобластную, лимфоплазмоцитарную, африканскую лимфому (опухоль
Беркитта). Опухоли, состоящие из зрелых лимфоцитов и пролимфоцитов, называют лимфоцитомами, из лимфобластов и иммунобластов - лимфосаркомами (Воробьев А.И., 1985).
Среди лимфосарком особого внимания заслуживает африканская лимфома, или опухоль Беркитта.
Грибовидный микоз- относительно доброкачественная Т-клеточная лимфома кожи, относится к так называемым лимфоматозам кожи. Множественные опухолевые узлы в коже состоят из пролиферирующих крупных клеток с большим числом митозов. В опухолевом инфильтрате находят также плазматические клетки, гистиоциты, эозинофилы, фибробласты. Узлы мягкой консистенции, выступают над поверхностью кожи, напоминая иногда форму гриба, имеют синюшную окраску, легко изъязвляются. Опухолевые узлы находят не только в коже, но и в слизистых оболочках, мышцах, внутренних органах. Ранее развитие опухоли связывали с инвазией мицелия грибов, отсюда и ошибочное название болезни.
Болезнь Сезари- Т-лимфоцитарная лимфома кожи с лейкемизацией; относится к лимфоматозам кожи. Поражение костного мозга, наличие
138. 
Африканская лимфома (опухоль Беркитта):
Рис.
опухолевых клеток в крови, наблюдающиеся при болезни Сезари, послужили основанием для отнесения ее в некоторых случаях к хроническому лимфолейкозу.
Лимфоцитарная инфильтрация кожи завершается формированием опухолевых узлов чаще на лице, спине, голенях. В опухолевом инфильтрате кожи, костном мозге и крови находят атипичные мононуклеарные клетки с серповидными ядрами - клетки Сезари. Возможна опухолевая инфильтрация лимфатических узлов, селезенки, печени, почек, но она никогда не бывает значительной.
Ретикулосаркома- злокачественная опухоль из ретикулярных клеток и гистиоцитов. Следует отметить, что морфологические критерии принадлежности опухолевых клеток к ретикулярным и гистиоцитам весьма ненадежны. Главным гистологическим отличием ретикулосаркомы от лимфосаркомы считают продукцию опухолевыми клетками ретикулярных волокон, которые оплетают клетки ретикулосаркомы.
Лимфогранулематоз (болезнь Ходжкина)- хроническое рецидивирующее, реже остро протекающее заболевание, при котором разрастание опухоли происходит преимущественно в лимфатических узлах.
Морфологически различают изолированный и генерализованный лимфогранулематоз.
При изолированном (локальном) лимфогранулематозе поражена одна группа лимфатических узлов. Чаще это шейные, медиа-
стинальные или забрюшинные, реже - подмышечные, паховые лимфатические узлы, которые увеличиваются в размерах и спаиваются между собой. Сначала они мягкие, сочные, серые или серо-розовые, на разрезе со стертым рисунком строения. В дальнейшем узлы становятся плотными, суховатыми, с участками некроза и склероза. Возможна первичная локализация опухоли не в лимфатических узлах, а в селезенке, печени, легких, желудке, коже.
При микроскопическом исследовании как в очагах первичной локализации опухоли (чаще в лимфатических узлах), так и в метастатических ее отсевах обнаруживают пролиферацию лимфоцитов, гистиоцитов, ретикулярных клеток, среди которых встречаются гигантские клетки, эозинофилы, плазматические клетки, нейтрофильные лейкоциты. Пролиферирующие полиморфные клеточные элементы образуют узелковые образования, подвергающиеся склерозу и некрозу, нередко казеозному (рис. 139). Наиболее характерным признаком для лимфогранулематоза считается пролиферация атипичных клеток, среди которых различают: 1) малые клетки Ходжкина (аналогичны лимфобластам); 2) одноядер-
139. 
Лимфогранулематоз:
Рис.
а - гранулематозные образования из полиморфных клеток в лимфатическом узле; б - некроз и разрастание грануляционной ткани с атипичными клетками
ные гигантские клетки, или большие клетки Ходжкина; 3) многоядерные клетки Рид- Березовского-Штернберга, которые обычно принимают гигантские размеры. Происхождение этих клеток, вероятно, лимфоцитарное, хотя нельзя исключить и макрофагальную их природу, так как в клетках обнаружены маркерные для макрофагов ферменты - кислая фосфатаза и неспецифическая эстераза.
Лимфогранулематозные очаги претерпевают определенную эволюцию, отражающую прогрессию опухоли, при этом клеточный состав очагов, естественно, меняется. Используя биопсию (чаще лимфатического узла), можно сопоставить гистологические и клинические особенности лимфогранулематоза. Такие сопоставления легли в основу современных клинико-морфологических классификаций лимфогранулематоза.
Клинико-морфологическая классификация. Выделяют 4 варианта (стадии) заболевания: 1) вариант с преобладанием лимфоидной ткани (лимфогистиоцитарный); 2) нодулярный (узловатый) склероз; 3) смешанноклеточный вариант; 4) вариант с подавлением лимфоидной ткани.
Вариант с преобладанием лимфоидной ткани характерен для ранней фазы болезни и локализованных ее форм. Он соответствует I-II стадии болезни. При микроскопическом исследовании находят лишь пролиферацию зрелых лимфоцитов и отчасти гистиоцитов, что ведет к стиранию рисунка лимфатического узла. При прогрессировании заболевания лимфогистиоцитарный вариант переходит в смешанно-клеточный.
Нодулярный (узловатый) склероз характерен для относительно доброкачественного течения болезни, причем первично процесс чаще локализуется в средостении. При микроскопическом исследовании обнаруживают разрастание фиброзной ткани, окружающей очаги клеточных скоплений, среди которых находят клетки Рид-Березовского-Штернберга, а по периферии - лимфоциты и другие клетки.
Смешанно-клеточный вариант отражает генерализацию болезни и соответствует II-III ее стадии. При микроскопическом исследовании выявляются характерные признаки: пролиферация лимфоидных элементов различной степени зрелости, гигантских клеток Ходжкина и Рид-Березовского- Штернберга; скопления лимфоцитов, эозинофилов, плазматических клеток, нейтрофильных лейкоцитов; очаги некроза и фиброза.
Вариант с подавлением (вытеснением) лимфоидной ткани встречается при неблагоприятном течении болезни. Он отражает генерализацию лимфогранулематоза. При этом в одних случаях отмечается диффузное разрастание соединительной ткани, среди волокон которой встречаются немногочисленные атипичные клетки, в других - лимфоидная ткань вытесняется атипичными клетками, среди которых преобладают клетки Ходжкина и гигантские клетки Рид-Березовского-Штернберга; склероз отсутствует. Вариант с вытеснением лимфоидной ткани крайне атипичными клетками получил название саркомы Ходжкина.
Таким образом, прогрессирование лимфогранулематоза морфологически выражается в последовательной смене трех его вариантов: с пре-
обладанием лимфоидной ткани, смешанно-клеточного и с подавлением лимфоидной ткани. Эти клинико-морфологические варианты могут быть рассмотрены как стадии лимфогранулематоза.
Существует четыре варианта ходжкинской лимфомы(лимфогранулематоза). В США чаще всего встречается вариант с нодулярным склерозом, при котором нормальная клеточная архитектура нарушается в результате фиброза. На фоне эозинофильного воспаления в большом количестве обнаруживаются лимфоидные клетки, среди которых определяются клетки Рид-Березовского-Штернберга и клетки Ходжкина (экспрессирующие CD30 и CD15, но не CD20). Лимфогистиоцитарный вариант характеризуется преобладанием лимфоцитов, количество клеток Рид-Березовского-Штернберга невелико.
В развивающихся странах преобладает смешанноклеточный вариант, который совмещает в себе характеристики первых двух. Вариант с подавлением лимфоидной ткани встречается в основном у пожилых пациентов, отмечается резкое снижение числа лимфоцитов и малое количество клеток Рид-Березовского-Штернберга на фоне фиброзного процесса. При нодулярном варианте с преобладанием лимфоцитов обнаруживается нодулярный тип роста клеток, фокальное замещение нормальной клеточной архитектуры, малое количество лимфоцитов или гистиоцитов, положительных на CD20, но отрицательных на CD30 и CD5. Клеток Рид-Березовского-Штернберга нет.
В-клеточная лимфома маргинальной зоны (MALT-лимфома) имеет низкую степень злокачественности, чаще встречается у взрослых, может возникать как в лимфатических узлах, так и экстранодально. При микроскопии определяются однородные мелкие моноклональные лимфоциты с измененными ядрами, низким числом митозов; преобладают В-лимфоциты (CD20-положительные с частой коэкспрессией CD43 и рестрикцией легких цепей иммуноглобулина).
Мелкоклеточная лимфоцитарная лимфома чаще всего встречается у лиц пожилого возраста, при микроскопии находят однородные мелкие лимфоциты с гиперхромированными ядрами с нечеткими контурами (экспрессируют CD20, CD23, CD5) с полным сглаживанием нормальной лимфоцитарной архитектуры. В редких центрах пролиферации обнаруживают пролимфоциты. Мантийноклеточная лимфома отличается агрессивным течением, при микроскопии обнаруживают однородные лимфоциты средних размеров с везикулярными, иногда базофильными ядрами и низкой митотической активностью (положительны на CD20, CD5 и циклин D1).
В странах Запада достаточно часто встречается фолликулярная лимфома, болеют преимущественно лица пожилого возраста. Характерно частичное или полное поражение лимфатического узла с фолликулярным или диффузным типом роста. При микроскопии определяются расщепленные клетки (экспрессирующие CD20, CD10, Bcl-2, Bcl-6), в зависимости от гистологического типа опухоли, способные быть мелкими или крупными. Диффузная В-крупноклеточная лимфома является наиболее часто встречающейся на Западе лимфомой, имеет высокую степень злокачественности. Возможно нодальное или экстранодальное расположение, определяются крупные В-лимфоциты (положительные на CD20, экспрессия CD 10 и Bcl-6 варьирует) с высокой митотической активностью и выраженным некрозом.
Лимфома Беркитта имеет высокую степень злокачественности, чаще этой В-клеточной лимфомой болеют лица молодого возраста.
Миелоидная саркома (экстрамедуллярная миелоидная опухоль) является тканевым аналогом хронического миелоидного лейкоза, когда циркулирующие злокачественные миелоидные клетки (CD13,CD15,CD33,CD43, CD117-положительные) формируют ткань опухоли. Экстранодальная NK/T-клеточная лимфома, назальный тип, и периферическая Т-клеточная лимфома являются наиболее частыми Т-клеточными лимфомами головы и шеи. Их отличает высокая степень злокачественности и отсутствие многих характерных антигенов в опухолевых лимфоцитах. Плазмоцитома развивается вследствие пролиферации атипичных плазмоцитов с повышенной митотической активностью.
Ключевые моменты:
• При подозрении на неходжкинскую лимфому для исследования биоптата должен использоваться метод проточной цитометрии. Напротив, если клинические данные говорят в пользу ходжкинской лимфомы, весь биоптат должен быть отправлен на морфологическое исследование.
• Тонкоигольная биопсия лимфоузлов позволяет с достаточной степенью точности предположить наличие лимфопролиферативного заболевания, при котором необходимо проведение операционной биопсии (золотого стандарта гистопатологической диагностики заболеваний лимфоидной ткани).



Синдром Сезари
Синдром Сезари — редкий и своеобразный вариант Т-клеточной лимфомы кожи, протекающий с универсальной эритродермией, генерализованной лимфаденопатией, появлением в крови и в коже атипичных лимфоцитов — клеток Сезари. Синонимы: болезнь Сезари, ретикулярная эритродермия.
Эпидемиология
Мужчины болеют чаще.
Синдром Сезари чаще возникает de novo , реже — развивается на фоне грибовидного микоза.
Выраженный генерализованный зуд.
Физикальное исследование
Испуг, возбуждение, краснота создают впечатление интоксикации.
Ладони и подошвы Ороговение.
Дифференциальный диагноз
Т-клеточный лейкоз-лимфома взрослых (см. с. 548), эксфолиативная эритродермия (см. с. 290, у некоторых больных эксфолиатив-ной эритродермией в крови появляются клетки Сезари).
Дополнительные исследования
• Локализация изменений — эпидермис и дерма. Патологический процесс — пролиферация. В верхних слоях дермы — плотные инфильтраты из лимфоцитов, гистиоцитов и клеток Сезари (как при электронной, так и при световой микроскопии клетки Сезари очень похожи на клетки Лутцнера и отличаются от них лишь большими размерами). В эпидермисе — микроабсцессы Потрие, содержащие клетки Сезари и лимфоциты.
• В лимфоузлах — неспецифическая воспалительная реакция (дерматопатический лимфаденит) или диффузная инфильтрация клетками Сезари, которая полностью стирает нормальную структуру лимфоид-ной ткани. В пораженных внутренних органах — инфильтраты того же клеточного состава, что и в коже.
• Клетки Сезари не служат патогномонич-ным признаком синдрома Сезари, поскольку они иногда появляются при экс-фолиативной эритродермии другой этиологии (например, при красном плоском лишае).
• Иммуногистохимия и иммунофенотипи-рование с помощью проточной цитомет-рии: клетки Сезари несут маркер Т-лим-фоцитов CD 4. Анализ перестроек генов, кодирующих рецепторы Т-лимфоцитов: подтверждает моноклональное происхождение опухолевых клеток.
Электронная микроскопия. Ядра клеток Сезари — неправильной формы, из-за глубоких инвагинаций ядерной оболочки кажутся изрезанными, расщепленными. Такие ядра называют церебриформными благодаря внешнему сходству с извилинами мозга.
Общий анализ крови
Лейкоцитоз (не у всех больных). Содержание клеток Сезари в лейкоконцентрате —
Сочетание трех признаков: эритродермия, генерализованная лимфаденопатия и большое число клеток Сезари в мазке лейкокон-центрата.
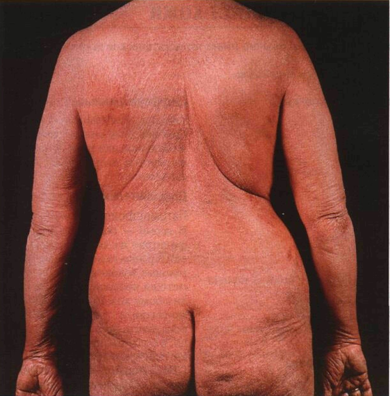
Рисунок 21 -8. Синдром Сезари. Универсальная эритродермия, шелушение, отек и утолщение кожи; ороговение ладоней. У больной — генерализованная лимфаденопатия, содержание клеток Сезари в лейкоконцентрате — 45%
Течение и прогноз
Без лечения болезнь неуклонно прогрессирует. Основная причина смерти — оппортунистические инфекции.
Эффективна не у всех больных.
PUVA -терапия, отдельно или в сочетании с ретиноидами (например, с изотретиноином внутрь), эффективна при эритродермии, но бессильна при поражении лимфоузлов. Современный и многообещающий метод лечения синдрома Сезари — экстракорпоральная фотохимиотерапия, однако точных данных об ее эффективности пока нет.
В-клеточная лимфома кожи
В-клеточная лимфома кожи обычно имеет метастатическое происхождение, но бывает и первичной.
Синоним : lymphoma cutis B-cellulare.
Эпидемиология и этиология
Мужчины болеют в 2 раза чаще.
Высыпания — узлы или бляшки — появляются внезапно, боли и зуда нет.
Нарушено, если в процесс вовлечены внутренние органы.
Физикальное исследование
Элементы сыпи. Бляшки и узлы с гладкой поверхностью (рис. 21-9 и 21-10), плотные на ощупь.
Цвет. Розовый, различные оттенки красного, цвет спелой сливы. Расположение. Одиночные или множественные элементы, локализованное или распространенное поражение кожи. Локализация асимметричная.
Пальпация. Плотные, безболезненные элементы. Расположены в коже или в подкожной клетчатке, спаяны с окружающими тканями.
Возможно поражение лимфоузлов и внутренних органов.
Дифференциальный диагноз
Узлы или опухолевидные образования Грибовидный микоз; лейкемиды; проказа; эозинофильная гранулема лица; инфекции, вызванные атипичными микобактериями; саркоидоз.
Дополнительные исследования
В дерме — очаговый или диффузный инфильтрат из лимфоцитов, отделенный от эпидермиса полоской неизмененных колла-геновых волокон. Иммуногистохимические методы позволяют отличить В-клеточную лимфому кожи от доброкачественной лим-фоплазии и грибовидного микоза, а также определить степень зрелости клеток опухоли. В большинстве случаев опухолевые клетки несут маркеры CD 19, CD 20, CD 22 или CD 28. Анализ перестроек генов, кодирующих тяжелые цепи иммуноглобулинов, подтверждает В-клеточную природу опухоли.
На ранних стадиях В-клеточная лимфома кожи может напоминать любое заболевание, которое сопровождается образованием узлов. Обследование должно быть направлено на поиски других признаков ге-мобластоза. Если таковые находят, необходимы пункция костного мозга, биопсия лимфоузлов и общий анализ крови.
При изолированном поражении кожи — рентгенотерапия или у-терапия, при поражении внутренних органов — химиотерапия.
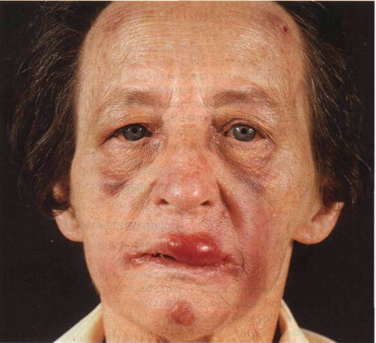
Рисунок 21-9. В-клеточная лимфома кожи. На лице — несколько красновато-бурых узлов с четкими границами, вокруг — отеки
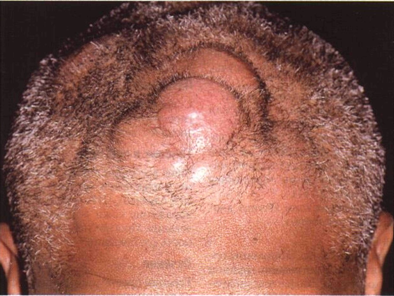
Рисунок 21-10. В-клеточная лимфома кожи. Опухолевидные образования на волосистой части головы покрыты розовой, лишенной волос кожей
Ангиоцентрическая лимфома
Ангиоцентрическая лимфома — опухоль лимфатической системы с преимущественным поражением кожи, легких, ЦНС и почек. Выделяют два варианта заболевания: Т-клеточ-ную лимфому носа, более известную как срединная гранулема лица, и легочную ангиоцен-трическую лимфому, известную также как лимфоматоидный гранулематоз. Заболевание сочетает в себе признаки гранулематоза Вегенера (васкулит и гранулематозное воспаление) и лимфосаркомы (пролиферация атипичных Т-лимфоцитов).
Синонимы: срединная гранулема лица — смертельная срединная гранулема, злокачественная гранулема носа, некротизирующая гранулема носа; лимфоматоидный гранулематоз — лимфоматозный гранулематоз.
Эпидемиология и этиология
Большинство больных в возрасте 20—60 лет.
Мужчины болеют чаще.
Неизвестна. Опухоль рассматривают как разновидность злокачественной Т-клеточной лимфомы. Некоторые исследователи полагают, что в патогенезе заболевания участвует вирус Эпштейна—Барр.
Кашель, одышка, боль в груди, иногда — кровохарканье.
Физикальное исследование
Поражена у 40—50% больных. Элементы сыпи. Пятна, папулы, узлы, бляшки (рис. 21-11), кольцевидные бляшки (заживление начинается с центра), везикулы. Изъязвление.
Для выявления пораженных внутренних органов проводят рентгенографию грудной клетки, бронхоскопию, эзофагогастродуо-деноскопию, а также КТ или МРТ головного и спинного мозга.
Дифференциальный диагноз
Дополнительные исследования
Рентгенография грудной клетки
Преходящие паренхиматозные и интерсти-циальные инфильтраты, плевральный выпот. Впоследствии появляются круглые тени и полости.
Признаки ишемии миокарда.
Патоморфология кожи Инфильтрация полиморфными атипичными лимфоидными клетками, несущими маркеры Т-лимфоцитов. Формирование гранулем с ангиоцентрическим и ангиодеструк-тивным характером роста. Нередко видны массивные очаги некроза.
Клиническая картина, подтвержденная результатами биопсии.
Современные данные позволяют считать ан-гиоцентрическую лимфому разновидностью злокачественной Т-клеточной лимфомы.
Течение и прогноз
Чаще всего при ангиоцентрической лимфо-ме поражаются легкие, затем кожа (40— 50% случаев), ЦНС и почки. У 20% больных поражение кожи — первый симптом заболевания. Прогноз неблагоприятный, летальность составляет 65—90%.
Терапия преднизоном и циклофосфамидом на ранних стадиях временно приостанавливает развитие болезни.
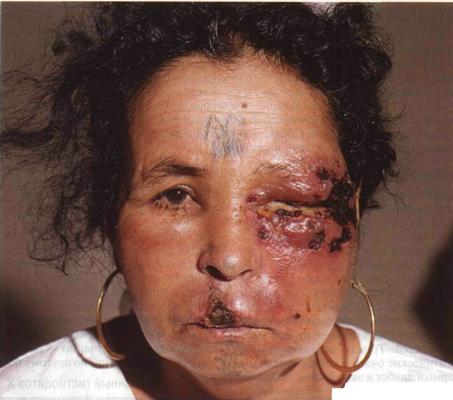
Рисунок 21-11. Ангиоцентрическая лимфома: срединная гранулема лица. Папулы, узлы, опухолевидные образования и язвы на фоне отечной кожи. Больная — уроженка Северной Африки; на лбу и подбородке видна родовая татуировка
Согласно инструкции СП 1.2.036-95 Госкомэпиднадзора РФ, Москва, 1996 г. "Порядок учета, хранения, передачи и транспортирования микроорганизмов I-IV групп патогенности” по эпидемиологической опасности дрожжевые и плесневые грибы, а также дерматофиты относятся к III-IV группам возбудителей инфекционных болезней, поэтому при работе с ними необходимо соблюдать особые правила техники безопасности, производственной санитарии, противоэпидемического режима и личной гигиены, направленные на обеспечение личной и общественной профилактики заражения, аллергизации и распространения инфекции.
Лаборатория для работы с микроорганизмами III-IV групп патогенности укомплектовывается легко дезинфицирующейся мебелью, включая шкафы для чистой лабораторной посуды, реактивов, питательных сред, соответствующим оборудованием и инструментами. Для работы необходимы спиртовки или газовые горелки, микробиологические петли, микологические лопаточки, шпатели, эпиляционные и анатомические пинцеты, кусачки маникюрные, скальпели, ножницы, ложечки Фолькмана, пипетки, пастеровские пипетки, иглы препаровальные, стеклянные палочки, шприцы, низкоскоростная центрифуга, аппарат для встряхивания, чашки Петри, пробирки, стеклянная посуда, ультрафиолетовая лампа Вуда с фильтром, микроскопы, осветители, термостаты, автоклавы, холодильники, сухожаровые шкафы, бактерицидные лампы.
Микроскопическая диагностика микозов подразумевает обнаружение мицелия и спор в исследуемом биоматериале. В качестве исследуемого биоматериала рассматриваются чешуйки эпидермиса, волосы и ногти. Непременным требованием перед проведением исследования является отсутствие местного лечения в течение, как минимум, десяти дней и системного лечения – в течение месяца. Следует иметь в виду, что использование пациентом моющих средств (особенно содержащих антисептики) способно повлиять на достоверность результатов исследования, поэтому за 3-4 дня до его проведения запрещают мытьё.
Инструментарий для взятия биоматериала и приготовления препарата представлен на рисунке:

При подозрении на микоз гладкой кожи, микоз кистей и стоп без поражения ногтевых пластинок исследуются чешуйки эпидермиса с поверхности очага поражения. При микозе гладкой кожи является предпочтительным исследование эпидермиса с краевой зоны очага поражения, так как в центральной зоне патологический процесс нередко разрешается. При этом не следует забывать о возможности поражения пушковых волос, что определяет выбор дальнейшей тактики лечения. Волосы извлекают эпиляционным пинцетом. При микозе кистей и стоп без поражения ногтевых пластинок исследуются чешуйки эпидермиса из третьей и четвертой межпальцевых складок, а также с ладоней и со свода стоп.
При подозрении на грибковое поражение длинных волос (волосистой части головы, бороды, усов и лобка), а также пушковых волос выполняется их микроскопическое исследование. При трихофитии волосистой части головы волосы обламываются на расстоянии 1-2 мм над уровнем устья волосяного фолликула, напоминая при этом пеньки и точки. Если волос не удаётся захватить эпиляционным пинцетом, то в этом случае его стараются извлечь острым концом скальпеля или препаровальной иглой.
При фавусе исследуют истончённые волосы над поверхностью скутулы.
При подозрении на онихомикоз исследуется легко измельчающийся материал из зоны подногтевого гиперкератоза, а также сами измененные ногтевые пластинки.
Необходимо понимать, что любой исследуемый материал от пациента потенциально заразен, поэтому его взятие необходимо осуществлять в помещении, где осуществляется ежедневная влажная уборка с применением дезинфицирующих средств (5% раствор хлорамина, 5% осветленная хлорная известь), а воздух стерилизуется ультрафиолетовыми облучателями (их включают на 1-1,5 ч и входят в помещение через 20 мин после выключения). Термостаты еженедельно протирают 0,5% раствором хлорамина, стены обрабатывают дезсредствами 1 раз в месяц. Врач при работе должен быть защищён маской, защитными очками, халатом и перчатками. Инструментарий для взятия биоматериала, перчатки, предметные и покровные стёкла, одноразовые пелерины и салфетки обеззараживают после использования, погружая в 1,5% раствор клиндезина-экстра (5% раствор фенола или 5% раствор лизола) на 30 минут. Оставшийся патологический материал (волосы, кожные и ногтевые чешуйки) автоклавируют при 2 атм. и 132˚ С в течение 20 мин (контроль - мочевина) или при 1,5 атм. и 126˚ С в течение 30 мин (контроль - бензойная кислота), либо кипятят 1 час в воде или 30 мин в 1% мыльно-содовом растворе.
Патологический материал транспортируют в лабораторию в специальной таре или металлических биксах, защищая его от прямых солнечных лучей. В сопроводительном документе указывают фамилию, имя, отчество, пол, возраст и адрес больного, предполагаемый клинический диагноз, наименование исследуемого материала, время его взятия, локализацию очага, номер истории болезни, фамилию врача и учреждение, направляющее материал.
После получения чешуек эпидермиса с очага поражения производится приготовление препарата для микроскопического исследования. На исследуемый материал, помещенный на предметное стекло, наносят 1-2 капли 20% КОН, после чего предметное стекло подогревают над пламенем горелки до появления белесоватого ободка кристаллизованной щелочи по периферии. Затем препарат накрывают покровным стеклом (которое придавливают препаровальной иглой) и микроскопируют. Исследование необходимо проводить не позднее 2-х часов после приготовления препарата из-за возможности кристаллизации щёлочи.
Способ приготовления препарата волоса при подозрении на его грибковое поражение соответствует ранее описанному, с той лишь разницей, что покровное стекло не придавливается препаровальной иглой (во избежание раздавливания волоса).

Для приготовления препарата кусочки срезанных ногтевых пластинок опускают в пробирку с 20% КОН и экспонируют в термостате в течение 1 часа (t≈37˚C), а затем получившуюся желеобразную массу переносят на предметное стекло, накрывают покровным и исследуют под микроскопом.
В отличие от ногтевых пластинок образцы из легко измельчающегося материала зоны подногтевого гиперкератоза помещают на предметное стекло, на них наносят 1-2 капли 20% КОН, после чего предметное стекло подогревают над пламенем горелки до появления белесоватого ободка кристаллизованной щелочи по периферии (рис.65). Затем препарат накрывают покровным стеклом, которое осторожно придавливают препаровальной иглой, и исследуют под микроскопом.
Препараты необходимо просмотреть не позднее 2 часов с момента их приготовления из-за возможности кристаллизации щелочи. Для повышения надежности диагностики следует сделать несколько препаратов (не менее двух) из одного очага поражения. Возможные ошибки при микроскопической диагностике микозов могут быть связаны как с некачественным приготовлением препаратов (перегревом над пламенем горелки, что сопровождается преждевременной кристаллизацией щелочи), а также с недостаточным опытом исследователя (когда за нити мицелия нередко принимают волокна ткани, случайно оказавшейся в препарате).
27 апреля 2017, 11:38 Эксперт статьи: Блинова Дарья Дмитриевна 0 6,068
- 1 Важность своевременной диагностики микоза
- 2 Первый прием
- 3 Лабораторная диагностика
- 3.1 Микроскопия
- 3.2 Бактериологический посев
- 3.3 ПЦР-диагностика
- 3.4 Культуральное обследование
- 3.5 Иммунологический анализ
- 3.6 Гистология
- 4 Дифференциальный анализ
При поражении организма грибками крайне сложно вовремя обнаружить заболевание и выявить возбудителя. Довольно проблематична диагностика микозов, по той причине, что заболевание не проявляется никакими признаками либо имеет очень разнообразную симптоматику. В зависимости от того какой участок заражен паразитами для диагностики берут волосы, зараженные ногти, часть кожи, мокроту, кровь, небольшую часть внутреннего органа или лимфоузлов. Микоз — довольно серьезное поражение паразитами кожных покровов и внутренних органов, которое способно значительно навредить здоровью человека. Крайне важно своевременно провести качественную диагностику, которая заключается в лабораторных исследованиях.
Важность своевременной диагностики микоза
Микоз — достаточно серьезное поражение паразитами кожных покровов и внутренних органов. Заболевание способно нанести непоправимый вред здоровью, а порой и привести к летальному исходу. Поэтому крайне важно своевременно выявить патологию и предупредить развитие осложнений. В противном случае на коже возникают пятна, которые имеют свойство загнаиваться и лопаться с последующим вытеканием гноя. Возникает неприятный запах, который сложно устранить. С помощью ранних диагностических процедур у больных можно провести своевременное противогрибковое лечение с применением антифунгальных средств широкого спектра действия. Такая терапия позволит предотвратить распространение микоза по всему организму.
Первый прием
При подозрении на микоз кожи или внутренних органов следует незамедлительно обратиться к дерматологу, а если есть возможность, к микологу. Эти специалисты в первую очередь проводят опрос больного, чтобы выяснить возможные пути инфицирования. Врач уточняет, не работал ли больной последнее время с животными или птицами, которые переносят паразитов. Крайне важно выяснить, в каких жилищных условиях обитает человек, не был ли он в неблагоприятных регионах. Затем проводится осмотр, в результате которого выявляются поврежденные кожные покровы, и определяется масштабность поражения. В процессе осмотра врач обращается внимание на иммунодефицитные состояния больного. Для диагностики микозов производится забор материала, который затем отправляют на лабораторное исследование.
Лабораторная диагностика
Самыми эффективными методами диагностирования микозов кожи являются различные лабораторные исследования, которые способны выявить возбудителя и помочь в подборе схемы терапии. Для выявления возбудителя микоза назначают такие лабораторные исследования:
- гистологический анализ;
- бактериологический посев;
- иммунологическое исследование;
- ПЦР-диагностирование;
- культуральное обследование;
- микробиологические исследования.
Микробиологическая диагностика является наиболее распространенным и самым простым методом выявления микоза в крови и на коже. Для выявления точного диагноза, следует знать, как правильно собирать материал, который необходим при исследовании. Пораженные волосы следует собирать при помощи пинцета. Если инфицирована кожа, то для микроскопии следует соскоблить с поврежденного участка кожный покров. Весь забранный материал помещают в 30% раствор гидроксида калия, а затем на предметное стекло. Микробиологическая диагностика способна выявить, где именно расположен грибок (внутри или снаружи волоса, кожи) и его размеры.
Чтобы предотвратить ошибочный диагноз микоза, следует правильно и грамотно забирать материал для микробиологического обследования.
В медицине существуют такие методы микробиологической диагностики:
- Микроскопия с применением нативных или неокрашенных препаратов. Для этого материал осветляют с помощью 10—30% растворов гидроксида калия или натрия. Затем обработанный материал кладут на лабораторное стеклышко, куда предварительно накапали немного глицерины. Сверху прикрывают стеклянной пластинкой и проводят анализ.
- Микроскопию окрашенных препаратов проводят несколькими способами, которые идентифицируют бактерии, дифференцируют различные бактерии и выявляют разные грибы.
Сбор бактериологического посева на питательную среду является точным способом диагностики микоза. Учитывая внешний вид и характеристики выросшей колонии грибка, дерматолог устанавливает тип возбудителя, вызвавшего микоз. Единственный минус обследования в том, что требуется много времени, чтобы вырастить колонию. В среднем необходимо около 3-х недель, чтобы выяснить штамм возбудителя. В некоторых случаях метод не приносит ожидаемых результатов.
Метод ПЦР-диагностирования предполагает выявление возбудителя микоза с применением полимеразной цепной реакции. При обследовании увеличивается чувствительность гибридизации, что повышает содержимое вирусного ДНК в исследуемом материале. Этот метод обследования является новым и требует нескольких анализов от пациента. Считается, что такой вид диагностики достаточно затратный, но дает точные результаты.
Культуральные диагностические мероприятия рекомендуются на финальном этапе постановки диагноза. Метод заключается в получении культуры грибка, которая потом отправляется на обследование с помощью микроскопа. Полученный материал кладут на искусственно созданную питательную среду и выявляют род возбудителя, внешний вид, размеры. После чего показано специальное лечение, которое направлено на борьбу с конкретным видом возбудителя микоза.
Иммунологический анализ часто применяется при подозрении на микозы крови. Этот метод предполагает обследование крови, спинномозговой жидкости или урины на наличие возбудителя. При иммунологической диагностике используют коммерческие тест-системы, которые выявляют специфические антигены в биоматериале. С помощью этих методов можно выявить специфичные антитела в сыворотке крови.
Гистологический анализ способен выявить грибки в тканях, волосах, ногтях. При обследовании применяются гистологические окрасы. Чаще всего применяют периодическую кислотную реакцию, поскольку она является максимально информативной. При диагностике грибы проявляются в незначительном количестве и имеют вид спор или нитей мицелия.
Дифференциальный анализ
В связи с тем, что при разных видах микоза проявляются различные симптомы. Это затрудняет постановку точного диагноза. В таком случае медики прибегают к методу дифференциальной диагностики и сравнивают микоз с другими дерматологическими болезнями. Нередко симптомы псориаза путают с микозом, но важно знать, что при микозе соскабливаемые чешуйки не будут кровоточить, в отличие от псориатических бляшек.
Часто микоз путают с парапсориазом, который имеет похожую симптоматику, но не отмечается шелушением кожи.
Важно дифференцировать микоз от нуммулярной экземы. Такое заболевание является особым видом экземы, но выявить это можно лишь при лабораторной диагностике. Часто признаки микоза принимают за проявления полиморфного фотодерматоза, который свойствен только для взрослых. Он никогда не диагностируется у детей.
Проведение лабораторной и дифференциальной диагностики — важная мера при постановке точного диагноза и назначения необходимого лечения. Чтобы устранить до конца признаки микоза, требуется достоверно выявить возбудителя. При несвоевременном проведении диагностических процедур, патология прогрессирует и поражает все большую часть кожи и внутренних органов, вызывая осложнения.
Читайте также:

