Когда спадет опухоль при тромбозе
Отечность при заболеваниях вен, в частности при тромбозе, является признаком обострения патологии. Хроническое течение тромбоза, который поражает глубокие вены, характеризуется слабовыраженными симптомами. Такая же недостаточно выраженная симптоматика и у другого схожего заболевания — тромбофлебита, задевающего поверхностные венозные сосуды.
Зачастую внешние проявления тромбоза настолько малозначительны, что больные не обращаются к врачу за помощью.
Клиническая картина
При подвздошно-бедренном тромбозе болевой синдром — прямое следствие увеличивающейся отечности в ноге. Сначала отек нижней конечности отличается высокой плотностью: отечность настолько плотная, что при нажатии пальцем на кожу на ней не остается никакого следа. Отек постепенно уменьшается по мере растягивания подкожной клетчатки с помощью транссудата.

Кожные покровы остаются гладкими и напряженными, а при пальпации над костными образованиями в течение долгого времени остается углубление. В зависимости от масштаба отечности возрастает периметр пораженной ноги по сравнению со здоровой нижней конечностью.
Равномерность отека зависит от того, насколько проксимально располагается венозная окклюзия при тромбозе (чем выше проксимальность, тем равномернее отек). Если образование тромбов началось в дистальных отделах вен и распространяется в проксимальном направлении, отек становится ассиметричным, идущим от стопы и голени к бедру.
В случае высокой окклюзии вен отечность распространяется не только по всей ноге, но может охватывать и переднюю брюшную стенку, ягодицы, наружные половые органы. При этом внешний вид отекших частей тела претерпевает соответствующие изменения, а паховая складка сглаживается. Скорость распространения отечности ног и степень ее выраженности во многом зависят от того, насколько быстро разовьется тромботическая окклюзия.
Также большое значение имеет состояние венозных коллатералей: патология протекает легче, если венозный отток хорошо компенсируется. Гораздо тяжелее для больного ощущается течение патологического процесса, если имеет место высокая проксимальность локализации тромбоза, а также тотальная окклюзия магистрали вен с участием коллатеральной сети сосудов.

Если болезнь протекает легко, небольшой отек нижней конечности развивается ориентировочно за 2-3 дня. В связи с постепенностью нарастания отечности, больные обычно не ощущают распирания ноги. По сравнению со здоровой ногой отекшая конечность увеличивается в окружности примерно на 2-4 сантиметра.
В случае с отеком средней тяжести процесс развивается значительно быстрее. Уже по итогам первых суток отек достигает максимума. Он распространяется уже не только на ногу, но и охватывает ягодичную область и наружные половые органы. Отекшая нога может на 5-8 сантиметров превышать в объеме здоровую конечность. Примерно спустя трое суток наступает уменьшение отека — это происходит в результате формирования коллатералей вен.
Обратите внимание! Отечность развивается не столь интенсивно, если нижняя конечность находится в приподнятом положении.
Если тромбоз развивается тяжело, отечность наступает крайне быстро: уже спустя несколько часов наступает пик процесса. При этом отек не спадает при любом расположении пораженной ноги. Разница в диаметре здоровой и больной ноги (где накапливается до 2-3 литров крови) может достигать 10 и более сантиметров. Процесс сопровождается тяжело протекающей гиповолемией и развивается на протяжении 5-8 суток. Затем отечность снижается, как только сформировывается обширная сеть подкожных вен в местах локализации окклюзии.

В случае двусторонних отеков при застойной сердечной недостаточности, а также при наличии заболеваний почек процесс прогрессирует медленно, а болевой синдром незначителен или отсутствует. Когда же речь идет о патологии, вызванной острым илеофеморальным тромбозом вен, болевые ощущения ярко выражены, а кроме того, наблюдаются изменения цвета кожи.
В зависимости от плотности, площади и скорости развития отека принято отделять венозную окклюзию от лимфостаза. Последний вызывается воспалением или онкологическим заболеванием и безболезнен. Если лимфостаз протекает достаточно долго, возможно развитие лимфостатического дерматита с отшелушиванием кожи, а также повышенной пигментации и лихенификации кожных покровов.
Лечение отека
Отечность — один из симптомов тромбоза. Поэтому лечению подлежит не собственно отечность, а все заболевание в целом. Терапевтические мероприятия могут проходить как в стационарных, так и в амбулаторных условиях. Если речь идет о начальной стадии тромбоза, госпитализация, скорее всего, не потребуется. Однако в случае, когда имеет место обширный процесс, грозящий значительными последствиями (например, тромбоэмболией легочной артерии), лечение может осуществляться только в условиях стационара.
При лечении заболевания могут применяться следующие методы:
- медикаментозная терапия;
- компрессионное белье;
- правильно откорректированный рацион питания;
- холод (в первые дни отека);
- хирургическое вмешательство.

Конкретный способ лечения выбирается в зависимости от данных, полученных в ходе диагностического обследования пациента. Большое значение при определении тактики лечения имеет общее состояние больного и наличие у него сопутствующих заболеваний.
Лечебные процедуры подразумевают соблюдение определенного режима. Как правило, серьезное ограничение движений не предусматривается. Однако в случаях, когда врач посчитает, что существует высокая вероятность отрыва тромба, назначается постельный режим.
Компрессионная терапия представляет собой ношение специального утягивающего белья в течение всего дня. Степень компрессии определяется врачом. Обычно после двухнедельного ношения больному разрешается сократить время ношения трикотажа до 12 часов в сутки.
Лечение препаратами включает использование следующих лекарственных групп:
- Антикоагулянтов. Позволяют уменьшить свертываемость крови и наладить кровоток, тем самым снизив отечность. Среди препаратов можно выделить Гепарин и Гепатромбин.
- Нестероидных противовоспалительных препаратов. Уменьшают воспалительный процесс, оказывают обезболивающее действие. Популярные препараты этой группы – Диклофенак, Вольтарен, Мелоксикам.
- Ангиопротекторов. Укрепляют сосудистые стенки, снимают воспалительный процесс и отечность, уменьшают проницаемость стенок. К препаратам данной группы относятся, например, Детралекс и Венорутон.
- Полиэнзимных лекарственных средств. Уменьшают отеки, воспаления, расщепляют тромбы, выводят иммунные комплексы из сосудов. Назначаются такие препараты, как Флогэнзим и Вобэнзим.
- Дезагрегантов. Улучшают параметры крови, что также способствует уменьшению отеков. К препаратам этого типа относятся Аспирин, Трентал и некоторые другие аналоги.

Дозировки определяются врачом в зависимости от стадии заболевания и общего состояния пациента.
При тромбозе, сопровождающемся отеками нижних конечностей, необходимо потреблять достаточное количество продуктов, снижающих вязкость крови и укрепляющих сосуды:
- каш, зерновых продуктов;
- овощей и фруктов (особенно сухофруктов, огурцов, арбузов и кисловатых яблок);
- кисломолочных продуктов;
- орехов;
- нежирной рыбы и морепродуктов;
- масла растительного происхождения.

Следует избегать таких продуктов:
- маринадов;
- мясных продуктов (особенно печени);
- бананов, черной смородины, шиповника, бобовых, брокколи, шпината;
- крепкого кофе;
- алкоголя;
- кондитерских изделий;
- животных жиров.
При лечении отечности на фоне тромбоза используются следующие виды физиопроцедур:
- Электрофорез. Уменьшает воспалительный процесс, разжижает кровь.
- УВЧ-терапия. Снижает отечность, улучшает кровообращение и лимфатический отток, а также купирует воспалительный процесс.
- Магнитотерапия. Снимает болевой синдром и отечность.
- Парафиновые аппликации. Уменьшают отеки, улучшают метаболизм.
- Гирудотерапия (применение медицинских пиявок). Разжижает кровь, снимает болевые ощущения, улучшает обмен веществ.

Длительность физиотерапевтических процедур зависит от их вида, но обычно назначается по 10-15 сеансов, каждый из которых продолжается по 10-15 минут.
Обратите внимание! Средства народной медицины также могут применяться для устранения отечности при тромбозе. Однако следует помнить, что народные средства не могут выступать в качестве единственного способа лечения. Народная медицина — лишь вспомогательное средство в комплексном лечении.
Если отечность характеризуется тяжелым течением и процесс быстро развивается, может понадобиться хирургическая операция.
Используются следующие методики радикального решения проблемы:
- установка кава-фильтра в вену;
- перевязка вен;
- эндоваскулярная тромбэктомия.
Если отечность развивается на фоне гнойной формы заболевания, понадобится удаление вены, чтобы избежать сепсиса. Важно не допустить развития циркуляторной гангрены, при которой единственным выходом будет ампутация ноги.
Также в качестве оперативного метода может использоваться лазерная коагуляция, сущность которой состоит в устранении патологических вен из системы кровотока. Для этого проблемные вены вначале спаиваются, а затем постепенно рассасываются.
Отечность — признак обостренной стадии тромбоза. В случае обнаружения этого симптома следует незамедлительно обратиться к врачу для диагностики и лечения заболевания.
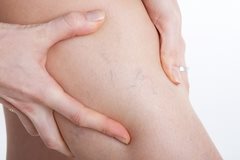
Отеки, боль, тяжесть в ногах в конце рабочего дня, сосудистые звездочки могут быть симптомами-предвестниками варикоза.

Варикоз вен нижних конечностей на начальных стадиях практически не беспокоит. Большинство симптомов исчезают после полноценного отдыха. Часто пациенты обращаются к врачу слишком поздно, когда симптомы становятся настолько выраженными, что уже не проходят за ночь.
Узнать больше о препарате АНГИОНОРМ ® .


После 30 лет многие женщины все чаще испытывают тяжесть и усталость ног к концу рабочего дня, боль и жжение по ходу вен, отеки и судороги. Крайне важно сразу обратить внимание на эти проявления и посетить врача для назначения средств от варикоза, которые могут предупредить развитие заболевания.

Благодаря комплексному действию АНГИОНОРМ ® способствует снижению выраженности основных проявлений варикоза и хронической венозной недостаточности в среднем в 2,5 раза*.
Подробнее.

Когда клетки и межклеточное пространство мышечных тканей ног переполняются жидкостью, возникает отек. Как правило, отеки локализуются в районе стоп и голеней и могут быть как нормальной реакцией здорового организма на излишние нагрузки, так и проявлением некоторых заболеваний, например, варикоза. Что же делать, если отекают ноги?
Хотя существуют средства для быстрого снятия отечности, они могут решить проблему лишь временно. Во избежание серьезных проблем со здоровьем следует искать и устранять причину появления отеков. Для этого необходимо комплексное лечение, но сначала потребуется ответить на ряд вопросов.
Причины отеков ног: что в анамнезе?
Отек возникает из-за того, что организм не справляется с возросшей нагрузкой на межклеточное пространство мышечных тканей и не успевает правильно распределять и выводить жидкость.
У здоровых людей факторами, провоцирующими возникновение отеков, являются:
- Перегрузка в результате долгого пребывания в одном положении. В группе риска целый ряд профессий: учителя, продавцы, парикмахеры, водители, офисные работники. Иными словами, все, кому приходится подолгу стоять и сидеть. Часто отек ног возникает у пассажиров дальних авиарейсов.
- Силовые перегрузки (травмы, занятия спортом).
- Ношение обуви на высоком (более 4 см) каблуке.
- Нарушение обмена веществ во время беременности.
- Избыточный вес.
Отеки ног у здорового человека свидетельствуют о наличии факторов, создающих избыточную нагрузку на вены. В этом случае необходима профилактика венозных заболеваний. После тяжелого дня на ногах рекомендуется отдыхать лежа, причем ноги должны находиться выше уровня головы. Полезны езда на велосипеде, плавание, ходьба. Следует исключить поднятие тяжестей, снизить массу тела, носить удобную обувь с ортопедической стелькой.
Отеки ног могут свидетельствовать о наличии следующих заболеваний:
- Почечные патологии. Также характеризуются нарушением мочеиспускания, болями в пояснице, повышением артериального давления.
- Сердечная недостаточность. В этом случае при нагрузках возникает повышенное сердцебиение, одышка, больной также жалуется на постоянную слабость и высокую утомляемость.
- Заболевания костно-суставной системы. Для этих заболеваний характерны боли в конечностях, ограничение двигательных возможностей.
- Заболевания нервной системы. Нервные патологии могут проявляться двигательными расстройствами, нарушениями координации и речи, непроизвольными сокращениями разных групп мышц, тиками, вздрагиваниями, снижением тактильной чувствительности, головными болями, нарушениями сна и поведения.
- Варикозная болезнь и хроническая венозная недостаточность (ХВН). Венозные патологии отличаются тем, что отеки ног являются их первыми, на первый взгляд незначительными, признаками. В дальнейшем симптомы нарастают. Отеки при варикозной болезни и ХВН имеют свойство уменьшаться или полностью исчезать после ночного отдыха и нарастать в течение дня. Со временем к отекам добавляются распирающие боли и ночные судороги в икрах, на коже проступают мелкие сине-красные сосудистые звездочки, позднее — темно-синие и извитые вены. Если болезнь запущена, кожа голени становится сухой и блестящей, с пигментированными коричневыми островками, которые становятся предвестниками трофических язв.
Как видим, отеки ног могут быть как сопутствующим симптомом того или иного заболевания, так и первичным. Поэтому обращение к врачу и качественная диагностика необходимы.
Именно так порой ставят вопрос пациенты, однако это в корне неправильно. При любом происхождении отеков лечение будем комплексным, а что в него войдет, будет зависеть от самой патологии и ее стадии, и решать это должен только специалист. Так как вариантов масса, давайте рассмотрим схемы медикаментозной терапии на примере венозных, а также кардиальных и почечных патологий как самых ярких.
Отеки, обусловленные болезнями сердца и почек
При сердечных и почечных заболеваниях отеки могут появляться не только на ногах, но и на руках и под глазами. Лежачее положение не снимает отека, а лишь меняет его локализацию: например, отек голеней может перейти на бедра и поясницу. Местное воздействие на отек (массаж, мази, гели) практически не дает результата, требуется восстановить правильную работу внутренних органов с помощью нормализации водно-солевого баланса.
Средства в инъекциях и таблетках:
При болезнях сердца и почек противоотечные препараты назначаются только по результатам анализов мочи и крови.
Отеки венозного происхождения
Проблемы с венами носят не только локальный характер: симптомы варикоза (такие, как отечность ног) сигнализируют о проблемах сосудистой системы в целом по всему организму. Поэтому в фармакотерапии необходимо применять и наружные, и внутренние (системные) препараты.
Наружные средства (в виде мази и геля) предназначены для облегчения симптомов:
В лечении венозных заболеваний широко используются ангиопротекторы растительного происхождения — преимущественно биофлавоноиды. Суточная потребность человека в биофлавоноидах — от 30 до 100 мг в сутки. Необходимы они не только для поддержания здоровья сосудов, хотя это их ключевое предназначение, но также в качестве источников антиоксидантов и регуляции обмена веществ в организме.
Системные лекарственные средства в виде таблеток предназначены для лечения причины развития варикоза:
Внимательное отношение к сигналам своего организма поможет вам избежать отеков ног. Старайтесь сохранять нормальную двигательную активность, соблюдать здоровый образ жизни, а при появлении отечности не пренебрегайте визитом к врачу — это может быть первым симптомом варикозной болезни.
Состав этого лекарственного средства был разработан во Всероссийском НИИ лекарственных и ароматических растений (ВИЛАР). В состав препарата вошли стандартизованные экстракты лекарственного растительного сырья с содержанием сразу нескольких активных ангиопротекторов.
- Экстракт плодов боярышника (Fructus crataegi) [26] — венотоник и антиагрегант. Способствует повышению венозного тонуса и улучшению кровообращения за счет снижения вязкости крови.
- Экстракт плодов шиповника (Rosae fructus) [27] оказывает венотоническое воздействие. Повышает эластичность и снижает проницаемость сосудистой стенки, способствуя выраженному снятию отеков. Кроме того, шиповник содержит витамин С в больших количествах.
- Экстракт корня солодки (Glycyrrhizae radix) [28] является ангиопротекторным и противовоспалительным средством: снимает спазмы и расширяет просвет сосудов, улучшает обмен веществ сосудистой стенки.
- Экстракт семян конского каштана (Aesculo hippocastano semen) [29] — ангиопротектор и корректор микроциркуляции крови. Улучшает снабжение кровью мышечных тканей, оказывает кроверазжижающее и сосудорасширяющее воздействие.
**Информация актуальна на октябрь 2018 года.
Болевой синдром при подвздошно-бедренном тромбозе неразрывно связан с нарастающим отеком нижней конечности. Вначале отек нижней конечности очень плотный, так что при нажиме пальцем на кожной поверхности не остается вдавления, этот отек смягчается по мере растяжения подкожной клетчатки транссудатом. Кожная поверхность становится при этом напряженной и гладкой, а при надавливании пальцем над костными образованиями возникает долго не расходящееся углубление. Соответственно отеку увеличивается периметр пораженной конечности в сравнении со здоровой (при измерении сантиметровой лентой на симметричных участках).
Чем проксимальнее расположена венозная окклюзия при подвздошно-бедренном тромбозе, тем более равномерным выглядит отек всей конечности. Если же тромбообразование начинается в дистальных отделах венозной магистрали и постепенно продолжается в проксимальном направлении, отек отличается асимметричностью и распространяется со стопы и голени на бедро.
При высокой венозной окклюзии отек захватывает не только всю нижнюю конечность, но порой переднюю брюшную стенку, наружные половые органы и ягодичную область, вызывая изменения конфигурации этих частей тела и сглаженность паховой складки.
Темпы развития отека нижней конечности и его выраженность зависят от скорости наступления тромботической окклюзии и состояния венозных коллатералей. Течение патологического процесса тем легче, чем полнее компенсируется венозный отток по развитым коллатералям, и тем тяжелее, чем проксимальнее локализуется флеботромбоз и чем тотальнее окклюзия венозной магистрали с вовлечением коллатеральной сосудистой сети.
Незначительный отек нижней конечности при легком течении заболевания накапливается постепенно, за 2 - 3 суток; чувство напряжения в ноге поэтому не возникает, а увеличение периметра пораженной конечности, сравнительно с интактной, может оставаться в пределах ошибки измерения или не превышать 3-4 см.
При течении средней тяжести отек нижней конечности нарастает быстро и в конце первых суток от начала заболевания достигает наибольшей величины, простираясь не только на всю конечность, но также ягодичную область и наружные половые органы и несколько спадая при возвышенном положении ноги. Разница в периметре пораженной и здоровой конечности на уровне бедра и голени доходит до 5 - 8 см. Некоторое уменьшение отека наступает не ранее чем через 3 дня (по мере формирования венозных коллатералей).
При тяжелом течении флеботромбоза отек нижней конечности становится максимальным в течение нескольких часов и не спадает при возвышенном положении конечности. Разница в периметре между интактной и пораженной конечностью, где может скопиться до 2-3 литров крови при тотальной блокаде венозного оттока, превышает иногда 10 см. Период дальнейшего нарастания отека может продолжаться до 5 - 7 суток, сопровождаясь тяжелой гипо-волемией и завершаясь лишь после формирования усиленной и расширенной сети подкожных вен соответственно локализации тромботической окклюзии (в паховой или подвздошной области либо в верхний трети бедра).
В отличие от постепенно прогрессирующих и протекающих без болевого синдрома двусторонних отеков при застойной сердечной недостаточности или мягких, водянистых, подвижных отеков при заболеваниях почек, отек конечности, вызванный острым илиофеморальным венозным тромбозом, всегда односторонний и сопровождается как болевыми явлениями, так и соответствующими изменениями окраски кожных покровов.
Плотность, распространенность и динамика отека конечности (наряду с характерным болевым синдромом и цианотическим оттенком кожи) позволяет также отграничить венозную окклюзию от вызванного воспалительным или онкологическим процессом безболезненного лимфостаза, при длительном сохранении которого возникает лимфостатический дерматит с шелушением, гиперпигментацией и лихенификацией кожи.
Сначала закупорка сосуда. Тромбоз при онкологии может стать первым проявлением опасной болезни: злокачественное новообразование еще не выявлено, а венозный тромб указывает на возможное наличие карциномы.
Закупорка вены может стать признаком растущей карциномы
Тромбоз при онкологии
Вторая по частоте причина. Тромбоз при онкологии может убить раньше карциномы. Ни врач, ни пациент еще не догадываются о наличии злокачественного новообразования, а свертывающая система крови уже среагировала. Образующиеся венозные тромбы – это сигнал, который посылает организм, борющийся с раковой опухолью. Чаще всего бывают 2 варианта развития событий:
- Маленькая по размерам невыявленная опухоль и мигрирующие тромботические осложнения (синдром Труссо);
- Найденный прогрессирующий рак сопровождается выраженными тромботическими нарушениями в сосудистой системе.
Да, карцинома убивает чаще, но второй по частоте причиной неблагоприятного исхода злокачественной опухоли является тромботическая закупорка крупных сосудистых стволов.
Механизм тромботической закупорки сосудов
Стандартное формирование тромба в венах происходит под влиянием и на фоне 3 факторов:
- Замедление тока крови;
- Внутреннее повреждение сосудистой стенки;
- Повышение склонности крови к формированию сгустка (гиперкоагуляция).
Типичный тромбоз при онкологии чаще всего обусловлен нарушениями в свертывании крови и сосудистой травмой. Разрастающаяся опухоль оказывает негативное влияние на обменные процессы: выброс в сосудистое русло множества биологически активных веществ приводит к гиперкоагуляции. Прорастание в вены и артерии травмирует сосудистую стенку, а замедление кровотока происходит на фоне ухудшения общего состояния пациента. У онкологических больных чаще всего выявляются:
Далеко не всегда тромботические проблемы обнаруживаются прижизненно. И многое зависит от вида злокачественной опухоли.
Сочетание опухоли и тромба
Закупорка в сосудистой системе характерна для следующих видов онкологии:
- Рак поджелудочной железы (хвост и тело);
- Новообразование в желудке;
- Рак легкого;
- Опухоль в яичниках.
Значительно реже опасная для жизни закупорка сосудистых стволов происходит при раке молочных желез, простаты, толстого кишечника и почек. При этом важно понимать – хирургическое вмешательство может стать одним из стимулирующих факторов, запускающих тромботическое осложнение. Любая операция у онкобольного повышает риск тромбоза почти на 70% (при отсутствии опухоли риск закупорки сосудов у пациента после хирургического вмешательства составляет около 30%). К дополнительным негативным факторам относятся:
- проведение химиотерапии;
- длительная гормонотерапия;
- опухоль, локализующаяся в малом тазу;
- механическая травма с последующим малоподвижным образом жизни.
Врач-онколог знает, что такое тромбоз при онкологии, поэтому всегда будет учитывать эту опасность при проведении лечебных мероприятий.
Профилактика тромбообразования при онкологии
Лучше предвосхитить жизнеугрожающие осложнения, чем пытаться вытащить пациента с того света. Профилактика тромботических осложнений проводится на всех этапах обследования и лечения. К стандартным мероприятиям относятся:
- Оценка состояния свертывающей системы крови по анализам крови;
- Использование компрессионного трикотажа (эластичные бинты или специальные чулки) при любом варианте хирургических процедур и на фоне проведения противоопухолевой терапии;
- Прием лекарственных средств, препятствующих формированию тромбов в венах.
Предупредить тромбоз в онкологии – важнейшая задача врача-онколога, особенно если выявлен высокий риск осложнений. Каждому пациенту надо в обязательном порядке выполнять назначения доктора: ношение компрессионных чулок до и после операции – это не блажь врача, а эффективное предупреждение закупорки вен и сохранение жизни пациента.

Для каждого вида тромбофлебита нижних конечностей симптомы и лечение различаются. Рассматриваемая патология может привести к образованию тромба.
Медицинские показания ![]()
Специалисты различают два вида расположения венозной сети:
- под кожей;
- в глубоких слоях.
Тромбофлебит нижних конечностей поражает глубокие и подкожные вены. Основные причины развития рассматриваемой патологии кроются в следующих факторах:
- наследственность;
- травма венозной стенки;
- варикоз;
- инфекция, занесенная извне.
На начальном этапе симптомы образования тромба отсутствуют. Самое опасное состояние — попадание кровяного сгустка в КС легких. Данное явление вызывает внезапную смерть. Тромбофлебит нижних конечностей может развиваться при замедленном токе крови у беременных, при длительном постельном режиме и в результате нарушений в работе сердца. Самостоятельно тромб рассасывается редко. Возможно образование венозных камней.
Острое течение недуга может иметь асептическую либо инфекционную природу. Асептически протекает тромбофлебит Бюргера. Чтобы устранить признак инфекционного заболевания, требуется прием антибиотиков. Факторы, провоцирующие патологию:
- аборт;
- роды;
- тиф;
- абсцесс;
- ОРВИ;
- туберкулез;
- хирургическая операция.
Тромбофлебит глубоких вен
Чтобы устранить симптомы при тромбофлебите глубоких вен нижних конечностей, лечение требуется срочное. В противном случае крупный сгусток спровоцирует тромбоэмболию.
В группу риска входят:
- люди, которые ведут сидячий образ жизни;
- пациенты, перенесшие операцию;
- люди, страдающие варикозом;
- пациенты с ускоренной свертываемостью крови;
- беременные;
- пенсионеры.
Ранняя симптоматика болезни проявляется в следующем:
- появление вен на ногах;
- чувство тяжести;
- отек в ногах;
- при сгибании стопы появляется боль.
В 90% случаев у пациентов возникает посттромбофлебитическая патология. В венозных стенках происходят необратимые изменения, поэтому существует высокая вероятность рецидива. В области локализации сгустка появляются болевые уплотнения.
При отсутствии терапии формируются трофические язвы.

При поражении глубоких вен используются мази с гепарином. Они препятствуют образованию кровяных сгустков, одновременно расширяя капилляры. Чтобы усилить эффект, используется повязка с Гепариновой мазью. Такая процедура делается перед сном на протяжении 14 дней.
Чтобы снять воспаление и спровоцировать склеивание тромбоцитов, назначают нестероидные мази с противовоспалительным эффектом (Найз, Индовазин). Местная терапия дополняется приемом медикаментов. Таблетки Стрептокиназ эффективно очищают просвет вены. Дополнительно проводятся физиопроцедуры. С помощью УВЧ и электрофореза рассасывается воспалительный очаг, повышается иммунитет.
Острое течение недуга
Симптоматика недуга ярко проявляется при остром его течении. Пациент жалуется на резкую боль, возникающую вдоль направления движения крови по пораженной вене. При этом изменяется цвет кожи. Острый тромбофлебит может быстро перейти в гангренозную либо ишемическую форму. При таких осложнениях усиливается и нарастает боль. Кожа постепенно приобретает фиолетовый оттенок.
В таком случае требуется срочная помощь врача. До приезда скорой помощи запрещено заниматься самолечением. В противном случае может оторваться тромб. Терапия подбирается с учетом состояния сосудов и локализации сгустка.
Чаще назначается консервативная терапия. При остром тромбофлебите голени показано амбулаторное лечение. В остальных случаях пациент госпитализируется. Местная терапия включает в себя:
- наложение гепариновой, бутадионовой либо мази Вишневского;
- применение полуспиртового компресса либо холода;
- прием препаратов, улучшающих микроциркуляцию крови (Трентал, Теоникон);
- прием ингибиторов (Курантил, Аспирин);
- чтобы откорректировать нарушение кровотока, используется Эскузан, Венарутон;
- обезболивающие и противовоспалительные медикаменты (Бутадион, Реопирин);
- для десенсибилизации используют Супрастин и Димедрол.
Дополнительная терапия
Если воспаление устранено, тогда лечение направлено на повышение эффективности рассасывания сгустка. В этом случае показана физиотерапия лампой-соллюкс и УВЧ. Можно использовать ионофорез и Гепарин с Трипсином. При этом одновременно принимают флебодинамические средства.
Операция назначается в следующих случаях:
- восходящий подкожный тромбофлебит в области бедра;
- эмболия легочной артерии;
- расплавление сгустка гнойным экссудатом.
Для терапии восходящего тромбофлебита применяется лазерная облитерация — прогревание стенки вен выше сгустка. Такая методика направлена на удаление патологических венозных узлов. При этом останавливается разрастание сгустка и воспаление. При восходящей форме показана кроссэктомия — операция, не позволяющая тромбу развиваться. Манипуляция проводится под местной анестезией, в условиях амбулатории.
При проведении склерозации может нарушиться техника выполнения компрессионной склеротерапии. При этом возникает воспаление на участке инъекции. Затем формируется тромб, который может перейти в эмболию. Такое осложнение называется постинъекционным тромбофлебитом. Чтобы предотвратить его, усиливается компрессия с помощью специальных подушек и бинтов.
Недостаточная компрессия может привести к интравенозной гематоме и острому тромбофлебиту. Лечить заболевание можно специальными мазями, повязками, лекарственными средствами. При необходимости в вену делается инциз-укол, с помощью которого удаляются кроваво-склерозантные массы.
Хронический тромбофлебит нижних конечностей, в отличие от острой формы, имеет слабо выраженную симптоматику. Пациент испытывает периодические боли. Для лечения используется специальная мазь с эластичной компрессией, лечебная физкультура, грязелечение, физиотерапия.
Поверхностное поражение

Варикозный тромбофлебит — распространенная форма недуга, которая сопровождается интенсивным болевым синдромом, покраснением. В области вены со сгустком появляется выраженный отек, который может перейти на глубокие вены. Основной признак — боль во время передвижения и при прикосновении к вене.
Тромбофлебит и варикоз — это взаимосвязанные патологии. Часто последнее заболевание провоцирует тромбофлебит, при котором замедляется скорость течения крови в главных узлах. Диагностика недуга включает ультразвуковую допплерографию (оценка кровотока и проходимости вен) и КТ-ангиографию (детальная оценка сосудов). В крови выявляется лейкоцитоз.
Для лечения болезни показана противовоспалительная терапия, которая снимает боль, уменьшает воспаление. Пациенту прописывают гормональные мази, спиртные компрессы, суппозитории с Бутидионом и Диклофенаком.
Чтобы уменьшить отеки и воспаление, применяются медикаменты, улучшающие кровообращение.
К таким средствам относится Детралекс. Ограничение к приему — первый триместр беременности. Детралекс состоит из растительных компонентов. Он не влияет на состав крови, а только повышает тонус стенок КС.
Рекомендуется принимать Детралекс в комплексе с дезагрегантами и тромболитическими медикаментами. Этот препарат часто назначается после операции при тромбофлебите, в качестве длительного лечения.
Оперативная терапия
Хирургическая операция назначается при нарастании сгустка по ходу большой подкожной вены выше бедра. Манипуляция проводится под местной, проводниковой, перидуральной, внутривенной или интубационной анестезией.
При восходящей форме болезни применяется метод Троянова-Тренделенбурга. Флеболог-хирург выполняет косой разрез ниже паха. Если сгусток может перейти в просвет бедренной вены, выполняется вертикальный разрез.
В ходе операции следует учитывать такие технические моменты:
- хирург выделяет, пересекает и перевязывает ствол большой подкожной вены в области ее устья;
- если вена вскрыта, а тромб выходит за уровень остирального клапана, пациент должен задержать дыхание на вдохе;
- при необходимости используется катетер, проводится тромбэктомия;
- культя вены прошивается и перевязывается.
На втором этапе оперативного вмешательства удаляется тромбированный узел. Подобная манипуляция проводится в течение 5-90 дней. Такая операция предотвращает нагноение раны после первого этапа. Для этого перевязываются перфорантные вены.
Чтобы большой сгусток не попал в кровяное русло, в нижнюю полую вену устанавливается зонтик. Его функции: пропускать кровь, но задерживать крупные сгустки крови. Такая операция назначается пациентам с больным сердцем.
Патология у беременных
В период беременности повышается риск возникновения тромбофлебита. Это связано с высоким внутриутробным давлением. Максимальную опасность болезнь представляет в первые дни после родов. Это объясняется такими факторами:
- ребенок пережимает вены таза;
- снижение и расширение тонуса стенок вен.
Все вышеописанные явления нарушают естественный кровоток в ногах, формируя тромб. Первые признаки заболевания требуют срочной консультации флеболога. Беременные должны профилактировать тромбофлебит следующими методами:
- ношение компрессионного белья (чулки, колготки);
- выполнение лечебной гимнастики;
- ежедневные прогулки перед сном;
- ограничение потребление жидкости.
Чтобы избавиться от боли, применяется веноцентез — прокол проблемного узла для удаления сгустка. Манипуляция проводится после местной туменесцентной анестезии.
Народные средства
Терапия тромбофлебита народными средствами облегчает течение недуга, уменьшая боль и отечность в ногах.
Из прополиса и меда можно приготовить следующие лечебные средства:
- настойка — весной старые пчелы отмирают — это подмор. Его собирают и заливают водкой. Состав настаивается 2 недели, процеживается;
- медовый компресс с каланхоэ;
- мазь — прополис измельчается и перемешивается с теплым сливочным маслом.
При тромбофлебите можно использовать яблочный уксус, разбавленный водой. Чтобы изготовить эффективную мазь, потребуется гусиный жир и корень окопника. Средство нагревается и процеживается.
При тромбофлебите пьют:
- настойку крапивы — она положительно влияет на кровеносную систему, оздоравливая и укрепляя организм;
- квас из крапивы — изготавливается из свежей травы. Предварительно ее скашивают, промывают и ошпаривают кипятком. Крапива закладывается в 3-литровую банку. Трава заливается кипятком. В состав добавляется 3 ст.л. сахара. Горловина банки обвязывается марлей и хранится в теплом месте в течение 3-4 дней. Рекомендуется пить квас 3 раза в день до еды;
- настойка из соцветий конского каштана;
- чай из высушенных головок клевера.
Прежде чем применять народные средства, рекомендуется проконсультироваться с лечащим флебологом. Использовать их необходимо в комплексе с медикаментозным лечением.
Лечебная гимнастика
При обострении показан постельный режим. В этот период запрещены теплые ванны и массаж. После окончания терапии можно выполнять упражнения, которые повышают эластичность венозных стенок, улучшая кровообращение.
Упражнения в лежачем положении:
В стоячем либо сидячем положении можно выполнять круговые движения стопами. Упражнения в положении стоя:
- носочки-пятки — по 15 подъемов и опусканий;
- поднять правую ногу, предварительно ее согнув. Затем нога выпрямляется и опускается на пол. Аналогичные движения выполняется левой ногой.
Вышеописанные упражнения массируют вены. Так как к причинам развития болезни относится ожирение, необходимо питаться правильно. В рацион включаются диетические продукты: крольчатина, индюшатина. Можно кушать свежие фрукты и овощи. Исключение: фасоль, горох и бананы. Зимой нужно принимать поливитамины. Лица, входящие в группу риска, должны внимательно относиться к состоянию своих ног. Необходимо вести активный образ жизни. Противопоказано обезвоживание .
Читайте также:


