Клиническая картина рака шейки матки
Клинические симптомы при начальных формах рака шейки матки отсутствуют. Появление симптоматики чаще всего наблюдается при запущенной форме заболевания:
- кровянистые выделения из половых путейразличной интенсивности имеют место в 55 – 60% случаев. Характерным для рака шейки матки являются контактные кровянистые выделения.
- белиотмечают 25 – 30% больных. Они могут быть водянистыми, слизисто-гнойными, сукровичными чаще со зловонным запахом.
- болевой синдромпоявляется у 10 – 12% пациенток. Он возникает при вовлечении в процесс параметральной клетчатки, сдавлении нервных стволов инфильтратами, метастазировании в позвоночник.
- симптомы неблагополучия со стороны мочевого пузыря и прямой кишкипоявляются при запущенных стадиях заболевания. Возникают частые позывы на мочеиспускание, чувство неполного опорожнения мочевого пузыря, а при прорастании слизистой органов в моче и кале определяется кровь.
- отеки нижних конечностейразвиваются при сдавлении опухолью венозных и лимфатических сосудов, идущих по боковой стенке таза.
- развитие уремии на фоне хронической почечной недостаточностивследствие прорастания опухолью устья мочеточников является одной из наиболее частых причин гибели пациенток при раке шейки матки.
Следует отметить:в 6 – 16% случаев рак шейки матки может протекать вообще без каких-либо клинических проявлений.
Лечение рака шейки матки
Преинвазивная карцинома
- Наиболее оптимальный способ веденияпреинвазивной цервикальной карциномы – ножевая или лазерная конизация шейки матки. Применение данного метода лечения оправдано не только в репродуктивном возрасте, но и когда потребность в реализации генеративной функции утрачена. При отсутствии атипичных клеток по линии резекции и опухолевых эмболов в венозных и лимфатических сосудах эффективность данного метода лечения составляет 95 – 97%
- Далее за пациенткой необходимо проводить диспансерное наблюдениес кольпоскопией через 3 месяца и исследованием РАР – мазков 1 раз в 3 месяца в течение 2 лет. В дальнейшем при отрицательных результатах – ежегодный скрининг
- Если пациентка не заслуживает доверия врача, операцией выбора является тотальная абдоминальная гистерэктомияI типа. Удаление яичников зависит от возраста пациентки и их состояния во время операции
Стадия I А
- При инвазии в строму шейки матки менее 3 мм и диаметре опухолевого пятна менее 7 мм (микроинвазивная карцинома, стадия IA 1) в репродуктивном возрасте операцией выбора является конизация шейки матки (ножевая или лазерная)
- При инвазии более 3, но менее 5 мм и диаметре опухолевого пятна менее 7 мм ( стадия IA 2) вопрос об объеме лечения открыт. Тактика ведения зависит от возраста, реализации генеративной функции, а также от наличия опухолевых эмболов в венозных и лимфатических сосудах:
- В молодом возрасте, при отсутствии опухолевых эмболов допустимо применение органосохраняющей операции – конизации шейки матки
- При нежелании больной реализовать в последующем генеративную функцию, а также при наличии опухолевых эмболов в венозных и/или лимфатических сосудах операцией выбора является тотальная абдоминальная гистерэктомияI и II типов. Удаление яичников зависит от возраста пациентки и их состояния во время операции.
Стадия I В
- Оптимальный способ лечения - комбинация лучевой терапии и гистерэктомии
- Гистерэктомия дополняется иссечением параметральной клетчатки и тазовых лимфоузлов – гистерэктомия III типа (операции Вертгейма, Мейгса)
- Вопрос о яичниках решается индивидуально, при сохранении их стараются фиксировать за пределами малого таза, чтобы снизить воздействие лучевой терапии
- При наличии экстрагенитальной патологии – сочетанная лучевая терапия
- В современной мировой литературе описаны органосохраняющие методики лечения I В1 стадии цервикальной карциномы. Применимы они у женщин детородного возраста, планирующих иметь, но не имеющих детей, и заключаются в широкой ножевой конизации шейки матки и иссечении тазовых лимфоузлов. Существует наблюдение, в котором молодая женщина, пролеченная таким способом, смогла забеременеть и родить ребенка
Стадии IIA и IIB
- Комбинация лучевой терапии и хирургического лечения
- Для стадии IIA хирургическое лечение применимо молодым женщинам без тяжелой экстрагенитальной патологии (радикальная гистерэктомия III типа), остальным показана лучевая терапия
- В стадии IIB производится лапаротомия для оценки состояния парааортальных лимфоузлов; основной метод лечения сочетанная лучевая терапия
- Парааортальные лимфоузлы поражаются в 15% случаев стадии II , в тоже время на сегодня до конца не ясно, влияет ли проведение лучевой терапии в области этих узлов на выживаемость больных РШМ
Стадии III А и III В
- Лечение производится только методом лучевой терапии
- Рекомендуется лапаротомия перед началом лучевой терапии для оценки состояния лимфоузлов
- Метастазы в парааортальные лимфоузлы встречаются в 35 – 50% случаев
Стадия IV
- Дистанционная лучевая терапия – основной метод лечения
- В случае нахождения опухоли в пределах малого таза производится экзэнтерация – удаление внутренних гениталий, мочевого пузыря и/или прямой кишки
- Симптоматическое лечение
Типы радикальных гистерэктомий
I тип– экстрафасциальная гистерэктомия. Шейка матки удаляется по краю влагалища. Лобково-пузырно-шеечная фасция не отделяется от шейки и удаляется вместе с ней. Показания: аденокарцинома цервикального канала, микроинвазивная плоскоклеточная карцинома шейки матки.
II тип– гистерэктомия с удалением запирательных, срединной группы наружных подвздошных лимфоузлов и лимфоузлов в области бифуркации общей подвздошной артерии, а также верхней трети влагалища.
III тип– классическая гистерэктомия Вертгейма – Мейгса. Отличается от II типа удалением параметриев, кардинальных и крестцово-маточных связок, верхней половины влагалища. Показаниями для этой операции являются IB и IIA стадии. Эта разновидность гистерэктомии связана с наиболее частым развитием атонии мочевого пузыря вследствие его денервации и образованием пузырно-влагалищных и мочеточниково-влагалищных свищей.
В то же время :
- Современные достижения радиологии позволяют все активней использовать лучевую терапию у пациенток, которым противопоказано оперативное вмешательство
- 5-летняя выживаемость больных при изолированном применении каждого из методов сопоставима и составляет 85% (таблица 6)
- Заслуживает внимания опыт США, когда право выбора метода лечения при цервикальной карциноме IB / IIA стадии предоставляется пациентке после консультации с лечащим врачом
Таблица 6. Сравнительный анализ хирургического и лучевого методов лечения рака шейки матки IB / IIA стадий
| Хирургический метод | Лучевой метод | |
| 5-ти летняя выживаемость | 85% | 85% |
| Осложнения | Урологические свищи – 1-2% | Стриктуры и свищи кишечника и мочевых путей – 1,4-5,3% |
| Влагалище | Укорачивается | Фиброз и стеноз |
| Яичники | Могут быть сохранены | Разрушаются |
| Осложнения от лечения | Атония мочевого пузыря – 3% | Радиационный фиброз кишечника и мочевого пузыря – 6-8% |
| Контингент пациенток | Пациентки моложе 65 лет, весом менее 85 кг, при отсутствии экстрагенитальной патологии | Все пациентки |
| Летальность | 1% | 1% эмболия легочной артерии при внутриполостной терапии |
Наиболее распространенные осложнения хирургического вмешательства:
Во время операции
- Кровотечение
- Эмболия легочной артерии
Ранние послеоперационные
- Раневая инфекция
- Расхождение швов
Поздние послеоперационные
- Пузырные свищи
- Мочеточниковые свищи
- Лимфоцисты
- Атония мочевого пузыря
- Пиелонефрит
Послеоперационная заболеваемость по некоторым данным может достигать 15%, но при улучшении техники операции снижается до 5%.
Наиболее распространенные осложнения от лучевой терапии:
- Анорексия
- Тошнота
- Потеря веса
- Диарея
- Дизурия
- Цистит.
В связи с применением современной техники облучения, позволяющей направить максимальную энергию в пораженную область, частоту этих осложнений удалось снизить с 8,2% до 1,5%.
Наблюдение после лечения :
- Рецидив возникает в 50% случаев в течение 1 года, а в 80% - в течение 2 лет
- В течение 2 лет каждые 3 месяца и в следующие 3 года каждые 6 месяцев необходимо проводить обследование, включающее бимануальное исследование и оценку лимфоузлов, в том числе и надключичных
- При каждом плановом осмотре необходимо провести цитологическое исследование шейки/влагалища, так как у 70% женщин с рецидивами в области малого таза оно даёт положительный результат
- Ежегодно с целью диагностики метастазов в легкие следует проводить рентгенологическое исследование грудной клетки
- Компьютерная томография брюшной полости и таза с применением внутривенного контраста показана при наличии пальпируемых масс в области малого таза и подозрении на блокаду мочеточников
- Для подтверждения рецидива заболевания возможна пункционная биопсия под контролем зрения
Рецидив заболевания
Обнаружение опухоли более чем через 6 месяцев от начала лечения.
- Центральный (в малом тазу)
- Нецентральный (вне малого таза)
При выявлении рецидива необходимо произвести:
- Пересмотр стадии заболевания
- Разностороннюю биопсию лимфоузлов
- Возможно проведение лапаротомии при центральном рецидиве
При центральномрецидиве производится тазовая экзэнтерация.
При нецентральномрецидиве основным методом лечения является химиотерапия. Наиболее популярна методика монохимиотерапии цисплатином в дозировке от 50 мг/м 2 до 100 мг/м 2 . Существуют также схемы полихимиотерапии: винкристин + метотрексат; изофосфамид + цисплатин.
Средняя продолжительность жизнипри рецидиве рака шейки матки невысока и составляет 4 – 8 месяцев.
Последнее изменение этой страницы: 2016-06-23; Нарушение авторского права страницы
Рак шейки матки – опухолевое поражение нижнего отдела матки, характеризующееся злокачественной трансформацией покровного эпителия (экто- или эндоцервикса). Специфическим проявлениям рака шейки матки предшествует бессимптомное течение; в дальнейшем появляются контактные и межменструальные кровянистые выделения, боли в животе и крестце, отеки нижних конечностей, нарушения мочеиспускания и дефекации. Диагностика при раке шейки матки включает проведение осмотра в зеркалах, расширенной кольпоскопии, исследования цитологического соскоба, биопсии с гистологическим заключением, эндоцервикального кюретажа. Лечение рака шейки матки проводят с учетом гистологической формы и распространенности с помощью хирургического вмешательства, лучевой терапии, химиотерапии или их комбинации.
МКБ-10

- Причины РШМ
- Факторы риска
- Классификация
- Симптомы рака шейки матки
- Диагностика
- Лечение рака шейки матки
- Хирургическое лечение
- Противоопухолевое лечение
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Причины РШМ
Среди других ИППП, повышающих риски развития рака шейки матки, выделяют генитальный герпес, цитомегаловирусную инфекцию, хламидиоз, ВИЧ. Из всего вышесказанного следует, что вероятность развития рака шейки матки больше у женщин, часто меняющих половых партнеров и пренебрегающих барьерными методами контрацепции. Кроме того, при раннем начале сексуальной жизни (в возрасте 14-18 лет) незрелый эпителий шейки матки обладает особой восприимчивостью к воздействию повреждающих агентов.
К факторам риска по развитию рака шейки матки относят ослабление функции иммунной системы, курение, возраст старше 40 лет, диеты с малым содержанием фруктов и овощей, ожирение, недостаток витаминов А и С. Также доказано, что вероятность развития рака шейки матки увеличивается при длительном (свыше 5 лет) приеме оральных контрацептивов, многочисленных родах, частых абортах. Одним из факторов позднего обнаружения рака шейки матки является низкая медицинская культура, нерегулярное прохождение женщинами профилактических осмотров с исследованием мазка из цервикального канала на онкоцитологию.
К фоновым заболеваниям, предрасполагающим к развитию рака шейки матки, в гинекологии относят лейкоплакию (интраэпителиальную неоплазию, CIN), эритроплакию, кондиломы, полипы, истинную эрозию и псевдоэрозию шейки матки, цервициты.
Классификация
По гистологическому типу, в соответствии с двумя видами эпителия, выстилающего шейку матки, различают плоскоклеточный цервикальный рак с локализацией в эктоцервиксе (85-95%) и аденокарциному, развивающуюся из эндоцервикса (5-15%). Плоскоклеточный рак шейки матки, в зависимости от степени дифференцировки, может быть ороговевающим, неороговевающим и низкодифференцированным. К редким гистотипам рака шейки матки относятся светлоклеточная, мелкоклеточная, мукоэпидермоидная и др. формы. С учетом типа роста различают экзофитные формы рака шейки матки и эндофитные, встречающиеся реже и имеющие худший прогноз.
Для оценки распространенности в клинической гинекологии используются классификации рака шейки матки по двум системам: FIGO, принятой Международной федерацией акушеров и гинекологов, и ТNМ (где T – распространенность опухоли; N – вовлеченность регионарных лимфоузлов; M – наличие отдаленных метастазов).
Стадия 0 (FIGO) или Тis (ТNМ) расценивается как преинвазивный или внутриэпителиальный рак шейки матки (in situ).
Стадия I (FIGO) или T1 (ТNМ) - опухолевая инвазия ограничивается шейкой матки, без перехода на ее тело.
- I A1 (T1 А1) – микроскопически определяемый рак шейки матки с глубиной инвазии до 3 мм с горизонтальным распространением до 7 мм;
- I A2 (T1 А2) – прорастание опухоли в шейку матки на глубину от 3 до 5 мм с горизонтальным распространением до 7 мм.
- I B1 (T1 В1) – макроскопически определяемый цервикальный рак, ограниченный шейкой матки, либо микроскопически выявляемые поражения, превышающие IA2 (T1А), не превышающее в максимальном измерении 4 см;
- I B2 (T1 В2) - макроскопически определяемое поражение, превышающее в максимальном измерении 4 см.
Стадия II (FIGO) или T2 (ТNМ) характеризуется распространением рака за пределы шейки матки; нижняя треть влагалища и стенки таза интактны.
- II A (T2 А) – опухоль инфильтрирует верхнюю и среднюю треть влагалища или тело матки без прорастания параметрия;
- II B (T2 В) – опухоль инфильтрирует параметрий, но не доходит до стенок таза.
Стадия III (FIGO) или T3 (ТNМ) характеризуется распространением рака за пределы шейки матки с прорастанием параметрия до стенок таза либо вовлечением нижней трети влагалища, либо развитием гидронефроза.
- III A (T3 А) – опухоль захватывает нижнюю треть влагалища, но не прорастает в стенки таза;
- III B (T3 В) – опухоль переходит на стенки таза либо вызывает гидронефроз, или вторичное поражение почки.
Стадия IV А (FIGO) или T4 (ТNМ) характеризуется распространением рака шейки матки в смежные органы либо распространением за пределы таза. Стадия IV B (T4 M1) свидетельствует о наличии отдаленных метастазов.
Симптомы рака шейки матки
При прорастании опухоли в стенки таза или нервные сплетения появляются боли в животе, под лоном, в крестце в покое или во время полового акта. В случае метастазирования рака шейки матки в тазовые лимфоузлы и сдавливания венозных сосудов могут наблюдаться отеки ног и наружных гениталий.
Если опухолевая инфильтрация затрагивает кишечник или мочевой пузырь, развиваются нарушения дефекации и мочеиспускания; появляется гематурия или примесь крови в кале; иногда возникают влагалищно-кишечные и влагалищно-пузырные свищи. Механическая компрессия метастатическими лимфоузлами мочеточников приводит к задержке мочи, формированию гидронефроза с последующим развитием анурии и уремии. К общим симптомам рака шейки матки относятся общая слабость, повышенная утомляемость, лихорадка, похудание.
Диагностика
Основу раннего выявления микроинвазивного цервикального рака составляют регулярные онкопрофилактические осмотры с цитологическим исследование соскоба шейки матки. Пап-тест (мазок по Папаниколау) позволяет выявлять предраковые процессы, раковые клетки при преинвазивном росте опухоли. Схема обследования включает:
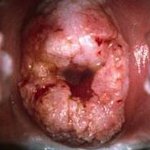
- Осмотр шейки матки в зеркалах. Визуальный гинекологический осмотр в ранней стадии позволяет обнаружить или заподозрить РШМ по внешнем признакам: изъязвлениям, изменению окраски шейки матки. В инвазивной стадии при экзофитном типе роста рака на поверхности шейки матки определяются фибринозные наложения, опухолевидные разрастания красноватого, белесоватого, розовато-серого цвета, которые легко кровоточат при прикосновении. В случае эндофитного роста цервикального рака шейка становится увеличенной, приобретает бочковидную форму, неровную бугристую поверхность, неравномерную розово-мраморную окраску. При ректо-вагинальном исследовании в параметрии и малом тазу могут определяться инфильтраты.
- Кольпоскопия. С помощью кольпоскопии при увеличении изображения в 7,5- 40 раз возможно более детально изучить шейку матки, обнаружить фоновые процессы (дисплазию, лейкоплакию) и начальные проявления рака шейки матки. Для исследования зоны трансформации эпителия используют проведение пробы с уксусной кислотой и Шиллер-теста (йодной пробы). Атипия при раке шейки матки выявляется по характерной извитости сосудов, менее интенсивному окрашиванию патологических йоднегативных очагов. При подозрении на рак шейки матки показано исследование опухолеассоциированного антигена плоскоклеточных карцином – онкомаркера SCC (в норме не превышает 1,5 нг/мл).
- Биопсия шейки матки. Кольпоскопия дает возможность выявить участок трансформации и произвести прицельную биопсию шейки матки для гистологического исследования забранных тканей. Ножевая биопсия шейки матки с выскабливанием цервикального канала обязательна при подозрении на цервикальный рак. Для определения степени инвазии рака производится конизация шейки матки – конусовидное иссечение кусочка тканей. Решающим и окончательным методом в диагностике рака шейки матки является морфологическая интерпретация результатов биопсии.
Дополнительно при раке шейки матки проводится УЗИ малого таза, позволяющее стадировать опухолевый процесс и планировать объем вмешательства. Для исключения прорастания опухоли в смежные органы и отдаленного метастазирования прибегают к выполнению УЗИ мочевого пузыря и почек, цистоскопии, внутривенной урографии, УЗИ брюшной полости, рентгенографии легких, ирригоскопии, ректоскопии. При необходимости пациентки с выявленным раком шейки матки должны быть проконсультированы урологом, пульмонологом, проктологом.

Лечение рака шейки матки
Все операции при раке шейки матки делятся на органосохраняющие и радикальные. Выбор тактики зависит от возраста женщины, репродуктивных планов, распространенности онкопроцесса. В онкогинекологии применяется:
- Органосохраняющая тактика. При преинвазивном раке у молодых женщин, планирующих деторождение, выполняются щадящие вмешательства с удалением начально измененных участков шейки матки в пределах здоровых тканей. К таким операциям относят конусовидную ампутацию (конизацию) шейки матки, электрохирургическую петлевую эксцизию, высокую ампутацию шейки матки. Экономные резекции при раке шейки матки позволяют соблюсти онкологическую радикальность и сохранить репродуктивную функцию.
- Радикальная тактика. При более выраженных изменениях и распространенности опухолевого процесса показано удаление матки с транспозицией яичников (выведением их за пределы таза) или с овариэктомией. При раке шейки матки в стадии I B1 стандартным хирургическим объемом является пангистерэктомия – экстирпация матки с аднексэктомией и тазовой лимфодиссекцией. При переходе опухоли на влагалище показано проведение радикальной гистерэктомии с удалением части влагалища, яичников, маточных труб, измененных лимфоузлов, парацервикальной клетчатки.
Хирургический этап лечения рака шейки матки может сочетаться с лучевой или химиотерапией, либо с их комбинацией. Химио- и радиотерапия могут проводиться на дооперационном этапе для уменьшения размеров опухоли (неоадъювантная терапия) или после операции для уничтожения возможно оставшихся опухолевых тканей (адъювантная терапия). При запущенных формах рака шейки матки выполняются паллиативные операции – выведение цистостомы, колостомы, формирование обходных кишечных анастомозов.
Прогноз
Лечение рака шейки матки, начатое на I стадии, обеспечивает 5-летнюю выживаемость у 80-90% пациенток; при II ст. выживаемость через пять лет составляет 60-75%; при III ст. - 30-40%; при IV ст. – менее 10%. При осуществлении органосберегающих операций по поводу рака шейки матки шансы на деторождение сохраняются. В случае проведения радикальных вмешательств, неоадъювантной или адъювантной терапии фертильность полностью утрачивается.
При выявлении рака шейки матки при беременности, тактика зависит от сроков гестации и распространенности опухолевого процесса. Если срок гестации соответствует II-III триместру, беременность возможно сохранить. Ведение беременности при раке шейки матки осуществляется под повышенным медицинским наблюдением. Методом родоразрешения в этом случае обычно служит кесарево сечение с одновременным удалением матки. При сроке гестации менее 3-х месяцев производится искусственное прерывание беременности с немедленным началом лечения рака шейки матки.
Профилактика
Основной профилактической мерой рака является массовый онкологический скрининг с помощью цитологического исследования соскобов с шейки матки и из цервикального канала. Обследование рекомендуется начинать после начала половой жизни, но не позднее возраста 21 года. В течение первых двух лет мазок сдается ежегодно; затем, при отрицательных результатах – 1 раз в 2-3 года.
Профилактика рака шейки матки требует раннего выявления и лечения фоновых заболеваний и половых инфекций, ограничения числа сексуальных партнеров, использования барьерной контрацепции при случайных половых связях. Пациенткам групп риска необходимо прохождения осмотра гинеколога не реже 1 раза в полгода с проведением расширенной кольпоскопии и цитологического мазка. Девочкам и молодым женщинам в возрасте от 9 до 26 лет показано проведение профилактической вакцинации против ВПЧ и рака шейки матки препаратами Церварикс или Гардасил.
Рак шейки матки — злокачественная опухоль, формирующаяся из тканей слизистой оболочки шейки. Особенно часто обнаруживается у пациенток 35-40 и 55-60 лет. После выявления на ранних стадиях поддается терапевтическому и оперативному лечению.
Причины появления рака шейки матки

Доказано, что основной фактор риска онкологии — это вирус папилломы. Примерно у 80% пациенток заболевание развивается именно после неудачной терапии бородавок и папиллом на шейке матки. Внедряясь в организм, вирус может стать причиной возникновения бородавок на шейке матке, которые впоследствии травмируются во время секса, неумелого спринцевания, медицинских манипуляций и прочих воздействий. Однако наличие в организме вируса не означает гарантированное развитие онкологии в будущем. Только 16 из 100 штаммов этого вируса провоцируют малигнизацию клеток бородавок.
Вторая по частоте причина присоединения папилломавируса и впоследствии развития рака шейки матки — начало интимной жизни в подростковом возрасте. То же касается и смены множества партнеров. Рискуют заболеть раком и курящие женщины. Причина в канцерогенах, что содержатся в сигаретном дыме.
Еще одна вероятная причина — снижение уровня иммунитета. Риск рака шейки матки не зависит от того, как был снижен иммунитет, вследствие негативного воздействия заболеваний или приема иммуноподавляющих препаратов. В особенности это касается женщин с вирусом иммунодефицита.
Весомая роль в развитии онкологии отводится неправильному питанию. Тем, кому в рационе недостает фруктов и овощей, рак шейки матки угрожает значительно чаще, чем женщинам, которые питаются сбалансированно.
У некоторых женщин онкология бывает спровоцирована протеиновым составом мужской спермы. Он приводит к нарушению анатомии клеток и малигнизации.
Кроме того, в перечень факторов риска входят:
- Венерические инфекции;
- Прием оральных контрацептивов;
- Развитие новообразований на вульве и во влагалище;
- Длительные недолеченные воспаления (дисплазия, эрозия, лейкоплакия);
- Генетическая предрасположенность;
- Несоблюдение норм гигиены.
Как развивается рак шейки матки
Течение заболевания подразделяется на четыре стадии:
- Переродившиеся ткани проникают в строму. В этом случае патология легко устраняется иссечением пораженной зоны;
- Опухоль разрастается и переходит на влагалище и матку. Патология на этой стадии бывает влагалищной (поражает две трети влагалища сверху), параметральной (распространяется на слои параметрия), маточной (переходящим на матку).
- Рак поражает все органы таза и почки. При влагалищном раке поражение распространяется на все влагалище, при параметральном — на малый таз, есть метастазы в лимфоузлах.
- Опухоль затрагивает кишечник, мочевыделительную систему, наблюдаются метастазы рака шейки матки в большинстве органов. Вероятность летального исхода составляет 90%.
Как правило, от момента малигнизации клеток до перехода онкологии в четвертую стадию проходит 3 — 4 года. Если женщина обращается к гинекологу при первых симптомах или ходит на осмотры регулярно, рак не успевает пройти все стадии. Тем, кто пренебрегает этой необходимостью помочь маловероятно — рак шейки матки практически неизлечим уже на третьей стадии.
Симптомы рака шейки матки

Клиническая картина рака шейки матки практически всегда одинакова. Один из ключевых признаков — кровянистые вагинальные выделения. Симптом сопровождается болями внизу живота, особенно выраженными во время и после полового акта. Выделения крови наблюдаются и между менструациями, а во время месячных потеря крови становится аномально большой. Кровотечения происходят даже в случае, когда заболевания развилось в период менопаузы.
На самых поздних этапах больные раком шейки матки отмечают боли в ногах, отеки ног, примесь крови в моче. Общее состояние ухудшается: появляется сильная слабость, пациентка худеет, теряет работоспособность.
На последних стадиях женщина не ощущает на себе никаких симптомов, хотя они без труда заметны при диагностике в гинекологическом кресле или на кольпоскопии. Кроме этого, наблюдаются затруднения дефекации, набухание лимфоузлов в паху и возле ключиц.
Диагностика рака шейки матки
На последних стадиях рак обнаруживается случайно во время профилактического осмотра или консультации по поводу других патологий.
Первым этапом диагностики является сбор анамнеза. Врач выясняет:
- Каковы симптомы и их интенсивность;
- Период их проявления;
- Были ли случаи рака в семье пациентки;
- Были ли раньше беременности, аборты;
- Какие болезни женщина перенесла.
Далее следует бимануальный осмотр в гинекологическом кресле. Учитываются изменения размера и структуры шейки матки, увеличение самой матки, наличие опухоли во влагалище. При необходимости гинеколог направляет на дополнительный осмотр к гинекологу-онкологу. После этого женщину направляют на анализы:
- Цитологию мазка;
- Вирусологическое исследование с выявлением онкогенности;
- Обязательная инструментальная диагностика;
- Кольпоскопия с окрашиванием раствора Люголя и биопсией;
- УЗИ малого таза (при метастазах в другие органы — прочие виды УЗИ);
- МРТ;
- Соскоб тканей цервикального канала и гистологический анализ;
- Рентгеноконтрастная лимфография;
- Артериография;
- Флебография;
- Рентгенография легких;
- Остеосцинтиграфия.
- На поздних стадиях — колоноскопия, экскреторная урография.
Чаще всего патологию выявляют уже на этапе кольпоскопии. Независимо от этого, биопсию проводят во всех случаях подозрения на рак. Выскабливание цервикального канала показано при обнаружении во время цитологии злокачественных изменений слизистой оболочки.
Томография проводится с применением контрастного вещества, позволяющего увидеть не только сами органы, но и кровеносные артерии, сосуды.
Для планирования облучения рака шейки матки требуются результаты ПЭТ — КТ — позитронно — эмиссионной компьютерной томографии. Принцип этого исследования схож с контрастным МРТ. В вену вводится контрастное вещество, после чего делается снимок. После этого он совмещается со снимком, сделанным ранее. Конечный вариант показывает органы с ускоренным обменом веществ, в том числе и раковые опухоли.
Как лечить рак шейки матки
Выбор метода подбирается индивидуально в зависимости от степени развития опухоли, состояния и возраста женщины. Назначается оперативное, лучевое, химиотерапевтическое лечение. Часто применяется совмещение этих методов.
В начале заболевания назначаются органосохраняющие операции:
- Криохирургия. Металлический зонд охлаждают жидким азотом и накладывают на шейку матки, что приводит к отмиранию патологических клеток.
- Лазерная хирургия. Поток световых лучей направляется к очагу патологии через влагалище. Луч испаряет клетки или отделяет пораженные ткани от здоровых аналогично скальпелю.
- Конизация. Скальпелем или петлей вырезается конусовидный внутренний участок шейки матки. Когда патологические клетки содержатся в наружных участках шейки, требуется дополнительная лучевая и медикаментозная терапия.
В отличие от перечисленных операций, гистерэктомия не позволяет сохранить способность к рождению детей — ампутируется матка и шейка. Сохраняется влагалище, лимфоузлы в зоне таза, трубы, яичники. Органы удаляются через разрез в брюшной стенке или влагалище под полным наркозом или местной эпидуральной анестезией.
Пребывание в стационаре после удаления матки занимает 4 — 6 суток, а полное восстановление 5 — 6 недель. Кровотечения и инфекции отмечаются изредка. Сексуальная функция сохраняется.
Удаляется матка с прилегающими связками, шейка матки, верхняя доля влагалища. Доступ осуществляется через разрез в брюшине, возможна лапароскопия.
На сексуальную жизнь пациентки операция не влияет, чувствительность эрогенных зон остается прежней. Редкие пациентки жалуются на некоторые неудобства, связанные с укорочением влагалища.
После трахелэктомии остается вероятность зачатия — матка не удаляется, ампутируется только шейка и верхняя зона влагалища. Операцию проводят с доступом через влагалище или разрез.
Низ влагалища и матка соединяются между собой особым швом с искусственно созданным отверстием. Беременность наступает после естественного оплодотворения, а роды принимаются путем кесарева сечения.
Вмешательство по этому методу максимально обширно, оно подразумевает иссечение всей матки, шейки, лимфоузлов. При необходимости ампутируется мочевой пузырь, отдельные доли кишечника и все влагалище. Из остальных тканей толстой кишки создаются пути отвода и хранения жидкости. Искусственно созданный мочевой пузырь крепится к брюшине, а моча выводится через катетер, помещенный в уростому. Другой вариант — закрепление вместо мочевого пузыря пластикового мешочка. Для вывода каловых масс также вживляется мягкая пластиковая емкость. Вместо удаленного влагалища формируется новое отверстие из тканей кожно-мышечного лоскута, взятого у пациентки.
Реабилитация длительна, восстановление после рака шейки матки занимает от года до двух. Сексуальная функция восстановима со временем.
Научное название операции — лимфодиссекция. Удаляют узлы в малом тазу, где распространяются метастазы. Проводят манипуляцию вместе с другими операциями.
Лечение основано на воздействии больших доз рентгеновских лучей на патологические клетки. Это приводит к их разрушению, а здоровые клетки получают минимальный ущерб.
Лучевое воздействие при этой патологии подразделяется на внешнее и внутреннее. Назначают как один из видов терапии, так и оба сразу.
- Внешняя терапия — это цикл кратковременных воздействий, которые проводятся амбулаторно. Лучи направляют в зону поражения при помощи специального аппарата. Лечение проводится пять дней через два, длительность сеанса зависит от степени поражения, стадии и других особенностей;
- Внутренняя терапия — это процедура, при которой облучению подвергается непосредственно шейка с доступом через влагалище. Лечение проводится в стационаре курсом, продолжительность которого также определяется индивидуально.
Вне зависимости от способа лечения длительность воздействия составляет 5 — 8 недель.
Лучевая терапия может быть низкодозной и высокодозной.
- Сеанс низкодозного лечения занимает 12 — 24 часа или несколько дней. Все это время пациентка лежит в постели. В мочевом пузыре размещается катетер, а во влагалище — аппликатор лучевого аппарата.
- Высокодозное лечение наиболее распространено. Сеанс требует 10-15 минут, процедуры проводятся несколько раз с интервалом 3 — 7 дней. Возможны другие варианты курса лечения на усмотрение врача.
- Импульсное лечение — еще один вариант лучевой терапии. Оно мало отличается от высокодозных сеансов. Различие лишь в том, что дозы радиации пациентка получает не непрерывно в течение определенного отрезка времени, а отдельными вспышками.
При помощи этой методики можно вылечить рак шейки матки на ранних стадиях. При этом лучевая терапия является составляющей частью лечения даже максимально обширных онкологических поражений. Этот метод применяется как вспомогательный, когда поражение настолько масштабно, что избавиться от него хирургическим путем невозможно. В таких ситуациях он совмещается с химиотерапией.
Преимущество лучевой терапии – в возможности избавиться от рака на начальных стадиях. Негативная сторона — в потере фертильности и ранней менопаузе. При острой необходимости пациентам делают операцию по репозиции яичников. Они перемещаются из области лучевого воздействия в брюшную полость.
Во время и после курса возможны побочные эффекты:
- Диарея;
- Тошнота;
- Воспаления на коже в участках обработки;
- Постоянная усталость;
- Сужение диаметра влагалища.
Через несколько месяцев после окончания лучевой терапии женщина может возвращаться к нормальной сексуальной жизни. Изредка отмечаются отдаленные последствия: сбои в работе выделительной системы, уменьшение диаметра влагалища, отеки гениталий и ног.
Химиотерапия при раке шейки матки
Эту терапию назначают одновременно с лучевым воздействием при 2, 3 и 4 стадии рака шейки матки. Химический препарат воздействует на патологические клетки, останавливая развитие опухоли. Полного избавления от очага поражения химиотерапия не предполагает, но активно способствует этому при применении других способов.
Современные врачи предпочитают использовать химические средства против рака до лучевой терапии и операции. В это время клетки более восприимчивы к препарату, чем до облучения. Возможны и другие варианты на усмотрение врача.
Действие химиотерапии заключается в следующем:
- Сдерживание роста опухоли;
- Вывод раковых клеток из тканей;
- Снижение нагрузки на организм во время лучевой терапии.
Прием препаратов осуществляется орально, внутримышечно или внутривенно. Особой подготовки не требуется. После введения вещества пациентку отправляют домой.
Основные препараты для химиотерапии рака шейки матки: цисплатин, 5-фторурацил, паклитаксел, митомицин, ифосфамид. Лечение проводится в одном из следующих режимов:
- Монорежим — применение одного препарата;
- Комбинированная терапия — цисплатин с добавлением иринотекана, фторурацила, карбоплатина и других медикаментов.
Возможны побочные эффекты:
- Тошнота и рвота;
- Усталость и слабость;
- Выпадение волос и прочее.
Прогноз рака шейки матки

Уровень выживаемости зависит от нескольких особенностей:
- Стадии патологии;
- Состояния лимфоузлов;
- Распространения рака;
- Глубины стромального проникновения;
- Лимфоваскулярной инвалии.
Наиболее важен первый пункт — чем раньше рак обнаружен, тем легче его вылечить без серьезных последствий для организма. В случае постановки диагноза на первой стадии рака без метастаз вероятность благоприятного исхода составляет 80 — 90%.
Менее благоприятен прогноз при метастазах в лимфоузлы. Число пораженных узлов напрямую влияет на исход лечения. Статистика гласит, что при одном-двух пораженных узлах выживаемость пациенток составляет 36 — 60%.
Профилактика рака шейки матки
Профилактика этой патологии заключается в мерах, предупреждающих внедрение ВПЧ. К таким мерам относятся:
- Ведение моногамной половой жизни;
- Поддержка иммунитета;
- Грамотное осуществление личной гигиены;
- Ежегодные посещения гинеколога и сдача биоматериала на анализ.
Под вакциной против этого вида рака подразумевается препарат от ВПЧ, то есть папилломавируса, поскольку именно он повышает вероятность развития рака шейки матки. Сегодня есть две вакцины. Одна из них эффективна против вируса 16 и 18 типов, вторая — против 16, 18, 6 и 11 типов. В исследовании препарата принимали участие более 20 000 женщин. Результаты показали следующие данные:
- Максимально эффективна вакцина для молодых женщин и девушек, не ведущих половую жизнь;
- Также эффективен препарат в случае, когда вакцинация проводится до того, как женщина была инфицирована ВПЧ;
- Использование вакцины у взрослых сексуально активных пациенток оправдано, но эффективность заметно снижается.
Для вакцинации существуют возрастные ограничения. Самый молодой возраст для прививки — 9 лет, самый зрелый — 26 лет. Лучше всего проводить вакцинацию девочек в 12 — 13 лет, так достигается самый значительный эффект. После 26 лет препарат предлагается только в исключительных случаях, так как он редко имеет должный эффект. Причиной тому — высокая вероятность заражение папилломавирусом к этому возрасту.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Читайте также:

