Как поддержать больного лейкозом


При поражении опухолью в кровь начинают вырабатываться незрелые мутированные лейкоциты, которые постоянно делятся и полностью заполняют пространство, мешая здоровым клеткам. Также мутированные лейкоциты не выполняют свою защитную функцию.

Лейкемия лечится или нет
Первый вопрос, возникающий у людей, которые столкнулись с подозрением на рак крови, лейкемия лечится или нет.
Всем известно, что это тяжёлое и серьёзное заболевание, но, пока оно не коснётся определённого человека, мало кто вникает во все тонкости. Это вполне свойственно человеческой натуре.
Но на самом деле информацией по этой теме не стоит пренебрегать, так как этот недуг приобретает масштабное распространение и, к сожалению, часто ему подвергаются маленькие дети.
Существуют проверенные медикаментозные методы, используя которые, можно контролировать болезнь и добиваться ремиссии

Причины заболевания
Возможными причинами заболевания являются:
- нарушения в хромосомном аппарате и структуре клетки;
- воздействие повышенного уровня радиации на протяжении длительного периода времени;
- взаимодействие с токсичными препаратами и химическими веществами;
- вредные привычки, в том числе курение;
- после проведенной химиотерапии;
- генетическая предрасположенность.

Виды лейкемии
Лейкозы бывают острыми и хроническими. При острой форме начинают быстро делиться незрелые белые клетки, болезнь развивается в короткие сроки.
Хроническая лейкемия прогрессирует медленнее, в течение нескольких лет, при этом лейкоциты сначала созревают, затем становятся аномальными.
Заболевание классифицируют в зависимости от того, какие клетки поражены – лимфоциты, которые не содержат гранул, или миелоциты – молодые клетки с зернистой структурой.
Таким образом, выделяют четыре вида лейкозов:
- Острый миелоидный. Подвержены заболеванию и взрослые, и дети.
- Острый лимфобластный. Чаще болеют дети, хотя встречается и у взрослых.
- Хронический лимфоцитарный. Обычно развивается у людей от 55 лет.
Миелоидная лейкемия. Характеризуется быстрым ростом миелоидных клеток, в результате они накапливаются в периферической системе.

Симптомы лейкоза
Симптомы лейкоза, особенно в начале, очень неспецифичны и эти признаки легко пропустить. Поэтому мы рекомендуем вам очень внимательно относиться к тому, если вы:
- чувствуете выраженную слабость;
- быстро утомляетесь;
- страдаете от головных болей;
- не хотите есть;
- чувствуете боли в костях;
- отметили, что появилась сыпь и непонятные синяки;
- появились носовые кровотечения, кровят десна;
- теряете вес;
- часто болеете инфекционными заболеваниями.
Конечно, один-два эти симптома можно просто отнести, например, на рабочую нагрузку. Однако не упустите тяжелую болезнь, не рискуйте своей жизнью – раз заметили признаки, то приходите к нам на диагностику. Чем раньше вы начнете лечение заболеваний крови – тем больше шансов на ваше выздоровление.

Стадии
Отдельно нужно рассмотреть основные стадии лейкоза.
- Начальная. Чаще всего диагностируется у пациентов, которые страдают анемией.
- Развернутая. Тут уже проявляются все симптомы.
- Ремиссия. Может быть полная или неполная. Характеризуется повышением бластных клеток максимум на 5% именно в костном мозге (при их отсутствии в крови).
- Рецидив. Может развиваться как в костном мозге, так и иных органах. Стоит сказать о том, что каждый последующий рецидив опаснее предыдущего.
- Последняя. В таком случае у больного развиваются язвенно-некротические процессы, а также происходит угнетение кроветворения.

Шансы на выздоровление
В настоящее время диагноз лейкемия не является приговором, как это было раньше. Ответ на вопрос, лечится ли лейкоз, зависит от определенных факторов:
- разновидности заболевания;
- своевременной диагностики;
- характера поражения тканей и органов;
- возрастных особенностей;
- других возможных рисков.
Таким образом, важно тщательно и внимательно следить за состоянием своего здоровья. Максимальной гарантии того, что лейкемия лечится, у специалистов на данный момент нет, однако благодаря современной медицине существует немалое количество методов дают возможность продлить жизнь пациента на несколько десятков лет.

Лечение острых форм лейкемии
Острые лимфолейкозы у маленьких деток вылечиваются в 95%. Почти у 70% переболевших признаков заболевания нет минимум в течение пяти лет.
При лечении острой лимфобластной формы используется химиотерапия на основе трех препаратов. Если после использования химиотерапии возникает рецидив заболевания, врач советует использовать пересадку стволовых клеток при соответствующих показаниях, решение зависит от пациента.
При лечении миелоидной формы используется сильная лекарственная терапия в несколько курсов. Иногда применяется трансплантация костного мозга. Чем выше возраст пациента, тем ниже вероятность выздоровления.

Лечение хронической лейкемии
В отличие от острой формы заболевания, хроническая не требует такого срочного вмешательства. Она развивается медленнее и способы ее лечения отличаются. Прежде всего идет период наблюдения. На ранних стадиях симптомы практически незаметны, но наблюдение врача просто обязательно.
Таким пациентам тоже назначают привычное лечение, но в случае с трансплантологией клетки могут брать из организма пациента. Также применяют биологическую терапию, помогая организму улучшить защитные функции. К пациентам применяют и привычные методы лечения.

Методы лечения
Способ борьбы с недугом подбирается, исходя из его стадии и формы. При хронической лейкемии используют терапию, ориентированную на приостановление развития болезни, поддержание защитных функций организма и предотвращение осложнений. Кроме того, многих пациентов интересует, лечится или нет острый лейкоз крови. Стоит сказать, что при грамотном подходе, симптомы этой формы недуга также можно устранить. Для этого используют:
Химиотерапию. Она уничтожает раковые клетки. Лучевую терапию. Она разрушает пораженные клетки посредством рентгеновского излучения.
Пересадку стволовых клеток. С помощью этого метода восстанавливается образование здоровых клеток.
Прежде чем приступить к оперативному вмешательству, проводят химиотерапию. Она необходима для того, чтобы освободить место для новых, здоровых клеток костного мозга.

Профилактические меры
Чтобы избежать патологии необходимо:
- выбирать место проживания с насколько возможно более благополучной экологией,
- пациенты, у которых родственники болели раком, должны раз в полгода сдавать кровь на обследование;
- такая же рекомендация касается людей, у которых есть генные поломки, превышающие нормы.
Лейкоз является злокачественным заболеванием, которое часто называют раком крови. При заболевании красный костный мозг вырабатывает лейкозные клетки – патологические кровяные тельца. Почему это происходит в организме человека, ученые до настоящего времени так и не установили.
No related posts.
Врач с 36 летним стажем работы. Медицинский блогер Левио Меши. Постоянный обзор животрепещущих тем по психиатрии, психотерапии, зависимостям. Хирургии, онкологии и терапии. Беседы с ведущими врачами. Обзоры клиник и их врачей. Полезные материалы по самолечению и решению проблем со здоровьем. Посмотреть все записи автора Левио Меши

Маленькими шажками
Александра Роднищева: Выстраданным я бы это не назвала. Наоборот, считаю, что благодаря моей болезни я пришла в благотворительность – ту сферу деятельности, где я нужна и полезна. В детстве я очень часто болела ангиной, и вот однажды снова заболела, но ангина никак не купировалась антибиотиками, держалась температура. Бывали кратковременные улучшения, но до конца я не выздоравливала. Так прошёл месяц, врачи начали искать причину моего самочувствия. Гематолог на приёме задала пару вопросов – но думаю, она уже по моему виду поняла, что со мной, ведь я сильно похудела, у меня были низкий гемоглобин, бледность и слабость. Мне сделали пункцию, и стало всё понятно.
Как я узнала потом, острый лейкоз часто начинается как простуда и ангина. Он достаточно агрессивен, быстро протекает, и если сразу не начать лечение, человек может погибнуть в считаные дни. Поэтому было важным как можно быстрее приступить к химиотерапии. Такие пациенты находятся под пристальным наблюдением врачей, потому что в любой момент их состояние может сильно измениться.
– Наверное, узнать о страшном диагнозе, да ещё в совсем молодом возрасте, кажется чем-то ужасным и несправедливым? Как вы восприняли всё это?
– Несправедливым – да. Почему я? И это нормальная реакция психики. Мои дети на тот момент были маленькими, было страшно, как они останутся без матери. Эта мысль причиняла наибольшие страдания. С другой стороны, для меня они были маяками, думая о них, я выстраивала план своего выздоровления. К этому шла маленькими шажками. У меня была задача – через месяц повести дочь в первый класс. И я отвела её в первый класс. Потом была задача – дождаться окончания ею начальной школы. Было страшно… А в этом году моя дочь уже окончила школу. Выпускного, как вы знаете, не было, но было очень много трогательных моментов. Ещё один этап – сын оканчивает школу в следующем году.
Все силы – на выздоровление
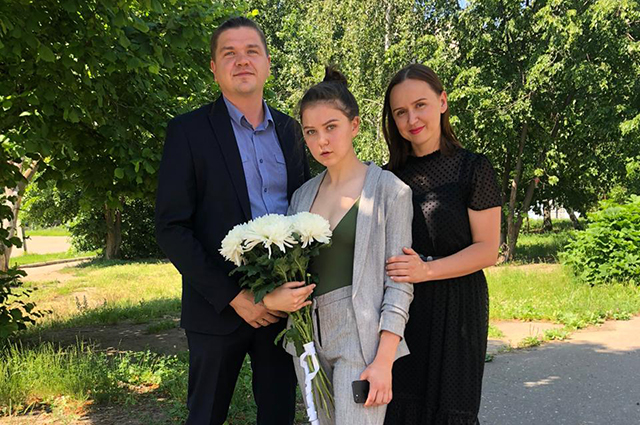
– Как вас поддерживали близкие?
– Я никогда не была в одиночестве. Всегда со мной была моя мама, ведь самое большое горе, когда твой ребёнок болеет. Когда она не могла быть рядом, со мной находился муж. Все силы были брошены на то, чтобы я выздоровела. Мне везло с докторами. Поддерживали друзья. Да, шансы есть всегда, но их становится больше, когда люди объединяются.

Однажды произошёл такой смешной случай. У меня всегда были длинные волосы, и хотелось выглядеть красиво – ведь я была молодой девушкой. И вот я заказала маме и мужу купить мне парик из натуральных волос. С трудом тогда удалось найти такой товар в Воронеже. Но они нашли. В общем, классно получилось. А через какое-то время я решила, что уже не хочу длинные волосы, сказала маме отнести парик в салон, чтобы его подстригли под каре. В итоге получилась красивая причёска. Кто не был в курсе моей ситуации, делали комплименты.
– Расскажите о своей семье и детях.
– Через месяц будет 19 лет, как я замужем, у нас двое детей, 18 и 16 лет. Семья – самое главное, это то, ради чего следует жить. Мне кажется, в нашей семье свобода и демократия, хотя дети так не считают. Мы за правду, справедливость, человеческие отношения. Есть теория, что дети – временные гости в нашей жизни, они приходят, а потом уходят и создают свои семьи, а супруг – это человек, с которым ты идёшь по жизни, именно с ним вы семья навсегда. Мой муж Андрей – предприниматель, он всячески участвует в благотворительности и радуется каждому успеху наших подопечных.

Лекарства, оборудование, психологическая помощь
– Расскажите о вашей работе в фонде.
– Шесть лет назад я в этот фонд пришла волонтёром – на тот момент он действовал только год. За время своей болезни я поняла, что больше не хочу делать что-то пустое, перебирать бумаги. И сейчас я всё делаю для того, чтобы изменилась чья-то жизнь. Наш фонд оказывает всестороннюю помощь детям с онкозаболеваниями: от постановки им диагноза до реабилитации, мы оплачиваем диагностические процедуры в федеральных центрах, приобретаем лекарства, оборудование для больниц. Помощь всегда разная: одному ребёнку нужны пластыри, чтобы кожа не страдала, другому – лекарства, а кому-то – помощь психолога. Важен комплексный подход, он повышает шансы на излечение. Кроме того, в стационаре проводим образовательные и развлекательные программы, чтобы дети не чувствовали себя оторванными от жизни.

Помощь фондов особенно важна, когда нет времени ждать помощи от государства. А пациенты отделения онкологии ждать не могут. Бывает и так, что нужны препараты, которые в списках не значатся. Вообще лечение детской онкологии в последние 20 лет совершило колоссальный прорыв: если раньше выздоравливало, скажем, три ребёнка, то теперь порядка 90. Благо острый лейкоз научились лечить. Дети выздоравливают и потом ведут обычный образ жизни. За семь лет работы нашего фонда сообща мы помогли более 800 семьям.
И счастливых историй много. Например, недавно приходил в гости один из наших бывших подопечных, молодой человек. Красавец! Он начал проходить лечение, когда учился в девятом классе, и через два года болезнь отступила. Но когда он поступил в институт, случился рецидив. Снова покупали лекарства.
Девочка была с очень непростой историей. Она очень тяжело переживала перемену внешности из-за болезни. Сейчас это живущая полноценной жизнью девушка.
Большая часть пожертвований в наш фонд приходит от частных лиц. Кто-то помогает рублём, кто-то словом, потому что рассказывать о таких проектах – тоже помощь. Каждый раз это совершенно разные люди. Радует, что благотворительность и волонтёрство становятся нормой нашей жизни.
Лейкозы — это большая группа заболеваний, при которой происходит поражение системы кроветворения (гемопоэза). Чтобы лучше понять, что происходит с организмом при лейкозе, сначала нужно понимать, как организована система гемопоэза.
ГСК может пойти развиваться по двум направлениям:
- Миелопоэтическому, при котором образуются миелоидные клетки. Они названы так из-за того, что основную дифференцировку проходят в костном мозге (myelos — мозг, отсюда и название). В эту группу входят эритроциты, гранулоциты (нейтрофилы, базофилы и эозинофилы), моноциты и тромбоциты.
- Лимфопоэтическому, при котором образуются лимфоидные клетки. В процессе развития, они помимо костного мозга проходят дифференцировку в лимфатических узлах, селезенке и тимусе.
Итак, ГСК в процессе развития проходит несколько стадий:
В зависимости от того, на каком этапе развития происходит сбой, выделяют острые и хронические лейкозы. При острых лейкозах сбой происходит на уровне незрелых клеток — бластов. Поэтому их еще называют бластными лейкозами. Они имеют агрессивное течение, поскольку опухолевые клетки не могут выполнять свои функции, что без лечения быстро приводит к гибели больного. При хронических лейкозах сбой дифференцировки происходит уже на стадии зрелых клеток, поэтому они имеют более доброкачественное течение.
В зависимости от того, какой росток кроветворения поврежден, выделяют следующие виды острых лейкозов:
- Острый миелобластный лейкоз — опухоль из миелоидного ростка кроветворения. Более характерен для пожилых людей, но может встречаться и у молодых пациентов.
- Острый промиелоцитарный лейкоз — это особый тип миелобластного лейкоза, при котором сбой происходит на уровне незрелых гранулоцитов — промиелобластов. Раньше это была фатальная форма лейкоза, при которой пациенты погибали в течение нескольких недель после постановки диагноза. Но сейчас, при появлении трансретиноевой кислоты, лечение этой формы патологии достигло колоссальных успехов.
- Острый монобластный лейкоз — поражается моноцитарная линии кроветворения.
- Эритромиелоз — поражается красный росток кроветворения — эритроцитарный.
- Острый мегакариобластный лейкоз — очень редкая форма миелоцитарного лейкоза. При нем происходит поражение тромбоцитарного ростка.
- Острый лимфобластный лейкоз — это форма лимфопоэтичекого лейкоза. При нем поражается лимфоцитарный росток кроветворения. Заболевание в больше мере характерно для детского возраста.
Причины возникновения острого лейкоза
Лейкозы возникают из-за мутации ГСК. При этом разные мутации проявляются на разных этапах гемопоэза. Следует сказать, что одного факта наличия мутации недостаточно. Вообще генетические поломки в клетках, в том числе и гемопоэтических, возникают регулярно, но существуют механизмы, которые либо уничтожают такие клетки, либо блокируют ее дальнейшее развитие. Чтобы развился лейкоз, нужны особые обстоятельства:
- Повторные мутации в уже мутировавшей ГСК.
- Ослабление иммунной защиты, при которой мутировавшая клетка остается нераспознанной и начинает активно размножаться. Такие промахи иммунитета могут возникнуть как в период внутриутробного развития, так и в процессе жизни взрослого человека.
Таким образом, к факторам риска развития острого лейкоза относят следующие:
- Наследственная предрасположенность.
- Вторичные и первичные иммунодефициты.
- Воздействие ионизирующего излучения — рентген, лучевая терапия и др.
- Некоторые химикаты.
- Некоторые лекарственные препараты, например, цитостатики, которые применяются для лечения злокачественных новообразований.
- Вирусы. В частности, доказана этиологическая роль вируса Эпштейна-Барр.
Методы лечения острых лейкозов
Лечение острых лейкозов проводится в соответствии с утвержденными протоколами и проходит в несколько стадий. Целью лечения является достижение стойкой полной ремиссии. В среднем, полный курс лечения занимает около 2-х лет. При развитии осложнений этот срок может увеличиваться.

Для подбора оптимальной схемы терапии, необходимо знать вид острого лейкоза, его молекулярно-генетический профиль и группу риска для пациента. При стандартной группе риска, лечение проводится в соответствии со следующей схемой:
В ряде случаев при неблагоприятном прогнозе или возникновении рецидива, обычных курсов химиотерапии бывает недостаточно. В связи с этим, используются дополнительные методы лечения.
Профилактика нейролейкоза — поражение головного и спинного мозга лейкозными клетками. С этой целью в спинномозговой канал вводят цитостатики и проводят лучевую терапию на область головного мозга.
Трансплантация гемопоэтических стволовых клеток. В ряде случае пациентам требуется проведение высокодозной полихимиотерапии. Ее назначают для преодоления опухолевой резистентности, при возникновении многократных рецидивов и др. Такое лечение очень мощное и позволяет уничтожить даже устойчивые опухолевые клетки. Однако такая терапия опустошает костный мозг (фабрику кровяных клеток), и он не может в быстрые сроки полноценно восстановить кроветворение. Чтобы преодолеть это состояние, производят трансплантацию гемопоэтических стволовых клеток. Их могут взять у пациента после этапа индукции или консолидации ремиссии. В этом случает трансплантация называется аутологичной. Если стволовые клетки берутся от донора, это называется аллогенной трансплантацией. В этом случае пациент получает иммунитет другого, здорового человека. Иммунные клетки будут атаковать оставшиеся опухолевые клетки, оказывая дополнительный лечебный эффект. Недостатком аллогенной трансплантации является риск развития реакции трансплантат против хозяина, когда иммунные клетки начинают атаковать организм реципиента, приводя к развитию различных осложнений.
Последствия (ремиссия и рецидив)
Еще несколько десятилетий назад острые лейкозы приводили к смерти пациента в течение 2-3 месяцев после постановки диагноза. На сегодняшний день ситуация кардинально изменилась благодаря появлению новых препаратов для лечения.
На данный момент в клинике острых лейкозов выделяют следующие стадии:
- Первая атака — в этот период происходит активное размножение опухолевых клеток в костном мозге и выход их в кровь. Именно на данном этапе происходит постановка диагноза. Симптомы заболевания будут определяться тем, какой кроветворный росток поражен. Как правило, это упорные инфекции, анемии, общая слабость, увеличение лимфатических узлов и др.
- Период ремиссии. Если острый лейкоз ответил на химиотерапию, опухолевые клетки уничтожаются, и кроветворение восстанавливается. Количество бластов в костном мозге приходит в норму и не превышает 5% от общего количества клеток. Выделяют несколько видов ремиссии, в зависимости от того, насколько полно подавлен опухолевый клон. В настоящее время целью лечения является достижение полной ремиссии в течение 5 лет. По истечении этого срока, пациент считается полностью здоровым.
- Рецидив. У некоторых пациентов возникает рецидив, при котором опять увеличивается количество бластов. Они опять выходят в кровоток и могут образовывать внекостномозговые очаги инфильтрации. Рецидивов может быть несколько, и с каждым разом их все сложнее ввести в ремиссию. Тем не менее, у многих пациентов удается добиться полной пятилетней ремиссии, даже после нескольких рецидивов.
- Терминальная стадия. О ней говорят, когда все используемые методы лечения острых лейкозов теряют свою эффективность и сдерживать опухолевый рост уже невозможно. Происходит полное угнетение кроветворной системы организма.
Паллиативная помощь
Для терапии острого лейкоза имеется большое количество методов лечения. Это может быть химиотерапия, таргетная терапия, иммунотерапия. Все эти методы могут привести к ремиссии даже после многократных рецидивов. Поэтому как таковая, паллиативная терапия назначается редко и, как правило, у возрастных пациентов, которые не могут перенести тяжелое лечение.
В этом случае используется химиотерапия, медикаментозная терапия и лучевая терапия.
Химиотерапия при паллиативном лечении проводится не с целью достижения ремиссии, а для удержания опухолевого клона от стремительного размножения. На этом этапе могут применяться стандартные цитостатические препараты в меньших дозировках, иммунотерапия, таргетная терапия и другие методы противоопухолевого лечения.

Лучевая терапия может применяться для облегчения болевого синдрома при сильном поражении костей, а также при наличии внекостномозговых очагов.
Устранение болевого синдрома
Для помощи пациентам с болевым синдромом применяют различные обезболивающие препараты, начиная от нестероидных противовоспалительных препаратов (тот же ибупрофен) и заканчивая легкими и/или тяжелыми наркотическими средствами. Уменьшить выраженность болевого синдрома помогает и лучевая терапия.
Профилактика инфекций
На терминальных стадиях у больных серьезно нарушено кроветворение, и, как следствие, нет полноценной защиты от всех видов инфекций — бактериальной, грибковой, вирусной, что может привести к гибели пациента. Инфекционные осложнения являются одной из ведущих причин смерти при терминальных стадиях лейкозов.
Для предотвращения заражения, рекомендуется тщательно соблюдать принципы гигиены — уход за полостью рта, антисептическая обработка рук как самого больного, так и ухаживающего персонала, назначение профилактических антибактериальных и противогрибковых препаратов.
Трансфузионная поддержка
При сильном угнетении кроветворения, развивается тяжелая анемия и тромбоцитопения. Для купирования этих состояний могут применяться трансфузии эритроцитарной и тромбоцитарной массы.
Раньше тромбомассу переливали при снижении количества тромбоцитов ниже 20*109/л. Но потом появились рекомендации, согласно которым тромбоцитарные трансфузии проводят при падении уровня тромбоцитов ниже 10*109/л. При более высоких цифрах назначение тромбомассы не приводит к снижению риска развития кровотечения.
При появлении признаков геморрагического синдрома, тромбоцитарную трансфузию начинают немедленно и при необходимости увеличивают ее объем. Признаки геморрагического синдрома:
- Наличие петехиальных высыпаний, особенно в полости рта и других слизистых.
- Повышение температуры при отсутствии очагов инфекции.
- Наличие кровотечения.
- Возникновение инфекции.
Трансфузии эритроцит-содержащих сред
У терминальных больных желательно поддерживать целевой уровень гемоглобина не ниже 80 г/л. Особое внимание уделяется пациентам с тромбоцитопениями. При развитии тяжелых анемий показано переливание эритромассы до достижения целевого уровня.
В настоящее время во всем мире принят принцип — если больного нельзя вылечить, это не значит, что ему нельзя помочь!
Это онкологическая патология кроветворной системы, к которой можно отнести обширную группу заболеваний разной этиологии [3] .
При лейкозе клетки костного мозга не производят нормальные лейкоциты, а мутируют и превращаются в раковые. От других разновидностей онкологических заболеваний лейкоз или лейкемия отличается тем, что раковые клетки не образуют опухоль, а находятся в костном мозге, в крови или во внутренних органах. Костный мозг замещается раковыми клетками и не производит достаточное количество здоровых клеток крови. Из-за этого к крови возникает дефицит тромбоцитов, лейкоцитов и эритроцитов. Дефективные лейкоциты не способны нормально функционировать, организм становится восприимчив к инфекциям.
Лейкоз считается самым распространенным онкологическим заболеванием у детей, на его долю приходится около 30% от всех раковых патологий.
Острая лейкемия развивается вследствие перерождения незрелых клеток крови. Несозревшие клетки подвергаются злокачественному перерождению и прекращают нормально развиваться. Такой вид лейкоза назвали острым, так как еще каких-то 50 лет назад такая патология приводила к смерти больного. В наши дни эта форма лейкемии успешно поддается терапии, особенно на ранних стадиях.
Острому лейкозу особенно подвержены дети в возрасте 3-5 лет и, как правило, мужчины 60-70 лет.
Хроническая или медленно развивающаяся форма чаще всего встречается у подростков и у взрослых людей в возрасте 50-60 лет. При хронической лейкемии перерождаются уже созревшие клетки крови.
Точные причины возникновения лейкоза все еще не установлены. На сегодняшний день 60-70% причин развития лейкемии не выяснены. Однако можно выделить ряд факторов риска, которые угнетают мозговое кроветворение, к которым относятся:
- 1 поражение организма вирусными и инфекционными заболеваниями, при этом здоровые клетки могут переродиться в атипичные;
- 2 курение;
- 3 генетическая предрасположенность, особенно от отца к детям;
- 4 генетические нарушения – синдром Дауна, нейрофиброматоз;
- 5 токсическое воздействие на организм химическими соединениями – пестициды, растворители, некоторые лекарственные средства;
- 6 побочный эффект после химиотерапии;
- 7 патологии кровеносной системы – анемия и другие.
Под воздействием какой-либо причины в костном мозге начинают размножаться недифференцированные клетки, которые вытесняют здоровые. Для развития лейкоза достаточно лишь одной онкологической клетки, которая быстро делится, клонируя раковые клетки. Атипичные клетки с кровью разносятся по организму и образуют метостазы в жизненно важных органах.
Начало заболевания обычно протекает бессимптомно. Больной чувствует себя нормально до тех пор, пока пораженные клетки не начинают распространяться по кровеносной системе. Затем появляется анемия, пациент постоянно чувствует себя уставшим, жалуется на одышку и тахикардию. В связи с уменьшением количества тромбоцитов в крови возможно развитие гемофилии. Поэтому возможна кровоточивость десен, склонность к незаживающим синякам, носовым, маточным и желудочным кровотечениям. Затем появляются боли в позвоночнике, ногах, вплоть до хромоты.
При некоторых формах лейкемии может подниматься температура, у больного пропадает аппетит. Часто лейкозные клетки поражают клетки печени, селезенки, кожи, почек и головного мозга, поэтому печень и селезенка могут быть незначительно увеличены, возможны боли в области живота.
При лимфобластной лейкемии поражаются и, соответственно, увеличиваются лимфатические узлы на шее или в паху б, при пальпации больной не испытывает болевой синдром.
Если лейкозные клетки проникают в почки, то развивается почечная недостаточность.
При лейкозной пневмонии пациент жалуется на хриплое дыхание, сухой кашель и одышку.
Хроническая форма лейкоза может протекать без явных симптомов в течение нескольких лет.
Настороженность относительно лейкемии должны вызвать:
- воспаление и кровоточивость десен;
- рецидивирующая ангина;
- потеря веса;
- ночная потливость;
- бледность кожных покровов;
- склонность к кровоизлияниям на коже;
- увеличение лимфоузлов после перенесенных инфекций.
Острая форма лейкоза возникает внезапно, быстро прогрессирует и может привести к смерти пациента.
Со стороны сосудистой системы распространение раковых клеток может привести к закрытию просвета лейкемическими тромбами и закончиться инфарктом.
При проникновении лейкозных клеток в оболочку головного мозга и больного развивается нейролейкоз. При этом у пациента возможны обмороки, судороги, головокружения, рвота.
При проникновении метостаз в жизненно важные органы, у больного могут появиться головные боли, кашель, одышка, зуд кожных покровов, интенсивные маточные и носовые кровотечения.
При поражении кожных покровов у больного на поверхности кожи могут появиться узелки, сливающиеся между собой.
Специальных профилактических мер против лейкемии нет. Для людей с отягощенной наследственностью и людям, чья профессиональная деятельность связана с радиоактивными и токсическими веществами важна ранняя диагностика.
Общие профилактические меры лейкоза – это здоровый образ жизни, умеренные регулярные физические нагрузки, правильное питание, сезонная витаминотерапия.
Чем раньше начать терапию лейкоза, тем более вероятность выздоровления. Вид комплексного лечения зависит от стадии и типа патологии. В первую очередь пациент нуждается в консультации гематолога. В зависимости от симптомов затем подключают хирурга, дерматолога, ЛОР-врача, гинеколога или стоматолога.
Пациенту с лейкемией необходима химиотерапия с целью уничтожения лейкозных клеток. При этом противоопухолевые средства можно комбинировать. Лечение начинают с индукционной терапии, продолжительность которой должна составлять 4-5 недель.
Хороших результатов в терапии лейкоза можно добиться с помощью трансплантации костного мозга. Для этого сначала клетки крови больного облучают, и они разрушаются, а затем в костный мозг вводят здоровые донорские клетки с идентичным типом ткани. Донором, как правило, выступают близкие родственники больного.
Терапия лейкоза возможна только в условиях стационара, так как организм пациента ослаблен и нельзя допустить возможности инфицирования.
Полезные продукты при лейкозе
Пациентам с лейкемией важно витаминизированное правильно сбалансированное питание, так как в период терапии больные испытывают слабость из-за анемии и токсического воздействия химиотерапии. Поэтому рацион пациента должен включать:
- 1 продукты с большим количеством витамина С и микроэлементов, которые способствуют восстановлению красных кровяных телец;
- 2 такие овощи как кукуруза, хрен, тыква, краснокочанная капуста, кабачки, красная свекла;
- 3 фрукты: виноград темных сортов, земляника, гранат, апельсины, черника, вишня;
- 4 каши из пшена, гречки и риса;
- 5 морепродукты и такая рыба как сельдь, скумбрия, форель, треска;
- 6 молочные продукты: нежирный сыр, творог, пастеризованное молоко;
- 7 мясо кролика;
- 8 субпродукты: печень, язык, почки;
- 9 мед и прополис;
- 10 шпинат;
- 11 ягоды черной смородины;
- 12 отвар ягод шиповника.
Лечение лейкоза народными средствами не может заменить терапию в стационаре, но вполне может быть дополнением лечению, назначенным гематологом.
- отвар цветов барвинка отличается хорошим противоопухолевым эффектом;
- для очистки лимфы по 1 л сока грейпфрута и апельсина смешивают с 300 г сока лимона и добавляют 2 л воды. Принимать 3 дня подряд по 100 г через каждые 30 минут, ничего при этом не есть [1] ;
- как можно больше черники в свежем виде или отвар из листьев и стеблей растения;
- березовые почки залить водой в соотношении 1:10 и настаивать в течение 3-х недель, принимать по 1 ч.л. трижды в день;
- принимать 4 раза в день по 150-200 г запеченной тыквы;
- пить как чай отвар из листьев брусники;
- 1 ст. очищенных орехов кедра залить ½ л водки, настаивать в темноте 14 дней и пить 3р в день по 1 ч.л. [2] ;
- употреблять 2 р в день по 1 ст.л. распаренных семян льна;
- пить чай из травы земляники;
- употреблять 3 р в день по 1 ч.л. пыльцы, запивая молоком.
Больным лейкозом следует отказаться от:
- мяса с тугоплавкими жирами – свинины, баранины, говядины, а также сала, так как они способствуют формированию тромбов.
- для того, чтобы лучше усваивалось железо необходимо исключить продукты с содержанием кофеина: чай, кофе, пепси-колу;
- ограничить прием продуктов, разжижающих кровь, таких как орегано, карри, имбирь, калину, чеснок;
- сдобной выпечки, крепких бульонов и бобовых при низком уровне нейтрофилов;
- уксуса и маринованных овощей, так как они разрушают кровеносные тельца.
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!
Читайте также:

