Как часто пищевод барретта переходит в рак
Если у вас есть давняя история симптомов изжоги, также называемая гастроэзофагеальной рефлюксной болезнью (GERD), вы подвергаетесь повышенному риску заболевания, называемого пищеводом Барретта, что, в свою очередь, приводит к повышенному риску развития рака пищевода, называемого аденокарциномой. Рефлюкс кислоты желудка в пищевод повреждает клетки, выстилающие пищевод, что может привести к развитию раковых клеток. И пищевод Барретта, и рак пищевода являются относительно необычными условиями, но если у вас диагностирован пищевод Барретта, важно оставаться на вершине своего здоровья, так как это значительно увеличивает риск развития рака пищевода.
Рак пищевода и пищевод Барретта: как они Связанные
Когда желудочные кислоты продолжают соприкасаться с подкладкой пищевода, эти кислоты повреждают клетки футеровки до такой степени, что ткань изменяется на так называемую ткань Барретта. Как только пищевод Барретта произошел, и эта аномальная ткань сформировалась, нет способа заставить ее вернуться к здоровой ткани. Вот почему получение раннего лечения ГЭРБ так важно.
У одного из каждых 10 человек с ГЭРБ будет развиваться пищевод Барретта. Но к тому времени, когда сформировался пищевод Барретта, клетки пищевода уже аномальны и считаются предраковыми и, скорее, превращаются в раковые клетки. Для небольшого процента американцев это происходит. Пищевод Барретта чаще всего встречается у мужчин, кавказцев и людей в возрасте старше 50 лет. Любой может получить пищевод Барретта, но чаще всего он встречается у людей с этими факторами риска, а также у любого, кто испытывает постоянную изжогу или у которого был ГЭРБ с раннего возраста.
Ограничение воздействия пищевода Барретта на ваше здоровье
Вы не можете вылечить пищевод Барретта, но вы можете сделать все возможное, чтобы контролировать его и следить за тем, чтобы он не ухудшался, чтобы уменьшить шанс превращения его в рак пищевода. Контролируя основной ГЭРБ, который, вероятно, вызвал пищевод Барретта, вы можете помочь снизить риск развития рака пищевода. Вот как:
- Диета. Диета - один из самых важных способов контроля пищеварения GERD и Барретта, а также для предотвращения рака пищевода. Держитесь подальше от продуктов, которые, как правило, дают вам рефлюкс; часто кофеин, шоколад и томатные продукты могут привести к рефлюксу, но могут быть и другие, которые являются специфическими триггерами для вас. Ешьте много фруктов и овощей и придерживайтесь низкокалорийной низкокалорийной диеты, которая, в соответствии с вашими потребностями, помогает вам сбросить вес или поддерживать здоровый вес тела.
- Лекарства. Существует несколько лекарств, которые могут помочь контролировать желудочную кислоту и предотвратить дальнейшее рефлюксное повреждение пищевода. Ваш врач порекомендует рецепт без рецепта или рецепт, который лучше всего подходит для определения вашего состояния кислотного рефлюкса.
- Послеобеденные привычки. То, что вы делаете после еды, может помочь контролировать кислоту, которая соприкасается с вашим пищевод. Держите желудочные кислоты на их месте, сидя прямо в течение нескольких часов после еды и нося свободную одежду, чтобы уменьшить давление на ваш желудок.
Пищевод Барретта: Тестирование и лечение
Люди, которым нанесен большой урон их пищевода и предраковых или раковых клеток может потребоваться хирургия для восстановления поврежденной ткани. Ткань Барретта может быть разрушена с использованием лазерной техники под названием фотодинамическая терапия или ФДТ. Вещество вводится, что делает раковые или предраковые клетки более восприимчивыми к свету, затем для уничтожения этих клеток используется лазер. Существуют также другие типы минимально инвазивных методов лечения, доступные в некоторых специализированных медицинских центрах.
Простая лапароскопическая хирургия также может быть сделана для дополнительной поддержки мышцы сфинктера пищевода в верхней части желудка, которая предотвращает рефлюкс. Если есть значительный вред пищеводу с образованием предраковых клеток, называемых дисплазией, хирургическая процедура может удалить пищевод и растянуть желудок, чтобы заменить его.
Одной из наиболее важных частей управления пищеводом Барретта является регулярный мониторинг и скрининг на любой прогресс в отношении рака пищевода. Поскольку риск рака пищевода увеличивается с помощью пищевода Барретта, люди с этим заболеванием являются хорошими кандидатами для регулярного скрининга на рак пищевода. Люди с пищеводом Барретта должны иметь эндоскопию с биопсией, чтобы проверить рак пищевода, по крайней мере, один раз в один-три года или так часто, как рекомендует ваш врач.
Даже если у вас был диагностирован пищевод Барретта, важно продолжать принимать меры для борьбы с рефлюксом кислоты и жить здоровым образом жизни. Имея хороший контроль состояния рефлюкса и регулярного мониторинга, чтобы проверить развитие раковых клеток пищевода, вы будете делать все возможное, чтобы не развиваться рак пищевода.
Узнайте больше в Центре рака пищевода в домашних условиях.
Пищевод Барретта - это предраковое состояние, которое протекает бессимптомно и обнаруживается случайно при гастроскопическом исследовании.
Впервые цилиндрический эпителий в пищеводе описал в 1950 году N. Barrett, ошибочно истолковав эту ситуацию, как врожденный укороченный пищевод. Далее в 1953 году, P. Allison и A. Johnstone установили, что описанные изменения относятся непосредственно к слизистой оболочке пищевода, и являются следствием замещения плоского эпителия в цилиндрическим. Затем в 1970 году C. Bremner в научных работах на животных продемонстрировал возникновение цилиндроклеточной метаплазии пищеводного эпителия при гастроэзофагеальном рефлюксе, вызванном экспериментально, доказав приобретенный характер подобных изменений и связь с ГПОД или ГЭРБ.
Актуальность этой проблемы состоит в том, что вероятность возникновения железистого рака у пациентов с цилиндроклеточной (кишечной) метаплазией составляет 0,5-0,8% в год или 5-8% в течение жизни.
Распространенность метаплазии пищевода у жителей Европы, по разным данным, колеблется от 2% до 5%. В тоже время, при наличии гастроэзофагеальной рефлюксной болезни (ГЭРБ) с ГПОД или без нее, цилиндроклеточная метаплазия слизистой оболочки пищевода диагностируется у 10-15% пациентов. Аденогенный рак пищевода, развившийся на фоне метаплазии, впервые был описан в 1952 году B. Morson и J. Belcher, а в 1975 году, A. Naef теоретически обосновал развитие аденокарциномы из метаплазированного эпителия пищевода. Аденокарцинома пищевода – смертельное заболевание с пятилетней выживаемостью менее 20%, диагностируемое в России на поздних стадиях. Среди больных пищеводом Барретта риск опухолевого поражения выше в 30-120 раз.
В 1983 году, D. Skinner на обширном клиническом материале доказал наличие патогенетической цепочки: гастроэзофагеальный рефлюкс - цилиндроклеточная метаплазия - аденогенный рак пищевода.
Выше описанные соображения заставляют рассматривать цилиндроклеточную метаплазию слизистой оболочки пищевода как важную хирургическую проблему, требующую вдумчивого подхода к ее решению.
Использование правильного и современного алгоритма в лечении гастроэзофагеальной рефлюксной болезни, протекающей с развитием цилиндроклеточной метаплазии пищевода, позволяет при использовании хирургических эндоскопических технологий не только добиться значительного улучшения качества жизни пациентов, но профилактировать развитие аденокарциномы пищевода.
Диагностика пищевода Барретта
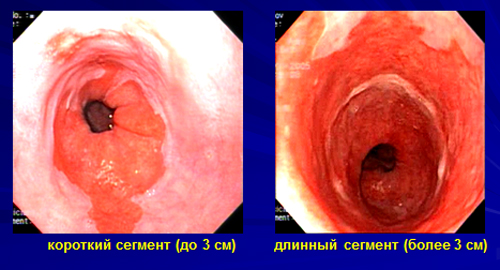
Высота изменений слизистой (протяженность пищевода Барретта) может быть трех типов: короткая – когда длина пораженного участка менее 3 см, средняя – 3-5 см и длинная – более 5 см. Очень важно понимать степень и вид диспластических изменений в измененной слизистой (классификация Р.Х. Риддела (1983)).
В последние годы гистологи стали отмечать, что материал, взятый из одного участка пищевода Барретта, может соответствовать различным видам дисплазии: кишечная метаплазия, желудочная метаплазия или кардиальный тип метаплазии. Таким образом, в одном участке пищевода может встречаться два или три типа эпителия. Это происходит в результате патологического рефлюкса агрессивного содержимого желудка в пищевод (желчи или кислоты) и последовательной перестройки пищеводного эпителия сначала в кардиальный, а потом в кишечный. Причем такая ситуация отмечается у 30% пациентов. С практической точки зрения важно понимать, это основывается на больших группах исследований, что вид дисплазии не влияет на частоту перерождения в рак. В связи с этим показания для комплексного хирургического лечения должны выставляться при наличии доказанного пищевода Барретта, вне зависимости от вида и стадии дисплазии.
Стоит отметить, что пищевод Барретта в 70% развивается на фоне грыжи пищеводного отверстия диафрагмы (ГПОД) и гастроэзофагеальной рефлюксной болезни (ГЭРБ) без ГПОД. Поэтому для постановки точного диагноза и главное понимания причин развития этого состояния мы должны иметь максимум информации о состоянии верхних отделов желудочно-кишечного тракта. С этой цельно необходимо выполнить эзофагогастроскопию, при которой оценить состояние слизистой пищевода и желудка, взять из нескольких точек биопсию (зона выраженных изменений) и определить протяженность изменой слизистой пищевода в сантиметрах, а также обнаружить наличие желчи в желудке и оценить состояние привратника. Далее необходимо выполнить суточную рН метрию пищевода и желудка, для четкого понимания вида патологического рефлюкса: кислый или щелочной. Затем провести рентгенологическое исследование пищевода и желудка, во время которого удается поставить или отвергнуть диагноз ГПОД, а также проанализировать эвакуацию из желудка и обнаружить явления и степень дуоденостаза.
Эта информация ложиться в основу выбора алгоритма индивидуального лечения конкретного пациента.
Лечение пищевода Барретта с использованием малоинвазивных технологий: лапароскопия и эндоскопия.
Мой опыт лечения пациентов с ГПОД и рефлюкс-эзофагитом различной степени выраженности, составляет 24 года. За это время мне удалось успешно лапароскопически прооперировать и вылечить более 2000 пациентов. У 10% из них был выявлен пищевод Барретта, с которым в 97% мы успешно справились, использую наш комплексный подход малоинвазивного лечения.
Стоит отметить, что только в результате четкого и полного обследования мы можем получить достаточного много информации о пациенте. При обнаружении пищевода Барретта на эндоскопическом исследовании и подтвержденном гистологическими анализами ставится вопрос об обязательном его лечении, так риск перерождения в рак очень велик.
На этом этапе для точного выбора метода хирургического лечения помогают результаты цитологического и гистологического исследований. Мы уже говорили, что пищевод Барретта характеризуется гиперкератическими, метапластическими и диспластическими изменениями слизистой оболочки пищевода. Следовательно, при обнаружении гиперкератоза, желудочной, тонкокишечной и толстокишечной метаплазии, дисплазии лёгкой и средней тяжести, мы говорим только о доброкачественном процессе. В случае дисплазии тяжёлой степени или при обнаружении плоскоклеточного неороговевающего рака, выставляется диагноз онкологического заболевания. Это позволяет нам четко разграничить два вида лечения – в первом случае органосохраняющий и во втором случае – органоуносящий (операция Льюиса).
Иммуногистохимическое исследование, наряду с гистологическим исследованием биоптатов, позволяет выявить ранние формы аденокарциномы пищевода. Рак пищевода характеризуется увеличением площади экспрессии маркера Ki-67 и антиапоптозного фактора bcl-2 по сравнению со значениями при гастроэзофагеальной рефлюксной болезни и пищеводе Барретта. Таким образом, дифференциальная диагностика пищевода Барретта и аденокарциномы пищевода может быть дополнительно достигнута благодаря изучению результатов иммуногистохимического исследования клеток пищевода, продуцирующих синтазу оксида азота и эндотелин-1.
Если в результате проведенного эндоскопического исследования, гистологических и иммуногистохимических исследований не выявлена дисплазия тяжелой степени и аденокарцинома пищевода, мы должны вести речь только об органосохраняющем лечении пищевода Барретта. Этапы этого алгоритма, будут описаны мной ниже.
В случае отсутствия ГПОД, особенно у молодых пациентов, мы используем радиочастотную абляцию (РЧА) пищевода Барретта. В послеоперационном периоде на 6-8 недель назначается терапия блокаторами протонной помпы (подавление желудочной секреции) и мотилиум (улучшение моторики желудка). В течение нескольких месяцев проводится динамическое наблюдение - гастроскопия. При возникновении рецидива заболевания эту процедуру можно проводить повторно, так как воздействие оказывается только в пределах слизистой оболочки, не вызывая повреждения всей толщи стенки пищевода.
При наличии грыжи пищеводного отверстия диафрагмы, на первом этапе необходимо выполнение хирургического вмешательства - лапароскопической фундопликации по Тоупе (двухсторонняя фундопликация на 270 градусов) и крурорафии. Это вмешательство ликвидирует грыжу и прекращает патологический заброс агрессивного содержимого желудка в пищевод. Без этого этапа, дальнейшее лечение пищевода Барретта, как правило, не приносит положительного результата. В послеоперационном периоде, на 3-4 месяца, назначается терапия блокаторами протонной помпы.
Этот этап позволяет в 90 % случаев прекратить патологический рефлюкс в пищевод и тем самым прекратить патологическую трансформацию слизистой оболочки и перестройку обратное пищеводный эпителий.
После операции через 2-3 месяца необходимо выполнить радиочастотную абляцию ( РЧА) пораженной слизистой, а затем проводить контрольные осмотры пищевода (ФГС) через 3 и 6 месяцев. В случае положительной динамики, проводится дальнейшее наблюдение 1-2 раза в год.
У ряда пациентов при большой длине изменений в слизистой (длинный сегмент пищевода Барретта), необходимо дополнительно 1-2 сеанса РЧА.
Если при повторной оценке состояние слизистой пищевода, по данным ФГС, поражение слизистой уменьшается, то проводим дальнейшее динамическое наблюдение, выполняя ФГС с интервалом 6 месяцев. Через 1 год проводится заключительная оценка наличия или отсутствия пищевода Барретта. У большинства пациентов проявления пищевода Барретта подвергались обратному развитию (особенно у пациентов с ГПОД и кислотым рефлюксом). Если морфологически, при биопсии, мы видим сохранение изменений слизистой (метаплазии), то переходим к следующему этапу – эндоскопической (РЧА) или аргоноплазменной коагуляции слизистой пищевода в зоне пищевода Барретта.
Радиочастотная абляция и аргоноплазменная коагуляция проводятся под эндоскопическим контролем, как правило, под общим обезболиванием (кратковременная внутривенная седация). При сегменте поражения до 3 см, как правило, хватает одного сеанса. При поражении более 3 см может возникнуть необходимость в повторной процедуре. После радиочастотной абляции поврежденная ткань замещается плоским эпителием и заживает без рубцов. В своей практике мы предпочитаем использовать РЧА, который по своему принципу является улучшенной версией методики аргононоплазменной коагуляции, так как обладает меньшими побочными эффектами.
Стоит отметить, что если в зоне метаплазии выявлялись участки неоплазии высокой степени, при которой вероятность инвазивного роста существенно возрастает, также может быть выполнена радиочастотная абляция. При глубоких поражениях выполняется эндоскопическое радикальное удаление участка слизистой оболочки пищевода. При площади изменений до 2 см2, как правило проводится эндоскопическая резекция слизистой оболочки пищевода (EMR-C), а при площади изменений более 2 см2 – диссекция новообразования в подслизистом слое (ESD).
Далее обязательно проводится пожизненное диспансерное наблюдение – в течение первого года через 3 месяца, далее один раз в год выполнение ФГС с возможной биопсией слизистой подозрительных участков.
Крайне редко после такого комплексного и этапного лечения возникают рецидивы пищевода Барретта (мене 5%), как правило, это возникает при рецидиве ГПОД и остатках измененной слизистой после РЧА.
Ряд авторов проводят хирургическое лечение в обратной последовательности – в начале РЧА, а затем лапароскопическую фундопликацию. Здесь стоит отметить, что оптимальным сроком выполнения лапароскопической операции на пищеводе является 3-4 месяца после первого этапа. Так, как по данным УЗИ пищевода, очень длительно сохраняется отек его стенки (на фоне РЧА) и выполненная фундопликация в более ранние сроки может привести к развитию стеноза в области пищеводно-желудочного перехода. Естественно, что и заживление слизистой в пищеводе будет проходить гораздо дольше, так как рефлюкс агрессивного содержимого из желудка остается не корректированным. Именно поэтому, мы в своей работе используем разумную последовательность. В первую очередь патогенетический этап по прекращению рефлюкса и только после этого - радиочастотная абляция измененной слизистой. Как я писал уже ранее, у части больных второй этап не требуется, так как слизистая приходит в норму благодаря собственным репаративным процессам.
Таким образом, проведение лапароскопической фундопликации на первом этапе лечения позволяет уменьшить размеры пораженного сегмента пищевода, что в дальнейшем может потребовать всего 1-2 сеанса РЧА и соответственно меньшим риском развития стриктуры пищевода, а у ряда больных полностью избежать второго этапа.
Ответы на вопросы пациентов с пищеводом Баррета
Излечим ли пищевод Барретта?
Пищевод Барретта - это предраковое состояние, если пациент с таким диагнозом прошел необходимый курс лечения, регулярно посещает врача для контроля ситуации, выполняет все его рекомендации, то вероятность излечения очень высокая. Данное заболевание, особенно на ранних стадиях, хорошо поддается лечению при условии, что оно назначается индивидуально компетентным специалистом и проводится комплексно. Комплекс должен включать в себя все необходимые методы – медикаментозные, диетические, эндоскопические и хирургические. Таким образом, для полного излечения пищевода Барретта необходимы совместные усилия лечащего врача и пациента.
Как лечить пищевод Барретта?
В лечении пищевода Барретта важнейшим фактором является своевременность выявления патологии. Если пациент проходит регулярные осмотры, то врач сможет обнаружить болезнь на ранней стадии. После эффективного лечения риск возможного злокачественного перерождения клеток будет практически исключен.
Лечение проводится комплексно и, в зависимости от конкретной ситуации, включает как оперативные, так и консервативные методы. Терапевтическая программа составляется индивидуально для каждого пациента с учетом особенностей его организма и клинической картины. В результате снимается риск дальнейшего развития патологии и осложнений, опасных для жизни пациента, улучшается его самочувствие, повышается качество жизни.
Если ситуация позволяет назначить только консервативное лечение, пациент должен быть готов тщательно следовать назначенной схеме приема медицинских препаратов в течение длительного времени (от 3-х месяцев до 2 лет). Помимо этого для успеха лечения потребуется определенная коррекция диеты и образа жизни пациента – укрепляющие иммунитет процедуры, разумное дозирование труда и отдыха, снижение веса тела, отказ от вредных привычек (алкоголь, курение, шоколад, газировка, чай, кофе).
Многие пациенты, по рекомендации врача, проходят сразу сеанс радиочастотной абляции ( РЧА) слизистой пищевода, во время которой при гастроскопии проводят дозированную деструкцию измененной слизистой. В результате этой процедуры, происходит замещение метаплазированого эпителия в нормальную слизистую. Срок консервативного медикаментозного лечения укорачивается в несколько раз.
Если заболевание развилось на фоне ГПОД и уже вошло в стадию, требующую использования хирургических методов лечения, в нашей клинике применяются лапароскопические методы, которые не только результативны, но наносят минимум травм, поэтому достаточно легко переносятся пациентом.
Целью комплекса оперативных и консервативных методов является минимизация риска развития рака и восстановление слизистой оболочки пищевода. Также оперативное лечение назначается, если консервативное не принесло ожидаемых результатов.
Сколько живут с пищеводом Барретта?
Вот почему важно выявить болезнь на ранней стадии и выполнять все рекомендации лечащего врача. Опасность для жизни представляет не синдром как таковой, а его осложнения. К сожалению, с каждым годом число больных раком пищевода увеличивается. Лечение рака пищевода только хирургическое и сопровождается длительным и очень объемным оперативным вмешательством с удалением всего пищевода и пластикой его желудком.
Как часто пищевод Барретта переходит в рак?
Пищевод Барретта от обычных хронических заболеваний отличается тем, что перерождение клеток в любой момент может стать злокачественным. На первый взгляд спокойно протекающая болезнь может внезапно обернуться раком пищевода. Причем онкологический процесс отличается быстрым развитием.
В настоящее время мировая медицина отмечает значительное увеличение количества пациентов, страдающих от рака пищевода, который является следствием запущенного пищевода Барретта. Вероятность, что этот синдром перейдет в рак, по данным Всемирной организации здравоохранения в разных странах составляет различный процент, от 0,5% до 10%. Учитывая, что в нашей стране люди склонны уделять своему здоровью недостаточно внимания, списывают тревожные симптомы на недомогание, вероятность, что заболевание будет диагностировано на поздних стадиях и процесс перерождения клеток примет злокачественный характер, склоняется в сторону больших цифр.
Локализация пищевода Барретта в желудочно-пищеводном переходе
Визуальная картинка при эндоскопии, варианты слизистой при пищеводе Барретта
Визуальная картинка при эндоскопии, длина поражения слизистой при пищеводе Барретта

«Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное - свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
Каждый день я по нескольку часов отвечаю на ваши письма.
Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы.
Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии. Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи.
Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами. В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.

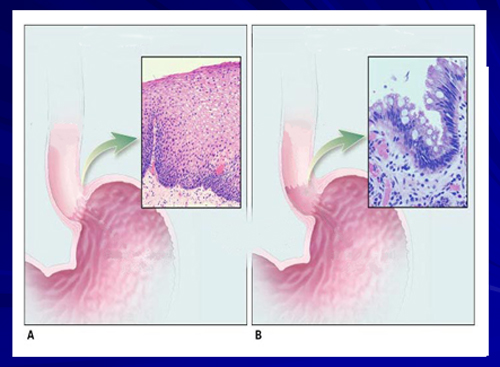
Пищевод Баррета (ПБ) — это заболевание, при котором участок многослойного плоского эпителия пищевода заменяется на метапластический цилиндрический эпителий, напоминающий слизистую желудка или тонкого кишечника. Такое состояние в медицине называется дисплазией, и его главной опасностью является высокий риск малигнизации, т. е. превращение в рак.
- Симптомы
- Формы пищевода Баррета
- Причины
- Диагностика
- Лечение пищевода Барретта
- Осложнения
- Профилактика
- Прогноз
Симптомы
Симптомы пищевода Баррета аналогичны гастроэзофагеальной рефлюксной болезни, поскольку именно заброс желудочного содержимого является главной причиной развития данной патологии. Пациента могут беспокоить:
- Изжога. Она может возникать после еды, активной физической нагрузки, наклонов туловища. Следует отметить, что метаплазированный эпителий менее чувствителен к действию желудочного сока, поэтому у таких пациентов симптомы изжоги выражены незначительно. Но при опросе выясняется, что раньше эти симптомы у пациента были выражены сильнее.
- Отрыжка.
- Чувство жжения или боли за грудиной.
- Сухой кашель.
- Ощущение перебоев в работе сердца.
- При выраженной метаплазии может развиваться дисфагия — нарушение глотания и прохождения пищевого комка по пищеводу.
- Анемия. Она развивается редко, когда ПБ сопровождается эрозивными изменениями со скрытыми хроническими кровотечениями.
Формы пищевода Баррета
Выделяют следующие морфологические варианты пищевода Барретта:
- Кардиальный тип. Характеризуется поверхностью в виде ямок (фовеолярная поверхность), в клеточном составе имеются муцинпродуцирующие клетки.
- Фундальный тип. При таком варианте патологии помимо муцинпродуцирующих клеток отмечается наличие клеток, характерных для эпителия желудка — главные и обкладочные клетки.
- Цилиндроклеточный тип. Такой вариант патологии гистологически напоминает слизистую кишечника, поскольку эпителий образует складки и помимо муцинпродуцирующих клеток содержит в своем составе бокаловидные.
Именно последний вариант ПБ больше всего подвержен диспластическим изменениям и трансформации в рак. Поэтому многие авторы предлагают к пищеводу Баррета относить только метаплазию, содержащую бокаловидные клетки.
Кроме того, заболевание классифицируется в зависимости от протяженности измененного участка. Здесь различают короткий пищевод Барретта, когда длина измененного участка не превышает 3 см, и длинный ПБ — превышающий в размерах 3 см.
Причины
Главной причиной метаплазии пищевода является гастроэзофагеальный рефлюкс — заброс желудочного содержимого обратно в пищевод. При этом агрессивный желудочный сок раздражающе действует на слизистую оболочку и провоцирует замещение многослойного плоского эпителия на более устойчивый к такому воздействию цилиндрический эпителий, т. е. происходит метаплазия — замена одного типа ткани на другой. Дальнейшее раздражающее действие приводит к тому, что метаплазированный эпителий формирует клон клеток с нарушением системы запрограммированной гибели (апоптоза). Такое состояние называется дисплазией и в последствии приводит к раку.
Дополнительными факторами риска являются:
- Пищеводно-диафрагмальные грыжи. Они приводят к постоянной диспозиции желудка и, как следствие, к постоянному рефлюксу.
- Ожирение. Во-первых, ожирение приводит к повышению внутрибрюшного давления, что провоцирует рефлюкс. Во-вторых, в данном состоянии происходит увеличение объема околопищеводной клетчатки, которая высвобождает провоспалительные цитокины, негативно влияющие на слизистую пищевода.
- Курение.
- Метаболический синдром.
Диагностика
Для постановки диагноза необходимо эндоскопическое исследование со взятием биопсии и последующим морфологическим исследованием фрагмента подозрительной ткани.
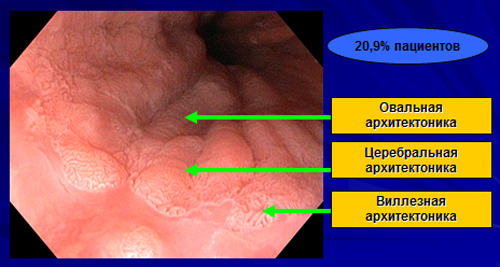
Эндоскопия предполагает осмотр стенки пищевода с помощью трубки, оснащенной видеокамерой, источником света и манипуляционными инструментами. Камера транслирует увеличенное изображение на монитор, что позволяет врачу более детально рассмотреть слизистую. Метаплазированный эпителий выглядит как очаги гиперемии на фоне жемчужно-белого нормального эпителия пищевода. Их еще называют языками пламени. При ближайшем рассмотрении видно, что метапластические зоны атрофичны, в них визуализируются кровеносные сосуды, идущие в продольном направлении.
Если визуальная картина вызывает сомнения, врач может применить хромоэндоскопию, при которой подозрительные участки окрашиваются специальными красителями, например, раствором Люголя, метиленовым синим, 1% уксусной кислотой и др.
Кроме того, во время эндоскопии проводится описание следующих характеристик:
- Протяженность трансформированной слизистой.
- Отношение зоны трансформации к желудочно-пищеводному переходу.
- Уровень проксимальной границы и ее положение относительно резцов.
- Наличие стриктур.
Главным моментом диагностики ПБ является морфологическое исследование, при котором фрагмент полученной ткани изучается под микроскопом. При этом отмечается не только наличие метаплазии и бокаловидных клеток, но и ведется поиск очагов дисплазии и возможной аденокарциномы пищевода. Как правило, для получения материала используется биопсия, при которой производят отщепление кусочка ткани с помощью манипуляционных инструментов.
Лечение пищевода Барретта
В рамках медикаментозной терапии назначаются длительные курсы препаратов, подавляющих секрецию соляной кислоты. Сначала проводится основная терапия в течение 8-12 месяцев, а затем переходят к поддерживающему лечению. Главными препаратами являются ингибиторы протонной помпы, которые назначают в дозировках, превышающих рекомендации для лечения ГЭРБ. Помимо этого, могут использоваться антациды, нейтрализующие желудочную кислоту, прокинетики и др.
Целью медикаментозной терапии является:
- Контроль над секрецией желудочного сока, в частности ее уменьшение.
- Снижение повреждающего действия кислоты на стенки пищевода.
- Купирование симптомов и улучшение качества жизни таких пациентов.
- Создание условий для восстановления нормального эпителия.
- Снижение риска дисплазии и злокачественной трансформации.
В рамках хирургического лечения применяются антирефлюксные операции. Проводятся они по следующим показаниям:
- Наличие грыжи пищеводного отверстия диафрагмы.
- Недостаточность функции нижнего пищеводного сфинктера, доказанная манометрически и рентгенологически.
- Неэффективность медикаментозной терапии.
Используются следующие виды операций:
- Фундопликация — усиление нижнего пищеводного сфинктера с помощью создания вокруг него манжеты из стенок дна желудка.
- Крурорафия — операция, направленная на ушивание грыжевых ворот в диафрагме и укрепление пищеводно-диафрагмальной связки.
Следует подчеркнуть, что хирургическое лечение не приводит к отмене медикаментозной терапии. Ее все равно приходится продолжать.
Ни один из вышеперечисленных методов не приводит к полной регрессии метапластического эпителия. Поэтому применяется еще один этап лечения — эндоскопическая абляция измененной слизистой. С этой целью используются различные технологии:
- Аргон-плазменная коагуляция.
- Криоабляция.
- Электрокоагуляция.
- Фотодинамическая терапия.
- Лазерная терапия.
- Радиочастотная аблация.
Эти методы позволяют удалить не только метаплазированный эпителий, но и его клетки-предшественники — стволовые клетки, которые приобрели черты дифференцировки, характерные для кишечного эпителия.
Одной из самых эффективных и безопасных технологий эндоскопического лечения является радиочастотная аблация. В основе ее действия лежит термическое воздействие на очаги поражения и их деструкция. При этом врач может контролировать как температуру нагревания тканей, так и глубину воздействия. Это позволяет провести полную абляцию при минимальных рисках побочных реакций.
Осложнения
Главным осложнением пищевода Барретта является злокачественная трансформация в аденокарциному на фоне дисплазии.
В среднем, тяжелая дисплазия диагностируется у 20-25% больных в течение 20-23 лет после постановки диагноза. Вероятность ее развития коррелирует с длиной пораженного участка и степенью дисплазии:
- При дисплазии низкой степени риски малигнизации составляют 0.8-1.9% в год.
- При тяжелой дисплазии — 6-12.2% в год.
Кроме того, имеет значение количество очагов дисплазии. При множественных очагах вероятность малигнизации в три раза выше, чем при одиночных.
Профилактика
Главным моментом профилактики пищевода Баррета является своевременная диагностика и лечение рефлюкса. Для раннего выявления ПБ рекомендуется проводить эзофагоскопию с уточняющей диагностикой и прицельной биопсией пациентам с ГЭРБ более 5 лет. Особое внимание должно уделяться мужчинам старше 50 лет, пациентам с ожирением, ГЭРБ более 10 лет и изжогой более 5 лет.
Общие меры профилактики хоть и тривиальны, но также оказывают положительный эффект:
- Снижение веса до нормы.
- Отказ от курения.
- Рациональное питание с достаточным содержанием свежих овощей, фруктов, витаминов С и Е.
- Отказ от злоупотребления алкоголя, особенно крепких алкогольных напитков.
Прогноз
Как поведет себя ПБ у конкретного пациента предсказать сложно. У части пациентов заболевание может длительное время оставаться в стабильном состоянии, у других же развивается дисплазия высокой степени, приводящая к раку. Что касается метаплазии низкой степени, она часто регрессирует. Большинство автором связывают это с неоднозначностью трактовки данного термина.
Читайте также:

