К рентгенологическим признакам костных сарком
Диагноз. Диагноз остеосаркомы ставится на основании клинико-рентгепологических и лабораторных данных; в неясных случаях приходится прибегать к биопсии. Производить биопсию следует непосредственно перед радикальным вмешательством (как первый акт операции под жгутом). В редких случаях, если патологоанатом не может дать срочный ответ (плотные ткани, требующие декальцинации; сложность микроскопической картины, требующая дополнительного изучения, и т. д.), приходится ограничить акт вмешательства биопсией и отложить радикальную операцию до получения ответа. У этих больных после биопсии желательно проведение рентгенотерапии (до радикальной операции).
Дифференциальную диагностику приходится проводить с опухолью Юннга, ретнкулосаркомой, метастазами рака в кости, с хроническими воспалительными процессами костей; приходится дифференцировать и с оссифицирующими гематомами, и оссифицирующим миозитом, а также с остеобластокластомами. При дифференциальной диагностике с опухолью Юинга следует помнить, что последняя протекает нередко с подъемом температуры до высоких цифр, с лейкоцитозом, с быстро наступающей припухлостью конечности и нередким покраснением кожи. При болезни Юинга рентгенологически наблюдается распространение процесса на весь диафиз или большую часть его, выявляется расширение костномозгового канала и отложение на поверхности новых параллельных пластинок кости. Следует также не забывать, что опухоль Юинга может поражать несколько костей; она хорошо поддается рентгенотерапии, что можно использовать в целях дифференциальной диагностики.
Ретпкулосаркома отличается от остеогенной саркомы своим более медленным и спокойным течением. На рентгенограмме обращает на себя внимание пятнистая, иногда ячепстая структура, без резких реактивных изменений кости и без грубых периостальных разрастаний.
Метастазы рака в кость наблюдаются обычно в пожилом возрасте и часто у больных, подвергшихся в прошлом операции по поводу опухолей тех или иных органов; локализация метастазов рака чаще всего в средней части диафиза; иногда первым симптомом их является патологический перелом; рентгенологическая картина специфична; обычно не бывает перехода процесса на мягкие ткани.
Хронические воспалительные процессы отличаются своим анамнезом, длительностью течения, наличием ремиссий, специфической рентгенологической картиной хронического остеомиелита, туберкулеза или сифилиса кости. Весьма существенно, что при воспалительных процессах иммобилизация конечности чаще всего приводит к стиханию болей; при остеосаркоме стихания болей не наступает.
Оссифицирующая гематома и оссифицирующий миозит отличаются своим анамнезом, длительным и более спокойным течением, отсутствием болей или нередким стиханием их по мере течения процесса. При оссифицирующей гематоме контуры обызвествления ровные или слегка волнистые. Обызвествление при миозите обычно распространяется только в одну сторону от кости, а не вокруг нее; в строении костей обычно не обнаруживают изменений.
Остеобластокластомы чаще всего текут более длительно и спокойно, обладают меньшей тенденцией к распространению, рентгенологически дают более ограниченную картину процесса без периостальной реакции. Дифференцировать приходится обычно с литической фазой остеобластокластомы.
Методика рентгенологического исследования при подозрении на остеосаркому не представляет каких-либо особенностей в сравнении с любой другой патологией костной системы. Иногда требуется применение дополнительных проекций, обеспечивающих наибольшую показательность рентгенологической симптоматики саркомы кости. Одним из таких методических приемов рентгенографического исследования, который можно рекомендовать в отдельных случаях, является выполнение рентгенограммы при тангенциальном ходе пучка центральных лучей по отношению к поверхности кости в наиболее пораженном участке. Особые трудности в этом исследовании могут возникнуть при локализации остесаркомы, например в области височной ямки или крыла подвздошной кости, что преодолевается выбором нужной проекции под контролем просвечивания и с помощью томографии на глубине определенных слоев, соответствующих положению опухоли.
Характерной чертой рентгенологической картины остеогенной саркомы является смазанность рисунка пораженной губчатой костной ткани. Это относится в одинаковой степени как к остеокластической, так и к остеопластической ее формам. Рентгенологическая картина остеокластической остеосаркомы в зависимости от степени развития опухоли, темпа роста и расположения исходного очага ее возникновения выражается то в виде центрально расположенного бесструктурного фокуса разрежения костной ткани, то в виде бесструктурного краевого дефекта кости.
В случае центрального расположения опухоли на рентгенограммах выявляется очаг разрежения без четких контуров, неопределенной формы, но приближающийся по своим очертаниям к сферическому образованию. На границе с разрежением костной ткани окружающая кость иногда может быть слегка уплотнена, причем пограничная зона уплотнения рисунка кости также не имеет ясно выраженных границ и постепенно переходит в рисунок соседней губчатой костной ткани.
Распространение центрального деструктивного очага на корковый слой может вызвать периостальную реакцию или протекать без ее рентгенологически обнаруживаемых признаков. Такая разница в проявлении периостальной реакции, т. е. наличие или отсутствие ее рентгенологических признаков при одинаковых по виду деструктивных очагах, может быть обусловлена в разных случаях несколькими обстоятельствами и прежде всего различием их положения. У рентгенологически более мощной и более продуктивной надкостницы метафиза трубчатой кости можно обнаружить периостальные изменения различной степени, в то время как у слаборазвитой надкостницы эпифиза трубчатой кости или какой-либо из плоских или коротких губчатых костей при одинаковых прочих условиях реактивные изменения не определяются. Но иногда периостальные наложения выявляются в форме веерообразной тени и на плоской кости, что с очевидностью свидетельствует о сложности условий развития реактивного процесса. В происхождении его играет роль не один только фактор локализации опухоли, а вместе с ним и какие-то другие, еще недостаточно изученные реактивные механизмы.
Поверхностное расположение опухоли в трубчатой кости уже в ранней стадии ее развития вызывает образование краевого деструктивного дефекта. Разрушение коркового слоя и прорастание опухоли кнаружи приводят к отслойке и смещению надкостницы в сторону окружающих мягких тканей. Отслоенная от коркового слоя надкостница остается связанной с ним кровеносными сосудами.
При остеокластической форме остеосаркомы продуктивная деятельность надкостницы обнаруживается лишь в местах наименьшей ее отслойки, т. е. в периферических участках опухоли, где может наблюдаться один из характернейших признаков злокачественной первичной костной опухоли — так называемый периосталышй козырек. Этот рентгенологический симптом отражает собой происходящее обызвествление и окостенение периостальных наложений и проявляется в виде продолговатой треугольной тени [так называемый треугольника Кодмена (Е. А. Содтап)], прилежащей к корковому слою и острым углом направленной в противоположную сторону от центра опухоли. В сторону самой опухоли эта тень обрывается, не имея четкой границы. Соответственно месту наибольшего роста новообразования в поперечном направлении вместе с краевым деструктивным дефектом обычно сочетается картина утолщения мягких тканей, инфильтрированных и частично оттесненных кнаружи тканью опухоли. Тень утолщенных мягких тканей при этом представляется совершенно однородной, без: существующих в норме просветлений от жировых прослоек между мышцами. Сочетание краевого костного дефекта с массивной тенью опухоли на уровне этого дефекта и с периостальным козырьком в отдаленных участках опухоли от ее центра является надежнейшим доказательством остеогенной остеокластической саркомы.
Остеопластическая форма остеосаркомы начинается с появления интенсивного бесструктурного участка с достаточно хорошо заметными, но нечеткими границами. Субстратом такого очага уплотнения кости является реактивно образованная костная ткань, в которой заложена ткань опухоли. Таким образом, о присутствии опухолевой ткани рентгенологически имеется возможность судить лишь косвенно, по проявлениям эндостального реактивного процесса. Возникая в центральных участках костномозгового пространства, такой очаг уплотнения структуры кости может еще не распространяться на корковый слой и не вызывать образования оссифицированных периостальных наложений, что наблюдается уже позже по мере роста и распространения опухоли. Аморфное уплотнение структуры может занимать при этом в кости довольно значительную ее часть.
Утолщение мягких тканей может достигать за счет опухоли у некоторых больных очень значительной степени.
При поражении остеопластической саркомой околосуставного конца кости, напр. в одной из трубчатых костей некоторых суставов, весьма наглядно выступает резко выраженный регионарный остеопорза, других костей, входящих в состав этого сустава.
При смешанной форме остеосаркомы в пораженной кости наблюдаются деструктивные и продуктивные явления в различных сочетаниях. Иногда трудно отметить преобладание одних над другими и локально их разграничить, т. е. можно наблюдать такое изменение характера структуры костной ткани, которое выражается неравномерным разрежением на значительном по протяжению участке, на фоне которого видны небольшие и неопределенной формы очаги уплотнения.
Очень показательно при остеопластической саркоме метафиза трубчатой кости ограничение роста опухоли в сторону эпифиза метаэпифизарным хрящом у молодых людей до окончания у них роста костей. При этом отмечается чрезвычайно резкая разница между очень интенсивной плотной тенью метафиза и обычной или иногда даже разреженной структурой эпифиза пораженной кости.
Приведенная симптоматика характеризует собой наиболее часто встречающиеся сочетания рентгенологических признаков костной саркомы. Рентгенологическая диагностика затрудняется, если отсутствуют некоторые наиболее доказательные признаки, напр. периостальный козырек. В этих случаях диагноз ставят на основании сочетания других менее показательных симптомов. Иногда может возникнуть необходимость в патогистологическом подтверждении диагноза остеосаркомы.
В течении некоторых заболеваний костного скелета может наступить озлокачествление с переходом их в саркому. К таким процессам относятся остеохондрома, хондрома, гигантоклеточная опухоль, болезнь Педжета и очень редко фиброзные оспгеодисплазии и так наз. хрящевые экзостозы. Основным признаком наступившей следует считать появление бесструктурного деструктивного очага на фоне характерного для каждого из названных заболеваний костного рисунка, особенно если такой ограниченный деструктивный фокус нарушает целость и поверхности кости, ранее уже своеобразно измененной. Но еще более показательным, хотя и реже встречающимся, является такой признак, как периостальные наложения или в виде веерообразно расходящихся поперечных полосок, или в виде периостального козырька. Несмотря на положительную роль рентгенодиагностики озлокачествления какого-либо процесса при выявлении объективных симптомов этого состояния, оно обнаруживается и уверенно расшифровывается рентгенологически с некоторым запозданием по сравнению с клиническими его признаками. Поэтому в решении данного вопроса при сомнительных положениях следует отдавать предпочтение клинической диагностике малигнизации (появившиеся и нарастающие ограниченные припухлость и боли, ускорившийся темп роста существующей опухоли и т. д.).
Диагностическую оценку рентгенологич. картины нельзя сводить к учету только местных проявлений болезни. Некоторые признаки костной саркомы, имеющие сходство с симптоматикой других заболеваний и, в первую очередь, со вторичными метастатическими опухолями в костях, не могут быть оценены правильно, если не принимать во внимание солитарность поражения скелета при саркоме. Известно, что двойная локализация остеосаркомы в костях встречается очень редко. Кроме того, для оценки клинического значения рентгенологической картины и для выбора определенного плана лечения важно учесть наличие или отсутствие метастазов саркомы в легких. Таким образом, для установления диагноза остеосаркомы в определенных случаях может потребоваться дополнительное исследование скелета и во всех случаях — исследование легких.
При дифференциальной диагностике остеосаркомы должны быть приняты внимание очень многие патологические процессы и прежде всего наиболее сходные с нею по клиническим проявлениям опухоли: фибросаркома, ретикулосаркома, гемангиоэндотелиома, опухоль Юинга, хондробластома, хлорома, одиночные крупные миеломатозные узлы и такие же метастазы злокачественных опухолей. При некоторых условиях поводы для дифференциальной диагностики с саркомой возникают при доброкачественных костных опухолях и при хрящевых экзостозах. Если дифференциальный диагноз между доброкачественными опухолями костей и остеосаркома обычно легко решается рентгенологическим исследованием, то такая задача в отношении злокачественных опухолей не всегда может быть выполнена на основании критериев только лишь рентгенологической картины. Иногда именно при этих условиях бывает необходима диагностическая помощь патогистологического метода. В очень редких случаях необходимость в дифференциальной диагностике с остеогенной саркомой может возникнуть, напр., при таких системных заболеваниях, как мелореостоз, возинофилъная гранулема, если обнаруживают их одиночные проявления, несовершенное костеобразование при осложнении его особым состоянием, названным С. А. Рейнбергом и II. С. Рабиновичем псевдосаркомой, и т. д. Довольно обычным поводом для дифференциальной диагностики являются оссифицирующий миозит, обызвествленная поднадкостнич-иая гематома, хронические воспалительные поражения кости [сифилис, туберкулез, остеомиелит Гарре, костный абсцесс]. Эти заболевания распознаются правильно сравнительно легко именно рентгенологически.
Особое место в ряду костных опухолей занимает описанная за последние годы опухоль, рентгенологическая картина которой во многом сходна с остеопластической остеогенной саркомой, но клинически отличается от нее многолетним течением с неблагоприятным, однако, прогнозом. Гистологически же обнаруживается патологическая костная ткань, по структуре соответствующая строению остеомы. В отечественной литературе такая опухоль названа злокачественной пароссальной остеомой (Е. А. Лихтенштейн).
Очень трудна, но чаще все же преодолима дифференциальная диагностика между остеокластической формой остеогенной саркомы и остеокластической фазой гигантоклеточной опухоли. Разрешение спорных вопросов в таких случаях основывается на клинико-рентгенологическом наблюдении и на биопсии.
При некоторых локализациях гематогенного остеомиелита и коркового абсцесса (бедренная и плечевая кости) возникают диагностические трудности ввиду сходства течения воспалительного процесса с клинической картиной остеогенной саркомы. Преодоление их обычно уверенно осуществляется рентгенологическим исследованием.
Дифференциальную диагностику остеосаркомы в клинической практике приходится проводить также с неврогенными остеоартропатиями и нервнотрофическими внесуставными остеопатиями с образованием лоозеровских зон и избыточной костной мозоли на месте патологического перелома при неврогенных остеопатиях, а также с так наз. маршевым переломом с образованием такой же костной мозоли. Рентгенодиагностика в этих случаях имеет решающее значение.
Рентгенологические сравнительные исследования через различные промежутки времени наглядно разъясняют последовательность и направленность происходящих при остеосаркоме изменений в пораженной кости и смежных с ней тканях, а опыт таких наблюдений создает возможность понимания общих тенденций в развитии опухоли даже и при однократном рентгенологическом исследовании.
Лечение. Наиболее эффективным методом лечения является радикальное вмешательство (ампутация, экзартикуляция). Иногда приходится применять ампутацию и как паллиативное мероприятие для облегчения болей и при угрожающих явлениях (распад опухоли, инфекция, кровотечение), даже если имеются метастазы. Перед любым хирургическим вмешательством необходимо произвести рентгенологическое исследование, в частности рентгенографию легких, для исключения видимых метастазов. Остеосаркомы относительно мало радиочувствительны, и применение лучевой терапии при них ограничено. В период пребывания больного в стационаре необходимо обеспечить покой конечности (косынка, гипсовый лонгет, костыли) для предупреждения диссеминации процесса и патологического перелома. Ампутации следует производить, отступя высоко от верхней границы опухоли. Если опухоль ограничивается дистальным отделом бедра, ампутацию можно произвести на границе верхней и средней трети бедра или под малым вертелом. Если поражение захватывает средние и тем более верхние части бедра и плеча, показана экзартикуляция. Показания к резекциям костей с замещением дефекта путем пересадки кости при остеосаркоме весьма ограничены, и вопрос о них можно ставить лишь при наиболее ранних стадиях процесса. При эффективной лучевой терапии и успешной химиотерапии показания к резекциям костей могут быть расширены. В послеоперационном периоде целесообразно проводить лучевую терапию.
К лучевой терапии остеогенных сарком как к самостоятельному методу лечения обычно прибегают при неоперабильности больных (например, из-за общего тяжелого состояния больных, из-за массивности поражения) или в случае отказа больных от операции. При облучении костей более эффективно излучение высоких энергий (у-терапия, супервольтно-рентгеновское облучение). Имеется опыт лечения больных злокачественными опухолями костей с помощью радиоактивных изотопов, главным образом с помощью радиоактивного фосфора.
Лечение метастазов. Несмотря на отдельные случаи удач, метастазы остеогенной саркомы плохо поддаются лучевому лечению. В печати публиковались сообщения об оперативном удалении легочных метастазов, если в легком обнаруживается одиночный узел.
Прогноз при остеогенных саркомах остается весьма грозным. Основной способ улучшения исходов — ранняя диагностика и раннее оперативное вмешательство. По материалам Л. М. Гольдштейна, А. С.
Олыпанецкого и Е. И. Прокофьевой (1960), были здоровы в течение пяти лет 16 (10,6%) из 150 больных с остеогенной саркомой после радикального оперативного лечения и 7 (16,7%) из 42 больных, у которых это вмешательство сочеталось с предоперационной рентгенотерапией. После лучевой терапии 5 лет не прожил ни один из 52 больных, леченных только этим способом. По данным Ковентри и Далина, из 353 больных с остеосаркомами, прослеженных в течение 5 лет после установления диагноза и начала процесса, остались живы 19,3%; в течение 10 лет из 294 больных — 15,3%. Наиболее благоприятные результаты лечения авторы отмечали при локализации процесса в большеберцовой кости; так, 5-летнее излечение отмечено в 34,6% случаев, а 10-летнее — в 31,3%, при локализации саркомы на бедре 5-летнее — в 17%, а 10-летнее— в 12,5% случаев.
Остеосаркома (или остеогенная саркома), которую еще иногда не совсем правильно называют раком кости, — самая распространенная злокачественная опухоль костной системы.
Некоторые цифры и факты:
- В большинстве случаев остеосаркому диагностируют в молодом возрасте — от 10 до 30 лет.
- Наиболее высока распространенность заболевания среди подростков, но это не означает, что не могут заболеть люди другого возраста.
- Каждый десятый случай остеогенной саркомы встречается у людей старше 60 лет.
- Среди прочих онкологических заболеваний остеосаркома встречается редко. У детей она составляет 2% от всех видов рака, у взрослых — еще меньше.
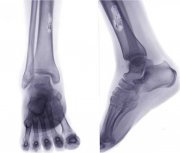
Чаще всего остеосаркома встречается там, где находятся зоны роста — ближе к концам длинных трубчатых костей. Излюбленные места локализации опухоли: область колена (нижний конец бедренной и верхний конец большеберцовой кости), верхняя часть плечевой кости. Намного реже встречаются поражения других костей: таза, челюстей и др. Редкие локализации в большинстве случаев обнаруживают у людей старшего возраста.
Почему возникает остеосаркома?
Точные причины возникновения опухоли не известны. Но существуют некоторые факторы риска:
- Возраст. В группе максимально высокого риска подростки и молодые люди, у которых кости интенсивно растут.
- Рост. Обычно люди, у которых возникает саркома, имеют рост выше среднего.
- Облучение костей. Риски повышены у людей, которые перенесли курс лучевой терапии высокими дозами, особенно если это было в детстве. Влияние рентгенографии и компьютерной томографии не доказано.
- Некоторые заболевания костей: болезнь Педжета, множественная наследственная остеохондрома.
- Некоторые наследственные патологии: наследственная ретинобластома, синдром Ли-Фраумени, синдром Ротмунда-Томсона, синдром Блума, синдром Вернера.
Среди факторов риска для многих онкозаболеваний большое значение имеют особенности образа жизни: масса тела, вредные привычки, характер питания, физическая активность. Можно сказать, что остеосаркома — в данном случае исключение. Для того чтобы образ жизни внёс свою лепту в возникновение злокачественной опухоли, должны пройти десятилетия, а рак костей, как мы уже знаем, наиболее распространен среди молодых людей.
Симптомы остеосаркомы
Чаще всего встречается остеогенная саркома бедренной и большой берцовой кости — в области коленного сустава. Типичный симптом заболевания — упорные боли в суставе, кости. Иногда они постоянные, а иногда то стихают, то нарастают. Болевые ощущения могут усиливаться по ночам, во время физической активности (при ходьбе, беге, занятиях спортом). Если поражена нога, человек начинает хромать.
Дети, особенно маленькие, физически активны, они часто падают, ударяются, поэтому у них первые симптомы остеосаркомы легко спутать с травмой. У взрослого человека, особенно если он не занимается спортом и тяжелым физическим трудом, подобные проявления сразу должны насторожить и стать причиной для визита к врачу.
Какие выделяют стадии остеосаркомы?
Существуют разные классификации, чаще всего врачи определяют стадию остеосаркомы в соответствии с системой MSTS. Учитывают три показателя:
- G — степень озлокачествления. Может быть низкой (G1), когда ткань опухоли похожа на нормальную, и более агрессивной высокой (G2), в которой клетки практически полностью утратили первоначальные черты.
- T — степень распространения опухоли. Она может находиться в пределах кости (T1) или прорастать в соседние ткани (T2).
- M — наличие метастазов. M0 — метастазов нет, M1 — есть.
Другая классификация — AJCC, она учитывает распространение первичной опухоли (T), метастазы в ближайших лимфатических узлах (N), метастазы в других частях тела (M) и степень озлокачествления (G).
Методы диагностики
По симптомам можно только заподозрить рак кости или другое заболевание. Для того чтобы получить точный диагноз, врач назначит обследование, которое может включать:
- Рентгенографию. Быстрый и простой метод диагностики, в некоторых случаях помогает сразу констатировать опухоль. Если есть подозрение на метастазы в легких, проводят рентген грудной клетки.
- Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) помогают более детально рассмотреть опухоль, обнаружить прорастание в соседние ткани.
- Позитронно-эмиссионная томография. В организм вводят слабое радиоактивное вещество в безопасных дозах, которое сильнее всего накапливается в опухолевых клетках. Затем делают снимки. Это позволяет не только рассмотреть основную опухоль, но и обнаружить метастазы в разных частях тела.
- Общий и биохимический анализы крови. Применяют как дополнительный метод диагностики, чтобы оценить общее состояние человека. Также они могут косвенно указывать на степень агрессивности опухоли.
- Биопсия. Самый точный метод диагностики. Её применяют всегда, даже если другие исследования уже убедительно показывают, что у пациента есть рак кости. Биопсия помогает установить окончательный диагноз, отличить остеосаркому от других опухолей, определить степень озлокачествления. Врач может взять образец ткани при помощи иглы или через разрез.

Как проводят лечение остеосаркомы?
Лечение остеосаркомы состоит из трех этапов.
Начинают с курса предоперационной, или неоадъювантной, химиотерапии. В среднем он продолжается 10 недель. Назначают комбинацию нескольких препаратов — это помогает усилить эффект. Задачи неоадъювантной химиотерапии: уменьшить размер остеосаркомы и уничтожить метастазы. Благодаря предоперационной химиотерапии и современным химиопрепаратам, выживаемость при остеосаркоме в последние годы значительно улучшилась.
Затем следует хирургическое лечение. В прошлом единственным выходом была ампутация пораженной руки или ноги. Современные хирурги чаще всего могут обойтись удалением части кости или сустава. Их можно заменить на специальный протез и практически полностью восстановить функцию конечности. Операции при остеосаркоме стали более щадящими.
Послеоперационный курс химиотерапии (адъювантная) нужен для того, чтобы удалить раковые клетки, которые могли остаться в организме после хирургического вмешательства. В среднем он продолжается 18 недель, иногда дольше.
Как лечить рецидив остеогенной саркомы? В целом схема лечения примерно та же — операция, курс химиотерапии. После рецидива прогноз намного хуже, но все еще есть шанс на выздоровление.
Прогноз при остеосаркоме
Прогнозы для онкобольных выстраивают на основе особого показателя — пятилетней выживаемости. Он обозначает процент пациентов, которые остались живы в течение пяти лет с момента установления диагноза. Конечно, многие живут и дольше. Пять лет — условный рубеж, после которого можно с достаточно высокой вероятностью предполагать, что человек выздоровел.

Наиболее благоприятен прогноз в случаях, когда опухоль локализованная — то есть не успела распространиться по организму и может быть полностью удалена во время операции. Пятилетняя выживаемость составляет 60–80%, а если опухоль чувствительна к современным таргетным препаратам — до 90%.
Если есть метастазы остеосаркомы, прогноз сильно ухудшается. Пятилетняя выживаемость падает до 15–30%. Но она может быть выше, в пределах 40%, если:
- рак успел распространиться только в легкие;
- все метастазы можно обнаружить и удалить.
Метастазы остеосаркомы чаще всего обнаруживают в легких, реже в костях, головном мозге и других местах.
Зачастую прогноз ухудшается из-за того, что человек не обратил внимания на первые симптомы и не посетил вовремя врача. Если есть хотя бы малейшее подозрение на рак, если возникли любые необычные симптомы — лучше сразу перестраховаться и пройти обследование. Иногда от этого зависит жизнь. Запишитесь на прием к врачу-онкологу, звоните:
Остеогенная саркома является наиболее частой первичной злокачественной опухолью костей, которая в течении роста образует остеоидную ткань или кость. Это чаще всего первичная костная злокачественная опухоль, дающая высокую смертность. Чаще поражает лиц мужского пола (соотношение 2:1). Почти две трети остеогенных сарком встречаются в возрасте от 10 до 40 лет. После 50 лет остеосаркома бывает очень редко. Главным образом поражаются трубчатые кости: на первом месте стоит бедренная кость, а именно ее дистальный конец, на втором месте – большеберцовая кость – ее проксимальный конец, на третьем месте – плечевая кость, также ее проксимальный конец.
Симптомы и признаки
Припухлость или объемное увеличение пораженной области наблюдается в 25% случаев уже при констатировании боли во время осмотра. В дальнейшей стадии возникает ограничение движений в прилегающем суставе. Это явление обычно наблюдается при полном развитии клинических признаков остеогенной саркомы. В тяжелых случаях возникают контрактуры. Кожа над опухолью бывает теплой, также могут появляться флебэктазии.
Лабораторные исследования
Биохимические методы исследования, особенно это касается исследования костного метаболизма (кальция, фосфора, фосфатов, а также белков) сами по себе для раннего диагностирования остеогенной саркомы не имеют решающего значения. Повышение щелочных фосфатов может указывать на степень злокачественности, а иногда также и на прогрессирующий рост опухоли.
Обыкновенно при остеогенных саркомах, имеющих высокую злокачественность, уровень щелочной фосфатазы повышается. Это повышение щелочной фосфатазы также обозначает активность и динамику болезни.
Остеогенные саркомы с нормальным уровнем фосфатазы протекают сравнительно несколько лучше, чем те, при которых уровень фосфатазы повышен.
Рентгенологическая картина
В периосте протекают реактивные изменения. Слоистые периостозы весьма частые при остеогенной саркоме, бывают большей частью тонкими, их можно видеть в раннем периоде. Сегментарные периостозы характерны для опухолей. Так называемый треугольник Кодмена – это шпорообразный неспецифический периостоз, возникающий вследствие отслоения периоста. Спикулы не являются специфическим симптомом для остеосаркомы. Речь идет о столбиках новообразованной кости с различным морфологическим распределением.
Томограммы могут помочь при уточнении некоторых характерных черт неоплазматического процесса, какими являются маленький деструктивный очаг со спикулами и начинающиеся литические и склеротические изменения.
Ангиография помогает при определении характера деструкции, кроме того, она имеет также значение для оценки лечебного аффекта. Обильность васкуляризации опухоли в виде причудливости сосудистого рисунка разного калибра составляет патогномоническую картину для остеогенной саркомы.
Макроскопические данные
Остеогенная саркома чаще всего начинается в метафизарной области диафиза внутри кости и распространяется в медуллярном канале с одной стороны по направлению к диафизу, а с другой стороны – к концу кости.
Опухолевая ткань имеет различный вид, цвет и консистенцию в зависимости от степени оссификации и от вторичных регрессивных изменений.
Иногда оссификация бывает так развита, что консистенция опухоли напоминает почти твердость слоновой кости, но несколько чаще, особенно на краю опухоли, устанавливают оссификацию в виде желтоватых точечных очагов и тяжей.
Остеолитические опухоли часто сопровождаются некрозом, проявляют псевдокистозное размягчение, геморрагии и телеангиоэктазии.
Гистологическая картина
Основной гистологической картиной остеогенной саркомы является саркоматозная соединительная ткань, способная образовать остеоид и кость. Однако детали картины являются очень вариабельными. В областях, в которых образование остеоида не происходит, клетки имеют продолговатую, веретенообразную или полигональную форму, а иногда принимают кубический или цилиндрический вид. Если эти клетки лежат близко друг от друга, такой участок может напоминать эпителиальную опухоль. В некоторых случаях наблюдается значительный полиморфизм клеток и сравнительно часто в остеогенной саркоме находят нерегулярные гигантские клетки. Кроме этих клеток, нередко имеются и хрящевые опухолевые элементы, возникающие непосредственно из недифференцированной опухолевой мезенхимы.
Образование опухолевого остеоида и кости выражено различно. Опухолевая оссификация начинается коллагенизацией межклеточного вещества. Коллагенные тяжи потом переходят в остеоид. В остеоидную ткань отлагаются кальциевые соли и таким образом возникает опухолевая кость, которая характеризуется значительной атипией.
Количество костных структур в разных опухолях различно. В опухолях с сильно выраженной оссификацией в межтрабекулярном костно-мозговом пространстве опухолевая кость образуется в значительном количестве и окружает первоначальные костные балки. В рентгенологической картине такие опухоли проявляются как склеротические участки остеогенной саркомы.
В остеолитической остеогенной саркоме или в остеогенном участке балки спонгиозной кости и сама кортикальная кость поддаются резорбции. В гистологической картине обыкновенно находят многочисленные остеобласты; опухолевый остеогенез бывает весьма незначительный. Иногда необходимо исследовать ткань с различных мест опухоли, чтобы определить хотя бы малейший признак образования кости.
Дифференциальная диагностика
Важна точная дифференциальная диагностика между остеогенной саркомой и хондросаркомой. Остеогенная саркома происходит из примитивных мезенхимальных клеток эндоста и периоста, из предшественников остеобластов. Напротив, хондросаркома возникает из хондроцитов, следовательно, из клеток, более или менее дифференцированных. Примитивная, злокачественно измененная пери- или эндостальная мезенхима может в опухолевой ткани остаться недифференцированной, может образовать остеоид и кость или даже опухолевой хрящ. Этим объясняется наличие хондросаркоматозных очагов или даже целых участков в остеогенной саркоме.
В хондросаркоме нередко происходит кальцификация и образование кости, однако путем метаплазии опухолевого кальцинированного хряща или же путем энхондральной оссификации. Для определения дифференциального диагноза между остеогенной саркомой и хондросаркомой важным является не количество кости или хряща в опухоли, но способ их образования.
Лечение
В настоящее время самой рациональной терапией остеогенных сарком, если они локализованы на конечностях, является радикальное оперативное вмешательство: ампутация при локализации первичного фокуса ниже верхней трети диафиза плечевой кости или бедренной кости; экзартикуляция при локализации остеогенной саркомы в проксимальном метафизе плечевой или бедренной кости; интерторакоскапулярная ампутация при распространении остеогенной саркомы в плече-лопаточную суставную сумку по направлению к лопатке; и интерилиоабдоминальная ампутация остеогенной саркомы при локализации в зоне тазобедренного сустава.
Паллиативные хирургические вмешательства, особенно резекции, имеют меньшее значение главным образом в том случае, если речь идет о самой низкой степени злокачественности.
Читайте также:

