Гистиоцитоз с массивной лимфаденопатия
Наиболее часто медикаментозная лимфаденопатия наблюдается у больных с гиперчувствительностью к противосудорожным препаратам (арбамазмин, дилантин, фенитоин). но может также наблюдаться при гиперчувствительности к другим лекарственным средствам. У больных обычно отмечается лихорадка, кожная сыпь и генерализованная лимфаденопатия с эозинофилией.
В лимфатических узлах определяется, главным образом, расширение паракортикальной зоны за счет В и Т-бластных клеток, малых лимфоцитов, гистиоцитов, нейтрофилов и эозинофилов. Ядра бластых клеток могт быть увеличены, но атпия отсутствует.
Реактивные процессы в лимфатических узлах, особенно средостениых и брыжеечных, сопровождаются изменением синусон: они заметны на общем фоне и содержат большое количество гистиоцитов. Такие изменения часто наблюдаются в лимфатических узлах, собирающих лимфу от злокачественных опухолей. Признаки атипии в гистиоцитах не определяются. Наряду с гистиоцитами в синусах можно видеть и другие воспалительные клетки.
Отдельные гистиоциты содержат овальные тельца различных размеров, которые гематоксилином-эозином окрашиваются в зеленый цвет. Эти включения, известные как тельца Хамазаки-Везенберга. построены из восковидного липида — цероида, и в препаратах, окрашенных по Цилю-Нильсену, проявляют устойчивость к кислоте. Вероятно, они образуются в результате возросшего транспорта через липидные мембраны. Не следует путать их с микроорганизмами.
Впервые болезнь была описана в Англии Розаи и Дорфманом как синусовый гистиоцитоз с массивной лимфаденопатией. При заболевании в равной степени могут поражаться как лимфатические узлы, так и эктраиодальиые области. В связи этим для названия более подходит эпоним — болезнь Розаи-орфмана. Заболевание может наблюдаться в любом возрасте, но преимущественно болеют дети и молодые люди. Мужчины болеют чаше женщин (соотношение 4 : 3). У больных обычно развивается лимфаденопатия шейных лимфатических узлов; другие лимфатические узлы поражаются реже.
Заболевание часто сопровождается массивным увеличением лимфатических узлов и имеет длительное течение. Могут отмечаться системные проявления: лихорадка, потливость по ночам, снижение веса, слабость и артралгии. При лабораторных исследованиях часто выявляется гипохромная микроцитарная анемия, гипер-у-глобулинемия и повышения СОЭ. В большинстве случаев наступает спонтанная регрессия или наблюдается перси стирующее локализованное течение. Описаны случаи смерти боль! ных (обычно при более распространенном поражении и часто при симптомах иммунодефицита).
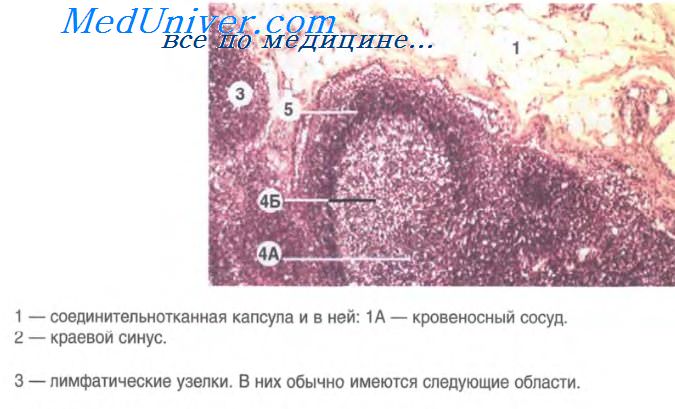
В лимфатических узлах отмечается различной степени фиброз капсулы. Наиболее значимым гистологическим признаком является расширение синусов. Они заполнены гистиоцитами с обильной, часто вакуолизироввнной цитоплазмой и округлыми ядрами с крупным хроматином и различимым одиночнм ядрышком. В цитоплазме некоторых гистиоцитов определяются многочисленные лимфоциты без признаков дегенерации, что носит название эмпириополез, или лимфоцитарный фагоцитоз.
Менее часто фагоцитируются эритроциты, плазмоциты и полиморфные клетки. В промежуточных мозговых тяжах определяются большие количества плазмоцитов. Могут быть видны резидуальные центры размножения, но со временем они регрессируют. В затянувшихся случаях пораженные узлы замещаются соединительной тканью, что приводит к персистенции лимфаденопатии. С косметической целью или для устранения обструкции может возникнуть необходимость в хирургической операции.
Изучение гистиоцитов с использованием Х-связанных полиморфных локусов показало их поликлональность при болезни Розаи-Дорфмана. Атипичные гистиоциты эксирсссирукп CD68 и мурамидазу. В отличие от гистиоцитов реактивных синусов, они являются SlOO-позитивными, что, возможно, указывает на их происхождение из антиген-представляющих клеток. В отношении CD1а гистиоциты проявляют негативность.
а) Поражение кожи. Синусовый гистиоцитоз с массивной лимфаденопатией (СГМЛ) — доброкачественное, обычно ограниченное заболевание, главным образом в пределах лимфатических узлов шеи. Кожные проявления наблюдаются у примерно 10% пациентов и являются полиморфными. Они возникают как желтоватые макулы и бляшки, красно-коричневые папулы, бляшки и узелки, которые могут эрозироваться или изъязвляться.
У одного пациента отмечались плотные фиолетовые узлы и опухоли более 10 см в диаметре, но в большинстве случаев образования значительно меньше, множественные, распространенные и бессимптомные. Периокулярное поражение при СГМЛ может вести к дольковому уплотнению век. Поражение кожи может являться первым симптомом заболевания. Отличительной чертой заболевания служит массивная двусторонняя шейная лимфаденопатия, обычно безболезненная. Реже поражаются подмышечные, грудинные, паховые и околоушные лимфатические узлы.
б) Сопутствующие клинические признаки. Синусовый гистиоцитоз с массивной лимфаденопатией (СГМЛ) обычно сопровождается лихорадкой. Внеузловьте поражения возникают примерно у 25% пациентов и могут стать первыми проявлениями заболевания. Внеуз-ловые внекожные поражения чаще распространяются на органы зрения, верхние дыхательные пути, печень, селезенку, яички, скелет и нервную систему. Поражение желудочно-кишечного тракта наблюдается достаточно редко. У пожилой женщины с гематошезией был обнаружен синусовый гистиоцитоз с массивной лимфаденопатией (СГМЛ) прямой кишки в виде опухоли прямой кишки.

Синусовый гистиоцитоз с массивной лимфаденопатией (СГМЛ)
в) Лабораторные исследования. В большинстве случаев СГМЛ сопровождается повышением скорости оседания эритроцитов, лейкоцитозом с нейтропенией и поликлональной гипергаммаглобулинемией. Реже возникают анемия (60%), лимфопения, повышенние титров вируса Эпштейна-Барр, а в одном случае отмечался повышенный титр антител к Klebsiella. При аксиальной контрастной КТ может выявляться лимфаденопатия.
г) Гистология. Кожные поражения при синусовом гистиоцитозе с массивной лимфаденопатией (СГМЛ) характеризуются диффузной инфильтрацией дермы, состоящей преимущественно из гистиоцитов с крупным везикулярным ядром и обильной бледной цитоплазмой. Некоторые гистиоциты — пенистые и/или многоядерные. Гистиоциты иногда собраны в кластеры, напоминающие синусы лимфатических узлов. В инфильтрате могут наблюдаться лимфоциты, плазматические клетки и полиморфноядерные лейкоциты, обычно эозинофилы. Постоянным признаком является эмпериполез (фагоцитоз лейкоцитов, особенно, лимфоцитов). Большинство гистиоцитов содержат многочисленные фагосомы и могут содержать скопления телец в форме запятой.
д) Дифференциальный диагноз. Дифференциальный диагноз синусового гистиоцитоза с массивной лимфаденопатией (СГМЛ) обобщен в блоке ниже.

е) Осложнения. При первичном внеузловом синусовым гистиоцитозом с массивной лимфаденопатией (СГМЛ) поражаются следующие органы: кожа, мягкие ткани, полость носа и околоносовые синусы, глаза (двусторонний передний гранулематозный увеит) и глазницы, кости (в результате развивается хронический артрит голеностопного сустава), ЦНС (заболевание напоминает нейрофиброматоз, менингиому, пахименингит) и слюнные железы. Пищеварительная система поражается СГМЛ и до настоящего случая сообщалось только о трех случаях СГМЛ с первичным поражением поджелудочной железы.
Возможно синергическое миелосупрессивное действие таких инфекций, как ВИЧ и ЦМВ (цитомегаловирусная инфекция), что обеспечивает антигенную и воспалительную картину для развития фатальных осложнений гистиоцитоза.
ж) Прогноз и течение. У большинства пациентов синусовым гистиоцитозом с массивной лимфаденопатией (СГМЛ) имеет доброкачественное течение со спонтанной регрессией в течение нескольких месяцев или лет. Обычно первыми регрессируют внеузловые поражения, в то время как аденопатия может сохраняться годами. Худший прогноз главным образом обусловлен сопутствующими иммунологическими нарушениями.
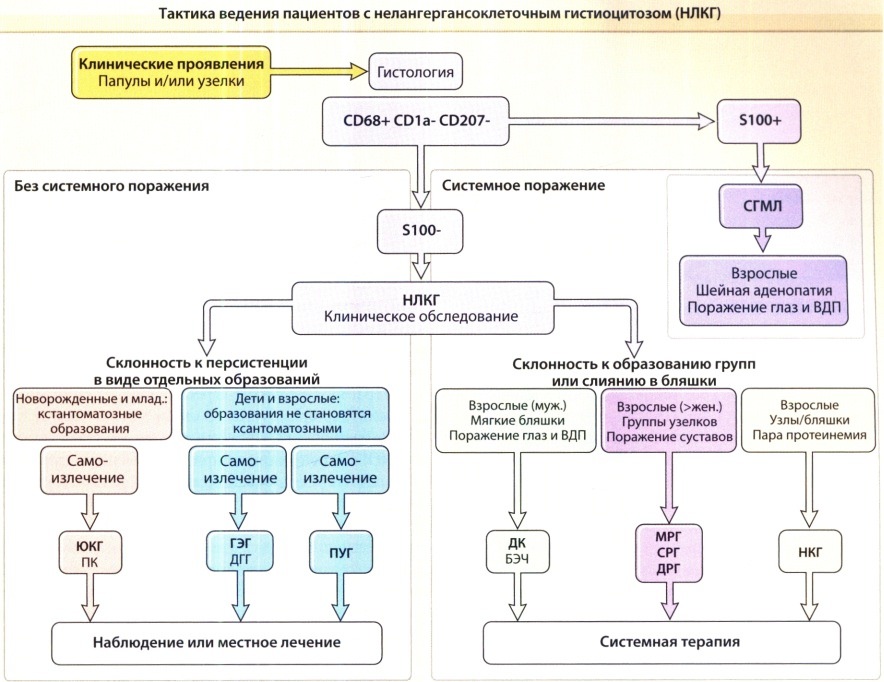
Тактика ведения пациентов с нелангергансоклеточным гистиоцитозом (НЛКГ).
СГМЛ — синусовый гистиоцитоз с массивной лимфаденопатией; ЮКГ—ювенильная ксантогранулема;
ПК—папулярная ксантома; ГЭГ—генерализованный эруптивный гистиоцитоз;
ДГГ—доброкачественный гистиоцитоз головы; ПУГ— прогрессирующий узловой гистиоцитоз;
ДК—диссеминирующая ксантома; БЭЧ—болезнь Эрдхайма-Честера;
МРГ—мультицентрический ретикулогистиоцитоз; СРГ—солитарный ретикулогистиоцитоз кожи;
ДРГ—диффузный ретикулогистиоцитоз кожи; НКГ—некробиотическая ксантогранулема.
Редактор: Искандер Милевски. Дата публикации: 9.1.2019
К другим гистиоцитозным синдромам относятся заболевания, не входящие в категорию гемофагоцитарного лимфогистиоцитоза. В данную категорию входит ретикулогистиоцитома, синусный гистиоцитоз, ксантогранулема и фиброз селезенки.
Ретикулогистиоцитома (гигантоклеточная)
Ретикулогистиоцитома — заболевание, которое встречается в любом возрасте, одинаково часто возникая и у мужчин, и у женщин. Появлению ретикулогистиоцитомы предшествует ретикулогистиоцитоз. Это заболевание, при котором в организме накапливаются гистиоциты. Это клетки крупного размера, внутри которых содержатся гликолипиды. Отложения таких клеток наиболее многочисленны в суставах и подкожной клетчатке.
Множественная ретикулогистиоцитома чаще появляется у женщин старше 30 лет. Внешние проявления, симптомы ретикулогистиоцитомы следующие:
- на поверхности кожи появляются уплотнения шаровидной формы или более плоские, размер которых примерно равен размеру горошины, но может быть и больше (от 3-4 до 6 см в диаметре);
- мелкие красноватые узелки на коже рук, лица, головы, ног и половых органов.
Участки, пораженные ретикулогистиоцитомой, при пальпации безболезненны, могут приподниматься над поверхностью кожи на небольшую высоту, до 2 см. Опухоли или бляшки обычно плотные, имеют красный, коричневый, синюшный оттенок. Если несколько таких опухолей располагаются рядом, они могут сливаться в один очаг, поверхность которого будет бугристой и крупной.
Появлению сыпи предшествуют ревматические изменения суставов.
Причины ретикулогистиоцитомы, как правило, наследственные или идиопатические (неопределенные).
Дополнительные симптомы ретикулогистиоцитомы:
- легкий зуд кожи;
- атрофия участков, наиболее подверженных пигментации;
- в запущенных случаях — некроз тканей;
- появление язв.
Основные места локализации: голова, руки и ноги, шея, гениталии, туловище (спина и живот).
Лечение заключается в использовании противовоспалительных, антиревматических препаратов и качественном уходе за кожей. Показаны глюкокортикоиды и метотрексат. Последний препарат оказывает наиболее выраженный лечебный эффект.
Синусный гистиоцитоз с массивной лимфаденопатией
Синусный гистиоцитоз с массивной лимфаденопатией известен также под названием болезни Розаи-Дорфмана. Причина возникновения — идиопатическая. Может наблюдаться наследственная склонность к заболеванию. Другие причины синусного гистиоцитоза это:
- злокачественная лимфома;
- раковые заболевания крови;
- хронический воспалительный процесс в лимфатических узлах;
- болезнь Ходжкина.
Экстранодальные проявления характерны примерно для 43% больных. Наиболее распространенные места локализации: мягкие ткани головы и шеи, придаточные пазухи носа и полости рта. Осложняет диагностику еще и то, что большинство пациентов на момент развития болезни находятся в хорошем самочувствии, не испытывая никаких симптомов гистиоцитоза.
Шейная лимфаденопатия в наибольшей мере проявляется накоплением оседлых макрофагов, хотя их скопление может произойти и за пределами шейных лимфатических узлов (дыхательные пути, пазухи носа).
Симптомы
Течение заболевания нередко бессимптомное. В редких случаях возможно отхождение мокроты с кровью, заложенность носа, боль в горле, кашель, першение в горле.
Лечение
Синусный гистиоцитоз не прогрессирует и нередко проходит сам по себе, однако может проявляться как аутоиммунная гемолитическая анемия. В таком случае заболевание лечат как анемию, учитывая особенности течения болезни и состояние здоровья пациента.
Ксантогранулема
Ксантогранулема представляет собой одиночную или множественную доброкачественную опухоль. Эта опухоль имеет гистиоцитарную природу. Место локализации опухоли: голова, туловище, нижние и верхние конечности.
Чаще всего ксантогранулема встречается у детей младшего возраста и новорожденных.
Симптомы ксантогранулемы:
- появление на указанных участках тела плотной сыпи;
- некротические процессы в местах скопления большого числа высыпаний.
Сыпь имеет охристую окраску, может быть мокнущей. Очень редко высыпания образуются на глазах. Чаще — на половых органах, в легких, в печени, в гортани. Новорожденным сыпь иногда причиняет беспокойство из-за зуда.
Основными методами лечения ксантогранулемы является употребление стероидов, химиотерапия, если причина развития заболевания — злокачественная опухоль, а также хирургическая эксцизия (удаление пораженного участка кожи).
Фиброз селезенки при шистосомозе (бильгарциозе)
Фиброз селезенки является одним из самых тяжелых осложнений такого заболевания, как шистосомоз, или бильгарциоз. Возбудители, вызывающие появление фиброза, это: Schistosoma mansoni, Schistosoma japonicum и Schistosoma mekongi. Нередко фиброз развивается уже после заражения шистосомой, иногда проходит 5 и более лет с момента заражения.
Симптомы фиброза селезенки при шистосомозе
Основными симптомами шистосомозного фиброза селезенки являются:
- увеличение печени;
- увеличение селезенки;
- склеротизация воротной вены;
- блокада портального кровотока;
- расширение вен желудка и пищевода;
- гипертензия;
- отеки;
- печеночная недостаточность;
- небольшая боль при пальпации печени или селезенки.
Могут присутствовать приступы рвоты с примесями крови, однако общее состояние больных нередко бывает стабильным.
Лечение фиброза селезенки
Основные методы лечения фиброза селезенки это:
- прием антигельминтных препаратов;
- спленэктомия;
- портокавальное шунтирование.
Вероятность летального исхода составляет 8,2%, прогноз выживаемости хороший, поскольку обнаружить заболевание удается еще до того, как степень фиброза станет опасной для жизни.
Веселящий газ сможет заменить эпидуральную анестезию во время родов
Вакцина от коронавируса может стать доступной для всех россиян уже в сентябре
Боль в животе, вздутие и рвота могут быть признаками предынфарктного состояния
Молодежь стала на 300% чаще болеть тяжелой формой COVID-19
Найдена причина, почему вторая волна коронавируса маловероятна

Действительно ли бывает аллергия на корицу

Детский отдых в деревне – лучшая пилюля от хандры и астмы

Как выбрать гинекологическое кресло
Современная ультразвуковая диагностика и сервисное обеспечение УЗИ аппаратов
Гистиоцитозы представляют разнообразную группу заболеваний, для которых является характерным пролиферативный процесс в моноцитарно-макрофагальной системе. В зависимости от степени зрелости и дифференцировки гистиоцитарных элементов, существуют различные формы заболевания, имеющие особенности клиники, прогноза и лечения. Клеточные элементы системы мононуклеарных фагоцитов принимают участие в иммунном ответе против инфекционных и чужеродных антигенов с развитием гистиоцитарных пролиферативных синдромов реактивного или опухолевого характера.
Класс I. Гистиоцитоз из клеток Лангерганса (гистиоцитоз X).
Класс II. Гистиоцитозы из мононуклеарных фагоцитов:
— семейный гемофагоцитарный лимфогистиоцитоз;
— инфекционно-ассоциированный гемофагоцитарный синдром;
— синусовый гистиоцитоз с массивной лимфаденопатией;
— болезнь ( Rosai - Dorfman );
Класс III. Злокачественные гистиоцитарные заболевания:
— из интердигитирующих дендритических клеток;
— из клеток Лангерганса;
— истинно гистиоцитарная лимфома (гистиоцитарная саркома) из тех же клеток, что и злокачественный гистиоцитоз.
Гистиоциты (тканевые макрофаги) подразделяются на различные клеточные линии фагоцитарных и антигенпрезентативных клеток. К последним относятся интердигитирующие дендритические клетки, фолликулярные дендритические клетки и клетки Лангерганса. Выраженная пролиферация активированными клетками Лангерганса различных органов и систем представлена заболеванием — Лангергансово-клеточным гистиоцитозом. Ранее Lihtenstein было предложено название данного заболевания как гистиоцитоз X, куда он отнес следующие синдромы: болезнь Абта — Литтерера — Зиве, синдром Хенда — Шюллера — Крисчена и эозинофильную гранулему (болезнь Таратынова), которые различаются клиническими симптомами и прогнозом, но имеют одни и те же характеристики гистиоцитарной клеточной пролиферации.
Клетки Лангерганса характеризуются эозинофильной цитоплазмой, дольчатым или бобовидным ядром с наличием мелкодисперсного хроматина и небольших ядрышек. Кроме этого, в гранулематозном комплексе представлены лимфоциты, фагоцитирующие гистиоциты, эозинофилы и крупные макрофаги. Подтверждает диагноз иммуногистохимическое исследование с экспрессией CDIa антигена /ОКТ6/ или ультраструктурное исследование по выявлению гранул Бирбека в дендритических клетках.
В этиологии Лангергансово-клеточного гистиоцитоза существует несколько гипотез. Одной из них признана патология иммунной регуляции в результате цитокинно-медиаторной активации, возможно вследствие вирусной (ретровирусы) инфекции. Не исключается и опухолевая трансформация в характеристике пролиферативного процесса.
Диагноз основывается на клинико-рентгенологических данных и морфологическом изучении пораженных органов. По прогнозу больные подразделяются на две большие группы: с локализованными поражениями одной системы органов и с генерализованным поражением органов и систем. Худший прогноз у больных с дисфункциями гемопоэза, печени, легких. Локализованные поражения часто представлены изолированным поражением костной системы. Другими возможными очагами поражения являются лимфатические узлы, селезенка, кожа и реже — центральная нервная система.
0 степень — локальное поражение одной кости;
1 степень — изолированное поражение не более одной системы (наиболее часто — костной);
2 степень — поражение более одной системы без органной дисфункции;
3 степень — наличие органных дисфункций. К органным дисфункциям относятся:
— со стороны костного мозга — инфильтрация гистиоцитами, тромбоцитопения менее 100 000/мкл;
— со стороны печени — билирубинемия;
— со стороны легких — дыхательная недостаточность;
— со стороны ЦНС — несахарный диабет, неврологическая симптоматика.
Рис. 20. Поражение позвоночника при Лангергансово-клеточном гистиоцитозе.
Поражение кожи (рис. 21) часто наблюдается у детей раннего возраста и проявляется папулезной сыпью белесоватого или красно-коричневого цвета, иногда с изъязвлениями или образованием корочек. Типичная локализация на голове, туловище, реже — на конечностях. Нередко вторичное инфицирование кожных элементов.
Для поражения лимфатических узлов характерна локализация в шейных или паховых областях. Поражение печени сопровождается ее увеличением, гипербилирубинемией, гипопротеинемией, редко — асцитом. Вовлечение в патологический процесс селезенки характеризуется ее увеличением и симптомами гиперспленизма. Поражение печени и селезенки считается плохим прогностическим фактором. Гепатоспленомегалия характерна для детей раннего возраста.
Поражение легочной ткани (рис. 22) свойственно любому возрасту. Часто больные имеют общие симптомы — лихорадку, слабость, реже — кашель, одышку, боли в грудной клетке. На рентгенограммах отмечается деформация и усиление легочного рисунка и микроузловые инфильтративные тени. Поражение костного мозга (с наличием клеток Лангерганса) сопровождается цитопенией периферической крови.
Рис. 21. Поражение кожи при Лангергансо-во-клеточном гистиоцитозе.
Рис. 22. Поражение легких при Лангер-гансово-клеточном гистиоцитозе.
Изменения в вилочковой железе морфологически характеризуются дистрофическими изменениями, вплоть до атрофии эпителия тимуса. Эти данные подтверждаются при секционном изучении тимусов. Желудочно-кишечный тракт вовлекается в патологический процесс редко и чаще у маленьких детей. Основными симптомами в данном случае являются энтеропатия, снижение питания.
Симптомы несахарного диабета и низкорослость (гипофизарный нанизм) возникают вследствие специфического поражения гипоталамо-гипофизарной области и обусловлены гипопитуитаризмом. Поражение центральной нервной системы встречается редко, в виде очаговых симптомов, диэнцефальных и церебеллярных нарушений.
Локализованные проявления заболевания отличает хороший прогноз. Заболевание у детей раннего возраста имеет, как правило, генерализованный характер с относительно плохим прогнозом.
Лечение Лангергансово-клеточного гистиоцитоза зависит от выраженности локализованных или генерализованных проявлений заболевания. Лечение генерализованных форм основывается на циклической полихимиотерапии. Ранее применялись различные сочетания глюкокортикоидов, винкалколоидов, алкилирующих агентов, антиметаболитов, эпиподофилотоксинов. Их применение способствовало выраженному положительному эффекту у 50—63% больных. В последнее время пристально изучается специфический для гис-тиоцитарных пролиферации препарат — этопозид (вепезид, VP -16). Однако использование последнего чревато отдаленными побочными эффектами. Наименее токсичным и достаточно эффективным препаратом является винбластин в стандартной дозировке и соответствующем режиме введения.
Программа химиотерапии гистиоцитоза из клеток Лангерганса ( DAL - HX -83):
Индукция: преднизолон 40 мг/м 2 с 1 по 40 дни;
вепезид 65 мг/м 2 с 1 по 5 дни в/венно капельно;
винбластин 6 мг/м 2 15, 22, 29 и 36 дни в/венно капельно;
вепезид 150 мг/м 2 18, 25, 32, 39 дни в/венно капельно.
Поддерживающая терапия (54 недели):
1 степень— 6-меркаптопурин (6-МП) 60—80 мг/м 2 ежедневно внутрь;
— преднизолон 40 мг/м 2 1—5 дни внутрь на 9, 12, 15 и т. д. неделе;
— винбластин 6 мг/м 2 в/венно капельно 1 день на 9, 12, 15 и т. д. неделе;
2 степень — то же лечение, что и при 1 степени с добавлением вепезида 150 мг/м 2 в/венно капельно 1 раз на 5-м дне цикла 1 раз в 3 недели;
3 степень — лечение то же, что и при 2 степени, с добавлением метотрексата 500 мг/м 2 в/венно капельно в течении 24 часов (с лейковорином) 1 раз в 3 недели на 1-м дне цикла.
Для быстрого купирования симптомов органных дисфункций изучается использование пульс-терапии повышенными дозами ме-тилпреднизолона в сочетании с винбластином. Изучается также использование иммуномодуляторов с применением альфа-интерферо-на и циклоспорина А. Дальнейшие наблюдения будут способствовать применению при данном заболевании более эффективных программ лечения.
Лангергансово-клеточный гистиоцитоз необходимо дифференцировать с другими заболеваниями, при которых наблюдается зрелоклеточная пролиферация гистиоцитов реактивного характера. Эти синдромы относятся ко II классу рабочей классификации гистиоцитозов у детей.
Синусовый гистиоцитоз с массивной лимфаденопатией впервые описан в 1978 году Rosai и Dorfman . В клинической картине заболевания преобладает увеличение шейных лимфатических узлов, реже — лимфоидной ткани носоглотки. Возможно поражение кожи, костей. Течение заболевания чаще непрерывно-рецидивирующее. Патогистологически проявляется пролиферацией макрофагов с признаками фагоцитоза плазматических клеток. Важным в патогенезе заболевания является нарушение иммунного ответа. Ультраструктурные исследования уточняют не-Лангергансово-клеточную природу гистиоцитов. Специфического лечения не требуется. Ранее с различными эффектами применялись химиотерапия (винкристин, циклофосфан, преднизолон) и лучевая терапия. В последнее время изучается применение препаратов интерферона (альфа- и реаферон) от 1 до 3 миллионов ME в/мышечно в течение 3—4 недель, с проведением повторных курсов. Прогноз заболевания благоприятный.
Вирус-ассоциированный гемофагоцитарный синдром является ответом организма на вирусную или другую инфекцию у больных с иммунодефицитным состоянием. Вирусы, приводящие к данному заболеванию, относятся к семейству герпесвирусов, аденовирусов, цитомегалии. У больных имеется пролиферация гистиоцитов с признаками эритрофагоцитоза в костном мозге, селезенке, печени и других органах. Клинические проявления в виде лихорадки, печеночной недостаточности, панцитопении, коагулопатии (ДВС-синдром), ухудшают прогноз заболевания.
Семейный гистиоцитоз с массивной лимфаденопатией является быстропрогрессирующим заболеванием, наследуемым по аутосомно-рецессивному типу, и характеризуется пролиферацией макрофагов. Болеют дети грудного возраста. Заболевание сопровождается лихорадкой, гепатоспленомегалией, панцитопенией. Поражаются: костный мозг, лимфатические узлы, селезенка, печень, мозговые оболочки. Отличается от вирус-ассоциированного гемафагоцитарного синдрома отсутствием связи с инфекцией и наличием наследственного фактора. Заболевание также фатально.
По современным данным, оба последних заболевания являются следствием нарушения продукции и контроля цитокинов, в частности, туморо-некротического фактора.
Во II класс гистиоцитозов относят и некоторые реактивные синдромы: болезни накопления (болезни Гоше, Ниманна-Пика, Фабри, ювенильная ксантогранулема и др.), большинство из которых являются наследственными липоидозами.
Клинико-морфологическая характеристика злокачественного гистиоцитоза и гистиоцитоза из клеток Лангерганса различны. Различны также результаты лечения и прогноз заболеваний. Ряд авторов (Воробьев А. И. и др.) рассматривают злокачественные гистиоцитозы как макрофагальные опухоли и относят их к лейкозам, называя при этом макрофагальные лейкозы. Название данной опухоли пролиферации как гистиоцитарный вариант ретикулосаркомы или лимфомы и, тем более, одной из форм лейкоза едва ли является современным.
Рис. 23. Опухолевые клетки при злокачественном гистиоцитозе митозы, вакуолизация, эритрофагия.
Клинически злокачественный гистиоцитоз характеризуется выраженными симптомами интоксикации в виде лихорадки и потери веса. Основные симптомы: лимфаденопатия, поражение костной системы, реже печени, селезенки, легких, плевры, кожи, почек, костного мозга, желудочно-кишечного тракта.
Первичной локализацией поражения у большинства больных являются лимфатические узлы шейно-надключичных, пахово-подвздошных областей, реже подмышечных, медиастинальных, брыжеечных. Отличительной особенностью поражения лимфатических узлов является инфильтрация мягких тканей с распадом и образованием изъязвлений на поверхности. Второй по частоте первичной локализацией поражения является костная система. При рентгенологическом исследовании выделяются мелкоочаговые деструктивные изменения в плоских и трубчатых костях, напоминающие метастазы опухоли; крупноочаговые с нечеткими контурами, сливные очаги деструкции и множественные очаги деструкции с четкими контурами, схожие с изменениями при миеломной болезни Реже первичной локализацией опухоли является кожа и подкожно-жировая клетчатка, мягкие ткани (например, орбиты, молочной железы, конечностей и пр.) (рис. 25).
рис. 24. Поражение костей при злокачественном гистиоцитозе.
Рис. 25. Поражение мягких тканей при злокачественном гистиоцитозе.
Лихорадка наблюдается практически у каждого больного и имеет разнообразный характер: от фебрильной до гектической, постоянный или периодический.
В клиническом течении заболевания у больных в короткие сроки наступает генерализация и диссеминация опухолевого роста с выраженностью симптомов интоксикации, похудания и поражением различных органов и систем. В периоде генерализации возможны изменения в легких в виде очаговой или множественной инфильтрации интерстиция. Для злокачественного гистиоцитоза более характерно поражение глубоких слоев кожи и подкожно-жировой клетчатки с образованием инфильтратов в виде узловатых образований синюшного цвета с распадом и изъязвлением в центре. Возможно выявление инфильтратов в молочных железах. Поражение костного мозга носит характер метастазирования по мере генерализации опухолевого роста, а не наоборот. В течение заболевания у больных нарастают проявления общей интоксикации в виде лихорадки с размахами температуры до 39—40'С, озноба, похудания. Особенности течения заболевания с дальнейшим метастазированием в различные органы дают право характеризовать заболевание как гистиоцитарную саркому.
Клинические стадии злокачественного гистиоцитоза (гистиоцитарной саркомы) укладываются в классификацию неходжкинских лимфом Mur phy S ., 1980 г. По данной классификации, больные, в основном, имеют III—IV клинические стадии.
При дифференциальной диагностике злокачественного гистиоцитоза от гистиоцитоза X, синусового гистиоцитоза с массивной лимфаденопатией, крупноклеточных лимфосарком (иммунобластной, макролимфобластной), а также низкодифференцированного рака, меланомы, рабдомиосаркомы и т. д., помимо микроскопических признаков, использовали детали ультраструктуры опухолевых клеток: отсутствие гранул Лангерганса, в значительно меньшей степени выраженный фагоцитоз позволяли исключить гистиоцитоз X. Высокая степень дифференцировки всех составляющих пролиферат клеток, фагоцитоз лимфоидных, плазматических клеток, сегментоядерных лейкоцитов, а не эритроцитов, были характерными чертами синусового гистиоцитоза с массивной лимфаденопатией. Отсутствие десмосом, пучков тонофиламентов позволяли отвергать недифференцированный рак, меланосом и промеланосом — меланому (метастаз), миофиламентов — рабдомиосаркому и т. д.
Особенности клинических проявлений, наличие в пролифератах различной степени зрелости гистиоцитарных клеток с преобладанием бластных форм дают право считать это гистиоцитарными опухолями с определенной морфологической остротой процесса, т. е. острым гистиоцитозом. Наличие у большинства больных в начале заболевания первичной локализации опухоли с дальнейшим в течение болезни метастазированием в различные органы и системы дают право характеризовать заболевание как гистициотарную саркому.
Различие в программе BFM -90 зависит от степени риска, т. е. клинической стадии заболевания. При I, II стадиях назначается 3 цикла лечения, при III — 6 циклов, при IV — 6 циклов с увеличением дозы метотрексата до 1—5 г/м 2 в виде 24—36 часовой в/венной инфузии, вместо 500 мг/м 2 при I — HI стадиях. Помимо этого в блоке А назначают ифосфамид 800 мг/м 2 с MESNA ежедневно в течение 5 суток, вепезид ( VP -16) 100 мг/м 2 — 4 и 5 дни и цитозар по 150 мг/м 2 х2 раза в сутки, 4 и 5 дни, а также дексаметазон 10 мг/м 2 ежедневно — 5 дней. В блоке В, кроме метотрексата 500 мг/м 2 и дексаметазона 10 мг/м 2 , назначают циклофосфан по 200 мг/м 2 с MESNA ежедневно 5 дней, адриабластин по 25 мг/м 2 — 4 и 5 дни. В блоках АА и ВВ все препараты назначаются в тех же дозах, за исключением метотрексата до 5 г/м 2 и в первые сутки вводится винкристин 1,5 мг/м 2 .
Несмотря на плохой прогноз злокачественного гистиоцитоза у детей, даже при III—IV стадиях заболевания получены убедительные результаты лечения, нацеленные на длительные ремиссии и полное выздоровление больного.
Таким образом, гистиоцитозы у детей представляют собой широкий спектр заболеваний, различающихся между собой не только по клиническому течению и степени зрелости пролиферирующих элементов системы мононуклеарных фагоцитов, но и по подходам к лечению и прогнозу. Дальнейшее изучение биологических особенностей данной группы заболеваний нацелит на новые подходы к лечению этой патологии.
Читайте также:

