Гигантоклеточная опухоль позвоночника с2
Гигантоклеточная опухоль – это новообразование остеогенной природы. Синоним термина – бурая опухоль, гигантома, остеобластокластома, остеокластома, т. е. опухоль, образованная из клеток, формирующих (остеобласты) и разрушающих (остеокласты) костную ткань. Встречается заболевание у представителей обоих полов с одинаковой частотой, преимущественно у работоспособного населения от 20 до 40 лет.
Локализация патологии — это зона метафиза, а также эпифиза длинных трубчатых костей, расположенных у коленного сустава. Частая локализация – трубчатые кости, чаще всего встречается заболевание большеберцовой или бедренной кости. Нередко диагностируют патологию в челюсти, тазу, плече, позвоночнике.
Доброкачественная или злокачественная?
Современные медики выделяют два типа гигантоклеточной опухоли кости – доброкачественную и злокачественную.
Гигантоклеточная опухоль провоцирует истончение кости, на поздних и запущенных стадиях происходит полноценное разрушение коркового слоя.
О причинах и симптомах
Предполагать от чего образуются опухоли кости или мягких тканей можно, однако до сегодняшнего дня не установлены точные причины их образования.
- Травмы, ушибы.
- Наследственные особенности.
- Предшествующие воспалительные заболевания.
- Гормональные изменения, в т. ч. беременность для женщин, наступление климакса.
- Очаги воспалений в области костной ткани, а также надкостницы.
Те же факторы способствуют малигнизации (перерождению) доброкачественных образований в злокачественные.
Если доброкачественную гигантоклеточную опухоль лечить неправильно, то она преобразуется в злокачественное новообразование. Новообразования с малигнизацией встречаются в 15% случаев, после этого назвать остеокластому доброкачественной уже нельзя.
Заболевание известно медицине давно, но до настоящего времени точные причины ее развития так и не сформулированы.
В зависимости от строения, а также от склонности к росту, выделяется 2 вида остеокластомы:
- Литическая — характеризуется быстрым ростом и значительным разрушением коркового слоя кости.
- Ячеисто-трабекулярная — определена наличием очагов разрушения костной ткани, полость которых разделена перегородками. Данный вид опухоли классифицируется на 2 подвида — активно-кистозную и пассивно-кистозную.
Активно-кистозная не обозначена четкими границами, быстро растет, при этом значительно разрушает корковый слой кости, данный процесс провоцирует веретенообразное раздутие кости. Пассивно-кистозная имеет четкие и ясные границы, не имеет склонности к росту.
Теперь рассмотрим симптомы, обнаружив которые, нельзя пренебрегать походом к врачу и подробным обследованием. Проявления болезни напрямую зависят от конкретного расположения новообразования, в таком и ключе их и разберем.
При локализации в костях черепа гигантоклеточная опухоль чаще всего располагается в нижней челюсти, хотя и верхнее положение не исключено. Нередко обнаруживается у пациентов, начиная с 10 – летнего и до 30-летнего возраста. Формируется опухоль внутри челюстной кости, иногда заключена в фиброзную капсулу.
Кровоснабжение опухоли проходит интерстициально, т. е. между соседними тканями. Такой кровоток вызывает разрушение красных телец крови и гемосидероз – окружающие ткани окрашиваются в бурый цвет из-за избытка железа, подтверждая одно из названий патологии, бурая опухоль. Морфологически любая остеобластокластома состоит из гигантских клеток, напоминающих остеокласты, однако имеющих до 10 ядер в своем строении.
Бессимптомное начало приводит к тому, что пациент не обращается к врачу своевременно. В более поздних стадиях отмечается болезненность при нажатии на пораженную область, незначительная асимметрия лица. Зубы в области гигантомы могут сместиться, стать подвижными.
В области пальцев стоп и кистей, реже в суставах колена, бедра, лодыжки превалирует теносиновиальная гигантоклеточная опухоль, представляющая собой плотный узел, расположенный в мягких тканях, близко от сухожилия. Размеры дольчатого серовато — белого узла могут достигать 4 см. Постепенно гигантоклеточная опухоль сухожилия распространяется на кость сустава, разрушая ее.
Злокачественный вариант данного новообразования встречается крайне редко, но при ее возникновении она протекает подобно низкодифференцированной саркоме с возможными метастазами в легкие и лимфоузлы.
Начальные проявления бессимптомны, позже клинка болезни напоминает картину артрита.
Среди многообразия глиом (опухолей головного мозга) выделяется гигантоклеточная глиома, которая может иметь две формы – доброкачественную и злокачественную. В зависимости от того, в какой области мозга располагается образование, каковы его размеры и степень компрессии на мозг, возникает неврологическая симптоматика.
Среди злокачественных астроцитом встречается гигантоклеточная глиобластома – агрессивная форма, имеющая неблагоприятный прогноз. Любые новообразования мозга проявляются головными болями, нарушениями слуха и зрения, чувствительности, рефлексов. Конкретные признаки опять же зависят от конкретной локализации процесса.
Клиническая картина
Определить момент, когда остеокластома только начала свое развитие, практически невозможно, так как заболевание в начальной стадии не имеет никаких ярко-выраженных симптомов.
Диагностика
Для подтверждения диагноза врач используется следующие методы:
- Сбор анамнеза.
- Визуальный осмотр.
- Пальпация пораженной части тела.
- Рентген исследование (определение локализации новообразования и ее вида).
- КТ или МРТ (исследование глубины поражения костей).
- Биопсия пораженной ткани (чаще всего данный вид исследования назначается перед проведением хирургического лечения).
В международном классификаторе заболеваний (мкб 10) остеобластокластома определена кодом D 16.
Как лечить
Остеобластокластома лечится только хирургическим путем, перед тем, как определить план проведения операции, выясняется вид и локализация опухоли, ее размер.
Методы лечения:
- Удаление в процессе операции участка пораженной кости.
- Химиотерапия.
- Лучевая терапия.
- На 1 и 2 стадиях при остеокластоме малой берцовой кости, ребра, локтя, пяточной кости, а также при остеобластокластоме лопатки проводится сегментарная или же краевая резекция пораженного участка. Операция может быть проведена без замещения дефекта, а также с установлением протеза или же трансплантата.
- На 3 стадии проводится расширенная резекция или удаление всей части пораженной кости. Если в патологический процесс вовлечены сосуды, нервные окончания или обширный участок конечности, а также при наличии признаков инфицирования, проводится ампутация.
После операции показана местная криотерапия, а также электрокоагуляция.
Лучевая терапия показана в следующих случаях:
- для уменьшения риска рецидива;
- на ранних стадиях развития патологии;
- если локализация опухоли находится в труднодоступном для хирургической операции месте (позвоночник);
- при получении от пациента отказа на проведение оперативного лечения.
Важно определить, что эффективность лечения лучевой терапией мала по сравнению с хирургическим вмешательством.
В большинстве вариантов прогноз при гигантоклеточной опухоли благоприятный. Но не стоит забывать и о возможных осложнениях.
Прогноз доброкачественных форм хороший, чего не скажешь о злокачественном варианте. Продолжительность жизни пациентов со злокачественной гигантоклеточной глиобластомой 2 стадии достигает 5 лет, при выявлении на более поздних этапах не превышает 2 года.
а) Терминология:
1. Сокращения:
• Гигантоклеточная опухоль (ГКО)
2. Определения:
• Новообразование, характеризующее местно-агрессивным ростом и состоящее из остеокластоподобных гигантских клеток
б) Визуализация:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Литическое образование тела позвонка или крестца
• Локализация:
о 3% всех ГКО локализуются в позвоночнике:
- Исходят из тел позвонков
о 4% всех ГКО локализуются в крестце
о Множественные локализации встречаются редко
2. Рентгенологические данные гигантоклеточной опухоли позвоночника:
• Рентгенография:
о Литическое экспансивное объемное образование тела позвонка или крестца
о Узкая переходная зона
о Края обычно не склерозированы
о Матрикс отсутствует, однако могут быть видны остаточные костные трабекулы
о Может отмечаться разрушение кортикального слоя
3. КТ при гигантоклеточной опухоли позвоночника:
• Более четкая визуализация описанных выше рентгенологических изменений
• Могут быть видны жидкостные зоны, представляющие собой области некроза опухоли
• Контрастное усиление может напоминать костных матрикс
• Наличие уровней жидкости позволяет заподозрить наличие аневризмальной костной кисты как компонента опухоли
4. МРТ при гигантоклеточной опухоли позвоночника:
• Экспансивное объемное образование
• Часто распространение в окружающие мягкие ткани
• Четкая граница, узкая переходная зона
• Низкая или промежуточная интенсивность сигнала в Т1-режиме
• Промежуточная или высокая интенсивность сигнала в Т2-, STIR-режимах
• Наличие уровней жидкости позволяет заподозрить наличие аневризмальной костной кисты как компонента опухоли
• Тонкие изогнутые низкоинтенсивные линии во всех режимах исследования:
о Соответствуют остаточным костным трабекулам или фиброзным перегородками
• ± депозиты гемосидерина, характеризующиеся низкой интенсивностью сигнала
• Гетерогенное контрастное усиление
• Нередко видны не накапливающие контраст участки некроза
5. Радиоизотопные методы исследования:
• Костная сцинтиграфия:
о Положительный результат сканирования во всех трех фазах
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о КТ как метод диагностики
о MPT-для оценки состояния спинномозгового канала, корешков спинного мозга
• Протокол исследования:
о Тонкосрезовая КТ с сагиттальными и фронтальными реконструкциями
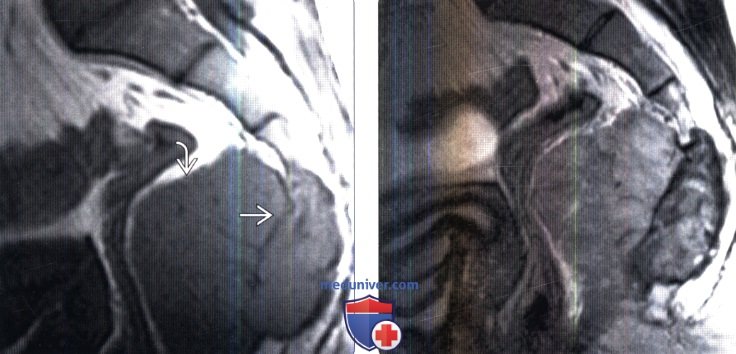
(Слева) Сагиттальный срез, FS Т1-ВИ: крупная ГКО крестца, оттесняющая кпереди прямую кишку. Обратите внимание на тонкие изогнутые линии в толще опухоли, представляющие собой фиброзные или костные перегородки.
(Справа) На сагиттальном Т2-ВИ у этого же пациента отмечается гетерогенная интенсивность сигнала опухоли, хотя в целом его интенсивность невелика. Интенсивность сигнала ГКО вариабельна, что ограничивает информативность этого признака в дифференциальной диагностике.
в) Дифференциальная диагностика:
1. Метастаз:
• Обычно более агрессивная картина поражения, однако может характеризоваться экспансивным ростом
• Поражение тела и/или дуги позвонка
• Нередко множественность поражений
• Пациенты обычно пожилого возраста
2. Миелома:
• Литическое образование, нередко экспансивное
• Тело позвонка или крестец
• Может быть четкая переходная зона, форма в виде географической карты
• Пациенты обычно пожилого возраста
• Показано обследование на предмет других очагов поражения
3. Хордома:
• Литическое экспансивное образование
• Чаще всего локализуется в крестце, однако может локализоваться и в телах позвонков
• Располагается по срединной линии
• Матрикс отсутствует
• Может быть достаточно выраженный мягкотканный компонент
4. Остеогенная саркома (ОГС):
• Широкая переходная зона, инфильтративный рост
• Тело или дуга позвонка
• Мягкотканный компонент
• Костный матрикс присутствует в 80% случаев
• Может содержать большое число гигантских клеток
5. Аневризмальная костная киста (АКК):
• Экспансивное образование
• Исходит из дуги позвонка, может распространяться в тело позвонка
• Может сосуществовать с ГКО
6. Остеобластома:
• Литическое экспансивное образование дуги позвонка
• Может распространяться в тело позвонка
• Видимый на КТ костный матрикс
7. Бурая опухоль при гиперпаратиреозе:
• Рентгенологически и гистологически идентична ГКО
• Связана с усилением активности остеокластов при гиперпаратиреозе
• При эффективном лечении гиперпаратиреоза регрессирует
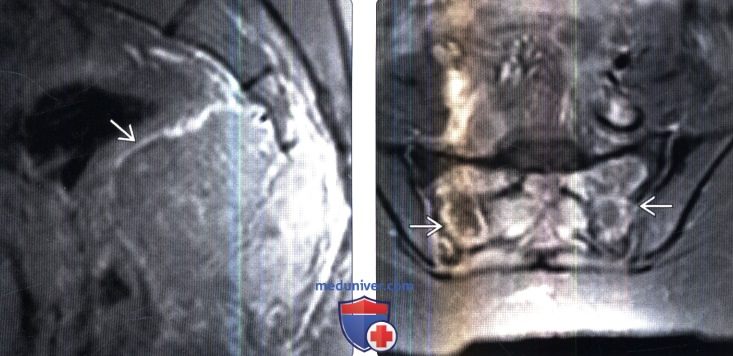
(Слева) Сагиттальный срез, FS Т1-ВИ с КУ: у этого же пациента визуализируется крупная солидная и гетерогенно контрастирующаяся опухоль, исходящая из крестца. ГКО нередко характеризуется гетерогенным контрастным усилением сигнала.
(Справа) Аксиальный срез, FS T1-ВИ с КУ: картина леченной ГКО, характеризующаяся краевым контрастным усилением сигнала вокруг заполненных жидкостью полостей. Ввиду высокого риска осложнений при тотальной резекции опухолей крестца при данной локализации опухоли применяется химиотерапия, а для оценки динамики процесса и исключения рецидива опухоли проводятся повторные МРТ.
г) Патология:
1. Стадирование, степени и классификация гигантоклеточной опухоли (ГКО) позвоночника:
• Типичная гигантоклеточная опухоль (ГКО):
о Существующие классификационные системы не позволяют прогнозировать поведение опухоли
• Злокачественная гигантоклеточная опухоль (ГКО):
о Высокий риск местного рецидива заболевания и метастазирование в кости, легкие и печень
3. Микроскопия:
• Многоядерные остеокластоподобные гигантские клетки:
о Гигантские клетки имеют в среднем 15 ядер
о Митозы отсутствуют
о Ядра имеют округлую или овальную форму, плеоморфизм отсутствует
о Большой объем цитоплазмы
о Гигантские клетки не продуцируют костный или хрящевой матрикс
• Веретеноклеточная строма:
о Каждая клетка имеет одно ядро, похожее на ядра гигантских клеток
• Может иметь место реактивное накопление остеоида:
о Периостальная реакция, клетки опухоли не продуцируют остеоид
• Могут наблюдаться кровоизлияния, некрозы, отложения гемосидерина
• Злокачественная гигантоклеточная опухоль:
о Редкая опухоль, дифференциальная диагностика на основании гистологического исследования затруднительна
о Анаплазия и полиморфизм гигантских клеток
о Отличается от гигантоклеточных ОГС отсутствием продукции опухолевыми клетками остеоида
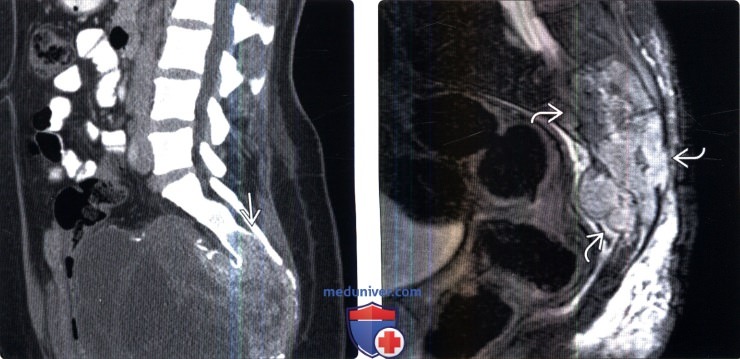
(Слева) Сагиттальный КТ - срез: массивное объемное образование таза, исходящее из нижней половины крестца. Дифференциальный диагноз при подобной картине должен проводиться в первую очередь между хордомой и гигантоклеточной опухолью крестца. Метастатическое поражение маловероятно, поскольку похоже, что данное образование в течение долгого времени практически никак себя не проявляло.
(Справа) Сагиттальный срез, STIR МР-И: злокачественная ГКО крестца В. Признаками, позволяющими заподозрить более агрессивный характер опухоли по сравнению с большинством ГКО, являются более выраженный мягкотканный компонент опухоли и более выраженные деструктивные изменения замыкательных пластинок.
д) Клинические особенности:
1. Клиническая картина гигантоклеточной опухоли (ГКО) позвоночника:
• Наиболее распространенные симптомы/признаки:
о Постепенно прогрессирующая боль в спине, наиболее выраженная в ночные часы
• Особенности клинической картины:
о Патологический перелом в 30% случаев
о Ограничение объема движений в суставах, смежных с пораженным участком кости
2. Демография:
• Возраст:
о 80% ГКО диагностируется 3-5 десятилетии жизни
о Пик заболеваемости ГКО позвоночной локализации приходится на 2-3 десятилетия жизни
о В период незрелости костной системы встречаются редко
• Пол:
о Ж: М = 2,5 :1 для ГКО позвоночной локализации
- Более выраженное преобладание лиц женского пола, чем при ГКО периферического скелета
• Эпидемиология:
о 5% всех первичных опухолей костной системы
о Шестая по распространенности первичная опухоль костной системы
3. Течение заболевания и прогноз:
• Местно-агрессивный рост: частота рецидивов 12-50%
• Может подвергаться саркоматозной трансформации:
о Либо спонтанно, либо в ответ на проводимую лучевую терапию
• Отсевы в легкие: 1-2%:
о Самоограничивающийся потенциал роста
о Могут спонтанно регрессировать
о Резекция является радикальным методом лечения
о Развиваются в течение 3 лет после удаления первичной ГКО
о Гистологически идентичны первичной ГКО
• Первично-злокачественная ГКО (редко):
о Неблагоприятный прогноз
о Метастазирование в легкие, печень и кости
4. Лечение гигантоклеточной опухоли (ГКО) позвоночника:
• Кюретаж в изолированном виде сопряжен с высокой частотой рецидивов:
о Для снижения риска рецидива применяется криотерапия или термокоагуляция
о Кюретаж с заполнением дефекта метилметакрилатом или костной пластикой
• При невозможности тотального иссечения опухоли в качестве дополнения назначается химиотерапия
• Тотальная резекция ГКО крестцовой локализации сопряжена с высоким уровнем осложнений
• Деносумаб: человеческие моноклональные антитела к RANKL:
о Согласно результатам одного из исследований, положительный ответ на лечение отмечен у 86% пациентов:
- Гистологически доказанная элиминация 90% гигантских клеток или отсутствие рентгенологических признаков прогрессирования таргетного образования к 25 неделе лечения
• Лучевая терапия применяется только при нерезектабельности опухоли:
о Риск саркоматозной трансформации в течение нескольких лет после окончания лечения
• Артериальная эмболизация:
о Предоперационная подготовка
о Лечение нерезектабельных опухолей
• Хирургическая резекция легочных отсевов:
о Благоприятный прогноз
• При злокачественной ГКО показана широкая резекция опухоли, химио- и лучевая терапия
е) Диагностическая памятка:
1. Следует учесть:
• Наиболее распространенными солитарными опухолями крестца у взрослых пациентов являются гигантоклеточная опухоль (ГКО), хордома и плазмацитома
• Злокачественные ГКО встречаются редко, отличить их от типичной гигантоклеточной опухоли (ГКО) достаточно сложно:
о Переходная зона при злокачественных ГКО обычно выражена менее четко
2. Советы по интерпретации изображений:
• ГКО крестцовой локализации на рентгенограммах могут быть не видны; пациентам с атипичным болевым синдромом в области крестца почти всегда показана КТ
• Пациентам, которым проводилась лучевая терапия, ввиду риска рецидива опухоли и ее саркоматозной дегенерации показан динамический МР-скрининг
ж) Список использованной литературы:
1. Chakarun О et al: Giant cell tumor of bone: review, mimics, and new developments in treatment. Radiographics. 33(1): 197-211, 2013
2. Raskin KAet al: Giant cell tumor of bone. 1 Am Acad Orthop Surg. 21 (2): 118-26, 2013
3. Boriani S et al: Giant cell tumor of the mobile spine: a review of 49 cases. Spine (Phila Pa 1976). 37(1):E37-45, 2012
4. Branstetter DG et al: Denosumab induces tumor reduction and bone formation in patients with giant-cell tumor of bone. Clin Cancer Res. 18(16):4415-24,2012
5. Zbojniewicz AM et al: Neoplastic disease of the vertebral column: radiologicpathologic correlation. Curr Probl Diagn Radiol. 39(2):74-90, 2010
6. Gerber S et al: Imaging of sacral tumours. Skeletal Radiol. 37(4):277-89, 2008
7. Luther N et al: Giant cell tumor of the spine, Neurosurg Clin N Am. 19(1):49-55, 2008
8. Kwon JW et al: MRI findings of giant cell tumors of the spine. AJR Am J Roentgenol. 189(1):246-50, 2007
9. Bertoni F et al: Malignancy in giant cell tumor of bone. Cancer. 97(10):2520-9, 2003
10. Garcia-Bravo A et al: Secondary tetraplegia due to giant-cell tumors of the cervical spine. Neurochirurgie. 48(6):527-32, 2002
11. Lackman RD et al: The treatment of sacral giant-cell tumours by serial arterial embolisation. J Bone Joint Surg Br. 84(6):873-7, 2002
12. Murphey MD et al: From the archives of AFIP. Imaging of giant cell tumor and giant cell reparative granuloma of bone: radiologic-pathologic correlation. Radiographics. 21 (5):1283-309, 2001
Редактор: Искандер Милевски. Дата публикации: 24.8.2019
Гигантоклеточная опухоль — распространенная онкологическая болезнь, с которой чаще всего сталкиваются люди в возрасте от 15 до 40 лет. Заболевание характеризуется доброкачественным течением, а сама опухоль образуется в тканях костей.
С другой стороны, под воздействием некоторых факторов возможно злокачественное перерождение, которое чревато опасными последствиями. Так что представляет собой недуг и на какие симптомы стоит обращать внимание?
Что такое остеобластокластома? Особенности строения
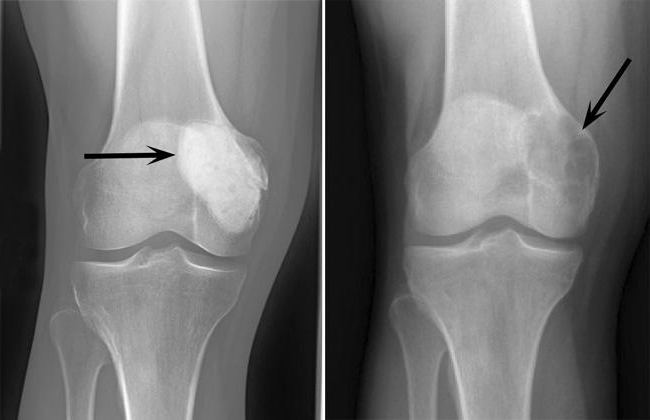
Гигантоклеточная опухоль представляет собой довольно специфическую структуру, которая образуется в костных тканях. Известно, что остеобластокластома состоит из двух типов клеток: мелких одноядерных (клетки округлой или овальной формы со светлым ядром и небольшим количеством хроматина) и гигантских многоядерных (содержат 20-30 ядер и внешне напоминают нормальные остеокласты; они равномерно распределены в толще новообразования и изолированы друг от друга).
В разрезе можно увидеть, что внутри опухоли имеется мягкая ткань бурого цвета со следами мелких геморрагий (кровоизлияний) и некроза.
Классификация новообразований
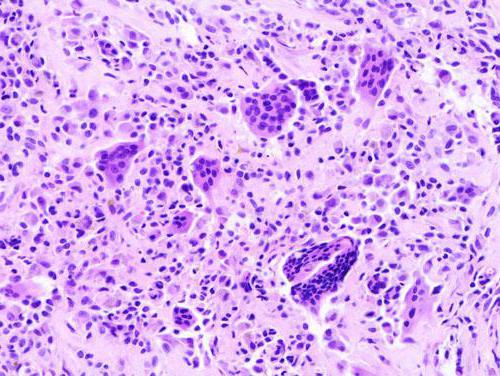
В современной медицине подобные новообразования классифицируют в зависимости от структуры, формы и прочих характеристик. Если говорить об особенностях строения, то гигантоклеточная опухоль может быть:
- ячеистой (состоит из мелких ячеек, разделенных неполными костными перегородками);
- кистозной (опухоль представляет собой полость в кости; она заполнена жидкостью, поэтому внешне напоминает кисту);
- литическая (это агрессивный вид опухоли, рост которой сопровождается быстрым разрушением костных тканей; специфический костный рисунок определить невозможно).
Во время диагностики обращают внимание и на локацию новообразования. Опухоль может быть центральной (образуется в толще кости) или периферической (поражает поверхностные костные структуры и надкостницу).
Примерно в 50 % случаев новообразование располагается в тканях костей вокруг коленного сустава. Часто опухоль обнаруживают в дистальной части лучевой кости. Тем не менее остеобластокластома может поражать практически любую кость, включая позвонки, крестец, большеберцовую, бедренную и плечевую кость, нижнюю челюсть. Иногда патологический процесс распространяется на сухожилия и мягкие ткани.
Основные причины развития заболевания
К сожалению, на сегодняшний день причины появления и роста опухоли неизвестны. Считается, что имеет место наследственный фактор, особенно если закладка и развитие костного аппарата ребенка с самого начала протекали неправильно.
Некоторые специалисты утверждают, что вероятность развития гигантоклеточной опухоли возрастает в том случае, если у пациента имелись воспалительные заболевания, затрагивающие кость и надкостницу. К факторам риска также можно отнести частые переломы и прочие травмы опорного аппарата.
На какие симптомы стоит обратить внимание?
На начальных этапах развития гигантоклеточная опухоль редко дает о себе знать. К ранним признакам можно отнести лишь ноющую боль, которая возникает периодически. Более выраженные симптомы возникают в результате интенсивного роста новообразования.
Костная ткань начинает разрушаться. Возможны спонтанные переломы в месте локализации новообразования. По мере роста опухоли под кожей появляется припухлость, иногда с четкими очертаниями. На наружных покровах в области поражения прорисовывается сетка сосудов.
Если новообразование расположено близко к суставу, то возможна частичная или полная потеря его подвижности. Болезненность также становится более выраженной — дискомфорт беспокоит пациента и во время физической активности, и в состоянии покоя.
Злокачественный процесс и его признаки
Гигантоклеточная опухоль кости считается сравнительно безопасной. Тем не менее всегда существует риск злокачественного перерождения новообразования. На сегодняшний день точные причины, запускающие процесс, неизвестны. Некоторые ученые считают, что виной всему - изменения гормонального фона и частые травмы. Есть врачи, которые утверждают, что перерождение является результатом ранее проведенной лучевой терапии.
В любом случае стоит понимать, что злокачественное новообразование опасно. Кстати, процесс сопровождается рядом симптомов, на которые стоит обратить внимание. Наблюдается интенсивный рост образования. Нередко патологический процесс выходит за пределы кости — в таких случаях образуется гигантоклеточная опухоль мягких тканей или сухожилий.
Во время обследования можно опередить изменение структуры новообразования — оно становится литическим, костные перемычки между ячейками исчезают, контуры кистозной опухоли становятся размытыми. Увеличивается диаметр очага поражения — недуг сопровождается интенсивным разрушением костной ткани.
Диагностические процедуры
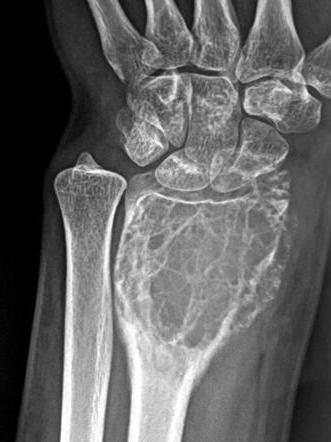
Наличие тех или иных симптомов должно натолкнуть врача на мысль о наличии ракового заболевания. Разумеется, гигантоклеточная опухоль требует тщательной диагностики. После сбора анамнеза пациенту назначают:
- Биохимический анализ крови, который позволяет не только проверить работу всего организма, но и обнаружить маркеры, свидетельствующие о разрушении костной ткани.
- Обязательным является рентгенологическое исследование. На снимках врач может увидеть опухоль, оценить ее размеры, изучить состояние кости. Оборудование для подобной диагностики имеется практически в каждой больнице, да и стоимость процедуры доступная.
- Самым информативным методом является магнитно-резонансная томография (столь же точные результаты можно получить с помощью компьютерной томографии). У врача есть возможность определить размеры и структуру опухоли, оценить состояние костной ткани, увидеть имеющиеся метастазы. К сожалению, это достаточно дорогое исследование.
- После обнаружения опухоли рекомендуется биопсия. Во время процедуры врач проводит забор тканей из новообразования — образцы затем отправляются в лабораторию. Анализ биоптата помогает проверить, содержит ли опухоль злокачественные клетки.
На основе полученных данных врач может определить, является ли новообразование опасным, после чего выбрать максимально эффективный способ лечения.
Гигантоклеточная опухоль: лечение
Сразу же стоит сказать, что терапия напрямую зависит от размера новообразования, наличия злокачественного процесса, локации метастазов и т. д.
Удаление гигантоклеточной опухоли обязательно. Во время операции проводится резекция не только новообразования, но и участка пораженной кости. Удаленную часть опорного аппарата заменяют протезом. При воспалении или инфицировании опухоли врач может принять решение об ампутации всей конечности. Если в теле пациента были обнаружены метастазы (например, в легком или печени), то проводится частичное удаление пораженных тканей.
Довольно часто в схему включается лучевая терапия. Такое лечение необходимо в том случае, если опухоль невозможно удалить (например, она образовалась внутри бедренной кости, позвонка или крестца). Облучение проводят и при наличии злокачественного процесса, даже если во время хирургического вмешательства удалось избавиться от всех патологических формирований. В некоторых случаях пациенты осознанно отказываются от резекции кости.
Выбор метода лечения нужно доверить врачу. Для лечения остеобластокластомы применяют дистанционную гамма-терапию, ортовольтную рентгенотерапию, тормозное или электронное излучение.
Гигантоклеточная опухоль: прогноз для пациентов и возможные осложнения

В большинстве случаев прогнозы для больных положительные. Безусловно, новообразование нужно удалить, нередко и вместе с участком пораженной кости. Но рецидивы регистрируются редко.
А вот злокачественная гигантоклеточная опухоль опасна, ведь заболевание сопровождается образованием метастазов, которые могут быть расположены практически в любом органе. Далеко не всегда хирургу удается провести резекцию всех новообразований.
Гигантоклеточная опухоль – это новообразование остеогенной природы. Синоним термина – бурая опухоль, гигантома, остеобластокластома, остеокластома, т. е. опухоль, образованная из клеток, формирующих (остеобласты) и разрушающих (остеокласты) костную ткань. Встречается заболевание у представителей обоих полов с одинаковой частотой, преимущественно у работоспособного населения от 20 до 40 лет.
Локализация патологии — это зона метафиза, а также эпифиза длинных трубчатых костей, расположенных у коленного сустава. Частая локализация – трубчатые кости, чаще всего встречается заболевание большеберцовой или бедренной кости. Нередко диагностируют патологию в челюсти, тазу, плече, позвоночнике.
Доброкачественная или злокачественная?
Исторически мнения исследователей изменялись – изначально гигантома относилась к саркомам, позже, в 1922 J.C.Bloodgood доказана абсолютная доброкачественность образования. Название остеобластокластома предложил русский ученый А.В.Русаков, который считал, что по морфологическому типу заболевание является истинной опухолью.
Современные медики выделяют два типа гигантоклеточной опухоли кости – доброкачественную и злокачественную.
Характеристика гигантоклеточной опухоли:
Гигантоклеточная опухоль провоцирует истончение кости, на поздних и запущенных стадиях происходит полноценное разрушение коркового слоя.
Остеобластокластома медиками названа доброкачественной метастазирующей опухолью, в подобных новообразованиях всегда присутствуют области саркомы остеогенной. Последние исследования определили, что истинных злокачественных остеокластом не существует.
О причинах и симптомах
Предполагать от чего образуются опухоли кости или мягких тканей можно, однако до сегодняшнего дня не установлены точные причины их образования.
Провоцирующими факторами считаются:
- Травмы, ушибы.
- Наследственные особенности.
- Предшествующие воспалительные заболевания.
- Гормональные изменения, в т. ч. беременность для женщин, наступление климакса.
- Очаги воспалений в области костной ткани, а также надкостницы.
Те же факторы способствуют малигнизации (перерождению) доброкачественных образований в злокачественные.
Если доброкачественную гигантоклеточную опухоль лечить неправильно, то она преобразуется в злокачественное новообразование. Новообразования с малигнизацией встречаются в 15% случаев, после этого назвать остеокластому доброкачественной уже нельзя.
Заболевание известно медицине давно, но до настоящего времени точные причины ее развития так и не сформулированы.
В зависимости от строения, а также от склонности к росту, выделяется 2 вида остеокластомы:
- Литическая — характеризуется быстрым ростом и значительным разрушением коркового слоя кости.
- Ячеисто-трабекулярная — определена наличием очагов разрушения костной ткани, полость которых разделена перегородками. Данный вид опухоли классифицируется на 2 подвида — активно-кистозную и пассивно-кистозную.
Активно-кистозная не обозначена четкими границами, быстро растет, при этом значительно разрушает корковый слой кости, данный процесс провоцирует веретенообразное раздутие кости. Пассивно-кистозная имеет четкие и ясные границы, не имеет склонности к росту.
Теперь рассмотрим симптомы, обнаружив которые, нельзя пренебрегать походом к врачу и подробным обследованием. Проявления болезни напрямую зависят от конкретного расположения новообразования, в таком и ключе их и разберем.
При локализации в костях черепа гигантоклеточная опухоль чаще всего располагается в нижней челюсти, хотя и верхнее положение не исключено. Нередко обнаруживается у пациентов, начиная с 10 – летнего и до 30-летнего возраста. Формируется опухоль внутри челюстной кости, иногда заключена в фиброзную капсулу.
Кровоснабжение опухоли проходит интерстициально, т. е. между соседними тканями. Такой кровоток вызывает разрушение красных телец крови и гемосидероз – окружающие ткани окрашиваются в бурый цвет из-за избытка железа, подтверждая одно из названий патологии, бурая опухоль. Морфологически любая остеобластокластома состоит из гигантских клеток, напоминающих остеокласты, однако имеющих до 10 ядер в своем строении.
Бессимптомное начало приводит к тому, что пациент не обращается к врачу своевременно. В более поздних стадиях отмечается болезненность при нажатии на пораженную область, незначительная асимметрия лица. Зубы в области гигантомы могут сместиться, стать подвижными.
В области пальцев стоп и кистей, реже в суставах колена, бедра, лодыжки превалирует теносиновиальная гигантоклеточная опухоль, представляющая собой плотный узел, расположенный в мягких тканях, близко от сухожилия. Размеры дольчатого серовато — белого узла могут достигать 4 см. Постепенно гигантоклеточная опухоль сухожилия распространяется на кость сустава, разрушая ее.
Злокачественный вариант данного новообразования встречается крайне редко, но при ее возникновении она протекает подобно низкодифференцированной саркоме с возможными метастазами в легкие и лимфоузлы.
Начальные проявления бессимптомны, позже клинка болезни напоминает картину артрита.
Пациент предъявляет следующие жалобы:
Среди многообразия глиом (опухолей головного мозга) выделяется гигантоклеточная глиома, которая может иметь две формы – доброкачественную и злокачественную. В зависимости от того, в какой области мозга располагается образование, каковы его размеры и степень компрессии на мозг, возникает неврологическая симптоматика.
Среди злокачественных астроцитом встречается гигантоклеточная глиобластома – агрессивная форма, имеющая неблагоприятный прогноз. Любые новообразования мозга проявляются головными болями, нарушениями слуха и зрения, чувствительности, рефлексов. Конкретные признаки опять же зависят от конкретной локализации процесса.
Клиническая картина
Определить момент, когда остеокластома только начала свое развитие, практически невозможно, так как заболевание в начальной стадии не имеет никаких ярко-выраженных симптомов.
Основными признаками патологии являются:
- Если развивается литическая опухоль, при ней всегда присутствует болевой синдром. Неприятные ощущения возникают при пальпации пораженной части тела и при активном движении.
- Рост новообразования провоцирует усиление болевых ощущений, при этом пораженная область увеличивается в своем размере, движения ближайших суставов затрудняются, нередко нарушается функциональность всей конечности.
- На месте локализации патологии наблюдается покраснение кожного покрова, отечность, появляется отчетливый сосудистый рисунок над опухолью.
- При надавливании на остеокластому слышится хруст. Данный признак указывает на разрушение костной ткани.
- Начальным клиническим проявлением развития активно-кистозного вида опухоли являются переломы. Время заживления поврежденной кости не меняется, но травматизация провоцирует усиление роста новообразования.
Если остеокластома преобразуется в злокачественную, то у больного наблюдаются следующие симптомы:
Диагностика
Для подтверждения диагноза врач используется следующие методы:
- Сбор анамнеза.
- Визуальный осмотр.
- Пальпация пораженной части тела.
- Рентген исследование (определение локализации новообразования и ее вида).
- КТ или МРТ (исследование глубины поражения костей).
- Биопсия пораженной ткани (чаще всего данный вид исследования назначается перед проведением хирургического лечения).
В международном классификаторе заболеваний (мкб 10) остеобластокластома определена кодом D 16.
Как лечить
Остеобластокластома лечится только хирургическим путем, перед тем, как определить план проведения операции, выясняется вид и локализация опухоли, ее размер.
- Удаление в процессе операции участка пораженной кости.
- Химиотерапия.
- Лучевая терапия.
В зависимости от стадии патологии определяется метод лечения:
- На 1 и 2 стадиях при остеокластоме малой берцовой кости, ребра, локтя, пяточной кости, а также при остеобластокластоме лопатки проводится сегментарная или же краевая резекция пораженного участка. Операция может быть проведена без замещения дефекта, а также с установлением протеза или же трансплантата.
- На 3 стадии проводится расширенная резекция или удаление всей части пораженной кости. Если в патологический процесс вовлечены сосуды, нервные окончания или обширный участок конечности, а также при наличии признаков инфицирования, проводится ампутация.
После операции показана местная криотерапия, а также электрокоагуляция.
Лучевая терапия показана в следующих случаях:
- для уменьшения риска рецидива;
- на ранних стадиях развития патологии;
- если локализация опухоли находится в труднодоступном для хирургической операции месте (позвоночник);
- при получении от пациента отказа на проведение оперативного лечения.
Важно определить, что эффективность лечения лучевой терапией мала по сравнению с хирургическим вмешательством.
В большинстве вариантов прогноз при гигантоклеточной опухоли благоприятный. Но не стоит забывать и о возможных осложнениях.
Прогноз доброкачественных форм хороший, чего не скажешь о злокачественном варианте. Продолжительность жизни пациентов со злокачественной гигантоклеточной глиобластомой 2 стадии достигает 5 лет, при выявлении на более поздних этапах не превышает 2 года.
Матвеева Мария — Медицинский журналист. Медсестра первой категории
в отделении травматологии и ортопедии
Если вам понравилась статья, оцените её:
(голосов: 1 среднее: 1,00 из 5)
Читайте также:

