Гидроторакс при раке печени
Правосторонний и левосторонний гидроторакс
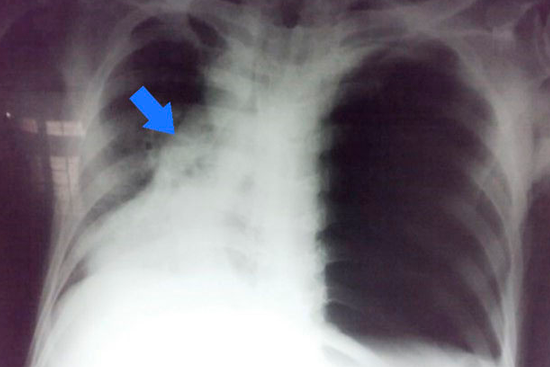
Заболевания органов грудной клетки могут нарушать дыхательную функцию легких. Так, тотальный гидроторакс характеризуется скоплением большого количества жидкости в плевральной полости, что приводит к гипоксии и другим нарушениям. Это может быть самостоятельное заболевание или осложнение других патологических состояний. Чаще всего гидроторакс справа или слева возникает при онкологических заболеваниях и нарушении функций сердца.
Правосторонний гидроторакс – это патологическое состояние, при котором в плевральной полости скапливается жидкость невоспалительного происхождения. Отечность плевры становится причиной нарушения дыхания, гипоксии и других осложнений. Обычно заболевание возникает при метаболических нарушениях и злокачественных новообразованиях грудной клетки, однако в редких случаях диагностируется идиопатическая форма гидроторакса.
Иногда правосторонний гидроторакс относят к разновидностям плеврального выпота. В сущности, проявления этой болезни схожи со скоплением крови в плевральной полости (гемотораксом), экссудативным воспалением плевры и нарушением лимфатического оттока в средостении. Основная разница связана с происхождением патологии: при гидротораксе в плевральной полости скапливается транссудат, не связанный с воспалением или инфекцией.
Левосторонний или правосторонний гидроторакс часто диагностируется вместе с другими проявлениями заболеваний сердца, почек и печени. Помимо скопления жидкости в плевре у пациентов обнаруживают отеки нижних конечностей, асцит и симптомы органной недостаточности. При этом первопричина отека плевральной полости может быть гораздо более опасной, чем сам гидроторакс.
Основные функции плевры:
- Поддержание герметичности плевральной полости, что является необходимым условием работы легких. Благодаря низкому давлению в плевральной полости легкие расправляются во время вдоха.
- Защита легочной ткани от трения.
- Выделение серозной жидкости.
В плевральной полости поддерживается постоянный объем жидкости, примерно равный 10 миллилитрам. Такого количества серозной жидкости достаточно для уменьшения трения и защиты легких. Внутренний механизм обратного оттока предотвращает скопление большого объема жидкости. Тем не менее при патологических состояниях возможно возникновение отека плевральной полости. Чем больше скапливается жидкости, тем сильнее нарушение функций легких.
Правосторонний гидроторакс встречается реже двухстороннего отека плевральной полости, поскольку основные причины заболевания связаны с расстройством функций сердца, почек или печени. В редких случаях также диагностируют левосторонний гидроторакс, который может возникать из-за травмы или онкологического процесса в левом легком.
Невоспалительное происхождение жидкости исключает плеврит и другие воспалительные процессы, однако без данных лабораторной диагностики врачи ориентируются на симптоматику пациента. При гидротораксе у больных обычно обнаруживают признаки заболеваний сердца, легких, печени и почек.
Основные причины и факторы риска:
- Почечная недостаточность или другое заболевание органа, при котором с мочой выделяется белок. Постепенное развитие гипоальбуминемии нарушает ток крови и обуславливает отек тканей. Такой же механизм возникает и при алиментарной дистрофии.
- Застойная сердечная недостаточность. При этом неэффективная работа сердца становится причиной депонирования крови в венозном звене. Из-за увеличения гидростатического давления крови возникает правосторонний гидроторакс.
- Нарушение оттока лимфы от органов грудной клетки.
- Отек брюшной полости (асцит), сопровождающийся резким увеличением внутрибрюшного давления. Через диафрагму жидкость из брюшной полости может перемещаться в плевру.
- Заболевания печени, при которых возникает нарушение функций органа. Недостаток белка альбумина в крови является распространенным осложнением цирроза печени. Дальнейший механизм развития отека плевральной полости схож с заболеваниями почек.
- Осложнения злокачественных новообразований органов средостения.
- Закупорка легочной артерии – патологическое состояние, сопровождающееся гемодинамическими нарушениями.
Точное определение причины отека плевральной полости важно для назначения лечения.
Левосторонний или правосторонний гидроторакс может характеризоваться разными симптомами. От плеврита, при котором в плевральной полости также скапливается жидкость, заболевание отличается отсутствием инфекционного или воспалительного процесса. Выраженность симптомов зависит от объема жидкость. Незначительный отек (до 200 мл) может протекать в бессимптомной форме.
Возможные признаки заболевания:
- Прогрессирующая одышка, возникающая при постепенном скоплении жидкости в плевре.
- Боль во время вдоха.
- Поверхностное дыхание, обусловленное давлением в плевральной полости.
- Бледность кожных покровов.
- Головокружение.
Некоторые пациенты не сразу обращают внимание на признаки заболевания из-за наличия других патология легких, вызывающих дыхательную недостаточность.
При обнаружении симптомов гидроторакса необходимо обратиться к врачу общей практики или пульмонологу. Во время приема врач спросит пациента о жалобах, изучит анамнестические данные и проведет физическое обследование. Часто гидроторакс слева или справа обнаруживается во время обследования пациентов с заболеваниями сердечно-сосудистой системы и почек, обратившихся к врачу из-за ухудшения симптомов. При аускультации (прослушивании) легких выявляются необычные шумы. Для постановки окончательного диагноза требуются данные инструментальной и лабораторной диагностики.
Специальные методы обследования:
- Плевральная пункция – основной метод обследования. Врач удаляет жидкость из плевры для проведения лабораторной диагностики. Для гидроторакса характерно отсутствие признаков инфекции или воспаления в образце.
- Анализ крови для оценки функции почек, сердца и печени.
- Электрокардиография – исследование электрической активности сердца. Для проведения этого теста врач помещает специальные электроды на тела пациента. Результаты ЭКГ могут указать на первопричину отека плевры.
- Эхокардиография – ультразвуковое обследование сердца. Во время обследования врач может наблюдать работу сердца на мониторе. Эхокардиография также назначается для поиска первичных заболеваний сердца.
- Рентгенография грудной клетки – метод первичной диагностики, с помощью которого выявляют скопление жидкости в плевральной полости.
- Компьютерная и магнитно-резонансная томография – высокоточные методы сканирования, необходимые для диагностики первичных заболеваний органов грудной клетки.
- Эндоскопическое исследование органов грудной клетки для обнаружения причин гидроторакса.
- Биопсия плевры и легочной ткани с последующим гистологическим изучением тканевого образца. С помощью биопсии диагностируют онкологические заболевания, нарушающие отток лимфы в грудной клетке.
Врачам не нужно назначать все перечисленные процедуры, однако для постановки точного диагноза важно получить снимки и провести лабораторное исследование жидкости.
Основной целью является лечение первичного заболевания, ставшего причиной отека плевральной полости. При тяжелых заболеваниях сердца, почек и печени может потребоваться трансплантация, однако в большинстве случаев медикаментозного лечения достаточно для устранения осложнений.
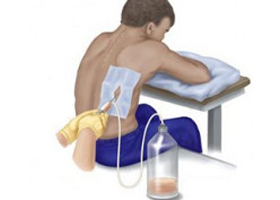
Основным методом облегчения симптомов гидроторакса является плевроцентез или пункция плевральной полости. Эта процедура проводится не только для диагностики, но и для облегчения дыхания у пациентов с тяжелым отеком плевральной полости.
Этапы проведения пункции:
- Получение данных рентгенодиагностики для определения места прокола.
- Обработка кожи в месте прокола антисептическим средством.
- Обезболивание тканей местным анестетиком (новокаин, лидокаин или другое средство).
- Введение иглы в межреберную область по лопаточной или задней подмышечной линии. Проникновение в плевральную полость сопровождается появлением пузырьков в шприце.
- Медленное удаление жидкости. Слишком быстрое проведение пункции может спровоцировать дыхательную недостаточность или расстройство деятельности сердца.
- Удаление иглы и повторная обработка места прокола антисептиком.
- Накладывание стерильной повязки.
Пункция может быть проведена при экстренном или плановом лечении. Как правило, такая процедура полностью избавляет пациента от симптомов болезни.
Таким образом, левый или правый гидроторакс может возникать как осложнение онкологических и функциональных заболеваний. Важно вовремя обратиться к пульмонологу при возникновении симптомов этой патологии.
Общие сведения
Гидроторакс относится к невоспалительным заболеваниям (код гидроторакса по МКБ 10: J94.8), вызывающем скопление в пространстве плевральной полости транссудата – жидкого вещества, имеющего отечный застойный характер, в составе которого есть белки и лейкоциты.
Выпот – скопление жидкости более 10 мл является патологическим состояниям, которое может развиться в результате общего расстройства циркуляции крови с лимфой, общей водянки и нарушения работы различных систем органов. Причинами может стать сердечная недостаточность вследствие застоя крови большого круга обращения, заболевания почек на фоне нефротического синдрома, цирроз печени, асцит различного происхождения, синдром нарушения всасывания, алиментарная дистрофия, перитонеальный диализ, микседема либо новообразования средостения.
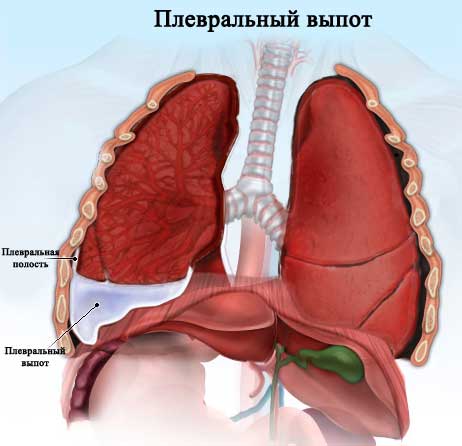
Патогенез
В норме у человека нормального веса должно вырабатываться капиллярами межрёберных артерий несколько милилитров плевральной жидкости, которая подвергается эвакуации лимфатической системой. Она необходима для скольжения листков плевры для осуществления дыхательных движений. Плевральные полости герметичны и в них поддерживается давление ниже атмосферного, тогда как благодаря поверхностному натяжению легкие остаются расправленными и прилегают к стенкам грудной полости.
Накопление может быть связано как с гиперпродукцией и поступлением большего количества жидкости, так и с нарушением процессов реабсорбции.
Существует несколько механизмов развития гидроторакса и нарушения циркуляции кровотока и лимфотока:
- повышенное гидростатическое давление и сверхпроницаемость капиллярной сети в малом и большом круге кровообращения приводит к накоплению жидкости в пространстве между париетальной и висцеральной частью плевры, имеющейся вокруг легких, это обычно происходит при недостаточности работы сердца;
- сниженное онкотическое давление плазменной составляющей крови вызвано гипоальбуминемией и чаще всего наблюдается при болезнях почек, микседеме, алиментарной дистрофии и при синдроме нарушения процессов всасывания;
- повышенное внутрибрюшное давление при непосредственном поступлении жидкостей, поступающих из полости брюшной в плевральную сквозь поры диафрагмы на фоне асцита и перитонеального диализа;
- нарушенный местный отток лимфы и крови, который может быть вызван новообразованиями средостения.
Цирроз печени может провоцировать экссудативный плеврит и пути развития гипоальбуминемии, и посредством поступления асцитической жидкости из полости брюшной в плевральную.
Механизм развития гидроторакса
Если происходит накоплением транссудата в перикарде, то говорят о гидроперикарде.
Внимание! Гидроторакс или по-другому экссудативный плеврит может возникать и у животных, чаще – собак и лошадей. Обычно вызван общей водянкой организма или сердечно-сосудистой недостаточностью. Когда компенсаторные силы справляются, газообмен поддерживается на вполне нормальном уровне, но прогрессирование накопления транссудата может привести к резко выраженному расстройству легочного и тканевого газообмена, асфиксии, параличу сосудодвигательного центра, и как результат – летальному исходу. Выявить патологические изменения возможно после изучения клинических признаков и проведения рентгенологических исследований, получить транссудат — при помощи пункции.
Классификация
Гидроторакс может быть незначительный или массивный.
Причины
Гидроторакс или экссудативный плеврит является патологическим плевральным состоянием, вызванным различными заболеваниями или нарушениями работы органов и систем. К ним относится:
- застойная сердечная недостаточность и последующие застойные явления большого круга кровообращения;
- заболевания почек, в частности вызывающие нефротический синдром;
- цирроз печени;
- асцит;
- синдром нарушенного всасывания;
- алиментарная дистрофия;
- перитонеальный диализ;
- микседема;
- распространенного вида опухолевые образования средостения.
Гидроторакс может существенно осложнять течение распространенных опухолевых процессов, например, при канцероматозе плевры, метастатических поражениях лимфоузлов средостения, сопровождающиеся нарушениями лимфооттока и сопутствующими кардиогенными патологиями.
Симптомы
Симптоматика гидроторакса может отличаться в зависимости от заболевания, ставшего его причиной развития и от объёма скопленной жидкости в плевральной полости: незначительный либо массивный — несколько литров. Основные проявления — ощущение тяжести на стороне поражения, а также такие симптомы как:
- Одышка, тяжесть в груди, тахипноэ, сухой кашель и цианоз, вызванные сдавлением лёгких и смещением органов средостения, измененное плевральное состояние напоминаетдыхательную недостаточность.
- Головокружение и головные боли.
- Периферический отёк и распространённый отёк подкожной клетчатки (анасарка).
Лихорадка и боль в области грудной клетки обычно не характерна для состояния гидроторакса. Однако, можно заметить внешние изменения грудной клетки: увеличение объема в области поражения, сглаженность межреберных промежутков, припухлость.
Анализы и диагностика
Обнаружить гидроторакс обычно удается при физикальном осмотре, при этом большее внимание уделяется зоне, выше над сосредоточением жидкости. Состояние плеврального выпота отличается:
- отсутствием либо ослаблением голосового дрожания над выпадом;
- приглушённостью или наличием тупых перкуторных звуков со скошенной верхней границей;
- отсутствием дыхательных шумов;
- перкуторной границей тупости в случае изменения положения больного.
Следующим этапом становится проведение рентгенологического (в том числе в латеропозиции) и ультразвукового исследования, а также при необходимости – торатоскопии. На снимке экссудативный плеврит выглядит как гомогенная тень, жидкость имеет верхнюю границу и смещается во время наклона тела. УЗИ позволяет выявить скопление даже небольшого количества транссудата и позволяет более точно выбрать место проведения плевральной пункции. Эта процедура важна для лечебно-диагностических целей. При помощи плевральной пункции удается выяснить характер выпота и отличить от плеврита, гемоторакса и хилоторакса.
Чтобы проанализировать плевральную жидкость необходимо провести общие и биохимические анализы — простую микроскопию, изучить плотность, узнать количество глюкозы, белка, ЛДГ, затем провести цитологическое и микробиологическое исследования при помощи посева и определения чувствительности микрофлоры, а также комплексные исследования на туберкулез, применяя люминисцентную микроскопию, посев и ПЦР.
При обследовании больных обнаруживаются тяжёлые сердечные заболевания, проблемы с почками, печенью и прочие патологические изменения, вызывающие гидроторакс.
Лечение
Большое значение в успешности лечения имеет выявление и устранение первопричин, повлекших гидроторакс, например:
- при сердечной недостаточности – назначают сердечные гликозиды, стимуляторы β-адренорецепторов, ингибиторы фосфодиэстеразы, диуретические препараты, сосудорасширяющие средства и т.д.;
- нефротический синдром требует соблюдения постельного режима, коррекции белкового обмена, использования калийсберегающих, тиазидовых и прочих диуретиков, а также средств, снижающих потери белка с мочой.
Важно! Единственным проверенным методом устранения гидроторакса остается плевральная пункция.
Прибегать к постоянному дренированию плевральной полости на фоне склерозирующей терапии целесобразно только в случаях пневмогидроторакса либо в случаях безуспешного консервативного лечения такого заболевания как плеврит. Пациентам с плевральным дренажем необходима профилактика развития инфекций и обеспечение герметизма (выполнение дренажа по Бюлау), а также постоянное наблюдение квалифицированного хирурга.
Гидроторакс у больных циррозом печени (печеночный гидроторакс)
У больных циррозом печени часто нарушается функция почек, что сопровождается задержкой натрия в организме. Это приводит к накоплению жидкости с формированием асцита, отеков, гидроторакса и дилюционной гипонатриемии.
Гидроторакс — относительно редкое осложнение конечной стадии цирроза печени и встречается в 5–10 % случаев [5, 42] (рис.1). Печеночный гидроторакс определяется как накопление жидкости объемом больше 500 мл у больных циррозом печени без сопутствующих сердечных и легочных заболеваний [5, 42]. Он является проявлением декомпенсации хронического заболевания печени. У большинства больных (85 %) печеночный гидроторакс развивается с правой стороны, у 13 % — слева и у 2 % — билатерально [1, 5, 42]. Несмотря на достаточно частое описание этого осложнения, знания о нем ограничены.
2007/19/1.jpg)
Патогенез
Были описаны различные механизмы для объяснения развития печеночного гидроторакса [23].
1. Гипоальбуминемия и снижение коллоидного осмотического давления плазмы крови. Но эта модель не может объяснить, почему печеночный гидроторакс обычно проявляется с правой стороны. Кроме того, у многих больных со сниженным альбумином гидроторакс отсутствует, а у некоторых пациентов с нормальным уровнем альбумина развивается.
2. Портальная гипертензия и развитие коллатерального кровообращения. Варикозно расширенные вены пищевода и дна желудка приводят к гипертензии в vv. azygos и hemi-azygos, а затем к экстравазации жидкости в плевральную полость. Однако эта теория не может объяснить, почему гидроторакс развивается справа и почему у некоторых больных с коллатеральным кровообращением он не выявляется.
3. Повышенный ток лимфы в печени и обструкция печеночных венул. Просачивание лимфы может увеличиться с 1 мл/мин до 10 мл/мин вследствие повышения давления в лимфатических сосудах, и таким образом лимфатические сосуды в плевре расширяются и разрываются.
4. Асцит переходит из брюшной полости в плевральную через лимфатические каналы в диафрагме [15]. Когда плевральный ток лимфы блокируется, появляется гидроторакс. Формирование правостороннего гидроторакса может быть связано с перераспределением лимфы. Однако эта гипотеза не была подтверждена при использовании меченых субстанций [10]. Было доказано, что лимфатические каналы открываются в венозную систему, а не в плевральную полость.
5. Перитонеальная жидкость попадает непосредственно в плевральную полость вследствие градиента давления через врожденные или приобретенные сообщения, соединяющие брюшную и грудную полость [2, 8, 16, 48]. Эти дефекты, вероятно, являются результатом анатомического истончения и разделения тугих коллагеновых волокон сухожильной части диафрагмы. Причиной этого могут быть врожденные факторы, повышенное внутрибрюшное давление, травма, длительный постельный режим. Доказано, что отверстия в сухожильной части диафрагмы покрыты плевроперитонеумом и богаты блистерами, где асцитическая жидкость аккумулируется вследствие повышенного внутрибрюшного давления. В конечном счете, блистеры могут разрываться и образуются микроскопические дефекты [2, 40]. Отрицательное внутригрудное давление способствует переходу жидкости из брюшной полости через эти отверстия, причем у пациентов обычно диагностируется минимальный или незначительный асцит [19, 36]. Жидкость в плевральной полости будет накапливаться, если ее поток будет превышать абсорбционные свойства плевры. Поддерживают эту теорию результаты исследований, показывающие, что инъекция радиомеченого вещества, краски, воздуха или СО2 в брюшную полость больным с печеночным гидротораксом приводит к быстрому движению этих субстанций из брюшной полости в плевральное пространство [10, 15, 24, 34]. Кроме того, исследования при аутопсии у больных с печеночным гидротораксом подтверждали присутствие микроскопических (0,03–1,2 мм) дефектов с правой стороны сухожильной части диафрагмы [8]. Подобный механизм может объяснять и случаи печеночного гидроторакса без асцита. Единственное различие от случаев гидроторакса при наличии асцита — количество формируемой асцитической жидкости не должно превышать вместимость плеврального пространства [24].
2007/19/2.jpg)
2007/19/3.jpg)
2007/19/4.jpg)
2007/19/5.jpg)
Тип дефектов диафрагмы должен учитываться при выборе хирургического лечения. В случае локализованных дефектов (тип II и III) возможно первичное наложение швов, но при IV типе (диффузное просачивание жикости) только зашивание или повторный плевродезис неэффективны. В таких случаях необходимо рассмотреть возможность применения сетки, клея или заплат.
Трансдиафрагмальные дефекты могут быть разделены согласно их размерам также на четыре варианта [23]. Первый вариант — большие дефекты. Газ и жидкость свободно проникают между грудной и брюшной полостями. Может формироваться гидропневмоторакс. Второй вариант — маленькие дефекты. Жидкость проходит, но газ — нет. Формируется однонаправленный канал, что предотвращает дренирование гидроторакса в брюшную полость. Третий тип — еще меньшие дефекты. Отрицательное давление в плевральной полости способствует проникновению в нее асцитической жидкости. Когда объем асцита меньше объема плевральной полости и больше, чем может абсорбировать плевра, гидроторакс проявляется без асцита. Четвертый вариант — наименьшие дефекты. Газ и жидкость не проходят через отверстие в плевральную полость. Но плевральная жидкость может вернуться в брюшную полость вследствие гравитации. Таким образом, гидроторакс быстро уменьшается после дренирования асцита.
Клиника и диагностика
Диагноз печеночного гидроторакса обычно подозревают у пациентов с декомпенсированным циррозом печени, когда верифицируется односторонний плеврит. Больные обычно жалуются на одышку, сухой кашель или дискомфорт в груди. Асцит не всегда присутствует. Плеврит, который развивается медленно или встречается у истощенных больных, может быть бессимптомным даже в тех случаях, когда является большим. В редких случаях у пациентов наблюдается острый напряженный гидроторакс, который проявляется тяжелой одышкой и гипотензией [6].
Клиническая симптоматика у больных с печеночным гидротораксом вариабельна. У большинства пациентов наблюдаются признаки цирроза печени и портальной гипертензии. У других пациентов доминируют легочные симптомы, вплоть до тяжелой дыхательной недостаточности. В отличие от асцита, относительно малое количество жидкости ( 0,6;
— градиент плевральный / сывороточный альбумин > 1,1;
— соотношение плевральный / сывороточный билирубин 7,4;
— уровень глюкозы подобен сывороточному.
Инфицирование плевральной жидкости — СПЭ — при циррозе печени ассоциируется с ухудшающимся прогнозом [46]. Это осложнение необходимо подозревать у любого пациента с гидротораксом и повышенной температурой тела, плевральной болью, энцефалопатией или необъяснимым ухудшением клинического состояния. Высокая степень настороженности очень важна для диагностики. СБЭ идентифицируется при количестве полиморфноядерных нейтрофилов в плевральной жидкости больше 0,5 г/л или при положительной культуре с числом полиморфноядерных нейтрофилов более 0,25 г/л при исключении парапневмонической эксудации [46]. СБЭ верифицируется приблизительно у 13 % больных с печеночным гидротораксом при поступлении в стационар и сопровождается более чем 20 % летальностью в процессе лечения [46]. Причиной инфицирования в большинстве случаев является Escherichia coli, Streptococcus species, Enterococcus, Klebsiella и Pseudomonas. В половине случаев СБЭ ассоциируется со спонтанным бактериальным перитонитом. Факторами риска развития СБЭ у больных циррозом печени являются низкие уровни в плевральной жидкости С3-компонента комплемента, общего белка, низкая опсоническая активность и цирроз печени класса С по Child — Pugh [35].
Обязательно должно быть проведено томографическое сканирование грудной клетки для исключения изменений в средостении, легких или плевре. Кроме того, необходима детальная информация о состоянии диафрагмы при компьютерной или магнитно-ядерной резонансной томографии (рис. 6). Если подозревается малигнизация, то, несмотря на отрицательное цитологическое исследование, необходимо провести торакоскопию и биопсию плевры, особенно у больных, являющихся кандидатами на трансплантацию печени. Эхокардиография показана при подозрении на перикардит или сердечную правожелудочковую недостаточность. При неуверенности в диагнозе, особенно когда отсутствует асцит или гидроторакс локализуется с левой стороны, может быть полезным внутрибрюшное введение сывороточного человеческого альбумина, меченого 99m Tc, так как радиоизотоп мигрирует из брюшной полости в плевральную, доказывая сообщение между двумя пространствами и подтверждая диагноз печеночного гидроторакса. Однако этот тест редко используется в клинической практике [24, 34].
2007/19/6.jpg)
Лечение
Первым и наиболее важным аспектом в лечении всех больных циррозом печени с гидротораксом является отбор кандидатов на трансплантацию печени [47]. Последние исследования показали, что трансплантация у этих больных не увеличивает количества послеоперационных осложнений и выживаемость не уменьшается [47]. Главным в таких случаях остается ликвидация симптомов, профилактика легочных осложнений и инфекции до трансплантации. Однако пока трансплантация станет доступной, должны быть применены другие методы лечения, которые носят, как правило, паллиативный характер.
Ограничение натрия в сочетании с назначением мочегонных средств — первый шаг в лечении. Диуретическая терапия начинается с применения 40 мг фуросемида в сутки и 100 мг спиронолактона. Однако у пациентов может наблюдаться рефрактерный гидроторакс, несмотря на ограничение жидкости и натрия и использование максимальных доз мочегонных препаратов [12]. Максимальными считаются следующие дозы: 160 мг фуросемида и 400 мг спиронолактона. У этих больных возможно применение других методов лечения: повторный торакоцентез, TIPS (transjugular intrahepatic portosystemic shunt) — трансъюгулярный внутрипеченочный портосистемный шунт, плевродезис, восстановление дефектов в диафрагме, которые могут быть подготовительным этапом к трансплантации печени.
При СБЭ терапия должна начинаться сразу после установления диагноза. Основным методом лечения остается применение цефалоспоринов третьей генерации внутривенно, например цефтриаксона 1–2 г каждые 24 часа на протяжении 7–10 суток. В случаях недостаточного эффекта полезно проведение повторных торакоцентезов.
Печеночная гидротерапия является важным и трудно управляемым осложнением цирроза и портальной гипертензии. Здесь мы стремились изучить его клинические особенности и естественную историю. Полные клинические данные, включая результаты, были отвлечены от больничных записей пациентов с циррозом и асцитом, которые были приняты в университетские больницы Университета Техаса в Юго-Западном университете с января 2001 года по июль 2012 года. Гипотрофия печени была диагностирована на основании принятых клинических характеристик заболевания, включая известный диагноз цирроза, наличие портальной гипертензии, анализ плевральной жидкости и отсутствие первичной сердечно-легочной болезни.
Печеночная гидротерапия является важным осложнением цирроза и портальной гипертензии. Это было исторически описано у пациентов с большим трансудативным плевральным выпотом (обычно> 500 мл), у которых был исключен первичный сердечно-легочный или злокачественный процесс.17,31 Сообщалось, что печеночная гидроторакса встречается примерно в 4-12% пациентов с циррозом.4,17,31,36 Наиболее часто сообщаемые клинические проявления гидротерапии печени включают симптомы, связанные с осложнениями декомпенсированного цирроза, а также могут включать те, которые связаны с плевральным выпотом, такие как плевритные симптомы: кашель и отек дыхание.4,17 Печеночная гидротерапия классически считается представителем в виде изолированного правостороннего плеврального выпота, хотя сообщалось о двусторонних выпотах.10,31,33 Считается, что он наиболее распространен у пациентов с циррозом и тяжелым асцитом, но имеются сообщения о гидротораксе у пациентов с незначительным асцитом.6,10,14,15,35
Управление гидротораксом печени обычно включает в себя медицинское управление с диуретиками и натриевым ограничением и терапевтическим торацентезом по мере необходимости.4,21,30,33 Диетическое ограничение натрия и диуретики предпочтительнее для долгосрочного лечения или для лечения мягкого накопления плевральной жидкости, тогда как терапевтическое торакультация обычно проводится для острого облегчения симптомов.4,21,33 Однако у некоторых пациентов, как правило, с тугоплавким заболеванием4, были также предложены трансъюгулярные внутрипеченочные портосистемные шунты (TIPS), трансплантация печени и хирургический ремонт диафрагматических дефектов.4, 9,21,22,27,33 Кроме того, TIPS был предложен как идеальный подход для моста пациентов к трансплантации печени.36
Мы провели текущее исследование, чтобы лучше понять естественную историю гидротерапии печени, включая клинические проявления, объективные результаты и результаты. После тщательного определения критериев для диагностики гидротерапии печени мы выявили 77 пациентов, и здесь описывается их клинический фенотип и результаты.
В настоящее время исследование представляет собой ретроспективное когортное исследование пациентов, поступивших в университетские больницы Университета Техаса в Юго-Западном университете, Университетской больницы Университета Техаса (UH) и Мемориальной больницы Parkland (PMH) с января 2001 года по июль 2012 года. Утверждение организационного совета было получено от оба учреждения до сбора данных. Пациенты были идентифицированы путем сопоставления кодов Международной классификации болезней, 9-й ревизии (ICD-9) для хронических заболеваний печени и цирроза (ICD-9: 571,0-571,3, 571,40-571,41) и плеврального выпота (ICD-9: 511,8, 511,9) с использованием электронные медицинские записи. Данные пациентов, сопутствующие заболевания, зарегистрированные респираторные симптомы, рентгенологические тесты и анализ плевральной и перитонеальной жидкости были абстрагированы. У пациентов с множественными приемами до, во время и после указанного выше периода времени самые ранние данные о приеме были включены в исследование.
Пациенты, включенные в исследование, отвечали следующим критериям: 1) известный диагноз цирроза, либо подтвержденный биопсией, либо основанный на наличии клинических осложнений при постановке клинического сценария, согласующегося с циррозом; 2) известный диагноз плеврального выпота на основе простой пленки или компьютерной томографии; 3) плевральная жидкость, согласующаяся с известными характеристиками гидротерапии печени, и не считается совместимой с наличием инфекции, злокачественности или других известных хронических заболеваний (см. Ниже); 4) нет истории первичного сердечно-легочного расстройства, включая, но не ограничиваясь, застойную сердечную недостаточность; 5) доказательство портальной гипертензии, установленное наличием варикозных вен пищевода, портальной гипертензивной гастропатии, асцита, тромбоза воротной вены или повышенного градиента давления венозного венозного давления (HVPG). Пациенты были исключены, если они знали о первичной легочной злокачественности или метастатических легочных поражениях или туберкулезе или, как было обнаружено, имели клинически незначительный плевральный выпот, который не оценивался с помощью торацентеза (рис. 1).
Пациенты. Используя поиск на ICD 9-CM пациентов с циррозом и плевральным выпотом, как и в Методах, было выявлено в общей сложности 495 пациентов. Из этих пациентов 77 соответствовали критериям диагностики гидротерапии печени, как описано в Методах.
Плевральная жидкость характеризовалась как совпадающая с гидротаксией печени у пациентов с циррозом, когда анализ плевральной жидкости был классифицирован как транссудат без признаков первичной сердечно-легочной болезни, первичной злокачественности или метастатического заболевания или активной легочной инфекции. Трансдудат определяли как имеющее либо плевральную жидкость, либо соотношение сывороточного белка ≤0,50, отношение плевральной жидкости к лактатдегидрогеназе (LDH) в сыворотке (LDH) ≤0,6, либо плевральную жидкость LDH 2,5 г / дл (в среднем 3,1, макс, 4,1 г / дл) наблюдалось увеличение среднего количества эритроцитов в плевральной жидкости (17,310 мкмоль / л) ). Средняя МРЛ плевральной жидкости для этих пациентов составляла 110 ± 46 единиц / л, а средняя плевральная WBC составляла 605 ± 558 / мкл. У всех 7 пациентов был СПАГ ≥1,1 г / дл (в среднем 1,8 ± 0,7 г / дл). Следует отметить, что эти пациенты с повышенным содержанием белка плевральной жидкости были также на диуретики во время презентации.
Нуклеиновые клетки были распространены в плевральной жидкости; дифференциал количества клеток обычно включал больше лимфоцитов и мононуклеарных клеток, чем полиморфноядерные клетки. Большое количество эритроцитов присутствовало у многих пациентов (см. Таблицу 4).
Медикаментозное лечение было наиболее распространенным терапевтическим подходом (64 из 77; 83%) и включало лечение натриевым ограничением, диуретиками и / или терапевтическим торацентезом. В общей сложности 8 пациентов (10%) прошли TIPS, а 5 (7%) подверглись трансплантации печени. Показанием для TIPS был огнеупорный асцит и / или огнеупорная гидротерапия печени. В общей сложности 44 из 77 (57%) пациентов умерли во время среднего наблюдения в течение 12 месяцев (таблица 5). Средняя продолжительность от первоначального представления до смерти у 44 пациентов составила 368 дней, а медианная выживаемость составила 167 дней. У 66 пациентов, которые следовали до смерти или как минимум 1 год, выжили 39 пациентов; и у 33 пациентов, которые следовали до смерти или, как минимум, 2 года, выжили 24 пациента. Среди всей когорты 5 пациентов были потеряны для наблюдения в течение 1 года, 3 пациента были потеряны для наблюдения в течение 2 лет, а 4 пациента были потеряны после 2 лет наблюдения. Среди различных групп лечения выживаемость была самой короткой у пациентов, получавших диуретики и / или тораентез (в среднем 321 день после первоначальной презентации); пациенты, перенесшие TIPS, проживали в среднем 845 дней; и пациенты с трансплантацией печени были все еще живы во время исследования (среднее наблюдение за этими пациентами составило 1896 дней, см. таблицу 5). Среди когорты 69 из 77 (90%) пациентов были живы в течение 30 дней после госпитализации в индекс больницы: средний MELD, 14 (3-46); 62 из 77 (81%) пациентов были живы через 30 дней, используя последний прием в больницу (то есть, в том числе, с множественными приемами): средний MELD, 14 (3-49). 90-дневная выживаемость составила 74% (57 из 77) у тех, кто после последнего приема (средний MELD, 14, 3-49).
Сравнение методов лечения
У пациентов, у которых была установлена конкретная причина смерти (n = 16, 36%), гидротаксис печени считался непосредственно связанным со смертью у 3 пациентов (19%). У пациентов, умерших от респираторной недостаточности (2 класса Child-Pugh Class C и 1 класса B), средний показатель MELD для этих пациентов составлял 16, и они умерли в среднем через 105 дней после презентации. Другие известные причины смертности включали синдром дисфункции мультиорганной системы, сепсис, почечную недостаточность, респираторную недостаточность и желудочно-кишечные кровоизлияния (таблица 6).
В этом исследовании мы идентифицировали большое количество пациентов с циррозом и одним или несколькими плевральными выпотами; приблизительно 16% из которых были вызваны гидротаксией печени в соответствии с критериями, изложенными в Методах. Текущее исследование сопоставимо с предыдущей литературой по теме гидротерапии печени; мы предоставляем большую когорту с всесторонним анализом демографических характеристик, характеристик, результатов лабораторных исследований и исходов в этой уникальной популяции пациентов (таблица 7) .13,16,19,22,24,27,37. Клиническая презентация в целом соответствовала что сообщалось ранее.4,10 Однако мы выявили значительное число пациентов с гидротерапией печени, у которых было то, что можно было считать нетипичными, в том числе несколько пациентов с левосторонними излияниями, двусторонние плевральные выпоты и почти 10% с плевральным выпотом без асцит. Примечательно, что мы также обнаружили, что прогноз пациентов с гидротаксией печени был низким.
Печеночная гидроторакса, предыдущие и настоящие отчеты
Исходя из наших данных, мы подозреваем, что пациенты с гидротерапией печени могут иметь худшие результаты, чем прогнозировалось бы на основе предсказаний модели MELD. Средний показатель MELD всей когорты во время приема индекса составлял 16. Кроме того, у пациентов с печеночной гидротораксом, которые умерли от респираторной недостаточности (2 класса Child-Pugh Class C и 1 класса B), были низкие оценки MELD (в среднем, 16) и они умерли в среднем через 105 дней после презентации, что намного короче, чем прогнозировалось на основе только MELD (оценка MELD между 10 и 19, как ожидается, даст 3-месячную смертность примерно 6,0-7,7% .26, 39). Кроме того, большинство из них говорит о том, что 90-дневная выживаемость после последнего приема составила 74% (57 из 77), несмотря на средний показатель MELD 14, что указывает на более низкую выживаемость, чем прогнозировалось на основе MELD. Хотя эти данные свидетельствуют о том, что некоторые пациенты с гидротерапией печени умирают не от печеночной недостаточности, а от осложнений, связанных с их легочным заболеванием, мы хотели бы подчеркнуть, что мы не смогли определить конкретную причину смерти у всех умерших пациентов. Таким образом, исходя из этой когорты, мы хотели бы проявить осторожность при выводе твердых выводов о наиболее вероятных причинах смерти у пациентов с гидротерапией печени.
Патофизиология, лежащая в основе гидротерапии печени, остается не полностью понятой.4,6,14,15,31,35 Наиболее распространенное мнение состоит в том, что плевральный выпот возникает из-за прохождения брюшной жидкости в плевральную полость с помощью диафрагмальных дефектов различного размера, которым способствует отрицательное внутригрудное давление в результате вдохновения.4,31 Этот механизм предполагает, что в ситуациях, когда нет асцита, существует полное равновесие между количеством произведенного асцита и присутствующим в плевральном пространстве; это согласуется с предыдущими докладами.4,6,14,31,33
Мы обнаружили, что управление гидротерапией печени было аналогично управлению портативным гипертоническим асцитом, включая медицинское лечение диуретиками и натриевым ограничением, терапевтическое удаление жидкости, TIPS и трансплантацию печени.4,9,21,33,40. Некоторые отчеты подтвердили успешность лечение рефрактерной гидротерапии печени у пациентов, которые не отвечают критериям TIPS с видеоуправлением торакоскопической хирургии (VATS), ремонта диафрагмальных дефектов.22,33 Однако этот высокоспециализированный подход не был предпринят ни в одном из наших пациентов. Предыдущие отчеты прокомментировали использование дренажа грудной трубки, в значительной степени подчеркивая его неэффективность (см. Таблицу 7) .11,20,27 В частности, мы не идентифицировали ни одного пациента в нашей когорте, который прошел это лечение — это согласуется с клинической практикой в наших учреждениях, где грудные трубки не рекомендуется в этом клиническом состоянии. Только 13 (17%) пациентов в нашем исследовании прошли TIPS или трансплантацию печени, несмотря на то, что результаты, казалось, были лучше с этими подходами (31% смертности с TIPS или трансплантацией против 63% смертности только для медицинской терапии).
Общий результат пациентов в нашей когорте был слабым, причем примерно половина пациентов умирала в течение 1 года после презентации. Мы обнаружили, что пациенты, перенесшие TIPS или трансплантацию печени, имели значительно более длительные периоды выживания. Хотя представляется целесообразным предположить, что TIPS и / или трансплантация печени могут быть лучшими вариантами лечения, чем медицинское управление, мы настоятельно рекомендуем соблюдать эти данные. Во-первых, только небольшое число пациентов прошли TIPS или трансплантацию (15% от общей когорты). Во-вторых, возможно, что пациенты с более благоприятным прогнозом были намеренно выбраны для TIPS или трансплантации печени (см. Таблицу 5). Например, баллы MELD для пациентов, которым управляют с помощью TIPS, были ниже (в среднем 12, диапазон 7-28), чем пациенты, получавшие только медицинское лечение (среднее значение — 16, диапазон — 4-46). Кроме того, выбор пациентов для трансплантации чрезвычайно сложный, и хотя пациенты с прогрессирующим заболеванием печени по определению выбраны, кандидаты на пересадку обычно имеют несколько сопутствующих состояний. Таким образом, ретроспективные выводы, основанные на небольшом числе пациентов, могут привести к неточным выводам.
У 7 пациентов с высокими значениями общего белка плевральной жидкости у всех были высокие показатели РВС в плевральной жидкости. Таким образом, возможно, что эти эритроциты могут повышать общий уровень белкового белка. Мы не смогли идентифицировать исследования, в которых излагались распространенность или значение эритроцитов в гидрофоруме печени, и несколько исследований, в которых приводятся данные о плевральной жидкости РБК, включают диапазон 60-60,800 / мкл.10 Кроме того, все 7 пациентов были на диуретики во время в соответствии с другими сообщениями пациентов с гидротаксией печени, у которых повышенный белок плевральной жидкости.3,8,10,23,29
Интересный вывод нашего исследования состоял в том, что гидротерапия печени была в основном ограничена двумя основными этническими группами, не испаноязычными белыми и латиноамериканцами. Напротив, афроамериканцы были недопредставлены, несмотря на то, что цирроз чаще встречается у афроамериканских пациентов, в том числе у пациентов в наших больницах28. Мы не можем объяснить это кажущееся расхождение в распространенности гидротерапии печени. Хотя эти данные приводят нас к предположению, что может быть предрасположенность к диафрагмальным дефектам в некоторых расовых группах, мы хотели бы подчеркнуть, что этот момент является умозрительным, и что будущие исследования, проведенные в расовом разнообразии населения, могут помочь решить эту проблему.
Мы признаем ограничения этого исследования. Во-первых, мы обнаружили, что некоторые пациенты были потеряны для наблюдения. Это может привести к смещению данных об исходных данных, чтобы результаты были на самом деле хуже, чем сообщалось здесь. Однако, основываясь на нашем клиническом опыте, мы не чувствуем, что причины отсутствия наблюдения были систематически связаны с конкретной клинической ситуацией (такой как разрешение или ухудшение состояния болезни), и, таким образом, мы считаем, что последующая доступность для пациентов, у которых он присутствовал, вероятно, был репрезентативным и отражал естественную историю гидротерапии печени. Следует отметить, что пациенты были включены в это исследование только путем соблюдения строгих и конкретных рекомендаций по анализу плевральной жидкости и клиническим признакам. Таким образом, возможно, что некоторые пациенты с гидротерапией печени не могли быть включены в анализ, и поэтому мы, вероятно, недооценили распространенность печеночной гидротерапии у пациентов с циррозом и плевральными выпотами.
Таким образом, мы описали большую когорту пациентов с гидротаксией в печени, в которой представление часто характеризовалось созвездием печеночных и легочных симптомов, хотя легочная картина доминировала в клинической картине у некоторых пациентов. Мы также идентифицировали значительное число пациентов с нетипичными проявлениями, включая изолированный левый плевральный выпот или плевральный выпот без асцита. Мы предполагаем, что необходимо сделать ранний и точный диагноз, чтобы направить конкретную терапию. Результаты в этой когорте были в целом плохими, и лучшие результаты были обнаружены у пациентов, проходящих TIPS или трансплантацию печени. Будущие исследования, вероятно, требующие множественных центров, должны строго оценивать различные диагностические критерии и методы лечения, обычно используемые у этих пациентов.
Авторы благодарят д-ра Джона Джейкобса-младшего за задумчивое обсуждение, провоцируя их любопытство в этой теме и инициируя это исследование.
Финансовая поддержка и конфликты интересов: у авторов нет финансирования или конфликта интересов для раскрытия.
Сокращения: LDH = лактатдегидрогеназа, MELD = модель для конечной печеночной болезни, PMH = мемориальная больница Parkland, RBC = эритроцит, SAAG = сыворотка для асцитирования градиента альбумина жидкости, SPAG = градиент альбумина в плевральной жидкости, TIPS = трансъюгулярный внутрипеченочные портосистемные шунты, UH = Университет Юго-западной университетской больницы Техаса, UTSW = Юго-западный университет Техаса, WBC = количество лейкоцитов.
Читайте также:

