Где чаще образуются опухоли у женщин
Организм человека состоит из многих миллионов клеток. Большинство из них в процессе роста периодически подвергается делению. В здоровом организме эти процессы строго контролируются, в том числе, и на генном уровне. Однако при онкологических заболеваниях ограничения роста и деления клеток в определенном органе или ткани утрачиваются, указанные процессы становятся неконтролируемыми, что и является причиной возникновения опухоли. Раздел медицины, который занимается изучением опухолей, называется онкологией, а специалисты в этой области — онкологами. Онкологи проводят лечение больных, которые страдают как злокачественными, так и доброкачественными опухолями.
Что происходит в организме человека в результате роста опухоли?
В чем заключается опасность опухоли?
В результате неконтролируемого роста опухоль постепенно проникает в здоровые органы и ткани, вызывая их повреждение. При этом опухоль может распространяться и на соседние органы, находящиеся от нее на значительном отдалении. Например, опухоль молочной железы может вызвать поражение костей путем образования в них вторичных опухолей. Такие вторичные опухоли, возникающие в отдаленных от первичной опухоли органах, называют метастазами. Именно метастазы представляют собой главную опасность, связанную с прогрессирующим характером онкологического заболевания.
Каковы причины возникновения опухоли у конкретного человека и в определенном органе?
В каких органах чаще всего возникают злокачественные опухоли?
В экономически развитых странах, в том числе в России, наиболее часто возникают опухоли легких. Кроме того, в общей структуре опухолей значительное место занимают опухоли желудка, толстого кишечника, молочной железы, женских половых органов, кожи. У мужчин опухоли развиваются чаще, чем у женщин.
Обязательно ли опухоль становится причиной смерти?
Многие опухоли, при условии их своевременного лечения, не становятся причиной смерти онкологических больных. В некоторых случаях опухоль все же является причиной смерти. Все зависит от конкретного типа опухоли у данного больного, а таких типов известно более 200. В ряде случаев течение онкологического заболевания может быть длительным, а наличие опухоли не оказывает существенного влияния на образ жизни пациента на протяжении многих лет. Многие опухоли растут настолько медленно, что их лечение может быть нецелесообразным (например, это относится к некоторым опухолям предстательной железы).
Вам следует спросить у врача, как обстоит дело в вашем конкретном случае.
Можно ли излечиться от опухоли полностью?
В чем заключается цель лечения опухоли?
Практически в каждом случае лечение опухоли может продлить жизнь больного и улучшить ее качество. При большинстве типов опухолей врачи, исходя из своего опыта, довольно хорошо знают, какую часть больных можно излечить. В настоящее время в лечении опухолей достигнуты определенные успехи, и методы такого лечения, в том числе и химиотерапия, постоянно совершенствуются. Спросите у лечащего врача, каковы перспективы лечения в вашем случае.
Лечение опухоли может увеличить продолжительность жизни и улучшить ее качество.
Обязательно ли вы будете страдать от боли?
На этот вопрос можно дать отрицательный ответ. Многие опухоли не сопровождаются болевыми ощущениями. Кроме того, даже в тех случаях, когда вызванная опухолью боль все-таки возникает, ее можно преодолеть с помощью современных обезболивающих средств. В настоящее время в распоряжении врачей имеются многочисленные методы борьбы даже с очень сильной болью, поэтому, в случае необходимости, лечащий врач назначит вам соответствующие таблетки или инъекции. Некоторые больные сознательно отказываются от приема обезболивающих средств. Если и у вас имеется такое предубеждение, то посоветуйтесь с врачом.
Какой может быть ваша реакция на диагноз опухоли?
Первоначальной реакцией может быть шок или отчаяние. Однако в дальнейшем, как правило, наступает осознание необходимости получить такое лечение, которое позволило бы активно противостоять заболеванию.
Не допускайте того, чтобы ваши психологические реакции стали преградой, мешающей проведению эффективного лечения.
Всегда помните о том, что вы не одиноки. Обратитесь за советом и помощью к своим близким и друзьям. Постарайтесь больше общаться с лечащим врачом. Попросите, чтобы он объяснил все, что вас интересует. Если что-то осталось непонятным, то спросите его еще раз.
Онкологический больной особенно нуждается в психологической поддержке.

- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
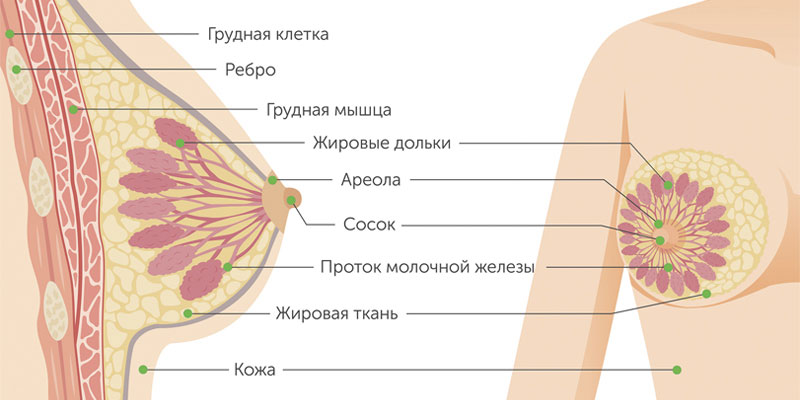
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:

Пластический хирург, онколог-маммолог, доктор медицинских наук
Злокачественное новообразование состоит из клеток, которые утратили нормальные механизмы управления и поэтому размножаются избыточно и бесконтрольно.
Злокачественное образование, будь то опухоль или рассеянные злокачественные клетки в крови или лимфе, может развиваться из любой ткани любого органа. К злокачественным относятся как раковые образования, так и сходные с ними по механизму возникновения, например лимфомы и миеломы. По мере того как злокачественные клетки растут и размножаются, они могут вторгаться в смежные ткани и распространяться (метастазировать) по всему организму.
Как появляются злокачественные клетки
Злокачественные клетки развиваются из нормальных клеток в результате сложного процесса, называемого трансформацией. Первый шаг на этом пути — инициация, в процессе которой изменение в генетическом материале клетки делает ее злокачественной. Это изменение генетического материала вызывается канцерогенами, такими как некоторые химические вещества, вирусы, радиация и солнечное излучение. Однако не все клетки одинаково восприимчивы к канцерогенным веществам. Генетический дефект в клетке или другой агент, называемый промотером, и даже длительное физическое раздражение могут сделать ее более восприимчивой к канцерогенам. На этапе промоции клетка, которая уже была инициирована, становится злокачественной. Промоция не оказывает самостоятельного канцерогенного влияния на неинициированные клетки. Таким образом, для того чтобы вызвать развитие злокачественного образования, необходимо наличие нескольких факторов, в частности сочетания восприимчивости клетки и воздействия канцерогена.
В процессе превращения нормальной клетки в злокачественную происходит изменение ДНК (дезоксирибонуклеиновой кислоты, из которой состоят гены). Изменения в генетическом материале клетки часто трудно обнаружить, но иногда изменение длины или формы одной из хромосом указывает на наличие определенного типа онкологического заболевания. Например, патологическая хромосома, называемая филадельфийской, обнаруживается приблизительно у 80% больных хроническим миелолейкозом. Генетические изменения были выявлены также при злокачественных опухолях мозга, толстой кишки, молочных желез, легких и костей.
Для развития некоторых онкологических заболеваний необходим целый ряд хромосомных изменений. Изучение так называемого семейного полипоза толстой кишки (наследственного заболевания, при котором в толстой кишке развиваются полипы, впоследствии перерождающиеся в злокачественные) дало информацию о том, каким образом этот процесс может происходить при возникновении злокачественной опухоли толстой кишки: слизистая оболочка толстой кишки начинает расти более активно (избыточная пролиферация), поскольку в 5-й хромосоме клеток нет гена-супрессора, который в норме контролирует рост слизистой оболочки. Небольшое изменение в ДНК затем способствует изменениям, в результате которых формируется аденома (доброкачественная опухоль). Другой ген (RAS-онкоген) заставляет аденому расти более активно. Последующая потеря гена-супрессора в 18_й хромосоме стимулирует дальнейшее развитие аденомы, и наконец, потеря гена в 17_й хромосоме приводит к преобразованию доброкачественной аденомы в злокачественную опухоль. Дополнительные изменения могут способствовать появлению метастазов.
Даже когда клетка становится злокачественной, иммунная система часто может разрушить ее прежде, чем она начнет делиться и разовьется в злокачественное образование. Онкологическое заболевание возникает чаще, когда иммунная система организма ослаблена, как, например, у больных СПИДом, у пациентов, получающих иммуносупрессивную терапию (то есть препараты, которые подавляют иммунную систему организма) и страдающих некоторыми аутоиммунными болезнями. Однако даже в здоровом организме иммунная система не всегда может воспрепятствовать развитию злокачественного образования.
Факторы риска
Множество генетических факторов и факторов окружающей среды увеличивают опасность возникновения онкологических заболеваний. Наличие таких заболеваний у родственников, то есть генетическая предрасположенность к появлению злокачественных новообразований, — один из наиболее важных факторов этого рода. В одних семьях риск развития определенных злокачественных образований значительно выше, чем в других. Например, вероятность появления рака молочной железы у женщины возрастает в 1,5–3 раза, если такая злокачественная опухоль была обнаружена у ее матери или сестры. Некоторые типы рака молочной железы связаны со специфической мутацией гена, более распространенной в некоторых этнических группах и семьях. У женщин с этой мутацией вероятность развития рака молочной железы составляет 80–90%, а злокачественной опухоли яичников —40–50%. Исследователи обнаружили, что эту мутацию имеет 1% евреек-ашкенази (то есть выходцев из Европы). Многие другие онкологические заболевания, в том числе некоторые злокачественные опухоли кожи и толстой кишки, также имеют тенденцию к возникновению у членов одной семьи.
Повышенный риск возникновения онкологических заболеваний отмечен у людей с некоторыми хромосомными заболеваниями. Например, у больных с синдромом Дауна, имеющих три 21_х хромосомы вместо обычных двух, в 12–20 раз выше вероятность развития острого лейкоза.
Многие факторы окружающей среды также повышают риск возникновения злокачественных новообразований.
Один из самых важных среди них — курение, которое существенно увеличивает опасность появления опухолей в легких, полости рта, гортани и мочевом пузыре. Длительное воздействие ультрафиолетового излучения, прежде всего солнечного света, иногда вызывает рак кожи.
Особенно канцерогенная ионизирующая радиация используется в рентгенологических исследованиях, образуется при работе атомных электростанций и при взрыве атомных бомб, а также попадает на Землю из космоса. Например, у людей, оставшихся в живых после атомных бомбардировок Хиросимы и Нагасаки во время Второй мировой войны, повышена вероятность развития лейкоза. С воздействием урана на шахтеров было связано возникновение у них злокачественных опухолей легкого спустя 15–20 лет; опасность особенно увеличивается, если шахтер еще и курит. Длительное воздействие ионизирующей радиации предрасполагает к развитию онкологических заболеваний крови, в том числе острого лейкоза.
Особенности питания — другой важный фактор риска возникновения злокачественных новообразований, особенно опухолей пищеварительной системы. Пища с высоким содержанием волокон уменьшает вероятность развития опухолей толстой кишки. Рацион с обилием копченых и соленых продуктов увеличивает опасность появления рака желудка. Имеющиеся в настоящее время данные свидетельствуют о том, что рацион, в котором жир составляет меньше 30% от общей суммы калорий, уменьшает риск развития рака толстой кишки, молочной железы, а возможно, и предстательной железы. У людей, употребляющих большое количество алкоголя, выше вероятность возникновения рака желудка.
Известно немало химических веществ, вызывающих онкологические заболевания; кроме того, многие другие рассматриваются в качестве возможных канцерогенов. Некоторые химические вещества могут заметно увеличивать вероятность развития злокачественных образований, причем часто многие годы спустя. Например, воздействие асбеста часто вызывает рак легкого и мезотелиому (злокачественную опухоль плевры). У курильщиков, подвергавшихся воздействию асбеста, злокачественные опухоли еще более распространены. Вероятность появления злокачественных новообразований определенного типа также зависит от региона проживания. Так, встречаемость рака толстой кишки и молочной железы в Японии низкая (в частности, она ниже, чем в России), а у жителей Японии, переехавших в США, она увеличивается и постепенно сравнивается с таковой у остальной части американского населения. Среди японцев чрезвычайно высока распространенность злокачественных опухолей желудка. Однако у японцев, родившихся в США, они встречаются реже. В основе географической изменчивости риска возникновения онкологических заболеваний, вероятно, лежит много причин: здесь играет роль сочетание генетических факторов, рациона и факторов окружающей среды. Известны некоторые вирусы, вызывающие онкологические заболевания у людей. Папилломавирус, который приводит к образованию бородавок на половых органах, вероятно, является одной из причин рака шейки матки. Вирус цитомегалии вызывает саркому Капоши. Вирус гепатита B способствует появлению злокачественной опухоли печени, хотя является ли он сам канцерогеном или промотером, или только создает условия для возникновения опухоли, неизвестно. В Африке вирус Эпштейна–Барр является причиной лимфомы Беркитта; в Китае он вызывает злокачественные опухоли носа и глотки; однако, чтобы этот вирус мог вызвать онкологическое заболевание, необходимы еще какие-то дополнительные факторы — либо относящиеся к окружающей среде, либо генетические. Некоторые человеческие ретровирусы, например вирус иммунодефицита человека (ВИЧ-инфекции), вызывают лимфомы и другие злокачественные заболевания системы крови.
Заражение паразитом шистосомой (Bilharziа) может вызывать злокачественную опухоль мочевого пузыря за счет его хронического раздражения. В то же время подобное раздражение мочевого пузыря, вызванное другими причинами, не сопровождается развитием рака. Заражение гельминтом Clonorchis, выявляемое главным образом на Востоке, может привести к злокачественным опухолям поджелудочной железы и желчных протоков.
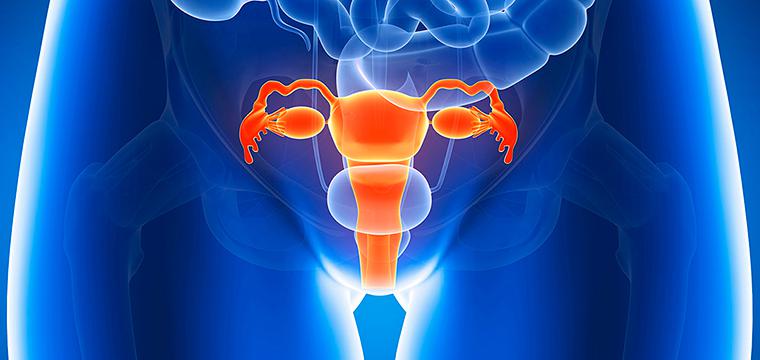
Доброкачественные и злокачественные опухоли женских половых органов
Доброкачественные и злокачественные новообразования женских половых органов – довольно распространенная в гинекологии проблема. Согласно данным медицинской статистики, теми или иными опухолями вульвы, влагалища, шейки матки, матки, яичников страдает практически каждая пятая-восьмая женщина на территории Российской Федерации.
Например, данные ВОЗ свидетельствуют, что такая распространенная доброкачественная опухоль, как миома матки, есть у каждой пятой женщины на земном шаре в возрасте 30-35 лет, более 25% хирургических вмешательств в гинекологии выполняются по поводу кист яичника и т.д. В связи с часто бессимптомным течением опухолевых заболеваний они иногда диагностируются случайно при очередном осмотре по поводу какой-либо другой проблемы.
Опухоли женских половых органов представляют собой патологические образования вследствие нарушения механизма деления клеток. Специалисты различают доброкачественные и злокачественные опухоли половых органов.
Причины возникновения опухолей женских половых органов
На настоящий момент причины возникновения и развития доброкачественных и злокачественных опухолей до конца не выяснены. Известно, что в основе лежит дефект генетического материала клетки (ДНК), в результате чего механизм роста и деления клеток претерпевает патологические изменения, развивается апоптоз (самоуничтожение клетки в результате программирования на гибель). Предрасполагающими к возникновению опухолей факторами называются следующие:
- Генетические факторы (наследственная предрасположенность – ведущий фактор).
- Химические факторы (влияние ароматических веществ на ДНК).
- Физические факторы (ультрафиолетовое излучение, другие виды радиации).
- Механические травмы, перегрев организма.
- Биологические факторы (вирусы и инфекции).
- Снижение иммунной защиты организма, аутоиммунные процессы.
- Патологии эндокринной системы, нарушение гормонального баланса.
Симптомы опухолей женских половых органов
Некоторые виды опухолей могут вообще не давать никаких симптомов, другие – в зависимости от характера, размера, локализации опухоли – могут проявляться местными или общими симптомами. Местными симптомами опухолей являются увеличенные регионарные лимфатические узлы, пальпируемая опухоль.
Общими симптомами раковых опухолей служат быстрая утомляемость, быстрое прогрессирующее снижение массы тела, ухудшение аппетита, снижение работоспособности и настроения, субфебрильная температура.
Виды доброкачественных и злокачественных опухолевых заболеваний женских половых органов

Миома матки, фибромиома матки – одно из наиболее распространенных в гинекологической практике опухолевых заболеваний женских половых органов. В большинстве случаев может не иметь выраженной клинической симптоматики и определяться случайно при бимануальном исследовании.
Диагноз устанавливается на основании данных трансвагинального УЗИ, гистероскопии, кольпоскопии, лапароскопии, биопсии, цитологического или гистологического исследования.
В ГУТА КЛИНИК проводятся все виды эффективного оперативного лечения миомы матки с помощью лапароскопической и гистероскопической миомэктомии – неинвазивного хирургического лечения миомы без разрезов, а также лапаротомия с миомэктомией, гистерэктомия по показаниям.
Консервативная терапия может быть применена у молодых пациенток с небольшими размерами медленно растущей миомы и отсутствием противопоказаний к назначаемым лекарственным препаратам. Фибромиома нуждается в обязательном хирургическом лечении вследствие возможности перехода в саркому – злокачественную опухоль.
Киста яичника представляет собой полость, заполненную жидкостью (точный характер содержимого устанавливается непосредственно при детальном обследовании). Чаще всего киста яичника обнаруживается у молодых женщин репродуктивного возраста, у пожилых она встречается крайне редко.
Различают эндометриоидную, параовариальную, муцинозную, серозную, дермоидную, фолликулярную кисту, кисту желтого тела и т.д.
Киста яичника может не беспокоить женщину и выявляться случайно при осмотре у гинеколога. В ряде случаев киста яичника может сопровождаться нарушениями менструального цикла, обильными и длительными менструациями, болями внизу живота, ановуляцией, бесплодием и т.д.
Рак вульвы – злокачественная эпителиальная опухоль, встречающаяся достаточно редко. Характеризуется образованием узелков с дальнейшим поражением паховых лимфатических узлов, метастазированием. Рак вульвы чаще развивается у женщин менопаузального периода. В отсутствие лечения неизбежен летальный исход вследствие кахексии, уросепсиса, кровотечений, тромбофлебита тазовых вен и др. осложнений.
Рак влагалища – злокачественная эпителиальная опухоль, по виду напоминает папилломатозные разрастания. Развивается чаще у женщин старше 40 лет, перенесших много родов. Проявляется кровянистыми выделениями и белями с примесью гноя. Лечение – хирургическое с проведением рентгенотерапии и других методов.
Рак шейки матки – наиболее распространенная злокачественная опухоль женских половых органов. Причинами могут являться некоторые виды ВПЧ (вируса папилломы человека, нелеченная эрозия и др.). Ранее считалось, что раком шейки матки страдают в основном рожавшие женщины старше 40 лет, однако в последнее время значительно увеличилась тенденция распространения заболевания среди молодых, даже нерожавших девушек, что объясняется повсеместным распространением папилломавирусной инфекции.
Рак шейки матки может протекать бессимптомно, ранними признаками могут быть бели и кровянистые выделения иногда с неприятным запахом. При отсутствии лечения рака шейки матки наступает летальный исход от перитонита, сепсиса, кахексии, кровотечений и т.д.
Рак тела матки – менее распространен, чем рак шейки матки, причиной являются гормональные нарушения в организме, может сочетаться с миомой матки, опухолями яичников, гиперплазией эндометрия, сахарным диабетом, ожирением и другими обменными нарушениями. В основном развивается у женщин старше 45-50 лет, часто протекает бессимптомно, женщины жалуются на слабость и быструю утомляемость.
Диагностика опухолей женских половых органов
В большинстве случаев диагностика доброкачественных и злокачественных опухолей женских половых органов осуществляется с помощью следующих методов:
- Гинекологический осмотр.
- Бимануальное исследование влагалища.
- Трансвагинальное УЗИ (УЗИ органов малого таза).
- Компьютерная томография (КТ) органов малого таза.
- Магнитно-резонансная томография (МРТ) органов малого таза.
- Эндоскопическое обследование органов малого таза.
- Гистероскопия, лечебно-диагностическая лапароскопия.
- Кольпоскопия.
- Биопсия с последующим гистологическим или цитологическим исследованием.
Лечение опухолей женских половых органов
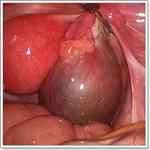
В зависимости от выявленного заболевания, его формы, стадии, характера, особенностей течения, индивидуальных показаний пациентки назначается хирургическое или консервативное лечение. Как правило, оперативное лечение опухолей женских половых органов проводится при обильных кровотечениях, быстром росте опухоли или больших размерах выявленной опухоли и т.д.
Объем хирургического лечения различен – это может быть органосохраняющая лапароскопия (при кистах и кистомах яичников) или радикальная ампутация (экстирпация) матки – при больших фибромиомах или раке матки без метастазов. Предпочтение, как правило, отдается первому – малоинвазивному – способу лечения опухолей женских половых органов.
Параллельно с хирургическим лечением по показаниям назначается противовирусная или антибактериальная терапия, иммуномодулирующие и биостимулирующие препараты.
Специалисты ГУТА КЛИНИК напоминают пациенткам о том, что в отсутствие лечения даже некоторые доброкачественные виды опухолей способны переходить в рак, приводя в ряде случаев к довольно быстрому летальному исходу за счет развивающихся осложнений и распространения метастазов.
Именно поэтому опухоли женских половых органов подлежат обязательному лечению, в некоторых случаях – наблюдению (пассивная миома матки). Учитывая, что развитие большинства видов опухолей отличаются невыраженной, стертой клинической симптоматикой, врачи гинекологи ГУТА КЛИНИК рекомендуют регулярно проходить профилактические осмотры у специалистов даже в том случае, если женщину ничего не беспокоит.
Читайте также:

