Формы рака толстой кишки
Толстая кишка – это нижняя часть пищеварительного тракта, в которой происходит в основном всасывание воды и формирование из пищевой кашицы (химуса) оформленного кала.
Толстая кишка имеет длину 1,5 м и разделяется на слепую кишку с аппендиксом, ободочную кишку, которая делится на 4 отдела, включая сигмовидную кишку, и прямую кишку.
Рак толстой кишки — злокачественная опухоль, которая образуется из слизистой оболочки, выстилающей стенки толстой кишки.
Точные причины возникновения онкологических заболеваний толстой кишки не известны, но существуют факторы, которые могут спровоцировать образование раковых клеток.
- Характер питания. Преобладание в рационе мясных, жирных и мучных блюд, недостаточное содержание продуктов растительного происхождения. При избыточном содержании животных жиров и белков в пище в кишечнике образуются вещества (канцерогены), которые способствуют развитию опухоли.
- Нарушение стула (запоры). При запорах время воздействия канцерогенов на стенки толстого кишечника значительно увеличивается, что может привести к перерождению нормальных клеток в раковые.
- Заболевания толстой кишки. Колиты, полипы, ворсиначатые опухоли толстой кишки, болезнь Крона, неспецифический язвенный колит могут со временем спровоцировать онкологическое заболевание толстой кишки.
- Наследственная предрасположенность. Если в семье у трёх и более родственников был рак толстой кишки, а также если в семье были один или нескольких случаев этой патологии в возрасте до 50 лет, то это может указывать на большую вероятность заболевания раком толстой кишки.
- Пожилой возраст. Рак кишечника чаще всего встречается в пожилом возрасте. Причем с каждым годом таких больных становится все больше, особенно в развитых странах с высоким уровнем жизни.
По макроскопической картине выделяют три формы роста рака толстой кишки:
- Экзофитная. Опухоль растет в просвет органа и постепенно может перекрывать его, вызывая непроходимость кишки.
- Эндофитная. В этом случае опухоль распространяется в стенке органа. Этот вид рака часто вызывает трудности в диагностике.
- Смешанная.
По микроскопической картине выделяют следующие разновидности рака толстой кишки:
- Аденокарцинома.
- Муцинозная (слизистая) аденокарцинома.
- Перстневидноклеточный рак.
- Плоскоклеточный рак.
- Железисто-плоскоклеточный рак.
- Недифференцированный рак.
- Неклассифицируемый рак.
По клиническому течению рак толстой кишки делится на следующие формы:
- Токсико-анемическая - среди начальных клинических проявлений у больных, выступают такие симптомы, как недомогание, слабость, быстрая утомляемость, потеря сил и работоспособности, повышение температуры, бледность кожных покровов и развитие прогрессирующей анемии. Внешний вид больного указывает на наличие тяжелого заболевания.
- Энтероколитическая - на первый план выступают такие симптомы, как запоры, поносы, чередование запоров с поносами, чувство распирания и вздутия кишечника, урчание в животе, расстройство акта дефекации, наличие кровянистых, кровянисто-слизистых и слизисто-гнойных выделений из заднего прохода, болевой синдром. Боли в животе бывают различной интенсивности - от слабых болей с неопределенной локализацией до значительных приступообразных, по типу кишечных колик.
- Диспептическая - эта клиническая форма характеризуется функциональными расстройствами желудочно-кишечного тракта. Клинические признаки диспептической формы проявляются болями в животе и симптомами желудочно-кишечного дискомфорта - потеря аппетита, неприятные ощущения во рту, тошнота, отрыжка, срыгивание, периодическая рвота, чувство тяжести и вздутия в эпигастральной области.
- Обтурационная - эта клиническая форма характеризуется ранним появлением нарушения проходимости кишечника. Она наблюдается наиболее часто при раке левой половины толстой кишки. Опухоли левой половины уже на ранних стадиях заболевания приводят к нарушению перистальтики и сужению просвета кишки в участке расположения опухоли. Клиническая картина при обтурационной форме нарастает постепенно от симптомов кишечных расстройств, частичной непроходимости до наступления полной обтурации (закупорки) кишечника.
- Псевдовоспалительная - проявляется симптомами воспалительного процесса в брюшной полости, такими как боли в животе, раздражение брюшины и напряжение мышц брюшной стенки, повышение температуры, нарастание лейкоцитоза и повышение скорости оседания эритроцитов (СОЭ). Со стороны органов брюшной полости отмечаются воспалительные изменения с возможным последующим развитием воспалительных инфильтратов, абсцессов и флегмон.
- Опухолевая или атипическая - эта клиническая форма рака толстой кишки характеризуется наличием опухоли в брюшной полости при малой выраженности клинических симптомов заболевания.
Слепая кишка — это первый отдел толстой кишки, который располагается в месте соединения тонкой и толстой кишок. В слепой кишке наиболее часто образуются доброкачественные и злокачественные образования (более 40% зарегистрированных случаев опухолей толстой кишки приходится именно на этот отдел).

Проявления болезни зависят от места нахождения опухоли, ее размеров, наличия или отсутствия осложнений, сопутствующих заболеваний желудочно-кишечного тракта.
Пациенты жалуются на постоянную ноющую боль в нижней части живота, преимущественно справа. При этом непроходимости кишечника не наблюдается, т.к. просвет слепой кишки довольно широк.
Для поздних стадиях рака слепой кишки характерно расстройство пищеварения, отсутствие аппетита, метеоризм, тошнота.
При развитии раковой интоксикации может наблюдаться истощение, желтуха, гепатомегалия – чрезмерное увеличение печени.
Ободочная кишка - основная часть толстой кишки, в состав которой входят четыре отдела:
- восходящая ободочная кишка,
- поперечная ободочная кишка,
- нисходящая ободочная кишка,
- сигмовидная кишка.
Симптомы рака ободочной кишки
Клинически рак ободочной кишки проявляет себя общими симптомами, характерными для онкологического процесса, и местными симптомами, указывающими на опухоль толстой кишки.
Из неспецифических признаков этой опухоли толстой кишки важными являются слабость, быстрая утомляемость, повышение температуры тела без видимых причин, снижение массы тела вплоть до полного истощения за достаточно короткий промежуток времени, резкая бледность кожных покровов.
Также больной предъявляет жалобы на боль тупого характера в животе, однако при развитии кишечной непроходимости боль приобретает схваткообразный характер. В результате того, что в стенке кишки отмечаются воспалительные процессы, помимо болевого синдрома пациент отмечает наличие тошноты, отрыжки, вздутие живота. В случае распада опухоли в кале обнаруживаются прожилки крови, гноя или слизи.
В редких случаях больной не предъявляет жалобы - это так называемая опухолевидная форма течения заболевания, когда, кроме того, что опухоль, возможно определить через переднюю брюшную стенку, других признаков ракового процесса не выявляется.
Если рак локализуется в области анального канала, то боль появляется практически сразу, так как анальный канал содержит много нервных окончаний.
Причиной обращения больного к врачу, прежде всего, служит появление примесей в кале – крови, гноя, слизи, а также нарушением стула – понос может смениться запором и наоборот.
В зависимости от места расположения в прямой кишке выделяют следующие клинические признаки:
- Если имеет место рак анального канала, то пациент указывает на наличие тупых болевых ощущений в области заднего прохода, постоянные и усиливающиеся при акте дефекации. В кале постоянно присутствует кровь, слизь. Может развиться недержание кала из-за того, что опухоль проросла в сфинктер.
- Если раковая опухоль находится в ампуле прямой кишки, появляются примеси в кале, затем нарушается функция кишечника, и только в случае прорастания опухоли – появляется боль.
- Если рак располагается в месте перехода прямой кишки в сигмовидную, то ведущим признаком являются запоры с кишечной непроходимостью.
Наиболее простым и доступным методом постановки диагноза рака прямой кишки является пальцевое исследование прямой кишки. Больного обследуют в коленно-локтевом положении, на корточках или на боку. Опухоль можно прощупать примерно в пределах 10-12 сантиметров. У женщин помимо прямокишечного пальцевого исследования проводят обследование через влагалище.
Если опухоль удалось пропальпировать или же она располагается выше возможностей пальцевого исследования, проводят ректороманоскопию уже с целью точного установления наличия опухолевого процесса. Если опухоль большая, то очень часто ректоскоп представляется возможным ввести только до ее нижней границы, что не позволяет оценить размеры, распространенность опухоли. В данной ситуации применяют рентгенологическое исследование.
Диагностика рака толстой кишки включает в себя опрос больного, выявление жалоб, сбор анамнеза, при котором обращают внимание на канцерогенные риски, наличие опухолевых образований и семейный онкоанамнез, проведение лабораторных (общий и биохимический анализ крови, тестирование на онкомаркеры, копрограмму) и инструментальных исследований.
Проведение колоноскопии
Основным методом лечения рака толстой кишки является хирургический. Вид операции зависит от расположения опухоли и ее размеров. Если опухоль маленькая и удачно расположена, ее удаляют полностью, сохранив при этом нормальное функционирование кишечника.
Если зафиксировано поражение метастазами других органов, тканей и лимфатических узлов, вместе со опухолью приходится удалять другие части толстой и тонкой кишки.
При больших размерах опухоли и некоторых особенностях ее расположения, а также если нет возможности провести радикальное лечение, то выполняют паллиативные операции с целью облегчить страдания больного при развитии кишечной непроходимости. Они заключаются, в основном, в создании противоестественного заднего прохода (колостомы) с выведением нижнего отдела ободочной кишки или сигмовидной кишки на переднюю брюшную стенку в левой подвздошной области.
Химио- и лучевая терапия также включаются в комплекс мероприятий, направленных на облегчение симптомов, уменьшение опухолевого процесса, предотвращение метастазирования. Если пациент поступает уже с запущенной формой рака или наличествуют противопоказания к операции, назначается только химиотерапия.
Любую опухоль легче лечить, пока она имеет небольшие размеры. Именно поэтому очень важно проходить профилактическое обследование у врача-гастроэнтеролога, которое включает исследование кала на скрытую кровь. После 40 лет профилактические осмотры у врача необходимо проходить каждые три года, а сдавать анализ кала на скрытую кровь ежегодно.
Подробнее о мероприятиях по раннему выявлению рака толстой кишки Вы можете прочитать в разделе скрининг колоректального рака.
Для профилактики рака толстой кишки необходимо:
- включать в рацион больше овощей и фруктов;
- бороться с запорами;
- своевременно лечить воспалительные заболевания толстой кишки (колиты);
- важно вовремя удалять полипы толстой кишки.
Известие о раке кишечника не без причин шокирует пациента и членов его семьи: очень часто опухоль этого органа выявляется поздно, поэтому для борьбы с ней врачи прибегают к травматичным, порой даже инвалидизирующим операциям. Между тем высокотехнологичные современные методики дают надежду на успешные результаты лечения злокачественных новообразований кишечника. Главное — не откладывать визит к врачу и с умом выбирать онкологическую клинику.
Рак толстой кишки: описание заболевания
Толстая кишка является конечным отделом желудочно-кишечного тракта. Ее подразделяют на слепую, ободочную, сигмовидную и прямую. Здесь происходит всасывание питательных веществ из пищи и формирование каловых масс из непереваренных остатков. Толстая кишка располагается полукругом, начинаясь в области правой паха (там, где у некоторых людей, перенесших воспаление аппендикса, остается послеоперационный рубец), поднимаясь вверх к правому подреберью, переходя в левое подреберье и опускаясь вниз, в полость малого таза.
Новообразование может возникнуть в любом из отделов кишечника, но врачи отмечают, что чаще опухоль выявляется в слепой, сигмовидной и прямой кишке.
В группе риска развития рака толстой кишки — пожилые люди, кровные родственники тех, у кого была диагностирована опухоль такого типа, люди с хроническими гастроэнтерологическими заболеваниями — колитами, дивертикулезом и полипозом, а также те, кто страдает ожирением, курит и употребляет мало клетчатки. Если предрасположенность к раку наследственная — задумайтесь о генетическом тестировании, которое позволит с высокой вероятностью предсказать развитие опухоли кишечника в будущем.
То, как быстро опухоль будет увеличиваться в размерах и давать метастазы (дочерние новообразования в других органах), зависит от конкретного вида рака толстой кишки. Как правило, к моменту постановки диагноза болезнь находится в запущенной стадии, поэтому без адекватного лечения около половины пациентов умирают в первый же год после появления каких-либо симптомов.
Прогрессивные в вопросах медицины государства в последние годы внедряют в практику обязательный скрининг на рак толстой кишки у всех людей старше 50 лет. И это разумно: если опухоль выявить на самой ранней стадии, то с вероятностью более 90% больной поправится. На 2 стадии шансы снижаются до 75%, на третьей — до 45%. Если же рак дал метастазы (вторичные опухоли обычно обнаруживаются в печени), то лишь 5–10% пациентов избегают смерти.
Есть ли какой-то способ вовремя заподозрить у себя рак толстой кишки? Если речь идет о начальной (1) стадии, когда опухоль занимает небольшой участок слизистой оболочки, то ответ отрицательный: никаких отклонений от нормального самочувствия наблюдаться не будет.
На 3 стадии заболевания клиническая картина позволяет заподозрить рак: больной испытывает проблемы с опорожнением кишечника (наблюдаются запоры или поносы, возрастает частота дефекации), в стуле может появиться кровь, а боль в животе становится постоянной.
Присутствуют и общие симптомы: человек может резко похудеть, ощущает нарастающую слабость, быстро устает.
4 стадия рака толстой кишки — ее также называют терминальной — характеризуется усугублением всех вышеперечисленных симптомов. В некоторых случаях большое по объему новообразование может перекрыть просвет кишечника, в результате чего у больного развивается острая кишечная непроходимость, требующая экстренного хирургического вмешательства.
На 3–4 стадии больные уже догадываются о своем состоянии, но иногда так напуганы проявлениями недуга (особенно, если прежде в семье кто-то уже болел или умер от рака толстой кишки), что до последнего оттягивают визит к доктору. Важно, чтобы близкие люди не игнорировали общие симптомы заболевания: если ваш родственник внезапно похудел и осунулся, у него пропал аппетит, а настроение стало меланхоличным — нужно обязательно настоять на посещении врача.
Одним из условий благополучного излечения рака толстой кишки является правильный диагноз. Ведь только когда онколог располагает полной информацией об опухоли — он способен выбрать верную тактику борьбы с недугом. С учетом преимущественно пожилого возраста пациентов и типично позднего выявления новообразования хирургическое вмешательство часто оказывается неактуальным: при наличии метастазов такой подход лишь ухудшит состояние больного. Не стоит забывать, что задача врачей — не только ликвидация рака (зачастую это — невозможно), но и повышение качества жизни пациентов. Известны случаи, когда люди с 4 стадией заболевания, благодаря правильному подходу к лечению, жили с опухолью долгие годы, не страдая от симптомов.
Чтобы выявить рак толстой кишки и правильно определить его стадию, врачи используют несколько методов диагностики:
- Эндоскопическое обследование (ректороманоскопия, колоноскопия). При этих процедурах в кишечник пациента через задний проход вводятся специальные аппараты, устроенные по типу зонда с видеокамерой на конце. В ходе манипуляции врач имеет возможность не только детально осмотреть слизистую кишечника, но и взять образцы для последующей биопсии — микроскопического исследования ткани.
- Рентгенологическое исследование (компьютерная и магнитно-резонансная томография, позитронно-эмиссионная томография). Методы медицинской визуализации позволяют сделать четкие снимки подозрительных участков кишки.
- Лабораторные анализы — исследование кала на скрытую кровь, развернутый анализ крови и поиск онкомаркеров (специфических веществ, накапливающихся в теле человека при раке) помогают составить представление об общем самочувствии больного и уточнить диагноз.
Проблемой диагностики рака толстой кишки в отечественных клиниках является отсутствие доступа пациентов к необходимым видам обследования в короткие сроки. Как результат — больные поздно приступают к лечению или же их направляют на операцию без четкого диагноза. Такая ситуация может привести к ненужному хирургическому вмешательству, тогда как разумнее было бы потратить время на более прогрессивные методы лечения опухоли.
В странах с высоким уровнем медицины — Израиле, США, Германии — врачи придерживаются принципа отказа от хирургической операции. Вместо нее пациентам назначается химиотерапия, таргетная и лучевая терапия и другие подходы, позволяющие значительно уменьшить размеры основного новообразования и его метастазов.
Несмотря на побочные эффекты химиотерапии, она бесспорно является эффективным методом в борьбе с раком толстой кишки. Препараты из этой группы воздействуют и на основную опухоль, и на метастазы, поэтому каждый курс лечения — это шанс пересмотреть прогноз выздоровления в лучшую сторону. Важно подобрать подходящее лекарство, а также регулярно проходить контрольную диагностику, чтобы оценить эффект химиотерапии.
Многообещающие перспективы в лечении рака толстой кишки открывает таргетная терапия, подразумевающая назначение препаратов моноклональных антител, способных воздействовать непосредственно на опухоль: блокировать ее кровоснабжение, тем самым убивая злокачественные клетки. В отличие от традиционной химиотерапии таргетные лекарства не наносят вред другим органам и тканям тела и имеют минимум побочных эффектов.
Обычно при раке толстой кишки радиотерапию используют до и после операции. Вначале — чтобы уменьшить размеры новообразования и сократить объем вмешательства, а после — чтобы уничтожить отдельные опухолевые клетки, которые, возможно, сохранились в организме. Это снижает вероятность рецидива — повторного возникновения рака спустя несколько лет после лечения.
Среди передовых разновидностей метода стоит выделить:
- IMRT — моделируемую радиотерапию. За счет предварительного 3D-моделирования процесса радиоизлучение удается направить точно на опухоль. Подход позволяет избежать повреждения здоровых тканей.
- Брахитерапию . Методика заключается в размещении капсулы с радиоактивным веществом в непосредственной близости с опухолью. В итоге радиоактивные изотопы оказывают воздействие только на пораженные раком области, минимально повреждая здоровые ткани.
В случаях обширных опухолей и наличия метастазов чаще всего показано удаление части кишечника. В передовых странах по лечению онкологии хирурги делают все возможное, чтобы сохранить сфинктер прямой кишки. Тогда больной сможет естественным образом опорожнять кишечник и не потребуется формирование колостомы (отверстия на животе, куда выводится конец толстой кишки). В большей части случаев технологии современных операций позволяют это сделать.
Под раком толстой кишки, или колоректальным раком, понимают злокачественные новообразования, происходящие из слизистой оболочки ободочной, сигмовидной, слепой и прямой кишки. Среди всех онкологических заболеваний эти виды рака в совокупности занимают третье место в мире по распространенности у мужчин и второе место — у женщин 1 . В России каждый год диагностируют 1361 тыс. новых случаев, умирает 694 тыс. человек. У 25% пациентов заболевание диагностируют уже на четвертой стадии 2 .
Общая информация и классификация
Чаще всего рак развивается в сигмовидной, слепой и восходящей ободочной кишке. Метастазы обычно распространяются с током крови по венозным путям, реже лимфогенно. Основные направления метастазирования — печень, лёгкие, кости скелета (пояснично-крестцовый отдел позвоночника).
По характеру роста опухоли рак толстого кишечника может быть:
- Экзофитный. Новообразование четко отграничено от здоровых участков слизистой и выдается в просвет кишечника. При этом площадь контакта со слизистой оболочкой невелика, опухоль подвижна и даже при относительно больших размерах не мешает продвижению кишечного содержимого;
- Эндофитный. Новообразование растет в толще кишечной стенки во всех трёх направлениях, не имеет чётких отграниченных краев. Сужает просвет кишечника на относительно большой площади и по мере разрастания нарушает пассаж содержимого;
- Переходная форма.
Кроме того, специалисты классифицируют рак толстой кишки по клеточному строению (самый частый вариант — до 80% — аденокарцинома), степени распространенности, вовлеченности в процесс лимфатических узлов и наличию отдаленных метастазов.
Причины рака толстой кишки
Точные причины, ведущие к раку толстого кишечника, пока не установлены. Общепринятым считается мнение, что основная предпосылка к этому заболеванию — пищевые предпочтения. Питание с небольшим содержанием растительной клетчатки и других пищевых волокон ведёт к уменьшению объема кала и более длительному его нахождению в толстом кишечнике. Что, в свою очередь, приводит к более долгому контакту канцерогенных продуктов пищеварения со слизистой оболочкой. Кроме того, в таких условиях нарушается нормальный состав микробиома в пользу бактерий, продукты обмена которых отрицательно влияют на состояние слизистой оболочки кишечника.
Существуют и другие предрасполагающие факторы:
- возраст: после 50 лет в каждое последующее десятилетие жизни вероятность колоректального рака удваивается;
- избыточная масса тела;
- малоподвижный образ жизни;
- аденоматозные полипы толстой кишки: вероятность их озлокачествления прямо пропорциональна размеру новообразования;
- неспецифический язвенный колит, длящийся более 10 лет;
- наследственные синдромы: диффузный семейный полипоз, синдром Линча;
- ранее перенесенные опухоли молочной железы, гениталий.
Симптомы рака толстой кишки
Специалисты выделяют шесть комплексов симптомов, характеризующих колоректальный рак.
Синдром малых признаков — это проявления опухолевой интоксикации:
- непривычная слабость;
- апатия;
- бессонница или, наоборот, сонливость;
- раздражительность;
- снижение аппетита;
- неприятный запах изо рта.
Синдром функциональных признаков без кишечных расстройств. Обычно эти проявления расцениваются врачами как признаки поражения других органов — поджелудочной железы, желудка, желчевыводящих путей:
- боли в животе, расположение и интенсивность которых варьируется в зависимости от локализации опухоли и её особенностей;
- тошнота, отрыжка, рвота;
- тяжесть в животе.
Синдром функциональных признаков с кишечными расстройствами. Это проявления нарушения функций самой толстой кишки:
- запоры, поносы и их чередование;
- обильные, водянистые, зловонные испражнения;
- вздутие живота;
- урчание в животе.
Синдром нарушений кишечной проходимости: задержка стула и газов, вздутие, боль в животе и другие признаки непроходимости кишечника.
Синдром патологических выделений — это появление в каловых массах слизи, гноя, крови. Обычно характерен для рака прямой кишки, но может быть и при поражении левой половины ободочной кишки.
Нарушение общего состояния пациента. Эти признаки проявляются обычно на поздней стадии заболевания: необъяснимая потеря веса, анемия, симптомы поражения других органов.
Диагностика рака толстой кишки
Прощупывая живот, врач может обнаружить опухолевидное образование, подвижное, либо спаянное с окружающими тканями — это зависит от распространенности опухоли.
Косвенно предположить злокачественность новообразования можно после теста кала на скрытую кровь — любой рак желудочно-кишечного тракта в той или иной степени кровоточит. Исследование на скрытую кровь часто используют как метод скрининга — быстрого выявления пациентов с подозрением на новообразования среди больших групп людей. После углубленного обследования тех, у кого тест на скрытую кровь в кале дал положительный результат, в 5-10% случаев выявляют рак ободочной кишки (в 20-40% случаев обнаруживают железистые аденомы, которые рассматривают как предраковое состояние 3 ).
Визуализировать опухоль поможет ирригография — рентгенологическое исследование толстой кишки (с контрастированием) или колоноскопия — эндоскопия толстого кишечника. Колоноскопия позволяет не только оценить состояние слизистой оболочки толстого кишечника, но и взять образцы опухолевой ткани для последующего изучения под микроскопом (онкологический диагноз всегда должен быть подтвержден гистологически — после изучения строения клеток).
Оценить состояние других органов брюшной полости и лимфоузлов этой области позволяет ультразвуковое исследование. Для выявления отдаленных метастазов применяют компьютерную томографию.
Чтобы оценить общее состояние пациента, назначают клинический и биохимический анализы крови, анализ мочи и другие исследования.
Лечение рака толстой кишки
Основной метод лечения колоректального рака — операция, во время которой удаляют пораженный отдел кишечника вместе с регионарными лимфатическими узлами, а при обширной опухоли — и с соседними органами.
Прогноз и профилактика рака толстой кишки
Прогноз при колоректальном раке серьезный — только 11% пациентов живут дольше 5 лет после установления диагноза 4 . Но, как и при других злокачественных новообразованиях, вероятность длительной ремиссии зависит от того, насколько рано была выявлена болезнь. Если при локализованном, то есть не вышедшем за пределы слизистой оболочки кишечника раке, относительная пятилетняя выживаемость (рассчитывается в сравнении с людьми без опухолевых процессов) составляет 89,8%, то после появления отдаленных метастазов она не превышает 12,9% 5 .
Что касается профилактики онкологии толстого кишечника, рекомендации Всемирного фонда исследования рака таковы:
- удерживать нормальную массу тела;
- физическая активность минимум полчаса в день;
- избегать напитков с добавлением сахара;
Отечественные врачи также рекомендуют не допускать запоров, а после 50 лет регулярно проходить профилактическое обследование, особенно при наследственной предрасположенности.
1 Данные Global Cancer Observatory. Всемирный фонд исследования рака при ВОЗ (http://gco.iarc.fr/)
3 Великолуг А.Н. Рак толстой кишки. Диагностика. Лечение. Реабилитация. 2010 г.
4 Ferlay J, et al. GLOBOCAN 2012.
5 Howlader N, et al. (eds). SEER Cancer Statistics Review, 1975-2011, National Cancer Institute, Bethesda
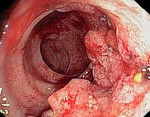
Рак толстой кишки – это злокачественная опухоль различных отделов толстого кишечника (слепой, ободочной, сигмовидной, прямой кишки), происходящая из эпителия кишечной стенки. Симптоматика при раке толстой кишки включает абдоминальные боли, метеоризм, кишечные расстройства, нарушение кишечной проходимости, патологические примеси в каловых массах, слабость, исхудание. Рак толстой кишки может определяться при пальпации живота; для подтверждающей диагностики проводится колоноскопия с биопсией, ультрасонография, ирригоскопия, КТ, ЯМР, ПЭТ. Радикальными методами лечения являются одномоментные или поэтапные резекционные вмешательства.
МКБ-10

- Причины
- Классификация
- Симптомы рака
- Диагностика
- Лечение рака толстой кишки
- Прогноз
- Цены на лечение
Общие сведения
Рак толстой кишки (колоректальный рак) – злокачественное новообразование, развивающееся из эпителиальной выстилки стенки толстого кишечника. Статистика по заболеваемости неутешительна: ежегодно в мире выявляется свыше 500 тыс. новых случаев колоректального рака, причем большая часть из них приходится на индустриально развитые страны - США, Канаду, страны Западной Европы, Россию. В структуре женской онкопатологии рак толстой кишки занимает 2-ое место после рака молочной железы, а у мужчин по частоте уступает лишь раку предстательной железы и раку легкого. Большинство случаев заболевания колоректальным раком приходится на лиц старше 50 лет; мужчины болеют в 1,5 раза чаще женщин. Тревожным фактором является поздняя выявляемость: у 60-70% больных рак толстой кишки обнаруживается на III-IV стадии.

Причины
Многолетнее изучение и анализ проблемы позволили назвать наиболее значимые этиологические факторы, способствующие повышению риска развития рака толстой кишки, - это семейно-наследственные и алиментарные факторы, а также предраковые заболевания. В числе генетически детерминированных причин наибольшее значение имеет семейный полипоз, который практически в 100% случаев приводит к развитию рака толстой кишки. Кроме этого, повышенный риск развития колоректального рака имеют пациенты с синдромом Линча - в этом случае опухолевое поражение обычно развивается у лиц моложе 45 лет и локализуется в правых отделах ободочной кишки.
Исследуя зависимость частоты рака толстой кишки от характера питания и образа жизни, можно констатировать, что возникновению онкопатологии способствует преобладание в пищевом в рационе животных белков, жиров и рафинированных углеводов при дефиците растительной клетчатки; ожирение и метаболические нарушения, гипокинезия. Мутагенным и канцерогенным действием на клетки кишечного эпителия обладают различные химические соединения (ароматические углеводороды и амины, нитросоединения, производные триптофана и тирозина, стероидные гормоны и их метаболиты и др.).
Вероятность колоректального рака прогрессивно возрастает в условиях хронических запоров, длительного стажа курения, хронических заболеваний кишечника. В частности, к предраковым заболеваниям в колопроктологии отнесены: хронические колиты (НЯК, болезнь Крона), дивертикулярная болезнь толстого кишечника, одиночные полипы толстой кишки (аденоматозные и ворсинчатые полипы диаметром более 2 см озлокачествляются в 45-50% случаев).
Классификация
Рак толстой кишки может возникать в различных анатомических отделах толстого кишечника, однако частота их поражения неодинакова. По наблюдениям специалистов в сфере абдоминальной онкохирургии, преобладающей локализацией является нисходящая ободочная и сигмовидная кишка (36%); далее следует слепая и восходящая ободочная кишка (27%), прямая кишка и анальный канал (19 %), поперечная ободочная кишка (10%) и др.
По характеру роста опухоли толстой кишки подразделяются на экзофитные (растущие в просвет кишки), эндофитные (распространяющиеся в толщу кишечной стенки) и смешанные (опухоли-язвы, сочетающие экзо- и эндофитную форму роста). С учетом гистологического строения рак ободочной кишки может быть представлен аденокарциномой различного уровня дифференцировки (более 80%), слизистой аденокарциномой (мукоидный рак), мукоцеллюлярным (перстневидноклеточным) раком, недифференцированным и неклассифицируемым раком; рак прямой кишки и анального канала дополнительно – плоскоклеточным, базальноклеточным и железисто-плоскоклеточным раком.
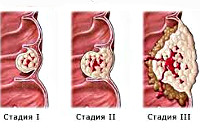
В соответствии с международной системой TNM, на основании критериев глубины инвазии первичной опухоли, регионарного и отдаленного метастазирования, выделяют стадии:
- Тх – данных для оценки первичной опухоли недостаточно
- Тis – определяется опухоль с интраэпителиальным ростом или инвазией слизистой оболочки
- Т1 – инфильтрация опухолью слизистого и подслизистого слоя толстой кишки
- Т2 – инфильтрация опухолью мышечного слоя толстой кишки; подвижность кишечной стенки не ограничена
- Т3 – прорастание опухолью всех слоев кишечной стенки
- Т4 – прорастание опухолью серозной оболочки или распространение на соседние анатомические образования.
С учетом наличия или отсутствия метастазов в регионарных лимфоузлах различают следующие степени рака толстой кишки: N0 (лимфатические узлы не поражены), N1 (метастазами поражено от 1 до 3 лимфатических узлов), N2 (метастазами поражены 4 и более лимфатических узла). Отсутствие отдаленных метастазов обозначается символом М0; их наличие - M1. Метастазирование рака толстой кишки может осуществляться лимфогенным путем (в регионарные лимфатические узлы), гематогенным путем (в печень, кости, легкие и др.) и имплантационным/контактным путем с развитием карциноматоза брюшины и ракового асцита.
Симптомы рака
Клинические признаки рака толстой кишки представлены 5 ведущими синдромами: болевым, кишечными расстройствами, нарушением кишечной проходимости, патологическими выделениями, ухудшением общего состояния больных. Абдоминальные боли являются наиболее ранним и постоянным признаком рака толстой кишки. В зависимости от локализации опухоли и стадии злокачественного процесса они могут быть различными по характеру и интенсивности. Пациенты могут характеризовать боли в животе, как давящие, ноющие, схваткообразные. При выраженной болезненности в правом подреберье необходимо исключить у больного холецистит и язвенную болезнь 12-перстной кишки; в случае локализации боли в правой подвздошной области дифференциальный диагноз проводится с острым аппендицитом.
Уже в начальных стадиях рака толстой кишки отмечаются симптомы кишечного дискомфорта, включающие отрыжку, тошноту, рвоту, потерю аппетита, ощущение тяжести и переполнения желудка. Одновременно развиваются кишечные расстройства, свидетельствующие о нарушении моторики кишечника и пассажа кишечного содержимого: диарея, запоры (или их чередование), урчание в животе, метеоризм. При экзофитно растущем раке толстой кишки (чаще всего левосторонней локализации) в конечном итоге может развиться частичная или полная обтурационная кишечная непроходимость.
О развитии рака дистальных отделов сигмовидной и прямой кишки может свидетельствовать появление в испражнениях патологических примесей (крови, слизи, гноя). Обильные кишечные кровотечения возникают редко, однако длительная кровопотеря приводит к развитию хронической постгеморрагической анемии. Нарушение общего самочувствия при раке толстой кишки связано с интоксикацией, вызванной распадом раковой опухоли и застоем кишечного содержимого. Больные обычно жалуются на недомогание, утомляемость, субфебрилитет, слабость, исхудание. Иногда первым симптомом рака толстой кишки становится наличие пальпаторно определяемого образования в животе.
В зависимости от клинического течения выделяют следующие формы рака толстой кишки:
- токсико-анемическую – в клинике преобладают общие симптомы (лихорадка, прогрессирующая гипохромная анемия).
- энтероколитическую – основные проявления связаны с кишечными расстройствами, что требует дифференциации рака толстой кишки с энтеритом, колитом, энтероколитом, дизентерией.
- диспепсическую – симптомокомплекс представлен желудочно-кишечным дискомфортом, напоминающим клинику гастрита, язвенной болезни желудка, холецистита.
- обтурационную – сопровождается прогрессирующей кишечной непроходимостью.
- псевдовоспалительную – характеризуется признаками воспалительного процесса в брюшной полости, протекающего с повышением температуры, абдоминальными болями, лейкоцитозом и пр. Данная форма рака толстой кишки может маскироваться под аднексит, аппендикулярный инфильтрат, пиелонефрит.
- атипичную (опухолевую) – опухоль в брюшной полости выявляется пальпаторно на фоне видимого клинического благополучия.
Диагностика
Целенаправленный диагностический поиск при подозрении на рак толстой кишки включает клиническое, рентгенологическое, эндоскопическое и лабораторное обследование. Ценные сведения могут быть получены при объективном осмотре, пальпации живота, перкуссии брюшной полости, пальцевом исследовании прямой кишки, гинекологическом исследовании.
Рентгенологическая диагностика предполагает обзорную рентгенографию брюшной полости, ирригоскопию с применением контрастного вещества. С целью визуализации опухоли, взятия биопсии и мазков для цитологического и гистологического исследования проводится ректосигмоскопия и колоноскопия. К числу информативных методов топической диагностики принадлежат ультрасонография толстого кишечника, позитронно-эмиссионная томография.
Лабораторная диагностика рака толстой кишки предусматривает исследование общего анализа крови, кала на скрытую кровь, определение раково-эмбрионального антигена (РЭА). С целью оценки распространенности злокачественного процесса выполняется УЗИ печени, МСКТ брюшной полости, УЗИ малого таза, рентгенография грудной клетки, по показаниям - диагностическая лапароскопия или эксплоративная лапаротомия.

Рак толстой кишки требует дифференциации со многими заболеваниями самого кишечника и смежных с ним органов, в первую очередь, - хроническим колитом, неспецифическим язвенным колитом, болезнью Крона, актиномикозом и туберкулезом толстой кишки, доброкачественными опухолями толстой кишки, полипозом, дивертикулитом, кистами и опухолями яичников.
Лечение рака толстой кишки
Радикальный способ лечения патологии предполагает проведение резекционных вмешательств на ободочной, сигмовидной или прямой кишке. Характер операции и объем резекции зависит от локализации и распространенности опухолевой инвазии. При раке толстой кишки возможно проведение как одномоментных, так и поэтапных оперативных вмешательств, включающих резекцию кишки и наложение колостомы с последующей реконструктивной операцией и закрытием кишечной стомы. Так, при поражении слепой и восходящего отдела ободочной кишки показана правосторонняя гемиколэктомия; при раке поперечно-ободочной кишки - ее резекция, при опухоли нисходящего отдела - левосторонняя гемиколэктомия, при раке сигмовидной кишки – сигмоидэктомия.
Хирургический этап лечения рака толстой кишки дополняется послеоперационной химиотерапией. В запущенных неоперабельных случаях производится паллиативная операция (наложение обходного кишечного анастомоза или кишечной стомы), химиотерапевтическое и симптоматическое лечение.
Прогноз
Прогноз рака толстой кишки зависит от стадии, на которой был диагностирован опухолевый процесс. При выявлении онкопатологии на стадии Т1 отдаленные результаты лечения удовлетворительные, 5-летняя выживаемость составляет 90-100 %; на стадии Т2 – 70%, Т3N1-2 – около 30%. Профилактика рака толстой кишки предполагает диспансерное наблюдение групп риска, лечение предраковых и фоновых заболеваний, нормализацию питания и образа жизни, проведение скрининговых исследований (кала на скрытую кровь и колоноскопии) лицам старше 50 лет. Пациенты, оперированные по поводу колоректального рака, для своевременной диагностики рецидива рака толстого кишечника в первый год каждые 3 месяца должны проходить осмотры у онколога, включающие пальцевое исследование прямой кишки, ректороманоскопию, колоно- или ирригоскопию.
Читайте также:

