Фолликулотропный вариант грибовидного микоза
а) Определение. Грибовидный микоз является самым частым вариантом ТКЛК, обычно возникающим в возрасте 55-60 лет с большей предрасположенностью женщин 2:1.
б) Клиника грибовидного микоза:
1. Кожные симптомы. Клинически грибовидный микоз разделяется на стадии пятен, бляшек и опухолей, но у пациентов одновременно может присутствовать более одного типа поражений. На ранней стадии пятен грибовидного микоза определяются единичные или множественные эритематозные, чешуйчатые и обширные пятна, различные по размеру и обычно хорошо отграниченные.
Цвет поражений может варьировать от оранжевого до темного фиолетово-красного. Распространение обычно охватывает места, закрытые от солнца, с областями опрелостей, возникающими на ранней стадии заболевания. В областях поражения может возникать сильный зуд, но они могут быть и бессимптомными, иногда транзиторными, спонтанно исчезая без рубцевания. Диагноз на данной стадии затруднителен.
Пятна могут существовать месяцы или годы, прогрессируя до стадии бляшек, которые могут возникать de novo. Пятна четко отграничены, чешуйчатые, приподнятые, от темно-красного до фиолетового цвета, иногда уплотненные. Поражения на этой стадии могут спонтанно регрессировать или сливаться в обширные области с округлыми, изогнутыми или ползучими границами, могут обесцвечиваться в центральной области с оставшейся активностью по периферии. Иногда присутствует пурпурная гиперпигментация или гипопигментация и пойкилодермия.
Опухоли могут возникать на любом участке тела, но предпочтительно на лице и в складках тела: в подмышечных впадинах, в паху, локтевых ямках и в складках под грудью у женщин. Поражения могут возникать на месте предсуществующих бляшек или пятен ТКЛК, что указывает на развитие фазы вертикального роста. На этой стадии неопластические клетки более сходны по поведению со злокачественными, с вертикальным распространением, которое ведет к появлению разрастающихся дермальных узлов.
Появление de novo указывает на метастатическое распространение злокачественного клона Т-клеток. Узелки имеют красно-коричневый или пурпурно-красный цвет, мягкую поверхность, часто изъязвлены и могут вторично инфицироваться. Скорость роста различна. Пациенты с опухолями склонны к более агрессивной форме заболевания, чем пациенты на стадии пятен и бляшек.
2. Другие симптомы. Пациенты могут жаловаться на лихорадку, озноб, потерю веса, слабость, бессонницу вторично вследствие надоедающего зуда, а также плохое поддержание температуры тела. Могут присоединиться гиперкератоз, шелушение и растрескивание ладоней и стоп, алопеция, выворот века, дистрофия ногтей и отек лодыжек с блестящей и истонченной кожей. Эти изменения ведут к болезненности при ходьбе и значительных сложностях в ручной мелкой работе. Такие пациенты значительно ослаблены кожными проявлениями этого летального заболевания.
Зуд часто интенсивный, приводящий к расчесыванию, экссудации и вторичному инфицированию, что может доминировать в клинической картине.
б) Дифференциальная диагностика. Дифференциальный диагноз грибовидного микоза представлен в блоке ниже.

в) Гистология. В пятнах, бляшках и на стадии эритродермии присутствуют эпидермотропные пучковые инфильтраты неопластических Т лимфоцитов со складчатым сегментированным ядром, проникающие в верхний слой дермы с экзоцитозом и образованием внутриэпидермальных микроабсцессов Потрье. На опухолевой стадии в дерме обнаруживаются узловые инфильтраты, а эпидермальный компонент выражен меньше. Злокачественные клетки имеют фенотип зрелых периферических Т-клеток (CD4+).
При грибовидном микозе может возникать частичная потеря пан-Т-клеточных антигенов, таких как CD7 и CD3, ненатогномоничная для данного заболевания. При анализе генов Т-клеточного рецептора часто выявляется клональная реаранжировка, как показывают ПЦР и метод Саузерн- блота.
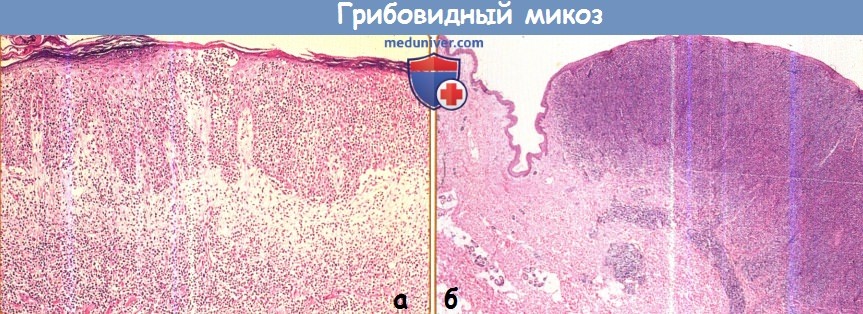
а - Плотный мононуклеарный инфильтрат, распространяющийся от сосочкового слоя дермы в эпидермис.
Эпидермис полностью пронизан этими клетками, формирующими абсцесс Потрье.
б - Опухоль при Т-клеточной лимфоме кожи на малом увеличении. Плотный инфильтрат проникает глубоко в дерму. 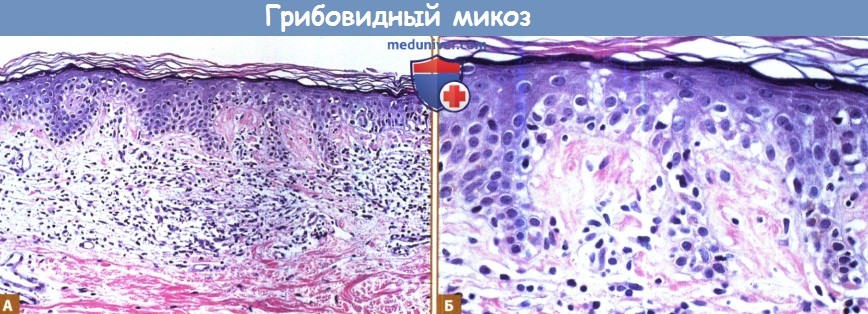
Стадия пятен Т-клеточной лимфомы кожи:
А. Единичные атипичные мононуклеарные клетки в эпидермисе с редкими поверхностными периваскулярными инфильтратами в сосочковом слое дермы (гематоксилин/эозин, окрашенный срез).
Б. Атипичные клетки эпидермиса полученные с того же среза при высоком разрешении.
д) Варианы грибовидного микоза (ГМ):
1. Фолликулотромный грибовидный микоз (ГМ). Фолликулотропный ГМ представляет отдельный вариант ГМ, характеризующийся преимущественным поражением Т-клеточными инфильтратами головы и шеи, со слизистой дегенерацией волосяных фолликулов или без нее. Ранее этот вариант назывался фолликулярный муциноз или слизистая аллопеция. Фолликулотропный ГМ возникает, в основном, у взрослых, но может изредка поражать детей и подростков. У пациентов могут присутствовать группы фолликулярных папул, акнеподобные поражения, уплотненные бляшки и иногда опухоли, обычно расположенные на голове и шее.
Часто возникают алопеция, зуд и вторичные бактериальные инфекции. Характерным явлением служат инфильтрированные бляшки на бровях с одновременной алопецией. Зуд часто тяжелый.
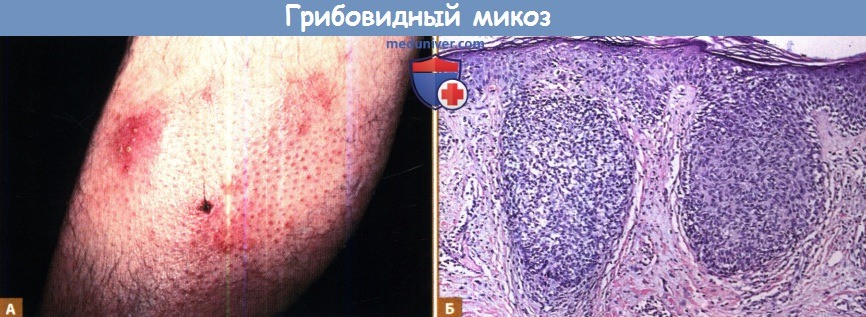
А. Фолликулотропный грибовидный микоз. Обратите внимание на локализацию в фолликулах, ведущую к потере волос.
Б. Внешняя оболочка корня волосяного фолликула разрушена Т-клетками и отложениями муцина, что привело к возникновению небольших кистозных полостей.
2. Гипопигментированный грибовидный микоз (ГМ). У пациентов с темной кожей развивается гипопигментированный ГМ, вариант стадии пятен. У темнокожих лиц это самое частое проявление заболевания. Пациенты отвечают на лечение восстановлением пигментации, а рецидив снова часто вызывает гипопигментацию.
3. Педжетоидрый ретикулез. Ретикулоз Педжета (болезнь Ворингера-Колоппа) является отдельным вариантом ГМ, характеризующимся локализованными пятнами и бляшками с внутриэпидермальной пролиферацией неопластических клеток. Пациенты поступают с единичным псориазоподобным или гиперкератозным медленно прогрессирующим пятном или бляшкой, обычно на конечностях. В отличие от классического ГМ, внекожная диссеминация не наблюдается. Раньше термин ПР также включал в себя диссеминированные формы (тип Кетрона-Гудмана).
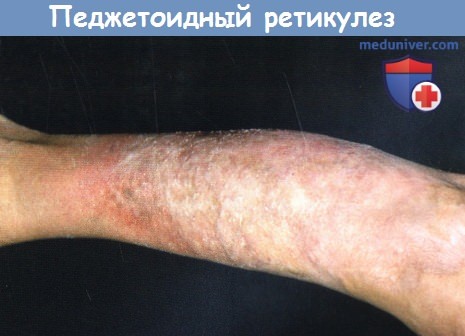
Педжетоидный ретикулез.
На голени пациента находится гиперкератозное пятно.
4. Синдром гранулематозной вялой кожи. Редкий подтип ГМ, характеризующийся медленно развивающимися участками провисающей кожи на крупных складках, преимущественно в подмышечной области и мошонке. При световой микроскопии выявляются плотные гранулематозные инфильтраты в дерме. Кроме мелких атипичных клеток с сегментированным ядром, вокруг некробиотической области в пределах разрушения эластической ткани встречаются макрофаги и многочисленные многоядерные гигантские Т-клетки. Неопластические клетки экспрессируют фенотип CD3 + CD4 + CD8 - .

Синдром гранулематозной вялой кожи. Обратите внимание на складки кожи вследствие вторичного эластолиза. 
- Рекомендуем далее ознакомиться со статьей "Кожа при синдроме Сезари (СС)"
Редактор: Искандер Милевски. Дата публикации: 3.1.2019
Содержание
Дерматология в России
- Цели и задачи проекта
- Наша аудитория
- Официальные данные
- Связь с организациями
- Подписка и доступ к материалам
- Контакты
- Правовая информация
Обзор лечения грибовидного микоза и синдрома Сезари: подход, основанный на стадиях заболевания
Грибовидный микоз (ГМ) и синдром Сезари ( S é zary ) (СС) являются наиболее распространенными подтипами кожных Т-клеточных лимфом. У большинства больных они являются вялотекущими и неизлечимыми заболеваниями. Поэтому целью лечения должно быть достижение оптимальной выгоды при минимизации токсичности, насколько это возможно. Для достижения этой цели необходимо проводить лечение с учетом стадии заболевания. Лечение на ранней стадии ГМ ( IA - IIA ), включает в себя терапевтические средства, направленные на кожу и включает топические кортикостероиды, фототерапию, топическую химиотерапию, топические ретиноиды и лучевую терапию.
Для резистентных случаев ГМ на ранней стадии или на более поздних стадиях ГМ должна рассматриваться системная терапия в т.ч. и альфа-интерферон, оральные ретиноиды, в т.ч. бексаротен ( bexarotine ) и в последнее время ацитретин, ингибиторы гистонов деацетилазы ( HDACi ), токсин denileukin diftitox и химиотерапевтические препараты. В некоторых ситуациях может быть рассмотрено сочетание лекарственного лечения, чтобы получить синергетический эффект, позволяющий снизить дозы препаратов. Химиотерапия должна всегда назначаться в случаях, когда другие системные препараты были опробованы или противопоказаны. Новые препараты следует использовать в случаях неэффективности традиционных системных препаратов.
Ключевые слова: кожная T -клеточная лимфома, грибовидный микоз, синдром Сезари
Первичные кожные лимфомы состоят из Т-клеточных (75%) и реже B-клеточных лимфом и составляют 2% всех лимфом с ежегодной заболеваемостью 0,3 до 1 на 100 000. Существуют различные типы кожных Т-клеточных лимфом (КТКЛ). До относительно недавнего времени было 2 классификации КТКЛ - Всемирной организации здравоохранения (ВОЗ) и европейской организации исследования и лечения рака (EORTC) Последняя характеризуется делением на агрессивные или вялотекущие, основанные на клинико-патологических критериях. В 2005 году эти 2 классификации были объединены ( Таблица 1 ).
WHO-EORTC классификации кожной T-клеточной лимфомы
Подтипы грибовидного микоза
Гранулематозная дряблая кожа
Первичные кожные CD 30 лимфопролиферативные заболевания
Первичная кожная анапластическая крупноклеточная лимфома
Подкожная паникулитоподобная Т-клеточная лимфома
ГМ и его лейкозный вариант СС являются наиболее распространенными формами КТКЛ. Ежегодная частота КТКЛ, как сообщается, растет и в настоящее время оценивается на уровне 9,6 случаев на 1 млн человеко-лет. Долгосрочное выживание большинства пациентов приводит к гораздо более высокой общей распространенности. Продлению жизни способствуют методы, воздействующие на кожу, такие как фототерапия, топические препараты, и лучевая терапия; растет арсенал системных препаратов, начиная от ретиноидов и до препаратов для химиотерапии. Появился новый метод аллогенной трансплантации стволовых клеток. Однако нет достаточного количества рандомизированных исследований, чтобы рекомендовать предпочтительную стратегию лечения для ГМ/СС и не существует общепринятого стандарта лечения. В данной статье представлен краткий обзор этапного лечения ГМ/СС.
Этиология ГМ остается неизвестной. Однако различные теории предполагают профессиональные факторы или воздействие факторов окружающей среды, цитокинов, онкогенов, других видов хронической антигенной стимуляции или вирусное воздействие.
Варианты грибовидного микоза
Классический тип ГМ подразделяется на 4 подтипа: эритематозный, бляшечный, опухолевый и эритродермию или СС. Из них наиболее распространенным является эритематозный подтип ГМ, первоначально описанный Алиберт и представленный сильно зудящими, эритематозными пятнами, участками атрофии и телеангиэктазиями. Однако многие клинические и гистологические варианты имеют необычные или уникальные клинические проявления, такие как эритродермический, фолликулярный, сиринготрофический, буллезный/везикулярный, гранулематозный, гиперпигментированный, пойкилодермический, гиперкератотический, папилломатозный, ихтиозиформный, ладонно-подошвенный, односторонний, пигментированно-пурпурозный, импетигинозный, педжетоидный ретикулез и внекожный. СС-это отдельная (лейкозная) форма КТКЛ, при которой значительную роль играют клетки крови и развивается эритродермия и лимфаденопатия. Часто при СС наблюдаются дополнительные клинические данные в виде поражения роговицы, дистрофии ногтей, алопеции, эктропиона и отека кожи (особенно на ногах). Эти больные часто испытывают мучительный зуд, который может быть наиболее значимым симптомом, снижающим качество жизни, и поэтому для пациента наибольшее значение имеют процедуры, направленные на уменьшение зуда, даже без внешнего клинического улучшения.
Диагностика и прогноз
Эритема и бляшки возникают в I стадии, которая разделена на IA ( 10% поверхности тела). Наличие клинически выраженной лимфаденопатии без патологической узловой инфильтрации представляет стадию IIA, кожные опухоли характеризуют стадии IIB, генерализованная эритродермия характеризует стадию III, вовлечение в процесс лимфатических узлов характерно для стадии IVA, висцеральные поражения характерны для стадии IVB. Стадии IA, IB и IIA считаются ранними стадиями заболевания, а стадии IIB (опухоль), III (эритродермия) и IV (вовлечение лимфоузлов узлов с или без вовлечения внутренних органов) -поздними стадиями заболевания.
Хотя ГМ/СС обычно считаются неизлечимыми, важно признать, что у большинства пациентов наблюдаются вялотекущие формы заболевания и они могут жить много лет. Действительно, подсчитано, что 65% - 85% пациентов с ГМ имеют стадии IA или IB заболевания. Наиболее важным фактором в планировании и определении прогноза является стадия заболевания. Действительно, большинство пациентов с ранними стадиями заболевания (стадии IA, IB и IIA) не переходят в поздние стадии болезни, и пациенты с изолированными эритемами или бляшками (T1-T2) имеют среднюю выживаемость более 12 лет. Больные с поздними стадиями заболевания (стадии IIB, III и IVA) с опухолями, эритродермиями, и вовлечением лимфатических узлов илиизменениями в крови, но без вовлечения висцеральных органов, имеют в среднем выживаемость 5 лет. Следует отметить, что больные с опухолями (T3) живут меньше, чем с эритродермией (T4). Больные с висцеральными поражениями встречаются редко (стадия IVB) и живут в среднем всего 2,5 года или меньше.
В ранней стадии ГМ есть некоторая прогностическая неоднородность. Действительно, между ранней и поздней стадиями заболевания имеются группы “промежуточного риска”. Это включает в себя пациентов со стадией IIA/IB фолликулотропного варианта ГМ и пациентов с очень толстыми бляшками. Относительно худшие результаты в этих группах связаны со снижением реактивности на кожно-направленную терапию. Пациенты с поздней стадией болезни, со стадией IIB заболевания с несколькими опухолевыми узлами (увеличением опухолевой массы) и крупноклеточной трансформацией ГМ имеют значительно худший прогноз. Низкая численность CD8+ Т-клеток в дермальном инфильтрате и/или крови также были независимо связаны со снижением выживаемости.
Для пациентов с клинически очень ограниченной стадией болезни с пятнами на коже и/или бляшками без пальпируемых лимфатических узлов, исследование обычно не требуется. Иногда у пациентов выявляется региональная лимфаденопатия, которая может отражать дерматопатические изменения в узле, а не участие узлов в ГМ. Таким образом, не всегда необходима биопсия у каждого пациента с умеренно увеличенными узлами. В общем, рекомендуется биопсия узлов размером более 1,5 см, как имеющих существенное прогностическое влияние. Относительная нерешительность в выполнении биопсии узла связана с высокой частотой колонизации кожи патогенными микроорганизмами у пациентов с ГМ/СС, что увеличивает риск инфекции после операции.
Выбор подходящего лечения основывается прежде всего на стадии, в зависимости от TMNB классификации. Однако, другие прогностические переменные, такие как крупноклеточная трансформация, также должны быть рассмотрены. Дополнительные факторы, учитываемые при подборе лечения включают возраст пациента, общее состояние здоровья, остроту и тяжесть сопутствующих симптомов (напр., зуд, опухоли, изъязвления, скорость реакции, время и продолжительность ответа на лечение, данные о связанных с лечением побочных эффектах и доступность или затраты-выгоды процедур. Как правило, лечение делится на кожно-направленную терапию [SDT], системную терапию и комбинированную терапию.
Лечение грибовидного микоза/синдрома Сезари. *
1. Кожно-направленная терапия
2. Системнаяная терапия
1.1. С ограниченным/локализованным поражением кожи
· Топическая химиотерапия (мехлорэтамин [азота горчица], кармустин)
· Местное облучение (12-36 гр)
· Топические ретиноиды (бексаротен, тазаротен)
· Фототерапия (UVB, NBUVB для пятен/тонких бляшек; ПУВА-для более толстых бляшек
2.1. Категория (SYST-CAT)
· Ретиноиды (бексаротен, полностью транс-ретиноевая кислота, изотретиноин [13-цисретиноевая кислота], ацитретин)
· Интерфероны (ИФН-альфа, ИФН-гамма)
· HDAC-ингибиторы (см. текущие исследования, ромидепсин)
· Денилейкин дифтитокс (Denileukin diftitox)
· Метотрексат (100 мг в неделю)
1.2. Для обобщенного поражениея кожи
Топическая химиотерапия (мехлорэтамин [азота горчица], кармустин)
Фототерапия (UVB, NB UVB, для пятен/тонких бляшек; ПУВА-для более толстых бляшек)
Итого кожи электронно-лучевой терапии (30-36 гр) d (зарезервировано для людей с тяжелой или генерализованные кожные проявления толстые бляшки или опухоли, болезни или плохой ответ на другие терапии)
2.2. Категория B (SYST-CAT B)
· Терапия первой линии Липосомальныйдоксорубицин
· Терапия второй линии
· Метотрексат (>100 мг в неделю)
· Низкие дозы пралатрексата
Лечение ранней стадии (IA-IIA) грибовидного микоза
Как уже упоминалось, большинство пациентов имеют заболевания на ранней стадии. Терапия не влияет на выживание, а неагрессивный подход к терапии является оправданным при лечении, направленном на улучшение симптомов и косметических дефектов с ограничением при этом токсичности. Пациенты со стадией IA заболевания могут жить достаточно долго. “Выжидательная тактика” может быть вполне законным вариантом у данных пациентов, при условии, что она включает в себя тщательный мониторинг. Учитывая, что в начальной стадии лечения часто имеются множественные участки кожи, в первую очередь проводится кожно-направленная терапия. Основным выбором для кожно-направленной терапии являются топические кортикостероиды, ПУВА-терапия или UVB. Действительно, для пациентов с ограниченной эритематозной формой заболевания топические стероиды часто позволяют контролировать болезнь в течение многих лет, и часто это единственный вид терапии, необходимой для таких пациентов. Класс I (сильнодействующие) топические кортикостероиды, такие как бетаметазон дипропионат 0,05% или мометазона фуроат 0,1%, являются наиболее эффективными. Пациенты со стадией T1 заболевания при лечении топическими стероидами имеют полный ответ примерно в 60% - 65% и частичный ответ в 30%. Пациенты со стадией T2 (генерализованные эритематозные высыпания с вовлечением >10% поверхности кожи) имеют полный ответ в 25% и частичный ответ в 57%. Внутриочаговое введение кортикостероидов может быть эффективным в лечении утолщенных поражений ГМ, таких как бляшки или опухоли. Для более распространенных поражений кожи рекомендуются ПУВА или UVB. Полный эффект при ПУВА-терапии у больных в начальной стадии болезни достигается в 58%- 83% и частичный эффект- у 95%. Кроме того, ремиссия часто длительная в среднем до 43 месяцев. Поддерживающее лечение в виде недельных или двухнедельных курсов терапии может быть эффективным в продлении ремиссии. ПУВА-терапия обычно хорошо переносится; однако, острые побочные эффекты включают тошноту (от орального псоралена) или фотосенсибилизацию. Долгосрочные побочные эффекты - ускоренное актиническое повреждение и повышенный риск злокачественных новообразований кожи, включая плоскоклеточный рак и меланому.
Рекомендации для лечения грибовидного микоза IA, IB, IIA стадий
UVB также эффективен для ГМ, особенно при наличии эритематозных очагов и малой их толщине. Узкополосная фототерапия (311 нм) также эффективна при ГМ, хотя ремиссия после нее может быть короче. Преимущество UVB над ПУВА в том, что она более доступна и позволяет избежать побочных эффектов. Недостатком UVB является меньшая скорость реакции, более короткая ремиссия и меньшая эффективность, чем у ПУВА при более толстых поражениях. Добиться лучшего ответа удается при сочетании ПУВА с интерфероном Альфа-2b. или ретиноидами, такими как ацитретин. ПУВА-терапия используется также в качестве " спасительной " или поддерживающей терапии после тотальной терапии кожи электронным пучком (TSEB). Для толстых бляшек, особенно при локализованных поражениях, эффективна радиотерапия, т.к. заболевание является особо радиочувствительным. К другим вариантам терапии первой линии относится топическая химиотерапия с использованием мехлорэтамина или кармустина. Однако, использование этих средств нецелесообразно при обширных поражениях. К побочным реакциям мехлорэтамина относятся аллергический контактный дерматит, ксероз кожи, гиперпигментация, телеангиэктазии, а также повышенный риск плоскоклеточного и базально-клеточного рака кожи. При применении водного транспортного средства гиперчувствительность к мехлорэтамину возникает в 40%. Гиперчувствительность наблюдается реже при использовании препарата в форме мази. Ко второй линии терапии на ранних стадиях ГМ, применяемой при неэффективности топических кортикостероидов, относятся ретиноиды, такие как бексаротен и ацитретин, эффективность которого была продемонстрирована совсем недавно в ретроспективном исследовании. Ацитретин хорошо переносится и потенциально эффективен на ранних стадиях КТКЛ с сопоставимым результатом с другими пероральными агентами, утвержденными для данного заболевания, такими как ИФН-Альфа, низкодозированный оральный метотрексат, ингибиторы гистонов деацетилазы (HDACi), или денилейкин дифтитокс (denileukin diftitox). Радиотерапия-это высокоэффективная терапия в ГМ/СС и может быть использована как на ранних, так и поздних стадиях заболевания. Частичная регрессия заболевания может наблюдаться и при разовых дозах, как низкий, как и 1.0 гр. Комбинации кожно-направленной терапии с системной терапией показаны при неэффективности монотерапии, при тяжелых кожных симптомах или при наличии других неблагоприятных прогностических факторов. У пациентов с поздней клинической стадией (≥ IIB) кожно-направленная терапия используется в комбинации с системными методами или в качестве поддерживающей терапии. Излучение используется последовательнов сочетании с другими методами лечения: ПУВА -, UVB, ретиноиды и топическая или системная химиотерапия. Иногда лечение может быть назначено одновременно, но при обработке больших участков кожи дозы облучения должны быть модифицированы чтобы свести к минимуму риск покраснения или шелушения.
Лечение поздних стадий (IIB-IVB) грибовидного микоза
Лечение поздней стадии болезни, или обострений ранней стадии болезни является более проблематичным и всегда требует мультидисциплинарного подхода. Прежде чем начинать химиотерапию рекомендуется лечение ИФН-альфа, бексаротеном или денилейкин дифтитоксом.
Трансплантация стволовых клеток
Делать выводы об эффективности метода трансплантации стволовых клеток сложно, поскольку количество пациентов с ГМ/СС, прошедших лечение этим методом очень мало. Аллогенная трансплантация лучше подходит молодым пациентам с развитой стадией болезни, не реагирующим на лечение IFN-альфа, бексаротеном или денилейкин дифититоксом. Результаты аутологичной трансплантации стволовых клеток не были особенно перспективными. Ясно, что для этой группы пациентов необходимы большие исследования.
Новые агенты в ходе клинических исследований
Новые препараты, которые исследуются в рамках клинических испытаний, должны быть рассмотрены для клинических испытаний в качестве альтернативных, когда другие препараты не эффективны.
Важным шагом в лечении ГМ является определение клинической стадии, что требует хорошей клинико-патологической оценки. Для этого необходимо регулярное наблюдение и повторные биопсии. Лечение должно быть индивидуальным в зависимости от стадии заболевания и состояния здоровья пациента, чтобы избежать излишне агрессивной терапии, включая химиотерапию. Применение новых лекарственных средств целесообразно в случаях, когда известные системные препараты не эффективны.
Грибовидный микоз
- Российское общество дерматовенерологов и косметологов
Оглавление
- Ключевые слова
- Список сокращений
- Термины и определения
- 1. Краткая информация
- 2. Диагностика
- 3. Лечение
- 4. Реабилитация
- 5. Профилактика и диспансерное наблюдение
- Критерии оценки качества медицинской помощи
- Список литературы
- Приложение А1. Состав рабочей группы
- Приложение А2. Методология разработки клинических рекомендаций
- Приложение А3. Связанные документы
- Приложение Б. Алгоритмы ведения пациента
- Приложение В. Информация для пациентов
- Приложение Г.
Ключевые слова
- Дерматология
- Онкология
- Гематология
- Стадирование
- Глюкокортикостероиды
- Фототерапия
- Биологическая терапия
- Химиотерапия
Список сокращений
ВИЧ – вирус иммунодефицита человека
ВОЗ – Всемирная организация здравоохранения
ГМ – грибовидный микоз
ЛК – лимфомы кожи
НТ – наружная терапия
ПУВА (Psoralen + UltraViolet A) – псорален-ультрафиолет А
ПЦР – полимеразная цепная реакция
РКИ – рандомизированные контролируемые исследования
СОД – суммарная очаговая доза
ТКР – T-клеточный рецептор
ТОК – тотальное облучение кожи
УЗИ – ультразвуковое исследование
HTLV-1 (human T-lymphotropic virus type 1) - Т-лимфотропный вирус человека
Термины и определения
Грибовидный микоз (ГМ) – первичная эпидермотропная Т-клеточная лимфома кожи (ЛК), характеризующаяся пролиферацией малых и средних Т-лимфоцитов с церебриформными ядрами.
1. Краткая информация
1.1 Определение
Грибовидный микоз (ГМ) – первичная эпидермотропная Т-клеточная лимфома кожи (ЛК), характеризующаяся пролиферацией малых и средних Т-лимфоцитов с церебриформными ядрами.
1.2 Этиология и патогенез
Этиология заболевания неизвестна. Cчитается, что ЛК возникают вследствие хронической антигенной стимуляции, что ведет к неконтролируемой клональной пролиферации и накоплению неопластических Т-клеток в коже. Предполагают роль золотистого стафилококка в возникновении ЛК. Некоторые исследователи сообщают о значении вируса Эпштейна-Бара и цитомегаловируса в этиологии заболевания. Есть данные о развитии ЛК у людей, получающих иммуносупрессивную терапию после трансплантации органов и у ВИЧ-инфицированных.
1.3 Эпидемиология
ГМ является наиболее часто встречающейся формой кожной Т-клеточной лимфомы и составляет 1% всех неходжскинских лимфом, 50% первичных лимфом кожи и 65% кожных Т-клеточных лимфом. Заболеваемость ГМ в мире равна 6-7 случаев/10 6 в год с регулярным повышением в последние десятилетия. Этот показатель значительно варьирует в различных географических регионах: в США заболеваемость ГМ составляет 0,46 случаев на 100 000 человек, в странах Европы этот показатель колеблется от 0,26 до 1,0 на 100 000 человек в год (55% мужчин и 45% женщин). Более 75% случаев ГМ наблюдается у пациентов старше 50 лет, средний возраст дебюта заболевания составляет 55-60 лет. ГМ может также поражать детей и подростков (1% случаев). Соотношение заболевших мужчин и женщин составляет 2,0:1,0 с преобладанием пациентов с темным цветом кожи (1,7:1).
1.4 Кодирование по МКБ 10
С84.0 – Грибовидный микоз
1.5 Классификация
- Грибовидный микоз (классический трехстадийный вариант)
- Другие формы грибовидного микоза:
- входят в ВОЗ-классификацию опухолей кожи:
- фолликулярный грибовидный микоз;
- педжетоидный ретикулез;
- синдром гранулематозной вялой кожи.
- редко встречающиеся варианты:
- эритродермический;
- фолликулярный;
- сиринготропный;
- буллезный/везикулезный;
- гранулематозный;
- пойкилодермический;
- гиперпигментный;
- гипопигментный;
- одноочаговый;
- ладонно-подошвенный;
- гиперкератотический/веррукозный;
- вегетирующий/папилломатозный;
- ихтиозиформный;пигментно-пурпурозный;
- пустулезный.
1.6. Клиническая картина.
При классическом варианте ГМ заболевание протекает стадийно и делится на 3 клинических фазы: пятнистая (эритематозная), бляшечная и опухолевая.
Заболевание начинается с пятен разных размеров, с четкими краями, которые расположены несимметрично и чаще локализуются на ягодицах и участках кожи, защищенных от солнечного облучения – молочных железах, нижних отделов живота, в подмышечных и паховых складках, на внутренней поверхности бедер и плеч. Цвет пятен варьирует от розовато-красного до желтовато-оранжевого и коричневого оттенков. Поверхность пятен может быть морщинистой (псевдоатрофичной) и слегка лихенифицированной, в случае появления телеангиоэктазий и участков пигментации развивается пойкилодемия. В эритематозной стадии болезнь может проявляться разнообразными и нехарактерными эритемами, уртикароподобными, псориазо- и парапсориазоподобными, экземоподобными высыпаниями.
Для бляшечной стадии характерно образование инфильтрированных бляшек различной величины, желтовато-красной или синюшной окраски. Поверхность их может быть гладкой, слегка шелушащейся или лихенифицированной. Образование бляшек протекает бессимптомно или сопровождается очень сильным зудом, иногда их рост идет неравномерно за счет периферической части, в результате чего образуются дугообразные очаги. Разрешаются бляшки медленно и неравномерно, при разрешении в центре они приобретают кольцевидную форму.
В опухолевой стадии у больного обычно обнаруживается сочетание пятен, бляшек и узлов. Узлы могут формироваться как в области существующих бляшек, так и на непораженной ранее коже. Их локализация и количество могут варьировать от единичных до множественных. В опухолевой стадии могут поражаться лимфатические узлы и внутренние органы.
2. Диагностика
2.1 Жалобы и анамнез
Для ГМ характерно постепенное начало заболевания и медленное развитие. Высыпания часто спонтанно бесследно разрешаются. Пациенты предъявляют жалобы на высыпания на коже, которые часто сопровождаются чувством зуда.
2.2 Физикальное обследование
Клиническое обследование пациента остается основополагающим методом в диагностике начинающегося ГМ, так как дает возможность не только заподозрить ГМ, но и определить разновидность и стадию этого заболевания, а также определить оптимальное место для получения биоптата кожи. При клиническом обследовании необходимо оценить вид кожных высыпаний (пятна, бляшки, узлы или их сочетание) и площадь поражения кожных покровов. Клиническими симптомами, характерными для ранних стадий ГМ, являются:
- вариабельность формы, размеров и цвета высыпаний;
- феномен одновременного прогрессирования и регрессирования отдельных высыпаний;
- пойкилодермия (пятнистая пигментация, телеангиоэктазии, атрофия кожи);
- множественные высыпания, несколько зон вовлечения;
- характерная локализация высыпаний на участках кожи, не подвергающихся солнечному облучению;
- зуд, сопровождающий высыпания [2,10].
2.3 Лабораторная диагностика
- Рекомендуется верификация диагноза ГМ на основании результатов гистологического исследования кожи.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 3)
Комментарии: Гистологическое заключение должно учитывать клеточный состав дермального инфильтрата и его расположение. Основными диагностическими критериями, используемыми для диагностики ГМ, являются:
При морфологическом исследовании для пятнистой (эритематозной) стадии характерны эпидермотропные поверхностные мелкоочаговые периваскулярные инфильтраты, для бляшечной – эпидермотропный плотный полосовидный инфильтрат в верхней части дермы, для опухолевой – плотный очаговый или диффузный инфильтрат, занимающий всю дерму и проникающий в подкожную жировую клетчатку, эпидермотропизм может отсутствовать. [1,2,10].
Для повышения достоверности гистологического исследования необходимо отмена лечения любыми наружными препаратами, особенно содержащими кортикостероиды, а также системными кортикостероидами и иммуносупрессантами за 2 недели до проведения биопсии, в неясных случаях рекомендуется проведение нескольких биопсий из разных очагов и повторных биопсий через 2-4 недели (без назначения наружной терапии) [1,2,10].
2.4 Инструментальная диагностика
- Рекомендуется магнитно-резонансная и позитронно-эмиссионная томография [2,10].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 3)
2.5 Иная диагностика
- Рекомендуется иммуногистохимическое исследование.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 3)
Комментарии: ГМ характеризуется инфильтратом из ?/? Т-хелперов – зрелых клеток памяти, которые имеют следующий иммунофенотип: ?F1+ CD3+ CD4+ CD5+ CD7+ CD8- CD45RO+. Реже встречаются Т-цитотоксический (?F1+ CD3+ CD4- CD5+ CD8+) и ?/? (?F1- CD3+ CD4- CD5+ CD8+) фенотипы. В этих случаях необходима клинико-морфологическая корреляция для исключения CD8+ агрессивной эпидермотропной Т-клеточной лимфомы и ?/? Т-клеточной лимфомы. В поздних стадиях ГМ может наблюдаться полная или частичная потеря экспрессии пан-Т-клеточных антигенов CD3, CD5 и CD7, появление экспрессии цитотоксических протеинов TIA-1, гранзима В и перфорина, а также аберрантный CD4+/CD8+ или CD4-/CD8- фенотип [1,2,10].
- Рекомендуется молекулярно-биологическое исследование.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 3)
- Рекомендуется проводить стадирование ГМ согласно рекомендациям Международного общества по лимфомам кожи и Европейской организации по изучению и лечению рака для ГМ и синдрома Сезари (приложение Г2). Однако на практике используется более простая клиническая система стадирования, учитывающая тип кожных высыпаний, наличие/отсутствие крупноклеточной трансформации и/или внекожных очагов [2,10].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1+)
Комментарии: Алгоритм диагностики ранних форм ГМ, предложенный Международным обществом по лимфомам кожи, содержит систему количественных показателей (приложение Г1), однако в большинстве случаев диагноз ГМ может быть установлен при тщательной клинико-морфологической корреляции [2,10].
- Рекомендуется следующий план обследования для стадий Ia и Ib: достаточно проведения физикального осмотра с картированием кожи, рентгенографии органов грудной клетки и УЗИ периферических лимфатических узлов [2,10].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1+)
- Рекомендуется следующий план обследования для стадий II, III и IV:
при наличии пятен/бляшек – определение площади поражения кожного покрова, при наличии узлов – определение их общего количества, размеров наибольшего узла и вовлеченных областей кожи;
идентификация пальпируемых лимфатических узлов и органомегалии при физикальном осмотре;
биопсия кожи (гистологическое исследование, иммуногистохимическое исследование, включающее следующие маркеры: CD2, CD3, CD4, CD5, CD7, CD8, CD20, CD30, определение реарранжировки гена ТКР);
клинический и биохимический анализ крови (ЛДГ, мочевая кислота (маркеры агрессивного течения заболевания), печеночные ферменты);
определение маркеров вируса гепатита В (HbsAg, anti-HbcAg, anti-HbsAg), гепатита С, ВИЧ и HTLV-1;
УЗИ периферических лимфатических узлов;
компьютерная томография органов грудной клетки, брюшной полости и малого таза [2,10].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1+)
Комментарии: при выявлении специфического поражения лимфатических узлов пациент передается для дальнейшего ведения и лечения гематоонкологам. Рекомендуется проведение биопсии лимфатических узлов > 1,5 см в диаметре и/или с плотной, неравномерной консистенцией (гистологическое исследование, проточная цитометрия, определение реарранжировки гена ТКР), биопсия выполняется врачами-специалистами с хирургической специализацией.
При выявлении специфического поражения костного мозга пациент передается для дальнейшего ведения и лечения гематоонкологам. Трепанобиопсия костного мозга выполняется врачами-специалистами, владеющими методикой забора трепанобиоптата костного мозга (хирургами или гематоонкологами).
Оценка факторов риска неблагоприятных исходов, определяющих тактику ведения больных. Наиболее важным фактором при планировании лечения и определения прогноза является установление стадии заболевания. У большинства пациентов с ранними стадиями не происходит прогрессирования в поздние, средняя выживаемость для этой группы равна 12 лет. В поздних стадиях у пациентов с узлами, эритродермией, вовлечением л/у и крови, но без поражения внутренних органов средняя выживаемость равна 5 годам. Пациенты с узлами (Т3) имеют более плохой прогноз, чем с эритродермией (Т4). Внутренние органы вовлекаются редко, средняя выживаемость при этом меньше 2,5 лет. Пациенты со стадиями IB/IIA, имеющие фолликулярную форму ГМ или пациенты с очень толстыми бляшками имеют более плохой прогноз из-за сниженной чувствительности к наружным видам терапии, что необходимо учитывать при назначении лечения. В поздних стадиях наличие множественных узлов, крупноклеточной трансформации и снижения количества CD8+Т-клеток в дермальном инфильтрате и/или крови также ассоциировано со снижением выживаемости.
3. Лечение
3.1 Консервативное лечение
- Рекомендуется для лечения ранних стадий (IA-IIA) ГМ назначение наружно глюкокортикостероидных препаратов:
бетаметазон**, крем, мазь 2 раза в сутки на очаги поражения до полного разрешения высыпаний 3.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2+)
мометазона фуроат, крем, мазь 2 раза в сутки на очаги поражения до полного разрешения высыпаний 1.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2+)
- Рекомендуется для лечения ранних стадий (IA-IIA) ГМ назначение ретиноидов (изотретиноин) 0,5–1 мг на кг массы тела в течение 2–3 месяцев [11].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
- Рекомендуется назначение интерферона-?** (IFN-?), как препарата первой линии для IIB, III и СС в умеренно высоких дозах: 3-10 млн МЕ ежедневно или 3 раза в неделю. Лечение проводят до достижения полного контроля (отсутствия признаков дальнейшего прогрессирования) [12].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
Комментарии: Можно комбинировать с ПУВА, ретиноидами и химиотерапией.
- Рекомендуется назначение метотрексата** 25-75 мг в неделю. Лечение проводят до достижения полного контроля (отсутствия признаков дальнейшего прогрессирования) или до появления признаков неприемлемой токсичности [13].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
Комментарии: Можно комбинировать с IFN-?.
- Рекомендуется назначение физиотерапии:
узковолнового ультрафиолетового облучения спектра В 311 нм 5.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2+)
Комментарии: Облучение проводится 2-3 раза в неделю, первая экспозиция должна быть не более 70% от ранее определенной минимальной эритемной дозы. Последующие экспозиции проводятся следующим образом: при отсутствии эритемы – время экспозиции увеличивается на 40%, при слабой эритеме – на 20%, при выраженной эритеме – остается тем же. Рекомендовано для пятен и тонких бляшек, отсутствуют выраженные побочные эффекты.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 2+)
Комментарии: За 2 часа до облучения пациент принимает перорально 8-метоксипсорален в дозе 0,6 мг на кг массы тела, начальная доза облучения зависит от типа кожи (0.25-1.0 Дж/см 2 ), затем с каждым сеансом доза повышается на 0,25-0,5 Дж/см 2 или более в зависимости от выраженности эритемы. Лечение проводится 3-4 раза в неделю до разрешения высыпаний (30-35 сеансов). Общая доза варьирует от 50 до 80 Дж/см 2 , что бывает достаточным для достижения клинической ремиссии. Применяется при распространенных и более инфильтрированных элементах, фолликулярной форме ГМ. Побочные эффекты включают эритему, тошноту, фоточувствительность и фотокарциногенез.
Локальной лучевой терапии 8.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
Комментарии: Используется у пациентов с небольшим количеством высыпаний (10-20 Gy на курс).
Тотального облучения кожи 9.
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3)
Комментарии: Проводится пациентам с распространенными высыпаниями как терапия первой или второй линии в дозе 20-30 Gy с Т2 и Т3 стадиями с отсутствием эффекта от топической терапии (максимальная доза на курс 36 Gy). ТОК проводится с использованием нескольких (чаще всего шести) электронных полей (переднее, заднее, правое и левое передние косые поля, правые и левые задние косые поля). Во время лечения экранируются глаза и ногти. РОД 1-1,2-1,5 Гр, СОД 30-40 Гр. Необходимо помнить о лучевых повреждениях (эритема кожи, алопеция, дистрофия ногтей, выраженная сухость кожи), которые у большинства больных являются обратимыми ( 10% кожного покрова.
Т2а – только пятна
Т3 Один или более узлов (?1 см в диаметре)
Т4 Сливающаяся эритема, покрывающая ?80% поверхности тела
Лимфатические узлы
N0 Нет увеличения периферических лимфатических узлов, их биопсия не требуется
N1 Периферические лимфатические узлы увеличены; гистопатология Dutch grade 1 или NCI LN0-2
N2 Периферические лимфатические узлы увеличены; гистопатология Dutch grade 2 или NCI LN3
N3 Периферические лимфатические узлы увеличены; гистопатология Dutch grade 3-4 или NCI LN4, клон-позитивны или негативны
NX Периферические лимфатические узлы увеличены, нет гистологического подтверждения
Внутренние органы
M0 Нет вовлечения внутренних органов
M1 Вовлечение внутренних органов (с уточнением органа и морфологическим подтверждением)
Кровь
B0 Отсутствие значительного вовлечения крови: атипичные (Сезари) клетки составляют ?5% лимфоцитов периферической крови
B1 Умеренное вовлечение крови: атипичные (Сезари) клетки составляют >5% лимфоцитов периферической крови
B3 Значительное вовлечение крови: ?1000/µL клеток Сезари с позитивным клоном
Читайте также:

